Terapia Endovenosa
Nella terapia endovenosa le soluzioni e i
farmaci vengono iniettati in una vena e
introdotti , così, direttamente nel circolo
ematico.
INDICAZIONI della somministrazione ENDOVENOSA
•Rapido effetto terapeutico
•Farmaci che non possono essere assorbiti a livello
gastroenterico
•La persona non può assumere nulla per os per intervento
chirurgico o altre cause
•Farmaco irritante se somministrato per via intramuscolare o
sottocutanea
•È necessaria una somministrazione controllata
•La persona è incosciente e non collaborante
•La persona presenta nausea o vomito prolungati
SCOPO
Fornire acqua, elettroliti, sostanze
nutritive
Integrare acqua, correggere deficit di
elettroliti
Somministrare farmaci
Somministrare emoderivati
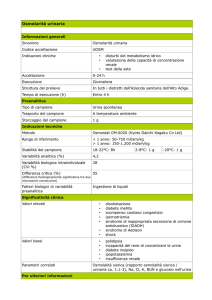
OSMOLARITÀ
L’osmolarità è la concentrazione di una soluzione
e si esprime in milliosmoli per litro (mOsm/l). E’
correlata al numero di molecole in soluzione
determinando lo spostamento di acqua.
Solitamente il plasma ha la stessa osmolarità
degli altri liquidi corporei, vale a dire circa 275-300
mOsm/l.
Tipi di soluzioni endovenose
isotonici (250
(250--375 mOsm/L)
Cristalloidi
ipotonici ( <250 mOsm/L)
(liquidi chiari) ipertonici (≥375 mOsm/L)
a seconda di quanto l’osmolarità della soluzione si avvicina a quella del
plasma, che è compresa tra 275 e 295 mOsm/L
Colloidi ( Liquidi che contengono proteine o molecole
di amido)
5
SOLUZIONI ISOTONICHE
Stessa osmolarità del plasma e degli altri liquidi
corporei.
Non modificano l’osmolarità plasmatica
Espandono il compartimento intravascolare, senza
richiamare liquidi da altri compartimenti.
Rappresentano un ottimo mezzo di idratazione (ad es.
l’ipotensione da ipovolemia).
SOLUZIONI IPERTONICHE
Hanno un’osmolarità maggiore di quella
plasmatica.
Provocano un richiamo di liquidi dai
compartimenti interstiziale e
intracellulare verso il circolo sanguigno.
Infuse spesso nel postoperatorio per
ridurre il rischio di edema
SOLUZIONI IPOTONICHE
Hanno una osmolarità minore rispetto al
plasma
Provocano una riduzione della
concentrazione plasmatica di soluti il
liquido lascia il circolo sanguigno e penetra
nelle cellule e nello spazio interstiziale, dove
la concentrazione di soluti è maggiore.
SOLUZIONI ENDOVENOSE
ISOTONICHE
Ringer lattato (280 mOsm/l)
Ringer (275 mOsm/l)
Fisiologica 0,9% (308 mOsm/l)
Glucosio 5% (277,5 mOsm/l)
Albumina 5% (308 mOsm/l)
Elettrolitica reidratante III (307 mOsm/l)
Sodio bicarbonato 1,4%(334 mOsm/l)
Lipofundin S 10%(290-320 mOsm/l)
SOLUZIONI ENDOVENOSE
IPOTONICHE
Fisiologica 0,45% (154 mOsm/l)
Cloruro di sodio 0,33% (103 mOsm/l)
SOLUZIONI ENDOVENOSE
IPERTONICHE
Glucosio 10% (555 mOsm/l)
Glucosio 20% (1110 mOsm/l)
Glucosio 33% (1831,5 mOsm/l)
Mannitolo 18% (988 mOsm/l)
Albumina 25% (1500 mOsm/l)
Sol.di aa selettivi essenziali e non essenziali
all’8%
SOLUZIONI COLLOIDALI
Plasma expanders artificiali e derivati
plasmatici
Destrano Gelatine (Emagel)
PRODOTTI DEL SANGUE:
Il sangue intero o specifiche
componenti del sangue quali
globuli rossi, globuli bianchi,
piastrine, plasma, albumina.
Caso 1
Il signor F viene ricoverato nel reparto di
medicina, il medico del DEA vi telefona e vi dice
di applicare una soluzione infusionale
reidratante: Soluzione fisiologica 500 ml.
Primo quesito
L’infermiere può somministrare liquidi e/o
farmaci nel torrente venoso?
Decreto Ministero della Sanità
14/09/1994, n. 739
Regolamento concernente l’individuazione
della figura e del relativo profilo
professionale dell’infermiere
(GU n. 6 del 09/01/1995)
Art.1
3.L’infermiere:
…
d) Garantisce la corretta applicazione delle
prescrizioni diagnosticodiagnostico-terapeutiche
16
LEGGE 26 febbraio 1999, n.42
Disposizioni in materia di professioni
sanitarie.
(G.U. n. 50 del 02.03.1999)
….l’infermiere
….l’infermiere non è più il mero esecutore di
prescrizioni mediche, ma soggetto
responsabile di quel complesso di procedure in
cui si sostanzia la somministrazione di
farmaci.
17
Il Codice Deontologico
2009
Il professionista sanitario:
Art. 7 L’infermiere orienta la sua azione al
bene dell’assistito, sostenendolo nel
raggiungimento della maggiore autonomia
possibile, in particolare quando vi sia
disabilità, svantaggio o fragilità.
Art. 9 L’infermiere, nel suo agire
professionale si impegna a operare con
prudenza al fine di non nuocere
Art 22 L’infermiere conosce il progetto
diagnostico--terapeutico, per le influenze che
diagnostico
questo ha sul percorso assistenziale e sulla
relazione con l’assistito
18
Il Codice Deontologico
Maggio 1999
Art 29 L’infermiere concorre a
promuovere le migliori condizioni di
sicurezza dell’assistito e dei familiari e
lo sviluppo della cultura dell’imparare
dall’errore. Partecipa alle iniziative per
la gestione del rischio clinico
19
Secondo quesito
Come procedere per la somministrazione?
Le informazioni che possedete sono
complete?
Di quali ulteriori informazioni necessitate?
?????
?
La prescrizione medica è completa?
E’accettabile la comunicazione telefonica?
Quali elementi deve contenere la
prescrizione farmacologica?
Prescrizione
• Richiesta scritta di prescrizione dei
farmaci è competenza medica
• I reati a cui l’infermiere può andare
incontro, in relazione agli errori nella
terapia sono: lesioni personali e omicidio
colposo (Benci, 2005)
22
La prescrizione farmacologica
Si compone dei seguenti elementi:
Nome e cognome della persona assistita
Nome commerciale del farmaco/Principio
farmacologico (in stampatello)
Dosaggio espresso in peso (grammi, milligrammi), in
volume (ml, cc), in unità internazionali, in
milliequivalenti…
Tempi di somministrazione: orario, durata
Via di somministrazione
Forma farmaceutica: fiale, compresse…
Data e ora della prescrizione
Firma di chi l’ha prescritto
23
Attenzione
Chiarire
Abbreviazioni
“Al bisogno” concetto ambiguo
Frequenza giornaliera della
prescrizione al bisogno
Prescrizione telefonica o verbale
24
Regola delle 7 G
Giusto farmaco
Giusta dose
Giusta via di somministrazione
Giusto orario
Giusta persona
Giusta registrazione
Giusto controllo
25
Atto unitario: compiuto da una sola
persona
Sequenziale e cronologico (la
parcellizzazione è foriera di errori)
Sono responsabilità dell’infermiere
anche
L’approvvigionamento
La conservazione
Il controllo delle scadenze dei
farmaci
26
Errori nell’uso dei farmaci
• Prescrizione (mancanza di dati,
interazioni tra farmaci, dosaggio errato,
scorretta via di somministrazione,
errata interpretazione di abbreviazioni;
gestione approssimata della
comunicazione: Prescrizione verbale
affrettata, prescrizione modificata più
volte durante la giornata)
27
• Preparazione (diluizioni, ricostituzioni,
confezioni e preparazioni multiple,
confezioni simili di farmaci diversi…)
• Trascrizione (più trascrizioni su
strumenti diversi)
• Somministrazione (tempo limitato,
frequenti interruzioni)
28
Terzo quesito
In emergenza cambiano le modalità di
prescrizione?
Prescrizione in emergenza
DPR 27/03/1992: L’infermiere
specificatamente preparato, in
particolari situazioni (es. mezzo di
soccorso) può dopo aver valutato segni e
sintomi previsti nel protocollo,
procedere alla somministrazione delle
relative terapie previste da protocollo
stesso
30
Quarto quesito
Come procedete dopo il chiarimento della
prescrizione medica?
VIE DI SOMMINISTRAZIONE
ENDOVENOSA
• Le vie di somministrazione
endovenosa sono generalmente
due:
• 1. Attraverso una vena periferica
• 2. Attraverso una vena centrale
32
METODO DI
SOMMINISTRAZIONE
Vi sono tre metodi per la
somministrazione e.v. della
terapia:
• 1. L’infusione continua
• 2. l’infusione intermittente
• 3. Bolo endovena.
33
Attenzione
Il rischio principale della
somministrazione di grandi
volumi è rappresentato dal
sovraccarico di volume
INFUSIONE INTERMITTENTE
I farmaci o le soluzioni vengono
somministrati per brevi periodi
distanziati nel tempo
Piccoli volumi (da 1 a 250 ml) possono
essere somministrati in pochi minuti o in
alcune ore, in base al tipo di farmaco.
Spesso la via intermittente può essere
collegata alla via principale mediante un
raccordo a Y.
35
BOLO ENDOVENA
Prevede il reperimento di una vena per la
somministrazione di una singola dose di
farmaco o altre sostanze
Alla fine della somministrazione si rimuove l’ago
36
Per il bolo endovena si applicano altre
3 “G”
Giusta diluizione
Giusta velocità
Giusto monitoraggio
FASI OPERATIVE
• ALLESTIMENTO DELLA VIA (Preparazione della
soluzione infusionale, scelta e predisposizione dei
presidi)
• INSERIMENTO E AVVIO DELL’INFUSIONE (Lavaggio
delle mani, preparazione della cute, scelta del sito
di infusione, inserzione del catetere vascolare,
collegamento con il set, definizione di tempi e
modalità, definizione della velocità di infusione)
• MANTENIMENTO DELL’ACCESSO (Medicazione del
sito di inserzione, tempi, modalità di sostituzione
dell’accesso vascolare, monitoraggio).
Predisporre le soluzioni infusionali
• Soluzioni sterili e apirogene
rispettare regole di
asepsi durante la preparazione.
• L’aggiunta di farmaci e l’innesto del deflussore devono
avvenire poco prima dell’applicazione alla persona
dell’infusione. (contaminazione)
• Attenzione a:
- compatibilità chimica, fisica e terapeutica tra il farmaco, la
soluzione (amphotericina B diluibile solo in glucosata,
imipenem incompatibile con ringer lattato) e dispositivi
(propofol, amiodarone, nitroglicerina con il PVC)
(Scaldaferri et al, 2007).
- fotosensibilità
•
(Royal College of Nursing, 2005)
dispositivi oscurati.
Strategie per prevenire l’incompatibilità tra
farmaci e soluzioni
• Se nuove terapie verificare l’interazione con fonti
accreditate: prontuario farmaceutico, scheda dei
farmaci, data base elettronici.
• Individuare le classi di farmaci a maggior rischio
di interazione utilizzate in un dato contesto.
• Attivare consulenze (farmacisti ospedale)
• Evitare l’associazione di farmaci a pH acido e
alcalino.
(Nemec et al, 2008, Berthesche et al, 2008; Smith et al, 2009)
Scelta del catetere vascolare
• E’ indicato utilizzare un calibro più piccolo
possibile rispetto al calibro della vena
• Cateteri venosi di grosso calibro sono associati ad
un maggior rischio di complicanze.
Cateteri di calibro maggiore in vene a flusso elevato
sono preferibili nelle situazioni in cui è necessario
rimpiazzare rapidamente il volume
Ph e osmolarità della soluzione costituiscono un fattore
predisponente l’instaurarsi della flebite
• I range di tollerabilità per le infusioni per via
periferica sono un pH rispettivamente tra 5 e 9
e osmolarità tra 600 e 700 mOsm/l
(Uslusoy & Mete, 2007)
DISPOSITIVI PER LA TERAPIA
INFUSIONALE
BUTTERFLY
Accesso Venoso Periferico costituito da un ago metallico
fornito di due alette in plastica che permettono di
impugnare meglio l’ago stesso per un più agevole
posizionamento.
trova impiego nel
reperimento delle vene periferiche e palpabili
dell’avambraccio e deve essere utilizzato solo per il
prelevamento di campioni di sangue venoso e per la
somministrazione di singole terapie da effettuarsi a bolo o
terapie a breve termine;
non è indicato per terapie infusive
continue, ed è vietato per la somministrazione di terapie
che provochino necrosi tessutale (evidenza IA secondo Il
CDC di Atlanta).
43
MISURE AGHI A FARFALLA
• Gli aghi a farfalla sono disponibili in molteplici
dimensioni
• Numeri dispari → misure degli aghi a farfalla
(19, 21,23)
Man mano che il numero aumenta, il diametro del
lume diminuisce
Sono lunghi circa 1,9 cm con foro di diametro
medio compreso tra i 16 e i 27 gauge.
44
Classificazione degli accessi venosi
La punta dei cateteri
raggiunge il terzo inferiore
della vena cava superiore in
prossimità della giunzione
cavo-atriale
Gli AVP si distinguono in:
AVP corti (agocannula)
AVP medio-lunghi (Midline)
Gli AVC si distinguono in :
AVC a breve termine (CVC non tunnellizzati in poliuretano)
AVC a medio termine
(cateteri centrali non tunnellizzati a inserzione periferica – PICC;
CVC non tunnellizzati in silicone – tipo Hohn)
AVC a lungo termine (sistemi totalmente impiantabili o port; CVC
tunnellizzati tipo Groshong, Hickman, Broviac)
Gli AV si distinguono ancora in :
a punta aperta
a punta chiusa (con valvola anti reflusso)
45
AGOCANNULA
• Un catetere venoso è un sottile tubicino di
materiale plastico biocompatibile (teflon,
poliuretano, silicone) è dotato di ago metallico o
mandrino che fuoriesce dalla parte distale della
cannula
Indicazioni
• Somministrazione di farmaci sia in infusione
continua, sia intermittente, per la
somministrazione di farmaci in emergenza, di
emoderivati, per la nutrizione parenterale
periferica
46
MISURE DI UN CATETERE
VENOSO
Le misure sono espresse in :
• french (Fr) per il diametro
esterno
• gauge (G) per il diametro
interno del lume
• centimetri (cm) per la
lunghezza
47
PICC (Peripherally Inseted Central Catheter)
• Catetere centrale ad inserimento periferico,
viene inserito in una vena del braccio e la
punta del catetere si trova in prossimità del
cuore, all’altezza della giunzione tra la vena
cava superiore e l’atrio destro.
Midline
Catetere ad inserimento periferico la cui punta
viene collocata a livello della vena ascellare
FASI OPERATIVE
• ALLESTIMENTO DELLA VIA (Preparazione della
soluzione infusionale, scelta e predisposizione dei
presidi)
• INSERIMENTO E AVVIO DELL’INFUSIONE (Lavaggio
delle mani, preparazione della cute, scelta del sito
di infusione, inserzione del catetere vascolare,
collegamento con il set, definizione di tempi e
modalità, definizione della velocità di infusione)
• MANTENIMENTO DELL’ACCESSO (Medicazione del
sito di inserzione, tempi, modalità di sostituzione
dell’accesso vascolare, monitoraggio).
Velocità di infusione
• Osmolarità: la velocità è inversamente
proporzionale all’osmolarità
• Farmaci e elettroliti contenuti nella soluzione
(necessità di pompa)
• Pazienti cardiopatici e nefropatici
• Calibro dell’accesso, condizioni del sito,
volume complessivo
Linee guida per la
somministrazione del potassio
• Mai somministrare potassio per via EV DIRETTA
(FATALE)
•
Mai somministrare senza prima diluire
• Conservare separato dalle altre fiale
• Controllare la velocità di infusione con appositi
dispositivi (10-20 mEq/ora)
FASI OPERATIVE
• ALLESTIMENTO DELLA VIA (Preparazione della
soluzione infusionale, scelta e predisposizione dei
presidi)
• INSERIMENTO E AVVIO DELL’INFUSIONE (Lavaggio
delle mani, preparazione della cute, scelta del sito
di infusione, inserzione del catetere vascolare,
collegamento con il set, definizione di tempi e
modalità, definizione della velocità di infusione)
• MANTENIMENTO DELL’ACCESSO (Medicazione del
sito di inserzione, tempi, modalità di sostituzione
dell’accesso vascolare, monitoraggio).
Durante le manovre sulla via infusiva
• Osservare
Igiene delle mani (sapone e sol. Idroalcolica)
Procedure in asepsi con materiale sterile
ANTISEPSI CUTANEA
• Disinfettare la cute
pulita con un antisettico
appropriato prima
dell’inserimento del
catetere e durante i
cambi delle medicazioni.
• Preferire una soluzione a
base di Clorexidina al
2%.
• IA
• IA
55
ANTISEPSI CUTANEA
• Far evaporare l’antisettico prima di
inserire il catetere.
Il Povidone iodico deve rimanere sulla
cute per almeno due minuti prima
dell’inserimento.
• Non utilizzare solventi organici (ad
esempio acetone ed etere).
• IB
• IA
CDC, 2002
CATEGORIA I A Fortemente raccomandata per l’implementazione e supportate da studi sperimentali ben disegnati, studi
clinici o studi epidemiologici.
CATEGORIA I B Fortemente raccomandate per l’implementazione e supportate da studi sperimentali, clinici o
epidemiologici e da un forte razionale teoretico
56
MEDICAZIONE IN POLIURETANO
TRASPARENTE
VANTAGGI
•
•
•
•
Ispezione immediata e continua del sito
Fissaggio adeguato del catetere
Il paziente può fare il bagno
Cambi della medicazione meno frequenti
SVANTAGGI
• Intolleranza alla colla
• Ambiente più umido in prossimità del sito di
inserzione
57
MEDICAZIONE CON GARZA E
CEROTTO TRASPIRANTE
VANTAGGI
• Tollerata dai pazienti che presentano allergia
alla colla
• Sito di inserzione più asciutto.
SVANTAGGI
• Più soggetta a sporcarsi e bagnarsi
• No visione immediata del sito di inserzione
• Frequenti cambi di medicazione
58
Sostituzione delle linee infusive per
ridurre il rischio infettivo
Soluzioni
contenenti
Sostituzione
No lipidi, sangue o derivati
Ogni 3-4 giorni
Sangue e emoderivati
Ogni 12 ore
Lipidi
Ogni 24 ore
Nelle infusioni intermittenti o
a ciclo breve
Ad ogni allestimento
TAPPI DI PROTEZIONE
Sostituirli
ogni volta che
si utilizzano
60
Sostituzione cateteri
venosi periferici
Ogni 72-96 ore
CDC, 2002
Assenza di segni e sintomi
locali di complicanze
Lasciato in sito per tempi
maggiori
Cornely et al, 2002.
Webster et al, 2008
Cateteri periferici
posizionati in emergenza
Sostituito entro 24/48 ore
O’Grady et al, 2002
Quando non più necessario Rimuoverlo
Lavaggio del catetere
• Soluzione fisiologica (Soluzione eparinata?)
• Scopi:
Garantire la pervietà
Prevenire l’occlusione
Prevenire la formazione di trombi
Ridurre la colonizzazione
3-5 ml (meglio 5)
Lavaggio del catetere
• Catetere centrale
• Soluzione fisiologica o eparinata?
Dipende dal tipo di catetere
Catetere dotato di valvola non necessita
di eparinizzazione.
Eparinizzazione riduce i fenomeni occlusivi e non le
infezioni.
COMPLICANZE DELLA TERAPIA
ENDOVENOSA
Flebite
Infiammazione di una vena correlata a irritazione chimica meccanica o a
entrambe
Eritema e dolore a livello del sito di accesso del catetere vascolare. La
zona è arrossata, calda e tumefatta.
Incidenza di flebiti aumenta in relazione:
Aumentare del tempo
Composizione del liquido e del farmaco
Dimensione della cannula
Sito
Ancoraggio improprio
Introduzione di microrganismi al momento dell’inserimento
INTERVENTI : rimuovere la cannula
64
• Negli stadi avanzati di flebite possono
comparire segni di tromboflebite.
• Le vene degli arti inferiori sono
particolarmente a rischio di tromboflebite.
Non devono essere utilizzate di routine come
sedi di infusione
COMPLICANZE DELLA TERAPIA
ENDOVENOSA
Infiltrazione (se la soluzione non è vescicante o
necrotizzante)
I liquidi fuoriescono dal sito vascolare e penetrano
negli spazi circostanti
Edema del punto di inserzione
Pallore zona intorno al sito
Cute fredda intorno al sito
Velocità di flusso rallentata
Non c’è reflusso di sangue abbassando il flacone
della soluzione
INTERVENTI : rimuovere la cannula
66
Sovraccarico circolatorio
• Rapido aumento del volume vascolare
Si manifesta con dispnea-tachicardiadistensione delle vene giugulari- edema
polmonare
• Interessa: pazienti anziani con scompenso
cardiaco o insufficienza renale
Individuare i soggetti a rischio
Programmare un monitoraggio accurato:
• FUNZIONE CARDIO-RESPIRATORIA:frequenza
cardiaca, qualità del respiro, stato degli edemi,
peso.
• RENALE: quantità e qualità della diuresi,
bilancio dei liquidi
Definire e controllare la velocità di infusione,
allungando i tempi di infusione
CALCOLO DELLA VELOCITÀ DI
FLUSSO
VELOCITA’ DI FLUSSO: rappresenta la quantità di soluzione
che entra nel corpo della persona in un determinato arco di
tempo
La velocità di flusso può essere calcolata in :
•
Millilitri all’ora (ML/ORA)
•
Gocce al minuto (GTT/MINUTO)
69
Formula per velocità di flusso in ml/h
(millilitri da somministrare in 1 ora)
• V= Volume totale da infondere espresso
in mL
• T= Tempo, numero di ore (h) entro i
quali deve essere somministrata
• VF= Velocità di flusso ml/h
VF (mL/h)= V (ml)
T (h)
70
• Alla signora Anna è stata
prescritta una terapia reidratante
costituita da 1000 ml di glucosata
al 5% da infondere in 8 ore. A
quanti ml/h deve essere impostata
la pompa volumetrica?
• V= 1000 ml
• T= 8 h
• 1000 = 125ml/h
8
71
Velocità di flusso in gtt/m (gocce da
somministrare in 1 ora)
Il numero di gocce necessarie per fare 1 ml
dipende dal tipo di deflussore utilizzato:
I deflussori impiegati sono di due tipi:
Macrogocciolamento (tipo standard)
Rilasciano 20 gtt/min
Microgocciolamento
Rilasciano 60 gtt/min
72
FATTORE DI GOCCIOLAMENTO
Sulla confezione di ogni deflussore viene indicato il
FATTORE DI GOCCIOLAMENTO espresso in :
20 gtt ≅ 1 gr
oppure
1 ml = 20 gocce(1 goccia = 0,050 ml)
73
Formula per velocità di flusso in gtt/min
(gocce da somministrare in 1 minuto)
• V= Volume totale da infondere
espresso in mL
• FG= Fattore di gocciolamento (quantità
di gocce erogate in 1 ml)
• T= Tempo espresso in minuti
• V x FG = gtt/m
T
74
• Alla signora Anna è stata prescritta una
terapia costituita da 1000 ml di sol
fisiologica da infondere in 8 ore. Il
fattore goccia è di 20 gtt/ml. A quanto
dovrà essere impostato il regolatore di
flusso?
• V= 1000 ml
• T= 8 h (480 m)
• FG 20gtt/ml
VF = 1000 ml x 20 gtt = 41.6 gtt/m (42
gtt/m)
480 m
75
Formula per tempo infusione
T (h) = V (ml)
VF (ml/h)
T(m) = V (ml)x Fatt. gocciolam.
(gtt/ml)
Velocità di infusione
gtt/m
76
• Alla signora Anna sono stati prescritti
2000 ml di glucosata 5%: Se la velocità
impostata è di 160 ml/h, dopo quanto
tempo terminerà?
T (h) = V (ml)
VF (ml/h)
2000 =12.5 h
160
Convertire 0.5 in minuti
0.5x60 m/h= 30 minuti
Il tempo necessario per infondere è
di 12 ore e 30 minuti
77
Bibliografia
Saiani L, Brugnolli A. Trattato di cure
infermieristiche. Napoli: Idelson Gnocchi,
2011