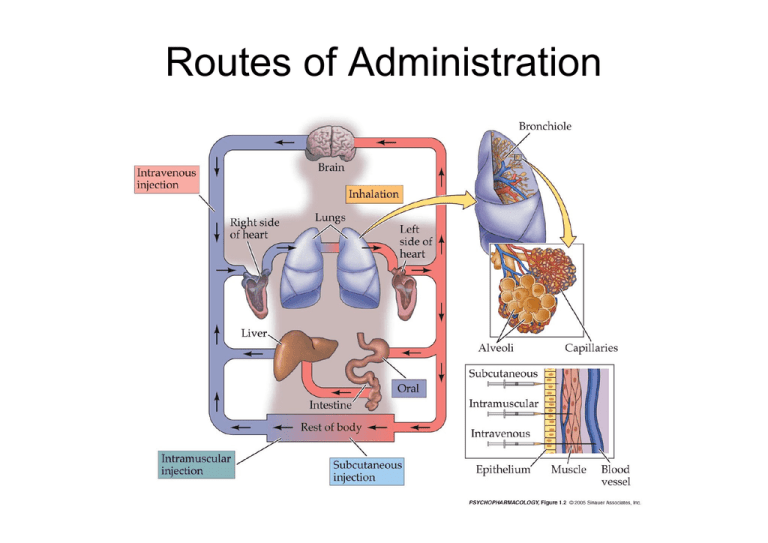
Routes of Administration
Vie di somministrazione principali
Vie enterali
Vie parenterali
Orale
Intravascolare
Buccale (o sublinguale)
Cutanea
Rettale
Intramuscolare
• Per ognuna delle vie suddette i farmaci possono
espletare un’azione topica e/o sistemica
Vie di somministrazione principali
Vie enterali
Vie parenterali
Orale
Intravascolare
Buccale (o sublinguale)
Cutanea
Rettale
Intramuscolare
• Somministrazione sicura, semplice, non dolorosa
• Nel tratto GI un farmaco e’ sottoposto a condizioni
chimico-fisiche variabili (non adatto quindi a tutte le
sostanze)
Via orale
• Assorbimento avviene soprattutto a livello intestinale
(superficie estesa e riccamente vascolarizzata)
• Assorbimento influenzato da
tempo di permanenza
pH
cibo
microflora intestinale
Infiammazioni
lesioni
effetto di primo passaggio
• Induzione
di
vomito
o
lavanda gastrica se eccesso
Via buccale (sublinguale) e rettale
• Utilizzate soprattutto per farmaci che vengono
scarsamente assorbiti dopo somministrazione per os
(es. inattivazione)
• Per via buccale i farmaci
raggiungono rapidamente la
circolazione (pochi minuti)
• Via rettale utile nei neonati,
in pazienti non coscienti o in
caso di vomito (+ lento)
• Non adatte per sostanze
sgradevoli o irritanti
Vie di somministrazione principali
Vie enterali
Vie parenterali
Orale
Intravascolare
Buccale (o sublinguale)
Cutanea
Rettale
Intramuscolare
• Iniezione attraverso tegumenti o direttamente in circolo
• Richiede personale addestrato
• Ideali per farmaci inattivati per os (anche se paziente
non cosciente) o per effetti rapidi (i.v.)
Vie parenterali principali
i.m.
i.v.
s.c.
i.d.
Via intravascolare
• Da preferirsi quando e’ richiesto un rapido intervento
(farmaco immesso totalmente e direttamente nel
circolo ematico; non piu’ recuperabile!!!)
• Iniezione fatta generalmente a
livello venoso, arterioso in casi
specifici (es. chemioterapici)
Attenzione a:
• Somministrazione sia in bolo che
infusione continua
- Tonicita’ soluzioni
• Via endovenosa (e.v.) utilizzata
anche
per
sostanze
con
assorbimento insufficiente se
somministrate per altre vie,
oppure irritanti
- Embolismo
- Infezioni
Via cutanea
• Iniezione intradermica (i.d.; 0.1 – 0.2 ml; diagnostica) o
sottocutanea (s.c.; 2 ml)
• Per iniezione s.c. la cute va
sollevata
per
evitare
iniezione i.m.
• Velocita’ di assorbimento
variabile (+ lento vs i.m.; con
adrenalina si rallenta assorb.
sistemico – uso topico;
ialuronidasi migliora assorb.)
• Via s.c. utilizzata anche per
impianti di forme a lungo
deposito di farmaci
• Dolore dovuto a irritazione o imperizia
Via intramuscolare
• La sede piu’ utilizzata e’ il muscolo gluteo (anche
volumi di 5 ml); anche altre sedi (es. deltoide)
• Farmaci sciolti in soluzioni
acquose assorbiti in < 30
min (piu’ lunghe x oleose)
• L’assorbimento dipende da
grado di irrorazione del
muscolo e dal farmaco
• Via i.m. utilizzata anche per
preparazioni ritardo
• Non adatta per trattamenti
cronici
• Dolore x irritazione o imperizia
Altre vie: via inalatoria
• Assorbimento a livello alveolare in genere rapido
• Farmaci somministrati come gas o aerosol (effetti
topici o sistemici)
• Per aerosol e polveri
importanti dimensioni delle
particelle
• Per un corretto utilizzo i
pazienti devono essere
educati
Altre vie di somministrazione
• Via intraarticolare – per l’iniezione di farmaci come
antiinfiammatori, anestetici locali e antibiotici
direttamente nelle capsule articolari
• Via intratecale – per avere effetti rapidi a livello delle
meningi e delle radici dei nervi spinali; superamento
BEE (es. trattamento di infezioni o tumori cerebrali o
spinali, anestesia spinale)
• Via dermica – per avere effetti a livello locale senza
conseguenze sistemiche (oli, creme, unguenti, lozioni,
spray, etc.)
Nella donna gravida e’ presente una caratteristica
vasodilatazione periferica – aumento probabilita’
di assorbimento transcutaneo
Altre vie di somministrazione
• Instillazioni oculari – per trattamenti topici a livello
oculare (20 µl volume max deposto su un occhio)
• Via nasale – oltre che per uso topico, utilizzata anche
per uso sistemico
Vie di somministrazione
•
Ad esclusione delle somministrazioni direttamente nel
circolo sanguigno, tutte le altre vie richiedono che il
farmaco debba superare delle barriere prima di
arrivare nel sangue
•
La scelta della via di somministrazione deve tenere
conto delle proprieta’ chimico-fisiche del farmaco e
della strategia terapeutica (es. effetti sistemici o topici)
•
La via di somministrazione puo’ influenzare i livelli
plasmatici ottenibili, la rapidita’ d’insorgenza e la
durata dell’effetto (es. via endovenosa vs orale)
Farmacocinetica
• Assorbimento
• Distribuzione
• Biotrasformazione
• Eliminazione
Assorbimento
Assorbimento
Insieme di processi attivi e passivi che
consentono il passaggio di una sostanza dal
sito di somministrazione nella circolazione
sistemica (o nell’interstizio regionale)
Passaggio di sostanze attraverso
membrane plasmatiche
•
Diffusione passiva
•
Trasporto mediato da canali o trasportatori
•
Endo-esocitosi
Passaggio di sostanze attraverso
membrane plasmatiche
Gradiente di concentrazione
•
Diffusione passiva
•
Trasporto mediato da canali o trasportatori
•
Endo-esocitosi
Coefficiente di diffusione
Area superficie
Spessore barriera
Che cosa regola la diffusione passiva di una sostanza?
Diffusione passiva
Out
In
Diffusione passiva
Out
In
Gradiente di concentrazione
Diffusione passiva
Area superficie
Out
In
Diffusione passiva
Out
In
Diffusione passiva
Spessore barriera
Diffusione passiva
Diffusione passiva
Spessore barriera
Diffusione passiva
idrofilica
lipofilica
Diffusione passiva
La diffusione passiva di una sostanza tra due
compartimenti separati da una membrana e’
governata dalla legge di Fick:
Flusso molare =
(c1 – c2)
D
d
(c1 – c2) = gradiente di concentrazione
D = coefficiente di diffusione
A = area
d = spessore
A
Cosa succede per sostanze acide o basiche?
EFFETTO DEL PH
Possiamo prevedere dove un acido debole si distribuisce
se vi sono differenze di pH tra i due compartimenti?
Diffusione passiva
Acido debole
A- + H+
HA
Equazione di Henderson-Hasselbach
Ka =
[H+]
[A-]
[HA]
pH = pKa+ log [A-]/[HA]
[A-]/[HA] = 10 (pH-pKa)
EFFETTO DEL PH
EFFETTO DEL PH
EFFETTO DEL PH
Passaggio di sostanze attraverso
membrane plasmatiche
•
Diffusione passiva
•
Trasporto mediato da canali o trasportatori
•
Endo-esocitosi
Due tipi
Attivo
Facilitato
Trasporto attivo: Na/K ATPasi
Trasporto mediato da canali o
trasportatori (facilitato)
Rispetto a diffusione il flusso per trasporto facilitato e’ saturabile
Uniporto
Antiporto
Simporto
• Simple diffusion
– Species of molecule limited
by membrane physics
– Rate is slow and linearly
related to concentration
gradient
• Membrane transport
– Overall not limited by size,
charge, or hydrophilia
– Is highly selective for
specific needed molecules
– Rate is fast and not linear
Trasporto mediato da canali o
trasportatori (facilitato)
glucosio
Na+
Ambiente
extracellulare
ATPasi
Ambiente
intracellulare
K+
Na+
glucosio
Passaggio di sostanze attraverso
membrane plasmatiche
•
Diffusione passiva
•
Trasporto mediato da canali o trasportatori
•
Endo-esocitosi
Endocitosi
Esocitosi
Passaggio di sostanze attraverso
membrane plasmatiche
Fattori che condizionano
l’assorbimento di una sostanza
Caratteristiche
del farmaco
Massa molecolare, stato
fisico, carica, stabilità,
solubilià, polarità
Fattori che condizionano
l’assorbimento di una sostanza
Propietà
dell’organismo
Morfologia e dimensione
della superficie assorbente,
perfusione ematica dell’area
assorbente, specie, razza,
età, stato nutrizionale, stato
di salute
Fattori che condizionano
l’assorbimento di una sostanza
Caratteristiche Dose, via di
dell’esposizione somministrazione, durata del
contatto con la superficie
assorbente
Fattori esogeni
Interazioni con altre
sostanze, condizioni fisiche
(es. temperatura)
Biodisponibilita’
Quota di farmaco immodificato che raggiunge il circolo
sistemico dopo somministrazione
Biodisponibilita’
VIA ENDOVENOSA:
CIRCOLAZIONE SISTEMICA
ACCESSO DIRETTO AL RESTO DELL’ORGANISMO
FEGATO
FEGATO
RESTO
RESTO
ORGANISMO
ORGANISMO
VIA ORALE:
METABOLIZZAZIONE DA PARTE DEL FEGATO PRIMA DI
RAGGIUNGERE IL RESTO DELL’ORGANISMO
(effetto di primo passaggio)
Distribuzione
Distribuzione
Descrive quella serie di processi che sono alla base
del trasferimento di sostanze esogene dal sito di
assorbimento ai vari compartimenti che costituiscono
l’organismo
Informazioni sulla distribuzione di un farmaco
nell’organismo aiutano a prevedere l’effetto del
farmaco stesso su un particolare organo
Con
ragionevole
approssimazione
possiamo
considerare la distribuzione come una ripartizione del
farmaco fra tre compartimenti acquosi principali
Distribuzione
In un uomo adulto di 70 Kg circa il 60
% del peso corporeo (42 L) e’ acqua
•
Fluidi extracellulari (14 L)
Plasma (3.5 L)
Fluidi interstiziali (10.5 L)
•
Fluidi intracellulari (28 L)
Come possiamo prevedere dove si e’
distribuito un farmaco?
Volume of Distribution (Vd)
• A measure of the tendency of a drug to
move out of the blood plasma to some
other site.
• Or A measure of extend of distribution
Volume apparente di
distribuzione (Vd)
Farmaco
12
8
•
•
•
•
= 1.5
Idrofilo
Legato alle proteine
plasmatiche
Massa molecolare elevata
Non trasportato attraverso
le barriere
Plasma
F. interstiziali
F. intracellulari
Volume apparente di
distribuzione (Vd)
Farmaco
12
2
•
•
•
•
•
=6
Lipofilo
Scarso legame alle proteine
plasmatiche
Massa molecolare piccola
Trasportato attraverso le
barriere
Affinita’ per siti extravascolari
Plasma
F. interstiziali
F. intracellulari
Volume apparente di
distribuzione (Vd)
Vd =
Q (mg)
Q = quantità di farmaco
nell’organismo
(=dose
se
biodisponibilita’ 100%)
Cp (mg/L)
Cp = concentrazione nel plasma
Il volume di liquido che sarebbe richiesto per
contenere la quantità totale di farmaco presente
nell’organismo ad una concentrazione uguale a
quella plasmatica
Volume apparente di
distribuzione (Vd)
Farmaci
preferenzialmente
confinati
entro
il
compartimento vascolare hanno un Vd comparabile al
volume della componente del sangue nella quale si
distribuiscono
Al contrario, farmaci con elevati valori di Vd presentano
concentrazioni più alte nei tessuti extravascolari, cioè
sono distribuiti in modo non uniforme
Conoscere il Vd di una sostanza e’ utile in casi di
determinazione della dose di carico o di intossicazioni
acute
Volume apparente di
distribuzione (Vd)
Vd ≤ 3.5 L
Plasma
F. interstiziali
F. intracellulari
Volume apparente di
distribuzione (Vd)
Vd > 3.5 L
Plasma
F. interstiziali
F. intracellulari
Volume apparente di
distribuzione (Vd)
Vd > 3.5 L
Plasma
F. interstiziali
F. intracellulari
Distribuzione
Distribuzione
Andamento temporale di Cp di un farmaco a seguito di som. in bolo
endovenoso
Fase I
Cp
Fase II
Tempo
Ampiezza della caduta durante fase I e’ indice della capacita’ del
farmaco di uscire dai vasi
Velocita’ della discesa durante fase II e’ indice dell’efficienza dei
processi di eliminazione da organismo
La somministrazione in bolo facilita la distinzione dei due processi
Aspetti chiave della
distribuzione
• Volume apparente di distribuzione (Vd)
• Legame alle proteine plasmatiche
• Perfusione ematica
• Barriere strutturali
• Accumulo tissutale
Protein Binding
Reversible and rapid
Depends on [free drug], affinity for binding sites, [protein]
Il legame di un farmaco alle proteine plasmatiche è variabile.
Protein Binding
Esso viene espresso come rapporto fra la concentrazione di un farmaco legato e la
concentrazione totale del farmaco nel plasma (tale rapporto può variare da 1 a 0)
Si dice che un farmaco è fortemente legato alle proteine plasmatiche quando il rapporto è
superiore a 0.9, mentre per rapporti inferiori a 0.2 si dice che il farmaco è scarsamente o per
nulla legato alle proteine plasmatiche
Esempi di farmaci che hanno un elevato legame alle proteine plasmatiche e che
possono dare luogo a interazioni clinicamente importanti
LEGAME CON ALBUMINA
Digitossina
Fenitoina
Furosemide
Ibuprofene
Indometacina
Salicilati
Sulfamidici
Tiazidici
Warfarin
Depends
on
LEGAME CON GLICOPROTEINA
ACIDA α1
Antidepressivi triciclici
Chinidina
Clorpromazina
Lidocaina
Propranololo
Reversible and rapid
[free drug], affinity for binding sites, [protein]
Legame alle proteine
• Soprattutto alle albumine (>50 % delle proteine
plasmatiche)
La normale concentrazione dell’albumina nel plasma e’ di circa
0,6 mmol/L. Con due siti di legame per molecola di albumina, la
capacita’ dell’albumina plasmatica di legare i farmaci sarebbe
pertanto di circa 1,2 mmol/L.
Per la maggior parte dei farmaci la concentrazione plasmatica
richiesta per ottenere un effetto terapeutico e’ molto inferiore a
1,2 mmol/L
Legame alle proteine
• Soprattutto alle albumine (>50 % delle proteine
plasmatiche)
• Il farmaco nella forma libera ha piu’ possibilita’ di
distribuirsi al di fuori della circolazione
raggiungere bersagli extravascolari
e
di
Caso I:
Legame non significativo
Caso II:
Legame significativo
Legame alle proteine
• Soprattutto alle albumine (>50 % delle proteine
plasmatiche)
• Il farmaco nella forma libera ha piu’ possibilita’ di
distribuirsi al di fuori della circolazione
raggiungere bersagli extravascolari
e
• Equilibrio continuo tra parte libera e legata
• Il farmaco legato puo’ dare luogo a forme di deposito
• Fenomeni di spiazzamento potenzialmente rilevanti
di
Interazioni farmacocinetiche
Legame proteine plasmatiche
Farmaco A
12
10
Legame
Farmaco
Aproteine plasmatiche 4:1
libero
8
6
Livello tossico
4
2
Livello terapeutico
0
Interazioni farmacocinetiche
Legame proteine plasmatiche
Farmaco A
12
10
Legame
Farmaco
Aproteine plasmatiche 4:1
proteine
libero
Aumento livelli
plasmatiche
8
6
Livello tossico
4
2
Livello terapeutico
0
Interazioni farmacocinetiche
Legame proteine plasmatiche
Farmaco A
12
10
Legame
Farmaco
Aproteine plasmatiche 4:1
libero
Diminuzione livelli proteine
plasmatiche
8
6
Livello tossico
4
2
Livello terapeutico
0
Interazioni farmacocinetiche
Legame proteine plasmatiche
Farmaco A
12
Farmaco B
10
Legame
Farmaco
Aproteine plasmatiche 4:1
Il farmaco B spiazza il 50
% del farmaco A legato alle
proteine plasmatiche
libero
Legame
Farmaco
Bproteine plasmatiche 2:1
8
6
Livello tossico
4
2
Livello terapeutico
0
Fattori che modificano il
legame farmaco-proteico
• Ogni modificazione del tasso di proteine
plasmatiche:
–
–
–
–
–
Insufficienza epatica
Insufficienza renale
Infezioni
Tumori
Ustioni
• Se aumenta la quota libera:
– Aumento dell’effetto
– Aumento della velocità di eliminazione
Perfusione ematica
• Organi che ricevono un largo volume ematico
possono potenzialmente accumulare maggiore
quantita’ di una determinata sostanza
• Cuore, reni e cervello ricevono una perfusione
ematica significativa
• Le caratteristiche di permeabilita’ capillare non
sono identiche nei vari organi
La permeabilita’ e’ diversa nei
vari distretti capillari
fenestrae
Fegato
Milza
Midollo rosso
giunzione
intercellulare
lamina basale
Muscoli
Glomeruli renali
Mucose
Ghiandole
Permeabilita’ capillare
glia
Cervello
Midollo spinale
Nei tipici capillari sistemici gli scambi delle piccole molecole idrofiliche hanno
luogo attraverso i pori per diffusione semplice; alcune proteine vengono
trasportate per transcitosi. I capillari cerebrali presentano giunzioni strette e le
molecole idrofiliche devono essere specificamente trasportate; la transcitosi e’
praticamente assente
Barriera ematoencefalica (BEE)
Concentrazioni plasmatiche e nel
liquor della tienamicina dopo
singola iniezione e.v. (25mg/kg)
Concentrazioni plasmatiche e nel
liquor della tienamicina dopo
singola iniezione e.v. (25mg/kg)
Barriera placentare
Puo’ proteggere il feto da sostanze nocive presenti nel sangue
materno, ma esercita un’azione di filtraggio selettivo meno
stringente della BEE
Filtrazione
Diffusione
T. facilitato
T. attivo
Endocitosi
Barriera placentare
Puo’ proteggere il feto da sostanze nocive presenti nel sangue
materno, ma esercita un’azione di filtraggio selettivo meno
stringente della BEE
Il potenziale trasferimento di farmaci dalla madre al feto puo’ avere
implicazioni serie per lo sviluppo del nascituro (es. alcol, THC)
Alcuni farmaci possono essere dannosi sul feto
nonostante abbiano minimi effetti collaterali su
madre (es. isotretinoina)
Filtrazione
Il sangue materno fluisce lentamente a livello della
placenta (aumenta tempo disponibile per
passaggio di molecole nella circolazione fetale)
T. facilitato
Il plasma fetale e’ leggermente piu’ acido rispetto a
quello materno e farmaci basici possono
accumularsi nel feto
Diffusione
T. attivo
Endocitosi
Barriera placentare
• Il sangue fetale è separato da quello materno dal
sincizio placentare, dall’interstizio villare e dalle
cellule endoteliali dei capillari villari.
• A livello del sincizio placentare sono presenti molti
sistemi di trasporto e di endocitosi mediata da
recettore (es. transferrina, IgG, peptidi, proteine)
• La barriera placentare è meno selettiva di quella
emato-encefalica. Inoltre, il sangue materno circola
molto lentamente ⇒ aumenta il tempo di scambio.
• Quasi tutti i farmaci (tranne farmaci idrofili di grosse
dimensioni molecolari) possono raggiungere il feto,
anche se lentamente e a concentrazioni più basse
rispetto a quelle materne.
Accumulo tissutale
L’avidita’ di un tessuto per uno xenobiotico puo’
comportare l’accumulo dello xenobiotico in quel
tessuto
Avviene
quando
la
velocita’
di
assorbimento/distribuzione di una sostanza e’
superiore a quella di biotrasformazione/escrezione
Il sito di accumulo non e’ necessariamente il
bersaglio dell’azione farmacologica/tossica dello
xenobiotico (effetto protettivo)
Accumulo tissutale
Tessuto
adiposo
Sostanze lipofile. Possono rientrare in
circolo per retrodiffusione con il rilascio
dai lipidi
Tessuto
osseo
Sostanze come elementi possono
sostituirsi al calcio e ioni idrossido nella
formazione della matrice ossea
Fegato
Riceve un elevato flusso ematico.
Epatociti contengono proteine leganti
molti xenobiotici
Reni
Preferenzialmente esposti ad alte
concentrazioni di xenobiotici grazie
all’elevato flusso ematico che ricevono











