Responsabile:
Dott. Massimo Valsecchi
Redazione:
NEWSLETTER
N. 1 - 2011
D.ssa Giuseppina Napoletano
[email protected]
Dott. Federico Gobbi
[email protected]
Dott.ssa Emma Conti
[email protected]
LE ARBOVIROSI
Dott.ssa Chiara Postiglione
Recapiti:
tel. 045 8075918 – 5956
tel. 045 601 3563
La presente newsletter e le edizioni
precedenti sono reperibili nel sito della
Regione del Veneto al seguente indirizzo:
http://www.regione.veneto.it/Servizi+alla
+Persona/Sanita/Prevenzione/Stili+di+vit
a+e+salute/Malattie+viaggiatori+interna
zionali/Newsletter.htm
Nel sito del Dipartimento di Prevenzione
ULSS 20 all’indirizzo:
http://prevenzione.ulss20.verona.it/viagn
ews.html
Casi clinici
Primo caso. Venerdì 18 febbraio 2011 una famiglia di Verona rientra da un
soggiorno nelle Filippine: Mario di 60 anni e sua moglie di 53 sono al loro quarto
viaggio nel Paese asiatico dove si recano periodicamente per visitare i loro bambini
adottati a distanza. In quest’ultimo viaggio sono stati accompagnati anche dalla
figlia con il marito.
La domenica successiva Mario manifesta febbre a 40°C con cefalea intensa e
fortissimi dolori muscolari; presenta anche diarrea, nausea e vomito che
regrediscono dopo una giornata. Rimane, tuttavia, una sensazione di amaro in
bocca che gli impedisce di riconoscere i sapori. Il giorno successivo anche la figlia
manifesta febbre con diarrea, forti dolori lombari e cefalea.
Il lunedì, la moglie del signor Mario accompagna il marito e la figlia al Pronto
Soccorso dell’Ospedale Sacro Cuore di Negrar e si rende conto anch'essa di “non
sentirsi troppo bene….". “Certo, si vede che siete appena tornati da una vacanza in
un Paese caldo", commentano gli altri utenti del Pronto Soccorso, "che
abbronzatura!" In realtà, al momento dell’esame obiettivo, il medico rileva nei tre
pazienti un evidente rash maculo-papuloso confluente, sul viso e sul tronco.
Il vetrino per la diagnosi di malaria eseguito ai tre pazienti risulta negativo. Gli
esami ematochimici generali evidenziano: leucopenia, piastrinopenia (<100.000 ml)
e alterazione degli indici di flogosi. Gli esami strumentali, Rx del torace ed ecografia
addominale, risultano negativi.
Supporto tecnico:
Lucrezia Tognon
Andrea Comin
I tre pazienti sono quindi ricoverati nel reparto di Malattie Tropicali, dove
vengono raggiunti dal marito della figlia, rientrato anticipatamente da un viaggio di
lavoro per comparsa di febbre con intensi dolori artro-muscolari.
Durante il ricovero i genitori hanno presentato positività degli indici di citolisi
epatica con transaminasi elevate fino a 10 volte la norma, mentre la figlia ha
mostrato diffusione del rash anche al palmo delle mani.
Gli esami sierologici eseguiti nei quattro pazienti confermano la positività di IgM
anti-dengue.
Una finestra sul mondo
Secondo caso. Nell’agosto 2010 un turista tedesco attraversa l’Austria e la
Slovenia e raggiunge la costa croata dove trascorre 15 giorni sulla penisola Peljesac
(Fig. 1). Il giorno successivo il rientro in Germania manifesta febbre, cefalea, dolori
artro-muscolari e rash maculo-papuloso diffuso a tutto il corpo.
Il medico curante, sospettando la Dengue in base alla sintomatologia, benché
non fossero riportati casi autoctoni in Europa dal 1928, ha prescritto al suo assistito
gli esami sierologici specifici per tale malattia dai quali è emersa positività delle IgM
anti-dengue.
Fig. 1
Mappa della Croazia
Il Robert Koch Institute (RKI) notifica il caso e tramite l’International Health
Regulations (IHR information network) l’informazione giunge all’OMS.
Nelle località croate di Peljesac e Korcula viene effettuata un’indagine
epidemiologica, estesa poi a tutto il litorale croato. Inoltre viene diffusa una lettera
informativa, con la descrizione dei sintomi di Dengue, ai servizi di epidemiologia e
alle cliniche di malattie infettive dei villaggi visitati dal turista tedesco; nella lettera
si chiede di segnalare i casi sospetti anche in persone che non avevano viaggiato.
Il 22 ottobre una signora cinquantenne, che viveva nel villaggio visitato dal
turista tedesco e non aveva effettuato recentemente alcun viaggio, si reca in
ospedale per comparsa di febbre elevata (39°C), rash cutaneo, cefalea, intensi
dolori muscolari.
Al momento del ricovero la sierologia per Dengue, Chikungunya e West Nile è
risultata negativa.
Dopo 19 giorni, però, vengono ripetuti gli esami che evidenziano IgM e IgG
positive per Dengue. Si tratta del secondo caso di Dengue autoctona in Croazia,
nello stesso villaggio.
Sono stati pertanto analizzati i sieri di 14 persone, che vivevano nei pressi
dell’abitazione della donna, con i seguenti risultati: 9 persone sono risultate positive
per IgG anti-dengue e 7 positive o border line per IgM anti-dengue.
L’indagine è stata estesa, con l’analisi di 112 sieri raccolti nel mese di ottobre
2010 e stoccati per varie ragioni negli ospedali della zona, con risultati degni di
nota: 6 sieri sono risultati positivi per IgG anti-dengue e di questi, 5 positivi anche
per IgM.
1 - 2011 – Le arbovirosi
2
Una finestra sul mondo
ARBOVIROSI:
DENGUE, CHIKUNGUNYA, WEST-NILE
Cosa sono. Le arbovirosi sono infezioni virali trasmesse dagli animali all’uomo
tramite artropodi vettori.
Tra le arbovirosi più importanti la Dengue (DEN), la Chikungunya (CHIK) e la
West Nile fever (WNF) si presentano con sintomatologia febbrile poco differenziata,
spesso accompagnata da manifestazioni esantematiche.
Il vettore è rappresentato da zanzare di diverse specie. Per queste infezioni non
esistono farmaci o vaccini preventivi; i metodi diagnostici sono sierologici e
molecolari e la terapia è sintomatica e di supporto.
Dengue, Chikungunya e WNF presentano diffusione endemo-epidemica nelle
regioni tropicali e sub-tropicali, ma la presenza di zanzare del genere Aedes in Italia
e in altri Paesi europei, dovuta all’aumento degli scambi internazionali, ed i recenti
eventi infettivi avvenuti in Europa, dimostrano che queste malattie non possono più
essere considerate “tropicali” bensì un problema di “salute globale”.
Dengue
È diffusa in gran parte dell’America Latina, Sud-Est Asiatico, Africa e Oceania
(Fig. 2).
Fig. 2
Paesi o aree a rischio di
Dengue (WHO, 2010).
Il vettore è la zanzara del genere Aedes, soprattutto A. aegypti ma anche A.
albopictus (o zanzara tigre) ad attività prevalentemente diurna (Fig. 3). Il virus fa
parte del genere Flavivirus e ne esistono 4 sierotipi diversi; l’infezione con un
sierotipo conferisce in genere immunità a vita, ma solo nei confronti di quello
specifico sierotipo.
La trasmissione trans-ovarica sembra avere un ruolo abbastanza importante dal
punto di vista epidemiologico.
Fig. 3
A. albopictus.
Nella maggior parte dei casi l’infezione è asintomatica. Normalmente la malattia
si manifesta con febbre elevata, ad andamento bifasico e ad esordio improvviso,
che insorge 5-6 giorni dalla puntura della zanzara.
1 - 2011 – Le arbovirosi
3
Una finestra sul mondo
Si associano astenia, cefalea intensa, dolori retro-orbitali, mio-artralgie (viene
chiamata per questo febbre “spaccaossa”), rash cutaneo dopo 2-3 giorni.
L’uomo rimane infetto per 2-7 giorni dopo la comparsa dei sintomi.
La sintomatologia è autolimitantesi e ad evoluzione benigna in quanto il rischio
di forma emorragica è estremamente basso durante il primo episodio infettivo. La
Dengue emorragica può verificarsi in seguito ad infezioni sequenziali con due
differenti sierotipi virali: si formano immunocomplessi tra gli anticorpi della
pregressa infezione e il virus.
La letalità della Dengue emorragica, nei casi non trattati, può arrivare al 4050%, mentre nei casi adeguatamente sottoposti a terapia scende a livelli inferiori al
2%.
Chikungunya
È trasmessa dagli stessi vettori della Dengue (genere Aedes) (Fig. 3, 4) con cui
condivide, oltre che la distribuzione geografica, le manifestazioni cliniche. Si
caratterizza, tuttavia, per la presenza di sintomi quali: mialgie e artralgie/artriti
severe, per lo più distali, che possono persistere per diversi mesi; raramente
l’infezione può degenerare in una meningo-encefalite con esito fatale.
È dovuta a un Togavirus, genere Alphavirus. La viremia nell’uomo è di breve
durata e va dai giorni immediatamente precedenti la comparsa dei sintomi (1-12
giorni) a pochi giorni successivi (fase febbrile). La possibilità di trasmissione
verticale trans-ovarica è bassa e di importanza trascurabile dal punto di vista
epidemiologico.
Fig. 4
A. aegypti.
Ben nota è la vasta epidemia di Chikungunya che si diffuse tra il 2001 e il 2005
nei Paesi e nelle isole dell’Oceano Indiano (Rèunion, le Comore, Madagascar,
Mayotte, Mauritius, Seychelles), che è ancora in corso, e quella che si verificò in
Italia (prima volta in Europa), in Emilia-Romagna nell’estate del 2007, con oltre 200
casi umani confermati e 1 decesso.
Il caso indice era stato un uomo proveniente dall’India e le analisi filogenetiche
del virus di questa epidemia mostrarono una forte similitudine con il virus circolante
nelle isole dell’Oceano Indiano.
West Nile
È causata da un virus appartenente al genere Flavivirus; gli uccelli selvatici e
domestici costituiscono il principale serbatoio animale e il cavallo l’ospite definitivo.
Il virus è trasmesso dalla puntura di zanzare infette principalmente del genere
Culex (Fig. 5) che hanno attività crepuscolare e notturna.
Fig. 5
Culex pipiens
1 - 2011 – Le arbovirosi
4
Una finestra sul mondo
L’infezione può mantenersi e amplificarsi nell’ambiente mediante un ciclo
biologico zanzara-uccello-zanzara che rimane infettante per tutta la vita. Nell’uomo
e nel cavallo, ospiti occasionali, i livelli di viremia sono troppo bassi per poter
infettare la zanzara. La malattia non si trasmette da persona a persona (Fig. 6).
Fig. 6
Ciclo biologico della WNV
Nell’uomo l’infezione è asintomatica nella maggioranza dei casi (80%), mentre
in circa il 20% dei soggetti infettati si sviluppa una malattia sistemica febbrile, dopo
un periodo di incubazione di 2-14 giorni; il quadro clinico si risolve spontaneamente
in pochi giorni, ma nei soggetti anziani e nei pazienti immunodepressi può
manifestarsi una malattia neuro-invasiva come encefalite, meningo-encefalite,
paralisi acuta flaccida (1 su 150 casi), talora fatale (tasso di letalità 3-15%).
L’iniziale zona di endemia era limitata ai paesi africani, ma nell’ultimo decennio
si è diffusa con episodi epidemici in America, Medio Oriente, India. Negli USA dal
1999 ad oggi, la WN imperversa nella forma umana, prevalentemente negli stati
della costa atlantica, con migliaia di casi l’anno e alcune centinaia di decessi (Fig.
7).
Fig. 7
Diffusione nel mondo
dell'infezione da virus West
Nile
In Europa meridionale, dal 1997, si sono verificate epidemie che hanno
interessato l’uomo e gli equini. In particolare in Italia nel 1998 si è verificato in
Toscana (Padule di Fucecchio) un’epidemia di soli casi equini. In seguito a questo
focolaio, l’Italia ha adottato un Piano di Sorveglianza Nazionale della malattia in
ambito veterinario.
Nel 2010 è stata emanata la Circolare Ministeriale sulla “Sorveglianza della
malattia da West Nile in Italia” e nel 2011 sulla “Sorveglianza dei casi umani delle
malattie trasmesse da vettori con particolare riferimento alla Chikungunya, Dengue
e West-Nile Disease 2011”. Nella tab.1. sono sintetizzati i dati sui casi di malattia
neuro-invasiva da WN in Italia negli anni 2008-11.
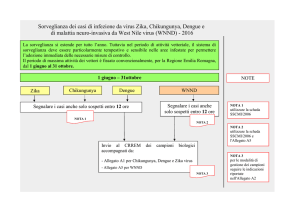
Nel Veneto la sorveglianza epidemiologica è stata avviata a partire dal 2008
quando furono segnalate infezioni da virus di WN nei cavalli di un allevamento nella
provincia di Rovigo; la sorveglianza rapida permise di identificare, in quell’anno, 5
casi umani di malattia neuro-invasiva nella stessa provincia interessata dai casi
equini.
1 - 2011 – Le arbovirosi
5
Una finestra sul mondo
Dalla Regione Veneto è stato stilato un Protocollo di Sorveglianza delle Febbri
estive iniziato nel 2010 come progetto pilota; il Protocollo è stato aggiornato nel
2011
ed
è
reperibile
a
questo
indirizzo
http://www.regione.veneto.it/Servizi+alla+Persona/Sanita/Prevenzione/Malattie+In
fettive/West+Nile.htm . L’obiettivo del progetto consiste nel:
•
individuare precocemente i casi importati di Dengue e Chikungunya da aree
endemiche;
•
individuare precocemente casi autoctoni di West Nile Fever, trasmessi da
zanzare presenti sul territorio regionale.
Il periodo di Sorveglianza si estende dal:
•
1 giugno al 31 ottobre;
•
per le febbri “di importazione” dura tutto l’anno.
In una successiva News saranno riportati e commentati i risultati del Protocollo,
inserito nel Piano Regionale di Prevenzione 2010-12 come “Progetto per la
sorveglianza delle malattie emergenti”.
Tab.1. Casi di malattia neuro-invasiva da WN in Italia, Anni 2008-11.
Regione
2008
2009
2010
2011
Totale§
Emilia Romagna
3
9
1*
0
13
Veneto
5
7
3 (+1*)
8°
23
Lombardia
0
2
0
0
2
Toscana
0
0
0
1^
1
Sardegna
0
0
0
2
2
Totale§
8
18
3
11
41
* importato dalla Romania
° non includono il caso di febbre da WNV segnalato dalla sorveglianza delle febbri estive
§ non sono inclusi i casi importati
^ caso confermato con IgG positive alla siero neutralizzazione
Principali arbovirosi in Europa nel 2010
(Fonte: Promed, Eurosurveillance)
Nel 2010 sono stati notificati in Europa numerosi casi di arbovirosi da virus
Dengue, Chikungunya e West Nile Fever. In particolare, in Francia del sud si sono
verificati due casi di Dengue autoctona (agosto e settembre) e 120 casi di
importazione dall’inizio della sorveglianza messa in atto dal 1/3/2010 nei distretti
dove il vettore A. albopictus si è adattato. In Europa l’incidenza della Dengue di
importazione è passata da 60 casi nel 2001 a 298 casi nel 2009; nel 2010 i casi
sono stati 387 nel periodo da gennaio ad ottobre. Un terzo caso di Dengue
autoctona europea (primo cronologicamente) è stato notificato nell'ottobre 2010 in
Croazia in un turista tedesco.
Sempre in Francia, a Fréjus, sono stati notificati in settembre due casi autoctoni
di virosi Chikungunya. Pochi giorni prima nella stessa zona era stato segnalato un
caso di CHIK importato dall’India.
Per quanto riguarda la WN, sono stati segnalati casi umani nell'agosto 2010 per
la prima volta in Grecia (Macedonia). Al 21 ottobre 2010 i casi notificati erano 261
con 32 decessi, per la maggior parte soggetti anziani che hanno presentato
manifestazioni a carico del sistema nervoso centrale. L’evento rappresenta
l’identificazione di una nuova area a rischio in Grecia, anche se non sono stati
identificati indicatori della trasmissione del virus in cavalli e uccelli. In Italia le
infezioni da malattia neuroinvasiva di WN sono in progressivo aumento; in
particolare nel Veneto, grazie alla sorveglianza epidemiologica di WN, sono stati
notificati finora tre casi di malattia neuroinvasiva.
1 - 2011 – Le arbovirosi
6
Una finestra sul mondo
Commento
Le malattie trasmesse da vettori sono un problema di sanità pubblica
emergente nei Paesi “sviluppati”, come conseguenza della globalizzazione che
rende più rapida e intensa la mobilità internazionale di persone e merci. La
patologia da West Nile è una malattia già nota nel bacino del Mediterraneo, ma in
Italia le infezioni da malattia neuro-invasiva di WN sono in progressivo aumento,
mentre altre arbovirosi, quali Dengue (DEN) e Chikungunya (CHIK), negli ultimi
decenni, sono in evidente espansione geografica.
Poiché l’aumento della diffusione dei virus è strettamente correlato alla
diffusione del corrispettivo vettore zanzara, gli episodi infettivi di questi ultimi anni
confermano che le arbovirosi, storicamente confinate nelle zone tropicali e subtropicali, possono diffondersi anche in Europa qualora si vengano a verificare le
appropriate condizioni patogenetiche.
Infatti, alla luce dell’epidemia di Chikungunya in Italia nel 2007 e dei recenti
casi di Dengue autoctona in Francia e Croazia, vi è il rischio di introdurre gli
arbovirus in aree non endemiche dove sono presenti i vettori competenti, come A.
albopictus, con la possibilità di veri e propri focolai di trasmissione autoctona. In
Italia la zanzara A. albopictus fu introdotta all’inizio degli anni ’90; finora, tuttavia,
nonostante i numerosi casi Dengue di importazione che vengono registrati
annualmente nei viaggiatori in aree endemiche al rientro nel nostro Paese, non si è
ancora verificato (o diagnosticato?) un caso di Dengue autoctona.
Dal punto di vista clinico è importante pensare a queste malattie (Dengue e
Chikungunya) in tutti i soggetti con febbre estiva di ndd e alla WN nelle meningiti
asettiche insorte nel periodo di massima circolazione virale (giugno-novembre).
Inoltre, in caso di DEN e CHIK, poiché la zanzara nel corso del pasto ematico su
paziente in fase viremica può infettarsi e trasmettere il virus ad altri soggetti, è
importante proteggere i pazienti dalle punture di zanzara per evitare la diffusione
della malattia.
Pertanto, oltre ad eseguire una diagnosi precoce dei casi importati, è altrettanto
importante effettuare una sorveglianza del vettore per poter monitorare il
potenziale rischio di eventuali casi di trasmissione autoctona sul territorio nazionale.
Obiettivo della sorveglianza epidemiologica è la tempestiva registrazione di tutti i
casi di febbre attribuibili ad arbovirus sia di importazione che autoctoni, sia
confermati che sospetti. Gli interventi efficaci per la prevenzione e il controllo della
diffusione dell’infezione si basano sulla eliminazione del vettore (soprattutto le
zanzare del genere Aedes) e sulle misure di protezione individuale, quali l’uso di
repellenti cutanei e zanzariere.
BIBLIOGRAFIA
1. Newsletter N.1 gennaio 2009 Dengue
2. Newsletter N.8 ottobre 2008 West Nile Virus
3. Romi R. et al. Linee guida per il controllo di Aedes albopictus e di altri Culicidi potenziali
vettori di arbovirus in Italia. Giornale Italiano di Medicina Tropicale Vol. 13 Suppl. 2008
4. Piovesan C. et al. West Nile in Veneto: aggiornamento al 26 ottobre 2010. Epicentro
(Centro Nazionale di Epidemiologia, Sorveglianza e Promozione della Salute)
http://www.epicentro.iss.it/
5. Yellow Book, CDC http://wwwnc.cdc.gov/travel/content/yellowbook
6. WHO Health topics http://www.who.int
7. Circolare del Ministero della Salute per la “Sorveglianza della malattia da West Nile in
Italia”, 21 luglio 2010
8. Circolare del Ministero della Salute del 15 giugno 2011 su “Sorveglianza dei casi umani
delle malattie trasmesse da vettori con particolare riferimento alla Chikungunya, Dengue e
West-Nile Disease 2011”.
9. Protocollo per la sorveglianza passiva delle febbri estive in regione Veneto, Luglio 2010
www.regione.veneto.it
10. Protocollo di sorveglianza delle febbri estive nella Regione Veneto, anni 2011-12. Giugno
2011.
1 - 2011 – Le arbovirosi
7