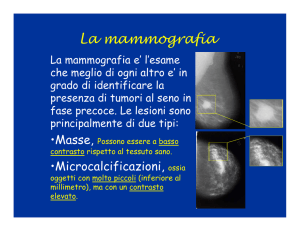
Mammografia...
essere solo “digitale” non basta.
Dr. Alfredo Goddi
Specialista in Radiologia
Direttore Sanitario
Centro Medico SME
Diagnostica per Immagini
Varese
Ruolo e limitazioni della
mammografia.
Il contributo della mammografia nella diagnosi precoce del carcinoma mammario
nelle donne sopra i 40 anni è
ormai riconosciuto. Essa visualizza tumori di pochi millimetri ed è l’unica metodica
che identifica le microcalcificazioni, possibile espressione
di un focolaio neoplastico.
Grazie al fatto di essere un
F A R M A C I A
esame di semplice e rapida esecuzione, con rapporto
costo/efficacia favorevole, il
suo utilizzo è ormai entrato
nella routine quotidiana.
Le potenzialità della mammografia sono tuttavia influenzate dalla proporzione tra
tessuto ghiandolare e tessuto
adiposo: maggiore è la componente ghiandolare più densa è la mammella. L’elevata
densità crea immagini mam-
F I D U C I A
Ecco perché i mammografi
non sono tutti uguali.
mografiche di difficile interpretazione impedendo, non
raramente, il riconoscimento
di noduli o microcalcificazioni. Purtoppo l’elevata densità
della mammella aumenta anche il rischio di sviluppare il
cancro mammario: uno studio del 2007 (New England
Journal of Medicine) ha documentato che le donne con
tessuto ghiandolare che occupa oltre il 75% del volume
mammario hanno un rischio
quattro volte maggiore.
Questa situazione ha spinto i ricercatori e la comunità
scientifica a trovare delle soluzioni per ovviare a tale limitazione. La prima è stata
l’integrazione con l’ecografia
che ne aumentata la sensibilità di oltre il 30%. La seconda
è stata lo sviluppo di mammografi tecnologicamente
più avanzati.
Dalla mammografia analogica alla mammografia digitale.
La mammografia è nata
come tecnica di tipo analogico, basata su pellicola di tipo
fotografico, elemento che le
ha permesso di raggiungere un’eccellente risoluzione
spaziale, limitata tuttavia dallo scarso contrasto tra i tessuti nelle mammelle dense.
Dagli anni 2000 la mammo-
grafia è stata oggetto di un
cambiamento
tecnologico
che ha visto il passaggio dalla tradizionale pellicola radiografica ai detettori digitali.
Questi convertono in forma
elettronica il segnale dei raggi X e lo trasformano in livelli d’intensità di grigio che
vanno a comporre l’immagine mammografica. L'utilizzo della tecnologia digitale si è dimostrato difficoltoso
a causa dell’elevatissima risoluzione spaziale richiesta per
la mammella oltre che per gli
alti costi dei sistemi proposti. Gli studi scientifici hanno
tuttavia riportato percentuali
di riconoscimento dei tumori significativamente maggiori per la mammografia digitale, avvantaggiata dalla miglior
risoluzione di contrasto, favorendone lo sviluppo.
Le diverse soluzioni tecnologiche in mammografia digitale.
Esistono diversi approcci
tecnologici in mammografia digitale; per comprenderli risulta utile suddividerli in
mammografia digitale indiretta e diretta (Tabella 1).
Nella digitalizzazione indiretta, meglio conosciuta come
Computed
Radiography
(CR), attualmente la più diffusa in quanto relativamen-
14
Mammografia... essere solo “digitale” non basta.
Tabella 1
te economica, le cassette con
la pellicola, tipiche dei tradizionali sistemi analogici, vengono sostituite da cassette
contenenti delle piastre al fosforo che, una volta raggiunte dai raggi X, rilasciano luce
rivelabile tramite laser e con-
raggi X necessaria per generare l’immagine (Tabella 1).
Centro Medico
SME
1° Centro
Diagnostico
Low Dose
Diagnostica
per Immagini
Il problema della dose di
raggi X.
Come noto la mammografia prevede l’utilizzo di raggi X che, a fronte dell’ele-
Soluzioni tecnologiche
per la mammografia digitale.
DIGITALIZZAZIONE INDIRETTA (immagini digitali non in tempo reale):
• Utilizza un mammografo tradizionale come sorgente di raggi X e
degli schermi ai fosfori contenuti in una cassetta simile a quella tradizionale; i fosfori una volta raggiunti dai raggi X rilasciano luce rilevabile tramite laser.
DIGITALIZZAZIONE DIRETTA (immagini digitali in tempo reale):
• Conversione indiretta d’energia: converte i raggi X in luce visibile
che viene trasformata in segnale elettrico successivamente digitalizzato.
• Conversione diretta d’energia: i raggi X sono convertiti in segnale
elettrico senza il passaggio intermedio della luce visibile, con elevata risoluzione spaziale.
• Conta di fotoni (photon counting): è basata sulla conta numerica
dei singoli fotoni X che raggiungono il detettore. Il detettore non
trasforma i raggi X in luce come avviene per gli altri sistemi. Questo
approccio aumenta l’efficienza del sistema e genera immagini di
qualità utilizzando una dose del 50% inferiore rispetto ai restanti
sistemi.
vertibile in immagine convenzionale. Questi sistemi
migliorano in modo discreto la risoluzione di contrasto rispetto alla mammografia analogica, pur soffrendo
di minor risoluzione spaziale;
inoltre non riducono la dose
radiante.
Nella più evoluta digitalizzazione diretta, conosciuta come Direct Radiography
(DR), i rivelatori catturano i raggi X direttamente e
il sistema converte i dati in
un’immagine che viene memorizzata in modo digitale. Grazie alla completa digitalizzazione il sistema non è
più limitato nelle regolazioni e consente maggior libertà
nella scelta della dose radiante. Nonostante ciò i sistemi
digitali non sono tutti uguali;
esistono diversi tipi di tecnologie dei detettori che differenziano le prestazioni, i risultati diagnostici e la dose di
F A R M A C I A
vato vantaggio diagnostico,
hanno comunque un minimo rischio statistico oncologico potenziale. Il tessuto
mammario è particolarmente
sensibile alle radiazioni, pertanto è importante ridurre al
minimo le dosi somministrate durante gli esami mammografici.
Per quanto tutti i sistemi digitali rimangano entro i limiti
di accettabilità della dose, le
differenze tra le diverse soluzioni tecnologiche sono significative.
Un recente studio ha dimostrato che la dose media
ghiandolare della mammografia digitale diretta è significativamente inferiore rispetto
alla mammografia analogica, ma anche evidenziato che
non tutti i mammografi digitali erogano una dose inferiore ai migliori mammoContinua a pagina 17
F I D U C I A
• Radiologia digitale
DR Low Dose
• Mammografia digitale
MicroDose
• Ecografia
• Ecografia 3D/4D
• Ecografia con mezzo
di contrasto
• Tomografia
Computerizzata
Multislice 64/128
Ultra Low Dose
•TotalBody•Cardio-TC
•Angio-TC•Uro-TC
•ColonscopiaVirtuale
•DentalscanConeXact
(Cone-beam)
• Risonanza Magnetica
total body 1,5 Tesla
Elastografia real-time
•Neuro-RM
•Angio-RM
Densitometria ossea DExa •RM Colonna
Morfometria vertebrale •RM addome
DExa
•RM articolare
•DiffusioneTotalBody
Body Composition
• Eco-Color Doppler
•
•
•
•
Dir. Sanitario Dr. Alfredo Goddi
Via Pirandello 31 - 21100 Varese
Tel. 0332 224758 - 6 linee r.a. - Fax 0332 210420
[email protected] - www.sme-diagnosticaperimmagini.it
CF e Partita IVA 01374140125
Aut. San. n. 52/99 del 16/09/1999
Orari: Lun-Ven 7.30/19.00 – Sabato 7.30/13.00
Prenotazioni: in loco, via telefono, via fax, via e-mail
Referti: consegna immediata o in 24 ore in base al tipo di esame
Immagini esami: su pellicola e CD certificati medicali
Ampio parcheggio
15
SME è diagnostica innovativa
Lo sviluppo di un farmaco.
Mammografia... essere solo “digitale” non basta.
Continua da pagina 15
genotossicità, teratogenicità e
cancerogenicità, poche molecole potranno poi passare allo
sviluppo clinico,ovviamente
previa autorizzazione dell’organismo competente.
Lo sviluppo clinico è il processo attraverso il quale viene valutato se il composto
sperimentale selezionato potrà diventare un farmaco; è
l’insieme degli studi condotti sull’uomo, ovviamente su
un campione di soggetti che
danno il proprio consenso alla partecipazione allo studio,
con lo scopo finale di indicare
un preciso profilo di efficacia
e tollerabilità di un farmaco,
oltre che di sicurezza.
La fase I dello sviluppo clinico, prima sperimentazione
sull’uomo, viene effettuata su
un numero limitato (20-50)
di volontari maschi sani, eccezion fatta per alcune categorie di farmaci sperimentata
direttamente sui pazienti (es.
antitumorali, antiretrovirali) e
ha il fine di valutare la sicurezza del nuovo farmaco, la
tollerabilità ed eventuali effetti
collaterali.
La fase II della sperimentazione clinica viene effettuata su pazienti affetti dalla/e
patologia/e che rientrano
nella probabile attività terapeutica del nuovo farmaco; si
stabilisce la minima dose efficace sull’uomo (cioè la concentrazione con cui il farmaco
inizia ad avere effetto) e nel
contempo si valuta quale può
essere la posologia ottimale e
F A R M A C I A
si continua nell’acquisizione
delle informazioni sulla sicurezza del farmaco (osservare
eventuali reazioni avverse).
La fase III riguarda l’approfondimento del profilo di efficacia e tollerabilità del nuovo composto; in questa fase
viene coinvolto un numero
più ampio di pazienti e viene
verificato se la nuova molecola possiede dei reali vantaggi
rispetto alle opzioni terapeutiche già presenti sul mercato.
L’ultima fase, la fase IV è
condotta dopo la commercializzazione del farmaco ed
è molto importante perché
consente un’osservazione
dello stesso nell’ambito delle indicazioni e dei dosaggi
autorizzati dall’Autorità regolatoria competente al fine di
rilevare e valutare le reazioni
avverse più rare, ma anche approfondire il valore terapeutico reale e l’impiego ottimale.
Questa fase supera i limiti
delle fasi precedenti ovvero il
numero limitato di pazienti e
selezionati ad hoc, oltre che il
tempo di studio relativamente
limitato.
In conclusione, il processo
che porta allo sviluppo di un
nuovo farmaco è sicuramente molto lungo e complesso
ma necessario al fine di garantire la sicurezza, la qualità
e l’efficacia di un composto
prima che venga immesso sul
mercato e pertanto utilizzato
da un numero potenzialmente
elevato di persone.
F I D U C I A
grafi analogici (Hauge HR et
al. Radiation Protection Dosimetry 2011): è pertanto evidente che la sola digitalizzazione non è di per sè sufficiente
a garantire la riduzione della
dose per le pazienti.
ture. La maggior risoluzione
spaziale aiuta a riconoscere i
cambiamenti determinati dal
tumore in fase iniziale.
Due studi (E. Keavey, Mammographic Symposium 2010; E.
Venturini et al. 45° Congresso
La riduzione della dose è infatti il risultato di un insieme
di soluzioni tecnologiche che
comprendono tubo radiogeno, tipo di rilevatori, tecnica di acquisizione e di analisi dei dati.
Nazionale SIRM 2012), hanno
confermato che questo tipo
di mammografo migliora il
riconoscimento dei tumori
rispetto ai restanti mammografi digitali diretti, pur erogando una dose del 50% inferiore.
Anche i rilevamenti dell’Agenzia Svedese per la Protezione
dalle Radiazioni hanno confermato la netta riduzione di
dose radiante garantita dalla
tecnologia a conta di fotoni
(Swedish screening program. Dose
data, 2008 report).
I rilevanti risultati clinici che si
ottengono con questa tecnologia innovativa dovrebbero
stimolare l’ammodernamento del parco di apparecchiature: l’obsolescenza può infatti avere ricadute negative
sulle potenzialità diagnostiche oltre a comportare un’indebita esposizione alle radiazioni X.
La mammografia digitale ”a conta di fotoni”: alta
risoluzione e riduzione di
dose garantita.
Tra le varie soluzioni sino ad
oggi proposte, la mammografia digitale “a conta i fotoni”
del fascio di raggi X è quella
che ha dimostrato di differenziarsi dalle altre per le sue elevate prestazioni e soprattutto per la capacità di ridurre il
rumore di fondo nelle immagini esaltando il segnale tessutale. Le immagini ottenute
con questo tipo di mammografo sono da due a quattro
volte più risolute di quelle generate dalle altre apparecchia-
Informazioni
Per ulteriori informazioni contattate il Centro Medico:
SME - Diagnostica per Immagini
Via Pirandello, 31 - 21100 Varese
Tel. 0332.224758 - e-mail: [email protected]
www.sme-diagnosticaperimmagini.it
17