Università degli studi di Torino
Facoltà di Medicina e Chirurgia
A.O.U.S. S. Giovanni Battista di Torino
Corso di Laurea in Infermieristica
MARINELLA D’ORIA
Reparto di Cardiorianimazione
A.O.U.S. S. Giovanni Battista di Torino
Tutor: Brancalion Massimo
STUDIO GUIDATO
RICERCA BIBLIOGRAFICA
QUESITO DI RICERCA:
“Come trattare l’urgenza in un paziente con insufficienza respiratoria acuta”
Quesito di ricerca: “Come trattare l’urgenza in un paziente con insufficienza respiratoria acuta”
INTRODUZIONE
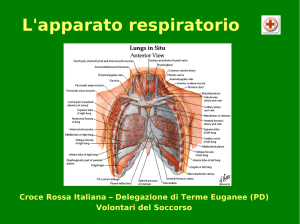
L’insufficienza respiratoria è una condizione caratterizzata da un’alterazione della ventilazione
alveolare e/o da una difficoltà dello scambio gassoso a livello polmonare. È una condizione inoltre
che può essere determinata da un insufficiente trasporto di ossigeno ai tessuti o da
un’insufficiente utilizzazione, da parte dei tessuti, dell’ossigeno stesso.
I livelli diagnostici dell’ipossiemia (diminuzione dell’ossigeno nel sangue arterioso) e
dell’ipercapnia (aumento nel sangue dell’anidride carbonica) sono: pressione parziale dell’O2 < 60
mmHg e pressione parziale della CO2 > 45 mmHg.
La respirazione si avvale di quattro fasi:
Ventilazione
Scambio dei gas a livello polmonare
Trasporto dei gas
Scambio dei gas a livello dei tessuti
Il compromesso funzionamento degli organi preposti al corretto svolgimento di questi atti provoca
i diversi tipi di insufficienza respiratoria.
I segni caratteristici di questa condizione rilevabili nel paziente sono:
Alterazioni dello stato mentale
Tachicardia
Dispnea
Cianosi
Segni di fatica dei muscoli respiratori e uso dei muscoli accessori della respirazione
Nell’insufficienza respiratoria acuta assume importanza la rapidità con la quale essa si manifesta.
Se essa non viene trattata tempestivamente può insorgere l’arresto respiratorio che consiste
nell’abolizione dell’attività respiratoria (apnea). L’assenza di respiro è preceduta da
boccheggiamento (gasping) o respiro agonico e riduzione estrema della frequenza degli atti
respiratori fino al loro totale arresto. Il cuore può continuare a pompare sangue per diversi minuti
portando l’ossigeno residuo al cervello. Se però l’arresto respiratorio non viene trattato o sarà
trattato tardivamente quasi sicuramente insorgerà anche l’arresto cardiaco.
La respirazione può essere inefficace o assente generalmente a causa di :
Danno ai centri encefalici di controllo della respirazione
Ostruzione delle vie aeree
Paralisi o compromissione dei nervi e/o dei muscoli respiratori
Polmoni compromessi
In alcune situazioni la cura della causa che ha determinato l’insufficienza respiratoria determina la
rapida risoluzione dell’insufficienza respiratoria stessa.
OBIETTIVO
Con la seguente ricerca l’obiettivo che ci si pone è di rispondere al quesito di partenza, e quindi
affrontare il problema di come si tratta l’urgenza in un paziente con insufficienza respiratoria
acuta. Con i seguenti articoli verranno proprio analizzate le tecniche e i dispositivi adeguati per far
fronte all’urgenza e per rianimare il paziente in caso di arresto cardio-respiratorio.
STRATEGIA DI RICERCA
P (paziente): paziente con insufficienza respiratoria acuta
I (intervento): trattamento d’urgenza
C (comparazione):
O (outcome): rianimare il paziente
Le parole chiave utilizzate sono:
Insufficienza respiratoria (respiratory insufficiency)
Intervento d’urgenza (emergency treatment)
Rianimazione cardiopolmonare (cardiopulmonary resuscitation)
Ho utilizzato esclusivamente l’operatore booleano “AND” per combinare insieme le parole chiave
e cercare così degli articoli che affrontassero l’argomento in modo specifico. In questa maniera,
attraverso la ricerca combinata delle tre parole chiave, ho trovato articoli che spiegano il
trattamento da eseguire in caso di urgenza per rianimare un paziente in insufficienza respiratoria.
Search History
<1>
Unique Identifier
17443106
Status
MEDLINE
Authors
Foley PW.
Authors Full Name
Foley, Paul William Xavier.
Institution
Queen Alexandra Hospital, Cosham,
Portsmouth, Hampshire, UK.
[email protected]
Title
A serious complication of thrombolysis after
prolonged cardiac arrest: airway obstruction
from tongue injury.
Source
Journal of Cardiovascular Medicine.
8(5):374-6, 2007 May.
Abstract
Prolonged cardiac arrest with external chest
compression was regarded as a
contraindication to thrombolysis for acute
myocardial infarction, although recent work
has largely refuted previous concerns. This
paper presents a serious haemorrhagic
complication, which risked airway patency
due to unrecognised nasopharyngeal airway-
induced trauma and tongue biting. The
patient required blood transfusion, and
owing to the haemorrhage was unable to
have rescue angioplasty. Methods of
revascularisation after prolonged cardiac
arrest are discussed.
Publication Type
Case Reports. Journal Article.
<2>
Unique Identifier
16842306
Status
MEDLINE
Authors
Australian Resuscitation Council.
Authors Full Name
Australian Resuscitation Council.
Title
Paediatric advanced life support: Australian
Resuscitation Council Guidelines 2006.
Source
Emergency Medicine Australasia. 18(4):35771, 2006 Aug.
Publication Type
Journal Article. Practice Guideline.
<3>
Unique Identifier
16842305
Status
MEDLINE
Authors
Australian Resuscitation Council.
Authors Full Name
Australian Resuscitation Council.
Title
Adult advanced life support: Australian
Resuscitation Council Guidelines 2006.
Source
Emergency Medicine Australasia. 18(4):33756, 2006 Aug.
Publication Type
Journal Article. Practice Guideline.
<4>
Unique Identifier
16842303
Status
MEDLINE
Authors
Australian Resuscitation Council.
Authors Full Name
Australian Resuscitation Council.
Title
Cardiopulmonary resuscitation: Australian
Resuscitation Council Guideline 2006.
Source
Emergency Medicine Australasia. 18(4):3324, 2006 Aug.
Publication Type
Journal Article. Practice Guideline.
<5>
Unique Identifier
9632406
Status
MEDLINE
Authors
Anonymous.
Title
The 1998 European Resuscitation Council
guidelines for adult single rescuer basic life
support. Basic Life Support Working Group of
the European Resuscitation Council.[see
comment][erratum appears in BMJ 1998 Aug
22;317(7157):501].
Comments
Comment in: BMJ. 1998 Jun
20;316(7148):1844-5; PMID: 9632399
Source
BMJ. 316(7148):1870-6, 1998 Jun 20.
Other ID
Source: NLM. PMC28585
Publication Type
Guideline. Journal Article. Practice
Guideline.
<6>
Unique Identifier
9349126
Status
MEDLINE
Authors
Gabbott DA. Baskett PJ.
Authors Full Name
Gabbott, D A. Baskett, P J.
Institution
Gloucestershire Royal Hospital.
Title
Management of the airway and ventilation
during resuscitation.[see comment]. [Review]
[81 refs]
Comments
Comment in: Br J Anaesth. 1997
Dec;79(6):814; PMID: 9496223, Comment in:
Br J Anaesth. 1998 Jul;81(1):101; PMID:
9771279
Source
British Journal of Anaesthesia. 79(2):15971, 1997 Aug.
Publication Type
Journal Article. Review.
RISULTATI DELLA RICERCA BIBLIOGRAFICA
Gli articoli trovati nelle banche dati attraverso la ricerca bibliografica sono 6:
1 journal article, Case Report
4 journal article, Practice Guideline
1 journal article, Review
CRITERI DI SCELTA DEGLI ARTICOLI
Leggendo gli abstract dei sei articoli trovati nelle banche dati la mia scelta è ricaduta su tre di essi:
“Rianimazione Cardiopolmonare: linee guida 2006 del Consiglio Australiano della Rianimazione”,
“Linee guida del 1998 del Consiglio Europeo della Rianimazione sull’assistenza vitale di base per
adulti con un singolo soccorritore”, “La gestione delle vie aeree e della ventilazione durante la
rianimazione”. I primi due sono delle linee guida che spiegano il trattamento da eseguire per la
rianimazione cardiopolmonare. Il terzo invece si concentra in maniera specifica sulla gestione delle
vie aeree e della ventilazione durante la rianimazione, ed espone le tecniche e i dispositivi
adeguati per far fronte all’urgenza.
ANALISI DEGLI ARTICOLI
“Rianimazione Cardiopolmonare: linee guida del 2006 del Consiglio Australiano della
Rianimazione” ¹
La rianimazione cardiopolmonare (CPR) è la tecnica di salvataggio costituita da un insieme di
interventi (respirazione artificiale combinata con le compressioni toraciche) che si praticano
durante un arresto cardio-respiratorio per ristabilire o sostituire le funzioni vitali compromesse. Lo
scopo è quello di mantenere la circolazione sufficiente per preservare la funzione del cervello fino
a quando non è disponibile il trattamento specializzato. La CPR andrebbe subito iniziata se la
vittima non da segni di vita (inconscio, non risponde e non respira normalmente). È raccomandato
un rapporto di compressioni e ventilazioni di 30:2 (30 compressioni seguite da 2 ventilazioni).
Tale rapporto è stato selezionato per :
Aumentare il numero di compressioni
Ridurre al minimo le interruzioni di compressione. Delle prove hanno dimostrato che
l’interruzione delle compressioni è associata a ritorni più poveri della circolazione
spontanea e a più bassi tassi di sopravvivenza.
Evitare la ventilazione eccessiva
Prima di tutto bisogna controllare la presenza di eventuali pericoli e se la vittima risponde. Dopo
aver verificato l’apertura delle vie aeree, il paziente deve essere posto su una superficie rigida e il
suo torace deve essere scoperto poiché tale manovra richiede il contatto con il torace; questo per
essere sicuri della corretta posizione delle mani. Quest’ultime vanno collocate sopra lo sterno, una
sopra l’altra con le dita incrociate, al centro del petto. Solo il palmo dovrebbe toccare il torace, per
evitare di rompere le coste. Tenendo le braccia dritte, senza piegare i gomiti, bisogna esercitare
delle compressioni toraciche determinando un movimento di circa 4-5 cm per ciascuna
compressione. È assolutamente importante rilasciare completamente dopo ogni compressione ma
mai staccare il palmo delle mani dal torace. Dopo ogni 30 compressioni è necessario praticare 2
insufflazioni con la respirazione artificiale. Con una mano si chiude il naso e con l’altra si estende la
mandibola per mantenere la bocca aperta. È fondamentale che il capo del paziente rimanga in
iperestensione. La scorretta posizione delle vie aeree inoltre espone la vittima al rischio che entri
aria nello stomaco, provocando così facilmente il rigurgito. Esso è il flusso passivo del contenuto
gastrico in bocca e nel naso che potrebbe dirigersi all’interno delle vie aeree. L’inalazione del
contenuto gastrico è una grave minaccia per la persona inconscia, e spesso è silenziosa e non
evidente perché non è presente nessuna attività muscolare. Le insufflazioni non devono essere
eccessivamente energiche ma bisogna emettere una quantità d’aria non superiore a 500-600 cc.
I rischi dell’iperventilazione sono:
Aumento eccessivo della pressione intratoracica
Rischio di insufflazione dell’aria dello stomaco
Eccessivo ritorno venoso al cuore
Se non si può eseguire la respirazione artificiale il soccorritore dovrà solo effettuare le
compressioni toraciche. Esse dovrebbero essere fatte di continuo con una velocità di circa
100/min.
“Linee guida del 1998 del Consiglio Europeo della Rianimazione sull’assistenza vitale di base per
adulti con un singolo operatore” ²
Le seguenti linee guida si basano su uno stato di consulenza con il Gruppo di Lavoro del Supporto
Vitale di Base. Il termine supporto vitale di base si riferisce al mantenimento della pervietà delle
vie aeree e al sostegno della respirazione e della circolazione senza l’uso di attrezzature se non
quelle di protezione. Lo scopo del supporto vitale di base è quello di mantenere adeguate la
ventilazione e la circolazione.
Esso comprende i seguenti elementi:
Valutazione e mantenimento delle vie aeree
Respirazione artificiale
Compressioni toraciche
Quando tutti questi elementi sono combinati insieme si parla di rianimazione cardiopolmonare.
L’arresto della circolazione per 34 minuti (ancora meno se il paziente è ipossiemico) porterà a
danni cerebrali irreversibili. Un ritardo, anche all’interno di quell’intervallo, potrebbe ridurre
l’eventuale possibilità di un esito positivo.
Il termine originale “massaggio cardiaco” e il suo successore “compressione cardiaca esterna”
riflettono la teoria iniziale su come realizzare la tecnica, ossia premendo sul cuore. La
raccomandazione corrente è per un tasso di 100 compressioni al minuto, e ciò ha dimostrato di
essere efficace nella pratica. È importante ricordare però che, anche quando eseguite in modo
ottimale, le compressioni non devono superare il 30 % della produzione normale cardiaca.
Bisogna prima di tutto garantire la sicurezza del soccorritore e della vittima e vedere se
quest’ultima risponde. Cercare di mantenere la pervietà delle vie aeree, guardare e sentire se è
presente la respirazione (più di qualche occasionale boccheggio). Se il paziente non respira
rimuovere qualsiasi tipo di ostruzione, iperestendere la testa della vittima e chiuderle il naso, e
successivamente insufflare per 1,5-2 secondi circa 400-600 cc di aria nei suoi polmoni. Effettuare
fino a 5 tentativi.
In seguito valutare gli eventuali segni della circolazione controllando il polso carotideo:
Se è presente continuare con la respirazione fino a quando la vittima non riprende a
respirare autonomamente; ogni 10 respiri ricontrollare il polso.
Se non ci sono segni della circolazione deve subito avere inizio il massaggio cardiaco.
Per le compressioni toraciche individuare la metà inferiore dello sterno e posizionare una mano
sopra l’altra intrecciando le dita. Con il palmo in contatto con il torace del paziente e le braccia
tese premere verso il basso sullo sterno comprimendo di circa 4-5 cm. Senza perdere mai il
contatto tra mano e torace eseguire circa 100 compressioni al minuto. Se respirazione e
compressioni sono combinate insieme, bisogna eseguirle con un rapporto di 15 compressioni:2
respirazioni.
In caso di ostruzione parziale delle vie aeree la vittima in genere è in grado di rimuoverla con la
tosse; ma se tale ostruzione ostacola completamente il flusso d’aria ciò non sarà possibile perché
la persona sarà incapace di parlare, respirare o tossire. In questo caso eseguire il “back slapping”,
cioè dare dei colpi sulla schiena e se ciò non dovesse bastare eseguire le spinte addominali
(manovra di Heimlich). Se l’ostruzione è visibile in bocca provare a rimuoverlo con le dita.
“La gestione delle vie aeree e della ventilazione durante le rianimazione” ³
La gestione delle vie aeree e della ventilazione è una componente vitale nella rianimazione del
paziente con un arresto cardiaco e respiratorio. Negli ultimi anni l’accento è stato posto
maggiormente sugli elementi cardiaci e vascolari della rianimazione. Ciò nonostante il ruolo del
mantenimento dell’ossigenazione, durante il processo della rianimazione, non è meno importante
al fine di garantire la protezione degli organi vitali dal danno ipossico.
L’ostruzione delle vie aeree può essere la prima causa dell’arresto cardio-respiratorio e potrebbe
causare la perdita di coscienza. Una totale ostruzione delle vie aeree non trattata, anche in un
breve periodo di tempo, causerà danni potenzialmente irreversibili o addirittura fatali all’encefalo
e agli altri organi vitali. Un’anormale fonazione, suoni anomali del respiro, rantoli o stridori
indicano una particolare ostruzione. Lo stridore generalmente indica ostruzione al di sopra della
laringe, mentre i rantoli indicano ostruzione della laringe.
La valutazione delle vie aeree si basa sul controllo dei movimenti del torace e sentendo il flusso
d’aria attraverso la bocca e il naso. La valutazione dovrebbe essere fatta lasciando il paziente nella
posizione in cui si trova soprattutto se c’è un trauma sospetto. Una buona valutazione della
pervietà delle vie aeree costituisce il primo passo per assicurare una corretta ventilazione ed
ossigenazione al paziente. Se la respirazione è assente il paziente dovrebbe essere ruotato in
posizione supina. Testa e collo dovrebbero essere allineati. Successivamente la valutazione deve
essere completata dalla ricerca di altri segni come cianosi, pallore, eccessiva salivazione, presenza
nella bocca o nella faringe di contenuto gastrico o corpi estranei.
Negli adulti le più comuni cause di ostruzione sono l’ab ingestis del contenuto gastrico associato
ad una perdita del riflesso di protezione della laringe, e il soffocamento causato da grandi porzioni
di cibo poco masticato. Il soffocamento è annunciato da sofferenza respiratoria, stridori e tosse.
Più l’ostruzione diventa completa più il flusso viene ridotto e il paziente è incapace di parlare e
respirare e subentra la cianosi. Il paziente diventa incosciente e può andare incontro a morte se
l’ostruzione non è rimossa immediatamente.
Se sembra esserci un adeguato flusso d’aria, il paziente deve essere incoraggiato a tossire e
dovrebbe essere somministrato l’ossigeno. Se il movimento d’aria è scarso o assente il paziente
diventa cianotico ed è richiesta un’azione immediata.
L’ostruzione deve essere rimossa con:
Colpi sulla schiena. Una serie di 5 colpi da applicare sulla schiena durante l’espirazione del
paziente seduto, in piedi o in decubito laterale.
Compressioni addominali (manovra di Heimlich). Potrebbero essere applicate con un
paziente in piedi, seduto o supino (quando è impossibile cingere l’addome della persona).
Con tali compressioni c’è però il rischio del rigurgito gastrico.
Compressioni toraciche. Da preferire nei bambini e quando le compressioni addominali
sono controindicate. Sono compressioni ritmiche da applicare con entrambi le mani sulla
parte anteriore del torace.
Spazza dito. Da usare solo nelle vittime inconsce che non hanno un buon riflesso o abilità
nel mordere il dito del soccorritore.
Laringoscopio con aspirazione
Cricotiroidotomia (via aerea chirurgica) da usare come ultima risorsa qualora la
ventilazione risulti difficoltosa o impossibile. È una tecnica percutanea che, sfruttando
l’introduzione contemporanea di ago tagliente e cannula, permette l’accesso tracheale
diretto per l’ossigenazione del paziente.
Nella rianimazione di base il metodo di scelta è la ventilazione “bocca a bocca”, “bocca a naso” o
con la maschera facciale. Quest’ultimo metodo ha maggiori vantaggi, può ridurre la possibilità di
trasmissione di infezioni tra paziente e soccorritore, e alcuni modelli permettono l’aggiunta di
ossigeno.
La sequenza delle ventilazioni finora raccomandata in relazione alle compressioni toraciche
esterne nei pazienti con arresto cardiaco è di 1:5 con due operatori e 2:15 con un operatore.
La ventilazione attraverso una via non protetta può portare ad un grosso rischio di inflazione
gastrica e conseguente ab ingestis polmonare. La pressione insufflata dovrebbe essere limitata a
20 cm di H2O.
La gestione avanzate delle vie aeree è richiesta se le tecniche di base sono inadeguate. Qualsiasi
tecnica può essere descritta come avanzata se include l’uso di una via aerea o tecnica aggiunta.
Tra le vie aeree e tecniche avanzate si ricorda:
Cannula orofaringea e nasofaringea. Sono le più semplici. Facilmente inseribili ma
rappresentano solo un aiuto nel mantenimento della pervietà delle vie aeree. Esse devono
essere posizionate correttamente e hanno bisogno di una misura appropriata (se troppo
corte sono inefficaci ma se troppo lunghe possono provocare spasmi della laringe). Quelle
orofaringee sono poco tollerate nei pazienti semiconsci perché attivano il riflesso del
vomito, e potrebbe inoltre risultare difficile l’inserimento nei pazienti con la mascella
serrata.
Pressione cricoidea. Il rigurgito gastrico e l’ab ingestis devono essere considerati i maggiori
rischi durante la rianimazione soprattutto se le vie aeree non sono protette. La pressione
cricoidea rappresenta una misura di protezione. Questa tecnica consiste nell’applicare una
pressione posteriore sulla cartilagine cricoidea per comprimere l’esofago contro le
vertebre cervicali e prevenire l’insufflazione gastrica e un possibile rigurgito.
Intubazione endotracheale. Rappresenta il gold-standard per la gestione avanzata delle vie
aeree durante la rianimazione. Essa provvede a rendere sicura la via aerea permettendo la
ventilazione, l’ossigenazione e l’aspirazione. Il posizionamento di tale tubo viene
effettuato con l’ausilio di un laringoscopio a lama curva o a lama retta.
Maschera laringea. Questo dispositivo ha rivoluzionato la pratica anestetica sino dalla sua
introduzione nel 1988. È stata testata la sua soddisfacente e versatile applicazione in molte
difficili circostanze. Fornisce una chiara via aerea senza l’uso del laringoscopio. La
ventilazione è molto più efficiente rispetto alla maschera facciale. La maschera laringea
non andrebbe usata nei pazienti con i polmoni poco espandibili. Delle limitazioni per tale
maschera sono l’inadeguata protezione delle vie aeree e la sua non perfetta abilità a
funzionare adeguatamente in presenza della pressione cricoidea. Questo dispositivo è
comunque da ritenere assolutamente utile nella pratica della rianimazione e dovrebbe
essere usato come prima via aerea per coloro a cui è impossibile eseguire l’intubazione
endotracheale.
Combitube (tubo esofago tracheale). Questo dispositivo è un tubo a doppio lume il quale
passa attraverso la bocca e permette la ventilazione dei polmoni del paziente sia che il
tubo entri in trachea sia che entri nell’esofago. Se il tubo entra in trachea si comporta
come un normale tubo endotracheale, mentre se entra nell’esofago, la cuffia della laringe
è cuffiata, e la ventilazione è possibile tramite l’apertura sopra la glottide. Il Combitube
non richiede strumenti per l’inserzione ed è utile in difficili situazioni o luoghi.
CONCLUSIONI
Giunti a questo punto, dopo l’analisi degli articoli, si può trattare il problema del quesito di
partenza, e dunque capire come affrontare l’emergenza in presenza di un paziente con
insufficienza respiratoria. Nell’insufficienza respiratoria acuta assume notevole importanza la
rapidità con cui essa insorge. Per preservare le funzioni vitali bisogna quindi provvedere
immediatamente a liberare le vie aeree, praticare la respirazione artificiale e prevenire l’arresto
cardiaco che in presenza di arresto respiratorio non trattato, o trattato tardivamente, si manifesta
sempre. Confrontando i tre articoli e mettendo insieme le notizie si può fare un quadro generale
sulla situazione di emergenza e il relativo trattamento. La principale azione da fare è la valutazione
dell’attività respiratoria e della pervietà delle vie aeree. Una buona valutazione è il primo passo
per garantire poi una corretta ventilazione al paziente. Se è presente un’ostruzione bisogna
provvedere immediatamente a rimuoverla, poiché più l’ostruzione diventa completa più il flusso
d’aria sarà ridotto, subentrerà la cianosi e il paziente può andare incontro a morte.
Quando si è in presenza di arresto cardio-respiratorio si deve provvedere immediatamente a
fornire un supporto vitale. Si parte da quello di base il cui scopo è mantenere un’adeguata
ventilazione e circolazione senza l’uso di attrezzature se non quelle di protezione. Esso comprende
il mantenimento delle vie aeree, la respirazione artificiale e le compressioni toraciche. Quando
questi elementi sono combinati insieme si parla di rianimazione cardiopolmonare. Il rapporto
raccomandato per le compressioni e le ventilazioni è diverso nei tre articoli. Mentre il primo più
recente (2006) sostiene che debba essere di 30:2 (30 compressioni seguite da 2 ventilazioni), gli
altri due un po’ più vecchi (1998 e 1997) sostengono 15:2. In ogni caso la velocità raccomandata è
di 100 compressioni/minuto. L’insufflazione d’aria nei polmoni per ogni ventilazione deve essere di
1,5-2 secondi e di 400-600 cc di volume tenendo le testa del paziente in iperestensione. I rischi
dell’iperventilazione sono l’aumento eccessivo della pressione intratoracica, il rischio di
insufflazione dell’aria dello stomaco con conseguente rigurgito e possibile ab ingestis, e l’eccessivo
ritorno venoso al cuore. Le compressioni toraciche devono essere eseguite con il palmo della
mano comprimendo di circa 4-5 cm; dopo ogni compressione si deve rilasciare completamente ma
mai staccare le mani dal torace.
Quando le tecniche del supporto vitale di base sono inadeguate è richiesta la gestione avanzata
delle vie aeree. La gestione si considera avanzata quando è incluso l’uso di tecniche o vie aeree
aggiuntive. Tra esse si ricordano: la cannula orofaringea e nasofaringea, la pressione cricoidea,
l’intubazione endotracheale, la maschera laringea,il Combitube (tubo esofago tracheale).
Nel reparto di cardiorianimazione dove ho eseguito il tirocinio la ventilazione artificiale è fornita
per la maggior parte dei casi attraverso il tubo endotracheale, la tracheotomia e le maschere
facciali con una ventilazione non invasiva (NIV).
Bibliografia:
¹Australian Resuscitation Council. Cardiopulmonary resuscitation: Australian Resuscitation
Council Guideline 2006. [Journal Article. Practice Guideline] Emergency Medicine Australasia.
18(4): 332-4, 2006 Aug.
²Anonymous. The 1998 European Resuscitation Council guidelines for adult single rescuer basic
life support. [Journal Article. Practice Guideline] 316(7148): 1870-6, 1998 Jun.
³Gabbott, Baskett. Management of the airway and ventilation during resuscitation. [Journal
Article. Review] British Journal of Anaesthesia. 79(2): 159-71, 1997 Aug.