Problemi
in psichiatria
Il fine è l’uomo, il principio la terra
Direttore Responsabile
Umberto Dinelli
5.
M. S. Angeletti
Sintomi in cammino verso la schizofrenia
Comitato di Redazione
Presidenti
Umberto Dinelli
Giovanni Ronca
45. U. Dinelli
Il Gene agile
Coeditori
Mario Guazzelli
Gianni Moriani
Pietro Pietrini
61. G. Del Puente, F. Pezzoni
Ataque de nervios, uno studio transculturale
Comitato Scientifico
Eugenio Aguglia
Nicoletta Brunello
Angela Conte
Maurizio De Vanna
Gianluigi Gigli
Carlo Alberto Madrignani
Roberto Mutani
Paolo Nichelli
Stefano Pallanti
Riccardo Torta
Consulenti Internazionali
Slavko Zihler - Ljubliana, Slovenia
Irvin Feinberg - Davis, California
Raphaël Massarelli - Grenoble, Francia
Questo numero è stato curato da Irene Guerrini
e Guglielmo Mottola
I disegni sono di Paolo Giordani
81. Storia dell’Hôpital général (1662)
alle origini della cura morale
89. S. Voltolina
Di chi cammina con i piedi per terra
e la testa per aria
Rivista quadrimestrale anno 13° numero 38 - Dicembre 2005
Editore “Centro per lo studio dell’interazione Neuropsichiatria e Società”. Direzione, redazione, amministrazione: Mestre Galleria Medaglie d’Oro 5/9 - 30174 Mestre-Venezia Tel. 041.983630, Pisa Via Roma,
67 - 56100 Pisa Tel. 050.992658 Fax 050.835424, Preganziol Via Terraglio, 439 - 31022 PreganziolTreviso Tel. 0422.93215/6 Fax 0422.633545. Registrazione del Tribunale di Venezia n. 1058 del
25.06.1991.
Stampa & Fotocomposizione: Tipografia Unigraf - Via Galvani, 2 - 31022 Preganziol (TV)
NOTA PER GLI AUTORI
I lavori avviati per la pubblicazione su “Problemi in Psichiatria” devono conformarsi a cura
dell’Autore ad alcuni requisiti fondamentali.
Il testo proposto dovrà essere inviato sia su supporto magnetico, adeguatamente protetto
per evitare danni nel corso della spedizione, che su supporto cartaceo.
Per il testo composto a mezzo computer il programma da utilizzare sarà WORD per ambiente
WINDOWS o MACINTOSH (l’estensione del documento dovrà essere .RTF).
Il testo potrà essere trasmesso anche tramite e-mail: [email protected]; [email protected]
La prima pagina del manoscritto dovrà contenere le informazioni essenziali quali il titolo del
lavoro, il nome degli Autori, l’Istituzione di riferimento.
Problemi
in psichiatria
Sintomi in cammino verso la
schizofrenia 5 Il Gene agile 45
Ataque de nervios, uno
studio transculturale 61
Storia dell’Hôpital général
(1662) alle origini della cura
morale 81 Di chi cammina
con i piedi per terra e
la testa per aria 89
3805
PARK VILLA NAPOLEON
NAPOLEON
PARK
Casa di
di cura
cura per
per le
le malattie
Casa
malattie nervose
nervose
l’abilitazione psicosociale
psicosociale
ee l’abilitazione
31022 PREGANZIOL
PREGANZIOL (TV)
31022
(TV)
Via
Terraglio,
439/441
Via Terraglio, 439/441
Tel. 0422
0422 93215/6
93215/6
Tel.
Direttore sanitario
sanitario Dott.
Dott. U.
U. Dinelli
Dinelli
Direttore
Spec.
in
Psichiatria
e
Spec. in Psichiatria e
Neuropsichiatria infantile
infantile
Neuropsichiatria
***
***
Neuropsichiatria
Neuropsichiatria
***
***
Laboratorio di
di analisi
analisi cliniche
cliniche
Laboratorio
Monitoraggio
farmacologico
Monitoraggio farmacologico
e tossicologico
tossicologico
e
***
***
Laboratorio
di psicologia
psicologia
Laboratorio di
Attività
espressiva
Attività espressiva
***
***
Animazione
Animazione
***
***
Servizi
di:
elettroencefalografia
Servizi di: elettroencefalografia
elettromiografia -- radiologia
radiologia
elettromiografia
cardiologia -- ginecologia
ginecologia
cardiologia
5
Sintomi in cammino
verso la schizofrenia
M. S. Angeletti
Vulnerabilità schizofrenica e sintomi di base
“Ciascun individuo ha, per così dire, la sua propria schizofrenia, conforme
alla sua biografia, ai suoi problemi e alle alternative che ne derivano, pur
nella uniformità della sintomatologia” (Binswanger, 1960).
E’ proprio in virtù di questa visione dinamica della patologia schizofrenica,
che il recupero di un approccio psicopatologico potrebbe aprire il campo
a nuove prospettive terapeutico-riabilitative.
Infatti l’introduzione negli anni Sessanta del concetto di Sintomi di Base ha
spostato l’attenzione dal sintomo schizofrenico conclamato allo studio degli
episodi precedenti lo sviluppo psicotico, concedendo la possibilità di riconoscerne i segni e di intervenire repentinamente.
In questo senso è appena necessario accennare (Süllwold, 1992) che
disporre di un modello teorico e di precise descrizioni dei disturbi di cui il
paziente soffre e che spesso non riesce a verbalizzare, significa fornirgli il
motivo di sollievo e di rassicurazione, significa consentirgli di elaborare una
immagine di sé che contempli allo stesso tempo la sua vulnerabilità, ma
anche la sua possibilità di accedere a residue potenzialità compensatorie e
adattive, significa altresì renderlo consapevole del “razionale” dei vari
interventi terapeutici e favorire la sua compliance.
Di grande rilievo e pregio, nel trattare i Sintomi di Base, assume il resoconto del paziente rispetto alle sensazioni sgradevoli che percepisce. Infatti
per il momento è ritenuto l’unico indicatore realmente affidabile per
cominciare a trattare con questi sintomi.
E’ necessario quindi che il paziente nel raccontare le sensazioni provate si
trovi in un clima di estrema fiducia ed empatia.
6
1. IL CONCETTO DI VULNERABILITÀ SCHIZOFRENICA
1.1 Precursori storici del concetto di vulnerabilità
Il concetto di vulnerabilità è senz’altro uno degli organizzatori forti delle
attuali conoscenze psichiatriche, sia in virtù della visione sintetica che propone al riguardo della multifattorialità patogenetica dei disturbi psichici,
sia per la sua accentuata inclinazione psichica e pragmatica. Nell’epoca
moderna il primo autore a usare il termine “vulnerabilità” fu nel 1941 lo
psichiatra tedesco C.Canstatt, secondo il quale: ”un abnorme livello di
eccitabilità psichica, e quindi una reattività sproporzionata rispetto all’entità degli sviluppi esterni, avrebbe costituito la predisposizione allo svilupparsi di sintomi psicopatologici” (Constatt, 1841).
Tuttavia questo costrutto teorico e clinico è già rintracciabile negli scritti
galenici, dai quali si evince uno stile di razionalità scientifica secondo il
quale la malattia si origina dall’impatto fra una serie di “cause” esterne,
quali la dieta, il regime di vita, l’ambiente fisico e sociale, i veleni, e una
disposizione corporea che è suscettibile al loro influsso, o addirittura predisposta a subirlo (Vegetti, 1983). La malattia origina da predisposizioni
patologiche inerenti ai corpi a causa di una cattiva “mixis” (impasto materiale) e di una cattiva “krasis” (temperamento), geneticamente determinate. Da simili considerazioni, ha origine nel mondo antico un radicale cambiamento di status epistemologico, tecnico e sociale della scienza medica:
il medico, da “ammiratore” della natura provvidenziale, diviene “aiutante”
e “riparatore” – alla stregua del sarto e del muratore - di una “natura spesso imperfetta e malata” e il sapere medico si trasforma radicalmente da
teologico, speculativo e provvidenzialistico facendosi ipotetico, congetturale e pratico-empirico (Vegetti, 1983).
In un ambito di riflessione assai più prossimo alla disciplina psichiatrica si
colloca la nozione stoica di “proclivitas”: la diatesi che predispone all’ “effectus” e quindi al “morbus” – gli stadi in cui il male si è insediato
reversibilmente - e può concludere la propria parabola nell’ “aegrotatio
inveterata”, che corrisponde al nostro concetto di “cronicità” (Stanghellini,
1997). Queste nozioni, secondo Plutarco, “devono servire da guida comune alla medicina del corpo e alla terapeutica dell’anima” (Foucault, 1984),
essendo medicina e filosofia una sola regione (mia chora). Questo schema
nosodromico (cronologico-patogenetico) preconizza effettivamente uno
dei cardini della moderna nozione di vulnerabilità: la “proclivitas”, infatti
non è solo uno stato preesistente al “morbus”, essa è un tratto del corpo e
7
dell’anima che persiste anche dopo che il morbus è guarito.
Un altro autore di spicco è Pinel, il quale propone una classificazione dell’alienazione mentale:
La prima specie di alienazione mentale , denominata “melanconia”, è
caratterizzata da un delirio esclusivo, da un’idea esclusiva che lascia intatto l’esercizio di tutte le facoltà intellettuali e non dà adito ad atti violenti,
se non strettamente in connessione con un’idea stessa.
La seconda specie è denominata “mania senza delirio”, caratterizzata dalla
mancanza di qualsiasi alterazione delle funzioni dell’intelletto, della percezione, della memoria, del giudizio, dell’immaginazione, mentre è presente
un pervertimento delle funzioni affettive con impulsi ciechi alla violenza,
senza che si possano rintracciare connessioni tra questi ultimi e alcuna idea
dominante.
La terza specie, ”mania con delirio”, è caratterizzata dalla lesione di una o
più funzioni dell’intelletto e dell’emotività.
La quarta specie è la “demenza o abolizione del pensiero”, connotata dall’incoerenza e stravaganza motoria, dall’oblio del passato, da profondi
disturbi della percezione, obliterazione del giudizio.
La quinta specie, ”l’idiotismo”, è caratterizzata da una obliterazione più o
meno totale delle facoltà intellettive e affettive.
1.2 Uso naturalistico ed euristico del concetto di vulnerabilità
Nell’uso naturalistico del concetto di vulnerabilità il significato del termine
si appiattisce su quello di anormalità preesistente o fattore di rischio per
una specifica malattia. Questa accezione può dirsi naturalistica perché è
riferibile ad uno stile descrittivo in auge nella medicina positivistica, che
pone come proprio oggetto la storia naturale della malattia: in quest’ottica
le malattie esistono come enti di natura, e a ciascuna di esse corrispondono un insieme di cause scatenanti, una fase d’esordio e una di stato, un
decorso prestabilito ed esiti specifici. In questa prospettiva si cercano di
individuare i precursori di una entità morbosa, principalmente allo scopo
di affinare la diagnostica, stabilire netti confini nosografici, e possibilmente precisare la prognosi.
1.3 Il modello di vulnerabilità di Zubin
I cardini del modello della vulnerabilità vengono dallo stesso Zubin cosi
sintetizzati:
a) I sintomi schizofrenici emergono quando soggetti vulnerabili sono sot-
8
toposti ad accadimenti stressanti soprasoglia, di origine esogena o endogena.
b) Un episodio di malattia ha luogo se i fattori modulanti risultano insufficienti: le principali variabili moderatrici sono la rete sociale, la nicchia
ecologica e la personalità premorbosa.
c) L’episodio termina quando l’episodio stressante recede. La persona
torna in linea di principio, al livello di compenso precedente l’episodio;
tuttavia, non si può minimizzare l’impatto esistenziale dell’episodio stesso, che può essere all’origine di sintomi residuali.
d) Se il livello di compenso premorboso era buono, allora la persona che a
esso torna dopo l’episodio è giudicata guarita.
e) Se esso era scadente, il ritorno a tale livello di compenso premorboso
può erroneamente essere equivocato come un esito negativo.
Se si vuole comprendere fino in fondo il pensiero di Zubin bisogna altresì
comprendere che alla base della sua teorizzazione è insita una polemica nei
confronti del concetto di cronicità schizofrenica. La domanda fondamentale che Zubin si pone è: “la cronicità è destino o artefatto?” (Harding, Zubin,
Strauss, 1987). Il corpus dei suoi lavori è posto sotto il segno dell’ottimismo
prognostico ed egli sostiene che: “la caratteristica persistente della schizofrenia non è il perdurare dell’episodio schizofrenico stesso, ma la vulnerabilità allo sviluppo di tali episodi del disturbo.Gli episodi stessi sono ‘stati’
limitati nel tempo di durata più o meno lunga, ma la vulnerabilità in se stessa è un tratto persistente”(Zubin 1989).
Il paradigma della vulnerabilità è posto in essere per contrapporsi alla vecchia visione (in particolare quella naturalistica) secondo la quale la cronicità che caratterizza le psicosi schizofreniche è semplicemente espressione
di malattia. Ma il concetto stesso di “malattia” appare eccessivamente limitato se si vuol comprendere la varietà dei quadri di stato e dei decorsi: per
questo si avverte la necessità di un cambiamento di paradigma e si passa
dal concetto di malattia a quello di vulnerabilità. Il concetto di “malattia”
in questo senso finisce con il designare ambiguamente sia la causa sia i sintomi conclamati, sia ciò che si suppone come primario sia ciò che si osserva in quanto epifenomeno secondario.
Il concetto di vulnerabilità schizotropica è da ritenersi euristicamente valido solo se accoppiato dialetticamente ai fattori personologici e ambientali, con i quali complessivamente costituisce il modello della vulnerabilità in
quanto paradigma etio-patogenetico sopraordinato ai singoli paradigmi
esplicativi (biologico, psicodinamico, psicosociale).
9
La concezione di Zubin pur rappresentando un punto fermo nella concezione più ampia della nozione di vulnerabilità, è stata aspramente criticata
da Klosterkötter (1990); secondo questo autorevole rappresentante della
scuola di Bonn facente capo all’allievo di Schneider, G. Huber, il collega
anglosassone avrebbe dato scarso rilievo agli indicatori psicopatologici di
vulnerabilità: a quei fenomeni cioè, che rappresentano l’esperienza della
vulnerabilità, arrivando anche ad attribuire tale scarsa considerazione per
questi fenomeni, ad un “deplorevole” difetto di informazione, circa gli
studi che venivano sviluppandosi in Germania già alla fine degli anni ’60 sui
sintomi di base, come disturbi soggettivi presenti nelle sindromi che precorrono anche di parecchi anni l’insorgenza di una franca sintomatologia
schizofrenica (Gross, 1969) in quella che vedremo essere delineata come
“sindrome d’avanposto”. Il paradigma patogenetico dei sintomi di base,
assolutamente congruente con quello di vulnerabilità, ne rappresenta infatti una valida estensione per quel che riguarda gli indicatori fenomenici di
vulnerabilità.
Nel 1990 Mundt oppone al modello della vulnerabiltà, il proprio modello
patogenetico-ermeneutico centrato sulla nozione di “intenzionalità”; egli
afferma che “ la psicologia schizofrenica attraverso gli stadi della vita e
della malattia, specialmente per ciò che riguarda lo sviluppo degli stati
deficitari, sembra essere meglio spiegabile tramite il concetto di intenzionalità che dal modello di vulnerabilità” (Mundt, 1990). L’autore lascia al
modello della vulnerabilità l’interpretazione dei rischi di ricaduta dei
pazienti cronici moderatamente malati. Il concetto di “intenzionalità” sta a
indicare la capacità di costruire e mantenere coerentemente un mondo
intessuto di significati e valori personali situato in rapporto di continuità,
reciprocità e comprensibilità con la reatà sociale condivisa (Mundt, 1985).
Il modello dell’intenzionalità disturbata, in opposizione al modello tradizionale della vulnerabilità, “focalizza la difficoltà dello schizofrenico nel
costruire il sé, il mondo oggettuale delle rappresentazioni psichiche e la
difficoltà ad entrare nel processo di reciprocità sociale” (Mundt, 1990).
1.4 Il modello illness-coping di Strauss
Questo modello si focalizza sui rapporti tra il soggetto e la sua vulnerabilità. Strauss ipotizza due componenti patogenetiche salienti: una di natura
biologica (processuale), e una attinente alla sfera della personalità, intesa
come repertorio individuale di meccanismi di mediazione e di compenso.
Le configurazioni sincroniche (sintomi positivi e negativi) e diacroniche
10
(decorsi) delle sindromi schizofreniche dipendono dall’interazione tra le
oscillazioni endogene della malattia primaria e l’efficacia o meno dei meccanismi di compenso.
Inoltre, tutt’altro che indifferente o neutrale risulta essere la scelta tra
sistemi di riferimento categoriale o dimensionale nella descrizione dei
fenomeni psicotici. A questo proposito già agli inizi degli anni sessanta
J.Strauss scriveva (1973) che “nel suggerire che i disordini psichiatrici sono
malattie discrete con cause e cure specifiche, il modello categoriale patrocina delle attività come la ricerca di un fattore biochimico o genetico che
causi la schizofrenia. Approcci di ricerca diversi sarebbero suggeriti se
fosse usato un modello che focalizzasse i gradi di disfunzionamento, come
i gradi dei disturbi del pensiero”. Dunque all’interno della ricerca c’è una
netta separazione a favore dell’uno o dell’altro modello.
A questo proposito è da tenere conto dell’affermazione di
Minkowski(1927): ”La nozione di schizofrenia in quanto malattia mentale
tende a scomporsi in due fattori di ordine diverso: in primo luogo c’è la
schizoidia, fattore costituzionale specifico per eccellenza, più o meno invariabile di per sé stesso nel corso della vita individuale; in secondo luogo, c’è
un fattore nocivo di natura evolutiva, suscettibile di determinare un processo mentale morboso. Questo fattore non ha di per sé un colore ben definito, è di natura più indeterminata e il quadro che darà dipenderà prima di
tutto dal terreno sul quale agirà. Congiunto alla schizoidia la trasformerà in
un processo morboso specifico, in schizofrenia”.
Questa affermazione percorre il nucleo concettuale del paradigma della
vulnerabilità. E’ necessario però considerare alcuni fattori: in primo luogo,
è necessario prendere in considerazione il fattore “persona” se si vuole tentare di capire come un fattore relativamente aspecifico, che oggi sarebbe
definito “vulnerabilità schizotropica”, possa determinare l’insorgenza di
quadri schizofrenici conclamati; inoltre, sono le interazioni tra la persona
del malato e i fenomeni di base a dischiudere la comprensione delle manifestazioni della sindrome schizofrenica, cioè i suoi sintomi e i suoi decorsi.
La persona ha un ruolo attivo nell’interagire con il disturbo e i sintomi schizofrenici positivi e negativi sono l’esito di una “negoziazione” più o meno
consapevole tra fenomeni di base e amalgama personologico. In un contributo del 1987, Strauss faceva notare come nella storia della psichiatria si sia
oscillato nel considerare il disturbo mentale ora come la conseguenza di
una colpa individuale, consistente nel commercio con il diavolo o nella
mancanza di nerbo morale, ora invece come l’effetto di una “malattia” che,
11
impossessatasi del paziente, l’avrebbe privato di qualsiasi residuo di autonomia personale. Entrambe queste concezioni del disturbo mentale sono
“simultaneamente paralizzanti per la persona” (Strauss e coll., 1987), implicando biasimo o pietà nella comunità, vergogna o disperazione nel paziente. Fortunatamente – continua Strauss – nella attuale disease-oriented era,
esistono clinici e ricercatori che si impegnano a trovare una via di mezzo
tra questi due punti di vista, impegno che è sotteso dalla riflessione su
come la malattia e la persona possono interagire e influenzarsi a vicenda”.
Negli ultimi anni, Strauss ha più volte affermato la necessità di un approccio teorico al problema della schizofrenia che tenga distinte le caratteristiche della malattia primaria dai meccanismi di compenso messi in atto più
o meno consapevolmente dai pazienti.
L’autore, che dichiara di seguire in questo i presupposti teorici degli scritti di Hughlings Jackson, Bleuler e Freud, si affida a considerare tali impostazioni puramente cliniche e cioè dell’osservazione dell’estremo polimorfismo dei sintomi psicotici e dell’estrema variabilità dei decorsi schizofrenici (Strauss, 1969, 1985), entrambe suggestive di dinamiche patogenetiche non lineari.
Riportiamo in proposito la lapidaria opinione di E. Bleuler (1955): “Una
lesione che agisce sulla psiche può determinare quadri clinici di ogni genere e d’altra parte alla base di un medesimo quadro psicopatologico vi possono essere cause molteplici”.
In coda a questo paragrafo ma non ultimo per importanza sembra oppurtuno fare qualche riferimento al concetto di “eterogeneità dei sintomi”. Se
infatti il primo pilastro che sorregge il costrutto del modello illness-coping
è rappresentato dagli studi sulla dimensionalità dei sintomi psicotici, il
secondo è costituito dall’analisi dell’eterogeneità dei decorsi schizofrenici.
Gli studi longitudinali condotti in Europa sui decorsi (M. Bleuler, 1974;
Huber e coll. 1975; Ciompi e Müller, 1976; Tsuang e coll., 1979; Harding
e coll., 1987) hanno stabilito l’evidenza dell’eterogeneità degli stessi e della
prognosi delle sindromi schizofreniche. Tra questi proponiamo quanto
affermato da M. Bleuler a conclusione delle sue ricerche:
“Relativamente al decorso e all’esito delle psicosi schizofreniche, prolungate ricerche alle quali ho partecipato per più di sessant’anni hanno confermato ciò di cui si era dubitato per un lungo periodo. Non esiste un decorso
specifico della malattia (M. Bleuler, 1978; Ciompi, 1984). Invece, gli esiti
delle psicosi schizofreniche sono estremamente diversificati, variano da
guarigioni prolungate a decorsi intermittenti, a psicosi prolungate di inten-
12
sità grave e leggera. Per un lungo periodo molti psichiatri credettero che
una definizione precisa della diagnosi indicasse una prognosi specifica.
L’esperienza ha mostrato che non importa come si formula la diagnosi: essa
mai assicura un decorso e una prognosi prevedibili (…). Il decorso delle
psicosi schizofreniche non evolve mai nella direzione di un progressivo
impoverimento della vita interiore, mai verso una “demenza” del tipo trovato in danneggiamenti cerebrali diffusi. La vita interiore può essere nascosta da una mancanza di espressione, nel mutismo per esempio, ma non è
perduta” (M.Bleuler, 1991).
Se tali studi sono la premessa empirica indispensabile per giungere alla conclusione che non si può parlare di una “storia naturale” della schizofrenia
definita come processo unidirezionale chiuso, tale punto di vista appare tutt’altro che ignoto alla psichiatria tradizionale che con Binswanger nel 1960
asseriva che “come ben sanno gli psicoterapeuti, ciascun individuo ha, per
così dire, “la sua propria schizofrenia”, conforme alla sua biografia, ai suoi
problemi e alle alternative che derivano da essi” (Binswanger, 1960). La
recente scoperta delle modalità individuali del coping del paziente schizofrenico, cioè del suo modo “attivo” nel modulare le forme e i decorsi della
malattia (Strauss, 1989), altro dunque non è se non una “ri-scoperta”.
Secondo Strauss (1992) per spiegare l’eterogeneità e la dimensionalità dei
sintomi e il polimorfismo dei decorsi è necessario chiamare in causa il ruolo
di mediazione della persona tra il disturbo primario e il fenotipo schizofrenico. La persona diventa così la “chiave per la comprensione della malattia
mentale”. La conseguenza è duplice: “distinguendo più efficacemente i
meccanismi di coping della malattia, diviene possibile isolare le caratteristiche della malattia stessa e i suoi antecedenti. Differenziando il coping della
malattia, diviene anche possibile comprendere gli sforzi di guarigione e prevenzione attuati dalla persona, e apprendere quali di tali processi possano
essere efficaci e pertanto rilevanti per il trattamento” (Strauss, 1989 a).
In conclusione, il principio semeiologico della dimensionalità si amplia,
quando assume un’ottica patogenetica e non solamente descrittiva, venendo a costituire il presupposto del principio della progressione (reversibile)
da fenomeni più elementari, appartenenti al piano della vulnerabilità schizotropica, a fenomeni più complessi e strutturati, come i fenomeni finali
psicotici di Schneider definiti di “primo rango”.
1.5 La dottrina delle connessioni seriali di Klosterkötter
In un ambito più dichiaratamente patogenetico Klosterkötter (1988) ha
13
affrontato, nella sua dottrina delle “connessioni seriali”, il problema della
progressione da fenomeniche a precliniche e subcliniche (sintomi-base) a
sintomi psicotici conclamati (fenomeni finali), dimostrando la presenza di
transizioni reversibili.
Tramite l’analisi delle sequenze sintomatologiche diacroniche che conducono a sintomi di primo rango, sono state identificate cinque sequenze di
transizione: (1) percezioni deliranti (disturbi iniziali di tipo percettivo che
evolvono verso stati di depersonalizzazione allopsichica); (2) inserimento,
furto e diffusione di pensieri (disturbi iniziali cognitivi del pensiero, memoria e linguaggio che evolvono verso stati di depersonalizzazione autopsichica); (3) allucinazioni verbali (disturbi iniziali cognitivi del pensiero, memoria e linguaggio ad evoluzione verso fenomeni di pressione dei pensieri, difficoltà a discriminare tra suoni e pensieri, da cui le pseudoallucinazioni uditive e infine la spazializzazione delle “voci”); (4) influenzamento somatico
e (5) della volontà (disturbi iniziali della motricità e della cenestesi che
evolvono in fenomeni di depersonalizzazione auto- e somatopsichica). Il
passaggio dal piano della vulnerabilità schizotropica a quello dei sintomi
conclamati avviene mediante una intensificazione (esogena e endogena)
della pervasività dei sintomi-base e, dunque, delle esperienze di depersonalizzazione, che determinano un incremento della complessità del campo
di esperienza.
Quando, con questo autore, si distinguono diversi fattori generativi che
possono condurre alla vulnerabilità affiorante attraverso i sintomi-base al
sintomo schizofrenico, si elencano possibilità diverse. Una è data dal puro
e semplice aumento delle esperienze basiche disturbanti e del loro alone
affettivo che esaspera il carattere disturbante delle esperienze stesse.
A certi livelli sembra che la persona si confronti con il compito impossibile di dare senso ad esperienze inconsuete. L’atmosfera di non familiarità
che circonda ad esempio molte esperienze cenestesiche comprese nei sintomi-base sembra avere un ruolo importante per determinare lo sforzo
disperato per fronteggiarle.
1.6 La vulnerabilità come concetto multideterminato
La vulnerabilità psicotica è come un oggetto a due facce, da un lato a contatto con il substrato biologico, dall’altro con le esperienze interne che sole
riescono a definire ciò che chiamiamo psicosi schizofrenica. Il modello
della vulnerabilità consente di essere indubbiamente più vicini al substrato biologico del disturbo schizofrenico di quanto non sia possibile fare
14
movendosi invece solo sul piano sintomatologico. E’ diventato compito
essenziale delineare il profilo della vulnerabilità psicotica individuando dei
tratti, delle caratteristiche presenti prima, durante e dopo la psicosi, e probabilmente in percentuale diversa anche nei familiari, che assumano la
funzione di marker di vulnerabilità. Nonostante tutto però, rimane la sensazione di trovarsi ancora, dal punto di vista epistemologico, su sponde
diverse, tra loro non comunicanti. In effetti quando si delinea la vulnerabilità e la si traduce in aspetti neuro-psico-fisiologici si continua ad essere
turbati dall’incommensurabile salto dal corpo alla mente, anche perché
abbiamo da un lato una serie di dati oggettivi e dall’altro una serie di vissuti soggettivi.
Sicuramente di grande utilità e originalità per superare quella che sembra,
nel campo dei disturbi schizofrenici, una sorta di dicotomia mente-cervello, è il pensiero di Huber il quale esplora la vulnerabilità partendo dal vissuto del paziente, per poi cercare una oggettivazione nella costruzione e
validazione di scale.
In effetti gli aspetti indagati attraverso i sintomi-base sono innanzitutto
delle esperienze soggettive con carattere di disturbo e delineano non tanto
un “segno” nel senso oggettivo del termine ma un vissuto accessibile alla
autopercezione del paziente come disturbante.
2. IL CONCETTO DI SINTOMI DI BASE
2.1 Precursori del concetto di sintomi di base: L’automatismo mentale
di De Clèrambault, la teoria di Minkowski.
De Clèrambault enunciò una ipotesi secondo la quale all’origine dei sintomi deliranti e allucinatori andava posta un’istanza generatrice priva di un
proprio carattere tematico e affettivo, diretta espressione di una lesione
istologica cerebrale, consistente in 3 ordini di fenomeni clinici: (1) automatismo mentale (eco del pensiero, enunciazione degli atti ecc.); (2)automatismo sensitivo (parestesie); (3) automatismo motorio (parestesie motorie).
Secondo De Clèrambault (1920) “il delirio propriamente detto non è che
la reazione obbligatoria di un intelletto ragionante, e spesso intatto, ai fenomeni che promanano dal suo subcosciente”; il delirio è la risposta dell’intelletto ai fenomeni di automatismo mentale, che sono diretta espressione
dell’irritazione primaria dei centri nervosi, supposto substrato biologico
della psicosi.
15
La psicosi è, infatti, l’espressione della “simbiosi di due diversi processi”
(1925): l’automatismo mentale, che rappresenta il “nucleo di natura istologica”, e l’ideazione di natura psicologica, che conduce alla “sovrastruttura”
delirante (1923).
La dottrina dell’automatismo mentale non è meccanicista proprio perché
sottolinea lo“scarto organo-clinico”attraverso l’affermazione del ruolo patoplastico della personalità. Essa è, però, sicuramente “atomista” nel senso
che considera all’origine dei sintomi psicotici raggruppamenti discreti di
fenomeni disturbanti e non una globale perturbazione della coscienza.
Più tardi Minkowski (1927) sostenne l’esistenza di un rapporto di necessità che intercorre tra determinati aspetti della personalità e l’insorgere della
psicosi.
Per questo autore la personalità non svolge soltanto una funzione patoplastica: è necessaria la presenza di una personalità a sua volta disturbata affinchè l’istanza processuale possa determinare la malattia schizofrenica, principio riassunto dallo stesso autore con la formula nulla schizophrenia sine
schizoidia.
2.2 La teoria dei sintomi di base di Gerd Huber
Il concetto di sintomo di base risale agli inizi degli anni Sessanta ad opera
di Gerd Huber. Questo concetto trae origine da alcune osservazioni dei
deficit percepiti da alcuni pazienti schizofrenici nelle fasi pre-psicotiche
anche molti anni prima delle prime manifestazioni psicotiche. Huber e
coll. hanno cominciato con il prestare attenzione alle fasi della patologia
schizofrenica in cui non sono presenti i sintomi positivi. In questo modo
hanno potuto documentare nel corso della schizofrenia l’esistenza di fenomeni caratterizzati da sensazioni soggettive disturbanti di natura sub-clinica, definiti sintomi-base.
Questi disturbi investono varie sfere, tra cui: gli istinti, il pensiero, il linguaggio, la percezione, la propriocezione ed altre. Questi fenomeni deficitari non
sono caratteristici della psicosi schizofrenica, ma possono essere riscontrati in
altre patologie mentali o, a volte, in soggetti del tutto normali.
I sintomi di base insorgono sia prima, sia durante, sia dopo lo sviluppo di un
episodio schizofrenico, ma possono essere visibili soprattutto quando i sintomi positivi sono assenti. Questi sintomi, che completano il quadro clinico
delle sindromi schizofreniche, sono stati definiti da Huber e dalla sua
Scuola “Sintomi di Base” (Huber, 1966, 1983) a ragione della loro peculiare posizione, in senso etio-patogenetico, interposta tra il supposto substrato
16
biologico della sindrome schizofrenica ed i sintomi psicotici definiti da
Schneider (1987) di “primo rango”. I Sintomi di Base sono dunque esperienze soggettive con carattere disturbante interposte etiopatogeneticamente tra il substrato biologico della sindrome ed i sintomi psicopatologici conclamati. I sintomi di base, quindi, vengono così chiamati in quanto
costituiscono il substrato in cui i fenomeni psicotici produttivi affondano le
radici: sono manifestazioni primarie ed elementari di un disagio psichico
presente ma non ancora esploso in un quadro francamente psicotico. Non
rappresentano dunque elementi diagnostici, né si può dire che costituiscano un indice assoluto di distinzione tra normalità e patologia, ma possono
essere considerati indicatori di una “vulnerabilità” allo sviluppo di quadri
produttivi. Queste esperienze, considerate da Huber (Huber 1966, 1983) i
sintomi più vicini al substrato biologico in particolari condizioni, sia endogene che di rapporto individuo-ambiente, si intensificano e la sofferenza e
il disagio che le accompagnano sollecitano processi psicoreattivi e di adattamento responsabili della loro trasformazione nei fenomeni propri della
superstruttura psicotica schizofrenica (sintomi di primo rango di
Schneider) (Schneider, 1965). In presenza dei sintomi di base il soggetto
mette in atto svariati meccanismi di coping e di mediazione psicoreattiva
per far fronte a tali sensazioni disturbanti, ma queste forme di difesa non
sempre migliorano la situazione, anzi, causano, sovente, la decostruzione
simbolica, tipica del mondo schizofrenico. Infatti spesso succede che proprio in virtù dell’utilizzo di tentativi di compenso inadeguati vi sia un aggravamento della sintomatologia basica o un peggioramento delle condizioni
di vita dell’individuo. Proprio questo meccanismo potrebbe far scattare un
circolo vizioso in cui la psicosi diventerebbe una forma di difesa estrema
verso disturbi sempre più invadenti. Quindi, i disturbi basici costituirebbero i sintomi di partenza dai quali potrebbe o meno svilupparsi un episodio
psicotico.
Secondo la teoria di Huber i sintomi caratteristici della schizofrenia sarebbero il risultato di un percorso individuale, cosparso di variabili stressanti endogene e/o esogene, in cui l’individuo cerca in ogni momento di venire a capo
delle sue esperienze penose. I disturbi basici sono fenomeni vicini al substrato organico e che non hanno ancora subito nessun tipo di mediazione psicologica; da questo punto di vista la ricerca biologica sulla schizofrenia potrebbe trovare nei sintomi-base un fondamentale punto di riferimento.
Nel modello dinamico di Huber il sintomo clinicamente schizofrenico
costituisce quindi un punto di arrivo di un percorso psicopatologico, a par-
17
tenza da disturbi elementari, in cui si identificano definite transizioni tra
gruppo di sintomi di base e determinati sintomi di primo rango.
I sintomi di base possono infatti occorrere a tre livelli di sviluppo:
1°livello del tutto acaratteristico (livello non caratteristico della schizofrenia); 2° livello più o meno caratteristico; 3°livello rappresentato dai sintomi di primo rango di Schneider. Se non si determina una fissazione e automatizzazione al terzo livello, è mantenuta la possibilità di reversibilità
cosicchè dal terzo livello i sintomi possono di nuovo transitare al secondo
ed al primo. I sintomi di base costituiscono quindi il terreno su cui si edifica la psicosi con i suoi fenomeni deliranti ed allucinatori e che al loro dileguare torna a riproporsi immodificato.
2.3 La teoria dei sintomi di base di Klosterkötter
Un altro importante studioso tedesco, Klosterkötter, già citato precedentemente, ha elaborato la cosiddetta “dottrina delle connessioni seriali”
(Klosterkötter, 1988). Questo autore affronta il problema della progressione da fenomeniche precliniche e subcliniche (sintomi-base) a sintomi psicotici conclamati (fenomeni finali), dimostrando la presenza di transizioni
reversibili. Nella sequenza di transizione che dai sintomi di base conduce
alla percezione delirante (sintomo di primo rango di Schneider),
Klosterkötter (1992) individua un continuum fenomenologico, nel quale si
colloca una gamma di Erlebnisse intermedi che trapassano insensibilmente l’uno nell’altro. Attraverso il “Bonn Transition Sequences Study”da lui
condotto, è stato possibile studiare 5 sequenze di transizione che partono
da questi tipi di disturbi basici e arrivano, attraverso svariati passaggi , a 5
specifici sintomi di primo rango:
1) percezioni deliranti;
2) inserzione, furto e diffusione del pensiero;
3) allucinazioni acustiche;
4) influenzamento della volontà;
5) influenzamento somatico;
In tutte e cinque le sequenze di transizione si può notare una fase iniziale (fase d’irritazione basale) in cui, in seguito a stress aspecifico, si manifestano i sintomi-base. Questi fenomeni si intensificano sempre di più,
fino a sconvolgere il normale quadro della realtà del soggetto. L’ambiente
dell’individuo, il proprio pensiero, le proprie azioni, il proprio corpo sembrano essere diversi, non più naturali come prima; tutto sembra falso, artificiale, costruito per il paziente stesso. La genuinità del rapporto che si
18
aveva con se stessi e con il proprio ambiente viene persa e si fanno avanti
esperienze di depersonalizzazione allo-auto- e somatopsichica. Per evitare questi intollerabili stati d’animo i pazienti, attraverso un processo di
adattamento, riattivano forme di pensiero infantile che permettono in
parte di spiegare gli irritanti cambiamenti della realtà. Si entra così in uno
stadio (fase d’esternalizzazione psicotica) in cui le sensazioni penose vissute dai soggetti vengono attribuite all’azione di agenti esterni , ancora
sconosciuti. La conoscenza di come, perché e chi attuasse queste manipolazioni è raggiunta nell’ultimo stadio del processo psicotico (fase di concretizzazione) attraverso ipotesi saggiate con azioni di prova, che conducono ad una spiegazione delirante dell’accaduto determinate da “fattori
generatori”. Gli stressors interni e/o esterni responsabili di un aumento
del deficit della processazione delle informazioni e dell’intensificarsi delle
esperienze di base disturbanti e del loro alone affettivo costituiscono i
“primi fattori generatori”; l’ulteriore aumento del deficit di processazione
dell’informazione che determina una rottura della normale cornice psicologica di riferimento innesca un “secondo fattore generatore” che costituisce un tentativo di adattamento ad informazioni incompatibili: il ricorso a
modelli filogeneticamente ed ontogeneticamente più antichi di spiegazione fa sì che percezioni, atti mentali, azioni e sensazioni corporee strane
siano esperite “come se” fossero fatti dall’esterno e i pensieri uditi come
se fossero vocalizzati da voci esterne. Con questi arcaici schemi di attribuzione è consentito dare un senso a esperienze strane, ridurne l’insopportabile complessità e mitigare la tensione affettiva che le accompagna. Con
il “terzo fattore generatore” si compie la transizione alla fase di concretizzazione cosicchè la conoscenza del “come”, “perché”, “da parte di chi”
consente che l’irritante complessità e tensione affettiva già attenuatesi
nella fase di esternalizzazione si dileguino.
I sintomi di base dalla loro prima comparsa sono del tutto aspecifici potendosi manifestare in tutti i disturbi psicotici e di confine, nonché nei disturbi mentali organici, ma non nei soggetti normali e nei disturbi di personalità neppure in condizioni di stress.
Proprio tale aspecificità dei disturbi basici ha prestato il fianco a diverse
critiche ed ha sviluppato una querelle concettuale, specificità versus aspecificità. Soprattutto risuonano le critiche di Mundt (1989) e Janzarik
(1987), secondo i quali il carattere basico di questi disturbi resta allo stato
attuale nell’ambito speculativo. Per gli studiosi di Bonn la specificità è
intanto una questione di livello dei sintomi di base (i tre livelli prima espo-
19
sti). Ebel e coll. (1989), comparando i sintomi di base nei disturbi schizofrenici e affettivi, dopo aver ancora ricordato che questi sintomi non sono
esclusivi della schizofrenia, trovano che nelle depressioni endogene vi
siano items di sintomi di base coinvolti in maniera analoga alla schizofrenia, per esempio quelli riferiti alla deficienza dinamica e ai disturbi vegetativi, mentre i sintomi di base cognitivi e cenestesici sono significativamente più frequenti nel gruppo della schizofrenia.
2.4 Bonn Scale for the Assessment of Basic Symptoms:
I 98 items sono raggruppati in 10 insiemi fenomenici che rappresentano
altrettante categorie di Sintomi di Base.Sommando le risposte positive ad
ogni item afferente ad uno di tali insiemi fenomenici si ottiene un punteggio – da 1 a 10, ad eccezione dell’item “perdita di controllo (padronanza di
sé)” che si compone di 8 items- che illustra il grado di pervasività di quel
particolare insieme di sintomi di base.
1) Perdita di controllo (padronanza di sé)
A questo gruppo appartengono frasi che esprimono sensazioni di “deragliamento” sul
piano dei comportamenti (96: Mi accorgo che spesso mi comporto diversamente da
come vorrei. Non lo posso decidere a sufficienza), o di “blocco” (86: Talvolta divento
rigido e non posso reagire anche se lo voglio), o disturbi riferibili a sfortunati tentativi
di compenso (83: Anche in situazioni del tutto abituali devo stare attento a comportarmi correttamente).
Deficit analoghi possono interessare anche le funzioni linguistiche o cognitive, quando
fallisca la selezione delle risposte adeguate alla situazione corrente, secondo il concetto del livellamento delle gerarchie di risposta. Ciò si verifica quando la situazione non
è percepita chiaramente, oppure quando la quantità di informazioni da ordinare è troppo ingente: in tal caso i pazienti sono vittime di reazioni da loro stessi vissute come sbagliate o di blocchi.
E’ stata dimostrata la evolutività di questo complesso sindromico verso sintomi psicotici, quali i disturbi dell’Io (in particolare, esperienze di influenzamento passivo),
attraverso fenomeni di depersonalizzazione auto- e somatopsichica (Klosterkötter,
1988, 1992).
2) Disturbi percettivi semplici
In taluni pazienti l’esperienza percettiva può essere alterata ancor prima che si manifesti una sintomatologia psicotica massiccia, con la conseguenza di sensazioni di estraneità verso situazioni in precedenza vissute come familiari (24: Talvolta i colori di case
familiari mi appaiono cambiati, oppure 25: Talvolta percepisco i suoni diversamente
dall’abituale). In altri casi, sono in gioco esperienze illusionali tipo micropsie (29:
Talvolta tutto intorno a me sembrava piccolo), oppure metamorfopsie (19: Talvolta le
20
cose sembravano come defermate e piegate). Si tratta di fenomeni soggettivi tradizionalmente afferenti al campo della depersonalizzazione allopsichica (derealizzazione).
3) Disturbi percettivi complessi
Questi item esprimono un disturbo a carico di un più elevato livello di elaborazione
dell’informazione sensopercettiva, in particolare un deficit della categorizzazione e
appercezione (27: Quello che vedo, nonostante sia davanti a me, spesso non arriva
bene nella mia testa ed io rimango indeciso). A questo insieme appartengono anche
distorsioni visive, uditive e propriocettive relative ad oggetti più strutturati rispetto
all’insieme fenomenico precedente (14: E’ gia successo che le facce delle persone mi
siano sembrate strane e deformi e distorte). In questa categoria rientrano anche le difficoltà ad integrare stimoli di modalità sensoriali eterogenee (97: Non posso più guardare la TV, mi fa fatica seguire insieme le immagini e coloro che parlano e cogliere la
trama).
I disturbi percettivi semplici e complessi, e più generalmente la “perdita della costanza percettiva”, contrariamente a quanto sostenuto dalla psicopatologia classica
(Schneider e Huber, 1975) si sono dimostrati implicati nella patogenesi delle percezioni deliranti. Tra i primi, sembra rilevante il fenomeno del “dare nell’occhio”, cioè
la decontestualizzazione di un dettaglio percettivo previa un’esperienza di derealizzazione su base quantitativa (ad esempio, iperestesica). Tra i secondi, la derealizzazione
di natura più strettamente qualitativa, previa l’eclissi del significato abitualmente inerente all’oggetto o alla situazione percepita.
4) Disturbi del linguaggio recettivo ed espressivo
Si tratta di turbe della comprensione e della produzione del linguaggio che rendono
il rapporto con un interlocutore difficile perché impreciso e confuso a causa di ristrettezze semantiche e approssimazioni sintattiche.
Abbiamo definito questo disturbo come un deficit della “capacità linguistica”
(Stanghellini e al., 1991), e cioè della capacità di abbracciare concettualmente
un’esperienza e fare di essa un’esperienza intersoggettiva.
Un fenomeno esemplare è il seguente: (66) Non riesco più a parlare come prima, le
parole non mi vengono più alla mente abbastanza velocemente.
Sul piano della comprensione è emblematica la frase: (93) Leggo malvolentieri, perché mi costa tanta fatica cogliere il significato correttamente.
I disturbi della competenza linguistica implicano spesso reazioni di evitamento dei
contatti sociali e sono probabilmente anche implicate nella patomorfosi dei quadri
cosiddetti “negativi”, in cui non sono clinicamente accertabili sintomi produttivi.
5) Disturbi del pensiero
Fanno parte di questo insieme fenomenico le esperienze di mentismo simil-ossessive
quali le interferenze del pensiero (13: Mentre penso spesso mi distraggono idee non
pertinenti), i disturbi della dirigibilità dei pensieri (39: Mi sembra di non poter più
concentrare i miei pensieri su una cosa precisa) e altre più o meno larvate esperienze
21
di depersonalizzazione autopsichica (12: I miei propri pensieri possono improvvisamente farmi paura), al limite con il fenomeno dei pensieri imposti, da un lato, e le
esperienze pseudoallucinatorie ed allucinatorie uditivo-verbali, dall’altro, in direzione
delle quali questi disturbi possono evolvere.
Inoltre, appartengono a questo gruppo i blocchi soggettivi del pensiero, al limite del
furto del pensiero (43: Talvolta è come se tutto fosse spazzato via dal mio cervello), nonché gli iniziali disturbi della meità dei pensieri, anch’essi al limite con le pseudoallucinazioni uditivo-verbali (4: Talvolta i miei pensieri sono così invadenti, come se qualcuno pensasse in me a voce alta). Forte è nel caso di questo insieme fenomenico l’analogia con il costrutto patogenetico della sindrome di automatismo mentale secondo De
Clèrambault (De Clèrambault, 1920, 1923, 1925; Stanghellini et al., 1990).
6) Disturbi della memoria
Il ruolo dei disturbi della memoria nei pazienti schizofrenici è, al momento attuale,
oggetto di studio. Si ipotizza che la memorizzazione non sia un processo puramente
passivo, ma che il materiale assimilato sia immediatamente sottoposto a classificazione nel processo della memoria a breve termine. Questa categorizzazione- particolarmente vulnerabile negli schizofrenici (60: Abbastanza spesso non so cosa è successo
intorno a me un momento prima)- sarebbe il prerequisito necessario per l’organizzazione della memoria a lungo termine. Pertanto, i disturbi della memoria di questo tipo
potrebbero concorrere con quelli del linguaggio nel deficit di semantizzazione delle
esperienze presenti nelle sindromi schizofreniche.
D’altro canto, in alcuni pazienti anche la riutilizzazione delle esperienze memorizzate sarebbe deficitaria, questa volta a causa delle interferenze cognitive denunciate dai
pazienti stessi (52: Quando voglio ricordare qualcosa di preciso non mi riesce, perché
mi viene in mente tutt’altro).
7) Disturbi della motricità
Si tratta di un insieme di fenomeni piuttosto eterogeneo. Essi sono suddivisibili in
diverse sottocategorie. In primo luogo, alcuni items rappresentano disturbi del feedback propriocettivo (9: Talvolta non percepisco bene i movimenti dei miei arti). Il
fenomeno opposto è quello dell’emergere tematico di attività normalmente automatiche (11: Quando cammino spesso divento consapevole di ogni singolo passo).
Altre frasi esprimono blocchi motori (44: Talvolta mi fermo in mezzo ad un movimento e rifletto su come devo continuare), oppure la presenza di impulsi motori incontrollabili (64: Spesso mi costa fatica tenere a bada i miei muscoli).Infine, l’insufficiente
controllo delle prestazioni motorie si può esprimere nel divario tra l’intenzionalità
mimica e l’atto mimico stesso (59: L’espressione della mia faccia spesso riesce diversa
da come vorrei).
Tali disturbi contribuirebbero all’atmosfera di depersonalizzazione.
8) Perdita degli automatismi
Uno sfondo di prestazioni pretematiche, preriflessive e non intenzionali è necessario
22
per la vita di tutti i giorni, ma in taluni pazienti schizofrenici questi engrammi non
sono più disponibili o lo sono in maniera incompleta cosicchè tutto deve essere ponderato passo per passo (6: Le piccole faccende quotidiane non vanno più come al solito, devo riflettere prima su ogni singolo passo).In questo senso, il paziente schizofrenico è costretto a comportarsi da “eterno principiante”. La perdita degli automatismi
si differenzia dalla inibizione depressiva per il criterio della “confusione psicomotoria”: il disturbo primario, in questo, non è l’abulia, qui sono le abitudini ad essere
dimenticate, cosicchè le sequenze di azione devono essere faticosamente riordinate
con enorme dispendio di energia. La conseguenza ovvia di questi disturbi sono la
lentezza patologica nell’eseguire compiti anche elementari, le reazioni di evitamento verso compiti più strutturati, l’instaurarsi di atteggiamenti difensivi ossessivi e certi
aspetti anch’essi a torto confusi con l’apatia depressiva, come la mancanza di igiene
personale, i quali sono invece l’esito della difficoltà a coordinare le azioni finalizzate
al proprio accudimento.
9) Anedonia ed ansia
Fanno parte di questo insieme fenomenico in primo luogo le esperienze francamente depressive, sia sul piano strettamente timico (16: Non posso provare vero divertimento), sia su quello dei suoi correlati vitali (49: Non gusto più i cibi come prima), sia
su quello del pessimismo (1: Ho paura che la mia capacità di pensiero diminuisca sempre di più). Ne fanno parte anche esperienze dispatiche, cioè la perdita della capacità di discriminare tra stimoli affettivi diversi in situazioni in cui l’eccitazione supera
una data soglia di intensità (87: Quando mi agito non so se percepisco gioia o rabbia),
prossime a certe caratteristiche della alessitimia.
10) Sovrabbondanza di stimoli
La natura più profonda del processo schizofrenico è stata spesso identificata con
l’esperienza di “flooding” psicosensoriale, relativo alla drastica caduta delle barriere
percettive e cognitive, come descritto dalla frase seguente: (89) Tutto ha un effetto
troppo forte per me, non mi posso più schermare, difendere a sufficienza. Il “percetto” è preponderante rispetto al “concetto”: “Ogni sasso è radioattivo”, secondo l’aforisma di Racamier (1980).
La controfaccia di questo fenomeno è l’iperarousal, in qualità di fenomeno con finalità – non automaticamente e preriflessivamente – filtrante le afferenze percettive:
(58) Sono eccessivamente sveglio; presto attenzione a tutto quello che succede anche
se non lo vorrei affatto. La selezione del materiale percettivo deve avvenire attivamente e non sullo sfondo di meccanismi sintetici automatici e passivi.
Entrambi i tipi di esperienza possono mettere in moto reazioni di coping evitante
come la seguente: (61): Spesso mi disturba troppo quando ci si affaccenda attorno a
me, e mi devo ritirare per ritrovare il mio equilibrio.
Una seconda parte del Questionario si propone di approfondire i comportamenti che
il paziente mette in atto per migliorare la propria condizione.
23
La valutazione di tali meccanismi di compenso richiede senz’altro una trattazione accurata, a costo di ripetere probabilmente concetti già espressi.
Nell’ottica della teoria dei sintomi di base, la sindrome schizofrenica è
interpretata come un “tipo uniforme di reazione” messa in atto dal soggetto nei confronti di esperienze elementari disturbanti. I sintomi schizofrenici di “primo rango”, infatti, vengono considerati come “fenomeni finali”
o “superstrutture psicotiche”, psicologicamente secondarie all’insorgere
dei sintomi di base e nosograficamente relativamente aspecifici. Affinchè
vengano a strutturarsi quelle peculiari modificazioni del campo di coscienza che definiamo “sindrome schizofrenica”, pertanto, è necessaria tanto la
presenza, da un lato, di una “vulnerabilità schizotropica” di base, rappresentata da disturbi cognitivi della percezione, del pensiero, della parola,
della memoria, della motricità e delle sensazioni somatiche; quanto l’azione, dall’altro lato, di una “matrice antropologica” che, facendo ricorso a
particolari meccanismi di compenso, trasformi tali esperienze irritanti di
base in una nuova “cornice di riferimento della realtà”.
Tali meccanismi di compenso sono messi in moto dalla irritazione provocata dai Sintomi di Base e catalizzati da due vettori, uno cognitivo e l’altro
affettivo-dinamico, che spingono avanti il processo psicopatologico.Tali
vettori sono l’incremento della complessità cognitiva del campo di esperienza e l’incremento della tensione affettiva generate dall’erompere dei
Sintomi di Base, che scardina l’abituale cornice di riferimento della realtà
(Klosterkötter, 1988, 1992).
I meccanismi di compenso, le cui azioni hanno come finalità la riduzione
della complessità e della tensione affettiva, agiscono a loro volta secondo due
principali vettori: quello esplicativo e quello evitante. Si può dire che la
prima modalità, nel tentativo di dare senso alle esperienze di base, conduce
alla strutturazione dei sintomi cosiddetti “positivi”; la seconda modalità, invece, nel tentativo di ridurre la quantità di stimoli proveniente dall’esterno e di
modulare la penetranza dei disturbi di base, conduce a comportamenti di
autoesclusione e limitazioni afferenti all’area della cosiddetta “negatività”.
La modalità esplicativa del coping origina con la frase definita dal (1) “irritazione di base” caratterizzata dall’autopercezione dei sintomi di base. In
essa ad esempio, nelle sequenze di transizione verso le esperienze di
influenzamento somatico, sono percepiti deficit iniziali di natura cenestopatica, quali sensazioni di movimento, stiramento e pressione del corpo o
della sua superficie, sensazioni algiche ecc..La fase successiva, definita di
(2) “esternalizzazione psicotica”, è caratterizzata dalla proiezione delle
24
disfunzioni interne alla persona verso l’esterno, cosicchè le esperienze
cenestopatiche primarie dell’esempio in oggetto, passando attraverso una
fase di depersonalizzazione somatopsichica, giungono ad essere esperite
“come se” non fossero spontaneamente prodotte dal corpo, ma “fatte” da
agenzie esterne. L’ultima fase, detta (3) “concretizzazione del contenuto”,
è centrata sullo sforzo messo in atto dal soggetto di scoprire i modi e gli
scopi tramite i quali le presunte agenzie esterne realizzano l’attività
influenzante (Klosterkötter, 1988, 1992).
Con il F.B.F. si coglie qualitativamente l’importanza soggettiva dei deficit di fondo percepiti dal paziente stesso. Il modo in cui essi ostacolano
concretamente il paziente nella vita quotidiana lo si deve rilevare
mediante ulteriori indagini e l’autosservazione guidata. Ai fini della diagnosi clinica non contano soltanto l’ambito e la gravità soggettiva del
disturbo, ma anche la scoperta di precise correlazioni: i contatti sociali
vengono evitati a causa di un disturbo del linguaggio, o piuttosto perché
distorsioni percettive favoriscono interpretazioni sbagliate, per esempio
sospetti paranoidi?
La valutazione diagnostica avviene perciò nel contesto di tutti i dati disponibili. Un sospetto di psicosi è giustificato soltanto laddove ai disturbi
denunciati soggettivamente si aggiungono vistose alterazioni comportamentali con compromissione del livello di funzionamento in aspetti importanti della vita quotidiana.
2.5 Cosa hanno a che fare i sintomi di base con la schizofrenia?
In questi anni le ricerche sulla schizofrenia orientate biologicamente si
sono progressivamente confrontate con un problema di mediazione.
Nuove tecniche di indagine hanno condotto a risultati che indicano la presenza di disfunzioni cerebrali a carico di tale patologia. Tali anomalie biologiche coincidono con i numerosi deficit cognitivi illustrati fin dagli anni
sessanta, sia dalle ricerche compiute dagli psicofisiologi, che da quelle
compiute dagli psicologi sperimentali. Questi deficit neurobiologici sembrano preesistere alle prime manifestazioni della psicosi e probabilmente
esistono fin dalla nascita.
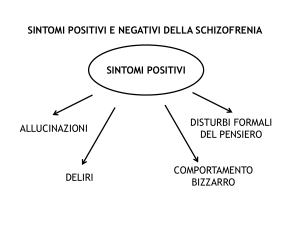
Per diagnosticare una schizofrenia, i moderni sistemi diagnostici operazionali richiedono soprattutto la presenza di sintomi positivi. Tra di essi i sintomi schneideriani di primo rango continuano a rappresentare un sottogruppo particolarmente saliente. Specialmente i sintomi centrali o la sindrome nucleare sono essenzialmente composti da deliri di primo rango
25
(percezioni deliranti, inserzione, furto e diffusione del pensiero), esperienze di influenzamento, allucinazioni verbali e somatiche.
I sintomi-chiave, comunque, rappresentano tutti modificazioni del campo
di coscienza altamente complesse e puramente soggettive, mentre il deficit psicobiologico è caratterizzato da misurazioni di laboratorio semplici
ed oggettive.
Da ciò ne consegue una domanda sulla patogenesi: “Com’è possibile che
da deficit preesistenti oggettivabili emerga qualcosa di così distante dalla
psicologia comune, qualcosa di così “deviato”come i sintomi rilevanti per la
diagnosi?”(Jamsley, 1977; Gorge e Neufeld, 1985).
Poiché i sintomi-chiave sono modificazioni dell’esperire, una possibile
influenza sulla loro genesi di preesistenti deficit psicobiologici può solo originarsi da effetti a livello dell’esperienza. Infatti ci sono nella schizofrenia
deficit cognitivi e dinamici esperiti e verbalizzati dal paziente.
Indipendentemente l’uno dall’altro, Mc Ghie e Chapman (1961) e
Chapman(1966) li hanno descritti come “sintomi precoci”(early symptoms)e Huber (1961,1966)come “sintomi-base”.
Il concetto di sintomo-base può essere confuso con quello bleuleriano di
“sintomo fondamentale”. Tuttavia la differenza è ovvia: i sintomi fondamentali e soprattutto i loro moderni successori operazionali, i sintomi
negativi(Andreasen,1985; Crow,1985) sono osservabili dall’esterno sulla
base del comportamento e dell’espressione. I sintomi-base, invece, possono essere osservati immediatamente dalla persona disturbata. Tuttavia
sembra sussistere un continuum tra i due gruppi di sintomi.
Particolarmente, alcuni dei sintomi di base cognitivi rappresentano probabilmente nient’altro che gradi più lievi di sintomi fondamentali o negativi
che si manifestano in fasi più precoci del decorso. Proprio a causa del loro
carattere di sintomi dell’esperienza, questi sintomi più lievi e precoci possono essere considerati come il lato soggettivo del deficit neurofisiologico
preesistente. Così nuove possibilità si schiudono per chiarire empiricamente il problema sopra menzionato della mediazione. Quando le manifestazioni soggettive del deficit psicobiologico sono note e possono essere affidabilmente valutate, allora può essere analizzato su un medesimo livello,
quello dell’esperienza vissuta, il problema del nesso tra sintomi-chiave e
tale deficit psicobiologico. Se è così, allora devono esistere connessioni
regolari tra l’esperienza soggettiva del deficit cognitivo ed il cambiamento
dell’esperienza psicotica. Ci si deve aspettare che tali esperienze di deficit
antecedano i sintomi di primo rango e che, all’esordio della psicosi, essi
26
evolvano sempre in questi, secondo un determinato schema. Nel Bonn
Transition Sequences Study si è cercato di verificare questa ipotesi.
2.6 Sintomi di base e schizofrenia: le varie teorizzazioni
Si possono citare vari studi condotti da autori illustri nell’ambito della trattazione dei Sintomi di Base; tra questi sembra opportuno approfondire i
lavori svolti da Peralta e coll. (1991) e Stanghellini e coll. (1991 a) a proposito dei rapporti fra aspetti e modelli diversi del disturbo schizofrenico e il
rilievo dei sintomi di base, e terminati con conclusioni antitetiche.
Mentre il primo enfatizza la maggior correlazione tra sintomi di base e sintomi positivi della schizofrenia rispetto ai sintomi negativi, per cui i sintomi-base
sembrano correlare più con il modello schneideriano che bleuleriano della
schizofrenia, l’indagine di Stanghellini trova una significativa correlazione tra
sintomi di base, sintomi negativi e schizofrenia non paranoide, arrivando a
prospettare il ruolo fondamentale delle competenze linguistiche del soggetto
nel definire la sua matrice personologica e quindi le sue capacità di coping ed
in definitiva di trasformazione dei sintomi di base per così dire oscurati alla
fine dai sintomi positivi; giunge così alla conclusione che i sintomi di base da
soli sono nulla in senso psicotico e che la psicosi può avverarsi soltanto attraverso processi che implicano l’interazione con un polo personologico ed
ambientale. Ciò sottolinea con forza la lettura della psicosi come frutto di un
disturbo primario e di coping personologico e antropologico con esso.
In campo psicofarmacologico, la possibiltà di controllare i sintomi psicotici fa sì che per gran parte del decorso della malattia i Sintomi di Base dominino il quadro clinico. Queste condizioni definite “stadi di base” sono rilevabili solo in fase prepsicotica (“sindrome d’avanposto”, “prodromi”), ma
anche intrapsicotica (stadi di base reversibili e irreversibili).
Le “sindromi d’avanposto” precedono la prima manifestazione psicotica di
circa 10 anni e durano in media 5 mesi prima di recedere. I “prodromi”
durano in media 3 anni e trapassano nella psicosi senza soluzione di continuità. Gli “stadi di base postpsicotici reversibili” che appaiono immediatamente dopo la remissione dei floridi sintomi psicotici, si differenziano da
quelli “irreversibili” (equiparabili alla schizofrenia negativa di Andreasen
(1982) e alla schizofrenia di tipo II di Crow) per la durata inferiore a 3 anni.
Possiamo dunque dire che i Sintomi di Base sono individuabili in tutte le fasi
del decorso della psicosi schizofrenica, prima del quadro conclamato, come
stato residuo postpsicotico e anche fra i diversi episodi di riacutizzazione.
Questo confermerebbe la loro costante presenza come vera e propria base
27
su cui si costruisce lo scheletro psicotico-produttivo e suggerirebbe, secondo l’ipotesi formulata da Huber (Huber, Gross, 1989), la loro stretta vicinanza con il substrato somatico della malattia, rappresentando l’effetto sul
piano fenomenico del danno neurobiologico.
Un’importante aspetto dei Sintomi di Base, che li definisce come tali, è
l’esperienza soggettiva che il paziente fa di essi. Un paziente con Disturbi
di Base conserva l’insight: quindi è in grado di individuare il sintomo, di
riconoscerlo come alterazione di una funzione vivendolo e descrivendolo
come disturbante; oltre a questo il paziente si rende ancora capace di reagire a tali disturbi adattandosi o attuando strategie di compenso.
Se l’attività dello Stato di Base aumenta, mentre da una parte i sintomi si
aggravano, dall’altra la consapevolezza dei propri disturbi sfuma per perdersi poi con l’entrata nell’area francamente psicotica.
Qualunque fenomeno percepito dal paziente è vissuto a questo livello di
base come appartenente a se stesso: questo costituisce un altro elemento
importante che segna il passaggio dal Sintomo di Base al sintomo produttivo (di primo e secondo rango di Schneider) dove i disturbi vengono vissuti come appartenenti al mondo esterno (es. influenzamento corporeo,
allucinazioni acustiche) con la dissoluzione dei confini Io-mondo.
2.7 Relazione tra Sintomi di Base e Sintomi Negativi
Ciò che ha attratto maggiormente l’attenzione dei clinici e dei ricercatori
negli ultimi decenni nello studio della schizofrenia è ciò che riguarda il suo
aspetto produttivo.
Dagli studi è emersa l’inaffidabilità dei sintomi di primo e secondo rango
di Schneider dato che non sono presenti in tutti i casi di schizofrenia, oltre
al fatto che possono essere presenti anche in altre psicosi.
Riaffiora quindi l’interesse ad esplorare altri aspetti della fenomenologia
schizofrenica. Fin da quando fu coniato il termine “schizofrenia” da
Bleuler fu dibattuta la questione dei sintomi fondamentali della malattia:
nello scritto di Bleuler “Dementia precox oder gruppe der schizophrenien”(1911), egli descrive i sintomi patognomonici che sarebbero presenti
in ogni paziente con diagnosi di schizofrenia. Fra i molteplici sintomi egli
riconobbe due gruppi: i sintomi primari o fisiogeni, dovuti direttamente a
cause organiche, e i sintomi secondari o psicogeni, derivanti dai primi
come reazione del soggetto alla esperienza di malattia. Alla base dei sintomi schizofrenici c’è, secondo Bleuler, un allentamento delle associazioni: si
verifica una perdita di coesione e una dissociazione delle funzioni psichi-
28
che. I sintomi fondamentali sempre presenti tendono a essere continui nel
corso della patologia, mentre i sintomi accessori possono essere presenti o
meno, e sono deliri, allucinazioni, catatonia, disordini dell’orientamento,
dell’attenzione, della memoria, della consapevolezza e della motilità.
I primi sono anche detti sintomi nucleari, proprio per indicare il loro carattere di centralità attorno al quale si struttura tutto il processo patologico, e
consistono in disturbi nell’associazione, affettività, attenzione, volontà,
senso d’identità e funzione dell’ego.
L’odierno concetto di Sintomi Negativi proposto da Andreasen (1982) non
è altro che una ridefinizione dei Sintomi Primari di Bleuler.
In realtà la prima e originale distinzione fra sintomi positivi e negativi è
dovuta a Jackson, il quale descrisse un modello delle funzioni nervose
organizzato gerarchicamente dove i diversi livelli interagiscono dinamicamente. Il processo morboso, indipendentemente dalla sua natura, provocherebbe una dissoluzione e disorganizzazione delle varie funzioni che si
esprime prima con disturbi negativi e quindi con sintomi secondari di compenso: il processo patologico parte da una compromissione funzionale se
non organica che coinvolge dapprima le funzioni mentali più complesse
poste ai livelli più alti della struttura gerarchica, per estendersi progressivamente alle funzioni meno evolute. In questo processo la prima espressione di patologia è la perdita della funzione, sintomo negativo prodotto diretto del danno, con il verificarsi di un cammino a ritroso lungo l’organizzazione gerarchica, una vera e propria regressione, che determina l’attivazione degli elementi nervosi dei livelli evolutivamente inferiori ancora risparmiati dalla malattia, i sintomi positivi.
I Sintomi Negativi come descritti da Andreasen, rappresentano una diminuzione delle funzioni normali che si concretizza con manifestazioni come:
• Alogia: compromissione del linguaggio e del pensiero;
• Appiattimento affettivo: compromissione della partecipazione affettiva;
• Avolizione-Apatia: compromissione della volizione;
• Deficit attentivi: compromissione dell’attenzione;
Tutti questi sintomi sono stati scelti su base empirica, grazie a più di dieci
anni di studi ed esperienza clinica, da Nancy Andreasen che qui è partita
per creare due scale di valutazione basate sulla distinzione di tre diversi tipi
di schizofrenia:
• Schizofrenia positiva
• Schizofrenia negativa
29
• Schizofrenia mista
Le due scale di valutazione sono state chiamate SAPS o Scala per la valutazione dei Sintomi Positivi, e SANS o Scala per la valutazione dei Sintomi
Negativi.
Come si può vedere esiste una certa similarità tra Sintomi Negativi e Sintomi
di Base; fra le più importanti troviamo il loro carattere di deficit e l’ipotesi,
formulata sia da Huber che da Andreasen, della loro stretta relazione con il
substrato biologico. Da non sottovalutare sono però le loro differenze: la
principale sta nel fatto che i Sintomi Negativi sono definiti da un punto di
vista comportamentale, obbiettivamente rilevati dall’esaminatore, mentre i
Sintomi di Base sono le esperienze soggettive dei propri disturbi, riferite
direttamente dai pazienti stessi. Inoltre non tutti i criteri per i Sintomi
Negativi della Schizofrenia possono essere ritrovati fra i Sintomi di Base dove
mancano l’impoverimento dell’eloquio e l’appiattimento affettivo.
Secondo i due autori, Huber e Gross, la differenza tra Sintomi di Base e
Sintomi Negativi si limita a una diversa gravità del disturbo che ad un grado
minore è avvertito esclusivamente come soggettivo e a un grado più elevato appare evidente anche all’osservatore; l’appiattimento affettivo può rappresentare un aggravamento di Sintomi di Base appartenenti all’area dei
Deficit Dinamici con Sintomi Negativi Diretti come il sentimento della
perdita di sentimento, la perdita delle esperienze di simpatia e sintonia;
l’impoverimento dell’eloquio può essere un ulteriore passo oltre il disturbo del linguaggio espressivo o di altri disturbi cognitivi come il rallentamento del corso del pensiero.
Sono stati condotti molti studi riguardanti le relazioni tra Sintomi di Base,
Sintomi Positivi e Sintomi Negativi. Tra questi, in linea con l’opinione di
Huber secondo cui i pazienti con Sintomi Negativi perdono la consapevolezza dei propri disturbi e quindi la capacità di comunicarli, Peralta e coll.
(1992) hanno riscontrato una maggiore frequenza dei Sintomi di Base in
pazienti con Schizofrenia Positiva o Mista secondo la distinzione di
Andreasen, mostrando correlazione di tali sintomi con le fasi produttive
della Schizofrenia più che con la Schizofrenia Negativa.
3. SINTOMI DI BASE E RISCHIO DI SVILUPPO SCHIZOFRENICO
3.1 Lo studio dei Sintomi di Base suscita grande interesse teorico e specu-
30
lativo, ma si rende importante, ed è ciò che a noi più interessa, anche per
le sue implicazioni cliniche di tipo preventivo, terapeutico e riabilitativo.
Considerare tali sintomi può permettere infatti di riconoscere in fasi precoci un quadro suscettibile di evoluzione in psicosi produttiva, e quindi
intervenire tempestivamente con un trattamento farmacologico e psicoterapeutico, oltre a favorire un reinserimento sociale di pazienti con stadi
residui postpsicotici, basato sullo sfruttamento delle aree funzionali meno
disturbate e sull’evitamento di stimoli riconosciuti come particolarmente
stressanti.
Il modello dei Sintomi di Base indica che lo schizofrenico, per gran parte
del decorso della sua malattia non è psicotico, è consapevole dei suoi
disturbi e può offrire una fattiva collaborazione al trattamento; il modello
valorizza altresì la capacità di dare (o ridare) la parola ai pazienti e la disponibilità ad ascoltarli attentamente.
In accordo a questo modello il disturbo schizofrenico per realizzarsi, necessita di una intensificazione e di una sorta di scompenso dei Sintomi di Base
paradossalmente legato a tentativi di compenso e di coping.
E’ con un adeguato e mirato intervento psicofarmacologico e/o psicoterapeutico-educazionale sui Sintomi di Base, che può essere impedita la loro
transizione a sintomi psicotici, facilitata la loro regressione a sintomi di
Base di primo livello e quindi evitata la stabilizzazione e l’autonomizzazione della psicosi.
Nel contesto di un rapporto dialogico medico-paziente, gli strumenti elaborati per la ricerca dei Sintomi di Base (scale e questionari di valutazione)
possono assumere la funzione di “bussola” che consente di accedere ai vissuti più indefiniti e più difficili da verbalizzare, e per questo più penosi, e
di aprire la strada ad una impostazione terapeutica aderente a questi vissuti e alle necessità e potenzialità del singolo ammalato.
Sfruttando la motivazione dei pazienti per la comprensione dei propri sintomi elementari (di base), la somministrazione di una di tali scale assume
quindi un ruolo significativo nell’impostazione della relazione terapeutica
che può aprirsi ad una dimensione propriamente psicoterapeutica, fondata sulla smitizzazione della malattia e sull’eliminazione dell’alone inquietante che la pervade (Maggini C. 1991).
Süllwold (1986) sottolinea come l’investigazione, mediante un questionario
quale la F.B.F., delle aree funzionali soggettivamente più disturbate, rende
possibile tracciare un identikit della malattia come qualcosa di proprio e, in
più, la possibilità di comunicarlo permettendo al paziente la formulazione
31
di strategie di compenso, create da lui spontaneamente o stimolate in un
setting terapeutico-riabilitativo.
Presupposti irrinunciabili in tale approccio terapeutico sono secondo
Süllwold e Huber da un lato l’autopercezione da parte del paziente dei suoi
sintomi di base, dall’altro la necessità della creazione di un modello di
malattia come finalità per il trattamento.
3.2 Il prodromo schizofrenico
Nella gran parte dei casi la schizofrenia inizia con una serie di segni che
sono espressione di un cambiamento che sta avvenendo nel paziente,
anche se non sono ancora riscontrabili i sintomi caratteristici della fase attiva. Questi sintomi si manifestano spesso dopo un evento stressante ben
identificabile. Non si tratta necessariamente di eventi eccezionali, ma piuttosto di normali eventi della vita vissuti dal paziente in modo particolarmente stressante (situazioni di esami, inizio del servizio militare, avvenimenti di separazione e perdita).
Il cambiamento rispetto allo stato di funzionamento precedente può essere rapido o subdolo. Uno dei più importanti sintomi prodromici è il “ritiro
e l’isolamento sociale”, il quale ha in genere un andamento progressivo ed
ingravescente. Può riguardare inizialmente un’area specifica di interazione
sociale (ad es. scuola o lavoro), ma tende poi ad interessare globalmente
tutta la rete relazionale. Le attività di gruppo e di incontro sociale vengono
dapprima subite passivamente ed in seguito evitate attivamente.
Nell’ambito del gruppo il paziente riduce progressivamente la sua comunicazione, spesso facendo scattare meccanismi di esclusione ed emarginazione che favoriscono ulteriormente il distacco e la chiusura.
Infatti, il paziente sembra perdere progressivamente la sintonia comunicativa e la motivazione alla ricerca attiva e al mantenimento del rapporto
duale, appare sempre meno motivato a cercare la presenza e la compagnia
degli amici abituali anche perché sembra provare un senso di disagio e di
insicurezza nell’ambito dei rapporti che precedentemente viveva senza difficoltà. Spesso il rapporto viene evitato perché il paziente può sentirsi
“diverso”, “messo da parte”, o oggetto di commenti negativi da parte degli
altri componenti del gruppo e degli amici abituali.
Tali alterazioni comportamentali vengono talvolta attribuiti dal paziente a
una sensazione soggettiva di stanchezza, di astenia, di immotivata perdita
dell’interesse per quanto veniva fatto in precedenza, in assenza di veri e
propri vissuti depressivi.
32
Talvolta la perdita dell’interesse nei confronti delle precedenti attività si
accompagna alla comparsa di nuovi interessi, con caratteristiche di stranezza e di bizzarria rispetto al periodo precedente l’inizio della malattia. In
questi casi il paziente mostra una immotivata ed inattesa restrizione del
campo di interessi che si focalizza su temi magici, pseudofilosofici o pseudoscientifici affrontati con evidente mancanza di critica e di preparazione.
Ciò si accompagna quasi sempre a “modificazioni” del pensiero che, senza
ancora assumere la connotazione di alterazioni formali vere e proprie,
esprimono tuttavia un allontanamento dagli schemi di funzionamento precedente. Ad esempio il paziente può manifestare insolite convinzioni o
interessi nel campo della telepatia e della trasmissione del pensiero, nel
campo della percezione extrasensoriale e della chiaroveggenza, e manifestare convinzioni di tipo magico o sfumate idee di riferimento.
Caratteristica di questo tipo di ideazione è quella di essere in chiaro contrasto sia con le modalità di ragionamento precedenti, che con gli standard
culturali del gruppo di appartenenza. Sul piano formale questi contenuti
ideativi vengono espressi in modo oscuro, allusivo, reticente e già si intravede la mancanza di una chiara consequenzialità logica. Il discorso del
paziente, anche se non disorganizzato, può sembrare tuttavia impoverito
nei suoi contenuti, prolisso e caratterizzato da un aumento del concretismo
a scapito delle capacità di astrazione.
Il quadro prodromico ha in genere un andamento peggiorativo che può
sfociare in tempi più o meno brevi nella fase attiva della malattia. Prima,
però, che questi aspetti diventino evidenti, l’esistenza di una condizione di
malattia conclamata può manifestarsi attraverso un comportamento con
caratteristiche di impulsività, stranezza e bizzarria. Ad esempio possono
fare la loro comparsa manifestazioni di aggressività improvvisa nei confronti delle figure familiari. In altri casi possono fare la loro comparsa comportamenti sessuali di tipo inadeguato. In altri casi ancora il paziente può
manifestare comportamenti alimentari assurdi o inappropriati.
La malattia schizofrenica a questo punto ancora non si è evidenziata nella
sua completezza in quanto il cambiamento psicotico che si sta verificando
viene vissuto quasi esclusivamente a livello intimo ed è sufficientemente
controllato.
La fase prodromica può durare alcune settimane o mesi. Il suo andamento può essere acuto o subdolo e lento, ma ha comunque un andamento progressivo. L’ansia può essere il sintomo clinico dominante di questo periodo
prodromico. E’ il sintomo che compare o peggiora nella maggior parte dei
33
pazienti schizofrenici durante il periodo immediatamente precedente il
ricovero. Altri sintomi come l’inappetenza, la difficoltà a concentrarsi, l’insonnia e l’irrequietezza, anch’essi frequenti in questo periodo, sono in
qualche modo correlati dell’ansia. Da un vago senso soggettivo di disagio e
di timore per qualcosa di indefinito, l’ansia aumenta più o meno lentamente fino a diventare angoscia profonda. Il paziente appare facilmente irritabile, distraibile e riesce con difficoltà a portare a termine compiti anche
semplici. Spesso i pazienti riferiscono che, durante questa prima fase,
hanno avuto dei dubbi sulla propria identità e che si sono sentiti “strani” o
“diversi dagli altri”. Altre volte ancora dicono di aver sentito qualcosa di
cambiato nella realtà che li circonda, in modo oscuro, indefinibile ed
imprecisabile. Spesso l’espressione del volto interrogativa e sorpresa riflette questi contenuti ideativi che nel loro complesso caratterizzano la cosiddetta “perplessità schizofrenica”.
Possono essere presenti “preoccupazioni somatiche immotivate”. Si tratta
in genere di cenestopatie descritte in modo vago ma ripetitivo e non riferibili a nessun quadro organico specifico ( sensazioni di “testa ovattata”, di
“cervello che brucia”, di “quacosa dentro alla testa che dà fastidio” ecc..).
Un altro sintomo che può fare la sua comparsa fin dalla fase prodromica della
malattia è la “depersonalizzazione”. Si tratta di vissuti di irrealtà, di stranezza, di cambiamento percettivo o di trasformazione corporea riferiti non come
una realtà indiscutibile e inaccessibile alla critica (in questo si differenziano
dai deliri) ma “come se” si trattasse di qualcosa di reale. Il paziente, pur riferendo questi vissuti come reali, riesce a mantenere nei loro confronti un
certo distacco critico, anche se manifesta un livello di ansia particolarmente
elevato per l’apparente incomprensibilità di ciò che sta avvenendo.
Naturalmente l’insieme di tutti questi sintomi e vissuti determina nel
paziente un peggioramento della sua ansia anche perché a questo punto
solitamente comicia ad essere percepita in modo insolito anche la realtà
esterna: il mondo sembra essere cambiato e tutto viene visto sotto una luce
nuova e minacciosa.
Questi cambiamenti vengono facilmente interpretati dai pazienti come
frutto di avvenimenti mistici, religiosi o fantascientifici e quindi facilmente nasce o, se era già presente, si intensifica l’interesse e la lettura di questi argomenti.
Le allucinazioni e i disturbi del pensiero a questo punto fanno la loro comparsa così come il delirio che, in qualche modo, riduce l’ansia soggettiva in
quanto probabilmente fornisce al paziente un chiaro, anche se falso, siste-
34
ma di lettura del proprio cambiamento interno. Il comportamento tuttavia
diventa maggiormente disturbato tanto che facilmente durante questa fase
il paziente ha il suo primo contatto con lo psichiatra.
3.3 Intervento precoce nella schizofrenia
La ricerca sui fattori predittivi della schizofrenia e l’assunto che la prevenzione è possibile si fondano sull’idea che la schizofrenia sia un disturbo del
neurosviluppo: il suo costituirsi è un processo a lungo termine a partire da
un “carico” di rischio che comprende fattori genetici, ostetrici e parentali;
coinvolge le fasi dello sviluppo neuropsicologico condizionate dall’interazione fra fattori di rischio e fattori protettivi; durante il processo di malattia a
mano a mano diventano evidenti vari deficit e anormalità comportamentali.
La ricerca dei marker fenotipici della schizofrenia si è concentrata sull’alterazione di reperti neurologici, neurofisiologici e neurocognitivi. Per individuare soggetti ad alto rischio è necessario trovare marker di vulnerabilità con una sufficiente specificità e sensibilità.
Ci sono due metodi per identificare gli individui ad alto rischio. Il primo è
studiare prospetticamente soggetti ad alto rischio genetico. Il secondo è
studiare restrospettivamente soggetti affetti da schizofrenia di cui si hanno
osservazioni cliniche relative all’esordio e alle prime fasi del decorso.
In senso stretto un fattore di vulnerabilità deve soddisfare le seguenti
caratteristiche ( Sarfati e Hardy-Baylé, 2002):
- deve essere specifico in natura e cioè esibire una diversa distribuzione
nella popolazione schizofrenica rispetto alla popolazione generale,
inclusa quella psichiatrica;
- deve possedere un alto livello di ereditabilità, ad esempio dovrebbe
costituire un tratto biologico che è correlato con una suscettibilità genetica alla schizofrenia anche se in alcuni casi la vulnerabilità può essere
acquisita. In altre parole, dovrebbe essere osservato più frequentemente nei parenti di primo grado di pazienti schizofrenici che nel resto della
popolazione, ma non deve essere confuso con un marker genetico;
- il marker dovrebbe essere stabile nel tempo indicando che è indipendente dal profilo clinico e in particolare dovrebbe essere presente
prima, durante e dopo un episodio acuto;
- il marker deve essere replicabile da differenti gruppi di ricerca;
Alcune caratteristiche neurologiche e neuropsicologiche dei pazienti schizofrenici sono state ampiamente studiate per cercare di isolare fattori di
vulnerabilità ad alta specificità.
35
E’ ormai accertato che i pazienti schizofrenici presentano lievi deficit neurologici: deficit della coordinazione motoria, deficit della percezione sensoriale, difficoltà nell’esecuzione di compiti motori complessi. Non è stato ancora chiarito se questi deficit sono correlati ad anormalità cerebrali specifiche
o diffuse. Probabilmente i deficit sono presenti prima dell’esordio della psicosi e sono in parte correlati al processo che sottende lo sviluppo della malattia, essendo stati osservati in bambini schizofrenici, in soggetti normali ad
alto rischio genetico e in pazienti al primo esordio psicotico (Kinney et all.
1986, Crow et all. 1995, Griffiths et all. 1998, Browne et all. 2000,
Niethammer et all. 2000, Lawrie et all. 2001). Questi segni non scompaiono
durante l’assunzione di farmaci antipsicotici. Sono stranamente scarsi gli
studi che si propongono di correlare la presenza di lievi deficit neurologici
con alterazioni delle strutture cerebrali, anche se è riportato (Buchsbaum et
all. 1990) che le regioni subcorticali e i lobi temporali e frontali sono spesso
anormali nei soggetti schizofrenici, dato coerente con la supposta scarsa
capacità di integrare informazioni sensoriali e motorie con la scarsa coordinazione motoria. Una recente review (Dazzan et all. 2003) sugli studi di neuroimaging in soggetti schizofrenici evidenzia la frequenza di anormalità strutturali (riduzione di volume) al livello della corteccia cerebrale precentrale,
superiore e medio temporale e del giro linguale della corteccia visiva.
Uno degli sviluppi più interessanti del modello della vulnerabilità è il paradigma dei sintomi di base: fenomeni di transizione neurologica-psicopatologica. Il paradigma patogenetico dei sintomi di base si articola su tre livelli. (1) Il livello prefenomenico, correlato al substrato neuroanatomico e
neurochimico. (2) Il livello transfenomenico, che rappresenta l’espressione
sul piano neuropsicologico del danno strutturale prefenomenico. A questo
livello si situa il disturbo fondamentale cognitivo che consiste in una alterazione dell’elaborazione dell’informazione. (3) Il livello fenomenico che è
il campo di esperienza del paziente. Gli insiemi fenomenici in cui sono raggruppati i sintomi di base sono la perdita del controllo (padronanza di sé),
i disturbi delle percezioni semplici e complesse, i disturbi del linguaggio
espressivo e recettivo, i disturbi cognitivi del pensiero e della memoria, i
disturbi della motricità, la perdita degli automatismi, l’anedonia e i disturbi classificabili come da sovrabbondanza di stimoli.
Alcuni sintomi hanno un buon valore predittivo. I sintomi di base sono stati
valutati (Kloserkötter et all. 1997) in un campione di pazienti con disturbi
affettivi, somatoformi e/o disturbi di personalità; dopo un periodo medio di
otto anni, due terzi dei pazienti con sintomi di base hanno sviluppato schi-
36
zofrenia (tra i quali: pensiero intrusivo, interferenze, perdite di capacità
automatiche, disturbi del discorso ricettivo, fenomeni di attrazione da
parte di dettagli della percezione, micro e macropsia).
Klosterkötter ha sviluppato un modello di transizione molto accurato. In
questo modello i deficit cognitivi iniziali sono esperiti come un complesso
irritante della realtà circostante che può dar luogo a un umore delirante e
culmina con la perdita di controllo cognitivo. Nella fase psicotica non è più
la persona a costituire il mondo ma esso costituisce la persona: la transizione dalla vulnerabilità cognitiva all’esperienza psicotica è principalmente
correlato al deficit dei meccanismi cognitivi.
Correlata ai sintomi di base è l’idea che il cuore della schizofrenia sia rappresentato da un’alterata esperienza di sé che però è difficilmente quantificabile e persino descrivibile (Bovet, 2002). La nozione della psicopatologia fenomenologica che più si avvicina a questo fattore di vulnerabilità
squisitamente psicopatologico è la perplessità che costituisce uno dei primi
fenomeni che caratterizzano la comparsa di una psicosi acuta. “La perplessità viene definita come uno stato d’animo misto (fatuo e ansioso) con
espressione mimica e gestica caratteristica in sospensione e con espressioni
verbali in cui è assente il risultato del pensiero, la sua concludenza. La definizione si focalizza soprattutto sulla poca chiarezza, sull’atteggiamento di
difficoltà del paziente a mettere ordine in un mondo interno impreciso,
vago, pieno di volume, di sfumature che rendono ogni tentativo di avvicinarsi all’altro alquanto difficile se non impossibile” (Gozzetti et all. 1999).
Sebbene nessuno degli aspetti fenotipici descritti possa essere decisivo nel
riconoscimento dei soggetti a rischio, la ricerca in questa area ha comunque supportato l’idea di un trattamento preventivo sulla base dei seguenti
assunti:
1) esiste un ampio periodo di sviluppo che precede la psicosi durante il
quale un intervento precoce può essere iniziato e la psicosi prevenuta, o
almeno positivamente condizionata.
2) molte classi di anormalità subliminali possono in combinazione fornire
un modo per identificare individui suscettibili che necessitano di un
intervento.
3) cluster di queste anormalità potrebbero essere fattori di rischio che sono
casualmente correlati alla biologia della schizofrenia e perciò fornire
ragionevoli target per l’intervento/trattamento.
Allo stesso tempo rimangono aree oscure da chiarire. Primo, non è ancora
chiaro quali fattori di rischio predicono la schizofrenia e quali sono princi-
37
palmente marker di una sottostante vulnerabilità che potrebbe in se stessa
essere un clinical end-point (personalità schizotipica). Secondo, la relazione fra i diversi fattori di rischio ( i neurocognitivi fra loro, i neurocognitivi
con quelli comportamentali) non è ancora nota. Terzo, non tutti i fattori di
rischio sono causali che dovrebbero essere target specifico del trattamento
preventivo.
3.4 L’autopercezione dei Sintomi di Base
Si è visto che disturbi discreti e meno evidenti sono più facilmente percepiti dai pazienti rispetto, ad esempio, a sintomi quali deliri o più in generale disturbi del pensiero (Süllwold, 1977; Süllwold e Huber, 1986).
Tuttavia è necessario offrire ai pazienti limitati da un punto di vista linguistico, descrizioni identificabili dei fenomeni disturbanti (Süllwold, 1990).
Si manifesta un senso di sollievo nei pazienti al momento in cui si capisce
di soffrire di fenomeni di cui anche altri pazienti soffrono e che il terapeuta può comprendere.
Molti pazienti sperimentano una perdita del controllo sui propri comportamenti. Blocchi improvvisi, areattività o reattività spontanea non intenzionale rendono il comportamento imprevedibile sia per il paziente che per
chi gli è intorno.
Le gerarchie nelle abitudini sono alterate, non ordinate dall’esperienza. La
reazione adeguata non è più quella che appare con più probabilità.
La comunicazione è impedita dai disturbi del linguaggio recettivo ed
espressivo. Le sequenze linguistiche sono comprese solo in parte, il linguaggio attivo è disturbato da associazioni tangenziali, le parole giungono
in ritardo, stimoli non rilevanti distraggono l’attenzione da ciò che viene
detto, il paziente infastidisce l’ambiente con il suo sembrare assente. I
pazienti spesso rinunciano a leggere. Il disturbo della memoria a breve termine impedisce di ricordare l’inizio di un testo. Disturbanti anche i ricordi specifici di informazione della memoria a lungo termine. La vita quotidiana ha perso la propria routine, i compiti che prima erano svolti automaticamente, ora devono essere affrontati passo passo e con un grosso sforzo
di concentrazione. Anomalie delle esperienze sensoriali e distorsioni della
percezione appaiono senza regolarità in tutte le modalità sensoriali.
Diventa difficile coordinare i pensieri se non con grande impegno perché
le associazioni tangenziali interferiscono di continuo.
L’arousal emozionale non è più avvertito come un fatto chiaramente positivo, ogni aumento della sua intensità è disturbante. Per questo motivo i
38
pazienti evitano sia il contatto intimo con gli altri che i cambiamenti, anche
se questi possono essere vantaggiosi per loro. I pazienti sono costantemente e caoticamente sommersi da stimoli interni ed esterni, i quali sono interrotti soltanto dalla inibizione dello stress, vale a dire dal vuoto dei pensieri.
L’ordinare i pensieri e le azioni richiede un elevato livello di energie e di
sforzi compensatori al paziente schizofrenico, anche quando egli non
mostra più sintomi psicotici gravi. Comprensibili conseguenze sono la riduzione della resistenza allo stress, l’affaticamento precoce e la restrizione
delle attività.
3.5 Un modello di malattia: una finalità del trattamento
La mancanza di elaborazione concettuale circa il modo di informare i
pazienti riguardo la propria malattia può spiegare la frattura tra i disturbi
esperiti e i metodi terapeutici. La condizione dei malati è espressa efficacemente dalla frase: “Io sono schizofrenico, ma cosa significa?”.
Secondo l’esperienza di Huber e Süllwold, accanto a informazioni obbiettive tendenti a scongiurare quel sentimento di disperazione (helplessness) frequente in tale condizione, i pazienti necessitano di un “concetto funzionale”
che consenta loro di capire come metodi terapeutici diversi vengano applicati al disturbo di cui soffrono. Un corrispondente concetto di malattia è
altresì la premessa sulla quale i pazienti schizofrenici possono sviluppare
strategie di coping e di auto-aiuto che durino nel tempo. Per far questo, essi
devono poter disporre di un modello che duri per tutta la vita della propria
specifica “vulnerabilità”. Il concetto di Sintomi di Base, descrivendo fenomeni sintomatologici discreti che interferiscono con le mansioni quotidiane,
serve come piattaforma per lo sviluppo della comprensione del paziente, poiché esso fa riferimento a distorsioni di funzioni psichiche autopercepibili.
Süllwold e Herrlich (1990) hanno sviluppato, mediante uno studio di
terapia comportamentale impostato caso per caso su 40 pazienti schizofrenici, significativi elementi di un concetto di malattia ed il modo in cui
può essere sottoposto al paziente. Secondo gli autori il punto principale
è spiegare che la condizione basale di specifica vulnerabilità consiste in
un equilibrio disturbato dell’arousal a livello del sistema nervoso centrale. I dettagli e gli esempi forniti devono essere proporzionati al livello
culturale del paziente. Le osservazioni su come questo equilibrio si esprime individualmente vanno calibrate sull’esperienza soggettiva (ad esempio, il realizzarsi di reazioni caotiche, inibizioni e blocchi) e spiegate. I
sintomi come la sensazione di testa vuota, possono essere interpretati
39
come reazioni allo stress (l’inibizione come conseguenza del sovraccarico), nel momento in cui si presentino troppe stimolazioni contemporanee
ed intense. I pensieri che si accavallano possono essere illustrati come la
conseguenza di gravi disturbi dell’attenzione provocati da stimolazioni
periferiche.
Questi criteri dovrebbero essere applicati anche ai sintomi psicotici.
Dunque, i pazienti che esperiscono allucinazioni acustiche persistenti spesso sono sollevati dal sapere che il nostro sistema nervoso è fondamentalmente capace di riprodurre intensi stimoli interni senza che sussistano
fonti esterne (come nei sogni). Anche i processi di pensiero dei soggetti
sani sono accompagnati da deboli depressioni acustiche.
Un altro passo consiste nel dirigere l’autoosservazione verso altre situazioni: in quali situazioni i disturbi appaiono più intensamente? Quali fattori
stressanti possono essere identificati? (Ad esempio elevate stimolazioni
causate da persone che parlano ad alta voce in una stanza o da rumori circostanti; oppure la lunghezza del periodo in cui il paziente deve concentrarsi o ancora interazioni sociali con persone sconosciute).
I cambiamenti in condizioni di stress devono essere distinti da quelli che
appaiono spontaneamente, non correlati a cause specifiche. L’indicazione
che non tutti i disturbi possono essere ricondotti ad un’unica causa, aiuta a
prevenire gli eccessi di interpretazione psicologica e le false attribuzioni. I
cambiamenti spontanei di irritabilità possono condurre ad una condizione
temporanea di esaurimento che può essere gestito per mezzo di brevi
periodi di rilassamento.
Le autoosservazioni e la loro spiegazione facilita lo svilupparsi di strategie
di compenso efficaci. Informazioni ulteriori circa i principi generali dimostrano al paziente l’efficacia delle strategie di compenso, come ad esempio
lo stabilizzare i comportamenti attraverso frequenti ripetizioni al fine di
elevare il livello di resistenza allo stress, oppure il riferirsi verbalmente agli
stimoli rilevanti e non confusivi.
Proprio a questo contesto appartiene la spiegazione del significato dei
medicamenti: ad esempio la finalità di placare l’eccessivo arousal, o anche
di stabilizzare il suo equilibrio. Lo scopo è di stabilire una autocomprensione che includa il conoscere l’esistenza di una vulnerabiltà permanente e
che enfatizzi la priorità della stabilità psicologica per l’intera vita e per le
decisioni future.
Le spiegazioni devono essere comprensibili e chiare, calibrate sulle capacità del paziente.
40
Gli obbiettivi generali di un modello di malattia sono: sviluppare una
migliore comprensione dei sintomi e dei loro cambiamenti di intensità;
afferrare come gli stimoli interni ed esterni siano correlati ad una certa probabilità di comparsa dei disturbi. Questo agevola il paziente nel contrastare la sua credenza di essere privo di difese nei confronti di un evento considerato incontrollabile e terrificante. L’uso consapevole di strategie di
compenso rinforza l’autocontrollo del paziente verso la malattia, se si comprende che esse sono efficaci. In questo modo, ad esempio, le reazioni
paranoidi possono essere comprese come conclusioni errate che si realizzano quando i pazienti non sono in grado di fare un uso adeguato del contesto situazionale nell’interpretare il significato della mimica facciale di una
persona durante una conversazione. Si insegna loro a differenziare tra le
percezioni sensoriali e le varie interpretazioni. Quando ciò riscuote successo nelle situazioni quotidiane allora può essere applicato alle idee paranoidi. I pazienti sono incoraggiati a trovare interpretazioni alternative e se
possibile a suffragare le proprie nuove ipotesi con la realtà.
Allorquando si comprendano i sintomi di base in modo tale da rappresentarseli come una forma estrema di fenomeni normali, l’idea che i pazienti
siano fondamentalmente diversi non è più in primo piano. La distraibilità,
come è comunemente esperita dai pazienti schizofrenici, può essere una
deviazione puramente quantitativa dalla norma.
Un concetto di malattia e l’insight del paziente sono i preliminari della
compliance alla prescrizione dei medicamenti. Quando i pazienti imparano a riconoscere i propri “segnali di allarme” essi possono ricercare aiuto
per tempo, prima che si realizzi la ricaduta. Appare evidente come in questo modello il coinvolgimento (attivo) del paziente nella gestione della sua
terapia sia fondamentale. La terapia attuata all’insaputa del paziente così
frequente in un recente passato va esattamente nella direzione opposta in
quanto ostacolerebbe la creazione di quel progetto terapeutico considerato invece vera e propria pietra angolare di ogni terapia.
La costruzione di un concetto di malattia può aiutare i pazienti ed i parenti a sollevarsi dalla paura della “pazzia”. Molti comportamenti bizzarri
sarebbero reazioni a sintomi di base e, in tal senso, comprensibili.
L’applicazione di un “modello di malattia” non è comunque praticabile a
tutto l’ambito della patologia schizofrenica; proprio Huber e Gross, infatti,
nei loro lunghi anni di follow-up, hanno identificato un piccolo sottogruppo di pazienti (circa l’11% del Bonn Study) con prognosi sfavorevole.
Questi, in contrasto con la normale sequenza cronologica dei sintomi codi-
41
ficata dai suddetti autori (prima i sintomi di base, poi i sintomi positivi, più
tardi i sintomi negativi), presentano fin dall’inizio una schizofrenia negativa, denominata “schizofrenia anosognosica negativa primaria”: sono privi di
insight, di capacità nel riconoscere i propri sintomi negativi come deficit e
non hanno la capacità di sviluppare strategie di coping, caratteristica invece dei pazienti che hanno sintomi di base.
CONCLUSIONI
Nel discutere un tema come questo ci si rende subito consapevoli che si
tratta di un argomento che è ben poco supportato da dati empirici e certezze scientifiche. Nella storia, la letteratura riporta vari studi sui sintomi di
base, non arrivando però ad un completo accordo sulla loro classificazione.
Quello che di certo si può affermare è che i sintomi di base sono forti predittori della patologia psicotica, infatti nella maggior parte dei casi pazienti che asserivano sensazioni strane (inserzione, furto, diffusione del pensiero, vissuti di depersonalizzazione ecc), dopo poco avevano l’esperienza dei
primi sintomi psicotici.
L’importanza fondamentale di individuare e trattare precocemente popolazioni a rischio di sviluppo psicotico viene supportata anche dal concetto
di vulnerabilità. L’assunto di base del concetto di vulnerabilità psicotica è
la convinzione che esistano soggetti maggiormente a rischio di sviluppo psicotico, i quali se sottoposti a stress di origine esogena o endogena, svilupperebbero subito la patologia. Quindi, di grande importanza è individuare
precocemente i segni evidenti di vulnerabilità e pianificare un intervento.
Infatti, l’autore tedesco Klosterkötter aveva posto l’accento sul concetto di
“indicatori psicopatologici di vulnerabilità” dando ampia importanza a quei
fenomeni che rappresentano l’esperienza di vulnerabilità.
Ultimamente si stanno interpretando sempre di più i sintomi di base come
una chiave di lettura importantissima nello studio dello sviluppo psicotico
ancora in fase prodromica. Nella maggior parte dei casi la schizofrenia inizia con una serie di segni che sono espressione di un cambiamento che sta
avvenendo nel paziente, anche se non sono ancora riscontrabili i sintomi
caratteristici della fase attiva. Questi segni si manifestano spesso dopo un
episodio stressante ben identificabile.
Il modello dei Sintomi di Base indica che lo schizofrenico, per gran parte
del decorso della sua malattia non è psicotico, è consapevole dei suoi
42
disturbi e può offrire una fattiva collaborazione al trattamento; il modello
valorizza altresì la capacità di dare (o ridare) la parola ai pazienti e la disponibilità ad ascoltarli attentamente. In accordo con questo modello il disturbo schizofrenico per realizzarsi necessita di una intensificazione e di una
sorta di scompenso dei sintomi di base paradossalmente legato a meccanismi di compenso e di coping.
La partecipazione attiva del paziente è di fondamentale importanza nell’individuare i sintomi di base dato che al momento l’esternazione da parte di
quest’ultimo delle sensazioni disturbanti è ritenuta il modo più efficace per
cominciare a “trattare” con questi sintomi; infatti va tenuto presente che i
sintomi di base sono considerati “sintomi dell’esperienza”.
Di conseguenza è necessario considerare la valenza della relazione che si
struttura tra medico e paziente. Sicuramente questa è un tipo di relazione
molto particolare nella quale il paziente deve sentirsi al sicuro e libero di
esternare sensazioni e sentimenti disturbanti e spiacevoli senza nessun tipo
di preoccupazione. Deve crearsi, altresì, un ambiente empatico nel quale
il medico psichiatra è pronto a raccogliere tutto quello che il paziente ha
da dire. Di fondamentale importanza quindi nella relazione è la compliance che si crea.
Per concludere, bisogna dire che i sintomi di base sono un supporto fondamentale nella diagnosi di schizofrenia, perché danno la possibilità di anticipare l’intervento da parte del medico psichiatra nel trattare con popolazioni a rischio di sviluppo psicotico. Di conseguenza è necessario conoscere molto bene il loro modo di manifestarsi, il tipo di popolazione maggiormente a rischio (tenendo sempre presenti gli indicatori di vulnerabilità), e
strutturare un tipo di intervento preventivo che sia efficace.
43
BIBLIOGRAFIA
Andreasen, N.C. 1982 Negative symptoms in schizophrenia. Definition and reliability. Arch. Gen. Psychiat. 39
Binswanger, E. 1960 Melanconie und Manie, Neske Pfullingen, tr. It. Melanconia e
Mania, Bollati Boringhieri, Torino
Bleuler, E. 1911 Dementia precox oder gruppe der schizophrenien, Deuticke,
Leipzig, tr.it. Dementia precox o il gruppo delle schizofrenie. Nuova Italia
Scientifica, Roma
Bleuler, E. 1955 Lehrbuch der psichiatrie, Spinger, Berlin-Gottingen-Heidelberg,
tr.it. Trattato di psichiatria, Feltrinelli, Milano
Bleuler, M. 1974 The Long-term course of the schizophrenia psychoses. Psychol.
Med. 4
Blumental,S. Bell, V. Neumann, N. Vogel,R. Schutter, R. 1989 Development of an
instrument for operational assessment of basic symptoms in schizophrenia patients.
The Gunzburg Self Assessment Scale of Basic Symptoms, Nervenarzt, 60, 6
Bovet, P. Gamma,F. 2002 Vulnerability to schizophrenia: relevance of patients subjective experience for empirical and clinical work. Am. J. Med. Genet. 114
Browne, S. Clarke, M. Gervin, M. Lane, A. Waddington, J.L. Larkin, C. O’Callagan,E.
2000 Determinants of neurological dysfunction in first episode schizophrenia.
Psycol. Med. 30
Buchsbaum, M.S. 1990 The frontal lobes, basal ganglia, and temporal lobes as sites
for schizophrenia. Schizophr.Bull. 16
Canstatt,C. Handbuch der Medizinischen Klinik. Enke, Struttgart. In Antropologia
della vulnerabilità, Stanghellini,G. Feltrinelli, Milano
Ciani,N. 1997 Diagnosi dei disturbi di base, Psichiatr. Psicoter. Anal. 16
Ciani, N. Rubino I.A. Scala romana dei disturbi di base. In La marcia dei sintomi.
Psicopatologia clinica, Ciani, N. Edizioni TER, Roma
Ciompi, L. 1984 La schizofrenia cronica è un artefatto sociale? Argomenti e controargomenti. Fogli di informazione, 105
De Clerambault, G. 1923 Les psichoses allucinatoires chronique. Tr. It.Automatismo
mentale, psicosi passionali. Metis, Chieti
Foulds,G.A. Bedford, A. 1975 Hierarchy of classes of personal illness. Psicological
Medicine, 5
Gozzetti, G. Cappellari, R. Ballerini, A. Psicopatologia fenomenologia della psicosi,
Cortina, Milano
Griffith, T.D. Sigmundsson, T. Takel, N. Rowe, D. Murray, R.M. 1998 Neurological
abnormalities in familial and sporadic schizophrenia. Brain, 121
Gross,G. Huber,G. Klosterkotter, J. Linz, M. Bonner Skale fur die beusteilung von
basissymptomen. Ed.it. Scala di Bonn per la valutazione dei sintomi di base. 1992.
44
A cura di Maggini,C. Dalla Luche,R. ETS, Pisa
Harding, C.M. Zubin, J. Strass, J.S. 1987 Chronicity in schizophrenia: Facts, Partial
fact of Artifact. Hosp. Com. Psychiatr. 38
Huber,G. Gross,G. Schuttler,R. 1975 A long-term follow up story of schizophrenia.
Acta psychiatr. Scand. 52
Jaspers,K. 1959 Allgemeine psychopathologie. Tr.it: Psicopatologia generale, Il
Saggiatore, Milano
Klosterkotter,J. 1988 Basissymptome und endphanomene der schizophrenie. Spinger,
Berlin
Klosterkotter,J. 1992 Cosa hanno a che fare i sintomi di base con i sintomi schizofrenici? In Stanghellini, Verso la schizofrenia. La teoria dei sintomi di base. Idelson,
Napoli
Maggini,C. Dalla Luche,R. 1991 Cronicità della schizofrenia e sintomi di base. In
Bassi, La psicosi stabilizzante. Patron, Bologna
Peralta,V. Cuesta,M.J. 1991 Schneiderian versus Bleulerian schizophrenia and basic
symptoms. Psychopatology, 24
Racamier,P. 1980 Les schizophrenes. Paiot, Paris. Gli schizofrenici. Cortina, Milano.
Schneider,K. 1987 Klinische Psycopathologie. Struttgart, Thieme
Stanghellini,G. Quercioli,L. Ricca,V. Strick,W. Cabras,P. 1991 Basic symptoms and
negative symptoms in the light of language impairment. Compr. Psychiatry, 32
Strauss,J.S. 1969 Hallucinations and delusions as points on continua function.
Aech.Gen.Psychiatr. 31
Sullwold,L. 1997 Symptome schizofrener erkankugen. Springer, Heidelberg
Zubin,J. Steinhauer,S.R. 1981 How to break the longjam in schizophrenia: a look
beyond genetics. Journal of Nervous and Mental Disease.169
45
Il Gene agile
U. Dinelli
La nuova alleanza fra eredità e ambiente
Vi sono libri, quelli che Fromm definiva “dell’incanto”, che nella formazione intellettuale sciolgono nodi gordiani altrimenti insuperabili. Ogni disciplina conosce i propri e non si può definire sfortunato lo psichiatra che, tra
letture filosofiche, psicologiche, sociologiche, abbia incontrato i cosiddetti
libri della svolta. Mi viene in mente “Storia del pensiero biologico” di Ernst
Mayr recentemente scomparso, o “La società della mente” di Marvin
Minsky o,infine, “Il gene agile” di Matt Ridley.
Nel suo testamento scientifico Mayr mette in campo il primo tentativo
sistematico di esplorare lo sviluppo delle scienze della vita durante gli ultimi secoli, con particolare riferimento alle dottrine evoluzioniste, ai sistemi
tassonomici e alla genetica. Mayr accompagna il lettore lungo un cammino
affascinante che scorre tra il trionfo e la decadenza delle rigidità classificatorie, la svolta dell’idea evoluzionista prima e dopo Charles Darwin, la crisi
del pensiero evoluzionistico e la nuova sintesi che lo rilancia potentemente, lo studio delle variazioni e la loro eredità sul veicolo delle cellule germinali fino a condurci per mano, con tratto scientifico e sapiente, alle novità
e alle polemiche dei giorni nostri.
Tanto per non cadere nel riduzionismo, Marvin Minsky, massima autorità
scientifica nel campo dell’Intelligenza Artificiale, esordisce spiegando che
una buona teoria della mente deve abbracciare almeno tre scale temporali diverse: una lenta per i miliardi di anni in cui il nostro cervello si è evoluto; una rapida per le settimane e gli anni fuggevoli della nostra infanzia e
fanciullezza; e una di media velocità per i secoli di sviluppo delle nostre
idee nel corso della storia. La mente si organizza come una società, appunto “ La società della mente”, che riconosce “municipalità”, “agenzie”,
“gerarchie”, “connessioni” in una complessità speculare a quella della vita.
La conoscenza è costruita su delle strutture che Minsky chiama “frames”.
46
I “frames” sono estratti dalla memoria, dall’esperienza in un processo continuo di interazione che muove dalla semplicità alla complessità. Ed è sicuramente complesso il cammino che lo studioso ci fa compiere per 700 pagine densissime e coinvolgenti mirate a cogliere l’intelligenza complessiva
delle cose.
Più che un cenno, ma una vera lettura critica, merita il libro di Matt Ridley
“Il gene agile” ancora fresco di stampa e che presenta un ambizioso sottotitolo “ La nuova alleanza fra eredità e ambiente”. Il libro si apre con degli
autentici colpi di fantasia: il titolo del “The Observer” che nel domenicale
dell’11 febbraio 2001 dichiarava “La chiave per comprendere le nostre azioni sta nell’ambiente, non nei geni”. Ciò derivava dall’informazione semiclandestina appena uscita dai laboratori americani secondo la quale dalle analisi preliminari sul Genoma veniva rivelato che i geni umani erano appena
trentamila e non centomila come si ipotizzava facendo così cadere le azioni
del partito dell’ereditarietà. In effetti per giustificare l’umanità così come
appare ai nostri occhi dopo milioni e milioni di anni dalla sua comparsa, di
geni ne basterebbero assai meno soprattutto se lavorassero secondo un
meccanismo binario on/off. Ridley ritiene che tali argomenti non competano ai titoli dei giornali nei quali finisce spesso il sensazionalismo e lo scarto
polemico. In effetti, il numero dei geni non c’entra quasi nulla con il comportamento umano. Cinquant’anni prima, nel 1953, l’anno della scoperta
della struttura del DNA, la polemica era allo stesso punto con caratteristiche più da stadio che da dibattito scientifico. Da qualche secolo troneggiava il paradigma “Nature versus nurture” e non c’era verso di rimuoverlo.
Ridley con il suo “gene agile” che fa il verso al “gene egoista” prende subito posizione e si schiera convinto che più si svela il Genoma e più i geni ci
appaiono sensibili, vulnerabili e interattivi all’esperienza e al dato ambientale. Questa convinzione non è figlia di una scoperta folgorante, ma il prodotto di un secolo di studi e di ricerche, di tentativi ed errori, di teorie intriganti e di sussulti dottrinari. Per materializzare quanto va raccontando,
l’autore compie una operazione virtuale ed immagina una impossibile foto
di gruppo, diciamo un fotomontaggio, in cui compaiono tutti i giganti che
hanno attraversato il secolo lasciando cadere i propri contributi e le proprie
intuizioni. Scorre così il volto barbuto di Charles Darwin con il suo evoluzionismo e la discendenza dalla scimmie antropomorfe, poi suo cugino
Francis Galton sostenitore inflessibile dell’ereditarietà e che verrà più
avanti riconosciuto come scendente nella polemica rovente sul QI, il quoziente di intelligenza. Poi seguono Williams James sostenitore determina-
47
to dell’istinto che riteneva responsabile del comportamento umano, Hugo
de Vries che scoprì le regole dell’ereditarietà anche se sul filo di lana il
merito gli venne soffiato da Gregor Mendel. Compaiono poi Ivan Pavlov
con gli studi e le forzature della scuola russa sui riflessi condizionati , John
Watson che fondò il comportamentismo ed occupò la prima cattedra di psicologia negli Stati Uniti d’America agli inizi del 900, Emil Kraepelin e
Sigmund Freud definiti i due botanici perché cercarono di catalogare il
primo le malattie mentali e il secondo gli stati emotivi e i propri vissuti. Poi
ancora Emile Durkheim sostenitore dell’impronta sociale nella storia dell’uomo e Franz Boas sostenitore dell’intervento decisivo della cultura nel
plasmare la natura umana. Infine concludono la foto di gruppo Jean Piaget
studioso dell’apprendimento e dell’età evolutiva, padre nobile del cognitivismo, e Konrad Lorenz che rinforzerà il concetto di istinto individuando
nelle anatre che studiava il cosiddetto imprinting.
“ La natura umana è in effetti una combinazione di molti elementi: gli universali di Darwin, l’eredità di Galton, gli istinti di James, i geni di De Vries,
i riflessi di Pavlov, le associazioni di Watson, la storia di Kraepelin, l’esperienza formativa di Freud, la cultura di Boas, la divisione del lavoro di
Durkheim, lo sviluppo di Piaget e l’imprinting di Lorenz. Nella mente
umana si possono trovare tutte queste cose. Nessuna descrizione della
natura umana che non le comprenda tutte può dirsi davvero completa.”
Tuttavia è fuorviante collocare questi fenomeni lungo un continuum che
va dalla natura alla cultura, da ciò che è genetico a ciò che è ambientale.
Per capire meglio tutto il percorso occorre comprendere meglio i geni.
Sono i geni che mettono la mente umana in condizioni di apprendere,
ricordare, imitare, “imprintarsi”, assorbire cultura e manifestare istinti.
“ I geni non sono burattinai e nemmeno progetti. Neppure sono i veicoli
dell’informazione ereditaria. Essi sono attivi durante la vita; si attivano e
disattivano reciprocamente; reagiscono all’ambiente. Possono dirigere la
formazione del corpo in generale e del cervello in particolare già nel grembo materno; poi, però, in risposta all’esperienza si accingono a smantellare
e a ricostruire quanto hanno appena edificato. I geni sono al tempo stesso
causa e conseguenza delle nostre azioni.”
Il dibattito sulla natura eccezionale dell’uomo con Darwin che si batte per la
somiglianza con le specie animali contigue e Cartesio per la differenza netta,
anche se a tratti si affievolisce, in effetti non si spegne mai. Conosce delle
mode, dei momenti particolarmente schierati, dei vigorosi ritorni di fiamma.
Dipende dal momento culturale che si sta attraversando, dalla temperie, se
48
lo studioso si sentirà conquistato più dallo schieramento conformista che da
quello contestatore. Un secolo fa, nel 1901 George Nuttal lavorando all’università di Cambridge osservò che quanto più strettamente due specie animali erano imparentate, tanto più il loro sangue iniettato in un coniglio vi produceva una reazione immunitaria affine. Con questo elementare sistema di
verifica immunitaria si stabiliva che la parentela tra gli esseri umani e le scimmie antropomorfe era più stretta di quella esistente con altri primati.
Nel 1967 gli studiosi di Berkeley Vincent Sarich e Allan Wilson con un
modello sofisticato costruito come “orologio molecolare” ricostruirono che
l’ultimo antenato comune degli esseri umani e delle scimmie antropomorfe era vissuto cinque milioni di anni fa. Nel 1984 si scoprì che il DNA dello
scimpanzé era più simile a quello umano che a quello del gorilla. Cadde
così un bel pezzo dell’impalcatura antropocentrica.Ma la verità sta nei dettagli e la pur modesta differenza tra geni umani e dello scimpanzé potrebbe essere massicciamente concentrata in corredi genetici strategici, oppure distribuita e spalmata sottilmente lungo tutta la catena genetica.
Analogamente le differenze tra esseri umani e scimpanzé possono derivare non dal possesso di geni diversi, ma dallo stesso corredo di circa 25mila
geni, utilizzati in modo e ordine diversi. Gli studiosi di genetica, intorno al
1980, studiando il corredo genetico della drosofila individuarono un piccolo gruppo di geni chiamati “hox” che codificavano lo schema somatico dell’insetto, testa, zampe, ali. Altri studiosi che contemporaneamente studiavano il topo scoprirono gli stessi geni “hox” nello stesso ordine e con la stessa funzione anche nel piccolo roditore. Lo stesso gene che prescrive ad un
embrione di topo dove (ma non come) sviluppare le costole, prescrive
all’embrione di drosofila dove (ma non come) sviluppare le ali.
I geni “hox” sono risultati essere ricette, linee guida, per sintetizzare proteine denominate fattori di trascrizione, ossia proteine la cui funzione consiste nell’attivare altri geni. Un fattore di trascrizione funziona legandosi ad
una regione del DNA denominata “promotore”. Moltissimi geni non funzionano, sono cosiddetti dormienti, e si attivano appena i loro promotori si
legano ai rispettivi fattori di trascrizione. La funzione di molti geni è dunque quella di contribuire ad attivare o disattivare altri geni e la suscettibilità di un gene ad essere attivato o disattivato dipende dalla sensibilità dei
suoi promotori. Cambiamenti discreti nel promotore possono determinare
sottili variazioni sull’espressione del gene: il gene si fa agile come recita il
titolo del libro di Ridley. Per apportare modifiche, mutazioni, nella codificazione, e quindi nella realizzazione, è sufficiente attivare e disattivare
49
sempre gli stessi geni in configurazioni diverse. Ecco perché la genomica
sposta il proprio obiettivo di conoscenza ancora più avanti, come un miraggio che si allontana continuamente dalla portata dell’osservatore.
I promotori camminano con i piedi del tempo; la testa dello scimpanzé è
diversa da quella di un uomo non tanto perché i progetti sono diversi, ma
perché nello scimpanzé lo sviluppo delle mascelle prosegue più a lungo e il
cranio si completa più rapidamente. E’ tutta questione di tempi, come se si
trattasse di un processo di cottura. In Inghilterra studiando, nel 1967, una
popolazione che si era trasferita dal Kashmir e che risultava portatrice di un
carattere microcefalico, venne individuato un gene chiamato ASPM la cui
funzione sembra quella di regolare il numero di divisioni cui le cellule staminali neuronali vanno incontro nelle vescicole del cervello embrionale,
all’incirca due settimane dopo il concepimento. Sotto questo profilo l’evoluzione è una differenza di grado, non di qualità. Il mondo animale evolve
regolando più o meno a lungo lo sviluppo delle diverse parti dei propri organismi. Un tale concetto modifica profondamente, e dalle radici, la vecchia e
scontata contraddizione eredità-ambiente. In questo senso tra causa ed effetto spunta anche la possibilità di un rapporto di circolarità. In un ragionamento dogmatico e unidirezionale spesso i geni sono considerati dei vincoli
all’adattabilità del comportamento umano. Sarebbe invece vero il contrario
perché in senso stretto i geni non vincolano ma conferiscono, invece, capacità. I geni sono, per ora, agenti segreti che se la intendono con l’ambiente
mentre l’ambiente agisce come un moltiplicatore di piccole differenze genetiche spingendo ciascuno di noi, nell’età evolutiva, a indossare la propria nicchia ecologica. “Gli individui non si costruiscono ma si sviluppano” sembra
essere il messaggio in bottiglia lanciato a questo punto della ricerca.
Dopo il fotomontaggio ricordato all’inizio, Matt Ridley compie un’altra
operazione virtuale avventurandosi nell’esame delle cause della schizofrenia, immaginando un tribunale con una corte giudicante che chiama a testimoniare i presunti responsabili della malattia. Ridley mette le mani avanti
dichiarando che la causa della schizofrenia è da considerarsi una questione
ancora aperta in cui, come in una giostra, numerose tesi antagoniste si rincorrono. Il rischio di complicare e confondere ulteriormente le cose sembra aumentare e diventare ancora più incombente perché, quanto più la
scienza si avvicina a sciogliere l’enigma schizofrenico, e passi avanti consistenti sono stati certamente compiuti, la distinzione tra patogenesi e patoplastica, cioè tra causa della malattia e manifestazione della malattia, appare sfumarsi e diventare sfuggente. Il meccanismo sembra quasi imitare
50
quanto già conosciuto nel corso dell’accesa polemica eredità-ambiente.
Il primo testimone chiamato a deporre da Ridley è lo psicanalista che occupò la scena dal 1920 al 1970 ponendo l’accento sull’età infantile ed evolutiva e sulle esperienze caratterizzanti. Facendo leva sull’enfasi dell’inconscio e la rimozione dei ricordi infantili venne offerta alla psichiatria la possibilità di minare la politica custodialistica dei manicomi. Ebbero effimero
successo strampalate teorie tra le quali spicca per stranezza e bizzarria
quella della madre schizofrenogena. Su questo mezzo secolo ad impronta
freudiana e con scarsi risultati negli esiti piombano come una doccia fredda gli studi sui gemelli, naturali e adottivi, che riportano l’attenzione sull’aspetto biologico non, come Kraepelin, nel senso anatomico ma nel senso
dello sviluppo. Si cominciò pertanto a immaginare che perché un’agente
ambientale potesse diventare decisivo occorreva, per l’instaurarsi della
schizofrenia, una suscettibilità genetica favorente.
Il secondo testimone chiamato alla sbarra è il gene su cui puntano il dito
accusatore gli studi epidemiologici, la familiarità e la cosiddetta genetica di
valle. I cacciatori di geni si misero al lavoro e in questi decenni spesso giornali poco avveduti strillarono titoli inneggianti alla scoperta del gene della
schizofrenia. Nel caso di geni che influenzano malattie complesse della
mente moltissime volte le scoperte si sono dimostrate illusorie, o falsi positivi, cioè errori. Per cui si ripartiva da capo. Nessuno più pensa oggi che
l’aspetto biologico della schizofrenia sia sostenuto da un solo gene, anzi, è
certo che la malattia è associata a marcatori presenti sulla maggior parte dei
cromosomi umani. La complessità è il regno della schizofrenia che spesso
viene appunto definita come “schizofrenie”.
Il terzo testimone sospettato di responsabilità nella schizofrenia è la biochimica, la chimica del cervello. Gli studi sulla dopamina, prima, sul glutammato e sulla serotonina dopo, non hanno fornito i risultati attesi. All’inizio
del 2000 né gli studi di concatenazione, né la ricerca di geni indiziati sembrarono in grado di sostenere particolari speranze. Patt Levitt a Pittsburg
con la tecnica dei microarray campionò ben ottomila geni cercando di individuarvi difetti che potessero essere correlati con la schizofrenia. In particolare un gene, l’ RGS4 attivo sulla membrana postsinaptica, richiamò l’attenzione dei ricercatori perché la sua attività era drasticamente ridotta nel
cervello degli schizofrenici. Non solo, ma negli animali una identica riduzione avveniva in occasione di stress acuto. Era naturale rimandare ad una
caratteristica universale degli schizofrenici secondo la quale lo stress scatena e slatentizza le crisi psicotiche.
51
Il quarto testimone chiamato alla sbarra è, e non poteva mancare, il virus
che viene sempre indiziato quando sono in gioco dubbi e incertezze.
L’ereditabilità della schizofrenia può apparire alta, ma non totale e indiscussa. Gli studi sui gemelli e sui figli adottivi lasciano ampio spazio anche
alle influenze ambientali o alle “latenze”. L’azione dei geni non va a scapito di quella dell’ambiente e, in questo campo, ciò che effettivamente ereditiamo non è che una suscettibilità. Gli studi sui gemelli omozigoti rivelano che il gemello identico di uno schizofrenico ha una probabilità del
50% di ammalarsi; e poiché entrambi sono portatori degli stessi geni, deve
esserci qualcosa di diverso, che si aggiunge o si toglie, in grado di intervenire dimezzando la probabilità.
La ricerca dei fattori non genetici coinvolti nella schizofrenia ha anticipato
la ricerca sui geni. Sarnoff Mednick sepolto sotto la montagna di cartelle
cliniche dell’ospedale psichiatrico di Helsinki cercava di dare una spiegazione scientifica alla nota evidenza che indicava che nascono più schizofrenici d’inverno che d’estate, e le epidemie influenzali si verificano stabilmente d’inverno. Sembrava una intuizione suggestiva di puntare sul virus
influenzale. Alcuni dati statistici parvero confermare il fenomeno e, in soccorso, giunsero anche delle osservazioni che giungevano dalla Danimarca
secondo le quali nel periodo 1911-1950 in cui le epidemie d’influenza
erano state più frequenti, erano anche nati più schizofrenici. Prese forma
così l’ipotesi virale della schizofrenia. L’infezione contratta dalla gestante
nei primi tre mesi potrebbe causare un danno al cervello immaturo del
feto. Su questo danno si inserirebbe una catena di eventi in grado di arrivare ad esprimere la suscettibilità. Con i retrovirus (HERV: human endogenous retrovirus) la situazione si è ulteriormente complicata in quanto si
tratta di intrusi parassiti che occupano quasi un quarto del nostro Genoma
umano pur in condizione di sequestro e di inoperatività presumibilmente
non permanente. Una riflessione su questi argomenti venne svolta anche
sull’etiopatogenesi della sclerosi multipla. Vi sono le apparenze di una
malattia ereditaria e i contenuti di una malattia infettiva. Gli studi al riguardo sono in una comprensibile fase di stallo.
L’ultimo testimone condotto innanzi ad una corte ormai affaticata e già
preoccupata di non poter sentenziare sulle cause ultime responsabili della
schizofrenia, è lo sviluppo. Studi sui topi hanno portato a scoprire una
sostanza, la reelina, che è risultata fondamentale per l’organizzazione del
cervello fetale, nel topo come nell’uomo. La sostanza dirige l’organizzazione corretta degli strati del cervello in via di sviluppo comandando la cresci-
52
ta o la stasi dei neuroni; sostanzialmente descrivendo l’architettura cerebrale. La reelina sorveglia la corretta migrazione neuronale e l’organizzazione delle strutture cerebrali, contribuisce anche al mantenimento e alla
formazione delle spine dendritiche al livello delle quali si formano le sinapsi. Una difettosa produzione di reelina non si correlava solamente con la
schizofrenia ma anche con l’autismo e con la depressione bipolare. Si tornava, pertanto, nuovamente in alto mare. Ancora una volta, e chissà ancora per quante volte, nella storia della schizofrenia un inizio promettente e
suggestivo delle linee di ricerca finiva in un avvilente vicolo cieco.
Tuttavia si salvava la riflessione sullo sviluppo.
Nel 1987 Donald Weinbergher ( che pubblicò nel numero 12 di “Problemi
in psichiatria” un saggio intitolato “ Fisiopatologia della schizofrenia e sviluppo del cervello”) afferma che la schizofrenia deve essere considerata
diversamente dagli altri disturbi del cervello, in quanto, nel momento in
cui compaiono i sintomi, la causa non è più presente. Il danno, quindi, è
stato arrecato molto tempo prima. Per questo le madri esclamano: “Ma
dove abbiamo sbagliato?” I sintomi si manifestano durante lo sviluppo successivo quando, verso la fine dell’adolescenza e l’inizio dell’età adulta, il
cervello subisce estesi rimaneggiamenti. Nel numero 1 di “Problemi in psichiatria” abbiamo avuto occasione di stendere alcune considerazioni sul
difetto selettivo-maturativo, potatura-stabilizzazione che sottenderebbe
l’espressività schizofrenica: “Schizofrenia, appuntamento mancato con
l’orologio della vita”.
Emerge un importante convincimento: che il cervello non sia figlio di una
costruzione, ma di un processo e di uno sviluppo e lungo questo cammino
lavorano sì gli architetti ma anche molti artigiani che aggiustano, correggono e fanno quotidiana manutenzione. E così il binocolo torna a rovesciarsi
e il bersaglio si allontana e tornano in campo le teorie sempre numerose e
deduttive anche se qualcuna resta sul terreno. Nessun cultore della scienza dovrebbe mai gioire di fronte ad un generale consenso di opinioni.
La costanza della schizofrenia nel mondo, indipendentemente dalle culture, religioni e assetti politici, dagli aborigeni australiani agli esquimesi apre
un serio problema alla interpretazione secondo il modello evoluzionistico.
Essendo un carattere sconveniente e svantaggioso avrebbe dovuto estinguersi attraverso le mutazioni. In effetti sembrerebbe trattarsi di una specie di effetto soglia al di sopra della quale vi è la schizofrenia ma appena al
di sotto c’è la capacità e magari la genialità. “ Ci si muove, cioè, sull’orlo
della psicosi come lungo il bordo del cratere di un vulcano. Joyce, Einstein,
53
Jung, Russel ebbero familiari schizofrenici. Newton e Kant potrebbero
essere classificati tra gli schizotipici. In una stima un po’ eccessiva ed anche
stravagante il 28% degli scienziati, il 60 dei compositori, il 73 dei pittori, il
77 dei romanzieri e l’87 dei poeti vengono indicati come vittime di un certo
grado di disturbo mentale. Nash, il matematico di Princeton, dopo essere
riemerso da trent’anni di schizofrenia, alla consegna del premio Nobel per
gli studi nel campo delle probabilità statistiche dichiarò: “Il pensiero razionale impone un limite al concetto che una persona ha del proprio rapporto con il mondo.”
Lo psichiatra americano Randolph Nesse torna ad approfondire l’ “effetto
soglia” ipotizzando che la schizofrenia possa essere un effetto soglia evolutivo, in cui le mutazioni di diversi geni sono in sé tutte benefiche, salvo
quando si presentano tutte insieme nella stessa persona. Forse la schizofrenia è la conseguenza dell’eccesso di qualcosa che di per sé sarebbe positivo, sarebbe la sgradita concomitanza di troppi fattori genetici che in genere hanno un fattore positivo sulla funzione cerebrale. Questo spiegherebbe la citata contraddizione evoluzionistica per la quale i geni che predispongono alla schizofrenia non si estinguono in quanto, separatamente,
codificano per funzioni essenziali alla vita.
Per oltre un secolo i sostenitori della spiegazione di natura e quelli della
spiegazione ambientale, dell’innato e dell’acquisito, si sono scontrati.
Alcune malattie come lo scorbuto e la pellagra sono rimaste sul terreno
degli ambientalisti, mentre altre come l’emofilia e la Corea si sono arrese
agli innatismi. Per la schizofrenia, dopo molti giri di giostra nel campo dell’indifferenza materna e della genetica mendeliana, siamo quasi ad un
nuovo inizio, non più però con modelli schierati ma con modelli dialoganti.
Gene e ambiente si specchiano l’un l’altro, il gene abbisogna delle opportunità ambientali e l’ambiente dell’azione di trascinamento del gene.
Natura e cultura, gene e ambiente hanno sottoscritto un armistizio.
Richard Dawkins autore de “L’orologiaio cieco” e de “Il gene egoista” scrive: “ Se seguiamo una particolare ricetta, parola per parola, leggendola da
un libro di cucina, alla fine, dal forno, emergerà una torta. Ma non possiamo ora fare a pezzi la torta suddividendola nelle briciole che la compongono e dire, ecco, questa briciola corrisponde alla prima parola della ricetta,
quest’altra alla seconda, quest’altra ancora all’ultima”. Eppure siamo partiti dalla ricetta, ma la realizzazione trascende il progetto.
Lo svizzero Jean Piaget svolse delle osservazioni etologiche sui bambini,
54
prima di tutto sui suoi numerosi figli studiando delle tappe come l’esplorazione, l’assimilazione, l’intelligenza, la soluzione dei problemi, la memorizzazione. Ma all’acutissimo osservatore non sfuggì che lo sviluppo era più
articolato, molto più complesso, di una simile suddivisione. Pertanto era
giunto alla conclusione di considerare lo sviluppo cognitivo né come una
forma di apprendimento né come una forma di maturazione, ma come un
risultato ibrido cui avevano concorso le due componenti, una specie di
impegno attivo della mente che si confronta con il mondo. Una mente che
si cammina dentro ma che si cammina anche fuori. Quando le posizioni dottrinarie e magari slegate dalle evidenze si fronteggiano e si irrigidiscono
diventano una specie di sordità politica e succede la stagnazione, a volte
anche lunga qualche secolo. Quando invece il pensiero si fa circolare e veicolante più contributi, da solista diventa magari corale, allora le conoscenze
si mettono in cammino e avanzano. L’epistemologia è lì a dimostrarcelo. Il
filosofo Ken Schaffner ha precisato in cinque punti il modo di intendere
questo nuovo approccio tra innato e acquisito, tra gene e ambiente:
1. I geni vanno trattati alla stregua delle altre cause
2. Essi non sono “preformati”
3. Il loro significato dipende fortemente dal contesto
4. Gli effetti dei geni e dell’ambiente non sono separabili e non presentano soluzioni di continuità
5. La psiche emerge in modo imprevedibile dal processo di sviluppo
Per alcuni autori, per esempio Mary Jane West-Eberhard, si tratta di una
seconda sintesi evoluzionista che accosta i meccanismi dello sviluppo a
quelli della genetica di Mendel e Darwin.
Tale impostazione suggerisce anche agli studiosi e ai divulgatori di essere
più cauti e prudenti prima di avventurarsi nella scoperta di “geni gay”, di
“geni della felicità”, di “geni del suicidio”, di “geni dell’alcolismo”, di “geni
dell’aggressività”, di “geni della depressione”, o di “geni della schizofrenia”.
In effetti, occorre ribadirlo e averlo sempre presente, i geni operano in
grandi gruppi, un mosaico complesso, e costruiscono l’organismo e i suoi
istinti non direttamente ed automaticamente, come il sigillo l’impronta,
ma attraverso un processo flessibile di sviluppo. Avendo ben presenti le
complicazioni, la complessità e l’ imprevedibilità, anche lo sviluppo è alla
fine un processo genetico chiamato, appunto, seconda sintesi evoluzionista.
La sperimentazione, infatti, conferma la complessità, la plasticità e la circolarità del sistema, ma rivela altresì che l’ambiente esercita la propria
influenza anche se attraverso l’attivazione e la disattivazione dei geni.
55
Spunta l’idea che il comportamento sia regolato da una miriade di geni
interagenti, ciascuno dei quali svolge anche altre funzioni all’interno dell’organismo. La questione in questo modo si complica, ma finalmente si
chiarisce a scapito di semplificazioni rifugianti ma non sostenibili.
Bateson, autore di “Verso un’ecologia della mente”, sostiene che i processi
implicati nello sviluppo comportamentale e psicologico presentano alcune
analogie con il processo di cottura. In entrambi i casi sono importanti gli
ingredienti, i modi e i tempi in cui vengono combinati. Gli ingredienti rappresentano le numerose influenze genetiche e ambientali, mentre la cottura rappresenta l’insieme dei processi biologici e psicologici dello sviluppo.
Il concetto fondamentale è salvo anche se la metafora non rende fedelmente l’alchimia del processo di sviluppo.
Gli studi di Christine Holt e di Shin-ichi Nakagawa sull’efrina B hanno
identificato questa proteina come una “guida degli assoni”e, con una esigua
compagnia di sostanze affini con la loro azione di attrazione e di repulsione sui coni di crescita ( netrine, semaforine e proteine Slit) costituisce il
pool di architetti sufficiente per costruire il cervello. Si tratta di un sistema
di una semplicità sconvolgente e che tuttavia sembra in grado di sviluppare un cervello umano con il suo numero astronomico di neuroni.
Fra geni e comportamento non esiste un rapporto uno-a-uno ma bensì
molti-a-molti. Il gene può specificare come debba avvenire lo sviluppo e lo
sviluppo specificherà come potrà essere il comportamento. Il comportamento è da considerare una forma estrema dello sviluppo. Il nido di un
uccello è un prodotto dei suoi geni quanto le sue ali. Richard Dawkins
parlò di “fenotipo esteso”. Darlene Francis con i suoi studi sui topolini ha
potuto scoprire che nei mammiferi lo sviluppo del cervello è enormemente sensibile agli eventi intrauterini e neonatali, ma si tratta pur sempre di
effetti mediati dai geni dell’animale. Ritorna l’idea di Lehrman che aveva
sostenuto l’importanza dello sviluppo per l’esito e la riuscita finali.
“L’infanzia mostra l’uomo, il mattino il giorno” scriveva John Milton.
Proprio come una giovane oca si “impronta” su un’immagine materna nelle
ore successive alla nascita, così nel bambino si imprime ogni sorta di cose,
dalla preferenza per certi cibi all’apprezzamento dei rituali e dei modelli
della sua cultura. Né l’immagine materna (nel piccolo d’oca) né i modelli
culturali (nel bambino) sono innati. E’ innata, invece, la capacità di assimilarli. Un ovvio esempio è quello dell’accento che gli esseri umani modificano facilmente finchè sono giovani; ad un certo punto però, tra i quindici e
56
i venticinque anni, la flessibilità svanisce fino a scomparire. Si tratta di una
delle tante capacità innate, e a termine, di apprendere dall’ambiente attraverso l’esperienza; un istinto naturale ad acquisire cultura. Non si tratta
certo di un’antitesi innato-acquisito, eredità-ambiente. Se ne può dedurre
che per poter assimilare ciò che viene dall’ambiente, occorrono i geni. Si
può spegnere così, non con un temporaneo armistizio ma con una stabile
pace, il secolare e rissoso contrasto tra natura e cultura e l’agghiacciante
quesito: “ Si nasce o si diventa?”
Fissato per tutta la sua vita di studioso sui riflessi, Pavlov riteneva come il
suo maestro Secenov che il pensiero non fosse altro che un riflesso al quale
mancasse l’azione. Fu la posizione estrema dello schieramento istruttivista.
Il gioco del cane tratto in inganno con il campanello che annunciava l’arrivo del cibo, non funzionava se il cane aveva subito l’ablazione della corteccia. Quindi era deducibile che la base biologica del riflesso era innata e che,
quindi, i geni non sono solo implicati nell’ereditarietà ma anche intimamente coinvolti nel mediare l’influenza ambientale. La formazione di una
associazione mentale consiste nella creazione e stabilizzazione di nuove
connessioni tra neuroni. E tutto viene, discretamente, sostenuto dai geni i
quali indirizzano la costruzione dell’impalcatura del cervello ma partecipano anche al suo rivestimento sostenendo l’apprendimento. Cosa rimane in
piedi dell’innatismo? Poco o nulla.
Studi controllati hanno dimostrato che le scimmie imparano molto facilmente a temere i serpenti ma non apprendono, per esempio, a temere i
fiori. Ciò dimostra che nell’apprendimento c’è un certo grado di istinto e
che nell’istinto esiste un certo grado di apprendimento. Così succede per
le fobie umane, altezze, tuoni, buio, vento, che costituivano alcune delle
tante minacce che tormentavano i nostri predecessori. E’ il disegno evolutivo che insegna che il cervello umano è precablato per apprendere paure
che erano attive in epoche antiche. Il solo canale informativo attraverso il
quale l’evoluzione può comunicare tali informazioni provenienti dal passato è costituito dai geni che possono essere definiti come “ parte di un sistema di informazione che raccoglie fatti sul mondo del passato e li incorpora in un buon progetto per il futuro, attraverso la selezione naturale.”
I comportamentismi estremi sono ormai dei solitari, mentre gli innatismi
irriducibili sono isolati. La famosa tabula di Cartesio comincia ad essere
mezza scripta e mezza rasa.
Pur militando nel partito dell’acquisito, Franz Boas non fu sostenitore
estremo della tabula rasa ma scoprì un canale di approfondimento studian-
57
do la distinzione tra razza e individuo. Le differenze genetiche fra due
individui scelti a caso all’interno di una stessa razza sono di granlunga più
cospicue delle differenze medie esistenti fra razze diverse.
Boas corresse qualsiasi autoreferenza sia antropocentrica sia europocentrica, rimuovendo l’adagio polveroso secondo il quale le società umane consisterebbero di apprendisti più o meno sprovveduti che andrebbero istruiti e disciplinati per diventare perfetti gentiluomini inglesi. Criticò l’idea
alquanto diffusa seconda la quale sono previsti una serie di stadi attraverso
i quali le culture devono obbligatoriamente passare nel loro cammino verso
la civilizzazione. Immaginò invece una natura umana universale che viene
rifratta dalle diverse tradizioni in culture distinte.
Se si vuole, dunque, sostenere che i geni sono alla radice non solo dell’eredità ma anche delle nostre interazioni con l’ambiente e quindi della nostra
cultura, non occorre scomodare come sovente si è fatto degli improbabili
“geni della cultura”, ma è sufficiente immaginare geni che rispondano e corrispondano all’ambiente: geni intesi come meccanismi, non come cause.
Probabilmente la capacità umana di produrre cultura non deriva da alcuni
geni che si sono evoluti insieme alla cultura umana, ma da una serie di preadattamenti, dei “tropismi”, delle “curiosità”, che improvvisamente dotarono
la mente umana di capacità illimitate nell’accumulare e nel trasmettere le
idee. E qui Matt Ridley lancia l’affondo di tutta la sua impostazione filosofica e biologica: “Ebbene, quei preadattamenti sono sostenuti dai geni”.
Il fatto che il corredo genetico della specie umana si differenzi così scarsamente da quello degli scimpanzé aggroviglia le cose perché lascia senza
risposta la domanda: “Perché le culture animali non si sono evolute e non
sono decollate?” Siamo di fronte ad una diversità, ossia a quell’eccezionalismo umano che tanto irritava Darwin. Il meccanismo di acquisizione della
cultura, del pensiero simbolico, della immaginazione si regge, secondo gli
studiosi, su un’interazione tra imitazione, linguaggio e destrezza manuale,
funzioni quasi condominiali nella stessa area del cervello. Il gruppo parmense di Giacomo Rizzolatti scoprì nel 1991 i “neuroni specchio” attivi sia
durante l’osservazione sia durante l’esecuzione di una certa azione altamente specifica. Sullo stesso solco di ricerca sono stati individuati neuroni
ancora più strani in quanto scaricano, non solo quando un certo movimento viene eseguito e osservato, ma anche quando viene percepito acusticamente. Il centro cerebrale che si attiva particolarmente durante tali esperimenti è il solco temporale superiore (STS). I neuroni specchio che si attivano sia quando si compie un’azione, sia quando la si vede compiere, sia
58
quando la si sente compiere, possono essere considerati come dei passaggi
obbligati nei meccanismi di acquisizione della cultura.
In anni per la verità non molto recenti si è diffusa l’idea che nella specie
umana il linguaggio fosse gestuale e non verbale, e che solo modificazioni
evolutive, il protrarsi della gestazione, del baliatico, avrebbero permesso al
gene FOXP2, un gene che ha la funzione di attivarne altri, di estendere la
propria azione codificando non solo per semplici movimenti della laringe
ma anche per la elaborazione del linguaggio. Da qui sarebbe nata la parola, l’arma impropria che ha permesso all’uomo di smarcarsi. Uno degli
aspetti affascinanti della teoria gestuale è che suggerisce immediatamente
come gli esseri umani a differenza delle scimmie antropomorfe abbiano
acquisito il linguaggio. La posizione verticale e il bipedismo permisero di
liberare le mani non solo per lavorare ma anche per gesticolare, accennare, simboleggiare significati.
Partendo da una ipotesi di coevoluzione gene-cultura gli scienziati hanno
ipotizzato che “un processo guidato dalla cultura, operante per un lungo
periodo della storia evolutiva dell’uomo, potrebbe facilmente aver condotto
ad una fondamentale ristrutturazione delle attitudini psicologiche umane.”
Non appena gli esseri umani si furono dotati di una comunicazione simbolica poté entrare in azione il meccanismo cumulativo della cultura e una
maggiore quantità di cultura richiedeva una espansione, con verticalizzazione e frontalizzazione, del cervello ed una ulteriore possibilità di accumulazione culturale. La cosiddetta “scuola machiavellica” incentrata su
mosse opportunistiche ha cercato di sostenere che il cervello umano si è
espanso nel tentativo di fronteggiare la complessità sociale che caratterizza i grandi gruppi. Ma in verità il linguaggio, la comunicazione, la cultura
segnano un livello evolutivo molto più avanzato rispetto ad un semplice
aggiustamento tra contenuto e contenitore.
La cultura, in tutto il suo polimorfismo, spiega il successo ecologico della
specie umana. Senza la capacità di accumulare, scambiare, commerciare,
ibridare idee, l’uomo non avrebbe mai inventato l’agricoltura con le tecnologie del fieno che permetteva agli animali di sopravvivere durante l’inverno, dell’allevamento con la tosatura che risparmiava l’animale pur fornendo la preziosa lana, della medicina a salvaguardia del benessere e della
salute, della comunicazione culminata nella diffusione dei caratteri a stampa. L’intelligenza individuale poté, grazie alla cultura, trasformarsi in intelligenza collettiva costituendo un eccezionale valore aggiunto.
Nell’evoluzione culturale lo scambio, il commercio, hanno lo stesso ruolo e
59
la stessa importanza che ha il sesso nell’evoluzione biologica. Il sesso mette
insieme innovazioni genetiche insorte in organismi diversi; il commercio fa
confluire innovazioni culturali comparse in popolazioni diverse. La biologia cerca la placenta e l’allattamento proteggendo la specie e la sua continuità, mentre la cultura collega l’animale da tiro all’invenzione della ruota
organizzando il trasporto e liberando l’uomo dalla fatica. Così considerata
la cultura ha la funzione di effetto e non di causa anche se poi si inserisce
in una circolarità senza inizio e senza fine. Più che il FOXP2 potrebbe trattarsi di un piccolo numero di geni, il solito mosaico, che assicurano la possibilità di adattarci. Attivati e disattivati nel corso dell’esistenza individuale
sotto sollecitazione di eventi interni ed esterni, hanno la funzione di assorbire informazioni dall’ambiente con una frequenza non minore di quella
con cui trasmettono e assicurano il flusso informativo in arrivo dal passato. Non è da stupirsi quindi se il gene è stato di volta in volta considerato
trasportatore di informazione o costruttore di informazione, entità statica e
replicante o elemento dinamico e interattivo.
Si rincorrono, quindi, le definizioni di Mendel “unità di eredità”, di De
Vries “unità elementari che in combinazioni diverse producono risultati
diversi”, di Garrot come “erogatore di salute o protezione dalle malattie”,
di Pauling come “produttore di proteine di ogni tipo” e che Francis Crick
definirà il dogma centrale della biologia molecolare, dei francesi Jacob e
Monod come “interruttore o unità di sviluppo”. I geni sono come degli
interruttori che vengono azionati dai fattori di trascrizione che sono
anch’essi prodotti da altri geni, tanto per attribuire al problema un giusto
grado di complessità.
Poi il gene cessa di essere una unità di eredità o una unità di metabolismo
per diventare una unità di selezione. Il processo evolutivo non è altro che
la sopravvivenza di alcuni particolari geni. Ma il gene è anche qualcos’altro
ancora: un dispositivo per estrarre, mediante altri geni, informazione dall’ambiente e dall’organismo di cui è inquilino.
“ Di per sé i geni sono piccoli implacabili deterministi che sfornano messaggi prevedibili, ma a causa del modo in cui i loro promotori si attivano e
disattivano in risposta alle istruzioni esterne sono ben lungi dall’agire rigidamente.”
Ad ogni minuto, ad ogni secondo si potrebbe dire, la configurazione dei
geni espressi nel nostro cervello si modifica, spesso rispondendo direttamente o indirettamente a eventi che hanno luogo fuori dell’organismo. “I
geni sono i meccanismi dell’esperienza.”
60
I geni, più che vincolare, rendono capaci di agire e di funzionare.
E’ venuta così alla luce l’enfatizzazione che era stata data al determinismo
parentale tra genitori e figli. Se c’è l’influenza tra genitore e figlio, c’è
anche l’influenza tra figlio e genitore nel senso che il figlio sollecita e slatentizza caratteristiche personologiche del genitore, quindi la circostanzafiglio agisce su preferenze innate della circostanza-genitore. Ora a raccomandare moderazione sono i sostenitori dell’influenza ambientale. Le pretese dogmatiche di Freud, Skinner e Watson sono ormai archiviate:
“Datemi una dozzina di bambini di sana e robusta costituzione, e un
ambiente organizzato secondo i miei specifici principi, e vi garantisco che,
prendendo ciascuno di loro a caso, sarò in grado di farne lo specialista che
desidero, sia esso un medico, un avvocato, un artista, un capufficio vendite e, perché no, anche un mendicante o un ladro.” Non basta un cattivo
genotipo occorre anche un cattivo ambiente e non è sufficiente un cattivo
ambiente ma serve anche un cattivo genotipo. Siamo all’interno di una circolarità con passaggi dinamici e tutt’altro che scontati: prima ancora di aver
terminato l’invio dei loro messaggi, i neuroni cerebrali ascoltano i destinatari del proprio segnale e la risposta che ricevono altera il messaggio che
essi stanno inviando modificandone così la risposta in una circolarità complessa e suggestiva. Non esiste alcun “io” dentro il mio cervello ma solo una
galassia di stati cerebrali in continuo cambiamento.
Quando ci giunge notizia della scoperta di nuovi geni capaci di influenzare
il comportamento ci rendiamo conto che essi funzionano attraverso l’ambiente. Più scopriamo che il mondo animale è capace di apprendimento,
più comprendiamo che lo fa attraverso i geni. Il gene alla fine, e anche non
tanto alla fine, contribuisce a costruire l’ambiente. E allora che senso ha la
controversia epocale tra gene e ambiente?
Nature versus nurture diventa Nature via nurture, l’allenza tra geni e
ambiente.
“Il gene agile” è pubblicato in Italia da Adelphi
61
Ataque de nervios,
uno studio transculturale
G. Del Puente, F. Pezzoni
Introduzione
L’ataque de nervios è una forma clinica ormai ampiamente studiata ed ha
subìto nel corso del tempo una precisazione sempre più netta del proprio
profilo diagnostico, i cui criteri vengono ormai uniformemente riconosciuti ed accettati. Questa individuazione così caratteristica la fa inserire tra le
Sindromi Culturalmente Caratterizzate del DSM IV TR, che così cita:“Il
termine “Sindrome Culturalmente Caratterizzata” si riferisce a modalità
ricorrenti, caratteristiche di certe regioni, di comportamento aberrante e di
esperienza disturbante che possono essere o meno collegabili a qualche
particolare categoria diagnostica del DSM-IV. Molte di queste modalità
sono considerate anche localmente “malattie”, o per lo meno fastidi, e
molte hanno denominazioni locali. Per quanto quadri clinici corrispondenti alle principali categorie DSM-IV possano essere trovati in tutto il mondo,
i sintomi, il decorso e le risposte sociali sono molto spesso influenzati da
fattori culturali locali. Al contrario, le sindromi culturalmente caratterizzate sono generalmente limitate a società e aree culturali specifiche, e rappresentano categorie diagnostiche popolari locali che conferiscono significati coerenti a certi complessi di esperienze ripetitive, strutturate e disturbanti e alle osservazioni relative.”
In questa definizione è importante notare due punti: 1) non necessariamente la sindrome corrisponde a una categoria diagnostica del DSM-IV; 2)
spesso, ma non necessariamente sempre, è considerata una malattia all’interno della cultura di appartenenza, pur essendo comunque un’esperienza
anomala e disturbante.
Nonostante l’equilibrio e la cautela di questa definizione, gli sforzi di gran
parte dei ricercatori sembrano essersi rivolti soprattutto a classificare queste sindromi come varianti di categorie nosologiche del DSM IV, come se
non fossero altro che denominazioni errate di disturbi universalmente
identici.
62
Yap già nel 1974 aveva evidenziato l’assunto che sottostà a questo atteggiamento classificatorio. “Che si debbano trovare nuove malattie psichiatriche
nelle culture popolari o in contesti non metropolitani è una questione che
richiede in primo luogo una soluzione semantica. Senza dubbio in certe
culture ci sono manifestazioni cliniche completamente diverse da quelle
descritte nei manuali psichiatrici standard, che sono basati storicamente
sulle esperienze degli psichiatri occidentali. In questo senso le malattie che
si presentano in modo così strano possono essere considerate come nuove.
Tuttavia ognuno di questi manuali espone un sistema di classificazione
delle malattie che per la sua stessa logica è concepito per essere definitivo
ed esauriente. Da questo punto di vista, non ci sono più nuove malattie da
scoprire, e qualsiasi condizioni clinica strana può essere solo una variazione di qualcosa già riconosciuto e descritto. Sorgono allora due problemi:
primo, quanto sappiamo delle sindromi legate alla cultura per poterle inserire nelle classificazioni standard; secondo, se tali classificazioni esaustive
in realtà esistano.”
In particolare, gli sforzi classificatori si sono incentrati sull’individuazione
del sintomo prevalente della sindrome, cosa che spesso è problematica
(oltre che in genere discutibile per la classificazione di qualsiasi malattia,
psichiatrica o meno, legata alla cultura o meno). L’individuazione del sintomo mira a permettere poi di inserire la sindrome stessa in una categoria
già esistente. E’ molto raro che la sindrome sia studiata secondo i suoi stessi termini e nel suo contesto socioculturale, mentre viene invece da chiedersi quanto gli sforzi classificatori siano stati fecondi di risultati o viceversa si siano rivelati semplicemente esercizi sterili e ripetitivi.
In particolare si è cercato di far rientrare l’ataque de nervios nel Disturbo
da attacchi di panico, nonostante la grande diversità anche soltanto a livello fenomenologico.
Nel DSM-IV l’ataque de nervios è definito da una serie di sintomi: grida
incontrollate, attacchi di pianto, tremori e aggressività fisica o verbale.
Esperienze dissociative, episodi similconvulsivi o di svenimento e gesti suicidi possono essere presenti in alcuni attacchi, ma assenti in altri. Un tratto generale dell’ataque de nervios è la sensazione di perdita del controllo.
Gli ataques de nervios avvengono frequentemente come diretto risultato di
un evento stressante legato alla famiglia (ad esempio notizia della morte di
un parente stretto, separazione o divorzio dal coniuge, conflitti con il
coniuge o i figli, essere testimoni di un incidente che coinvolge un membro della famiglia). Le persone possono sperimentare amnesia di quanto è
63
avvenuto durante l’attacco di nervi, ma comunque sono in grado di ritornare rapidamente al loro abituale livello di funzionamento.
Nell’esperienza dell’ataque confluiscono secondo Guarnaccia (1999) aspetti comportamentali, come gridare incontrollatamente, arrabbiarsi, rompere oggetti; sintomi somatici come senso di costrizione, palpitazioni, tremori, mancanza di respiro; disturbi di coscienza come svenimento, perdita di
coscienza e amnesia e disturbi dissociativi come derealizzazione, offuscamento della vista, timori e pensieri e gesti suicidari.
Dal punto di vista socioculturale gli ataques de nervios sono provocati da
minacce all’ambiente sociale del soggetto, soprattutto la famiglia. Le minacce di solito arrivano da perdite di membri della famiglia o da relazioni familiari o da avvenimenti che potenzialmente minacciano rapporti importanti,
come il divorzio o conflitti con i figli. Un’esperienza frequente che ha una
forza dirompente è la morte di un familiare, specie se inaspettata. Gli ataques sono un linguaggio culturale che esprime sofferenza e che esprime una
richiesta di aiuto. Questo aspetto, che è evidente ad ogni osservatore normale in qualsiasi ambiente, pare assolutamente ignorato quando si considera l’ataque isolatamente, al di fuori del suo contesto, riducendolo a nudo
elenco di sintomi privi di valore comunicativo (operazione comunque che
non è compiuta solo nei riguardi delle sindrome legate alla cultura).
In particolare la comparazione tra Disturbo da Attacchi di Panico e ataque
(Lewis-Fernandez, 2002) ha mostrato fondamentali differenze. Mentre il
primo ha come caratteristica definitoria il fatto di essere inaspettato, ricorrente, apparentemente non legato a fatti scatenanti, e seguito da un periodo di paura di una ripetizione dell’episodio, il secondo ha una natura più
sociale e condivisa, essendo quasi sempre provocato da un fatto esterno,
avvenendo quasi sempre in presenza di altre persone significative ed essendo spesso seguito da sollievo e non da timore di una ricomparsa. Inoltre
molto spesso si tratta di ataque avvenuti una sola volta o molto raramente
nella vita delle persone, in relazione a gravi fatti stressanti, e non di frequenti crisi di panico, come nel classico disturbo. Il fatto che si tratti di reazioni ad eventi estremi fa dubitare del concetto stesso che si tratti di una
malattia o non piuttosto di una reazione comprensibile ad avvenimenti tali
da sconvolgere qualsiasi persona.
Inoltre ricerche condotte in contesti culturali diversi da quello latino-americano hanno rivelato che episodi in tutto e per tutto sovrapponibili agli ataques de nervios sono frequenti in persone di origine anglosassone o afroamericana.
64
Fava et al. (1990) presentano diversi casi di “attacchi di rabbia” caratterizzati da episodi egodistonici di rabbia di breve durata, che erano sproporzionati agli eventi stressanti. I sintomi comuni includevano un’improvvisa
comparsa di palpitazioni, sudorazione, perdita del controllo; dal punto di
vista comportamentale i pazienti manifestavano urla e rabbia e persino
desiderio di aggredire gli altri intorno a loro. I soggetti rispondevano bene
al trattamento con antidepressivi, portando gli autori a postulare che questi attacchi potessero essere manifestazioni di episodi di depressione maggiore. Gli attacchi di rabbia riferiti da Fava condividono molte caratteristiche con alcuni sottotipi di ataques; tuttavia tutti i soggetti esaminati erano
anglosassoni.
Un parallelo degli ataques è riportato anche nel lavoro di Nations et al.
(1988). I soggetti dello studio erano afroamericani e anglosassoni poveri
delle zone rurali degli Stati Uniti del sud. I “nervi” e gli “attacchi di nervi”,
disturbo etnomedico riportato in questa popolazione, erano caratterizzati
sia da sintomi somatici come palpitazioni, tremori, difficoltà respiratorie,
sia da sintomi psicologici come pianto, rabbia, grida. Inoltre i soggetti con
i “nervi” presentavano anche un peggioramento nelle relazioni sociali, lavorative e familiari. Gli autori propongono che la sintomatologia dei “nervi”
si sovrapponga al disturbo bipolare, alla depressione maggiore, alla distimia
e più strettamente alla depressione atipica.
Tutte queste osservazioni sia metodologiche che cliniche inducono a sollevare due interrogativi: 1) l’ataque è un’entità nosografica o non piuttosto
una modalità non necessariamente patologica che serve soprattutto per
esprimere emozioni estremamente intense in condizioni estremamente
drammatiche e minacciose per l’equilibrio emotivo e sociale della persona,
per manifestare richiesta di aiuto, rabbia e altre forti esigenze e proteste
nei confronti dei presenti, che spesso sono persone significative in stretto
rapporto con il cosiddetto paziente; 2) l’ataque non è specifico di una cultura ben circoscritta, ma è un’espressione culturalmente codificata che
compare in diversi contesti per permettere di manifestare grave disagio e
richiedere aiuto. Una valutazione attenta di sindromi culturalmente specifiche offre credibilità alla teoria che questi fenomeni siano un’espressione
di condizioni più generalizzabili o universali, che però trovano nella cultura un canale già predisposto per essere espresse e in qualche modo prese
in cura. Si iniziano a identificare canali comuni di esperienze biologiche,
sociali e culturali che portano a certi tipi di espressione del disagio.
Tra i vari criteri che la codificano vi è appunto la specifica appartenenza
65
culturale delle persone che manifestano questa sindrome e più esattamente alla cultura latino-caraibica dell’America Centrale.
Guarnaccia ed altri (1999) propongono una definizione degli ataques de nervios molto particolareggiata, ma al contempo si inseriscono nel dibattito sull’opportunità e sulla validità di estendere questo concetto anche ad altre culture: rispetto a questa definizione e alle ricerche finora svolte in proposito
assumono un atteggiamento critico e ritengono che si debba rispondere a
una serie di domande-chiave per riuscire a comprendere le sindromi legate
alla cultura nei loro propri termini e in rapporto ai disturbi psichiatrici.
1) La prima domanda riguarda la natura del fenomeno. In che modo, si
domandano, vengono individuate le sindromi legate alla cultura all’interno del loro contesto culturale? Ritengono che ci si possa riferire alla
letteratura antropologica e psichiatrica, anche se debbono riconoscere
che in alcuni casi, come quello della psicosi windingo tra gli Indiani
d’America, tale letteratura ha descritto un disturbo che in realtà non è
mai esistito. Oppure si possono svolgere studi epidemiologici tra la
popolazione interessata e in un secondo tempo, una volta accertata l’esistenza della sindrome, si possono esaminare le esperienze soggettive, sia
emotive che fisiche, e le reazioni di coloro che sono presenti durante la
crisi. Successivamente si possono individuare sottotipi del disturbo a
seconda della presenza o meno di alcuni dei sintomi ritenuti caratteristici. In particolare, nel caso dell’ataque de nervios, lo studio del contesto
sociale in cui si verifica ha permesso di identificarlo come una forma di
espressione della sofferenza e di richiesta di aiuto.
2) Chi sono le persone che presentano una sindrome legata alla cultura e
qual è la loro collocazione sociale? Quali situazioni provocano la sindrome? Spesso ci sono forti correlazioni tra specifiche esperienze sociali e
condizioni svantaggiate. In particolare alcune minacce all’ambiente
familiare, quali la morte di un parente o conflitti, sono in grado di scatenare ataques de nervios.
3) La terza domanda riguarda la correlazione empirica tra la sindrome
legata alla cultura e i disturbi psichiatrici. Secondo Guarnaccia tale sindrome non deve essere prematuramente sussunta nelle categorie del
DSM. Non si tratta di un’entità che può essere tradotta in categorie psichiatriche convenzionali. Spesso coesiste con una serie di disturbi, ma
spesso non esiste alcuna correlazione. A volte si tratta di comorbidità,
specie quando nell’ataque de nervios prevalgono sintomi specifici, come
la dissociazione o l’aggressività.
66
4) Quando coesistono sindrome legata alla cultura e disturbo psichiatrico,
quale è la sequenza di inizio? Gravi eventi traumatici cumulativi possono scatenare un ataque de nervios. Questo può identificare una vulnerabilità individuale a un successivo disturbo psichiatrico, oppure coesistere cronologicamente a una malattia vera e propria.
Guarnaccia sostiene in definitiva che la ricerca per poter essere costruttiva deve basarsi su approcci multipli per integrare le conoscenze culturali e
cliniche.
Noi vogliamo qui presentare sia il caso di una giovane donna ecuadoriana
che presenta un ataque de nervios “classico” sia il caso di una donna italiana che presenta un quadro sintomatologico praticamente sovrapponibile a
quello dell’ataques de nervios, di cui per altro assolve a tutti i criteri diagnostici, tranne quello appunto dell’origine culturale della paziente.
Con questa osservazione desideriamo proporre una lettura più ampia del
concetto dell’ataques de nervios estendendolo a persone provenienti da
ambiti culturali differenti da quello ristretto ispano-caraibico.
L’elemento che rende plausibile questa inclusione è rappresentato dal
fatto che anche queste altre persone (con i loro comportamenti) mostrano
una inequivocabile appartenenza ad un loro ben preciso ambito culturale.
Queste riflessioni si pongono in linea, come vedremo, con gli interrogativi
che molti Autori si pongono sulla rigida specificità di questa sindrome.
Un ataque de nervios “classico”
Quando giunge nella sala di visita del Pronto Soccorso lo psichiatra trova
una paziente (una giovane donna ecuadoriana) già coricata sul lettino. La
giovane appare in stato soporoso, tiene gli occhi chiusi, non parla, è immobile e risponde a mala pena agli stimoli, accenna una lieve attenzione se
viene chiamata col suo nome. Non le è stato ancora somministrato alcun
farmaco, neppure dalla Guardia medica che era precedentemente intervenuta nell’abitazione della paziente. Il Pronto Soccorso è organizzato in
modo tale da consentire la presenza dei parenti, che possono quindi in
misura discreta rimanere accanto al familiare malato e fornirgli la loro assistenza. In questo caso si tratta di 4 o 5 persone, più o meno della stessa
età della paziente, che formano una specie di corona intorno a lei, con
atteggiamento protettivo e partecipe. Uno di loro racconta che la ragazza
lavora da alcuni mesi in Italia come assistente ad anziani; è un’occupazione molto pesante sia per gli orari che per le difficoltà caratteriali e compor-
67
tamentali della persona assistita nonché per le esigenze umilianti avanzate dai parenti della stessa. La ragazza invia buona parte dello stipendio ai
congiunti in patria e contribuisce alle spese per l’affitto dell’alloggio dove
abita con altri familiari, fratelli e cugini.
La sera precedente (sabato) ha litigato violentemente con il fratello, che è
uscito a divertirsi, lasciandola in casa a lavorare. La paziente, in preda ad
una intensa agitazione psicomotoria, ha cominciato a gridare contro di lui,
a rompere oggetti, a presentare una sorta di “convulsioni” con caduta a
terra e apparente perdita di coscienza.
Uno dei familiari, come riferisce egli stesso senza alcuna difficoltà, l’ha
schiaffeggiata risolutamente per farla ritornare in sé e la ragazza, che presenta ancora la faccia gonfia, in effetti si è parzialmente calmata. I parenti che, come la paziente, hanno un buon livello culturale e si presentano in
modo dignitoso ed adeguato, sembrano considerare la “crisi” della paziente come una manifestazione comprensibile ed accettabile, come una forma
di patologia a loro nota nel loro contesto culturale e priva di qualsiasi connotazione negativa o svalutativa. Sono tutti concordi nel riconoscere che a
loro parere il motivo della crisi è la rabbia coltivata nei confronti del fratello (anche lui presente e che sembra consapevolmente contrito per la situazione che ha contribuito a creare), insieme alla stanchezza, all’esasperazione e alla umiliazione per il lavoro troppo pesante e al disagio per la lontananza da casa e alle difficoltà infine di inserimento in un paese diverso.
Dimostrano di considerare la crisi come una forma di “malattia” che rientra nei canoni delle patologie che loro conoscono e con cui già hanno avuto
a che fare;manifestano nei confronti della ragazza un atteggiamento di
solidarietà e di sostegno.
Lo psichiatra ha la sensazione di dover lasciar fare il suo decorso a un rituale che gli sfugge, ma che è già noto e accettato dai presenti; si limita quindi alla prescrizione di un ansiolitico, lascia “riposare” la paziente per circa
mezz’ora attorniata dai familiari, raccomanda infine loro di seguirla quando ritornerà a casa e suggerisce l’indicazione di rivolgersi eventualmente al
Servizio di Salute Mentale della zona di residenza. Il Pronto Soccorso in
questo caso sembra più che altro fornire la cornice, se non il palcoscenico,
per una sequenza di gesti già conosciuta e in qualche modo ritualizzata, sia
dalla paziente che dai parenti.
Si può pertanto ipotizzare che la “crisi di nervi” abbia in qualche modo
assolto la funzione di esprimere un forte disagio per una situazione di vita
peraltro scarsamente modificabile nell’immediato e una richiesta di aiuto o
68
almeno di ascolto nei confronti dei familiari. A differenza di altre manifestazioni che possono presentare qualche somiglianza, come l’attacco di
panico (evento ampiamente conosciuto nel Pronto Soccorso), la crisi appare senz’altro più accettabile e più direttamente comprensibile nel contesto
culturale di provenienza e non suscita, almeno apparentemente, nei familiari reazioni di fastidio e di allarme, indicendo invece unicamente il bisogno di sentirsi protetti e contenuti nella loro opera di assistenza e prendendo sempre più le forme di una (se pur particolare e clamorosa) comunicazione interpersonale.
Un ataque de nervios italiano
Viene portato in Pronto Soccorso già deceduto un giovane tossicodipendente, probabilmente ucciso da un’overdose di eroina. Per caso la psichiatra di
guardia lo conosce come fratello di un paziente psicotico in cura da anni
presso il Centro di Salute Mentale presso il quale lei opera. D’accordo con
la collega internista decide in un primo tempo di avvertire la madre, anch’essa seguita per disturbi depressivi. La madre telefonicamente viene avvertita
che il figlio si trova in gravi condizioni; solo successivamente, quando arriva
in P.S., le viene data la notizia della morte, comunicandole che fino a quando non sarà noto l’esito dell’autopsia non se ne potrà conoscere la vera causa.
La madre giunge accompagnata da alcuni parenti; altri arriveranno nei
minuti seguenti. La donna cade in una crisi di agitazione, con grida, scoppio di pianto, gesti aggressivi verso se stessa, sensazione di mancamento
senza però perdita di coscienza, tremori, palpitazioni. Grazie alla disponibilità del personale e alla possibilità di disporre di alcuni ambienti riservati, la signora viene fatta sdraiare in una camera a parte. Dopo circa mezz’ora la signora è circondata da un discreto numero di persone, senz’altro
più di una decina, comprendenti le due figlie, il figlio psicotico, e poi
parenti, generi, cugini, fratelli suoi e del marito, morto alcuni anni prima.
Si assiste allora allo svilupparsi di una situazione che sembra rispondere ad
una sorta di cerimoniale già codificato, con una spontanea aggregazione
delle persone secondo uno sviluppo coerente ed ordinato. Esse ridispongono infatti seguendo un ordine talmente preciso che sembra derivare da
una regola già precedentemente conosciuta o con cui si è già entrati in contatto.Si formano spontaneamente due gruppi, uno delle donne della famiglia, che circondano la madre, e uno degli uomini, che si prendono cura del
figlio psicotico. La signora riprende gradatamente il controllo, si alza e rie-
69
sce ad andare a vedere il figlio morto, mentre l’altro è consolato dagli altri
parenti, che cercano di sollevarlo dai sensi di colpa nei confronti del fratello, con il quale era in cattivi rapporti sfociati pochi giorni prima in un litigio piuttosto violento. Alcuni gli raccontano analoghe situazioni, che li
hanno lasciati con sensazioni di colpa nei confronti di congiunti morti,
rispetto ai quali si rimproveravano di mancanze o di atteggiamenti aggressivi avuti mentre erano in vita.
Nel frattempo la madre racconta alla psichiatra di essere convinta di aver
subìto una forma di malocchio dalla cognata (tutta la famiglia proviene
dalla Sicilia), proprio nel giorno del proprio matrimonio e di essersene
accorta da alcuni segni scoperti nell’abito nuziale.
Questa dichiarazione rimane sospesa tra una confessione (di una cosa intima che può essere rivelata solo a poche e selezionate persone), una diagnosi (nel senso che viene offerto un significato a quello che è accaduto, facendolo rientrare in una condizione di comprensibilità in cui i processi logici
di causa-effetto riprendono il sopravvento di fronte a qualcosa di intollerabilmente mostruoso) ed una denuncia (viene individuata la colpevole ed è
pertanto possibile utilizzare l’aggressività sostenuta dalla convinzione persecutoria per non incontrare in maniera troppo intensa ed intollerabile il
dolore del lutto).
La madre parla ovviamente alla psichiatra, segnalandole appunto le proprie
spiegazioni riguardo a quanto le è accaduto. Tuttavia la sensazione che
maggiormente colpisce è che i suoi referenti più precisi ed esclusivi siano
i familiari, i quali sembrano detenere effettivamente solo loro la vera capacità terapeutica.
L’insieme di questi fattori riesce gradatamente a riportare la tragedia che
si è appena consumata in una dimensione di comprensibilità, in cui le cose
riprendono il loro ordine: l’angoscia che era apparsa intollerabile mostra il
segno di poter essere affrontata e sostenuta. La madre pare infatti uscire
infine rassicurata davanti al timore di poter essere letteralmente annientata da un dolore così enorme.
“D’altra parte la crisi non si svolge in modo affatto irrelativo, ma si modella secondo uno schema, e si rende faticosamente accessibile a un significato culturale e tradizionale. Ciò significa che, sia pure in forma incolta e crepuscolare, la presenza riemerge …” (De Martino,1973).
Questo passaggio rappresenta dunque il cambiamento più evidente ed
anche più efficace di questo processo di elaborazione che si è dipanato
sotto i nostri occhi.
70
Dopo circa un’ora tutti appaiono più sollevati e decidono di andare a casa
della famiglia del giovane morto, per continuare a prendersi cura dei suoi
familiari.
Anche se questo episodio riguarda una donna italiana e risulta essere strettamente collegato con la morte del figlio (in una persona per altro già sofferente di disturbi depressivi) riteniamo che esso possa comunque rientrare
nei criteri diagnostici degli ataques de nervios. Oltre che per la coincidenza sintomatologica la crisi avuta dalla paziente corrisponde alle descrizioni
degli ataques de nervios, soprattutto per le due caratteristiche di avvenire
in presenza di altre persone e di lasciare un senso di sollievo dopo essere
avvenuta. Queste caratteristiche differenzierebbero gli ataques dagli attacchi di panico che non sono (almeno apparentemente) correlati con fatti scatenanti, avvengono in qualsiasi momento e spesso quando il paziente è solo,
non lasciano sollievo ma al contrario ulteriore paura di una loro ricomparsa.
Le caratteristiche di questo caso, più ancora che in altri, impongono l’interrogativo di fondo sulla natura e sul significato proprio degli ataques de
nervios.
La domanda è: l’ataque è un’entità nosografica o non piuttosto una modalità non necessariamente patologica per esprimere emozioni estremamente intense in condizioni gravemente drammatiche e minacciose per l’equilibrio emotivo e sociale della persona, nonché per manifestare richiesta di
aiuto, rabbia e altre forti esigenze e proteste ai presenti, che spesso sono
persone significative in stretto rapporto con il (cosiddetto) paziente?
D’altro canto possediamo anche un’altra possibilità di osservazione di tale
fenomeno, che privilegia un’ottica ancora diversa.
Nell’ambito della teoria dell’attaccamento, l’ataque appare in qualche
modo assimilabile alla reazione di pianto e di protesta che il bambino manifesta quando si allontana la persona che si prende cura di lui e di cui tenta
inoltre di richiamare prepotentemente e disperatamente l’attenzione.
Confronti e riflessioni
La nostra società ha perduto qualsiasi forma di comunicazione sociale
della malattia, rinunciando a tutti gli apparati culturali che possano rivelarla esteriormente (pubblicamente), abbandonati nel cestino delle cose
antiquate ed ormai inutili. Si è al contrario accanita a costruire tutto
l’apparato di obbligo, se non di ossessiva ed accanita costrizione al rispetto della privacy, in cui il furore nel rispettare la dimensione
71
personale/individuale sembra in effetti opporsi e scontrarsi con l’esigenza
percepita invece soggettivamente dalla persona malata, di condividere
cioè tratti della propria sofferenza con gli altri: essa diviene spesso appunto vero e proprio strumento di comunicazione e di partecipazione, che per
essere tale deve essere aperto alla vista degli altri. Ossia il paziente avverte la coincidenza tra il tratto più specifico della propria identità ( che in
quel momento è rappresentato dalla propria sofferenza esistenziale) con
la propria malattia (l’ataque de nervios). Questa riflessione aiuta a comprendere alcune (tra le altre) delle ragioni che hanno favorito nel corso
dei decenni scorsi il viraggio, nelle società occidentali, della prevalenza
della frequenza dei quadri di isteria a vantaggio delle forme ansiose: l’isteria sembra infatti aver perduto parte del proprio appeal a favore dell’ansia, dal momento che questa tende ad assumere una dimensione senz’altro più intima e personale, rimanendo (sino a che può) nascosta agli occhi
delle altre persone.
Possiamo partire da quanto è accaduto al Pronto Soccorso e dall’atteggiamento che vi è stato mantenuto.
Appare una scelta quasi più ideologica che tecnica accettare che i pazienti (ed i loro accompagnatori) possano manifestare (nei modi che loro ritengono opportuni, ma comunque manifestare attraverso il corpo e non rappresentarli in una dimensione solo intellettualizzata) i loro sentimenti e le
loro emozioni, che rischiano inevitabilmente di rovinare l’atteggiamento
asettico di un ambiente medico. Risentendo della forte componente culturale che le sottende e le condiziona queste manifestazioni possono raggiungere infatti una maggiore o minore visibilità a seconda di come la
società permetta o meno a loro di emergere.
Se nell’episodio riportato l’atteggiamento dello psichiatra fosse stato espulsivo o comunque rifiutante queste espressioni del dolore non sarebbero
comparse; o anche se, banalmente, il Pronto Soccorso non avesse avuto a
disposizione uno spazio adeguato (una stanza) per permettere ai parenti di
potersi incontrare, questa manifestazione del cordoglio non avrebbe potuto aver luogo.
O forse sarebbe accaduto quello che accade (quello che crediamo che accada) abitualmente. La madre avrebbe manifestato in maniera forse eclatante e clamorosa il proprio dolore abbandonandosi magari anche a tutta una
serie di atteggiamenti di esasperata disperazione. Questo comportamento
sarebbe stato interpretato come una semplice (anche se eccessiva) crisi di
ansia scatenata dal cordoglio e probabilmente avrebbe meritato anche di
72
essere curato con qualche ansiolitico, cui sarebbe stato affidato il compito di
tamponarne gli aspetti più gravi in tempi relativamente brevi. Ovviamente
questo atteggiamento “terapeutico” quasi ovvio nella sua consuetudine
avrebbe impedito che potesse svolgersi tutto il successivo meccanismo
della partecipazione degli altri parenti a questa disperazione.
Essi non avrebbero pertanto potuto rappresentare quei ruoli di adesione al
dolore e di consolazione affidati loro dalla loro cultura. Sarebbe allora
venuta a mancare alla madre proprio l’aiuto ed il sostegno di quella consolazione che la cultura le fornisce, e questa assenza avrebbe probabilmente
reso quel dolore, se mai è possibile, ancora più lacerante, perché imprigionato in una dimensione di non-senso.
Con la diagnosi invece di una (per noi ovvia) crisi d’ansia viene allora frettolosamente archiviata una vera e propria pratica terapeutica, precisa nei
significati dei singoli atti e scandita dall’ordinato e puntuale svolgersi della
sequenza dei gesti. Gesti e significati ben conosciuti dai protagonisti di
questa scena terapeutica, la madre ed i parenti, che ne sanno per altro
incontrare il senso e coglierne il ruolo all’interno di una rete culturale da
tutti loro condivisa.
Ed in effetti la loro terapia si è rivelata ben più efficace di una fiala di
Valium.
Hanno innescato una serie di comportamenti dettati dal rituale che la loro
cultura nel procedere del tempo ha progressivamente elaborato e raffinato e che si è dimostrato il più utile strumento per svolgere un compito così
fondamentale quale quello di permettere alle persone nei momenti della
crisi di tollerare i dolori più intensi. All’interno di questo rituale la madre
sta condividendo con altri il proprio dolore; lo fa uscire da una dimensione
strettamente personale per renderlo evento sociale, in cui la partecipazione del gruppo gioca un ruolo essenziale proprio per garantire la scarica di
emozioni troppo intense. Tanto intense da poter risultare addirittura insostenibili, tali da far incorrere nel rischio della caduta nella alienazione (De
Martino,1958).
E qui possiamo allora intuire uno dei significati più precisi degli ataque de
nervios (e dei suoi equivalenti italiani): la difesa e la protezione nei confronti del rischio dell’ alienarsi da sé, della follia incombente nel momento
del dolore, della “crisi della presenza”.
Il collegamento con il pianto rituale (con la sua simbologia, con talune sue
modalità di manifestazione, ma soprattutto con le sue finalità) risulta evidente.
73
Sempre proseguendo l’analisi della dimensione pubblica di queste manifestazioni di disagio e di sofferenza, vediamo che essa sembra contenere
implicitamente una pulsione evolutiva, in questa spinta ad esteriorizzare e
quindi a proiettare al di fuori di sé una grossa componente dell’angoscia.
L’elemento interno si fa altro da sé una volta che si trova all’esterno della
persona e perde gran parte della propria componente destrutturante: può
essere nominato, può essere letto e riconosciuto negli altri, e gli altri possono ri-incontrarlo (in un processo di immedesimazione) nell’interessato.
Prima facevamo riferimento al dolore da cui la cultura ci protegge attraverso gli strumenti che ha elaborato. Ora vorremmo precisare le caratteristiche che attribuiamo a questo dolore: esso è da intendersi come l’angoscia
che deriva dall’incontro con pensieri e con momenti della vita ben più profondamente e gravemente destrutturanti (la morte, la paura della crisi della
presenza) davanti ai quali le difese individuali possono risultare troppo
deboli ed inefficaci. Oppure che rischiano di essere messe in funzione
troppo lentamente rispetto all’urgenza che l’intensità di tali emozioni
richiede.
La cultura possiede invece la capacità di fornire questi strumenti di difesa
già codificati e soprattutto già pronti per poter essere utilizzati istantaneamente, avendone garantito e convalidato l’efficacia grazie all’uso protratto
nel tempo.
Aderire pertanto alle singole fasi che queste procedure (Ataque de nervios)
contemplano significa anche farsi guidare da un “cerimoniale” già scritto,
potendosi inserire in un binario che è costruito appositamente per esprimere e controllare il dolore e riuscendo quindi a staccare ancor più la
mente dalla propria condizione individuale. Significa inserirsi in una
dimensione condivisa con altre persone, e quindi entrare in uno spazio
pubblico, partecipando ad una narrazione comune.
L’ Ataque de nervios segnala e misura comunque tutta l’incapacità, l’impossibilità, l’impotenza che in quel momento incombono sul paziente. Egli
risulta infatti privo degli strumenti forniti abitualmente dalla ragione, dall’esperienza e dall’adesione alla realtà che sono necessari per poter far
fronte all’evento attuale: questo richiede risorse che in quel momento non
possiede (o crede di non possedere). La cultura viene in soccorso fornendo appunto questo altro tipo di strumenti e di aiuto.
Per definire meglio la finalità strettamente funzionale dell’ataque de nervios e per ribadire lo scopo intensamente utilitaristico all’interno dell’economia psichica di una persona ricorriamo ad un esempio.
74
Sembra riprodursi un meccanismo analogo a quello dello “svenimento”che
avviene quando i livelli pressori si abbassano oltre un limite sostenibile. La
caduta a terra, la posizione clinostatica indotta obbligatoriamente permette al sangue di raggiungere più facilmente il cervello, ristabilendo quindi
un suo funzionamento adeguato. Impone in pratica al soggetto di compiere (involontariamente e senza saperlo) il gesto più razionale ed adeguato
che in quel momento egli possa/debba compiere, cioè quello di sdraiarsi a
terra per mettere il cervello alla stessa altezza del cuore.
Questa condizione (la caduta a terra) pur nella sua drammaticità contiene
già essa stessa una valenza terapeutica potentemente efficace.
L’impossibilità, il deficit racchiudono quindi in sé la propria risoluzione.
Potrebbe essere facilmente obiettato che le persone che presentano al
momento queste manifestazioni (Ataque de nervios, anche quello italiano)
presentano tratti del carattere e della personalità già disturbati. Labilità
emotiva ed affettiva, teatralità, amplificazione, aspetti di dimostratività,
suggestionabilità, scarso controllo degli impulsi, ridotta tolleranza alle frustrazioni: questi tratti della personalità possono essere rintracciati in queste persone, andando magari anche a configurare già precedentemente un
quadro con caratteristiche di disturbo istrionico/isterico. La logica (ed inevitabile) riflessione che ne conseguirebbe sarebbe allora che stiamo semplicemente assistendo al banale svolgersi di una crisi in una persona già
portatrice di un disturbo di personalità. La patologia era già presente precedentemente e l’episodio in oggetto non è stato altro che l’ esacerbazione
di una crisi slatentizzata sotto la spinta di un evento scatenante.
Considerazione senz’altro ineccepibile se ci limitassimo ad utilizzare unicamente i nostri parametri tecnico/nosografici e culturali.
Ma questa conclusione amputerebbe la nostra osservazione proprio del
dato più qualificante, producendo uno scotoma sul punto essenziale della
vicenda.
Per queste persone non sta infatti avvenendo un episodio qualsiasi, anche se
particolarmente intenso, che le spinge a reagire ubbidendo esclusivamente
alle caratteristiche della loro struttura di personalità, in una specie di risposta obbligata quasi cortocircuitaria, priva praticamente di qualsiasi possibilità o capacità di modulazione, limitata ad un’unica modalità di espressione e
di intensità, soggetta alla legge del “tutto o niente”, dominata in ultima analisi esclusivamente da un alterato funzionamento neuro-trasmessoriale.
E’ questo un passaggio difficile e tentiamo di spiegare meglio cosa intendiamo affermare.
75
Certo che ci rendiamo conto che definire “episodio qualsiasi” la morte
improvvisa del proprio figlio (o fratello, o cugino, o parente, o amico) per
overdose possa apparire eccessivo se non addirittura bizzarro. Ma in questo caso lo usiamo volutamente perché è episodio che accade anche ad
altre persone, e non tutte reagiscono obbligatoriamente nello stesso modo
della signora che abbiamo descritto.
L’evento che qualifica la differenza è che questa signora ha incontrato la
paura della perdita della presenza (come, probabilmente, avrebbe fatto
qualsiasi altra madre cui occorra esperienza analoga) e che ha messo in atto
a quel punto un meccanismo di chiara origine culturale.
E’ questo il punto in cui si misura il distacco tra una osservazione etnopsichiatrica ed una che utilizzi rigidamente i parametri clinici e nosografici
della nostra psichiatria. Quello che sta accadendo è l’incontro che avviene tra la paura della perdita della presenza con gli strumenti di protezione forniti dalla cultura della persona interessata e non l’incontro tra la
paura della perdita della presenza con una struttura di personalità di tipo
istrionico. La forza giocata dall’elemento culturale è così potente da indurci a fare una riflessione ancora più compromettente: riteniamo che queste
considerazioni siano valide comunque, anche nel caso in cui l’interessato
presenti (anche) un tale disturbo di personalità.
Appare evidente che alcuni aspetti sintomatologici tipici di un disturbo di
personalità possano costituire fattori favorenti la manifestazione dell’ataque de nervios. Ma rimangono comunque situati in due ambiti diversi, non
possedendo assolutamente il disturbo di personalità alcuna forma di messaggio e di comunicazione, che sono invece i tratti salienti dell’ataque de
nervios. Ed è tale il prevalere di questa finalità di messaggio da imporre
l’interrogativo (che svilupperemo in seguito) se l’ataque de nervios debba
essere considerato un vero e proprio disturbo psichico oppure se non sia
altro che una (particolare) risposta a fattori di vita severamente stressanti.
L’evento che abbiamo descritto non riguarda infatti la clamorosità delle
manifestazioni emotive, non coincide banalmente con l’intensità esagerata di reazioni emotive da parte di persone più labili di altre e che esasperano sentimenti propri di tutti, bensì contempla il fatto che queste manifestazioni seguono un copione ben preciso sotto la guida della regia
sapiente della cultura.
Osservati sotto questo aspetto gli episodi di Ataque de nervios acquistano
una loro coerenza quasi obbligata, se non addirittura prevedibile. La coerenza è tutta giocata e basata sull’adesione ai valori culturali, forse anche
76
inconsapevole quando questi fattori sono tanto profondamente iscritti nella
formazione dell’identità di una persona da risultare scontati e quindi non
visibili (Linton).
L’elemento dell’adesione, della condivisione ai dati della cultura diviene fattore preponderante. Occorre infatti che una persona condivida tutti i presupposti che precedono e sostengono lo specifico momento attuale (il convincimento a cui si sta in quel momento affidando una persona). Questo acquista
valore e credibilità solo a patto che siano stati preventivamente (anche se
inconsapevolmente, come ricordavo sopra) accettati gli assunti ideologici,
filosofici, tradizionali che caratterizzano e qualificano l’insieme di quella data
cultura. Sono questi aspetti che impediscono che quella credenza sia riduttivamente considerata originalità, bizzarria, fantasia, comunque prodotto soggettivo e pertanto privo di autentico valore obiettivabile e spendibile in termini terapeutici. La condivisione con altri, la convalida fornita dalla tradizione, la capacità di offrire spiegazione ai vari aspetti della vita, garantendo loro
un significato che va a configurarsi in una vera e propria immagine escatologica, si propongono invece come fattori di sicura convinzione nei confronti
di queste credenze. Queste solo in tal modo ottengono “attestato” di veridicità e possono caricarsi di sicura efficacia.
Con fatica e difficoltà siamo riusciti a capire che l’adesione ai fattori culturali non è limitata e non risiede unicamente nella partecipazione di una
persona a tutti gli apparati, le manifestazioni, le tradizioni della cultura.
Tutto questo può apparire infatti elemento esteriore e superficiale. Ben
più importante e significativo risulta invece il rintracciare dentro di sé
orme determinanti, lontane nel tempo e forse anche nelle generazioni,
probabilmente sepolte da strati successivi di esperienze e di conoscenze,
ma comunque legate ai tratti fondanti e costitutivi della propria identità.
Ed è infatti la ricerca di questa più autentica identità (che diventerà il
punto a cui fare riferimento in un processo di ricostruzione di sé) il vero
obiettivo di questi meccanismi culturali, in un ritorno a qualcosa di antico
e di già conosciuto.
E’ Nathan (2001) a spiegare con la sua consueta chiarezza questo passaggio così difficile.
“Ritorniamo ora alle ricostruzioni: chiunque può, a priori, essere sensibile
a qualsiasi ricostruzione dell’identità a partire dalle proposte di un gruppo
sociale esistente. Io posso diventare un adepto del vodu, posso diventare
candomblé, yogi o buddista. Ma simili ristrutturazioni possono radicarsi in
profondità solo se vengono a sposare più da vicino le singolarità della sto-
77
ria della persona (sono un nero, sono discendente di schiavi, sono coperto
di foruncoli).
Una proposta terapeutica del tipo ricostruzione dell’identità risponde a tre
obblighi: 1) deve accompagnare il più possibile da vicino il vissuto della
persona; 2) deve rendere conto delle pressioni dell’ambiente circostante;
3) deve riscrivere il soggetto in un gruppo sociale al quale egli sa di appartenere. Se si tratta di un’iniziazione, è sempre un’iniziazione a se stessi, a
ciò che si è già, al gruppo al quale si sapeva più o meno di appartenere. E’
anche una caratteristica essenziale della proposta terapeutica quella di
essere un’iniziazione a se stessi, a un se stesso già noto. Ecco perché essa
può assumere anche l’aspetto di una riparazione.
Ed è per esempio con quelli che si sentono più lontani dalla loro divinità
che le tecniche di riparazione funzionano in modo più efficace, esattamente e perché è necessario che siano delle riparazioni. Se si considerano le
pratiche terapeutiche più difficili da accettare consapevolmente, come raccomandazioni a sottomettersi a un rituale di possessione – quali quelle fatte
a certe ragazze nel Maghreb – è giocoforza constatare che a mostrarsi più
sensibili a questo proposito sono esattamente le giovani donne che hanno
ricevuto un’istruzione e spesso ottenuto una laurea. Noi vediamo lo stesso
tipo di proposte indirizzate a giovani donne nate e cresciute in Francia, in
Belgio o in Germania.”.
Sarebbe stato sufficiente che in quel Pronto Soccorso non fosse stato
disponibile uno spazio adeguato (una banale stanza separata dal gabinetto
di visita) per impedire a queste persone di vivere e manifestare in maniera
genuina ed immediata le loro emozioni, e tutto questo psicodramma non
sarebbe stato messo in atto (per lo meno lì).
Questo avrebbe impedito a noi di compiere una simile osservazione, ma
soprattutto in maniera ben più grave e colpevole, avrebbe privato queste
persone di attingere ad un loro patrimonio di significati, di terapia e di speranza, la cui ricchezza e raffinatezza possiamo solo intuire, ma la cui efficacia siamo comunque obbligati a constatare.
Appare scontata infine la riflessione conclusiva che lo “spazio adeguato”
non si riferisca soltanto allo spazio fisico e logistico ma vada ad investire in
maniera senz’altro più determinante quello mentale.
78
CONCLUSIONI
Le riflessioni e le considerazioni che abbiamo sin qui affrontato ci sono servite per andare a presentare questa conclusione: l’ataque de nervios non è
una malattia e non è neppure soltanto una semplice risposta emotiva ad
uno stress. L’ataque de nervios è soprattutto un procedimento terapeutico:
autosomministrato, con l’aiuto dell’intervento dei parenti e sulla base di
una ricetta (pre)scritta dalla cultura. Ma comunque sempre un procedimento terapeutico.
La finalità di questa terapia è quella di curarsi dal rischio della follia in cui
può farci precipitare una sofferenza troppo pesante.
Osservato sotto questo aspetto l’ataque de nervios appare straordinariamente vicino al pianto rituale descritto da Ernesto de Martino e che già
abbiamo ricordato.
Ed ancora se ci soffermiamo a vederlo in questa ottica ci risultano più comprensibili molti dei fattori che abbiamo riportato. Tra questi soprattutto
emerge la diversità della condizione emotiva che residua dall’ataque de
nervos rispetto agli attacchi di panico. Ebbene l’ataque garantisce una sensazione di liberazione, quasi di recupero di una precedente condizione di
benessere, riconquistata tramite un meccanismo vicino alla catarsi. Molto
improbabile è che il paziente conservi la paura che un altro attacco possa
ripresentarsi.
Tutto il contrario di quanto avviene invece nella crisi di panico, dove permane (anzi, si crea) l’immagine di sé stessi come persona malata, e dove
soprattutto prende il via la paura costante e invalidante che un altro analogo episodio possa ripresentarsi, ovviamente comparendo da un momento
all’altro e senza alcun segnale premonitore.
Sembra quasi inutile ricordare la sensazione di vergogna (quasi un peccato deturpante che deve essere nascosto alle altre persone) che accompagna
gli attacchi di panico e che trova un doloroso equivalente nella risposta colpevolizzante con cui spesso i familiari reagiscono quando viene fatta la diagnosi che l’episodio che li ha così tanto allarmati (con tutto il clamoroso
corredo sintomatologico e con conseguente affannosa corsa al Pronto
Soccorso) dipende “soltanto” da cause psicologiche.
Ed ancora: il senso di incomprensibilità di cui gli attacchi di panico si caricano, eventi percepiti in un alone di mostruosa e beffarda aggressione che
si abbatte su di loro e sulla cui origine nulla è dato sapere, privati di qualsiasi possibilità di racconto e di comunicazione con gli altri.
Queste ultime voci si differenziano in maniera netta dagli ataques de ner-
79
vios, che si caricano addirittura spesso della valenza affettiva opposta:
segnalano la crisi che altrimenti non si saprebbe dire, suscitano l’attenzione e la cura da parte degli altri, ispirano infine le soluzioni.
80
BIBLIOGRAFIA
Carr J.E., Vitaliano P.P., The theoretical implication of converging research on depression and the culture-bound syndromes, in Kleinman A., Good B. (eds), Culture
and Depression, Berkeley, University of California Press, 1985
De Martino E., “Il mondo magico” 1973, Bollati Boringhieri, Torino, pag. 126
De Martino E. (1958), “Morte e pianto rituale. Dal lamento funebre antico al pianto
di Maria”, Bollati Boringhieri, Torino, 2000
DSM-IV TR, 2001, Masson, Milano
DSM-IV TR, Diagnostical and Statistical Manual of Mental Disorders, Fourth
Edition, Text Revision, 2000, American Psychiatric Association, Washington,
DC:APA
Fava M., Anderson K., Rosenbaum J.F., “Anger attacks”: possible variants of panic
and major depressive disorders, 1990, Am J Psychiatry, 147: 867-870
Guarnaccia P.J., Rogler L.H., Research on culture-bound syndromes: new directions,
Am J Psychiatry 1999, 156:1322-1327
Lewis-Fernandez R., Guarnaccia P.J., Martinez I.E., Salman E., Schmidt A.,
Liebowitz M., Comparative phenomenology of ataques de nervios, panic attacks,
and panic disorder, Cult Med Psychiatry 2002, 26: 199-223
Lin ton R., in Kardiner A., “The individual and his Society“, New York,
Nathan T. (2001), “Non siamo soli al mondo”, Bollati Boringhieri, Torino, 2003, pag.
226
Nations M.K., Camino L.A., Walker F.B., Nerves: folk idiom for anxiety and depression?, Social Science and Medicine 1988, 26 (12): 1245-1259
Salman E., Liebowitz M.R., Guarnaccia P.J., Jusino C.M., Garfinkel R., Street L.,
Cardenas D.L., Silvestre J., Fyer A.J., Carrasco J.L., Davies S.O., Klein D.F.,
Subtypes of ataques de nervios: the influence of coexisting psychiatric diagnosis,
Cult Med Psychiatry 1998; 22:231-244
Yap P.M., Comparative Psychiatry: A Theoretical Framework, Toronto, University of
Toronto Press, 1974, pag. 86
81
Storia dell’Hôpital général (1662)
alle origini della cura morale
Dichiarazione del Re, per l’istituzione di un Hôpital général in tutte le città
e borghi del regno secondo le ordinanze dei re Carlo IX ed Enrico III.
...Il grande desiderio che abbiamo sempre avuto di sovvenire alle necessità dei mendicanti come i più abbandonati, di procurare la loro salvezza
mediante l’istruzione cristiana, e di abolire la mendicità e l’ignavia insegnando ai loro figli i mestieri a loro adatti ci aveva fatto istituire l’Hôpital
général nella nostra buona città di Parigi...
Tuttavia il soprannumero dei mendicanti giunti da diverse province del
nostro Regno è salito a tal punto che per quanto i suddetti Preposti non
possiedano se non la metà delle rendite necessarie al mantenimento ordinario da 4 a 5 mila poveri, essi in più debbono fornire il vitto in sei posti
della città ad altri 3 mila poveri sposati. Oltre i quali si vede ancora un gran
numero di mendicanti nella suddetta città...
Ordiniamo, vogliamo e a noi piace che in tutte le città e borghi del nostro
regno dove non esista ancora un Hôpital général, si proceda senza indugio
alla istituzione di un Hôpital e del suo Regolamento, per alloggiarvi, rinchiudere e nutrire i poveri mendicanti invalidi, nativi nel luogo o nati da
genitori mendicanti.
Tutti questi mendicanti saranno istruiti alla pietà e alla religione cristiana e
ai mestieri di cui saranno capaci...
Dato a Saint-Germain-en-Laye, il mese di giugno 1662.
Regolamento generale delle attività giornaliere nella Maison de Saint-Louis
de la Salpêtrière.
1o Si suonerà la campana della sveglia alle ore 5, gli incaricati, le incaricate, i domestici e tutti i poveri si alzeranno ad eccezione dei malati e dei
82
bambini al di sotto dei 5 anni.
2o Alle ore 5 e un quarto si reciteranno le preghiere nelle camerate e gli
incaricati vi faranno la loro ispezione per mantenere tra i poveri l’ordine
necessario.
3o Alle ore 5 e mezza i poveri faranno i loro letti, si pettineranno e fino
alle ore 6 si applicheranno a tutto ciò che può contribuire al decoro personale...
4o Alle ore 6 ogni incaricato riunirà nella propria camerata coloro che
hanno cura dei giovani, farà il catechismo e la scuola un giorno sì e uno no
fino alle ore 7. Gli altri incaricati metteranno in fila i poveri di cui hanno
cura e, con le governanti, li porteranno in chiesa per ascoltarvi la messa.
6o Alle ore 7 i bambini e i malati che possono andare alla Messa vi si recheranno per ascoltarla.
8o Alle ore 8 l’incaricata preposta ai lavori della casa suonerà l’apposita
campana per avvertire che ciascuno deve prendere il suo posto per cominciare il lavoro. Gli incaricati faranno poi l’ispezione nei loro luoghi di lavoro, cureranno che tutti i poveri siano occupati e che non se ne stiano inattivi.
13o Alle ore 9 si canterà in tutte le camerate l’inno Veni Creator, al quale si
aggiungeranno, nelle camerate dei bambini, i comandamenti di Dio e della
Chiesa e gli atti di fede secondo l’uso normale: in seguito si osserverà il
silenzio in tutta la casa. L’incaricata o la governante leggerà in ciascuna
camerata, senza che si interrompa il lavoro, il libro L’imitazione di Gesù
Cristo o qualche altro libro di pietà per la durata di un quarto d’ora.
14o Alle ore 10 il silenzio terminerà con il canto dell’inno Ave Maris Stella
e le litanie del Santo Nome di Gesù; il giovedì sarà cantato l’inno Pange
Lingua e le litanie del Santo Sacramento.
(15o - 16o - 17o - 18o - a mezzogiorno la refezione).
19o Alle ore una e mezza il lavoro riprende: se le incaricate trovassero qualche povero riottoso, lo faranno rinchiudere per tre o quattro ore col permesso della superiora al fine di tenere gli altri in ordine mediante questo
esempio.
20o Alle ore 2 si osserverà il silenzio in tutte le camerate e nei laboratori,
come il mattino, senza interruzione del lavoro.
21o Alle ore 3, nella camerata delle donne si farà la lettura del grande catechismo che deve durare cinque quarti d’ora.
22o Alle ore 4 e un quarto, si reciteranno il rosario, e le litanie della Santa
Vergine; i poveri avranno quindi la facoltà di parlare fra di loro senza usci-
83
re dalle loro camerate né interrompere il lavoro sino alle ore 6.
26o Alle ore 5 e mezza vi sarà la refezione delle donne (alle 6 per quelle che
lavorano nei laboratori).
27o Alle ore 6, si reciterà la preghiera della sera in ciascuna camerata... Al
termine della preghiera i poveri potranno scendere nei cortili o andare in
chiesa e i malati avranno il permesso di andare a letto.
29o Alle ore 8, le incaricate eseguiranno le ispezioni per accertarsi che tutti
i poveri siano nei loro letti.
32o Le domeniche e le feste, gli incaricati, le incaricate, i maestri di bottega, le governanti e i poveri, dopo aver ascoltato la prima messa che sarà
detta come gli altri giorni alle ore 6 e un quarto, resteranno in Chiesa fino
al termine della predica.
33o Tre incaricate avranno il compito di curare che i poveri stiano in ordine e si contengano in una grande modestia.
36o I poveri, i lavoranti, i domestici si confesseranno almeno una volta al
mese e nelle feste importanti.
38o Alle ore 9 e mezza tutti i poveri ritorneranno in Chiesa per ascoltarvi la
messa cantata.
39o Alle ore 11, pranzo, trasferimento al parlatorio.
41o Alle ore 1, i poveri andranno in Chiesa e vi ascolteranno i Vespri, il
Sermone, la Compieta e la benedizione; tutto deve terminare entro le ore 4.
(42o - 44o Parlatori o passeggiate; quindi cena e ricreazione).
Estratto certificato conforme all’originale, 8 agosto 1721.
Le quattro classi delle malattie dello spirito secondo Doublet.
1o La Frenesia: «La Frenesia è un delirio furioso e continuo, accompagnato
da febbre; a volte è un sintomo allarmante che si sviluppa nelle malattie
acute, a volte è prodotta da una affezione originaria del cervello e forma essa
stessa una malattia senza altre cause. Ma di qualunque specie sia, essa è
spesso la fonte dalla quale derivano tutte le altre malattie della testa, come
la mania e l’imbecillità, che ne sono gli esiti frequenti».
2o La Mania: «La Mania è un delirio costante senza febbre; poiché se ai
maniaci sopravviene qualche febbre, questa non dipende dalla malattia del
cervello, ma da tutt’altre cause e casuali circostanze. I sintomi dei maniaci
sono una forza corporale eccezionale, la possibilità di sopportare la fame,
84
la veglia e il freddo per periodi assai più lunghi che gli altri uomini sani o
malati; il loro sguardo è minaccioso; l’aspetto cupo, rinsecchito e famelico;
hanno sovente ulcerazioni alle gambe, la defecazione è spesso assente;
hanno sonni rari, ma profondi; la veglia è agitata, turbolenta, piena di visioni, di atti sregolati, e spesso assai pericolosi per coloro che sono loro vicini.
Alcuni hanno intervalli abbastanza tranquilli; altri hanno accessi continui,
o molto frequentemente accresciuti.
Si nota che il cervello dei maniaci è secco, duro e friabile; qualche volta la
parte corticale è gialla; altre volte si osservano degli ascessi; infine i vasi
sanguigni sono gonfi di un sangue nero, varicoso, compatto in certi punti e
fluido in altri».
3o La melanconia: «La Melanconia è un delirio continuo che differisce in due
cose dalla mania; la prima per il fatto che il delirio melanconico è limitato a
un solo oggetto che si chiama punto melanconico; la seconda è che questo
delirio è lieto o triste, ma sempre pacifico; così la melanconia non differisce
dalla mania se non da ciò che è maggiore a ciò che è minore, e questo è così
vero che molti melanconici diventano maniaci, e che molti maniaci sulla via
della guarigione o nell’intervallo dei loro accessi sono melanconici».
4o L’Imbecillità: «L’Imbecillità che è il grado meno vistoso e quello meno
pericoloso in apparenza della follia è tuttavia a ben vedere assolutamente il
più increscioso stato dello spirito, poiché è il più difficile da guarire. Gli
imbecilli non sono né agitati né furiosi; raramente cupi, mostrano un volto
stupidamente lieto e restano più o meno gli stessi, sia che gioiscano sia che
soffrano. L’imbecillità è l’esito della frenesia, della mania, della melanconia
troppo a lungo prolungate. La secchezza del cervello la produce nei vecchi;
la mollezza o l’infiltrazione di quest’organo la fa insorgere nei bambini; i
colpi, le cadute, l’abuso delle bevande spiritose, la masturbazione, un virus
ritrasmesso ne costituiscono le cause di ogni giorno, ed essa è un’esito
abbastanza normale dell’apoplessia».
Istruction sur la manière de gouverner les insensés et de travailler à leur guérison dans
les asiles qui leur sonti destinés. (In «Journal de médecine», 1785).
Progetto ideale di una casa di cura coatta per i malati di mente.
«1o Occorre che vi sia in questi luoghi un’aria pura e che l’acqua vi sia salubre; queste precauzioni sono tanto più essenziali in quanto la maggior parte
85
dei malati di mente prende assai pochi alimenti solidi, e non si nutre per
così dire che di aria e di acqua.
«2o È necessario che vi si pratichino passeggiate che procurino la loro dolcezza e la libertà di respirare aria libera...».
«3o Il complesso sarà diviso in più reparti ciascuno dei quali avrà il proprio
cortile.
«Ogni reparto formerà un quadrato al cui centro vi sarà il cortile, e i quattro lati saranno costituiti da edifici di un solo piano. Lungo le quattro facciate dell’edificio, dalla parte interna, correrà una galleria coperta; e questa galleria così come gli alloggi saranno allo stesso livello, ma elevati di tre
piedi sopra il cortile.
«Ai quattro angoli del quadrato saranno situate camere o dormitori per riunire i malati durante il giorno; e il resto delle costruzioni sarà suddiviso in
vani di 8 piedi per lato, che saranno illuminati da un lucernario con inferriate, collocato nella volta.
«Ogni vano avrà il suo giaciglio composto di un pancone, infisso nel muro,
di un saccone di paglia d’avena, di un guanciale dello stesso tipo e di una
coperta; si attaccherà al pancone qualche anello di ferro, in caso di bisogno.
Fuori della porta vi sarà un banco di pietra infisso e un altro più piccolo nel
vano stesso.
«Al centro del cortile vi sarà una costruzione in cui saranno sistemati molti
bagni di pietra, con acqua corrente fredda e calda».
«Vi sarà un complesso o reparto per gli imbecilli, un secondo e un terzo per
i pazzi furiosi, un quarto per coloro che avranno intervalli lucidi di una
certa durata e che sembrino in via di guarigione».
Instruction sur la manière de gouverner les insensés et de travailler à leur guérison
dans les asiles qui leur sont destinés.
(In «Journal de médecine», agosto 1785).
Le cure raccomandate nei diversi casi di malattia mentale.
1o La Frenesia: «Questa terribile malattia è la meno difficile da guarire di
tutti i disturbi del cervello...»
«Occorre iniziare con grandi salassi, cominciando con quelli dei piedi che
saranno ripetuti due o tre volte; in seguito si passerà a quelli dell’arteria
temporale e jugulare, facendoli sempre più grandi e copiosi».
86
«Le bevande saranno abbondanti, fredde, diluenti e antiflogistiche.
Nell’intervallo tra ogni salasso, si somministreranno, se possibile, due purganti, uno lassativo, l’altro emolliente.»
«Al primo insorgere della malattia, si raserà la testa, o si taglieranno i capelli; vi si applicherà poi un bendaggio, chiamato cappello di Ippocrate, e si
avrà cura di tenerlo sempre bagnato, umettandolo con spugne imbevute in
una mistura di acqua e aceto freddo».
2o La Mania: «Per quanto nella cura della mania i salassi debbano essere
eseguiti senza esitazioni, tuttavia occorre usare maggior cautela che nella
cura della frenesia che è una malattia molto acuta e di rapido inizio; questa cautela sarà tanto più necessaria quanto più la malattia è di vecchia
data».
«La somministrazione dei purganti è ancor più importante del salasso, poiché molte sono le manie che possono essere guarite senza cavare sangue,
mentre molto poche sono quelle che non hanno bisogno di purganti, anche
ripetuti, per affievolire la rarefazione del sangue, attenuare ed espellere gli
umori sporchi e ispessiti.
«I bagni e le docce saranno continuati a lungo per i maniaci, e il mezzo per
renderli efficaci sta nell’alternarli con i purganti, cioè purgando un giorno
e facendo il bagno l’altro».
«I cauteri, le ferite a setone, le ulcerazioni artificiali saranno utili in tutti i
casi supplendo alle evacuazioni divenute difficili».
3o La Melanconia: «Quando gli accessi sono violenti, quando il soggetto è
pletorico o in una circostanza che possa far temere un riflusso sanguigno...
bisogna salassare con decisione...
Ma dopo il salasso, bisogna guardarsi dal passare immediatamente ai purganti di qualsiasi natura... Prima di purgare, occorre diluire, sciogliere,
cominciare a fondere questo umore vischioso che è il principio della malattia; dopodiché, la strada è nota. Tisane leggere per aprire lo stomaco, siero
di latte, alcune prese di crema di tartaro, bagni tiepidi, un regime umidificante; si passerà quindi ai diluenti più attivi, come succhi di erba, pastiglie
saponacee, pillole composte di gomma ammomoca, crema di tartaro e mercurio dolce; infine quando l’umore sarà ritornato fluido, si potrà purgare».
4o L’Imbecillità: «Dal momento che questo stadio è l’esito o l’ultimo periodo di un’altra malattia, esso lascia poche speranze... La prima cosa è far
riprendere i malati con buoni nutrimenti; poi si farà loro bere acque termali trattate; li si purgherà con la radice di brionia, e con un infuso di gialappa e acquavite; si proverà anche con i bagni freddi e le docce».
87
«L’imbecillità prodotta dalla masturbazione non potrà essere vinta se non
con gli analettici, i tonici, le acque termali, le frizioni secche».
«Se si sospetta che la causa dell’imbecillità sia un virus ritrasmesso, non vi
è nulla di meglio che inoculare la scabbia, e questo stesso mezzo può essere tentato su tutti gli imbecilli, quando non si sia tratto alcun vantaggio da
quello che inizialmente si credeva il più efficace».
Instruction sur a manière de gouverner les insensés et de travailler à leur guérison
dans les asiles qui leur sont destinés.
(In «Journal de médecine», 1785).
89
Di chi cammina con i piedi
per terra e la testa per aria
S. Voltolina
Come anche si dice che una servetta tracia simpatica e graziosa si sia presa
gioco di Talete, che guardava in su le stelle e cadde in un pozzo, perchè
cercava di vedere le cose che sono in cielo ma perdeva di vedere quelle che
gli erano davanti e tra i piedi. (Platone, Teeteto, 174a).
Ride a bocca aperta, la servetta, perchè il grande filosofo camminava guardando le stelle e così è caduto nel pozzo. Ride a bocca aperta, perchè il
grande filosofo cammina con la testa per aria.
Ride a bocca aperta, la servetta, perchè lei non è mai caduta in un pozzo.
Ride a bocca aperta, perchè lei non cammina con la testa per aria.
Ride a bocca aperta, la servetta, perchè non ha mai visto un pozzo e non ha
mai visto una stella.
Il grande filosofo invece ha visto le stelle e ha visto il pozzo.
Il grande filosofo sa quanto cattivo è stato con lui il pozzo. E vuole che non
gli succeda più. Ma sa che può succedergli ancora. Se ancora camminerà
guardando le stelle.
Il grande filosofo sa quanto belle sono con lui le stelle. E vuole che gli succeda ancora.
Così il grande filosofo riprende a camminare con la testa per aria. Lui che
ha visto il pozzo e ha visto le stelle. E le stelle le vede ancora più belle.
Lui che ha visto le stelle e ha visto il pozzo.
Il grande filosofo. Che cammina con la testa per aria, sapendolo e volendolo, perchè questo e non altro è camminare con i piedi per terra. E che sorride con gli occhi.