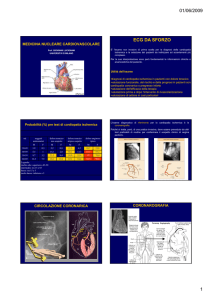
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne STUDIO PER IMMAGINI DEL CUORE E DEI VASI STUDIO PER IMMAGINI DEL CUORE La metodica di immagine impiegata in prima istanza per lo studio del cuore è rappresentata dall’ecocardiografia. Comunque, informazioni relative alla morfologia cardiaca possono anche esser fornite da un: Esame radiografico standard del torace Viene eseguito in: Ortostatismo Apnea inspiratoria 2 proiezioni Postero‐anteriore, con la parete anteriore del torace rivolta cioè
verso la pellicola Latero‐laterale sin, rivolgendo, cioè, verso la pellicola, il lato sin
del torace In questo modo, si limita l’ingrandimento proiettivo o geometrico del cuore, dipendente dalla forma a cono del fascio di raggi x L’ingrandimento proiettivo o geometrico del cuore viene contrastato anche posizionando il pz ad distanza dal tubo radiogeno di 1,8 m. Ciò consente, infatti, di sfruttare solo le componenti centrali del fascio, parallele tra loro e perpendicolari al piano dell’oggetto. Il tempo di esposizione deve essere molto breve per ridurre gli artefatti dovuti al movimento cardiaco. In entrambe le proiezioni si visualizza l’ombra cardiovascolare: radiopacità che cuore e grossi vasi producono in funzione della radiotrasparenza polmonare Nella proiezione PA, lungo il margine dx dell’ombra cardiovascolare si riconoscono 2 archi (superiore ed inferiore); lungo il margine sin, se ne riconoscono 3 (superiore, medio ed inferiore):
Arco superiore dx è formato dal contorno laterale della vena cava superiore ed ha un decorso lineare verticale Arco inferiore dx viene delineato dal contorno esterno dell’atrio dx. Ha un andamento curvilineo con convessità esterna. In basso, incontra l’emidiaframma dx, con cui forma l’angolo cardio‐frenico di dx, che risulta acuto. Arco superiore sin corrisponde al profilo all’arco aortico È breve e convesso verso l’esterno. Arco medio sin, poco convesso verso l’eterno, è costituito superiormente, dalla porzione prossimale dell’arteria polmonare di sinistra; inferiormente, dal tratto di efflusso del ventricolo dx, in condizioni fisiologiche, dall’auricola dell’atrio sin, in condizioni patologiche (stenosi mitralica) Arco inferiore sin viene delineato dal contorno esterno del ventricolo sin. Appare più o meno marcatamente obliquo e convesso verso l’esterno. La punta del cuore viene generalmente mascherata dall’opacità dell’emidiaframma sin, con cui forma l’angolo cardio‐frenico di sin, che risulta ottuso Nella proiezione laterale sin, il margine anteriore dell’ombra cardiovascolare è separato dalla faccia posteriore dello sterno per mezzo del cdt spazio chiaro retro sternale. 1 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Procedendo dall’alto verso il basso, a definire il margine anteriore dell’ombra cardiovascolare sono: Aorta ascendente Infudibolo dell’arteria polmonare Camera di afflusso del ventricolo destro che, nella sua parte inferiore, assume contatto con la parete posteriore dello sterno Il margine posteriore dell’ombra cardiovascolare viene delineato dal contorno anteriore dell’esofago, riempito di bario, in caso di associato esofagogramma. È formato superiormente, dall’atrio sin; inferiormente, dal ventricolo sin. L’Rx standard del torace, nella proiezione PA, consente di VALUTARE I DIAMETRI CARDIACI, LONGITUDINALE e TRASVERSALE, e L’INDICE CARDIO‐TORACICO, rendendo così possibile una stima delle dimensioni del cuore. Diametro longitudinale È tracciato dal punto di unione dei 2 archi di dx (superiore ed inferiore) all’apice del cuore. V.N.: 14 cm nel maschio adulto; 13 cm nella femmina adulta Diametro trasversale È costituito dalla somma dei due emidiametri dx e sin: linee orizzontali tracciate dalla parte più sporgente dell’arco inferiore dx e sin, rispettivamente, alla linea mediana V.N.: 13 cm nel maschio adulto; 12 cm nella femmina adulta Indice cardio‐toracico Consiste nel rapporto esistente tra il diametro trasversale del cuore e quello del torace: linea orizzontale tracciata dal punto più alto della cupola diaframmatica dx fino al margine interno delle 2 emiarcate costali. Valore max nell’adulto: 0,50. Il superamento di tale valore risulta espressione di cardiomegalia. L’esame radiografico diretto del torace permette quindi di identificare l’ingrandimento delle singole camere cardiache e del cuore in toto Ingrandimento dell’atrio sin È denunciato da: ‐ Comparsa dell’immagine dell’auricola atriale nella parte inferiore dell’arco medio sin, con il margine sin dell’ombra cardiovascolare che diviene “a 4 archi” ‐ Doppio contorno dell’arco inferiore dx, per la sporgenza dell’atrio sin dilatato oltre il dx Cause: ‐ Stenosi mitralica, in cui in ventricolo sin conserva dimensioni normali ‐ Insufficienza mitralica, in cui si associa un ingrandimento del ventricolo sin ‐ Cardiopatie congenite con shunt dx‐sin Ingrandimento del ventricolo sin È denunciato dall’accentuazione della convessità esterna e dall’allungamento dell’arco inferiore di sin, con la punta del cuore che appare arrotondata e spinta verso il basso ed a sin. Ciò comporta una spiccata prevalenza dell’emidiametro trasverso di sin, producendo la caratteristica immagine del “cuore a scarpa” Cause: ‐ Vizi valvolari aortici ‐ Coartazione aortica ‐ Cardiopatia ipertensiva ‐ Insufficienza mitralica 2 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Ingrandimento dell’atrio dx È suggerito dall’evidenza di un arco inferiore dx allungato e prominente Cause: Stenosi tricuspidale, in cui il ventricolo dx conserva dimensioni normale Insufficienza tricuspidale, in cui si associa un ingrandimento del ventricolo dx. Cardiopatie congenite con shunt sin‐dx (caso di DIA) Ingrandimento del ventricolo dx Viene suggerito, in proiezione PA, dall’accentuazione della convessità esterna dell’arco inferiore di sin, con la punta del cuore che si presenta sollevata. Ciò dipende dallo spostamento del ventricolo sin ad opera del dx aumentato di volume. In proiezione LL, segno di ingrandimento del ventricolo dx, è l’obliterazione della metà inferiore dello spazio chiaro retro‐sternale. Cause: Valvulopatie polmonari Stati ipertensivi del piccolo circolo, precapillari e, in fase tardiva, anche postcapillari. Ingrandimento del cuore in toto Si caratterizza per un ingrandimento di tutte le sezioni del cuore, con aumento dei 2 diametri cardiaci ed indice cardio‐toracico maggiore di 0,5. È riscontrabile, all’Rx standard del torace, nelle seguenti condizioni: ‐ Miocardiopatie acquisite ‐ Pericardite acuta essudativa Nelle miocardiopatie acquisite si osserva, in proiezione PA: ‐ Ombra cardiaca ingrandita che, per prevalente accentuazione del diametro trasverso, assume un aspetto pseudo‐triangolare “a tenda”, con margini rettilinei ed angoli cardio‐frenici ottusi ‐ Sono evidenti segni di congestione del piccolo circolo Nella pericardite acuta essudativa si osserva, in proiezione PA: ‐ Ombra cardiaca ingrandita che assume un aspetto “a fiasco”, per accentuata convessità dei 2 archi inferiori, con angoli cardio‐frenici acuti Portando il pz in decubito supino, la dislocazione gravitazionale del versamento nelle parti più declivi, induce uno slargamento del peduncolo vascolare. ‐ Mancano segni di congestione del piccolo circolo All’esame radiografico standard del torace, il pericardio non è riconoscibile a meno che non presenti calcificazioni. Le calcificazioni pericardiche tipicamente avvolgono “a guscio d’uovo” la superficie cardiaca, per tratti più o meno estesi. 3 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Ecocardiografia Costituisce l’indagine di I livello nello studio per immagini del cuore. L’ecotomografia transtoracica rappresenta la tecnica di base. Fornisce, in tempo reale, immagini bidimensionali di sezioni del cuore secondo i piani fondamentali di scansione: Apicale a quattro camere Asse lungo parasternale Asse corto a due camere Tali immagini sono costituite da punti a diversa luminosità in una scala di grigi [B‐(brightness) mode]. La luminosità di ciascun punto è proporzionale all’intensità dell’eco che rappresenta. Sull’immagine bidimensionale è possibile selezionare linee di vista lungo cui ottenere un tracciato TM (Time Motion)‐mode. Il tracciato TM‐mode rappresenta, in linea (immagine monodimensionale), il movimento nel tempo delle strutture (pareti cardiache e valvole) incontrate dal fascio di ultrasuoni lungo il suo tragitto. Il ricorso al color‐Doppler rende possibile il riconoscimento e la caratterizzazione velocimetrica dei flussi trans‐valvolari anterogradi e retrogradi (da insufficienza). La tecnica Doppler può anche essere applicata al muscolo cardiaco (Doppler tissutale), permettendo una più accurata valutazione dell’attività contrattile del miocardio. L’ecocardiografia con color‐Doppler consente pertanto di ottenere, senza l’impiego di radiazione ionizzanti ed in maniera non invasiva: Informazioni morfologiche, quali: 1. Dimensioni delle camere cardiache 2. Spessore delle pareti miocardiche 3. Aspetto degli apparati valvolari Informazioni funzionali, relative a: 1. Cinetica dei ventricolari, globale e regionale 2. Movimenti valvolari 3. Flussi transvalvolari ed intracardiaci 4. Frazione di eiezione del ventricolo sin, calcolata attraverso una formula matematica 5. Funzione diastolica del ventricolo sin, valutata sulla base di un Doppler trans‐mitralico 6. Pressione sistolica stimata dell’arteria polmonare, ottenibile quantificando, con color‐Doppler, il rigurgito tricuspidalico Limiti dell’ecocardiografia sono: 1. Dipendenza dall’abilità dell’operatore, con impossibilità di ottenere misure oggettive e riproducibili 2. Riduzione dell’accuratezza diagnostica in pz obesi 3. Necessità di praticare l’indagine secondo particolari finestre che permettano di evitare l’interposizione di tessuto polmonare. Ciò rende il ventricolo dx difficilmente esplorabile. 4. Incapacità esaminare il circolo coronarico 4 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Ulteriori tecniche ecografiche impiegate in ambito cardiologico sono: Ecostress Si tratta di un’ecocardiografia effettuata sotto stress, ergometrico o farmacologico, con dipiridamolo o dobutamina ad alte dosi, farmaci che aumentano il consumo miocardico di ossigeno. È indicata per riconoscere un’ischemia miocardica da sforzo o inducibile, denunciata dalla comparsa, sotto stress, di aree ipo/acinetiche, assenti in condizioni di riposo. L’ecostress può essere inoltre impiegato per lo studio della vitalità miocardica mediante infusione di dobutamina a basse e ad alte dosi. Il razionale dell’esame consiste nel fatto che i segmenti acinetici, ma vitali, del miocardio, pur non rispondendo a basse dosi di dobutamina, possono rispondere, in termini di motilità parietale, ad alte dosi. I segmenti miocardici infartuati, invece, non rispondono ne a basse ne ad alte dosi di dobutamina. Il riscontro di vitalità miocardica è predittivo di recupero funzionale dopo rivascolarizzazione mediante angioplastica percutanea o by‐pass chirurgico. Ecocardiografia transesofagea Prevede l’introduzione in esofago di una sonda ecografica che viene portata all’altezza del cuore. Tale modalità di esecuzione permette di: evitare l’interposizione di strutture che ostacolano la propagazione degli US impiegare frequenze più elevate, con conseguente aumento della risoluzione spaziale delle immagini. È particolarmente indicata per la diagnosi di: 1. Trombosi atriale 2. Forame ovale pervio 3. DIA 4. Patologie del bulbo aortico 5. Dissezione aortica Ecocardiografia con mdc Prevede la somministrazione endovenosa di microbolle gassose legate a sostanze che ne permettano il superamento del filtro polmonare. Consente una migliore visualizzazione delle camere cardiache di sinistra Ecografia endovascolare Prevede l’impiego di sonde miniaturizzate introdotte nelle coronarie in corso di angiografia coronarica convenzionale. Garantisce: Caratterizzazione della placca coronarica Valutazione del corretto posizionamento di stent 5 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Indagini strumentali di livello successivo sono: TC Può essere validamente impiegata per lo studio del cuore solo utilizzando apparecchiature multistrato, le uniche dotate di una risoluzione spaziale e temporale sufficientemente elevata, con i migliori risultati che vengono garantiti da quelle ad almeno 64 strati di detettori. La TC a 64 strati presenta infatti una risoluzione spaziale tale – 0.5 mm – da garantire che la dimensione del volume di acquisizione (voxel) sia pressoché identica nei 3 piani dello spazio (voxel isotropico). Il volume anatomico acquisito può così essere visualizzato in tutti e tre i piani dello spazio, senza perdita di informazioni, mediante MPR. Ciò rappresenta un requisito necessario per uno studio accurato delle coronarie epicardiche, dato il loro andamento tortuoso nelle tre dimensioni dello spazio ed il loro piccolo calibro. La TC a 64 strati assicura inoltre un significativo accorciamento dei tempi di acquisizione rispetto ai precedenti tomografi, riducendo così gli artefatti causati dai movimenti cardiaci. Per evitare gli artefatti causati dai movimenti cardiaci è inoltre necessario sincronizzare le scansioni TC con il tracciato ECGgrafico del pz (ECG‐gating) in maniera tale da poter acquisire immagini solo in fase tele‐
diastolica, quando i ventricoli sono fermi. La TC, in ambito cardiologico, viene principalmente impiegata per lo studio del macrocircolo coronarico (coronarie epicardiche). Del macrocircolo coronarico è possibile 1. determinare esclusivamente il carico calcico, con tecnica diretta oppure 2. effettuare una valutazione angiografica, mediante coronaro‐TC, che consiste nel adattare al distretto coronarico la tecnica dell’angio‐TC. 1. La determinazione del carico calcico coronarico, con tecnica diretta trova il suo razionale nel fatto che esso si correla con la presenza di aterosclerosi coronarica. Il mancato riscontro di calcio nelle coronarie permette, infatti, di escludere, con un alto VP, la presenza di una stenosi coronarica significativa. Al contrario, la probabilità che sia presente almeno una stenosi coronarica significativa risulta elevata qualora il carico calcio delle coronarie sia maggiore di 400 secondo lo score di Agatston. Per il calcolo dello score vengono considerate solo le calcificazioni con densità >/= 130 HU e con un’area di almeno 1 mm2. La valutazione del carico calcico coronarico è stata proposta come procedura di screening per malattia coronarica in soggetti ritenuti a rischio intermedio di coronaropatia, sulla base dei fattori di rischio tradizionali (probabilità di eventi coronarici acuti nei successivi 10 anni del 10‐20%) Tale indicazione è tuttavia controversa per l’alta dose di radiazioni ionizzanti, in una età relativamente giovane. La determinazione del carico calcico coronarico, inoltre, va necessariamente effettuata prima di praticare una coronaro‐TC, in quanto l’identificazione di pazienti con elevato carico di calcio coronarico (indice di Agatston > 1000) costituisce una controindicazione all’indagine (coronaro‐TC), per la prevedibile presenza di artefatti limitanti la valutazione del lume coronarico. 2. La coronaro‐TC consiste nell’adattare al distretto coronarico la tecnica dell’angio‐TC. L’angio‐TC coronarica rende possibile una valutazione non invasiva delle coronarie epicardiche, permettendo di stabilire il grado di eventuali stenosi e la composizione di placche aterosclerotiche, deducibile dalla loro densità. In particolare, si distinguono: ‐ Placche ad elevata componente lipidica (con densità < 50 HU) ‐ Placche a prevalente componente fibrosa (con densità compresa tra 50‐130 HU),o ‐ Placche a componente calcica (con densità >400 HU). 6 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne La coronaro‐TC resta, tuttavia, un’indagine di seconda scelta per lo studio del macrocircolo coronarico, poiché, rispetto alla coronarografia tradizionale, ‐ presenta una più bassa risoluzione spaziale (0,5 vs 0,3 mm) ‐ non permette di effettuare procedure terapeutiche L’indicazione, oggi, maggiormente condivisa alla coronaro‐TC consiste nell’esclusione della malattia coronarica in: ‐ Soggetti con probabilità pre‐test intermedia (compresa cioè tra il 30 ed 60%), caso di: Soggetti asintomatici nei quali un ECG da sforzo abbia dato un esito positivo. Soggetti con sintomatologia anginosa dubbia In tali soggetti la coronaro‐TC ha, infatti, mostrato un VPN del 100%. N.B. Il VPN della metodica nell’escludere la presenza di una stenosi coronarica è del 100% anche in pz con un quadro clinico a bassa o intermedia probabilità di SCA (caso di pz con dolore toracico acuto, ECG dubbio ed enzimi negati). In tali pz è stato pertanto proposto l’impiego della coronaro‐TC al fine di ridurre i casi sottotrattati o impropriamente ricoverati. N.B. Nei pz con dolore toracico acuto, la coronaro‐TC sarebbe in grado di escludere non solo SCA ma, anche TEP e dissezioni aortiche (cdt “triple rule out”). 7 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne RM Requisito necessario allo studio del cuore con RM è la sincronizzazione dell’invio degli impulsi di RF con l’onda R del tracciato elettrocardiografico (ECG‐gating), per evitare artefatti dovuti ai movimenti cardiaci. In particolare, è possibile correlare l’acquisizione a fasi definite del ciclo cardiaco – come quella telediastolica in cui i ventricoli sono fermi – (sincronizzazione prospettica) oppure acquisire con modalità continua e scartare a posteriori le informazioni ottenute in fasi non opportune (sincronizzazione retrospettiva). Punti di forza della RM cardiaca 1. Assenza di radiazioni ionizzanti 2. Multiplanarietà, possibilità cioè di ottenere, direttamente – senza bisogno di ricostruzione – immagini secondo piani di scansione individualmente mirati per lo studio del cuore e dei grossi vasi. La RM garantisce, pertanto, un’accurata localizzazione del cuore, senza la necessità di doversi attenere a determinate finestre, come nell’ecocardiografia. L’ecocardiografia va infatti obbligatoriamente praticata secondo finestre acustiche che consentano di evitare l’interposizione del tessuto polmonare. Ciò rende il ventricolo dx difficilmente valutabile in ecocardiografia. 3. Multiparametricità Possibilità, cioè, di acquisire immagini “pesate” secondo differenti proprietà fisiche, caratteristiche dei diversi tessuti, quali tempo di rilassamento T1 (tempo necessario al ripristino della magnetizzazione longitudinale, dopo l’interruzione dell’impulso di RF), tempo di rilassamento T2 (tempo necessario alla perdita della magnetizzazione trasversale, dopo l’interruzione dell’impulso di RF), densità protonica (numero di protoni risonanti per unità di volume), agendo su: ‐
Tempo di ripetizione (TR), intervallo di tempo tra l’inizio di una sequenza e l’inizio di quella successiva. ‐
Tempo di Echo (TE), intervallo di tempo tra l’inizio di una sequenza e la ricezione del segnale. In particolare, ‐
la scelta di un TR breve e di un TE breve genera sequenze T1‐pesate, nelle quali il TR breve fa sì che soltanto i tessuti a T1 breve (come quello adiposo) possano recuperare la magnetizzazione longitudinale, prima del successivo impulso di RF, mostrando, pertanto, un segnale elevato. I tessuti dotati di un T1 lungo, invece, non riuscendo a recuperare la magnetizzazione longitudinale, subiscono un processo di saturazione del segnale che quindi appare di intensità Nelle sequenze T1‐pesate, bassa o del tutto assente. Ciò vale, ad esempio, per l’acqua. ‐
il segnale più alto sarà presentato da: Il TE breve, inoltre, rende nulle le influenze del defasamento degli grasso spin sul piano trasversale. ‐
il segnale più basso da: acqua ‐
La scelta di un TR lungo e di un TE lungo genera, invece, sequenze T2‐pesate, nelle quali il TR viene scelto lungo in modo che tutti i nuclei abbiano recuperato la magnetizzazione longitudinale tra un impulso ed il successivo, rendendo nulla l’influenza del T1 sul Nelle sequenze T2‐pesate, segnale RM. ‐
il segnale più alto sarà mostrato Il valore lungo del TE, invece, fa sì che si osservino segnali elevati, da dall’acqua e, in generale, dai fluidi tessuti con T2 lungo, per assenza di un defasamento significativo; stazionari bassi, da tessuti con T2 breve, per eccessivo defasamento. ‐
La scelta di un TE breve e di un TR lungo annulla l’influenza sia del T1 che del T2 redendo predominante la dipendenza dalla densità protonica, ossia dal numero di spin in risonanza per unità di volume. La multiparametricità consente di: 1. Manipolare il contrasto delle immagini conferendo, alla RM, un’elevata risoluzione di contrasto intrinseca. All’elevata risoluzione di contrasto intrinseca della RM contribuisce anche la possibilità di sopprimere selettivamente il segnale proveniente da determinate strutture come il tessuto adiposo. 2. Distinguere tra grasso/miocardio/sangue/trombi/neoplasie, garantendo un’ottimale caratterizzazione tissutale 8 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne 4. Risoluzione temporale divenuta, con le moderne apparecchiature, sufficientemente elevata per lo studio di un organo, come il cuore, in rapido e continuo movimento, offrendo la possibilità di valutare sia la cinetica cardiaca che la perfusione miocardica, dopo somministrazione e.v. di un mdc. 5. Possibilità di ottenere misure oggettive e riproducibili, non operatore‐dipendenti, come accade per l’ecocardiografia. Tra le misure oggettive ottenibili vi sono quelle relative ai volumi del cuore, la cui determinazione consente di valutare la frazione di eiezione del ventricolo sin direttamente e non attraverso formule matematiche, come nell’ecocardiografia. 6. Possibilità di valutare velocità e direzione del flusso ematico attraverso gli orifizi valvolari. Ciò permette di: Campionare insufficienze e stenosi Stabilire i patterns di riempimento e di svuotamento ventricolare 7. Capacità di studiare il macro ed il microcircolo coronarico Il macrocircolo coronarico può essere analizzato mediante un’angio‐RM delle coronarie epicardiche. L’angio‐RM coronarica, tuttavia, non può esser proposta come alternativa alla coronarografia tradizionale, per l’incapacità di quantificare in maniera accurata eventuali stenosi. Le ragioni di ciò sono: ‐ Minore risoluzione spaziale (1‐1.2 mm vs 0.3 mm) ‐ Presenza di artefatti da movimento dovuti alla bassa velocità di acquisizione degli interi volumi corporei in cui le coronarie decorrono. L’angio‐RM coronarica può, comunque, essere impiegata per diagnosticare anomalie di origine delle coronarie. Un esempio è rappresentato dall’origine anomala della coronaria dx tra aorta e tronco dell’arteria polmonare. In questo caso, la dilatazione dei grossi vasi durante la sistole può schiacciare la coronaria tra essi compresa, determinando un ipoafflusso a valle, con possibilità di angina pectoris e morte cardiaca improvvisa. La RM, inoltre, è l’unica metodica di immagine che consenta una valutazione DIRETTA del microcircolo coronarico, attraverso l’acquisizione dinamica di immagini, dopo iniezione endovenosa di un mdc paramagnetico (chelato del gadolinio a distribuzione bicompartimentale, vascolare/interstiziale). N.B. va detto, comunque, che informazioni relative allo stato del microcircolo coronarico sono ottenibili, in maniera INDIRETTA, anche mediante altre tecniche come l’Eco‐stress. Segno indiretto di malattia del microcircolo coronarico è infatti il riscontro, sotto stress, di aree ipo/acinetiche, assenti a riposo, in un pz con coronarie indenni da lesioni alla coronarografia tradizionale. Un requisito fondamentale consiste nel sincronizzare l’emissione degli impulsi di RF con l’onda R del tracciato elettrocardiografico (ECG‐gating), al fine di poter acquisire immagini solo nella fase tele‐
diastolica, quando i ventricoli sono fermi (gating prospettico). In particolare, lo studio RM del microcircolo coronarico prevede la valutazione non solo, della fase di wash in, ma anche quella di wash out del mdc. 9 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Nella I fase, di wash in, il mdc, attraverso le coronarie epicardiche ed il microcircolo coronarico, impregna il tessuto miocardico. Man mano che il muscolo cardiaco s’impregna del mdc, il suo colore vira dal grigio scuro al grigio chiaro: il picco del c.e. miocardico viene raggiunto circa 10 battiti cardiaci dopo l’opacizzazione del ventricolo sin. Ciò consente, innanzitutto, di effettuare una valutazione qualitativa della perfusione miocardica: le zone con difetti di perfusione sono, infatti, riconoscibili perché restano scure (e cioè ipointense rispetto al miocardio sano circostante). La perfusione miocardica viene poi esaminata anche in termini quantitativi, mediante la costruzione di curve intensità/tempo per ciascuno dei 17 settori in cui il miocardio ventricolare sinistro è stato convenzionalmente suddiviso: ‐
‐
‐
‐
6 settori basali 6 settori intermedi 4 settori apicali 1 apice propriamente detto Poiché ad ogni settore corrisponde un territorio di pertinenza di un’arteria coronarica, dal settore ipoperfuso si può stabilire la coronaria interessata. N.B. Lo studio RM della perfusione miocardica può essere effettuato sia a riposo che sotto stress farmacologico. L’esame prosegue quindi con la valutazione del tempo impiegato dal miocardio per eliminare il mdc (wash out). Tale valutazione si effettua a distanza di circa 10 min dall’iniezione endovenosa del mdc. Trascorso tale intervallo di tempo, ‐ il tessuto miocardico sano e le zone ischemiche, NON manifestano un contrast enhancement tardivo poiché, essendo vitali, hanno la capacità di eliminare rapidamente cataboliti e, con essi, il mdc; ‐ le aree cicatriziali postinfartuali, invece, MANIFESTANO un contrast enhancement tardivo, poiché, non essendo più vitali, mancano della capacità di eliminare cataboliti e, con essi, il mdc che, pertanto, ristagna al loro interno. Il riscontro di un contrast enhancement tardivo, quindi, deponendo per l’assenza di vitalità miocardica, risulta predittivo di mancato recupero funzionale dopo rivascolarizzazione. Esiste una corrispondenza molto accurata tra l’estensione dell’area di contrast enhancement tardivo e quella della cicatrice post‐infartuale. Ciò permette di stabilire se l’infarto sia stato o meno trasmurale. La distinzione tra infarto transmurale ed infarto non transmurale è importante ai fini della prognosi e della pianificazione terapeutica. Le forme non transmurali, infatti, sono a più alto rischio di complicanze aritmiche, poiché la porzione della parete miocardica rimasta vitale diviene frequentemente sede di focolai aritmogeni. Le forme transmurali, invece, vanno più spesso incontro a degenerazione dilatativa. N.B. Nello studio della perfusione del miocardio, la RM presenta sulla SPECT miocardica con traccianti di perfusione una serie di vantaggi: ‐ Maggiore risoluzione spaziale, che permette di individuare piccoli infarti subendocardici e di stabilire con accuratezza l’estensione transmurale dell’infarto ‐ Capacità di distinguere un miocardio ibernato – segmento miocardico vitale che si è adattato ad una cronica ipoperfusione riducendo la sua attività contrattile e, quindi, le sue esigenze metaboliche – da una cicatrice post‐infartuale. Il miocardio ibernato, infatti, non presenta un contrast enhancement tardivo poiché, essendo vitale, conserva la capacità di eliminare rapidamente cataboliti e, con essi, il mdc Principale svantaggio ‐ Costo maggiore 10 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Indicazioni codificate della RM in ambito cardiologico 1. Valutazione della vitalità miocardica in pz con disfunzione contrattile di origine ischemica 2. Distinzione tra trombosi endocavitaria e massa neoplastica 3. Diagnosi di displasia aritmogena del ventricolo dx, caratterizzata dalla sostituzione fibro‐adiposa del miocardio ventricolare 4. Caratterizzazione e follow‐up di cardiopatie congenite complesse 5. Diagnosi di anomala origine delle coronarie 11 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Metodiche angiografiche Quelle impiegate in ambito cardiologico, prevedono l’introduzione, mediante catetere venoso o arterioso, di un mdc iodato nelle camere cardiache, nei grossi vasi o nelle arterie coronarie al fine di consentirne la visualizzazione radiografica. Attraverso il catetere, inoltre, è possibile effettuare procedure interventistiche. Metodiche angiografiche effettuate in ambito cardiologico Angiocardiografia e cardioangiografia Nell’angiocardiografia, il mdc è iniettato in VCS, mediante accesso venoso dalla vena femorale, giugulare o brachiale. Nella cardioangiografia, il mdc è selettivamente iniettato in atrio dx, attraverso gli stessi accessi venosi Dopo introduzione del mdc, si acquisiscono radiogrammi seriati nel tempo, con tecnica tradizionale o digitale sottrattiva. In particolare, si susseguono: Destrocardiogramma (1‐2 sec dopo l’iniezione del mdc), nel quale sono visualizzati VCS, AD e VD Angiopneumogramma (3‐5 sec dopo l’iniezione del mdc), nel quale viene evidenziato il circolo polmonare arterioso e venoso Levocardiogramma (6‐7 sec dopo l’iniezione del mdc), nel quale sono visualizzati AS e VS Aortogramma (8 sec dopo l’iniezione del mdc), nel si evidenziano aorta ascendente, arco ed aorta discendente. Le cardiopatie congenite costituiscono l’indicazione più comune per questo tipo di indagine Aortografia toracica sopravalvolare Viene realizza mediante la tecnica di Seldinger che prevede il cateterismo selettivo di un’arteria periferica, in genere costituita dall’arteria femorale. La tecnica si articola nelle seguenti fasi: Puntura, mediante apposito ago, del vaso prescelto ed inserimento, sotto controllo radioscopico di una guida metallica, che va portata fino al distretto arterioso da esaminare. Rimozione dell’ago ed introduzione, per scorrimento sulla guida metallica, di un catetere radiopaco premodellato e che possiede memoria (conserva cioè la curvatura primitiva una volta liberata nel lume vascolare dalla guida metallica). In questo caso generalmente ci si avvale di un catetere pig‐tail, con punta a ricciolo e multipli foro laterali Posizionamento, sotto controllo radioscopico, dell’apice del catetere nella sede richiesta (in questo caso, circa 2 cm al di sopra delle semilunari aortiche) Somministrazione di 35‐70 ml di un mdc iodato idrosolubile con un flusso di 20 ml/sec mediante pompa di iniezione elettronica Assunzione di radiogrammi mirati a cadenza programmata Indicazioni principali 1. Insufficienza valvolare aortica 2. Alcune cardiopatie congenite (tra cui pervietà del dotto di Botallo e fistole aorto‐polmonari) 3. Alterazioni acquisite dell’aorta, come aneurismi e dissezioni 4. Patologie dei TSA Coronarografia selettiva L’accesso è retrogrado e generalmente avviene dall’arteria femorale. L’esame prevede l’incannulamento selettivo, sotto guida radioscopica, degli osti della coronaria sinistra e destra, situati subito al di sopra delle semilunari aortiche, mediante l’utilizzo di cateteri dedicati. Per ciascuna coronaria si procede ad iniezioni multiple di 4‐8 ml di mdc iodato, variando ogni volta il grado di obliquità sin‐dx e la cranio‐caudalità delle acquisizioni, in modo da ottenere almeno 3 proiezioni per la coronaria di sin e 2 per quella di dx. Ancora oggi la coronarografia selettiva costituisce l’indagine d’elezione per lo studio del macrocircolo coronarico. le ragioni di ciò sono: Elevata risoluzione spaziale, il cui limite è di 0,3 mm (contro gli 0,6 mm della TC ed il mm dell’angio‐RM coronarica) Possibilità di effettuare procedure terapeutiche (angioplastica percutanea transluminale e posizionamento di stent) La coronarografia selettiva, oltre che per la cardiopatia ischemica, è indicata per la valutazione preoperatoria di vizi valvolari e di alcune cardiopatie congenite. Ventricolografia sin In essa, il catetere, solitamente un pig‐tail, viene spinto attraverso le semilunari aortiche nel ventricolo sin. Si procede quindi all’iniezione di 30‐35 ml di un mdc iodato, con flusso di 10‐12 ml/sec. Consente di identificare shunts settali e di determinare parametri funzionali del ventricolo sin (come pressioni, volumi, cinetica, FE) Una ventricolografia sin viene spesso eseguita durante l’indagine coronarografica, soprattutto nei pz affetti da cardiopatia ischemica post‐infartuale ed in quelli con CC (come DIV e canale atrio‐ventricolare) 12 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Tecniche di medicina nucleare Miocardioscintigrafia con traccianti di perfusione (201Tallio‐cloruro, 99mTc‐sestamibi, 99mTc‐tetrofosmina) I traccianti di perfusione sono molecole che vengono captate dalle cellule miocardiche proporzionalmente al flusso ematico distrettuale. L’esame è basato sul confronto tra studio sotto stress, ergometrico o farmacologico, e studio a riposo. Lo studio sotto stress ha lo scopo di rendere palese la presenza di aree miocardiche con perfusione normale a riposo, ma insufficiente in condizioni di stress (test di riserva coronarica). La modalità di esecuzione dell’indagine varia in relazione al tracciante di perfusione impiegato: Se si utilizza 201Tallio‐cloruro, viene effettuata un’iniezione al picco dello stress, seguita da una precoce acquisizione scintigrafica planare o tomografica (SPECT), nei 10‐15 min successivi. Un’area miocardica ipoperfusa presenterà un minore assorbimento del tallio (“area fredda”) rispetto ad una con normale perfusione. Durante le ore seguenti, si verifica un “processo di ridistribuzione” che consiste nell’apporto al miocardio di tallio proveniente da compartimenti extra‐cardiaci (come il muscolo scheletrico). Per verificare l’esito del processo di ridistribuzione, equivalente ad una captazione miocardica in condizioni di riposo, si esegue una seconda acquisizione, tardiva, circa 4 h dopo la prima: ‐ Le aree di ischemia miocardica inducibile che, in condizioni di stress, apparivano ipoperfuse, divengono “normali” in termini di captazione del tracciante, segno di vitalità miocardica. ‐ Le aree necrotiche, invece, conservano, anche a riposo, il difetto di captazione mostrato sotto stress. Ciò depone per l’assenza di cellule e, quindi, di vitalità miocardica. Pertanto, con il 201Tallio‐cloruro, è sufficiente una singola iniezione del radiofarmaco, con due acquisizioni nello stesso giorno. La ridistribuzione non si verifica per i traccianti di perfusione miocardica marcati con 99mTC poiché essi, dopo penetrazione intracellulare, restano intrappolati a livello mitocondriale. È pertanto richiesta una doppia iniezione del tracciante, rispettivamente in condizioni di stress e di riposo. I traccianti di perfusione tecneziati vengono comunque preferiti al 201Tallio‐cloruro, perché permettono di: ‐ Ottenere immagini di migliore qualità, per la più alta energia di emissione del 99Tc che comporta una minore attenuazione da parte dei tessuti molli ‐ Erogare al pz una più bassa dose di radiazioni ionizzanti Avvalendosi dei traccianti di perfusione marcati con 99mTC e sincronizzando la SPECT al tracciato ECGgrafico (ECG‐gating), è inoltre possibile valutare, non solo la perfusione, ma anche la funzione contrattile, regionale e totale, del ventricolo sin, di cui sono calcolabili volumi e FE. Una gated‐SPECT miocardica con traccianti di perfusione è indicata per: 1. Porre diagnosi di malattia coronarica, in soggetti con probabilità pre‐test intermedia (compresa cioè tra il 30 ed 60%) caso, ad esempio, di: ‐
Soggetti asintomatici, nei quali un ECG da sforzo abbia dato un esito positivo o non diagnostico ‐
Soggetti con sintomatologia anginosa dubbia ‐
Soggetti asintomatici con multipli fattori di rischio coronarico In tali soggetti, una gated‐SPECT miocardica con traccianti di perfusione positiva per ischemia miocardica inducibile costituisce un’indicazione alla coronarografia. N.B. la gated‐SPECT miocardica con traccianti di perfusione si dimostra più sensibile di un ecostress, nel dimostrare un’ischemia miocardica inducibile poiché il deficit perfusivo, causato da una stenosi coronarica, precede quello cinetico, all’interno della cascata ischemica. Le alterazioni elettriche ed il dolore anginoso sono manifestazioni ancora più tardive. 2. Esprimere un giudizio prognostico in pz con cardiopatia ischemica già nota, sulla base di perfusione e cinetica miocardica 3. Accertare il significato funzionale di una stenosi coronarica borderline 4. Verificare la vitalità miocardica, prima di procedere ad un intervento di rivascolarizzazione 5. Valutare l’effetto di una rivascolarizzazione, percutanea o chirurgica, e della terapia farmacologica 13 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Angiocardioscintigrafia con traccianti vascolari (globuli rossi autologhi marcati con 99mTc) Permette l’analisi della cinetica ventricolare, globale e distrettuale, attraverso la valutazione quantitativa delle variazioni di volume e forma a cui le delle cavità cardiache vanno incontro in condizioni di riposo e di stress. Ciò consente un calcolo accurato e riproducibile dei più importanti parametri di funzione sistolica e diastolica dei ventricoli. PET È stata a lungo considerata la tecnica d’elezione per lo studio della vitalità miocardica poiché consente un’accurata distinzione tra le tre condizioni responsabili di disfunzione contrattile del miocardio su base ischemica (miocardio infartuato, ibernato e stordito). L’esame prevede la valutazione combinata della captazione, da parte del tessuto miocardico, di ammoniaca marcata con 13N, che fornisce informazioni relative alla perfusione e di 18F‐FDG, che fornisce invece informazioni relative all’attività metabolica cellulare. Il miocardio stordito mostra una normale captazione sia dell’ammoniaca marcata che del 18F‐FDG. Il miocardio ibernato mostra una ridotta captazione dell’ammoniaca marcata ma una captazione normale o aumentata del 18F‐FDG (disaccoppiamento flusso/metabolismo) In tali condizioni, il miocardio con disfunzione contrattile va ritenuto vitale. Le procedure di rivascolarizzazione sono pertanto giustificate. Il miocardio infartuato mostra, invece, una ridotta captazione di entrambi i radiofarmaci (accoppiamento flusso/metabolismo). Ciò indica l’assenza di vitalità miocardica con le procedure di rivascolarizzazione che pertanto non sono giustificate. Se l’acquisizione delle immagini PET viene sincronizzata al tracciato ECGgrafico (gated‐PET) l’accuratezza dell’indagine aumenta ulteriormente per l’integrazione dei dati perfusionali e metabolici con quelli della cinetica miocardica e degli spessori parietali. La PET presenta tuttavia una serie di svantaggi rispetto alla RM nello studio della vitalità miocardica: ‐ Impiego di radiazioni ionizzanti ‐ Risoluzione spaziale inferiore (6‐7 mm vs 1‐1.2 mm), che la rende meno sensibile nel riconoscere infarti subendocardici di limitata estensione Scintigrafia miocardica con traccianti recettoriali, in particolare con MIBG marcata mediante 123I Permette di valutare l’innervazione simpatica del cuore. La MIBG, infatti, essendo un analogo della noradrenalina, viene captata dalle terminazioni nervose adrenergiche. La valutazione medico‐nucleare dell’innervazione simpatica del cuore è stata impiegata per la stratificazione prognostica di pz con scompenso cardiaco. Una ridotta captazione della MIBG marcata, infatti, identifica quei pz con scompenso cardiaco a più alto rischio di morte per eventi aritmici e che, quindi, beneficerebbero dell’impianto di un defibrillatore. Ciò dipende dal fatto che il miocardio denervato è maggiormente sensibile alle catecolamine circolanti. 14 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne SPECIFICHE CONDIZIONI Cardiopatia ischemica Comprende uno spettro di condizioni morbose dipendenti dal fatto che il miocardio riceve una quota di ossigeno insufficiente a soddisfarne il fabbisogno. La causa più frequente di cardiopatia ischemica è l’aterosclerosi coronarica che ha, come lesione elementare, la placca aterosclerotica. Le conseguenze clinica della malattia aterosclerotica coronarica sono condizionate dall’evoluzione strutturale della placca. ‐ Qualora prevalgano gli espetti proliferativi, responsabili di un progressivo ingrandimento della lesione all’interno del lume coronarico (placca stabile), la sofferenza ischemica del miocardio e la sintomatologia dipendono dall’entità della stenosi. Le stenosi delle coronarie epicardiche divengono emodinamicamente significative se = o > 50% del lume. In tale circostanza si determina, infatti, una riduzione della pressione di perfusione a valle della stenosi che viene tuttavia compensata dalla riduzione delle resistenze delle arteriole intramiocardiche. Ciò consente il mantenimento, a riposo, di un flusso coronarico adeguato, nonostante la presenza di una stenosi significativa. La vasodilatazione delle arteriole intramiocardiche limita comunque la capacità di un’ulteriore vasodilatazione con riduzione della riserva coronarica. Di conseguenza, quando si verifica un aumento della domanda di ossigeno (classicamente in seguito a uno sforzo), il circolo coronarico può non essere capace di aumentare il flusso in modo adeguato per soddisfare la maggiore richiesta metabolica del miocardio irrorato dal vaso stenotico. Come risultato si avrà ischemia miocardica da sforzo. ‐ Qualora, invece, prevalga la componente infiammatoria (placca instabile), il cappuccio fibroso della placca tende a rompersi, con attivazione del processo trombotico e conseguente ostruzione della coronaria epicardica interessata. Da ciò deriva una sindrome coronarica acuta Cause meno comuni di cardiopatia ischemica sono: ‐ Spasmo di un grosso vaso coronarico ‐ Alterazioni del microcircolo coronarico ‐ Anomalie anatomiche di origine e decorso delle coronarie ‐
‐
‐
‐
‐
Embolia coronarica Coronarite ostiale da aortite luetica Arterite coronarica nell’ambito di una vasculite Notevole aumento della domanda di ossigeno del miocardio, come nella marcata ipertrofia ventricolare Riduzione della capacità di trasporto dell’ossigeno da parte del sangue, caso di gravi anemie, carbossiemoglobinemia, ecc… Relativamente alla cardiopatia ischemica, le metodiche d’immagine non invasive hanno come indicazioni: 1. Diagnosi di malattia coronarica, in soggetti con probabilità pre‐test intermedia (compresa cioè tra il 30% ed il 60%) caso di: Soggetti asintomatici con multipli fattori di rischio coronarico Soggetti asintomatici nei quali un ECG da sforzo abbia dato un esito positivo o non diagnostico Soggetti con sintomatologia anginosa dubbia 15 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Per far ciò ci si può avvalere di: ‐ Metodiche di stress imaging, come Gated‐SPECT miocardica con traccianti di perfusione Ecostress ‐ Coronaro‐TC N.B. queste indagini non sono indicate ‐ nei soggetti con probabilità pre‐test di malattia coronarica alta poiché, in essi, un risultato positivo del test aumenterebbe solo modestamente la già cospicua probabilità di malattia coronarica, mentre un risultato negativo sarebbe gravato da un elevato rischio di essere un falso negativo. ‐ nei soggetti con probabilità pre‐test di malattia coronarica bassa, poiché in essi un risultato negativo ridurrebbe solo di poco la già scarsa probabilità di malattia coronarica, mentre un risultato positivo sarebbe gravato da un elevato rischio di essere un falso positivo. Relativamente alle metodiche di “stress imaging”, va detto che la Gated‐SPECT miocardica con traccianti di perfusione è più sensibile dell’ecostress nel riconoscere aree miocardiche non sufficientemente irrorate in condizioni di stress (ischemia miocardica inducibile). Ciò dipende dal fatto che il deficit perfusivo costituisce la più precoce manifestazione di un’ischemia miocardica inducibile precedendo, nella cascata ischemica, quello cinetico ‐ documentabile mediante Ecostress ‐ per uno shift verso il metabolismo anaerobico. Le alterazioni elettriche, apprezzabili all’ECG da sforzo, ed il dolore anginoso sono manifestazioni ancora più tardive e non sempre presenti. Il riscontro, alle metodiche di “stress imaging”, di un’ischemia miocardica inducibile pone l’indicazione ad una coronarografia. Nei soggetti con probabilità pre‐test intermedia di malattia coronarica, come alternativa alle metodiche di “stress imaging”, è stato proposto l’utilizzo di una coronaro‐TC Caratteristica della coronaro‐TC è infatti l’accuratezza elevata nell’escludere la presenza di coronaropatia, in tali soggetti, con un VPN compreso tra il 90 ed il 100%. Rispetto ad una gated‐SPECT miocardica con traccianti di perfusione, tuttavia, non fornisce informazioni utili per la stratificazione prognostica, come quelle riguardanti la perfusione e la cinetica miocardica. Le metodiche di stress “imaging” e la coronaro‐TC sono anche indicate in pz con sintomatologia anginosa tipica ed ECG da sforzo, non interpretabile o non eseguibile. 2. Stratificazione prognostica di pz con cardiopatia ischemica già nota Ciò è reso possibile da: ‐ Gated‐SPECT miocardica con traccianti di perfusione che consente di valutare i principali parametri condizionanti la prognosi di un pz con cardiopatia ischemica, quali perfusione e funzione ventricolare N.B. tali parametri sarebbero valutabili anche mediante RM 16 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne 3. Studio della vitalità miocardica in pz con disfunzione contrattile di origine ischemica, per predire l’esito di un intervento di rivascolarizzazione coronarica: non ha senso, infatti, rivascolarizzare un miocardio non più vitale. Cause di disfunzione contrattile di origine ischemica sono: ‐ Miocardio infartuato ‐ Miocardio stordito ‐ Miocardio ibernato Per miocardio infartuato s’intende un tessuto miocardico non più vitale e, quindi, con disfunzione contrattile irreversibile. Per miocardio ibernato e stordito, s’intendono due distinte condizioni di miocardio vitale caratterizzate da una disfunzione contrattile reversibile. ‐ Nello stordimento, la disfunzione contrattile reversibile è dovuta all’accumulo intracellulare di calcio e radicali liberi che si verifica per la rapida riperfusione di un segmento miocardico interessato da un’ischemia acuta di breve durata. ‐ Nell’ibernazione, la disfunzione contrattile reversibile viene indotta da uno stato di ischemia cronica. È come se le cellule in sofferenza ischemica innescassero un meccanismo di risparmio energetico per mantenere le loro funzioni vitali in attesa di una ripresa del flusso. La vitalità miocardica può essere valutata mediante: TECNICHE MEDICO‐NUCLEARI Gated‐SPECT miocardica con traccianti di perfusione (99mTc‐sestamibi, 99mTc‐tetrofosmina) che si effettua sincronizzando l’acquisizione delle immagini al tracciato ECGgrafico. Ciò consente di ottenere informazioni relative non solo alla perfusione ma anche contrattilità regionale e globale del ventricolo sin, di cui è possibile calcolare volumi e FE. L’esame è basato sul confronto tra studio sotto stress, ergometrico o farmacologico, e studio a riposo: ‐ Le aree ischemiche che, sotto stress, appaiono ipoperfuse, divengono “normali”, in termini di captazione del tracciante, a riposo, segno di vitalità miocardica. ‐ Le aree necrotiche, invece, conservano anche a riposo il difetto di captazione mostrato sotto stress. Ciò depone per l’assenza di cellule e, quindi, di vitalità miocardica. Limiti ‐ Bassa risoluzione spaziale che non le consente di riconoscere piccoli infarti subendocardici e di stabilire con accuratezza l’estensione transmurale dell’infarto ‐ Incapacità di differenziare aree ipoperfuse a riposo, ma ancora vitali (miocardio ibernato) e che quindi possono giovarsi di un intervento di rivascolarizzazione, da aree necrotiche, non recuperabili, perché non più vitali PET È stata a lungo considerata la tecnica d’elezione per lo studio della vitalità miocardica poiché consente un’accurata distinzione tra le tre condizioni responsabili di disfunzione contrattile del miocardio su base ischemica (miocardio infartuato, ibernato e stordito). L’esame prevede la valutazione combinata della captazione, da parte del tessuto miocardico, di ammoniaca marcata con 13N, che fornisce informazioni relative alla perfusione del miocardio e di 18F‐
FDG, che fornisce informazioni relative all’attività metabolica cellulare. 17 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Il miocardio stordito mostra una captazione nella norma sia dell’ammoniaca marcata che del 18F‐
FDG. ‐ Il miocardio ibernato presenta una ridotta captazione dell’ammoniaca marcata ma una captazione normale o aumentata del 18F‐FDG (disaccoppiamento flusso/metabolismo) In tali condizioni, il miocardio con disfunzione contrattile va ritenuto vitale. Le procedure di rivascolarizzazione sono pertanto giustificate. ‐ Il miocardio infartuato mostra, invece, una ridotta captazione di entrambi i radiofarmaci (accoppiamento flusso/metabolismo). Ciò indica l’assenza di vitalità miocardica, rendendo non giustificate le procedure di rivascolarizzazione. Se l’acquisizione delle immagini PET viene sincronizzata al tracciato ECGgrafico (gated‐PET) l’accuratezza dell’indagine aumenta ulteriormente per l’integrazione dei dati perfusionali e metabolici con quelli della cinetica miocardica e degli spessori parietali. Il principale limite della PET nello studio della vitalità miocardica è costituito dalla bassa risoluzione spaziale (6‐7 mm), che non le consente di riconoscere piccoli infarti subendocardici e di stabilire con accuratezza l’estensione transmurale dell’infarto. ‐
RM Viene attualmente ritenuta l’indagine d’elezione per lo studio della vitalità miocardica. La vitalità miocardica viene studiata, mediante RM, valutando il tempo impiegato dal miocardio per eliminare (wash out) un mdc paramagnetico a distribuzione bicompartimentale, vascolare/interstiziale (Gd‐DTPA). Circa 10 min dopo l’iniezione endovenosa del mdc, infatti, ‐ il tessuto miocardico sano e le zone ischemiche, NON PRESENTANO un contrast enhancement tardivo poiché, essendo vitali, hanno la capacità di eliminare rapidamente cataboliti e, con essi, il mdc; ‐ le aree cicatriziali postinfartuali, invece, PRESENTANO un contrast enhancement tardivo, poiché, non essendo più vitali, mancano della capacità di eliminare cataboliti e, con essi, il mdc che, pertanto, ristagna al loro interno. Il riscontro di un contrast enhancement tardivo, quindi, deponendo per l’assenza di vitalità miocardica, risulta predittivo di mancato recupero funzionale dopo rivascolarizzazione. Esiste una corrispondenza molto accurata tra l’estensione dell’area di contrast enhancement tardivo e quella della cicatrice post‐infartuale. Ciò permette di stabilire se l’infarto sia stato trasmurale (esteso, cioè, a più del 75% dello spessore ventricolare) o non trasmurale (esteso, cioè, a meno del 75% dello spessore ventricolare). La distinzione tra infarto transmurale ed infarto non transmurale è importante ai fini della prognosi e della pianificazione terapeutica. Le forme non transmurali, infatti, sono a più alto rischio di complicanze aritmiche, poiché la porzione della parete miocardica rimasta vitale diviene frequentemente sede di focolai aritmogeni. Le forme transmurali, invece, vanno più spesso incontro a degenerazione dilatativa. Vantaggi della RM sulla gated‐SPECT miocardica con traccianti di perfusione ‐ Maggiore risoluzione spaziale, che permette di individuare piccoli infarti subendocardici e di stabilire con accuratezza l’estensione transmurale dell’infarto ‐ Capacità di distinguere un miocardio ibernato – segmento miocardico vitale che si è adattato ad una cronica ipoperfusione riducendo la sua attività contrattile e, quindi, le sue esigenze metaboliche – da una cicatrice post‐infartuale. Il miocardio ibernato, infatti, non presenta un contrast enhancement tardivo poiché, essendo vitale, conserva la capacità di eliminare rapidamente cataboliti e, con essi, il mdc 18 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Ecostress mediante infusione di dobutamina a basse e ad alte dosi Il razionale dell’esame consiste nell’assunzione che i segmenti acinetici ma vitali, pur non rispondendo a basse dosi di dobutamina, possono rispondere, in termini di motilità parietale, ad alte dosi. I segmenti miocardici infartuati, invece, non rispondono alla dubutamina ne a basse ne ad alte dosi. L’esame tuttavia ‐ Ha una scarsa risoluzione spaziale ‐ È spesso limitato dall’assenza di una finestra acustica adatta ‐ È fortemente operatore‐dipendente e, quindi, poco riproducibile 4. Valutazione di pz con probabilità bassa o intermedia che il dolore toracico acuto da essi denunciato sia dovuto ad una SCA (per enzimi negativi ed elettrocardiogramma dubbio) La valutazione viene effettuata mediante un’angio‐TC coronarica, capace di escludere con un VPN del 100% nell’escludere la presenza di stenosi coronariche in tali pz. L’angio‐TC coronarica, in pz con dolore toracico acuto, si è dimostrata capace di escludere la presenza, non solo, di stenosi delle coronarie ma anche di embolia polmonare e di dissezione aortica (cdt “triple rule out”). Pericarditi Si distinguono: ‐ Forme acute essudative ‐ Forme croniche costrittive Nella pericardite acuta essudativa, l’esame radiografico diretto del torace, in ortostatismo, può evidenziare, un aspetto “a fiasco” dell’ombra cardiaca, per accentuata convessità dei 2 archi inferiori, con angoli cardiofrenici acuti. In decubito supino, la dislocazione gravitazionale del versamento nelle parti più declivi, induce uno slargamento del peduncolo vascolare. Mancano segni di congestione del piccolo circolo. L’indagine di elezione è comunque rappresentata da un’ecocardiografia perché consente di: Individuare anche piccole quantità di liquido pericardico Riconoscere precocemente un tamponamento cardiaco, denunciato da: Collasso diastolico del ventricolo dx Nella pericardite cronica costrittiva, l’esame radiografico diretto del torace rivela: Calcificazioni pericardiche, apprezzabili in circa il 50% dei casi Segni di stasi del piccolo circolo e del grande circolo L’ecocardiografia ha un ruolo limitato poiché consente di apprezzare solo segni indiretti TC e RM sono fondamentali per individuare l’anomalo ispessimento del pericardio, la cui presenza consente la DD con una cardiomiopatia restrittiva. La RM, sebbene non permetta il riconoscimento di calcificazioni, risulta più specifica poiché capace di dimostrare la natura fibrotica dell’ispessimento pericardico. 19 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Neoplasie I tumori primitivi del cuore sono molto rari e di natura prevalentemente benigna. Più frequenti sono le metastasi, solitamente a partenza da tumori polmonari e della mammella. Anche i linfomi ed i melanomi possono metastatizzare al cuore in maniera significativa. La disseminazione metastatica al miocardio interessa quasi sempre anche il pericardio, producendo un versamento pericardico. Tra i tumori primitivi del cuore, il più comune, è il mixoma. ‐ Nel 75% dei casi, ha origine dal setto interatriale, in prossimità del forame ovale, sviluppandosi all’interno dell’atrio sin. ‐ Nel 10‐20% dei casi, interessa l’atrio dx ‐ Nel 5‐15% dei casi, le cavità ventricolari Il tumore è per lo più peduncolato e, quando ha sede atriale, tende a prolassare, durante la diastole, nel ventricolo sottostante, attraverso l’orifizio atrio‐ventricolare, la cui ostruzione può indurre sincope e morte improvvisa. L’ecocardiografia ha, nei confronti del mixoma atriale, una sensibilità prossima al 100% e fornisce adeguate informazioni anche sulla mobilità della lesione. Come indagine di II livello, ci si avvale, principalmente, di una RM che permette di valutare in maniera accurata l’estensione locale della lesione e di ottenere indicazioni circa la sua natura. 20 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne VASI SANGUIGNI Aneurismi Bisogna, innanzitutto, distinguere aneurismi veri da aneurismi falsi o pseudoaneurismi. Gli aneurismi veri sono dilatazioni permanenti, segmentarie e progressive del lume di un’arteria – il cui diametro supera di almeno il 50% la norma – correlate ad un sovvertimento strutturale delle tre tonache parietali – in particolare della media – che vengono sostituite da fibre collagene ma che mantengono la propria continuità. Gli aneurismi falsi o pseudoaneurismi, invece, sono la conseguenza di una soluzione di continuo della parete arteriosa, con stravaso ematico perivasale che viene delimitato da una reazione connettivale . Ne deriva, pertanto, un ematoma capsulato in diretta comunicazione con il lume vasale. Gli aneurismi veri, a loro volta, sulla base dell’aspetto morfologico, vengono classificati come: ‐ Fusiformi, in cui il processo dilatativo interessa tutta la circonferenza del vaso. ‐ Sacciformi, in cui il processo dilatativo interessa solo una parte limitata della sua circonferenza, producendo una sacca che comunica con il lume vasale mediante un orifizio più o meno ristretto, detto “colletto”. ‐ Crisoidei, in cui un lungo tratto del vaso va incontro ad una dilatazione serpiginosa. Tale aspetto è pressoché esclusivo degli aneurismi veri che interessano l’arteria splenica. Sotto il profilo eziologico, si riconoscono aneurismi congeniti ed aneurismi acquisiti. Gli aneurismi congeniti sono aneurismi veri, raramente presenti già al momento della nascita, ma che si formano più tardivamente per un difetto strutturale congenito della parete arteriosa, dipendente da sindromi ereditarie, come Sindrome di Marfan, di Ehlers‐Danlos e di Turner. Gli aneurismi acquisiti possono essere veri o falsi e tra essi rientrano: ‐ Aneurismi aterosclerotici, che rappresentano il 90% degli aneurismi acquisiti, si manifestano dopo i 50 anni, prediligono il sesso maschile ‐ Aneurismi traumatici Sono, generalmente, pseudoaneurismi causati da un qualsiasi trauma capace di indebolire la parete arteriosa fino ad indurne fissurazione. ‐ Aneurismi infiammatori, che complicano arteriti specifiche come la m. di Takayasu e l’arterite temporale. ‐ Aneurismi infettivi, che si formano per la migrazione di emboli settici, batterici o fungini. Da un punto di vista clinico, gli aneurismi sono generalmente asintomatici. Manifestazioni cliniche, comunque, possono esser dovute a: ‐ Compressione esercitata sulle strutture circostanti ‐ Complicanze, quali: Rottura, con emorragia Trombosi, con possibile occlusione del vaso e distacco di emboli dalla lesione trombotica L’aorta è la sede preferenziale della malattia aneurismatica. Nell’ambito dell’aorta, il segmento più colpito è quello addominale. 21 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Aneurisma dell’aorta addominale Rappresentano il 70‐80% di tutti gli aneurismi aortici. Hanno un picco di incidenza tra la 6a e la 7a decade di vita, mostrando predilizione per il sesso maschile. Più del 90% di essi ha sede sotto‐renale, coinvolgendo, in circa il 20% dei casi, le arterie iliache comuni ed interne. Rara, ma possibile, è l’estensione sovra‐renale anche fino all’aorta toracica. Per quanta riguarda l’eziologia, la maggior parte degli AAA sono di origine aterosclerotica. Molto meno frequenti si dimostrano quelli di origine infiammatoria, infettiva e post‐traumatica. Sono generalmente asintomatici e di riscontro occasionale durante indagini strumentali dell’addome – in primis ecografia con color‐Doppler – effettuate per altri motivi. Possono comunque manifestarsi anche sotto forma di una massa addominale pulsante. In caso di rottura, inoltre, si hanno, per emoperitoneo, dolore addominale acuto con reazione peritoneale, da peritonite chimica ed ipotensione arteriosa. Per gli AAA è previsto uno screening, condotto in soggetti asintomatici di età compresa tra 65 e 75 anni, mediante eco‐color‐Doppler che costituisce anche l’indagine strumentale di I livello, nei casi in cui la presenza della malattia venga suggerita dal riscontro, all’E.O., di una massa pulsante dell’addome. L’eco‐color‐Doppler consente di rappresentare “in tempo reale” sul monitor, sovrapposte all’immagine ecotomografica, la velocità e la direzione del flusso ematico, codificate secondo una scala di colori. Tale scala cromatica, per convenzione, rappresenta con il rosso, il flusso in avvicinamento e, con il blu, quello in allontanamento, rispetto al trasduttore ecografico. Le variazioni di luminosità del colore esprimono la velocità del flusso. Eventuali turbolenze vengono raffigurate con colori addizionali rispetto ai due principali. L’ECD permette inoltre di quantificare, posizionando un volume campione all’interno del vaso da esaminare, la velocità del flusso ematico, attraverso l’analisi dello spettro di frequenze del segnale Doppler (analisi spettrale). In un sistema di assi cartesiani, viene cioè riportato un tracciato spettrale che documenta la variazione nel tempo della frequenza dell’onda emessa rispetto a quella dell’onda ricevuta (Doppler shift). Dal Doppler shift si risale, quindi, alla velocità del flusso ematico, conoscendo la frequenza dell’onda incidente e l’angolo che il fascio incidente forma con l’asse del vaso. La valutazione del tracciato spettrale consente anche di stabilire presenza, direzione e tipo di flusso (arterioso, venoso, laminare, turbolento...) L’indagine inizia con scansioni ecotomografiche (B‐mode) longitudinali e trasversali rispetto all’asse maggiore del vaso che forniscono informazioni morfologiche, quali: Sede, forma e dimensioni della sacca aneurismatica Eventuale presenza di un trombo parietale Il passo successivo consiste nell’applicazione del color‐Doppler che permette di apprezzare il flusso ematico tipico dell’aneurisma, il cui lume residuo, in sezione trasversale, mostra un aspetto a “bandiera coreana”. Ciò dipende dalla presenza nella sacca di un flusso vorticoso in contemporaneo avvicinamento ed allontanamento rispetto alla sonda. L’ECD è, tuttavia, poco efficace nello stabilire: Limiti superiore e inferiore dell’aneurisma Rapporti dell’aneurisma con le arterie renali ed iliache (per il meteorismo delle anse intestinali interposte) Rotture in fase iniziale 22 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne L’ECD, quindi, pur essendo utile per la diagnosi ed il controllo evolutiva – con cadenza semestrale – degli AAA, si dimostra inadeguato per: ‐ la selezionare dei pz candidati all’intervento, chirurgico o endovascolare ‐ la pianificazione della procedura ‐ la dimostrazione, in condizioni di urgenza, di un’eventuale rottura La selezionare dei pz candidati all’intervento, chirurgico o endovascolare, e la pianificazione della procedura richiedono infatti il ricorso ad indagini strumentali di II livello, quali: ‐ Angio‐TC spirale mono o multistrato ‐ Angio‐RM Tecnica L’angio‐TC spirale mono o multistrato si realizza sincronizzando l’inizio della scansione con l’arrivo nell’albero vasale in studio di un mdc iodato idrosolubile, iniettato ad alta concentrazione ed a flusso elevato (4‐5 ml/sec) in una vena periferica, da una pompa di infusione elettronica. La tecnica di sincronizzazione attualmente più utilizzata è quella del cdt “bolus tracking” che prevede il posizionamento di una regione di interesse (ROI) in corrispondenza del vaso da esaminare ed il monitoraggio del transito del mdc mediante scansioni dinamiche a bassa dose radiante. La scansione diagnostica parte quando, nella ROI, viene raggiunto un valore di densità soglia prestabilito, espresso in unità Hounsfield. In particolare, per un enhancement vascolare ottimale, sono richiesti valori di densità > 350 UH. Ciò serve, non solo, per favorire il riconoscimento delle strutture vasali ma, anche, per differenziare il lume pervio da eventuali trombi murali di cui è possibile stabilirne l’estensione. Le moderne apparecchiature a scansione elicoidale consentono di acquisire in tempi brevi tutti i dati di grossi volumi che vengono successivamente impiegati per effettuare ricostruzioni MPR, con algoritmo di proiezione della massima intensità (MIP), tridimensionali, con algoritmo VR. Le ricostruzioni MPR offrono il vantaggio di poter realizzare accurate misurazioni anche in corrispondenza di segmenti vascolari il cui decorso non è perpendicolare al piano di scansione assiale. Le ricostruzione con algoritmo di proiezione della massima intensità (MIP), rappresentando solo i voxel a più alto valore di attenuazione, mettono ulteriormente in risalto le strutture vascolari opacizzate dal mdc Le ricostruzioni tridimensionali, con algoritmo VR sono utili per il bilancio di estensione ed una documentazione di sintesi. N.B. È indicato far precedere una scansione TC diretta, senza mdc, per individuare calcificazioni e per riconoscere il cdt “crescent sign”, segno di imminente rottura: iperdensità semilunare della parete arteriosa, che esprime l’iniziale penetrazione in essa di sangue RM Nelle classiche sequenze RM, il sangue in movimento non dà segnale, con il lume vasale che appare nero. Lo studio RM dei vasi richiede, pertanto, l’esecuzione un’angio‐RM Si distinguono: ‐ Angio‐RM convenzionale, senza mdc ‐ Angio‐RM con mdc L’angio‐RM convenzionale, senza mdc fornisce un’immagine non del vaso bensì del flusso nel suo contesto. Le principali tecniche che consentono di dimostrare il flusso ematico sono: Tecnica di afflusso o del tempo di volo Tecnica a contrasto di fase 23 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne
Tecnica di afflusso Utilizza sequenze caratterizzate da impulsi di RF molto rapidi e ripetuti che determinano la saturazione dei tessuti stazionari. Ciò significa che, tra 2 impulsi successi, i tessuti stazionari non hanno il tempo di recuperare la magnetizzazione longitudinale. Il loro segnale, pertanto, subisce un progressivo decremento fino alla completa scomparsa. I protoni del sangue in movimento, invece, raggiungono la regione di interesse nell’intervallo fra due impulsi, con quelli saturati dal precedente impulso che si sono già allontanati. I protoni del sangue in movimento, quindi, presentano una magnetizzazione longitudinale completa ed un’intensità di segnale superiore a quella dei tessuti stazionari. Tecnica a contrasto di fase Sottopone i protoni del sangue in movimento ad un campo magnetico lievemente differente lungo il decorso del vaso. Ciò è reso possibile dall’applicazione di un gradiente di campo magnetico durante l’acquisizione. Angio‐RM con mdc Supera i limiti dell’angio‐RM diretta quali: Ristretto campo di vista Impossibilità di cancellare totalmente il segnale dei tessuti stazionari Assenza di informazioni relative alla parete vasale Si basa sull’accorciamento del tempo di rilassamento T1 del sangue da parte di un mdc paramagnetico (Gd‐
DTPA) in misura proporzionale alla sua concentrazione. L’intensità di segnale del sangue pertanto aumenta nelle sequenze T1‐pesate. _______________________________________________________________________________________ L’angio‐TC è capace di documentare: Sede, morfologia e dimensioni dell’aneurisma Calcificazioni, meglio apprezzabili alla scansione diretta, pre‐contrastografica Grado di pervietà del lume Trombi murali Estensione longitudinale dell’aneurisma e suoi rapporti con le arterie renali ed iliache, la cui valutazione richiede ricostruzioni MPR. N.B. particolarmente rilevante per la selezione dei pz da poter sottoporre ad intervento endovascolare mediante protesi è il calcolo della distanza esistente tra origine delle arterie renali ed estremità craniale dell’aneurisma, cdt colletto prossimale o sotto‐renale. Quando, infatti, tale distanza è < 15 mm, l’intervento endovascolare risulta controindicato. L’angio‐TC, inoltre, costituisce la metodica di riferimento nelle condizioni di urgenza quando permette di riconoscere, in tempi brevi: Segni di imminente rottura, apprezzabili alla scansione diretta, pre‐contrastografica, quali “Crescent sign”: iperdensità semilunare della parete arteriosa, che esprime l’iniziale penetrazione in essa di sangue Discontinuità delle calcificazioni parietali dell’aneurisma Segni di rottura Ematoma perivasale Stravaso extraluminale di mdc 24 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne L’angio‐RM ha performance diagnostiche sovrapponibili, mostrando come vantaggi: ‐ Assenza di radiazioni ionizzanti ‐ Multiplanarità ‐ Disponibilità di un mdc meno nefrotossico Rispetto alla angio‐TC, tuttavia, ‐ non consente di visualizzare calcificazioni parietali ‐ ha tempi di espletamento più lunghi, che ne rendono difficoltoso l’utilizzo in urgenza, condizione nella quale il suo impiego viene ulteriormente limitato dalla presenza di presidi di monitoraggio e di rianimazione Attualmente, l’angio‐RM è utilizzata come alternativa all’angio‐TC solo in soggetti giovani, data l’assenza di radiazioni ionizzanti ed in quelli che non possono ricevere mdc iodati, per allergia ed insufficienza renale. Un’aortografia è poco accurata nello stabilire le dimensioni di un aneurisma poiché visualizza solo il lume pervio. Le reali dimensioni della sacca aneurismatica verrebbero pertanto sottostimate in presenza di un trombo. L’indagine sarebbe indicata solo in fase pre‐operatoria al fine di precisare i rapporti dell’aneurisma con le arterie viscerali, renali ed iliache. Anche per la valutazione pre‐operatoria, comunque, l’aortografia viene sempre più sostituita da angio‐TC ed angio‐RM La decisione per l’intervento correttivo di un AAA deve essere presa individualmente, caso per caso. È stato dimostrato che il rischio di rottura per piccoli aneurismi (< 5 cm) è piuttosto basso ed un accurato monitoraggio fino a 5,5 cm viene considerato sicuro, purché in assenza di sintomatologia o di rapida espansione (> 1 cm/anno). Qualora si propenda per trattamento correttivo, la scelta tra scelta tra intervento chirurgico tradizionale ed intervento endovascolare mediante protesi è subordinata alla valutazione di diversi parametri. Il principale è rappresentato dalla distanza esistente tra origine delle arterie renali ed estremità craniale dell’aneurisma, cdt colletto prossimale o sotto‐renale. Quando, infatti, tale distanza è < 15 mm, l’intervento endovascolare risulta controindicato. Nei pz trattati per via endovascolare con protesi è richiesto un follow up per identificare eventuali complicanze, in particolare, endoleaks: rifornimento della sacca aneurismatica da parte di sangue pulsante. Per far ciò, ci si può avvalere di: ‐ US con mdc vascolare ‐ Angio‐TC ‐ Angio‐RM L’angio‐RM sarebbe la metodica più accurata per riconoscere endoleaks ma si raccomanda di non eseguirla nelle prime 6 settimane successive al posizionamento della protesi che, pur essendo costituita da materiale amagnetico, potrebbe spostarsi prima della definitiva stabilizzazione. 25 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Aneurismi dell’aorta toracica Sono meno frequenti di quelli dell’aorta addominale, costituendo il 20‐30% di tutti gli aneurismi aortici. Interessano: ‐ Aorta ascendente, nel 50% dei casi ‐ Arco aortico, nel 10% dei casi ‐ Aorta discendente, nel restante 40% dei casi Gli aneurismi dell’aorta ascendente e dell’arco aortico sono, in prevalenza, ad eziologia malformativa; più di rado, ad eziologia infettiva o secondari a patologie valvolari aortiche. Gli aneurismi dell’aorta discendente, invece, sono di solito ad eziologia aterosclerotica. Relativamente frequenti, inoltre, si dimostrano pseudo‐aneurismi istimici, causati da incidenti stradali responsabili di gravi traumi contusivi del torace. Gli AAT sono generalmente asintomatici e di riscontro occasionale nel corso di indagini strumentali, come un esame radiografico standard del torace, effettuate per altri motivi. L’esame radiografico standard del torace può evidenziare l’aneurisma come una massa più o meno debordante dall’ombra mediastinica. La massa appare non dissociabile dall’aorta in nessuna proiezione ed è spesso ben delimitata rispetto al parenchima polmonare circostante, per la presenza di un orletto calcifico. Possono associarsi: Dislocazione della trachea Erosione dello sterno, nel caso di aneurismi dell’aorta ascendente Erosione della superficie anteriore dei corpi vertebrali, nel caso di aneurismi dell’aorta discendente Il riscontro occasionale di aneurisma dell’aorta ascendente, può inoltre avvenire mediante un’ecocardiografia con color‐Doppler. La conferma diagnostica e la caratterizzazione di un’AAT necessitano, in ogni caso, di: ‐ Angio‐TC spirale mono o multistrato ‐ Angio‐RM L’angio‐TC è capace di documentare: Sede, morfologia e dimensioni dell’aneurisma Calcificazioni, meglio apprezzabili alla scansione diretta, pre‐contrastografica Grado di pervietà del lume Trombi murali Estensione longitudinale dell’aneurisma e suoi rapporti con i tronchi arteriosi sovra‐aortici, la cui valutazione richiede ricostruzioni MPR, con algoritmo di proiezione della massima intensità (MIP) e tridimensionali, con algoritmo VR. L’angio‐TC, inoltre, costituisce la metodica di riferimento nelle condizioni di urgenza quando permette di riconoscere, in tempi brevi: Segni di imminente rottura, apprezzabili alla scansione diretta, pre‐contrastografica, quali “Crescent sign”: iperdensità semilunare della parete arteriosa, che esprime l’iniziale penetrazione in essa di sangue Discontinuità delle calcificazioni parietali dell’aneurisma Segni di rottura Ematoma perivasale Stravaso extraluminale di mdc 26 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne L’angio‐RM ha performance diagnostiche sovrapponibili, mostrando come vantaggi: ‐ Assenza di radiazioni ionizzanti ‐ Multiplanarità ‐ Disponibilità di un mdc meno nefrotossico Rispetto alla angio‐TC, tuttavia, ‐ non consente di visualizzare calcificazioni parietali ‐ ha tempi di espletamento più lunghi, che ne rendono difficoltoso l’utilizzo in urgenza, condizione nella quale il suo impiego viene ulteriormente limitato dalla presenza di presidi di monitoraggio e di rianimazione Attualmente, l’angio‐RM è utilizzata come alternativa all’angio‐TC solo in soggetti giovani, data l’assenza di radiazioni ionizzanti ed in quelli che non possono ricevere mdc iodati, per allergia ed insufficienza renale. Un aneurisma dell’aorta toracica può essere esaminato anche mediante eco‐color‐Doppler trans‐esofageo, utile soprattutto in pz instabili perché rapidamente praticabile al letto del malato. Un’aortografia è poco accurata nello stabilire le dimensioni di un aneurisma poiché visualizza solo il lume pervio. Le reali dimensioni della sacca aneurismatica verrebbero pertanto sottostimate in presenza di un trombo. L’indagine sarebbe indicata solo in fase pre‐operatoria al fine di precisare rapporti dell’aneurisma con TSA ed arterie coronariche N.B. Anche per la valutazione pre‐operatoria, comunque, l’aortografia viene sempre più sostituita da angio‐ TC e angio‐RM con mdc Il trattamento correttivo è indicato per: ‐ Aneurismi asintomatici di diametro > 6 cm ‐ Aneurismi sintomatici ‐ Aneurismi fissurati e rotti ‐ Aneurismi in rapida evoluzione (> 1 cm/anno) Mentre gli aneurismi dell’aorta ascendente sono di pertinenza chirurgica, quelli dell’aorta discendente possono essere trattati, sia in elezione che in urgenza, per via endovascolare con protesi. Follow‐up L’angio‐TC è l’indagine di scelta sia per il monitoraggio annuale della crescita degli ATT sia per il follow up dei pz sottoposti a trattamento chirurgico o endovascolare. Un’alternativa può essere costituita da un’angio‐RM. Si raccomanda, tuttavia, di non utilizzare quest’ultima nelle prime 6 settimane successive al posizionamento della protesi che, pur essendo costituita da materiale amagnetico, potrebbe spostarsi prima della definitiva stabilizzazione. 27 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Dissezione aortica Consiste nello scollamento dell’intima dell’aorta dalla tonaca medica che si verifica per la penetrazione di sangue pulsante attraverso una lacerazione intimale (flap). Il lume vasale viene pertanto suddiviso in un lume vero ed in un lume falso. Il lume falso può terminare a fondo cieco o ricongiungersi al lume vero, attraverso un flap di rientro. Possibile è l’estensione del processo dissecante sia in senso anterogrado che retrogrado, con coinvolgimento di diversi rami dell’aorta. Secondo la classificazione di Stanford si distinguono due tipi di dissezione aortica: ‐ Tipo A, che interessa l’aorta ascendente, isolatamente o in associazione al tratto discendente ‐ Tipo B, che non interessa l’aorta ascendente, con la breccia intimale situata dopo l’origine dell’arteria succlavia di sin Tale classificazione ha importanza prognostica e terapeutica. Le dissezioni aortiche di tipo A, infatti, se non trattate, comportano un’elevata mortalità, che raggiunge il 50% a distanza di 48 h. Necessitano, pertanto, di un intervento cardiochirurgico d’urgenza. Per le dissezioni aortiche di tipo B, invece, è possibile effettuare una terapia conservativa o endovascolare in elezione. FATTORI PREDISPONENTI 1. Ipertensione arteriosa (presente nel 75‐90% dei casi) 2. Sindrome di Marfan 3. Malformazioni aortiche congenite (coartazione aortica ed aorta bicuspide) 4. Valvulopatie aortiche acquisite (post‐reumatiche e degenerative) 5. Gravidanza (III trimestre) 6. Cateterismi 7. Abuso di cocaina QUADRO CLINICO La dissezione aortica tipicamente esordisce con un dolore toracico, improvviso, intenso e lacerante, avvertito in regione retrosternale o interscapolare. La progressione dello scollamento lungo l’aorta discendente comporta la migrazione del dolore verso la parte bassa del torace e l’addome (marcia del dolore). Il dolore è accompagnato da una sintomatologia ischemica complessa e variabile a seconda dei distretti vascolari coinvolti dal processo dissecante. L’infiltrazione ematica dell’anello valvolare aortico provoca un’insufficienza aortica acuta a rapida evoluzione verso lo scompenso. Possibile è la rottura dell’aorta, che può avvenire a livello di: Pericardio, con tamponamento cardiaco Cavità pleurica sin, con emotorace Cavità peritoneale, con emoperitoneo Le dissezioni aortiche vengono definite: ‐ Acute, qualora siano insorte da meno di due settimane ‐ Subacute, qualora siano insorte da un tempo compreso tra due settimane e due mesi ‐ Croniche, qualora siano insorte da più di due mesi 28 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne ITER DIAGNOSTICO Nei pz con dolore toracico acuto, il sospetto di dissezione aortica può esser posto da un esame radiografico standard del torace che, in circa il 90% dei casi, dimostra uno slargamento dell’ombra mediastinica. L’indagine strumentale d’elezione per la diagnosi è comunque costituita da un’angio‐TC spirale mono o multistrato effettuando ricostruzioni MPR, con algoritmo di proiezione della massima intensità (MIP) e tridimensionali, con algoritmo VR. Indicato è uno studio preliminare senza mdc, per dimostrare: 1. Medializzazione delle calcificazioni intimali 2. Ematoma intramurale, che si manifesta sotto forma di un ispessimento iperdenso, semilunare o circonferenziale, della parete arteriosa La successiva fase arteriografica evidenzia: 1. Doppio lume dell’aorta, per opacizzazione del lume vero e di quello falso Il lume vero può essere distinto dal falso individuandone la continuità con una porzione di vaso non dissecata e valutandone la morfologia: il lume vero, infatti, ha solitamente dimensioni minori di quelle del falso. Quest’ultimo, inoltre, presenta angoli di raccordo acuti tra flap di dissezione e parete aortica, cdt “beak sign”. 2. Flap o lembo intimale, che appare come un difetto di riempimento lineare all’interno del lume vero dell’aorta, opacizzato dal mdc 3. Eventuale coinvolgimento di rami collaterali nel processo dissecante N.B. L’utilizzo, in urgenza, di un’angio‐RM è limitato dai tempi di esecuzione, più lunghi di quelli dell’ angioTC, e dalla presenza dei presidi di monitoraggio e di rianimazione Le dissezioni dell’aorta toracica possono esser studiate anche avvalendosi di un eco‐color‐Doppler trans‐
esofageo ‐ La componente ecotomografica dell’indagine rivela il flap di dissezione. ‐ La componente color‐Doppler dell’indagine evidenzia flusso ematico nel vero e nel falso lume Consente inoltre di riconoscere l’eventuale presenza di: ‐ Rigurgito valvolare aortico ‐ Versamento pericardico ‐ Tamponamento cardiaco Per il follow up dei pz trattati mediante intervento chirurgico o endovascolare ci si avvale di un’angio‐TC. Per il controllo evolutivo delle forme croniche di tipo B è anche possibile effettuare angio‐RM. 29 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Malattia steno‐occlusiva arteriosa Riconosce, come causa principale, l’aterosclerosi, al cui sviluppo concorrono diabete mellito, ipertensione arteriosa, dislipidemia. Altre cause sono: Fibrodisplasia (tipica è quella delle arterie renali) Arteriti Sindromi compressive, tra cui sindrome dello stretto toracico e sindrome da intrappolamento dell’arteria poplitea La malattia steno‐occlusiva arteriosa si manifesta con un quadro di sofferenza ischemia cronica dei distretti interessati. Possibile è un’ischemia acuta per fenomeni trombo‐embolici che conseguono alla rottura del cappuccio fibroso di una placca aterosclerotica. L’ indagine di I livello per la diagnosi di malattia steno‐occlusiva arteriosa in pressoché tutti i distretti corporei è l’eco‐color‐Doppler L’esame inizia effettuando scansioni ecotomografiche [B(brightness)‐mode], trasversali e longitudinali, rispetto all’asse maggiore del vaso. Si ottengono, così, immagini bidimensionali di sezioni del vaso, formate da punti a diversa luminosità in una scala di grigi. La luminosità di ciascun punto è proporzionale all’intensità dell’eco che rappresenta. Le scansioni ecotomografiche consentono di valutare calibro, decorso e pareti del vaso, dimostrando l’eventuale presenza di ispessimento dell’intima e di placche aterosclerotiche che, in base alle caratteristiche ecostrutturali, possono essere classificate come: ‐ Calcifiche ‐ Fibrolipidiche Si procede quindi all’applicazione del color‐Doppler che permette di rappresentare “in tempo reale” sul monitor, sovrapposte all’immagine ecotomografica, la velocità e la direzione del flusso ematico, codificate secondo una scala di colori. Tale scala cromatica, per convenzione, rappresenta con il rosso, il flusso in avvicinamento e con il blu, quello in allontanamento, rispetto al trasduttore ecografico. Le variazioni di luminosità del colore esprimono la velocità del flusso. La rappresentazione del flusso ematico mediante una scala di colori favorisce il riconoscimento del lume pervio e fornisce segni “colorimetrici” di stenosi. In particolare, l’aumento di velocità del flusso a livello della stenosi produce, per aliasing, un’inversione del colore; le turbolenze a valle, invece, generano un mosaico cromatico, con comparsa di colori addizionali. Con il color‐Doppler è anche possibile quantificare, posizionando un volume campione all’interno del vaso da esaminare, la velocità del flusso ematico, attraverso l’analisi dello spettro di frequenze del segnale Doppler (analisi spettrale). In un sistema di assi cartesiani, viene cioè riportato un tracciato spettrale che documenta la variazione nel tempo della frequenza dell’onda emessa rispetto a quella dell’onda ricevuta (Doppler shift). Dal Doppler shift si risale, quindi, alla velocità del flusso ematico, conoscendo la frequenza dell’onda incidente e l’angolo che il fascio incidente forma con l’asse del vaso. L’analisi spettrale è particolarmente utile nello studio della malattia steno‐occlusiva arteriosa perché consente di stabilire, in maniera precisa, l’entità della stenosi, attraverso il calcolo del rapporto tra velocità di picco sistolico (PSV) a livello della stenosi ed a monte della stessa. Una stenosi viene definita emodinamicamente significativa quando tale rapporto è maggiore di 2. A valle della stenosi può inoltre essere riconoscibile un flusso post‐stenotico, definito “tardus‐parvus” per indicare il rallentamento dell’accelerazione sistolica ed il decremento della velocità. 30 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Qualora l’ECD dimostri una stenosi arteriosa emodinamicamente significativa è indicato l’impiego di indagini strumentali di II livello, come un’angio‐TC o un’angio‐RM con mdc, per confermare l’indicazione al trattamento dis‐ostruttivo e per scegliere tra intervento chirurgico o endo‐vascolare, sulla base di entità ed estensione della stenosi. Con l’angio‐TC, il grading della stenosi viene effettuato misurando il diametro del lume opacizzato dal mdc. Per far ciò, è molto utile avvalersi di ricostruzioni MPR curve che permettono di analizzare il vaso secondo un piano esattamente perpendicolare al suo decorso. Il principale limite è costituito dalla diffusa calcificazione di piccoli vasi che ne ostacola la visualizzazione del lume e che porta a sovrastimare l’entità della stenosi. L’angio‐RM con mdc ha performance diagnostiche sovrapponibili offrendo come vantaggi: ‐ Assenza di radiazioni ionizzanti ‐ Multiplanarità ‐ Disponibilità di un mdc meno nefrotossico Il suo limite consiste nell’incapacità di dimostrate calcificazioni. Tale limite, tuttavia, pur rivelarsi un vantaggio perché favorisce la valutazione della pervietà di piccoli vasi diffusamente calcifici. L’angio‐TC e l’angio‐RM consento, inoltre, di caratterizzare le placche aterosclerotiche e di identificare quelle instabili o vulnerabili, dotate cioè di un elevato contenuto lipidico ed a maggior rischio di ulcerazione, con conseguenti fenomeni tromboembolici. Attualmente, l’arteriografia viene effettuata solo con finalità terapeutiche (angioplastica percutanea e posizionamento di stent). Sindrome della vena cava superiore È definita dall’associazione tra: Edema a martellina, riguardante parte alta del torace, collo e volto Turgore delle giugulari Cianosi ed edema congiuntivale Vertigini, lipotimia, sincope Si verifica per l’ostruzione della vena cava superiore da parte di: Neoplasie maligne (carcinoma broncogeno primitivo, linfomi, metastasi a carico dei linfonodi mediastinici) Malattia granulomatosa o fibrosa del mediastino Aneurismi dell’aorta Diagnosi TC del torace con mdc Dimostra: Dilatazione della vena cava superiore a monte della stenosi e dei suoi rami Sede e causa dell’ostruzione Eventuale trombosi cavale, denunciata da riscontro di un’ipodensità centrale 31 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Flebografia È impiegata soprattutto a scopo terapeutico. È infatti possibile trattare con tecnica endovascolare le ostruzioni neoplastiche ab estrinseco, mediante il posizionamento di stent metallici e l’eventuale trombosi, mediante fibrinolisi trans‐catetere. Sindrome dello stretto toracico superiore Dipende dalla compressione del peduncolo neuro‐vascolare dell’arto superiore. La compressione generalmente si verifica in determinate posizioni, quali: Sollevamento a 90° e rotazione esterna del braccio Iperestensione del collo e torsione del capo verso il lato colpito In tali posizioni, pertanto, si hanno: Parestesie, dolore, deficit motori e sensitivi a carico di spalla, braccio e mano da compressione o stiramento del plesso brachiale Segni di stasi venosa, da compressione della vena succlavia Scomparsa del polso radiale dell’arto superiore, da compressione dell’arteria succlavia Cause Anomalie anatomiche congenite, quali: Costa cervicale Inserzione anomala del muscolo scaleno anteriore sulla prima costa Riparazione esuberante di una frattura costale o della clavicola Neoplasie, soprattutto quelle del solco polmonare superiore o di Pancoast Iter diagnostico La compressione vascolare è dimostrabile praticando un eco‐color‐Doppler di arteria e vena succlavia da effettuare in posizione indifferente (braccia lungo i fianchi) ed in quella che produce la sintomatologia del pz. Per la diagnosi eziologica ci si avvale innanzitutto di un esame radiografico diretto del torace che permette di: ‐ riconoscere la presenza di una costa cervicale e la riparazione esuberante di una frattura costale o della clavicola ‐ sospettare l’esistenza di un tumore di Pancoast evidenziando un ispessimento monolaterale ed asimmetrico della pleura apicale, talora associata all’osteolisi dell’arco posteriore delle prime tre coste e dei corrispondenti peduncoli vertebrali. L’indagine più accurata per lo studio dello stretto toracico superiore è la RM per la sua multiplanarità e per la capacità di dimostrare il coinvolgimento di rami nervosi del plesso brachiale. 32 WWW.SUNHOPE.IT
Materiale di Diagnostica per Immagini elaborato da Luigi Aronne Trombosi venosa profonda dell’arto inferiore Ha come CONDIZIONI PREDISPONENTI: Stasi venosa, per prolungata immobilizzazione post‐operatoria, post‐partum, da malattie cronico‐
degenerative Gravidanza Uso di contraccettivi orali Obesità Ipercoagulabilità neoplastica o da discrasia ematica Danno dell’endotelio da catetere, iniezione di sostanze irritanti, flebiti settiche Può essere asintomatica o manifestarsi con: Combinazione variabile di dolore, edema, calore, chiazze cutanee e vene superficiali turgide, nell’area coinvolta Complicanze a distanza (TEP) ITER DIAGNOSTICO Indagine strumentale di I livello: eco‐color‐Doppler Segni di TVP sono: ‐ Aumento di calibro e non comprimibilità del vaso venoso ‐ Contenuto endoluminale di ecogenicità variabile a seconda dell’età del trombo ‐ Assenza di flusso ematico o non fasicità dello stesso con gli atti del respiro, al CD ‐ Sviluppo di circoli collaterali di compenso, con eventuale inversione del flusso Può associarsi un’incontinenza del sistema valvolare, con reflussi patologici, apprezzabili in ortostatismo Fondamentale è lo studio della porzione prossimale del trombo. In particolare, bisogna stabilire se essa sia completamente adesa alla parete venosa o se risulti flottante nel lume vasale. N.B. L’accuratezza diagnostica dell’ECD si riduce a livello iliaco‐cavale. Pertanto la sospetta estensione del trombo a tali distretti venosi deve essere confermata mediante una veno‐TC o una flebografia a RM. L’impiego della flebografia convenzionale è attualmente limitato al trattamento endovasale della TVP. 33 WWW.SUNHOPE.IT