scaricato da www.sunhope.it
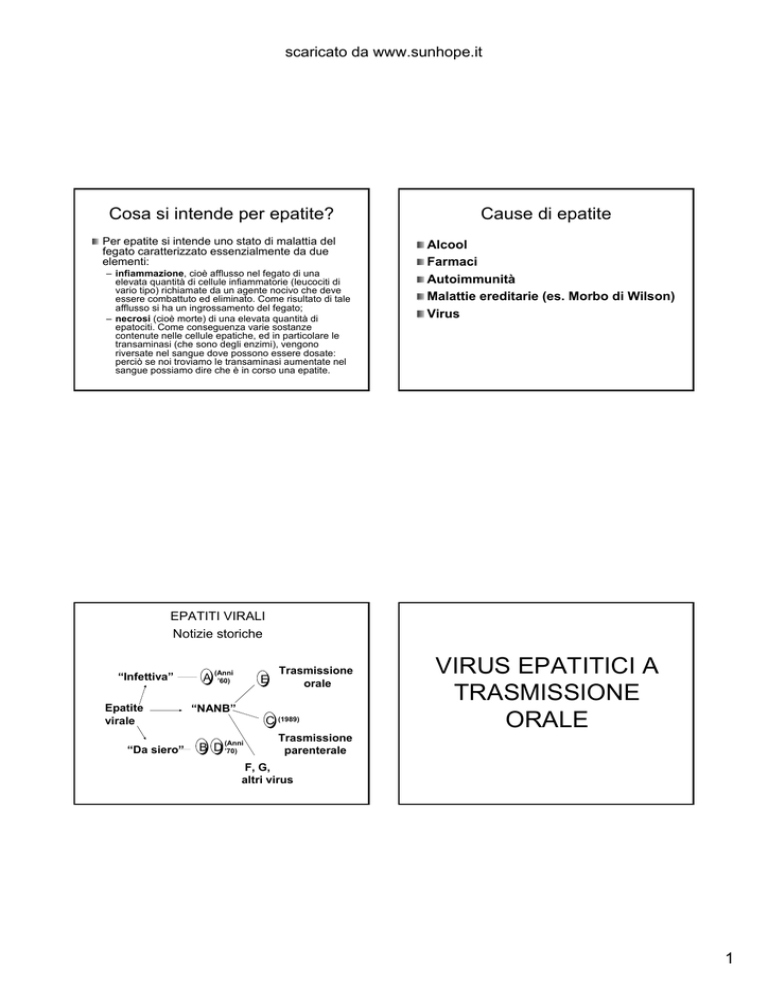
Cosa si intende per epatite?
Per epatite si intende uno stato di malattia del
fegato caratterizzato essenzialmente da due
elementi:
– infiammazione, cioè afflusso nel fegato di una
elevata quantità di cellule infiammatorie (leucociti di
vario tipo) richiamate da un agente nocivo che deve
essere combattuto ed eliminato. Come risultato di tale
afflusso si ha un ingrossamento del fegato;
– necrosi (cioè morte) di una elevata quantità di
epatociti. Come conseguenza varie sostanze
contenute nelle cellule epatiche, ed in particolare le
transaminasi (che sono degli enzimi), vengono
riversate nel sangue dove possono essere dosate:
perciò se noi troviamo le transaminasi aumentate nel
sangue possiamo dire che è in corso una epatite.
Cause di epatite
Alcool
Farmaci
Autoimmunità
Malattie ereditarie (es. Morbo di Wilson)
Virus
EPATITI VIRALI
Notizie storiche
“Infettiva”
Epatite
virale
“Da siero”
A
(Anni
’60)
E
Trasmissione
orale
“NANB”
C (1989)
(Anni
B D ’70)
VIRUS EPATITICI A
TRASMISSIONE
ORALE
Trasmissione
parenterale
F, G,
altri virus
1
scaricato da www.sunhope.it
DISTRIBUZIONE GEOGRAFICA
DELL’INFEZIONE DA HAV
HAV
Picornavirus
27 nm
RNA
1 solo sierotipo
MODALITA’ DI
TRASMISSIONE DEL VIRUS HAV
Endemicità
Età di
infezione
Modalità di
trasmissione
Alta
Prima infanzia
Contatto diretto;
Epidemie rare
Moderata
Infanzia inoltrata/
giovani
Contatto diretto;
Epidemie alimentari/idriche
Bassa
Giovani
Contatto diretto;
Epdemie alimentari/idriche
Molto
bassa
Adulti
Viaggiatori; epidemie rare
EPATITE A
Epidemiologia
Sorgente del virus: feci di una persona infetta
Vie di trasmissione
– Fecale-orale
Contatto personale stretto (bambini in asili-nido, conviventi,
partner sessuali)
Acqua*/cibi contaminati (acqua da bere, acqua di piscine,
molluschi cresciuti in acque di scolo e consumati crudi)
Epidemie
– Ematica (rara)
* HAV sopravvive 3-10 mesi in acque infette
2
scaricato da www.sunhope.it
EPATITE A
Clinica
Incubazione: 30 gg (15-50 gg)
Fase pre-itterica: 4-10 gg
– Sindrome simil-influenzale (astenia, cefalea,
mialgie, brividi, febbre) per 1-3 gg
– Malessere generale (lunga durata!)
– Anoressia (breve durata!)
– Nausea e vomito
– Intolleranza al fumo di sigaretta
– Dolenzia addominale
EPATITE A
Clinica
Fase itterica: 15-20 gg
– Ipercromia urinaria (urine color marsala/coca
cola)
– Ipocolia fecale (feci chiare)
– Ittero sclerale
cutaneo
– Prurito (se l’ittero è intenso)
– Epatomegalia, splenomegalia
Convalescenza
3
scaricato da www.sunhope.it
EPATITE A
Forme cliniche
• Ittero in
relazione all’età :
<6 anni
6-14 anni
>14 anni
<10%
40%-50%
70%-80%
• Complicazioni (rare):
1. Epatite fulminante (atrofia giallo-acuta)
2. Epatite colestatica
3. Epatite recidivante
• Sequele di cronicità: nessuna
EPATITE A
Esami di laboratorio
AST (GOT) e ALT (GPT) > 8 volte e più del
limite superiore della norma; rapporto AST/ALT
<1
Fosfatasi alcalina, GGT, LDH da 1 a 3 volte il
limite superiore della norma
Bilirubinemia: da pochi mg a 30-40 mg/dL (metà
diretta e metà indiretta)
Indici di protidosintesi epatica ( albuminemia,
colinesterasi, attività protrombinica): in genere
normali
4
scaricato da www.sunhope.it
EPATITE A
Diagnosi di laboratorio
EVENTI NELL’EPATITE ACUTA DA HAV
Sintomi
Ricerca degli anticorpi anti-HAV (ELISA)
Infezione
ALT
IgM
Risposta
– Ig totali presenti/IgM presenti = infezione in
atto
– Ig totali presenti/IgM assenti = infezione
pregressa (immune)
IgG
Viremia
HAV in feci
0
1
2
3
4
5
6
7
8
9
10
11
12
13
Settimane
EPATITE A
Esami strumentali
Biopsia epatica: raramente indicata
Ecografia addominale: non essenziale
PREVENZIONE DELL’EPATITE A
• Norme comportamentali (lavarsi le mani,
non consumare frutti di mare crudi, lavare
bene frutta e verdura, etc.)
• Vaccino (pre-esposizione)
• Immunoglobuline (pre- e post-esposizione)
5
scaricato da www.sunhope.it
PREPARAZIONE DEL VACCINO ANTIEPATITE A
• Crescita del virus in fibroblasti umani
VACCINO ANTI-EPATITE A
• Alta immunogenicità
• Il 97%-100% dei vaccinati ha un livello
protettivo di anticorpi entro 1 mese dalla
prima dose; praticamente il 100% ha livelli
protettivi dopo la seconda dose
• Purificazione del virus ed inattivazione
con formalina
• Adsorbimento ad idrossido di alluminio
(adiuvante)
• Alta efficacia
• Il 94%-100% dei bambini sono protetti contro
una epatite A sintomatica dopo l’equivalente
di 1 dose
VACCINO ANTI-EPATITE A
VACCINO ANTI-EPATITE A
Volume
(mL)
Età
Dose
HAVRIX ®
1-18
>18
720 (EL.U.*)
1,440
VAQTA
1-18
25 (U**)
0.5
6-18
>18
50
1.0
6-18
®
* EL.U. – Unità ELISA
** Unità
0.5
1.0
2° dose
6-12
6-12
Raccomandato a viaggiatori verso aree ad
endemia moderata o alta, omo-bisessuali,
soggetti con malattie epatiche croniche
Persistenza degli anticorpi
•
•
Almeno 5-8 anni
Efficacia: nessun caso di epatite in abmbini
vaccinati dopo un follow-up di 5-6 anni
Modelli matematici suggeriscono che gli
anticorpi protettivi persistono per almeno
20 anni
6
scaricato da www.sunhope.it
Virus dell’epatite E
PROFILASSI DELL’EPATITE A
CON IMMUNOGLOBULINE
HEV
RNA
Calicivirus-like
Non esistono immunoglobuline specifiche antiepatite A, e pertanto si usano Ig umane
standard (0,5-2 ml, in relazione al peso)
Profilassi pre-esposizione
– Viaggiatori (per brevi periodi) verso aree ad
alta o intermedia endemia che non hanno il
tempo di vaccinarsi
Profilassi post-esposizione (entro 14 giorni)
– Contatti familiari
– Contatti di casi occorsi in istituzioni
Distribuzione geografica
dell’epatite E
EPATITE E
Epidemiologia
India,
Russia,
Cina,
Pakistan
Perù,
Messico
Africa Nord
e Centro
• La maggior parte delle epidemie è
causata dal consumo di acqua
contaminata
• Epidemie limitate, senza casi
familiari secondari (difficile
tarsmissione per contatto)
• Nel mondo occidentale solo casi
importati
7
scaricato da www.sunhope.it
EPATITE E
Clinica
• Incubazione:
40 gg (15-60 gg)
• Tasso di mortalità:
1%-3%
Donne gravide:15-25%
• Sequele croniche:
nessuna
Virus dell’epatite B
VIRUS EPATITICI A
TRASMISSIONE
PARENTERALE
Virus dell’epatite B (schema)
Hepadnavirus
DNA a doppia elica
incompleta
Envelope: HBsAg
Core: genoma, HBcAg,
HBeAg, DNA-polimerasi
8
scaricato da www.sunhope.it
EPATITE B
Epidemiologia
Sorgente del virus: sangue di una persona
infetta
Vie di trasmissione
– Parenterale
Tossicodipendenza (uso di droghe per via endovenosa)
Esposizione professionale (punture accidentali)
Emotrasfusioni (rarissima)
Trasmissione parenterale “inapparente”
– Contagio sessuale
– Perinatale (frequentissima in era pre-vaccinale)
9
scaricato da www.sunhope.it
TRASMISSIONE PARENTERALE
INAPPARENTE
Strumentazione chirurgica non ben sterilizzata
• Periodo di incubazione
– Dentisti
– Agopuntura
Altri strumenti non ben sterilizzati
–
–
–
–
Epatite acuta da HBV – Clinica
60-90 gg
(45-180)
• Sindrome simil-influenzale poco frequente
Estetista
Barbiere
Tatuaggi
Piercing
• Ittero
Oggetti da toilette taglienti o abrasivi
<5 anni: <10%
>5 anni: 30%-50%
• Mortalità
– Rasoi
– Lamette
– Spazzolini da denti
0.5%-1%
• Cronicizzazione
<5 anni: 30%-90%
>5 anni: 2%-10%
Epatite acuta B con guarigione
Evoluzione dell’epatite B
a seconda dell’età di infezione
Decorso sierologico tipico
Sintomi
80
60
60
Infezione cronica
40
40
20
20
Adolescenti
e adulti
1-4 a.
7-12 m
0
1-6 m
Infezione sintomatica
HBeAg
anti-HBe
anti-HBc totali
Titolo
80
Nas.
Infezione cronica (%)
100
Infezione sintomatica (%)
100
IgM anti-HBc
anti-HBs
HBsAg
0
0
4
8
12
16
20
24
28
32
36
52
100
Settimane dall’esposizione
10
scaricato da www.sunhope.it
Epatite acuta B con evoluzione in cronicità
Decorso sierologico tipico
Fase acuta
Fase
cronica
(6 mesi)
HBeAg
Titolo
HBsAg
anti-HBc totali
DEFINIZIONI
EPATITE ACUTA
Epatite che guarisce in meno di 6 mesi
EPATITE CRONICA
Epatite che si protrae per più di 6 mesi
Vecchia distinzione (non più usata):
Epatite cronica persistente: danno epatico non progressivo
Epatite cronica aggressiva: danno epatico progressivo
IgM anti-HBc
0
4
8
12 16 20 24 28 32 36
52
CIRROSI
Sovvertimento strutturale del fegato, con progressiva
riduzione delle capacità funzionali
EPATOCARCINOMA
Tumore maligno primitivo del fegato
Settimane dall’esposizione
Varianti dell’HBV
GENOMA DELL’HBV
CEPPO SELVAGGIO
– Produttore di HBeAg
– Abituale responsabile dell’epatite cronica
MUTANTE PRE-CORE DIFETTIVO
– Incapace di produrre HBeAg
MUTANTE NELLA REGIONE DEL
PROMOTORE DEL “CORE”
– Riduce la produzione di HBeAg
MUTANTI INDOTTI DALLA TERAPIA
– YMDD (indotto dalla lamivudina)
– N236T (indotto dall’adefovir)
11
scaricato da www.sunhope.it
INFEZIONE DA HBV
Markers sierologici
HBsAg/HBsAb (anti-HBs)
HBeAg/HBeAb (anti-HBe)
HBcAg/HBcAb (anti-HBc)
INFEZIONE DA HBV
Markers sierologici
HBsAg
– Marker generico di infezione da HBV
– Primo marker a comparire durante l’infezione
– Se persiste > 6 mesi: INFEZIONE CRONICA
HBcAg
– Indica attiva replica virale
– Mai libero nel sangue (solo in cellule epatiche)
HBeAg
– Indica attiva replicazione del virus
– Assente nell’infezione da mutante pre-core difettivo
INFEZIONE DA HBV
Markers sierologici
HBsAb
– Stato immune anti-HBV (infezione naturale,
vaccinazione)
HBcAb
– IgG+/IgM+: epatite acuta da HBV
– IgG+/IgM-: contatto con HBV
HBeAb
INFEZIONE DA HBV
Markers sierologici
HBV-DNA: è il genoma del virus, ed è
l'indicatore più sensibile della replicazione
virale. La sua presenza indica sempre
attività dell'infezione. Per definizione il
portatore sano sarà sempre HBV-DNA
negativo.
– Guarigione di epatite acuta
– Portatore sano
– Epatite cronica (HBV variante)
12
scaricato da www.sunhope.it
Interpretazione
Epatite Acuta
HBsAg HBsAb HBcAb HBcAb HBV Transaminasi
IgG
IgM
DNA
+
-
+
+
Tabella 2 Schema interpretativo dei marcatori di HBV.
Guarigione con
+
+
immunizzazione
+
Alterate
-
Normali
Persistenza di
infezione:
Epatite Cronica
+
-
+
-/+
-/+
Alterate
Persistenza di
infezione:
Portatore Sano
+
-
+
-
-
Normali
Infezione
pregressa
-
-
+
-
-
Normali
Immunizzazione
post-vaccinazione
-
+
-
-
-
Normali
PROFILASSI
COMPORTAMENTALE
Educazione sanitaria: rivolta sia ai portatori del
virus (consapevolezza delle modalità di
trasmissione), sia alle persone che sono a
rischio per l'acquisizione dell'infezione, per
motivi professionali (operatori sanitari) o per
fattori comportamentali (tossicodipendenza,
promiscuità sessuale).
Controllo dei donatori di sangue: ormai
acquisito
Profilassi anti-HBV
COMPORTAMENTALE
VACCINAZIONE
IMMUNOPROFILASSI PASSIVA
VACCINAZIONE ANTI-HBV
Vaccini disponibili
– Engerix B, Smith Kline Beecham;
– Recombivax HB, Merk Sharpe & Dome;
– Twinrix, Smith Kline Beecham: vaccino combinato anti-HAV e
anti-HBV.
Particelle di HBsAg preparate artificialmente con la
tecnica del DNA ricombinante (ingegneria genetica).
Dal 1991 la vaccinazione è obbligatoria in Italia per tutti i
nuovi nati e per i bambini al 12° anno di età, mentre
viene particolarmente consigliata alle persone a rischio,
in particolare ai conviventi dei portatori ed agli operatori
sanitari.
13
scaricato da www.sunhope.it
VACCINAZIONE ANTI-HBV
Ciclo vaccinale iniziale:
- 1^ dose: tempo 0
- 2^ dose: dopo 1 mese
- 3^ dose: dopo 6 mesi
Protezione: efficace in oltre il 90% dei casi
(presenza di anticorpi HBsAb alla fine del ciclo
vaccinale)
Richiami: ogni 4-5 anni, previo controllo del
titolo anticorpale (forse non necessari se buona
risposta anticorpale)
VIRUS DELL’EPATITE DELTA
(HDV)
Piccolo virus a RNA
Identificato nel 1977 da un gruppo di
ricercatori italiani
Virus difettivo (necessita dell’HBsAg per
entrare nella cellula)
Presente solo in soggetti portatori di HBV
IMMUNOPROFILASSI PASSIVA
Esposizione accidentale (es. puntura
accidentale con ago contaminato)
Al momento della nascita ai neonati da
madri HBsAg positive (insieme al vaccino)
Immunoglobuline umane specifiche
contro l'HBV (anti-HBsAg)
– entro 2-4 ore dall'esposizione
– 12-20 unità/Kg
– durata della protezione: 2-3 settimane
HDV - Epidemiologia
Modalità di trasmissione uguale a quella
dell’HBV
HBV e HDV possono essere trasmessi
contemporaneamente ad un soggetto
indenne per entrambi i virus
(COINFEZIONE)
HDV può essere trasmesso ad un
soggetto già portatore di HBV
(SUPERINFEZIONE)
14
scaricato da www.sunhope.it
Coinfezione HBV-HDV
Superinfezione da HDV
Epatite acuta quasi sempre sintomatica,
spesso grave (epatite fulminante nel 5%
dei casi)
Raramente va incontro a cronicizzazione
Non provoca quasi mai un’epatite grave,
ma peggiora l’evoluzione della
preesistente infezione da HBV:
Infezione da HDV - Diagnosi
Epatite da HDV - Profilassi
HDV-Ab (anticorpi anti-HDV)
– HDV-Ab IgM: indica infezione in atto o
recente
– HDV-Ab IgG: indica infezione cronica
HDV-Ag e HDV-RNA: indicano attiva
replicazione virale (test didfficili da
esguire, poco sensibili)
– Trasforma una condizione di portatore sano in
epatite cronica
– Accelera l’evoluzione dell’epatite cronica
verso la cirrosi
Misure di carattere generale: valgono
quelle descritte per l'epatite B
Non è disponibile un vaccino specifico
contro l'HDV, tuttavia la vaccinazione antiHBV, proteggendo dall'epatite B,
indirettamente protegge anche dal virus
Delta.
15
scaricato da www.sunhope.it
Particelle di HCV
(Famiglia Flaviviridae, genere Hepacivirus)
Genoma di HCV
(circa 9,5 kilobasi)
Codifica la sintesi di proteine strutturali del
nucleocapside e due proteine del rivestimento
esterno) e di proteine non-strutturali, importanti
per la replicazione virale (includono una proteasi
virale, una elicasi e una RNA-polimerasi RNAdipendente).
0
5’
1000
C
E1
2000
E2
3000
p7
4000
NS2
5000
NS3
6000
A
NS4
7000
B A
8000
NS5
9000
9600
3’
B
Genotipi di HCV
Genotipi di HCV
Genotipi: 6 (indicati con numeri arabi).
Hanno fra loro una differenza della
struttura genetica che arriva anche al
35%. All’interno di ogni genotipo sono stati
successivamente distinti numerosi
"sottotipi"(indicati con lettere minuscole
dell’alfabeto).
c
a
4
b
2
6
5
c
a
1
a
3
b
b
16
scaricato da www.sunhope.it
GENOTIPI DI HCV
VIRUS DELL’EPATITE C
Quasispecie: popolazione eterogenea di virioni differenti
anche solo per una mutazione puntiforme del genoma.
Solitamente, in un singolo soggetto con infezione
primaria predomina una popolazione di virus omogenea
dal punto di vista genetico, ma tuttavia essa può,
probabilmente sotto la pressione della risposta
immunitaria dell’ospite, modificarsi nel corso del tempo,
portando all’emergenza di più popolazioni virali che, a
seguito della modificazione genetica, abbiano ottenuto
un "vantaggio" in termini di sopravvivenza della specie.
Conseguenze dell’eterogeneità genica dell’HCV:
– elevata frequenza di cronicizzazione dell’infezione (il
virus sfugge al sistema immunitario dell’ospite)
– insoddisfacente risposta alla terapia con interferone
– difficoltà di allestire vaccini.
EPATITE C
Epidemiologia
DIFFUSIONE DELL’HCV
Nel mondo: stimati circa 150 Milioni di
portatori
In Italia: stimati circa 2 Milioni di portatori
L'HCV è responsabile di circa il 70% di
tutte le epatiti croniche.
Sorgente del virus: sangue di una persona
infetta
Vie di trasmissione
– Parenterale
Emotrasfusioni : rischi 1:100000 unità di sangue trasfuse
Tossicodipendenza (uso di droghe per via endovenosa)
Esposizione professionale (punture accidentali)
Trasmissione parenterale “inapparente”
– Contagio sessuale: molto meno frequente rispetto
all’HBV (4-5%)
– Perinatale : 3-5% (molto più alta se madre HIV+)
17
scaricato da www.sunhope.it
Epatite acuta da HCV – Clinica
Infezione da HCV – Test sierologici
Test
• Periodo di incubazione
6-7 settimane
(2 sett. – 4 mesi)
Applicazione
Commento
HCVAb (ELISA)
• Transaminasi più basse che nell’epatite da
HAV e da HBV
Metodica di screening. Indica
infezione attiva o pregressa, ma
non è in grado di distinguere tra
forma acuta, cronica o risolta.
Sensibilità 97%.
Diventa positivo dopo circa 6-8
settimane dal momento del
contagio.
HCVAb (RIBA)
Test di conferma, da eseguire in
tutti i casi di positività del test EIA.
Non più in uso
• Ittero
< 20% (lieve)
HCV-RNA
(PCR)
• Mortalità
assente
• Cronicizzazione
molto frequente
(> 80%)
Rileva la presenza di RNA virale
nel sangue. Utile per il
monitoraggio della risposta alla
terapia, e per stabilire le probabilità
di risposta in base al valore
iniziale.
Positivo dopo circa 2 settimane
dal contagio. Un valore
negativo non indica assenza del
virus, per cui non può essere
utilizzato per escludere la
presenza di infezione.
Genotipizzazione
Identifica il genotipo del virus,
distinguendo tra 6 genotipi e più di
90 sottotipi. Utile per stabilire la
durata del trattamento, più lungo
per alcuni genotipi.
Il Genotipo 1 è il più frequente,
sia in Europa che negli Stati
Uniti, ed è quello associato ad
una percentuale più bassa di
risposta alla terapia.
Epatite acuta da HCV – Diagnosi
Infezione da HCV - Profilassi
Praticamente impossibile, a meno che non
si osservi una sieroconversione, cioè la
comparsa di anticorpi anti-HCV in un
soggetto conosciuto in precedenza come
anti-HCV negativo
Test per IgM anti-HCV: non utile a
differenziare infezione acuta da infezione
cronica
Non esiste vaccino per l’HCV
Non raccomandati le immunoglobuline e
gli antivirali
In caso di esposizione all’HCV (ad es.
puntura accidentale con sangue di
soggetto infetto):
– Testare per HCVAb e transaminasi subito e
dopo 4-6 mesi (per HCV-RNA dopo 4-6
settimane)
18
scaricato da www.sunhope.it
Terapia dell’epatite acuta
Sintomatica (infusioni e.v. se vomito; evitare
alcool; dieta normale)
Epatite acuta da HBV: antivirali (lamivudina)
Epatite acuta da HCV: IFN+ribavirina
EPATITE FULMINANTE
– Conservativa (dieta ipoproteica, clisteri, antibiotici non
assorbibili per os), con attento monitoraggio
– Trapianto epatico
Evoluzione dell’infezione da HBV
INFEZIONE DA HBV
(100)
INFEZIONE CRONICA
(10)
EPATITE CRONICA
(6)
PORTATORE
SANO
(4)
CIRROSI
(3)
EPATOCARCINOMA
(0,3)
Evoluzione dell’infezione da HCV
INFEZIONE DA HCV
(100)
INFEZIONE CRONICA
(85)
EPATITE CRONICA
(85)
PORTATORE
SANO
(?)
CIRROSI
(17)
EPATOCARCINOMA
(4-5)
19
scaricato da www.sunhope.it
Virus dell’epatite B (schema)
Liquidi biologici
CONCENTRAZIONE DELL’ HAV
IN VARI LIQUIDI BIOLOGICI
Feci
Siero
Saliva
Urine
100
102
104
106
108
1010
Dosi infettanti per mL
INFEZIONE DA HBV
Markers sierologici
ACRODERMATITE PAPULARE
(sindrome di crosti-gianotti)
HBsAb
– Immunità (da infezione naturale, da vaccino)
HBeAb
– HBV non più replicante (guarigione, stato di portatore
sano)
oppure
– Epatite cronica da ceppo variante pre-core difettivo
HBcAb
– Infezione in atto o passata da HBV
IgM anti-HBC: infezione recente
20
scaricato da www.sunhope.it
SINDROME TIPO
MALATTIA DA SIERO
HEPATITIS A VIRUS
21