CRESCITA IN
RECESSIONE
SELEZIONE DI CASI ESTETICI CON STRAUMANN ® EMDOGAIN
INDICE
EDITORIALE
2
INTRODUZIONE
3
I MEMBRI DELLA GIURIA
6
CasO 1
10
Dr. Robert Carvalho da Silva, D.D.S., M.S., Ph.D.
Dr. Julio Cesar Joly, D.D.S., M.S., Ph.D.
Dr. Paulo Fernando Mesquita de Carvalho, D.D.S., M.S.
CasO 2
12
Dr. Robert Levine, D.D.S.
CasO 3
14
Dr. Robert Levine, D.D.S.
CasO 4
16
Ken Akimoto, D.D.S., M.S.D.
CasO 5
18
Dr. Mark I. Gutt, D.M.D.
CasO 6
20
Dr. Eunseok Eugene Oh, D.D.S.
Dr. Vincent J. Iacono, D.M.D.
CasO 7
22
Dr. med. dent. Andreas Hofmann, M.Sc.
CasO 8
24
Dr. Ion Zabalegui, M.D.
Case 9
26
Paul G. Luepke, D.D.S., M.S.
CasO 10
28
Dr. Bjørn Greven
Dr. Bernd Heinz
CasO 11
Dr. Ira Paul Sy, D.D.S., M.S., Dip. Periodontics
30
2
EDITORIALE
Gentili lettori,
è con grande piacere che Vi presentiamo i risultati del Concorso sui Casi Estetici, riassunti
nella presente Raccolta di Casi Estetici.
Una delle ragioni più frequenti del trattamento delle recessioni gengivali è costituita dalle considerazioni di tipo estetico. Il paziente richiede non solo dei denti sani, ma anche un aspetto
nel complesso attraente e una linea gengivale armoniosa. Di conseguenza, lo scopo di questa
Raccolta di Casi Estetici è quello di illustrare i sorprendenti risultati estetici che è possibile
raggiungere con l’impiego di Straumann® Emdogain, in associazione con le procedure chirurgiche note per il trattamento della recessione gengivale.
In qualità di membri della giuria, abbiamo trovato estremamente interessante valutare i
molti casi che abbiamo ricevuto. Al tempo stesso, il gran numero e l’elevata qualità dei casi
presentati hanno reso la valutazione anonima e la procedura di selezione particolarmente
impegnative.
La travolgente risposta a questo concorso e la risultante Raccolta di Casi Estetici dimostrano
chiaramente che il centro dell’interesse in parodontologia, sia per il paziente che per il professionista, si è spostato dal successo essenzialmente funzionale del trattamento chirurgico a una
crescente importanza di un risultato estetico stabile e a lungo termine del trattamento.
Desideriamo cogliere quest’opportunità per ringraziare sinceramente tutti i partecipanti, per
l’interesse e l’impegno profuso nel prendere parte al Concorso sui Casi Estetici. Anche se
solo un numero limitato di casi può essere pubblicato in questa raccolta, ci auguriamo che la
partecipazione in sé sia stata per tutti un’esperienza gratificante.
Cordiali saluti
I membri della giuria
3
INTRODUZIONE
La recessione gengivale è l’esposizione delle radici dei denti, causata da una perdita di
tessuto gengivale e/o da retrazione del margine gengivale dalla corona dentale. Uno dei
fattori causali dominanti della comparsa di una recessione, soprattutto nei giovani, è il trauma
tessutale causato da spazzolamento troppo vigoroso dei denti.1 Tra gli altri fattori che sono
stati associati alla recessione ci sono: deiscenza dell’osso alveolare, inadeguate dimensioni
gengivali, parodontite e trattamento ortodontico.1 Nel 1985, P. D. Miller ha proposto una
classificazione delle recessioni gengivali che consente una previsione relativamente attendibile
dei risultati del trattamento, indipendentemente dalla procedura scelta.2
Classe I di Miller
La recessione non raggiunge la giunzione muco-gengivale. Non c’è perdita di tessuti molli
interdentali né atrofia ossea. È possibile la completa copertura della recessione.
Classe II di Miller
La recessione raggiunge o oltrepassa la giunzione muco-gengivale. Non c’è perdita di tessuti
molli interdentali né atrofia ossea. Anche in questi casi, è possibile la completa copertura della
recessione.
Classe III di Miller
La recessione raggiunge o oltrepassa la giunzione muco-gengivale. È presente lieve atrofia dei
tessuti molli interdentali (perdita parziale delle papille interdentali) e atrofia ossea. È possibile
una copertura solo parziale della recessione.
4
Classe IV di Miller
È presente perdita di tessuto parodontale duro (osso) e molle intorno a tutto il dente o c’è una
marcata deformità dentale. Il trattamento chirurgico presenta una bassa prevedibilità.
Nel febbraio del 2008, l’Accademia Europea di Parodontologia (EAP, European Academy of
Periodontology), un comitato permanente della Federazione Europea di Parodontologia (EFP,
European Federation of Periodontology), ha invitato 73 ricercatori ed esperti clinici da tutto
il mondo, per un incontro di consenso di 5 giorni sul tema “Parodontologia contemporanea”.
L’evento prevedeva diversi workshop e gli atti sono stati riassunti in un “Consensus Paper”,
pubblicato sul Journal of Clinical Periodontology.3
Nel workshop che si è concentrato sull’ingegneria e sulla rigenerazione del tessuto parodon­
tale, Straumann® Emdogain, la formulazione commerciale a base di derivato della matrice
dello smalto (EMD, enamel matrix derivative), è stato uno dei temi più discussi. In conclusione,
il workshop ha stabilito che l’applicazione di Straumann® Emdogain o di innesti di tessuto
connettivo (CTG, connective tissue graft) in associazione a tecniche con lembi avanzati coronalmente (CAF, coronally advanced flap) aumenta le probabilità di raggiungere la copertura completa delle radici nelle recessioni di classe I e II di Miller. In termini di implicazioni
pratiche, queste metodiche dovrebbero essere prese in considerazione assieme ai CAF per
migliorare le probabilità di completa copertura delle radici.4
I pazienti con recessione gengivale possono soffrire di ipersensibilità radicolare, sviluppare
delle carie sulla superficie delle radici e presentare compromissioni estetiche. L’estetica non
costituisce un’indicazione medica, ma è tuttavia una delle ragioni più frequenti del trattamento
delle recessioni, poiché i pazienti desiderano non solo dei denti attraenti e sani, ma anche
un’armoniosa linea gengivale.
Gli 11 casi presentati in questa raccolta sono i vincitori della campagna Crescita Contro la
Recessione, un concorso internazionale di casi che valuta il risultato estetico naturale di procedure di copertura delle radici che impiegano Straumann® Emdogain.
I casi presentati sono stati sottoposti alla rigorosa valutazione di una giuria internazionale di
sette esperti nel campo della chirurgia parodontale. La giuria era composta da: Prof. Giovanni
Zucchelli, Prof. Stephan Hägewald, Prof. Alain Borghetti, Prof. Anton Sculean, Dott. Michael
K. McGuire, Dott. Thomas G. Wilson e Prof.ssa Véronique Benhamou (per ulteriori informazioni sui membri della giuria, vedere pagina 6).
Il giudizio è stato sostenuto da una scheda di valutazione, realizzata e messa gentilmente a
disposizione dal Prof. Giovanni Zucchelli, sulla base del suo precedente lavoro scientifico5
e sull’esperienza professionale già acquisita nel campo della parodontologia estetica. La
scheda di valutazione ha garantito che tutti gli esperti prendessero in considerazione gli stessi
parametri per il loro giudizio:
5
• Contiguità riguardante l’invisibile confluenza tra l’area trattata e i tessuti molli adiacenti
• Corrispondenza cromatica tra il sito trattato e la gengiva adiacente
• Profilo correttamente festonato del margine gengivale dei denti adiacenti (contorno)
•Allineamento della giunzione muco-gengivale
• Appropriata quantità di tessuto cheratinizzato
•Conseguimento della copertura delle radici
•Spessore dei tessuti molli
•Complessità del caso
Nelle prossime pagine, vengono descritti dei casi clinici in cui i medici hanno usato Straumann®
Emdogain in associazione con lembi avanzati coronalmente (CAF), innesto di tessuto connettivo (CTG) e tunneling per il trattamento di recessioni singole e multiple. Per ulteriori informazioni riguardanti Straumann® Emdogain, rivolgersi al rappresentante locale Straumann.
Note legali
Esclusione di responsabilità per gli articoli di autori esterni: Gli articoli pubblicati in questa
Raccolta di Casi Estetici sono scritti da autori esterni. Essi sono stati sistematicamente valutati
e scelti con cura dall’editore (Institut Straumann AG, Basilea). Questi articoli riflettono in ogni
caso l’opinione dei rispettivi autori e, quindi, non coincidono necessariamente con l’opinione
dell’editore. Inoltre, l’editore non garantisce la completezza o la precisione e la correttezza
degli articoli di autori esterni pubblicati in questa Raccolta di Casi Estetici. Le informazioni
fornite nelle descrizioni dei casi clinici, in particolare, non possono sostituire una valutazione
dentale da parte di uno specialista dentale adeguatamente qualificato in un determinato caso.
Qualsiasi orientamento agli articoli pubblicati in questa Raccolta di Casi Estetici è, quindi,
responsabilità dell’odontoiatra. Gli articoli pubblicati in questa Raccolta di Casi Estetici sono
protetti da copyright e non possono essere riutilizzati, integralmente o in parte, senza l’esplicito
consenso dell’editore e dei rispettivi autori.
Straumann® e tutti gli altri marchi e loghi qui menzionati sono marchi registrati di Straumann Holding AG e/o delle sue
affiliate. Le denominazioni sociali e commerciali di terze parti che potrebbero essere menzionate potrebbero essere
registrate o potrebbero essere marchi altrimenti protetti, anche se non indicato esplicitamente. L’assenza di tale indicazione non va quindi interpretata come un consenso al libero uso di tali denominazioni.
6
I MEMBRI DELLA
GIURIA
Véronique Benhamou, B.Sc., D.D.S., Cert. Perio., FADI, FPFA
B.Sc./D.D.S., McGill University, Canada • Formazione post-laurea, Goldman School of
­Graduate Dentistry, Boston, MA, USA • 1989 Certificato di specializzazione in Parodontologia e Chirurgia Implantare • Vincitore del W.W. Wood Award per “Excellence in Dental Education” e dell’AAP award per “Outstanding Teaching and Mentoring in Periodontics” • Fellow
dell’International Team for Implantology (ITI) • Professore associato e direttore, Divisione di
Parodontologia, McGill University Dental School, Canada • Attività professionale privata,
specializzazione in rigenerazione ossea e chirurgia parodontale estetica
Alain Borghetti, DCD, DSO, DUO
1971 Laurea in Chirurgia Odontoiatrica, Dipartimento di Odontologia, Università di AixMarseille, Francia • Autore di numerosi articoli di clinica e di ricerca clinica pubblicati in
rassegne nazionali e internazionali • Autore di un manuale intitolato “Periodontal Plastic Surgery” • Presidente scientifico della French Society of Periodontology and Oral Implantology
(Società Francese di Parodontologia e Implantologia Orale) • Rappresentante della European Federation of Periodontology (Federazione Europea di Parodontologia) • Professore di
Pardontologia, Dipartimento di Odontologia, Università di Aix-Marseille, Francia • Attività
clinica privata in Parodontologia e Implantologia
7
Dr. Stephan Hägewald, P.D.
Laurea in Odontoiatria, Charité Berlin (Freie Universität Berlin), Berlino, Germania • 1991
P.D. (titolo della tesi: “Experimentelle Untersuchung zum Verhalten sekretorischer Anti­
körper nach oraler Immunisierung”) • DAAD research fellowship, Department of Micro­
bial Immunology, Institut Pasteur, Parigi, Francia • Autore di varie pubblicazioni scien­
tifiche e cliniche; ricercatore nel campo del trattamento parodontale, della chirurgia e
della rigenerazione; specializzazione in immunologia e patogenesi in parodontologia •
Professore assistente presso il Dipartimento di Parodontologia di Charité Berlin (Freie Uni­
versität Berlin), Berlino, Germania
Michael K. McGuire, D.D.S.
Diploma di laurea in Psicologia, Baylor University, Waco, TX, USA • D.D.S. e Certificate
di Parodontologia, Emory University School of Dentistry, Atlanta, GA, USA • Autore di
oltre cinquanta articoli scientifici e capitoli di manuali di parodontologia • Membro del
comitato editoriale di diverse pubblicazioni, tra cui Journal of Periodontology, Internatio­
nal Journal of Periodontics and Restorative Dentistry • Relatore presso convegni nazio­
nali e internazionali • Vincitore del Robinson Regeneration Award, del Clinical Research
Award e del Master Clinician Award dell’American Academy of Periodontology • Diplo­
mato dell’American Board of Periodontology • Presidente di numerose organizzazioni
odontoiatriche, tra cui l’American Academy of Periodontology e l’American Academy of
Periodontology Foundation
8
Professor Anton Sculean, D.M.D., M.S., Ph.D.
Corso di studi in Odontoiatria, Semmelweis University, Budapest, Ungheria • D.M.D. Formazione post-laurea in Parodontologia, Münster, Germania (Dr. med. dent.) and Royal Dental
College • M.S. Aarhus, Danimarca; Specialista della Società Tedesca di Parodontologia
(DGP, Deutsche Gesellschaft für Parodontologie) • Ph.D., University of Homburg, Germania • Oltre 150 pubblicazioni in riviste peer reviewed • Professore e direttore del dipartimento
di Parodontologia, Università di Berna, Svizzera • Vincitore dell’Anthony Rizzo Award della
International Association for Dental Research • Honorary Doctorates (Dr. h.c.), Semmelweis
University, Budapest, Ungheria e Victor Babes University, Timisoara, Romania
Thomas G. Wilson, Jr., D.D.S.
1971 D.D.S., University of Tennessee School of Dentistry • 1974 Certificate in Parodontologia
dell’University of Washington Graduate School of Dentistry • Diplomato dell’American Board
of Periodontology • Professore associato clinico, University of Texas at San Antonio Dental
School/ Baylor College of Dentistry, TX, USA • Autore di manuali premiati, tra cui “Dental
Maintenance for Patients with Periodontal Diseases”; “ITI Dental Implants: Planning, Placement,
Restoration, and Maintenance”; e “Periodontal Regeneration Enhanced” • Caporedattore di
Quintessence International; redattore associato del Journal of Periodontology
Professor Giovanni Zucchelli, D.DS., Ph.D.
D ottorato in Odontoiatria • Ph.D. in Biotecnologia Medica applicata all’Odontoiatria • Membro attivo della Federazione Europea di Parodontologia • Vicepresidente della
­S ocietà Italiana di Parodontologia • Membro del comitato editoriale dell’European Journal­
of ­
A esthetic Dentistry • Autore di un manuale sulla chirurgia plastica dei tessuti molli • Professore di Parodontologia, Università di Bologna, Italia
9
10
CASO 1
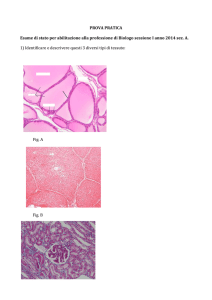
DESCRIZIONE
Nel giugno del 2008, una donna di 26 anni, sana, non fumatrice (ASC),
desiderava il trattamento di diverse recessioni gengivali di classe I di
Miller, a carico soprattutto dell’arcata superiore, la cui profondità variava
da 1,5 a 6 mm. La paziente era interessata soprattutto a migliorare l’estetica complessiva, ma soffriva anche di ipersensibilità radicolare cervicale.
Dopo la fase educativa del trattamento, in cui è stato fissato un adeguato
controllo della placca, l’esame clinico e quello radiografico non hanno
evidenziato alcuna perdita ossea prossimale. Il primo intervento è stato
condotto sui denti 12/24 e dopo un mese è stato trattato il difetto singolo
al dente 14.
La paziente è stata tenuta in osservazione per i 21 mesi successivi. Per
quanto abbiamo potuto osservare, si è ottenuta la copertura al 100 %
delle radici in tutti i difetti (il margine gengivale è al livello della giunzione
cemento-smalto (CEJ, cemento-enamel-junction) o lievemente coronale). La
paziente è soddisfatta del risultato clinico estetico e non presenta alcun
segno di ipersensibilità cervicale.
Fig. 1
Fig. 2
Fig. 3
Fig. 7 Fig. 8 Fig. 9
Fig. 13 Fig. 14 Fig. 15 FIGURE
Fig.6: Elevazione del lembo dell’area
anteriore. L’epitelio delle papille viene
asportato, per creare un letto connet­
tivale per l’avanzamento del lembo
coronale. La dissezione apicale acuta
Fig.1: Sorriso esteticamente sgradevo­
Fig.3: Primo piano della regione ante­
le della paziente, che mette in evidenza
ro-superiore (n. 12/22). Il dente n. 11
le irregolarità gengivali.
è lievemente inclinato.
Fig.2: Aspetto clinico pre-intervento
Fig.4: Primo piano veduta laterale
le incisioni oblique per creare il progetto
della mascella. Controllo ottimale della
sinistra (n. 23/25). Lo spessore e la
­
del lembo. Notare l’incisione paramar­
placca. Tutti i difetti sono della classe
quantità del tessuto cheratinizzato sono
ginale distale intorno al dente n. 25.
I di Miller e variano da 1,5 a 6 mm;
inferiori rispetto al secondo premolare
le papille riempiono completamente gli
adiacente.
elimina la tensione del lembo.
Fig.7: Veduta laterale del lato supe­rio­re sinistro, in cui vengono impie­gate del­
Fig.8: Un innesto di tessuto connettivo
viene posizionato e suturato sui denti
spazi prossimali.
Fig.5: Primo piano del dente n. 14 con
n. 23 e 24 per l’estensione del loro di­
un difetto singolo.
fetto e per il profilo dei tessuti molli.
Fig. 4
Fig. 5
Fig. 6
Fig. 10 Fig. 11 Fig. 12 Fig. 16 Fig. 17 Fig. 18 Fig.9: Dopo sbrigliamento meccanico,
Fig.13: Veduta post-intervento imme­
Fig.16: Primo piano della regione ante­
seguito da condizionamento radicolare
diato del dente n. 14 trattato con il lem­-
riore (n. 12/22), che mostra la comple­
mediante PrefGel® (EDTA 24 %), viene
bo avanzato coronale associato a inne­
ta copertura delle radici.
applicato Emdogain sulle radici e sot­
sto di tessuto connettivo e Emdogain .
to l’innesto di tessuto connettivo.
Questo sito è stato trattato un mese
Fig.17: Primo piano della regione la­
dopo il primo intervento.
terale sinistra (n. 23/25), che mette in
®
®
Fig.10: I lembi vengono avanzati coro­
evidenza la completa copertura delle
nalmente al livello della CEJ e stabiliz­
Fig.14: Sorriso armonioso della pa­
radici e l’aumento delle dimensioni
zati con suture da materassaio verticali.
ziente, 21 mesi dopo l’intervento.
gengivali (ampiezza e spessore).
Fig.11: Veduta laterale dei lembi coro­
Fig.15: Aspetto clinico post-interven-
Fig.18: Primo piano del dente n. 14,
nali suturati (23 – 25).
to dell’arcata superiore 21 mesi dopo
che mostra la completa copertura delle
­l’operazione.
radici 20 mesi dopo l’intervento.
Fig.12: Emdogain® viene applicato sui
margini gengivali per 5 minuti, per
­favorire la guarigione dei tessuti molli.
11
AUTORE &
COAUTORI
Dr. Robert Carvalho da Silva, D.D.S., M.S., Ph.D.
1994 D.D.S., Uberlândia Federal University, Minas Gerais, Brasile • 1997 Certificate
in Parodontologia, Brazilian Dentistry Association/Brasília Section • 2002 Master of
Science in Parodontologia, Piracicaba Dental School/Campinas University, São Paulo,
Brasile • 2004 Ph.D. in Parodontologia, Piracicaba Dental School/Campinas Univer­
sity, São Paulo, Brasile • 2005 Primo vincitore dell’E Bud Tarson Award, conferito
dall’AAP • Autore e coautore di diversi articoli nazionali e internazionali • Autore
del libro “Reconstrução tecidual estética: procedimentos plásticos e regenerativos pe­
riodontais e peri-implantares” • Professore dell’Implanteperio Institute – ricerca e train­
ing avanzato in odontoiatria, São Paulo, Brasile • Attività professionale privata presso
l’Implanteperio Institute, São Paulo, Brasile
Dr. Julio Cesar Joly, D.D.S., M.S., Ph.D.
1995 D.D.S., Piracicaba Dental School/Campinas University, São Paulo, Brasile • 1999
Master of Science in Parodontologia, Piracicaba Dental School/Campinas University,
São Paulo, Brasile • 2002 Ph.D. in Parodontologia, Piracicaba Dental School/Cam­
pinas University, São Paulo, Brasile • Autore e coautore di diversi articoli nazionali e
­internazionali • Autore del libro “Reconstrução tecidual estética: procedimentos plásti­
cos e regenerativos periodontais e peri-implantares” • Professore dell’Implanteperio
­Institute – ricerca e training avanzato in odontoiatria, São Paulo, Brasile • Attività pro­
fessionale privata presso l’Implanteperio Institute, São Paulo, Brasile
Dr. Paulo Fernando Mesquita de Carvalho, D.D.S., M.S.
1995 D.D.S., Alfenas University, Alfenas, Brasile • 1997 Certificate in Chirurgia
Maxillofacciale, Alfenas University, Alfenas, Brasile • 1999 Certificate in Parodonto­
­
logia, São Paulo University/Ribeirão Preto Section • 2006 Master of Science in Paro­
dontologia, São Leopoldo Mandic/Campinas, São Paulo, Brasile • Autore e coautore
di diversi articoli nazionali e internazionali • Autore del libro “Reconstrução tecidual
estética: procedimentos plásticos e regenerativos periodontais e peri-implantares” • Pro­
fessore dell’Implanteperio Institute – ricerca e training avanzato in odontoiatria, São
Paulo, Brasile • Attività professionale privata presso l’Implanteperio Institute, São Paulo,
Brasile
12
casO 2
DESCRIZIONE
Donna di 50 anni, non fumatrice, presentava 8 mm di recessione facciale
del dente n. 23. Si è messo in evidenza un difetto di recessione di classe
II di Miller. La paziente ha rifiutato la terapia ortodontica per correggere
l’affollamento anteriore. La prima fase di trattamento includeva la terapia
parodontale non chirurgica.
Lo sbrigliamento completo della radice e l’appiattimento della superficie radicolare sono stati seguiti da Straumann® Prefgel (2 minuti), per
preparare la radice per Straumann ® Emdogain. La radice è stata irrigata a fondo ed è stata asciugata all’aria prima dell’applicazione di
Emdogain®. Sono state effettuate delle incisioni al livello della CEJ per
creare un peduncolo mesiale e distale, seguite da incisioni verticali di
scarico e dissezione a spessore parziale. I singoli peduncoli sono stati
creati e poi suturati tra di loro come peduncolo doppio.
L’area mascellare premolare palatale di sinistra è stata usata come tessuto
donatore per l’innesto di tessuto connettivo sottoepiteliale. Dopo il prelievo, il CTG è stato poi suturato alle papille interprossimali e lateralmente
per stabilizzare l’innesto. Emdogain® è stato applicato sopra il CTG e
nel vestibolo prima di posizionare coronalmente l’innesto del doppio peduncolo. È stata effettuata un’incisione periostale di scarico per il posizionamento coronale del peduncolo per la sutura “tension-free” sull’innesto
di tessuto connettivo. Il peduncolo è stato intenzionalmente posizionato
lievemente coronale rispetto alla CEJ.
A dodici giorni, la guarigione è stata eccellente. A 3 mesi, è stato raggiunto il 100 % della copertura della radice, con 0,5 mm di profondità di
sondaggio disto-buccale del dente n. 23. È stato raggiunto un aumento
della gengiva attaccata.
Fig. 1
Fig. 2
Fig. 3
Fig. 7 Fig. 8 Fig. 9
Fig. 13 Fig. 14 FIGURE
Fig.6: Viene riapplicato Emdogain®
sulla superficie della radice. Il doppio
peduncolo è stato creato suturando due
peduncoli tra loro.
Fig.1: Presentazione di una donna di 50
rigazione per 30 secondi e asciugatura
anni, sana, non fumatrice, con recessio­
all’aria.
Fig.7: Il sito donatore.
Fig.8: L’innesto finale misura
ne n. 23. Si misurano 0 mm di gengiva
cheratinizzata e 8 mm di perdita di at­
Fig.4: Vengono effettuate delle inci­
tacco facciale. Si mette in evidenza un
sioni al livello della CEJ per creare un
difetto di recessione di classe II di Miller.
peduncolo mesiale e distale con incisio­
Fig.9: Il CTG è suturato per stabilizzare
ni verticali di scarico. Viene completata
l’innesto. Emdogain® viene applicato sul
una dissezione a spessore parziale in
CTG prima di posizionare coronalmente
profondità nel vestibolo.
il doppio peduncolo.
della radice, viene applicato PrefGel®
Fig.5: Sono stati formati i due pedun­
Fig.10: Viene praticata un’incisione
per 2 minuti. Emdogain viene aggiun­
coli individuali e giacciono passiva­
periostale di scarico, per consentire
to sulla superficie della radice dopo ir­
mente nel vestibolo.
una sutura “tension-free”.
Fig.2: Primo piano dell’area del n. 23.
10 × 7 mm.
Fig.3: Dopo completo sbrigliamento
®
Fig. 4
Fig. 5
Fig. 6
Fig. 10 Fig. 11 Fig. 12 Fig.11: Il doppio peduncolo viene po­
sizionato coronalmente e suturato.
Fig.12: Palato mascellare sinistro a 12
gior­­ni post-intervento.
Fig.13: Giorno 12 post-intervento del
n. 23.
Fig. 14: 3 mesi post-intervento. È sta­
to raggiunto il 100 % della copertura
della radice, con 0,5 mm di profondità
di sondaggio disto-buccale del dente
n. 23.
13
AUTORE
Dr. Robert Levine, D.D.S.
1977 B.S. University of Maryland, College Park • 1981 D.D.S. Temple University
School of Dentistry • 1984 Certificate in Parodontologia, University of Pennsylvania
School of Dental Medicine, PA, USA • Diplomate, American Board of Periodontology • Fellow, International Team for Implantology (ITI) di Basilea, Svizzera • Fellow, College
of Physicians, Philadelphia, PA, USA • Chairman Emeritus of Periodontics all’Albert Ein­
stein Medical Center (1984 – 2003) • Clinical Professor del Post-Graduate Department
of Periodontology and Oral Implantology presso la Temple University Kornberg Scho­
ol of Dentistry • Professore associato clinico presso il Periodontics del Post-Graduate
Department of Periodontics, Periodontal Prosthesis and Implantology presso la University
of Pennsylvania School of Dental Medicine • Membro dei comitati editoriali di: Journal
of Periodontology (1998 – 2007), Clinical Implant Dentistry and Related Research, The
Compendium of Continuing Education in Dentistry e Inside Dentistry • Attività profes­
sionale privata a tempo pieno specializzata in: posizionamento chirurgico di impianti,
procedure di chirurgia plastica estetica orale, terapia rigenerativa, ortodonzia nell’adulto
e medicina orale • Autore e coautore di oltre 50 articoli su temi correlati al trattamento
parodontale, impianti dentali, terapia ortodontico-parodontale e medicina orale; inoltre,
ha contribuito alla realizzazione di 6 manuali
14
casO 3
DESCRIZIONE
Uomo di 58 anni, non fumatore, presentava come problema principale
una recessione e sensibilità radicolare del dente n. 13. Alla presentazione, il n. 13 aveva una perdita di 4 mm di attaccamento facciale.
È stata impiegata la tecnica di innesto connettivale a doppio peduncolo
(DPCTG), a causa delle ampie papille interprossimali presenti.
Lo sbrigliamento completo della radice e l’appiattimento della superficie radicolare sono stati seguiti da Straumann® Prefgel (2 minuti), per
­preparare la radice per Straumann® Emdogain. La radice è stata irrigata a fondo ed è stata asciugata all’aria prima dell’applicazione di
­Emdogain®. Sono state effettuate delle incisioni al livello della CEJ per
creare un peduncolo mesiale e distale, seguite da incisioni verticali di
scarico e dissezione a spessore parziale. I singoli peduncoli sono stati
creati e poi suturati tra di loro come peduncolo doppio. Emdogain® è
stato riapplicato sulla superficie della radice e nell’area vestibolare prima
del posizionamento dell’innesto di tessuto connettivo.
L’innesto di tessuto connettivo è stato prelevato dal palato superiore destro
(area premolare) e suturato in posizione con plain gut 5.0 al livello della
CEJ. È stata effettuata un’incisione periostale di scarico per il posizionamento coronale del peduncolo per la sutura “tension-free” sull’innesto
di tessuto connettivo. Il peduncolo è stato intenzionalmente posizionato
lievemente coronale rispetto alla CEJ.
Alla visita a 5 mesi, il dente n. 13 presentava un’eccellente miscela di
colori e un’ottima guarigione dei tessuti molli. La profondità di sondaggio
erano < 1 mm sull’aspetto labiale con assenza di sanguinamenti dopo
il sondaggio e di ipersensibilità. È stato raggiunto il 100 % di copertura
della radice.
Fig. 1
Fig. 2
Fig. 3
Fig. 7 Fig. 8 Fig. 9
Fig.1: Presentazione di difetto di reces­
Fig.5: La giunzione delle 2 papille è
suturato è situato passivamente in po­
sione classe I di Miller del dente n. 13.
stata realizzata con suture di plain gut
sizione apicale all’innesto di tessuto
5.0 con un ago P2 molto sottile.
connettivo.
Fig.6: Emdogain® viene riapplicato sul­
Fig.8: L’innesto del peduncolo doppio
la superficie della radice.
è stato posizionato coronalmente dopo
FIGURE
Fig.2: Superficie radicolare preparata.
Fig.3: Subito viene adeguatamente ag­
giunto Emdogain® sulla superficie della
radice.
un’incisione periostale vestibolare di
Fig.7: L’innesto di tessuto connettivo
scarico.
palatale è stato prelevato dal palato
Fig.4: Progetto di incisione per creare
superiore destro (area premolare) e su­
Fig.9: Sito donatore palatale superiore
un peduncolo doppio.
turato in posizione con plain gut 5.0 al
destro in regione bicuspide, lingual­
livello della CEJ. Il doppio peduncolo
mente a n. 15, 14.
Fig. 4
Fig. 5
Fig. 6
Fig. 10 Fig. 11 Fig. 12 Fig.10: Veduta a 2 settimane postintervento del sito donatore palatale
superiore destro.
Fig.11: Veduta a 2 settimane post-­
intervento del n. 13.
Fig.12: Visita a 5 mesi post-intervento:
il dente n. 13 presenta un’eccellente
miscela di colori e un’ottima guarigio­
ne dei tessuti molli.
15
AUTORE
Dr. Robert Levine, D.D.S.
1977 B.S. University of Maryland, College Park • 1981 D.D.S. Temple University
School of Dentistry • 1984 Certificate in Parodontologia, University of Pennsylvania
School of Dental Medicine, PA, USA • Diplomate, American Board of Periodontology • Fellow, International Team for Implantology (ITI) di Basilea, Svizzera • Fellow, College
of Physicians, Philadelphia, PA, USA • Chairman Emeritus of Periodontics all’Albert Ein­
stein Medical Center (1984 – 2003) • Clinical Professor del Post-Graduate Department
of Periodontology and Oral Implantology presso la Temple University Kornberg Scho­
ol of Dentistry • Professore associato clinico presso il Periodontics del Post-Graduate
Department of Periodontics, Periodontal Prosthesis and Implantology presso la University
of Pennsylvania School of Dental Medicine • Membro dei comitati editoriali di: Journal
of Periodontology (1998 – 2007), Clinical Implant Dentistry and Related Research, The
Compendium of Continuing Education in Dentistry e Inside Dentistry • Attività profes­
sionale privata a tempo pieno specializzata in: posizionamento chirurgico di impianti,
procedure di chirurgia plastica estetica orale, terapia rigenerativa, ortodonzia nell’adulto
e medicina orale • Autore e coautore di oltre 50 articoli su temi correlati al trattamento
parodontale, impianti dentali, terapia ortodontico-parodontale e medicina orale; inoltre,
ha contribuito alla realizzazione di 6 manuali
16
casO 4
DESCRIZIONE
Donna di 39 anni, non fumatrice, senza malattie sistemiche; il suo problema principale: “voglio migliorare il mio sorriso”. Dopo l’esame clinico,
le profondità di sondaggio variavano da 2 a 3 mm con sanguinamento
minimo dopo il sondaggio. Si sono messi in evidenza 2 – 5 mm di recessioni gengivali sulla maggior parte dei denti mascellari e mandibolari. La
paziente ha ammesso di aver spazzolato in passato i denti in maniera
aggressiva e che le recessioni riportate erano presenti da oltre dieci anni.
La paziente ha usato un dentifricio desensibilizzante, ma è stata riportata
solo una minore sensibilità al freddo. Ha imparato a controllare il suo
sorriso, per nascondere le recessioni gengivali e le radici esposte.
Le sono state diagnosticate delle recessioni gengivali di tipo I-II di Miller,
con deficit di tessuto cheratinizzato. Le eziologie comprendevano un
biotipo parodontale sottile e microtraumi provocati dallo spazzolamento
aggressivo. Alla paziente sono state fornite istruzioni sulla corretta igiene
orale, le è stato consigliato di non usare spazzolini a setole dure e di
non esercitare una pressione eccessiva nello spazzolamento dei denti.
Il piano di trattamento comprendeva l’innesto di tessuto connettivo con
l’uso di Straumann® Emdogain. A causa della limitata disponibilità di
tessuto donatore, è stata programmata la chirurgia separatamente per la
mascella e per la mandibola.
Per la mascella è stata usata la tecnica di tunneling, mentre per la mandibola si è impiegata un’associazione di tunneling e lembo, per ridurre al
minimo il trauma a carico dei tessuti molli. Alla paziente sono stati prescritti collutori antibiotici per le prime due settimane e sono state rimosse tutte
le suture a due settimane. La guarigione è stata tranquilla. Alla paziente
è stato raccomandato di usare uno spazzolino da denti extra-soft per
le due settimane successive e di riprendere poi l’igiene orale normale.
Fig. 1
Fig. 2
Fig. 3
Fig. 7 Fig. 8 Fig. 9
Fig. 13 Fig. 14 Fig. 15 Fig.1: Presentazione iniziale (veduta
Fig.5: Presentazione iniziale (inferiore
Fig.8: Situazione immediatamente suc­
frontale).
destra).
cessiva alla chirurgia mascellare (supe­
FIGURE
riore destra).
Fig.2: Presentazione iniziale (superiore
Fig.6: Situazione immediatamente suc­
sinistra).
cessiva alla chirurgia mascellare, in cui
Fig.9: Otto settimane dopo chirurgia
è stato usato il tunneling e parte dell’in­
mascellare.
Fig.3: Presentazione iniziale (superiore
nesto è stata lasciata esposta, per au­
destra).
mentare il tessuto cheratinizzato.
Fig.10: Chirurgia mandibolare. È stata
usata un’associazione di tunneling e
Fig.4: Presentazione iniziale (inferiore
Fig.7: Situazione immediatamente suc­
lembo, a causa della sottigliezza del
sinistra).
cessiva alla chirurgia mascellare (supe­
tessuto parodontale.
riore sinistra).
Fig. 4
Fig. 5
Fig. 6
Fig. 10 Fig. 11 Fig. 12 Fig. 16 Fig.11: Sei mesi post-intervento alla
Fig.15: Sei mesi post-intervento.
mascella, tre mesi post-intervento alla
mandibola.
Fig.16: Documentazione finale. 18 mesi
post-intervento alla mascella, 15 mesi
Fig.12: Sei mesi post-intervento alla
mascella (superiore sinistra).
Fig.13: Sei mesi post-intervento alla
mascella (superiore destra).
Fig.14: Sei mesi post-intervento alla
mascella (anteriore).
post-­intervento alla mandibola.
17
AUTORE
Ken Akimoto, D.D.S., M.S.D.
1989 Tokyo Medical and Dental University, School of Dentistry, Tokyo, Giappone • 1989
Attività professionale privata in odontoiatria generale, Tokyo, Giappone • 1998 Gradua­
te Parodontologia, University of Washington, WA, USA • 2000 Diplomate, American
board of Periodontology • 2003 Attività professionale privata limitata alla parodontolo­
gia e all’implantologia, Bellevue, WA, USA • 2007 Affiliate Assistant Professor, Univer­
sity of Washington, WA, USA • 2009 Fellow, International Team for Implantology (ITI)
18
casO 5
DESCRIZIONE
La donna di 32 anni si è presentata per il trattamento della recessione e
della disarmonia degli zenit gengivali, notate nel suo sorriso. Le condizioni
generali di salute della paziente non apportavano contributi utili al caso.
Delle incisioni sulculari attraversavano le papille 2 – 4 mm in direzione
apicale rispetto alle altezze interprossimali delle papille. Sono state
effettuate delle incisioni verticali di scarico dall’aspetto distale del
dente incisivo centrale destro (n. 11) all’aspetto distale del canino sinistro
(n. 23). Una volta riflesso un lembo a spessore pieno/parziale, le papille
rimanenti sono state disepitelizzate, per consentire il posizionamento alla
chiusura di un letto di sanguinamento per il lembo.
È stata fornita smaltoplastica al livello della CEJ per il dente incisivo laterale sinistro (n. 22), con lo scopo di creare una CEJ più coronale, per
migliorare l’armonia del rapporto irregolare dello zenit gengivale. Questo consentirebbe il posizionamento del margine gengivale per l’incisivo
laterale sinistro a un livello più coronale rispetto ai denti adiacenti incisivi
centrali e canini. (La paziente ha rifiutato un simile trattamento per il dente
laterale desto controlaterale (n. 12)).
È stato isolato il sito chirurgico e il trattamento è stato continuato con
l’applicazione di Straumann® Prefgel (EDTA 24 %) per due minuti, seguita da irrigazione con salina e poi da applicazione di Straumann®
Emdogain. Uno scarico periostale ha consentito l’avanzamento del
lembo coronalmente nella posizione con le suture. Alla paziente sono
state fornite appropriate istruzioni post-intervento.
Durante la visita a sei mesi dall’intervento, l’armonioso aspetto gengivale
appariva stabile e la paziente era estremamente soddisfatta del risultato
estetico.
Fig. 1
Fig. 2
Fig. 3
Fig. 7 Fig. 8 Fig. 9
Fig.1: Mascellare anteriore prima della
Fig.5: Veduta post-intervento di mascel­
Fig.9: Situazione a 2 settimane dopo
chirurgia.
lare anteriore.
l’intervento.
Fig.2: Mascellare anteriore sinistro pri­
Fig.6: Veduta post-intervento di mascel­
Fig.10: Sorriso della paziente a 2 setti­
ma della chirurgia.
lare anteriore sinistro.
mane dopo l’intervento.
Fig.3: Situazione del sorriso della
Fig.7: Situazione a 2 settimane dopo
Fig.11: Situazione a 6 mesi dopo l’in­
­paziente prima della chirurgia.
l’intervento.
tervento (frontale superiore).
Fig.4: Mascellare anteriore prima del­
Fig.8: Situazione a 2 settimane dopo
Fig.12: Situazione a 6 mesi dopo l’in­
la chirurgia.
l’intervento (primo piano).
tervento (superiore destra).
FIGURE
Fig. 4
Fig. 5
Fig. 6
Fig. 10 Fig. 11 Fig. 12 19
AUTORE
Dr. Mark I. Gutt, D.M.D.
1989 D.M.D. dell’University of Pennsylvania School of Dental Medicine, PA, USA • 1991
Diploma di specializzazione dell’University of Pennsylvania School of Dental Medicine,
PA, USA • 1999 Certified Diplomate dell’American Board of Periodontology • Membro
attivo dell’American Academy of Periodontology and American Board of Periodontology • Attività professionale in parodontologia e implantologia in Florida Meridionale (dal
1991) • Costante aumento degli standard di trattamento parodontale e implantologico
20
case 6
DESCRIZIONE
Donna di 24 anni, di etnia caucasica, indirizzata per il trattamento della
recessione gengivale. La valutazione clinica ha rivelato una recessione
della linea labiale media e della gengiva facciale di 3 mm, 2 mm e
1 mm, rispettivamente dei denti n. 11, n. 21 e n. 22 (fig. 1 e 2). Il biotipo
gengivale era sottile e festonato, con una presentazione triangolare dei
denti. Era presente un “triangolo nero” tra n. 21 e n. 22 (fig. 1). L’eziologia
della recessione era difficile da determinare.
È stato preparato un piano di trattamento, che consisteva in un lembo
avanzato coronalmente, mediante una tecnica di tunneling modificata,
con un’applicazione di Straumann® Emdogain. Dopo infiltrazione buccale di lidocaina al 2 % (1:100.000 epi), è stato sollevato un lembo split
mucoperiostale buccale dopo incisioni intrasulculari dal dente n. 12 al
n. 23, usando una dissezione a tunnel, per sollevare ma non separare
le papille (fig. 3 e 4). I denti sono stati disincrostati e le radici levigate
dopo applicazione di Straumann® Prefgel (fig. 5 e 6). Le radici sono state
irrigate con salina ed è stato applicato Emdogain® sulle superfici radicolari dei denti n. 11, n. 21 e n. 22 (fig. 7). Il lembo buccale è stato quindi
avanzato coronalmente e adattato alle CEJ e suturato con 6-0 Prolene®
mediante tecnica verticale interna da materassaio (fig. 8).
Sono state fornite istruzioni per il post-intervento. La paziente è stata visi­
tata dopo 2 settimane per la rimozione delle suture ed è stata valutata
per 7 mesi. La valutazione a 7-mesi ha rivelato la copertura completa
delle radici e l’eliminazione del “triangolo nero”, con un aspetto gengi­
vale e papillare esteticamente piacevole (fig. 9).
Fig. 1
Fig. 2
Fig. 3
Fig. 7 Fig. 8 Fig. 9
Fig.1: Presentazione iniziale che in­
Fig.4: Procedura di tunneling effettuata
Fig.8: Lembo avanzato coronalmente
dica un’alterata architettura papillare
per elevare ma ritenere le papille.
suturato.
Fig.5: Mobilità del lembo dopo proce­
Fig.9: Guarigione a 7 mesi.
FIGURE
(n. 21 e n. 22) e la recessione gengiva­
le (n. 11, n. 21, n. 22).
dura di tunneling.
Fig.2: Presentazione iniziale che in­
dica il grado di recessione gengivale.
Fig.6: Applicazione di PrefGel® ai denti
colpiti.
Fig.3: Incisione intrasulculare per l’ele­
vazione del lembo.
Fig.7: Applicazione di Emdogain®.
Fig. 4
Fig. 5
Fig. 6
21
AUTORE &
COAUTORE
Dr. Eunseok Eugene Oh, D.D.S.
D.D.S., New York University, NY, USA • Formazione post-laurea in Parodontologia,
­Stony Brook University School of Dental Medicine, NY, USA • Vincitore del Dr. Bernard
E. Rudner Memorial Award, per la prestazione superiore nel trattamento con approccio
globale e nell’odontoiatria pratica applicata • Honors in Hospital Residency • Vincitore
della NYU Dental Scholarship della New York University • Autore di numerose pubblicazioni nazionali e internazionali • Ambulatorio privato in Vienna, VA, USA
DR. VINCENT J. IACONO, D.M.D.
D.M.D., Cum Laude, Harvard University, Cambridge, MA, USA • Certificato di specializzazione in Parodontologia, Harvard University, Cambridge, MA, USA • BA New York
University, NY, USA • Professore Emerito e Presidente del Dipartimento di Parodontologia e Implantologia Dentale, Stony Brook University School of Dental Medicine, NY,
USA • Direttore del Programma di Formazione Avanzata in Parodontologia e Presidente
Associato dei Programmi Post-laurea, Stony Brook University School of Dental Medicine,
NY, USA • Già Presidente dell’American Academy of Periodontology (AAP) • Già
­Presidente dell’International Academy of Periodontology • Presidente dell’Academy of
Osseointegration (AO) • Membro del Consiglio della Fondazione AAP • Presidente del
Council of Hospitals and Advanced Education Programs (COHAEP) di ADEA
22
casO 7
DESCRIZIONE
Donna di 22 anni, sana, non fumatrice, presentava 3 mm di recessioni
buccali dei canini superiori. Era presente anche una gengiva con attacco
sottile, con marcata estensione ai frenuli labiali. Il tessuto parodontale era
sano e l’igiene orale era ben controllata.
Il canino superiore sinistro è stato trattato con un lembo coronalmente
avanzato con Straumann® Emdogain più tessuto connettivo sottoepiteliale.
Prima, Emdogain® è stato applicato alla superficie radicolare, poi è stato
effettuato un innesto di tessuto connettivo. L’ultimo strato era l’Emdogain®
rimanente, per migliorare la guarigione della ferita. La riuscita copertura
delle radici è stata il risultato della combinazione tra potenziale rigenerativo di Emdogain®, un miglioramento nella guarigione delle ferite e il
guadagno di gengiva attaccata con un innesto connettivo sottoepiteliale.
Fig. 1
Fig. 2
Fig. 3
Fig. 7 Fig. 8
Fig. 9 Fig. 13 Fig. 14 Fig. 15 Fig.1: Canino superiore sinistro e de­
Fig.5: Disepitelizzazione della prima
Fig.9: Viene applicato il rimanente
stro, con 3 mm di recessioni.
(12/11) papilla. Segue la successiva.
Emdogain®.
Fig.2: Lato sinistro. Il canino con una
Fig.6: Tecnica di incisione singola sul
Fig.10: Chiusura della ferita con mate­
recessione di 3 mm.
sito donatore palatale.
riale di sutura 6.0.
Fig.3: Lato sinistro. Il canino con una
Fig.7: L’innesto di tessuto connettivo.
Fig.11: Situazione post-intervento dopo
FIGURE
7 giorni.
recessione di 3 mm (primo piano).
Fig.8: SBT viene posizionato e fissato
Fig.4: Un lembo split viene sollevato
dopo condizionamento e applicazione
Fig.12: Situazione post-intervento do­po
dopo pulizia della superficie dentale.
di Emdogain®.
7 giorni.
Fig. 4
Fig. 5
Fig. 6 Fig. 10 Fig. 11 Fig. 12
Fig. 16 Fig.13: Situazione post-intervento do­
po 11 giorni.
Fig.14: Situazione post-intervento do­
po 20 giorni.
Fig.15: Situazione post-intervento do­
po 2 mesi.
Fig.16: La recessione è coperta com­
pletamente e c’è un’ampia zona di
gengiva cheratinizzata.
23
AUTORE
Dr. med. dent. Andreas Hofmann, M.Sc.
1999 Laurea in Odontoiatria, Università di Lipsia, Germania • 2002 Dottorato • 2007
Master of Science in Parodontologia, dopo studi post-laurea all’Università di Donau,
Krems, Germania. Tesi del master: “Möglichkeiten/Varianten der Rezessionsdeckungen
und Regeneration des Zahnhalteapperates“ • 2008/2009 Master di perfezionamento
in Parodontologia (IPI) • 2009 Master di perfezionamento in Implantologia (IPI)
24
casO 8
DESCRIZIONE
Donna di 51 anni, indirizzata per il posizionamento di 3 fixture implantari
per una protesi parziale fissa sul terzo sestante. La paziente lamentava
ipersensibilità generale ed era insoddisfatta del suo sorriso, in particolare
dei denti lunghi. Lo scopo del trattamento era quello di ridurre la lunghezza dei denti usando un innesto di tessuto connettivo con tunneling,
comprendente l’applicazione di Straumann® Emdogain sulle superfici delle radici esposte e il posizionamento di tre impianti dentali endo-ossei a
forma di radice su n. 24, n. 25 e n. 26 in una seduta.
È stato realizzato un innesto di tessuto connettivo con tecnica a tunnel
per la copertura delle radici di recessioni multiple adiacenti. È stato
­creato un letto bilaminare a spessore parziale, mediante incisioni intrasulculari con un micro-coltello da sclerotomia sui denti n. 13, n. 12, n. 11,
n. 21, n. 22 e n. 23. Si è ottenuto un rilasciamento del tessuto sufficiente
a offrire abbastanza spazio sia per l’introduzione del tessuto palatale
raccolto sia per l’avanzamento coronale del lembo sovra-laminare dopo
sutura. Le proteine di Emdogain® sono state utilizzate per il condizionamento delle radici esposte, come raccomandato dal produttore.
Sono state impiegate due suture a trazione dagli aspetti mesiale e distale
del tunnel bilaminare creato, allo scopo di introdurre l’innesto attraverso la recessione maggiore. È stata prescritta assistenza post-operatoria
­convenzionale. La paziente è fin qui soddisfatta del risultato, sia dal
punto di vista estetico che da quello funzionale (riduzione completa
dell’ipersensibilità).
Fig. 1
Fig. 2
Fig. 7 Fig. 8 Fig. 3
FIGURE
Fig.1: Veduta pre-intervento: ampie re­
viene applicato Emdogain® alla super­
Fig.6: Guarigione a tre mesi, veduta
cessioni multiple adiacenti sul sestante
ficie delle radici esposte, secondo il
frontale. Restauro del livello perso d
­ ella
mascellare anteriore, classe III di Mil­
protocollo del produttore.
CEJ. La recessione residua è attesa nei
ler, distruzione della naturale CEJ ed
punti di recessione gengivale della
estrusione dentale n. 22 e n. 23. Bassa
Fig.4: L’innesto viene posizionato nel
prevedibilità.
letto bilaminare mediante due suture a
trazione.
Fig. 2: Viene ottenuto un ampio innesto
di tessuto connettivo dal palato.
classe avanzata II di Miller.
Fig.7: Veduta laterale destra a tre mesi
di guarigione.
Fig.5: Guarigione a una settimana,
che mostra quasi il 100 % di copertura
Fig.8: Veduta laterale sinistra a tre
Fig.3: Dopo preparazione di un ampio
in entrambi gli incisivi centrali, le reces­
mesi di guarigione.
tunnel bilaminare dal n. 13 al n. 23,
sioni più difficili.
Fig. 4
Fig. 5
Fig. 6
25
AUTORE
Dr. Ion Zabalegui, M.D.
1982 M.D., Facultad de Medicina, Universidad del País Vasco, Spagna • 1984 Specia­
lity in Stomatologia, Facultad de Medicina, Universidad del País Vasco, Spagna • 1987
Certificate in Parodontologia, University of Southern California, CA, USA • Già visiting
professor, Odontología Integrada, Universidad del País Vasco, Spagna • Membro di:
Sociaded Española de Periodoncia, American Academy of Periodontology, European
Academy of Osseointegration, Sociedad Española de Protesis Estomatologica, Aca­
demy of Osseointegration, Pierre Fauchard Academy, International College of Dentistry • Attività professionale privata in Bilbao, Spagna • Visiting professor, Programma postlaurea in Parodontologia, UCM, Madrid, Spagna
26
casO 9
DESCRIZIONE
Donna di 27 anni, di etnia caucasica, presentatasi alla clinica odontoiatrica con incisivi mandibolari sensibili. La paziente fumava da 7 anni
e aveva dei piercing orali, un anello alla lingua e due anelli alle labbra
(labrets), che avevano contribuito al danno dei tessuti molli e duri a
­carico dei denti n. 31 e n. 41. La perdita clinica di attacco delle superfici
medio-facciali del n. 31 e n. 41 era rispettivamente di 9 mm e 11 mm,
con recessione rispettivamente di 6 mm e 8 mm e una mobilità di classe
I di entrambi i denti. La terapia non chirurgica ha avuto un effetto minimo
su quest’area.
È stato sviluppato un progetto di trattamento chirurgico per includere un
innesto di tessuto connettivo con l’aggiunta di Straumann® Emdogain
per un risultato rigenerativo potenzialmente migliore sia sul n. 31 che sul
n. 41. La guarigione iniziale a due settimane era inadeguata, con sospetta prosecuzione del fumo e igiene orale inadeguata. Tuttavia, il
tessuto ha cominciato a mostrare continuo miglioramento al follow-up a
6 settimane, e a undici mesi l’area era migliorata in modo spettacolare,
con profondità di sondaggio minime (< 3 mm) e completa copertura del
n. 41 e difetto residuo di 2 mm del n. 31.
La caratteristica impressionante di questo risultato era che indipendentemente dal fattore di rischio di continuazione del fumo, come confermato
dalla paziente, e l’igiene orale inadeguata, i tessuti hanno risposto e le
loro condizioni si sono risanate, con un’estetica molto migliorata.
Fig. 1
Fig. 2
Fig. 3
Fig. 7 Fig. 8 Fig. 9
Fig.1: Raffigurazione della situazione
Fig.5: Applicazione di PrefGel®
Fig.9: Situazione al follow-up a due
iniziale.
(EDTA).
settimane.
Fig.2: Radiografia pre-intervento dei
Fig.6: Applicazione di Emdogain®.
Fig.10: Situazione al follow-up a sei
FIGURE
denti n. 31 e n. 41.
settimane.
Fig.7: TC della sutura dell’innesto.
Fig.3: Lembo iniziale.
Fig.11: Situazione finale al follow-up a
Fig.8: Raffigurazione di lembo suturato.
Fig.4: Dopo sbrigliamento.
undici mesi.
Fig. 4
Fig. 5
Fig. 10
Fig. 11
Fig. 6
27
AUTORE
Paul G. Luepke, D.D.S., M.S.
1996 Certificato Master in Parodontologia, University of Texas at San Antonio ­Health
Science Center, TX, USA • 1997 Diplomate dell’American Board of Periodontology • 2008 Assistant Professor of Surgical Services Periodontics Division, Marquette University
School of Dentistry in Milwaukee, WI, USA • 2009 Interim Department Chair of ­Surgical
Sciences presso la Marquette University School of Dentistry in Milwaukee, WI, USA
28
casO 10
DESCRIZIONE
Donna di 23 anni, che presentava recessioni gengivali multiple (denti dal
n. 11 al n. 16). Il prominente canino mostrava una recessione di classe
III di Miller, gli altri denti presentavano recessioni di classe I di Miller.
La procedura di trattamento è iniziata con una pulizia e disincrostazione
completa delle superfici radicolari esposte, condotta con tecniche manuali e strumentali, seguita dalla preparazione di lembo split di un lembo
di tipo Zucchelli (senza incisioni verticali di scarico). Una dissezione nella
mucosa vestibolare consentiva l’ulteriore mobilizzazione.
Straumann® Prefgel (EDTA) è stato applicato per due minuti sulla superficie
delle radici. In seguito, l’area chirurgica è stata irrigata con soluzione
­salina sterile e Straumann® Emdogain è stato applicato sulla superficie
delle radici. È stato prelevato un innesto di tessuto connettivo (CTG) dal
palato con la tecnica di incisione singola. L’innesto è stato poi diviso.
Il CTG è stato fissato sulla superficie delle radici e il lembo è stato posizionato coronalmente e fissato con suture con sling.
Si è evitata la pulizia meccanica dei denti nell’area chirurgica durante le
prime 4 settimane ed è stata prescritta una soluzione di clorexedina. Le
suture sono state tolte 10 giorni dopo l’intervento.
Fig. 1
Fig. 2
Fig. 3
Fig. 7 Fig. 8 Fig. 9
Fig. 13 Fig. 14 Fig. 15 Fig.1: Recessioni multiple del mascella­
Fig.4: Preparazione del lembo conclu­
Fig.8: Prelievo dell’innesto di tessuto
re superiore destro. Il canino posizionato
sa. Non sono necessarie incisioni ver­
connettivo.
buccalmente presenta una recessione di
ticali di scarico per il posizionamento
FIGURE
Fig.9: Prelievo dell’innesto di tessuto
classe III di Miller.
coronale.
Fig.2: Profilo di lembo di tipo Zucchelli.
Fig.5: Applicazione di PrefGel
Viene scelta una preparazione split per
due minuti sulla superficie delle radici.
connettivo.
®
per
facilitare la sopravvivenza dell’innesto.
Fig.10: L’innesto viene diviso a metà,
per consentire la copertura dell’area
Fig.6: Applicazione di Emdogain®.
completa.
Fig.7: Preparazione del sito donatore
Fig.11: L’innesto viene diviso a metà,
con la tecnica di incisione singola.
per consentire la copertura dell’area
Fig.3: Disepitelizzazione delle aree
papillari.
completa.
Fig. 4
Fig. 5
Fig. 6
Fig. 10 Fig. 11 Fig. 12 Fig. 16 Fig.12: L’innesto di tessuto connettivo
Fig.15: Situazione a 10 giorni post-
posizionato.
intervento, al momento della rimozione
della sutura (dal palato).
Fig.13: Il lembo è posizionato coronal­
mente alla giunzione cemento-smalto,
Fig.16: Situazione della guarigione do­
coprendo completamente l’innesto.
po 3 mesi.
Fig.14: Situazione a 10 giorni post-in­
tervento, al momento della rimozione
della sutura.
29
AUTORE &
COAUTORE
Dr. Bjørn Greven
­ arina
1999 Graduation Düsseldorf University, Germania • Odontoiatra generico della M
militare tedesca • 2001– 2006 Dipartimento di Parodontologia, Ospedale delle Forze
Armate Federali in Amburgo, Germania • 2007– 2008 Ospedale delle Forze Armate
Federali in Ulm, Germania • 2007 Best Practitioner Award, Società Tedesca di Parodon­
tologia (DGP, Deutsche Gesellschaft für Parodontologie) • 2009 Programma post-laurea
M.Sc. in Implantologia Orale • Diverse conferenze e pubblicazioni • Attività professio­
nale privata in Amburgo, Germania
Dr. Bernd Heinz
1973 Attività professionale privata in Amburgo, Germania • Già membro del comitato
esecutivo della Società Tedesca di Parodontologia (DGP) • 1996 Premio della Società
Tedesca di Parodontologia (DGP) • 1997 Specialista in parodontologia (DGP/
EFP) • 1999 Vincitore del Corsodyl Innovation Award • 2005 Vincitore del Meridol
Award • 2009 Premio onorario della Società Tedesca di Parodontologia (DGP) • Rela­
tore a diversi programmi post-laurea e master study • Diversi studi scientifici, pubblica­
zioni, conferenze e seminari
30
casO 11
DESCRIZIONE
Donna di 45 anni, presentatasi con aree di recessione localizzata nella
zona estetica mascellare ai denti 1.1 e 2.1. Queste aree di recessione
variavano da 4 a 5 mm. L’interesse principale della paziente era che
queste aree erano sensibili ed esteticamente compromesse, a causa
dell’esposizione delle radici.
Il piano di trattamento consisteva nel trattamento di queste aree per la
copertura della recessione, mediante un’associazione di una tecnica con
lembo di rotazione-avanzamento coronale e Straumann® Emdogain, che
è stato applicato sulla superficie delle radici dei denti 1.1 e 2.1.
Fig. 1
Fig. 2
Fig. 7 Fig. 8 Fig. 3
FIGURE
Fig.1: Veduta pre-intervento dei denti
Fig.4: Sbrigliamento delle radici e irri­
Fig.7: Veduta post-intervento a 3 setti­
1.1 e 2.1.
gazione.
mane.
Fig.2: Raffigurazione del progetto chi­
Fig.5: Applicazione di Emdogain®.
Fig.8: Veduta post-intervento a 1 anno.
rurgico iniziale e dell’incisione.
Fig.6: Chiusura e stabilizzazione del
Fig.3: Sollevamento di lembo e appli­
cazione di PrefGel per la preparazio­
®
ne delle radici.
lembo.
Fig. 4
Fig. 5
Fig. 6
31
AUTORE
Dr. Ira Paul Sy, D.D.S., M.S., Dip. Periodontics
D.D.S., Case Western Reserve University, Cleveland, OH, USA • M.S. in Biologia
Orale, Specialty Certification training in Implants and Periodontics, University of North
Carolina at Chapel Hill, NC, USA • Fellowship in Implant Surgical and Prosthetic
Therapy presso l’University of Berne, Svizzera • Diplomate dell’American Board of
Periodontology • Membro di: Academy of Periodontology, Academy of Osseointe­
gration e International Congress of Oral Implantology • Docente dell’University of
North Carolina at Chapel Hill e dell’University of British Columbia • Clinical Assis­
tant Professor in Parodontologia, Case Western Reserve University, Cleveland, OH,
USA • Visiting Professor of Periodontics, University of Witten, Germania • Già capo
di Periodontics presso la Perkins Dental Clinic e assistant mentor in Parodonto­logia per
l’Advanced ­G eneral Dentistry Program at Fort Hood, Texas • Già membro del consiglio
del Graduate Periodontology and Implantology Residency Program presso l’University
of British Columbia Canada • Docente dell’University of British Columbia, ­D epartment
of Orthodontics • Fondatore e Direttore del Vancouver Institute of Osseointegration
(VIOSS) • Consulente – Veteran’s Hospital in Northern California per la ­terapia im­
plantare chirurgica e prostetica • Membro dei PEERS North America (Platform for ­Exchange, Education, Research, and Science • Attività professionale privata in Richmond­
e ­Vancouver, BC, Canada
Bibliografia
1
Lindhe J, Karring T, Lang NP. Clinical periodontology and implant dentistry, quarta edizione, 579 - 586.
2
Miller PD. A classification of marginal tissue recession. Int J Periodontol Rest Dent. 1985;5,8 -13. of Clinical Periodontology, volume 35, supplemento 8. 4
3
Journal
Cairo F, Pagliaro U, Nieri M. Treatment of gin-
gival r­ecession with coronally advanced flap procedures: a systematic review. J Clin Periodontol. 2008;35
(Suppl. 8):36 -162. 5
Zucchelli G, Mele M, Mazzotti C, Marzadori M, Montebugnoli L e De Sanctis M.
Coronally advanced flap with and without vertical releasing incisions for the treatment of multiple gingival
recessions: A comparative controlled randomized clinical trial. Journal of Periodontology. Luglio 2009, vol. 80,
International Headquarters
Institut Straumann AG
Peter Merian-Weg 12
CH-4002 Basel, Switzerland
Phone +41 (0)61 965 11 11
Fax +41 (0)61 965 11 01
© Institut Straumann AG, 2011. Tutti i diritti riservati.
Straumann® e/o altri marchi e loghi di Straumann® qui citati sono marchi di fabbrica o marchi registrati di Straumann Holding AG e/o sue aziende collegate.
Tutti i diritti riservati.
I prodotti Straumann sono marcati CE 10/11 154.262/it BA21011
no. 7, 1083 -1094.