COAGULOPATIE CONGENITE
DIFETTI CONGENITI DEI FATTORI DELLA COAGULAZIONE
Fattore carente
Incidenza
Cromosoma
Trasmissione
F VIII
F IX
F VII
FV
FX
F XI
F XIII
1:10.000
1:60.000
1.500.000
1:1 milione
1:1 milione
1:1 milione
1:1 milione
Associata all’X
Associata all’X
Autos. Recess.
Autos. Recess.
Autos. Recess.
Autos. Recess.
Autos. Recess.
FIBRINOGENO
PROTROMBINA
1:1 milione
1:2 milione
X
X
13
1
13
4
6 (sub A)
1 (sub B)
4
11
Fattore
vonWillebrand
1:1.000 (o +)
12
Autos. Domin o
Recess.
Autos. Recess.
Autos. Recess.
“…se il figlio maschio di una donna viene
circonciso e muore, e così fa il secondo, il
terzo figlio non deve essere
circonciso…..e anche i figli della sorella di
quella donna non devono essere
circoncisi, mentre i figli del fratello di quella
stessa donna possono essere
circoncisi….”
•Circa il 30% dei casi si riscontra non in ambiti familiari e sono attribuibili a
mutazioni spontanee
• Sintetizzato dagli epatociti e cellule reticolendoteliali del fegato
• Sintetizzato come unica catena, ma per proteolisi limitata nel Golgi
si generano due eterodimeri: catena pesante e leggera
• Il fattore VIII non ha alcuna intrinseca attività enzimatica, funziona da
COFATTORE accelerando l’attivazione del fattore X da parte
del fattore IXa
•Bassi livelli plasmatici; è una proteina di fase acuta
L’eterodimero del fattore VIII secreto nel plasma si associa strettamente, con legame
non covalente, alla regione NH2-terminale del fattore vonWillebrand
FATTORE VIII
FATTORE von WILLEBRAND
• I domains A e C del fattore VIII sono necessari per l’attività procoagulante,
mentre il ruolo del domain B è ignoto
• L’emivita del F VIII libero è di circa 0.5 hr, legato al FvW è di circa 12 hr
GENETICA DELLA EMOFILIA
• Possibilità mediante PCR di sequenziare tutti gli esoni del
gene del F VIII e IX
• Possibilità di identificare le mutazioni nell’ambito di una
famiglia con applicazioni alla diagnosi prenatale (villi coriali 912a settimana, sangue cordone 18-21a settimana)
• Mutazioni missense, nonsensecodone stop, delezioni
minime o estese, inversioni dell’introne 22
• Correlazione tra tipo di mutazione e incidenza di sviluppo di
inibitori:
– 4-7% paz. con missense o piccole delezioni (CRM+)
– 34-38% paz. con inversione 22, delezioni estese
• In paz. con emofilia B ed inibitori, la presenza di questi è
sempre legata a larghe delezioni o mutazioni nonsenso
EMOFILIA: classificazione
• Lieve
• Livello del fattore : 6-30%
• Sanguinamenti dopo traumi o interventi
• Esordio adolescenza o anche adulto
• Moderata
• Livello del fattore : 1-5%
• Sanguinamenti dopo traumi o interventi, anche minori; possibili
spontanei
• Esordio adolescenza
• Grave
• Livello del fattore : <1%
• Sanguinamenti spontanei o eccessivi dopo traumi minimi (20-30
episodi/anno)
• Esordio già nel primo anno o manifestazioni alla nascita
Manifestazioni emorragiche
•
•
•
•
•
•
Emartri
Ematomi muscolari
Ematomi sottocutanei, sottoperiostei
Emorragie mucose
Emorragie cerebrali (alla nascita e dopo)
Emorragie post-interventi
DISTRIBUZIONE MANIFESTAZIONI EMORRAGICHE NELL'EMOFILIA
DISTRIBUZIONE MANIFESTAZIONI
EMORRAGICHE NELL’EMOFILIA
(1985-2003, 60.000 trattamenti)
(1985-2003, 60.000 trattamenti)
22%
73%
3%
2%
EMARTRI
EMARTRI
EMATOI
EMATOMI
EMORR. GASTRO-INT
EMORR.GASTRO-INTEST.
EMORR. VIE URINARIE
EMORR.VIE
URINARIE
DISTRIBUZIONE
DELLA
EMATRINELL'EMOFILIA
NELL’EMOFILIA
DISTRIBUZIONE
DELLASEDE
SEDE DEGLI
DEGLI EMARTRI
(19852003)
(1985-2003)
ANCA
2%
GINOCCHIO
28%
MANO
5%
POLSO
2%
GOMITO
29%
CAVIGLIA
21%
SPALLA
8%
PIEDE
5%
PATOGENESI del DANNO ARTICOLARE
RIPETUTI EMARTRI
Emorragie
subcondriali
Attivazione
della
plasmina
Facilità ai
sanguinamenti
Sinovite
cronica
Ipertrofia
epifisaria da
iperemia
Ipertrofia
sinoviale
Distruzione
“ammortizzatore
” biologico
Accumulo di ferro
intracellulare
Liberazione
enzimi lisosomiali
Fibrosi
Manteniment
o flogosi
ARTROPATIA
CRONICA
PG
EMARTRO ACUTO
Dolore, tumefazione, limitazione funzionale, atteggiamento
antalgico di flessione
La terapia va iniziata prontamente per:
ridurre il dolore
prevenire l’ulteriore sanguinamento
prevenire l’instaurarsi dell’artropatia
1.
Terapia sostitutiva (home therapy/al bisogno/profilassi)
2. Immobilizzazione (bendaggio/doccia gessata di posizione)
3. Misure locali (ghiaccio)
4. Aspirazione dell’emartro + infiltrazione di cortisone
5. ANTIDOLORIFICI
6. Fisioterapia
Osteoporosi
Diminuzione rima
articolare
Irregolarità superfici
subcondrali
Erosione margini
articolari
Terapia
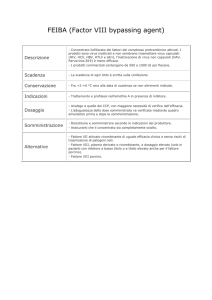
• Emoderivati plasma
– Inattivati al calore +/- detergenti/solventi
(Parvovirus B19; Creutzefeldt-Jakob)
• Prodotti ricombinanti
– Fattore VIII
– Fattore IX
• Terapia genica
– Iniezioni i.m. di vettore adenovirale
– Iniezione i.v. di vettore retrovirale
– Trapianto nel t. adiposo peritoneale di fibroblasti
autologi trasfettati con cDNA del gene FVIII
Complicanze della terapia
• Trasmissione agenti infettivi (HCV, B19,
HIV)
• Reazioni febbrili “trasfusionale”
• Comparsa di inibitori
1970s: concentrati plasmatici
Prevenzione artropatia, riduzione morbidità e mortalità
da emorragie maggiori
Pressochè “universale”:
Epatite B e C
1980s
60-70% pazienti:
infettati da HIV
1990s
Emoderivati “trattati”
2000s: ricombinanti
200?s: gene therapy
Fattore von Willebrand - I
• Sintetizzato da cellule endoteliali (copri di Weibel-Palade) e
dai megacariociti (granuli alpha)
•Glicoproteina multimerica, essenziale per la normale emostasi,
la cui funzione emostatica è basata sulle proprie molteplici
capacità adesive
•Costituita da dimeri, fino a 40 subunità. I multimeri più efficaci
dal punto di vista emostatico sono quelli a più elevato PM
•Le si riconoscono due principali attività biologiche:
•Stabilizza e prolunga l’emivita plasmatica del Fattore VIII
•Promuove l’adesione piastrinica al subendotelio nelle sedi
di danno endoteliale
Fattore von Willebrand - II
• Ampio range dei livelli plasmatici
• I livelli sono in dipendenza del gruppo sanguigno: 25% inferiori
nei soggetti di gruppo 0
• E’ una proteina di fase acuta
• Livelli fisiologicamente elevati in gravidanza, sopratutto
nel III trimestre
• Gene localizzato sul cromosoma 12
• Emivita plasmatica 12 ore
CLASSIFICAZIONE MALATTIA DI vonWILLEBRAND
TIPO
%
1
MECCANISMO
70% Difetto QUANTITATIVO parziale
2 20%
GENETICA
Autos. DOM
Difetto QUALITATIVO
2A Difettosa funzionalità piastrina per assenza dei
multimeri ad elevato PM
2B Esaltata funzionalità piastrina per assenza dei
multimeri ad elevato PM (piastrinopenia)
Autos. DOM
2M Difettosa funzionalità piastrina con difetto
strutturale dei multimeri anche ad elevato PM
2N Difettoso legame del F vonWillebrand al F VIII
3
raro Grave o completa assenza del F VW con deficit Autos. REC
moderato-severo del F VIII
Le due distinte attività biologiche del FvW rendono ragione
della coesistenza di sintomi tipici delle:
• COAGULOPATIE
– Sanguinamento protratto dopo traumi /
interventi chirurgici
– Post-estrazioni dentarie
– Rari comunque gli emartri
• PIASTRINOPATIE
– Sanguinamenti mucose (epistassi,
gengivorragie, menorragie, GI)
– Ecchimosi
Diagnosi
• Anamnesi accurata (alcuni sottostimano, altri
sovrastimano)
• Allungamento del tempo di sanguinamento (!emofilia A!)
• Allungamento dell’APTT
• Conta piastrinica nella norma (modica riduzione 2B)
• Test mirati
–
–
–
–
Dosaggio antigenico F vW (vWF Ag)
Dosaggio attività coagulante F VIII (VIII:C)
Aggregazione piastrinica con ristocetina (RIPA) e RiCoF
Analisi multimeri vWF
• Test della DDAVP
• Analisi genetica
TERAPIA della MALATTIA DI vonWILLEBRAND
TIPO
1a scelta
Desmopressina
1
alternativa
Concentrati F VIII-vW
2
2A Concentrati F VIII-vW
2B*
Desmopressina
---------------------
2M
Desmopressina
2N
Desmopressina
3 senza alloAtc
Concentrati F VIII-vW
Concentrati piastrinici
3 senza alloAtc
Fattore VIII ricomb.
Fattore VII attivato ricomb.
*, controindicata la DDAVP; antifibrinolitici, estrogeni
EMOGLOBINURA
PAROSSITICA NOTTURNA
PNH: un difetto del gene PIG-A (chr Xp22.1)
Codifica per la proteina richiesta per il trasferimento di N-acetilglucosammina
al fosfatidilinositolo
PROTEINA
CD55
CD59
CD16
CD87
CD14
CD52
AchE
Luzzatto L, 2003
FUNZIONE
decay-accelerating factor
membrane inihib. reactive lysis
Fc- receptor III
urokinase plasminogen activator receptor
monocyte differentiation antigen
CAMPATH
EMOGLOBINURIA PAROSSISTICA NOTTURNA
Triade:
•
anemia emolitica (da difetto intrinseco)
•
pancitopenia (aplasia midollare)
•
trombosi venose (specialmente del sistema epato-portale, ma anche
mesenteriche, spleniche, cerebrali)
3 forme cliniche:
•
Forma classica
•
In corso di disordini midollari (aplasia midollare, MDS, IM)
•
Forma subclinica
Diagnosi:
•
“Consistente” sospetto clinico
•
Dimostrazione citofluorimetrica di cellule carenti in GPI (“PNH cells”), (HAM test)
•
Valutazione indici di emolisi e valutazione midollare (per i sottotipi clinici)
PNH
Ctrl
PNH
TROMBOSI & PNH
Le trombosi rappresentano la causa principale di mortalità
Sedi di trombosi più rappresentate:
Vene epatiche (S. di B-C)
Vene mesenteriche
Vena porta
Vene cerebrali
Vene derma
La frequenza di trombosi è correlata alle dimensioni del pool PNH (odds
ratio 1.64 per ogni 10% incremento del pool)
La incidenza di trombosi è associata a fattori razziali
I pazienti di razza bianca e afro-americani con >50% di cellule GPI-AP
deficienti, e che non abbiano controindicazioni, sono candidati alla terapia
profilattica con warfarin [INR 2.0-3.0]
I pazienti che abbiano presentato eventi trombotici dovrebbero ricevere
terapia anticoagulante indefinitamente [INR 3.0-4.0]
International PNH Interest Group, Blood 2005:106:3699