edizione di
con il patrocinio di
r i v i s t a
l ’ a g g i o r n a m e n t o
c o n t i n u o
d e l
f a r m a c i s t a
G RAZIE A UN CONTRIBUTO EDUCAZIONALE
Corso 1 - Modulo 3
Corso 1 - Modulo 4
Rassegna delle
principali lesioni e
disturbi in bambini
e adolescenti in
ambito sportivo
Ottimizzare
la gestione
individualizzata
dell’osteoartrosi (OA)
Revisione scientifica: Dott. Feliciantonio Di Domenica,
Direttore del Dipartimento di Riabilitazione Ortopedica,
Istituto Ortopedico Gaetano Pini, Milano.
Autori: Amy L. Parkhill, PhD, Assistant Professor of
Pharmaceutical Sciences Wegmans School of Pharmacy St.
John Fisher College Rochester, New York,
Jennifer Mathews, PhD, Assistant Professor of
Pharmaceutical Sciences Wegmans School of Pharmacy St.
John Fisher College Rochester, New York.
Nicholas R. Blanchard, PharmD, Med, Dean and
Professor School of Pharmacy and Health Professions
University of Maryland, Eastern Shore Princess Anne, Maryland.
Revisione scientifica: Dott.ssa Valeria Sibila, PhD, Professore
Aggregato Dipartimento di Farmacologia, Chemioterapia e
Tossicologia Medica Università degli Studi di Milano.
Autori: Leonard M. Fromer, MD, FAAFP – Program Chair
Associate Clinical Professor; University of California, Los
Angeles; Los Angeles, California, Steven B. Abramson,
MD, Professor of Medicine and Pathology; Vice Dean for
Education, Faculty and Academic Affairs; Director, Division of
Rheumatology; New York University School of Medicine and
The NYU-Hospital for Joint Diseases; New York, Kenneth
C. Jackson, II, PharmD, Assistant Dean for Program
Development; Associate Professor; Pacific University School
of Pharmacy; Hillsboro, Oregon, Laurajo Ryan, PharmD,
MSc, BCPS, CDE, Clinical Assistant Professor; University
of Texas at Austin College of Pharmacy; University of
Texas Health Science Center; San Antonio, Texas.
econdo i dati ISTAT in Italia pratica lo sport
il 22,5% dei bambini tra i 3 e i 5 anni, il
59,5% tra i 6 e i 10 anni, il 65% dei ragazzi
segue a pag. 2
© Gray's Anatomy of the Human Body, 1918
S
Poste Italiane S.p.a. - Spedizione in abb. postale - 70% CNS VR
p e r
segue a pag. 13
© 2009 Nucleus Medical Art. All rights Reserved. www.nucleusinc.com
In caso di mancato recapito inviare a CMP VERONA per restituzione mittente previo pagamento resi.
L a
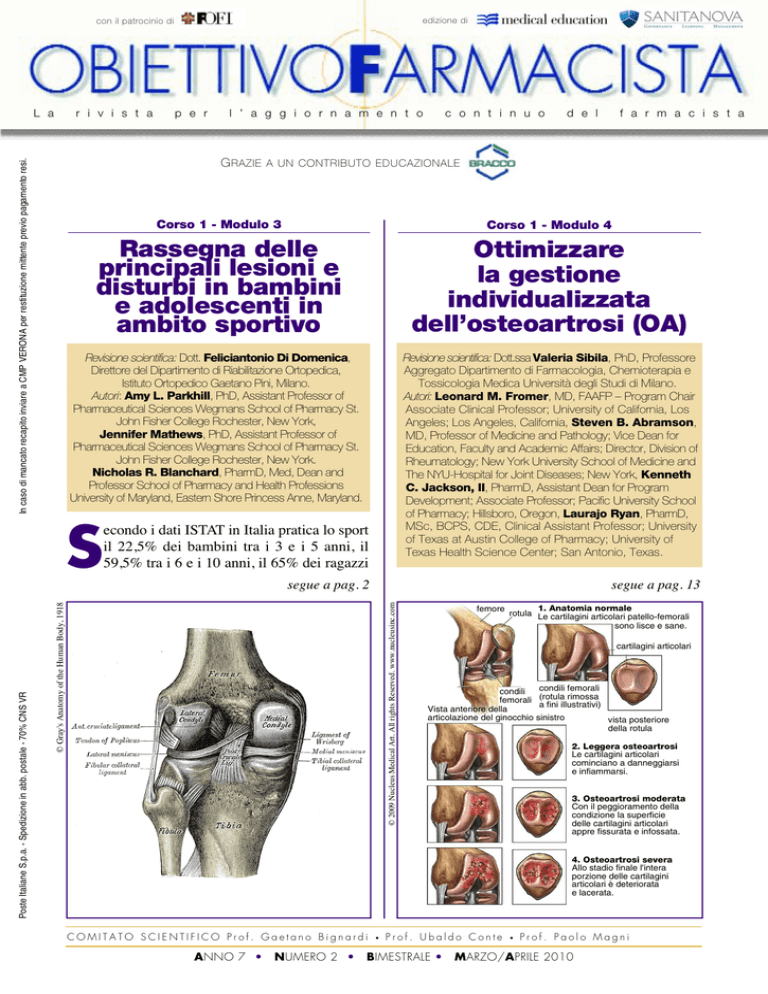
femore
1. Anatomia normale
rotula Le cartilagini articolari patello-femorali
sono lisce e sane.
cartilagini articolari
condili femorali
condili
femorali (rotula rimossa
a fini illustrativi)
Vista anteriore della
articolazione del ginocchio sinistro
vista posteriore
della rotula
2. Leggera osteoartrosi
Le cartilagini articolari
cominciano a danneggiarsi
e infiammarsi.
3. Osteoartrosi moderata
Con il peggioramento della
condizione la superficie
delle cartilagini articolari
appre fissurata e infossata.
4. Osteoartrosi severa
Allo stadio finale l'intera
porzione delle cartilagini
articolari è deteriorata
e lacerata.
COMITATO SCIENTIFICO Prof. Gaetano Bignardi
ANNO 7 •
NUMERO 2 •
•
Prof. Ubaldo Conte
BIMESTRALE •
•
Prof. Paolo Magni
MARZO/APRILE 2010
OBIETTIVOFARMACISTA
OBIETTIVI: dopo aver completato la seguente
monografia di aggiornamento il farmacista dovrebbe essere in grado di:
• descrivere lesioni e disturbi comuni associati allo sport in bambini e adolescenti;
• discutere le opzioni terapeutiche non farmacologiche (es. RICE) che possono essere utilizzate
nel trattamento dei problemi muscoloscheletrici;
• identificare i patogeni più comuni associati ai
problemi dermatologici causati dalla pratica di
sport di contatto, ivi incluse infezioni da funghi,
batteri e virus;
• esaminare i diversi approcci farmacologici al
trattamento di tali disturbi dermatologici.
SCOPO DELL’ATTIVITÀ: Fornire una panoramica dello stato attuale delle lesioni in ambito
sportivo a carico di bambini ed adolescenti e rivedere le opzioni terapeutiche per questi disturbi muscoloscheletrici e dermatologici.
tra gli 11 e i 14 anni e il 61,9% tra i 14 e i 17 anni,
per un numero complessivo di circa tre milioni
di giovani tra i 6 e i 18 anni1,2. Questo dato non
tiene conto della moltitudine di attività non
organizzate a cui i bambini prendono parte.
Quando si tratta di lesioni e disturbi associati
allo sport, gli apparati muscoloscheletrico e dermatologico sono quelli più comunemente coinvolti3. Molti di questi problemi sono di entità
lieve e si considerano parte del normale processo di crescita. I farmacisti devono avere una
comprensione di base di queste condizioni e del
modo migliore di trattarle, con o senza farmaci.
L’enfasi che si pone al giorno d’oggi sull’attività sportiva ha prodotto un aumento nelle
lesioni da sovraccarico. Gli adolescenti possono
essere vulnerabili a queste lesioni croniche per
ragioni fisiologiche (ovvero per via del fatto
che il loro organismo è in crescita) o per via del
ridotto tempo di recupero da infortuni e lesioni
tipiche di questa età. Le stagioni dei vari sport
sono sempre più lunghe e molti programmi prevedono allenamenti per tutto l’anno4,5.
Molti dei problemi ortopedici che si sviluppano
negli atleti più giovani possono essere attribuiti
all’incapacità dei ‘centri di crescita’ di gestire
Disturbi muscoloscheletrici
2
lo stress a cui sono sottoposti durante l’attività
fisica. L’allungamento di
Keywords
un osso lungo si verifica
Lesioni sportive
a livello della cartilagieziologia, lesioni
ne di accrescimento o
muscoloscheletriche,
fisi. Questa area è formaOsgood-Schlatter
ta
da cartilagine ed è
malattia di, Sever
malattia di, apofisite
ricoperta dall’epifisi
calcaneare, gomito
ossea. In molte articoladel golfista,
zioni, l’epifisi corrisponepitrocleite,
epicondilite, spalla del de all’estremità dell’osso
e forma la superficie artilanciatore, sindrome
dolorosa femorocolare 7,8 . I condrociti
rotulea, Sindingdella cartilagine, dal lato
Larsen-Johansson
malattia di, periostite, epifisario, proliferano,
maturano e si calcificafrattura da stress,
strappi muscolari.
no, determinando la
deposizione di un nuovo
osso alla metafisi del
piatto di accrescimento.
L’apporto
ematico alla
Key Point
metafisi è fornito dalle
L’enfasi che si pone al arterie pericondrali che
giorno d’oggi
nutrono anche il restante
sull’attività sportiva ha
osso
diafisario.
prodotto un aumento
L’apporto di sangue
nelle lesioni da
sovraccarico. Gli
all’epifisi è limitato a
adolescenti possono
piccole arterie epifisarie;
essere vulnerabili a
perciò, la lesione epifisaqueste lesioni
ria può comportare la
croniche per ragioni
compromissione del flusfisiologiche, per via
del fatto che il loro
so arterioso e conseguenorganismo è in
te ritardo di crescita,
crescita, o per via del
pseudoartrosi o necrosi
ridotto tempo di
avascolare9,10,11,12.
recupero da infortuni
e lesioni tipiche di
L’apofisi è un’escrescenquesta età.
za ossea prominente che
si proietta dalla superficie dell’osso e spesso agisce da punto di collegamento per i tendini. Eventuali danni a questo
centro di crescita dovuti a sindromi da sovraccarico possono portare a lesioni all’apofisi, come
la malattia di Osgood-Schlatter (tibia), la
malattia di Sever (tallone), il gomito del golfista o del lanciatore (epitrocleite o epicondilite
mediale)4. La terapia iniziale per molte di queste
sindromi utilizza il metodo RICE, seguito da
terapia farmacologica per il trattamento sia del
dolore che dell’infiammazione.
Marzo/Aprile 2010
OBIETTIVOFARMACISTA
RICE è un acronimo che identifica quella che è
stata definita la migliore terapia non farmacologica per gli infortuni da sovraccarico. RICE sta
per Rest (riposo), Ice (ghiaccio), Compression
(compressione) ed Elevation (elevazione). Il
metodo migliore per riposare è ridurre o interrompere l’attività per almeno 48 ore3. Si consiglia di applicare gli impacchi di ghiaccio sull’area lesionata per 15-20 minuti alla volta, da
quattro a otto volte al giorno. Per impacco di
ghiaccio si intende una busta di ghiaccio istantaneo, una borsa del ghiaccio o un sacchetto di
plastica riempito di ghiaccio e avvolto in un
asciugamano. Il ghiaccio dovrebbe essere utilizzato solo nelle prime 72 ore e, successivamente,
sostituito da impacchi caldi. La compressione
può aiutare a ridurre il gonfiore di caviglie,
ginocchia o polsi lesionati. Fasce elastiche, stivaletti speciali, tutori aircast e splint sono altri
dispositivi di uso comune. Infine è dimostrato
che mantenere la zona lesionata più in alto del
cuore per ridurre il flusso sanguigno produce
miglioramenti nei tempi di guarigione.
Infortuni da sovraccarico (estremità superiori).
Sport come la pallavolo, il tennis e il baseball
sottopongono la spalla al rischio di lesioni traumatiche, dovute a movimenti overhead (dall’alto verso il basso)4. La spalla del lanciatore è particolarmente comune nella popolazione adolescente, a causa delle meccaniche del movimento
di lancio e del fatto che in molti di questi giovani atleti le placche epifisiarie non si sono ancora
chiuse4. L’età media di insorgenza della spalla
del lanciatore è 14 anni e si manifesta con dolore nella porzione laterale e prossimale dell’omero6. È possibile utilizzare le radiografie per confermare la diagnosi; la lesione è visibile sotto
forma di un allargamento della fisi omerale
prossimale6. La terapia comprende riposo dalTabella 1 - Lesioni comuni delle estremità
inferiori nel giovane atletaa
Sindrome dolorosa femoro-rotulea
Malattia di Osgood-Schlatter
Malattia di Sinding-Larsen-Johansson
Periostite (sofferenza medio-tibiale)
Malattia di Sever
Fratture da stress
Strappo muscolare
a
Causate, in genere, da sovraccarico.
3
l’attività faticosa (3 mesi), ghiaccio e analgesici,
se necessari, per alleviare il dolore6.
Anche il gomito è suscettibile agli infortuni da
sovraccarico, specialmente negli adolescenti che
giocano a baseball. Il lancio sottopone il gomito
a notevole stress e può causare un disturbo detto
gomito del lanciatore o gomito del golfista7.
Questo problema in genere si presenta in sportivi dai 9 ai 12 anni di età e deriva da un’apofisite
dell’epicondilo mediale, con dolori in genere
presenti a livello del compartimento mediale del
gomito 7. La diagnosi del gomito del golfista
viene confermata dalle radiografie, in cui essa si
presenta come ipertrofia dell’epicondilo
mediale 8. La terapia consiste nell’astensione
totale dalle attività di lancio (4-6 settimane), più
ghiaccio e analgesici, se necessari, per alleviare
il dolore12.
Infortuni da sovraccarico (estremità inferiori).
Quattro ossa (femore, tibia, fibula – o peróne – e
rotula) e quattro legamenti principali (due crociati e due collaterali) concorrono a formare le
strutture principali del ginocchio. Femore e
tibia si articolano nel piano sagittale per formare un’articolazione a cerniera. La rotula, un
osso sesamoide collocato nel ginocchio anteriore, protegge l’articolazione e aumenta l’efficienza del quadricipite durante l’estensione della
gamba. Il legamento collaterale mediale
(LCM) impedisce l’instabilità del ginocchio per
gli sforzi in valgismo, come il legamento collaterale laterale (LCL) agisce per gli sforzi in
varismo. Il legamento crociato anteriore
(LCA) oppone resistenza alla traslazione anteriore della tibia in relazione al femore, mentre il
legamento crociato posteriore (LCP) impedisce la traslazione posteriore. La cartilagine articolare ricopre i condili femorali mediale e laterale, il piatto tibiale e la superficie inferiore
della rotula. I menischi mediale e laterale sono
presenti nelle porzioni rispettive del piatto tibiale. Pazienti con scheletro immaturo hanno piatti
di crescita aperti nel femore distale, oltre alla
tibia prossimale e alla fibula. La rotula ha più
centri di ossificazione che con la crescita del
bambino si fondono. I movimenti principali del
ginocchio sono la flessione e l’estensione, con
una limitata rotazione fisiologica in
estensione22. I dolori alle ginocchia sono comuni negli atleti adolescenti (vedi Tabella 1). Una
Marzo/Aprile 2010
OBIETTIVOFARMACISTA
dolenzia anteriore cronica del ginocchio, in un
bambino attivo, va sotto diversi nomi, ma è
spesso denominata sindrome dolorosa femoro-rotulea (SDFR). Si verifica più spesso in
femmine coinvolte in sport di corsa o salti e
può essere correlata ad inclinazione laterale
od anomalie di scorrimento della rotula nel
suo letto, anche se l’eziologia del dolore non
è completamente chiara. La SDFR sembra
verificarsi più spesso in atleti rispetto alla
popolazione non sportiva38. L’esame obiettivo
sostanzialmente non è utile e raramente si
nota un versamento. Può essere presente dolorabilità rotulea, oltre a dolore attorno alla
rotula e alla faccetta laterale dell’articolazione femoro-rotulea. Può coesistere una ipotrofia del vasto mediale del quadricipite e le
radiografie del ginocchio, soprattutto in proiezione dal basso o Merchant, possono dimostrare un malallineamento laterale rotuleo. Il
trattamento della SDFR è mirato ad evitare le
attività che comportano sollecitazioni funzionali prolungate in flessione del ginocchio. Il
rafforzamento del quadricipite mediale con
esercizi isometrici può migliorare i sintomi.
La prescrizione di un tutore e di un carico
protetto sono limitate a pochi giorni e si riferiscono solo ai momenti di momentanea riacutizzazione della sintomatologia39-43. La malattia di Osgood-Schlatter è una delle cause più
comuni di dolore al ginocchio e si riscontra
nei bambini e ragazzi dai 10 ai 15 anni. La
malattia di Osgood-Schlatter è causata da
un’apofisite della tuberosità tibiale e spesso si
riscontra in bambini che partecipano ad attività che richiedono salti, come calcio, basket
e ginnastica 13 . I pazienti spesso lamentano
dolore anteriore al ginocchio e l’esame obiettivo rivela dolenzia e gonfiore del tubercolo
tibiale13. Le radiografie, in genere, non sono
indicate a meno che non si sospettino altre
lesioni 13. La malattia di Osgood-Schlatter è
generalmente autolimitante e il dolore e il
gonfiore cessano quando il bambino smette di
crescere. Solo raramente questa condizione
persiste oltre la crescita9. La terapia consiste
nell’astensione dall’attività che causa dolore,
più impacchi di ghiaccio, stretching del quadricipite e analgesici, se necessari, per alleviare il dolore14.
La malattia di Sinding-Larsen-Johansson
4
comunemente affligge i maschi dagli 11 ai 13
anni di età che praticano sport con molti salti,
come basket e pallavolo. Gli esami clinici rivelano dolorabilità alla palpazione nel polo inferiore della patella15. La terapia consiste in riposo, ghiaccio, analgesici, se necessari, ed esercizi di rafforzamento e stretching del quadricipite
e dei muscoli posteriori della coscia 15 . La
malattia di Sinding-Larsen-Johansson è autolimitante e gli adolescenti la superano crescendo.
Il dolore allo stinco o sofferenza medio-tibiale
(shin splints) a seguito di attività sportiva è un
problema lamentato da molti giovani sportivi.
La sindrome da stress tibiale mediale è il tipo
più comune di periostite, particolarmente frequente nei corridori16. Il dolore allo stinco, in
genere, si presenta bilateralmente ed è caratterizzato dal dolore sul bordo posteriore mediale della tibia12. Inizialmente, il dolore potrebbe verificarsi solo durante l’attività, per poi
continuare anche quando l’attività è cessata16.
Le radiografie possono essere utili per distinguere tra periostite e frattura da stress 16. La
terapia comprende riposo, impacchi di ghiaccio dopo l’attività e farmaci antinfiammatori
non steroidei (FANS) per il dolore e l’infiammazione. Deve essere istituito un programma
di esercizi di potenziamento e stretching se il
dolore lo permette16. È inoltre importante sottolineare quanto più possibile la necessità di
usare scarpe da corsa con supporto adeguato.
La malattia di Sever (apofisite calcaneare)
tipicamente si presenta negli atleti maschi dai
9 ai 12 anni di età. Questa apofisite da trazione può essere attribuita al sovraccarico del
calcagno 4 . La malattia di Sever è comune
negli atleti che partecipano agli sport di contatto, specie se indossano tacchetti. Durante
l’esame obiettivo, applicando compressione
mediale e laterale sul tallone, si dovrebbe riuscire a riprodurre il dolore. Le radiografie
possono mostrare sclerosi e frammentazione
dell’apofisi calcaneare 16. La terapia consiste
nel modificare il modo di praticare l’attività,
più impacchi di ghiaccio, analgesici, se necessari, per alleviare il dolore, stretching del
complesso muscolare gastrocnemio-soleo,
rialzi per il tallone o cuscini17. Il dolore persistente al tallone, che non risponde alla terapia,
può essere dovuto a fratture da stress al calca-
Marzo/Aprile 2010
OBIETTIVOFARMACISTA
gno 18. Le fratture da stress sono lesioni da
sovraccarico, dovute al carico eccessivo sull’osso, che di frequente affligge tibia, fibula e
ossa metatarsali19. La combinazione di carico,
ripetizioni e tempi di recupero inadeguati portano alla lesione 20. Anche i regimi di allenamento, le attrezzature e le abitudini alimentari
inadeguate possono svolgere un ruolo importante20. Per quanto riguarda i fattori di rischio
delle fatture da stress16, nel caso delle ragazze,
è importante considerare il ruolo della triade
dei fattori di rischio femminili (amenorrea,
disturbi alimentari e osteoporosi).
Dal punto di vista epidemiologico, la maggiore
incidenza delle fratture da stress si ha nell’atletica leggera16,20. Il dolore può essere notato nel
corso dell’esercizio o subito dopo, con una progressione che porta al dolore durante il riposo e
le attività non sportive16. All’esame obiettivo si
riscontra dolorabilità localizzata all’osso colpito
dalla lesione. La diagnosi può essere confermata
radiograficamente da due a tre settimane dopo il
verificarsi dei sintomi e la frattura può mostrare
una sottile linea di sclerosi 16 . La risonanza
magnetica (RM) viene usata sempre più spesso
per diagnosticare fratture da stress, grazie alla
sensibilità e alla specificità di questo test16.
La terapia per le fratture da stress comprende
principalmente l’evitare le attività che generano
dolore fino a quando non sia avvenuta la guarigione. L’attività va modificata per almeno un
mese. Lo sportivo può ritornare gradualmente
all’attività fisica dopo un mese di assenza di
dolore16. Le fratture da stress, inoltre, richiedono immobilizzazione con tutore o gesso.
Le lesioni muscolari sono frequentemente causate da sforzi eccessivi. Gli strappi muscolari
spesso si verificano alla giunzione miotendinea,
ma possono coinvolgere anche la periferia del
muscolo21. Gli atleti adolescenti sono quelli a
maggiore rischio di avulsione apofiseale, in
quanto questa giunzione rappresenta, dal punto
di vista biomeccanico, l’interfaccia più debole21.
Gli strappi muscolari sono spesso diagnosticati
usando una scala a tre valori: 1 = lieve, 2 = rottura parziale e 3 = rottura totale 21. Gli strappi
muscolari sono spesso connessi a riscaldamento
inappropriato, affaticamento e lesioni
pregresse21. Per ridurre l’incidenza degli strappi
muscolari è importante tonificare i muscoli e
fare stretching prima dell’attività.
5
Gli atleti adolescenti soffrono spesso di disturbi
cutanei, a causa della naKeywords
tura delle competizioni e
delle condizioni ambientaInfezioni cutanee
li
in cui si svolgono. Tagli
eziologia, infezioni
e graffi sono i tipi di lesiocutanee fattori di
rischio, bacitracina,
ni dell’apparato tegumenneomicina, polimixina
tario più comuni tra gli
B, infezioni batteriche
sportivi
bambini e adolecutanee, infezioni
3
scenti . Piccoli tagli e
fungine cutanee,
infezioni virali cutanee. graffi, in genere, non richiedono interventi urgenti o d’emergenza. È sufficiente pulire bene l’area
della ferita con sapone
Key Point
neutro (senza fragranze
Gli atleti adolescenti
aggiunte) e acqua22. Apsoffrono spesso di
plicare inoltre un antibiodisturbi cutanei, a
tico topico, come bacitracausa della natura
cina, neomicina o polidelle competizioni e
mixina B, per mantenere
delle condizioni
ambientali in cui si
idratata l’area della lesiosvolgono. Tagli e graffi ne. Anche se l’antibiotico
sono i tipi di lesioni
non rende necessariamendell’apparato
te
più rapida la guarigiotegumentario più
comuni tra gli sportivi
ne, previene le infezioni e
bambini e adolescenti. permette alla ferita di
chiudersi più velocemente. Coprire infine la ferita con bendaggi per tenere
lontani gli agenti patogeni. Una volta che la ferita
è guarita abbastanza da scongiurare il rischio di infezione (1-2 giorni), rimuovere il bendaggio. L’esposizione all’aria aumenta la velocità di guarigione.
Se la ferita non viene curata correttamente, si
può sviluppare un’infezione cutanea. Anche se
queste infezioni hanno spesso scarsa morbilità e
sono facilmente curate, hanno comunque un
impatto significativo sulle prestazioni del singolo e della squadra23. Il rischio di sviluppare e
trasmettere un’infezione cutanea è particolarmente elevato negli sport che prevedono contatto cutaneo che può produrre ferite, come ad
esempio football americano, il rugby e la lotta24.
Anche se gli sportivi adolescenti possono contrarre qualsiasi tipo di infezione cutanea riscontrata nella popolazione comune, in questo articolo ci concentreremo su quelle infezioni che
sono state studiate e segnalate in modo esaustiDisturbi cutanei nei giovani sportivi
Marzo/Aprile 2010
OBIETTIVOFARMACISTA
Tabella 2 -Organismi comunemente responsabili
dei disturbi alla pelle negli sportivi adolescenti
Infezione
Tinea pedis, cruris, corporis, unguium
Organismo/i patogeno/i
Trichophyton rubrum, Trichophyton mentagrophytes,
Trichophyton tonsurans
Herpes simplex virus 1
Virus del mollusco contagioso
Papillomavirus umano
Staphylococcus aureus, Streptococcus pyogenes
Staphylococcus aureus, Pseudomonas aeruginosa
Herpes gladiatorum
Mollusco contagioso
Verruche
Impetigine, foruncoli, cellulite
Follicolite
Fonte: referenze bibliografiche19, 31
vo (vedi Tabella 2). Le infezioni cutanee più
frequentemente segnalate tra gli sportivi sono
quelle causate dai dermatofiti (es. Tinea), il
virus dell’herpes simplex (HSV, Herpes
Simplex Virus) e le infezioni causate da
Staphylococcus aureus22. Altre infezioni comunemente trasmesse tra gli sportivi sono il mollusco contagioso e il papillomavirus umano
(HPV, Human Papilloma Virus)25. È importante
notare come le infezioni da tinea ed herpes causate da contatti sportivi possano verificarsi in
aree diverse da quelle in cui normalmente tale
infezione avviene26.
Perché le infezioni cutanee sono comuni negli
sportivi? La pelle è l’organo più accessibile ed è
soggetto a gravi stress fisici ed ambientali.
L’eccessiva sudorazione senza evaporazione
durante gli sport può portare alla macerazione
della pelle e, inoltre, offre l’ambiente ideale per
la crescita degli organismi patogeni27. Problemi
meccanici, quali sfregamento, abrasioni e vesciche da attrito sono comuni tra gli sportivi e possono precedere le infezioni, perché le lesioni
alla pelle offrono una via di ingresso agli organismi patogeni28. Inoltre, la condivisione e il contatto con attrezzature e apparecchiature sportive
contaminate può favorire la trasmissione dell’infezione ai compagni di squadra e agli avversari.
L’esposizione ad uno di questi fattori o una
combinazione degli stessi predispone gli sportivi
a sviluppare e a trasmettere le infezioni cutanee.
Infezioni fungine. I funghi dermatofiti, specialmente i membri del genere Trichophyton, causano diverse infezioni superficiali. I dermatofiti
invadono i tessuti ad alto contenuto di cheratina,
quali lo strato superiore di pelle morta, i capelli
e le unghie, e vi proliferano. Queste infezioni
sono collettivamente definite tinea e ciascuna ha
come parte del nome la parola latina che indica
6
il sito dell’infezione. I
siti comuni di infezione
sono il corpo (tinea corKeywords
poris), i piedi (Tinea
pedis), l’inguine (Tinea
Infezioni fungine
cutanee, tinea corporis, cruris), e le unghie dei
tinea pedis, tinea
piedi (Tinea unguium).
cruris, tinea unguium,
Le infezioni da tinea
Trichophyton rubrum,
sono molto frequenti
Trichophyton
negli adolescenti e più
mentagrophytes,
Trichophyton
comuni nei maschi che
tonsurans, farmaci
nelle femmine29. Le infeantimicotici,
zioni da Tinea corporis
clotrimazolo,
tra i lottatori sono ben
miconazolo,
ketoconazolo,
documentate e vengono
fluconazolo,
definite con il nome speitraconazolo,
cifico di Tinea corporis
terbinafina, naftifina,
27
.
gladiatorum
ciclopirox,
La trasmissione di infegriseofulvina.
zioni da dermatofita
possono essere dovute
anche a spore fungine
presenti nell’ambiente
Key Point
(es. bordo piscina e
I funghi dermatofiti,
docce) o da contatto
specialmente i
diretto pelle-pelle. Gli
membri del genere
ambienti caldi e umidi
Trichophyton,
favoriscono
la crescita
causano diverse
infezioni superficiali
rapida del dermatofita;
invadendo i tessuti ad pertanto le aree del
alto contenuto di
corpo coperte da abiti
cheratina, quali lo
stretti
sono particolarstrato superiore di
pelle morta, i capelli e mente suscettibili alle
le unghie dove
infezioni da tinea. È
proliferano.
importante notare come
l’autotrasmissione sia
molto comune nelle infezioni fungine superficiali. Ad esempio, le spore fungine possono
essere trasportate dall’inguine alla zona sotto i
Marzo/Aprile 2010
OBIETTIVOFARMACISTA
Tabella 3 - Tipi comuni di infezioni da tinea negli sportivi adolescenti
Infezione fungina
Localizzazione
Aspetto
Tinea pedis
Membrane tra le dita dei piedi,
piante dei piedi
Placche squamose ed eritematose;
umide e macerate
Tinea cruris
Inguine e zone inguinali
Placche eritematose ben definite;
squamose ai bordi
Tinea corporis
Tronco ed estremità (tranne i piedi)
Placche squamose ed eritematose
ben definite, dai bordi rialzati;
ipopigmentazione centrale
Tinea unguium
Unghie delle mani e dei piedi
Colorazione giallo-marrone dell'unghia,
detriti sotto le unghie, distrofia dell'unghia
Fonte: referenza bibliografica 31
piedi o alle unghie dei piedi quando, togliendo
la biancheria intima la si passa sui piedi. La
trasmissione può anche verificarsi per mezzo
della condivisione di attrezzature e tappetini;
tale teoria non è però confermata da alcuno
studio30.
Il corpo risponde ad un’infezione da dermatofita aumentando lo spessore dell’epidermide e
formando, così, squame sulla lesione 31 .
L’aspetto clinico delle infezioni da dermatofita
varia a seconda dei patogeni e del sito di infezione (vedi Tabella 3). Tuttavia, in molti casi le
lesioni sono ben definite, squamose ed eritematose. La Tinea pedis può presentarsi in tre
diverse forme cliniche: interdigitale, a mocassino e vescicolo-bollosa; le forme interdigitale e
a mocassino sono causate dal Trichophyton
rubrum, mentre la forma vescicolo-bollosa è
causata dal Trichophyton mentagrophytes30. La
forma interdigitale è la più comune ed è caratterizzata da rossore, macerazione, squame e fissurazioni nelle membrane tra le dita dei piedi32.
La Tinea corporis è inoltre spesso causata dal T.
rubrum e può verificarsi anche sul tronco o
sulle estremità. Causa la formazione di placche
circolari squamose ed eritematose con il bordo
rialzato e una zona piatta al centro. Le infezioni
da Tinea corporis gladiatorum si differenziano
dalle altre infezioni di Tinea corporis perché
sono principalmente causate da Trichophyton
tonsurans e non da T. rubrum26. Il T. tonsurans
probabilmente risiede, in modo del tutto asintomatico, nel cuoio capelluto dei lottatori. La
posa iniziale assunta dai lottatori negli incontri
facilita la trasmissione dell’organismo all’avversario.
7
In molti casi, la cura delle infezioni da Tinea
prevede applicazioni prolungate di farmaci antimicotici topici, quali allilamine e imidazoli
(vedi Tabella 4). A seconda della molecola, può
essere necessario applicare il farmaco ogni
giorno per 1-4 settimane, in modo da debellare
l’infezione e prevenirne la ricomparsa. Inoltre,
si consiglia di proseguire la cura per due settimane dopo la scomparsa dei segni fisici25. Data
la durata del trattamento, si consigliano prodotti
che richiedano una sola applicazione al giorno.
Tali raccomandazioni possono aumentare la
compliance dei pazienti e portare a risultati
migliori33. Nel caso di infezioni diffuse o recidivanti da Tinea corporis e in tutti i casi di Tinea
unguium, può essere necessario il ricorso ad un
antimicotico orale, quale griseofulvina, itraconazolo, fluconazolo o terbinafina25,30.
Tabella 4 - Classificazione degli antifungini
più comunemente utilizzati nella terapia
delle infezioni da dermatofiti
Antimicotico
Clotrimazolo
Miconazolo
Ketoconazolo
Fluconazolo
Itraconazolo
Terbinafina
Naftifina
Ciclopirox
Griseofulvina
Tipo di terapia disponibile
Imidazoli e triazoli
Topico
Topico
Topico
Topico e sistemico
Sistemico
Allilamine
Topico e sistemico
Topico
Altri farmaci
Topico
Sistemico
Fonte: referenza bibliografica29
Marzo/Aprile 2010
OBIETTIVOFARMACISTA
Infezioni virali. Le infezioni da HSV (Herpes
Simplex Virus) nei lottaKeywords
tori (Herpes gladiatorum)
Infezioni virali
e nei giocatori di rugby
cutanee, Herpes
(Herpes rugbeiorum)
simplex virus, HSV,
sono le più comuni tra le
aciclovir, valaciclovir,
infezioni trasmesse per
famciclovir.
contatto personale25.
Contrarre l’HSV è particolarmente dannoso per
uno
sportivo, perché non
Key Point
può essere curato e le
Le infezioni da Herpes
ricadute sono frequenti.
simplex virus nei
La maggioranza delle
lottatori e nei
infezioni da herpes non
giocatori di rugby
sono le più comuni tra genitale sono causate dal
le infezioni trasmesse
ceppo HSV-134. L’herpes
per contatto
si acquisisce per mezzo
personale.
di esposizione diretta
alle lesioni di una persona con un’infezione attiva. Il contatto ravvicinato con un’atleta con
lesioni cutanee è necessario ai fini della trasmissione perché, nella maggior parte dei casi, la
pelle sana e in condizioni normali costituisce
una barriera adeguata35. L’HSV può inoltre essere trasmesso attraverso i fomiti, soprattutto perché il virus può rimanere brevemente infettivo
sulla plastica e sui vestiti34.
Un’infezione da Herpes simplex inizia con sintomi prodromici, caratterizzati da bruciore o
prurito nel sito di inoculazione. Al prurito segue
la formazione di gruppi di vescicole su una base
arrossata. In caso di infezioni primarie si può
avere anche febbre, brividi e mialgia32. Il fluido
contenuto nelle vescicole contiene un’elevata
concentrazione di HSV; pertanto c’è il rischio di
una trasmissione ovunque vi siano vescicole e/o
le stesse vengano perforate25. Alla fine, le vescicole si rompono e formano una crosta; tuttavia,
la diffusione virale può proseguire da tre a cinque giorni dopo la risoluzione delle lesioni34.
L’Herpes gladiatorum si riscontra sulla testa,
collo, orecchie, torso e arti superiori dei
lottatori35.
Le infezioni da Herpes simplex sono generalmente autolimitanti. Tuttavia, la terapia con
aciclovir, valaciclovir o famciclovir riduce la
durata dell’infezione e i rischi di trasmissione,
inibendo la replicazione del virus32. L’aciclovir
8
è il solo farmaco il cui uso sia approvato sui
pazienti di età inferiore ai 18 anni e può essere
somministrato in diversi regimi. Si possono ad
esempio somministrare 200 mg per via orale
cinque volte al giorno per cinque giorni, 400
mg per via orale tre volte al giorno per cinque
giorni o 800 mg due volte al giorno per cinque
giorni36.
Gli antivirali sono più efficaci al primo segno di
lesioni cliniche e non hanno efficacia dopo la
rottura delle vescicole. La terapia soppressiva
può essere indicata nei casi di ricomparsa ciclica
di focolai di HSV negli sportivi che praticano
sport con un elevato livello di contatto cutaneo
tra i giocatori35. L’uso di dosi da 500 mg a 1.000
mg di valaciclovir una o due volte al giorno si è
dimostrato efficace nel prevenire la recidiva
dell’Herpes gladiatorum37.
Infezioni batteriche. Le
infezioni cutanee batteriche negli sportivi sono
spesso causate da
Keywords
Staphylococcus aureus
Infezioni batteriche
(compreso il ceppo resicutanee, impetigine,
stente alla meticillina
follicolite, foruncolo,
MRSA, Methicillinfavo, ascesso
Resistant Staphylococcus
cutaneo, cellulite,
Aureus) e gli streptococStaphylococcus
aureus, streptococco
chi beta-emolitici del
beta-emolitici del
gruppo A. Tra queste
gruppo A,
infezioni troviamo impePseudomonas
tigine, follicolite, forunaeruginosa,
cefalexina,
coli, favi, ascessi e celluazitromicina,
lite. Queste infezioni
trimetoprim/sulfameto
possono essere altamente
xazolo, infezioni
contagiose (es. impetigicutanee prevenzione.
ne) o avere un rischio
minimo di trasmissione (es. follicolite)25. Come
i funghi, i batteri prosperano negli ambienti
caldi e umidi comuni nelle competizioni sportive e si diffondono principalmente a mezzo di
contatto tra gli individui infetti. Anche se l’automedicazione non è la soluzione ideale in caso di
infezioni batteriche, queste infezioni sono molto
spesso relativamente facili da curare. C’è stato
tuttavia, di recente, un aumento dell’incidenza
delle infezioni da MRSA38,39.
L’impetigine è una delle infezioni più comuni
e contagiose tra gli sportivi adolescenti38,39. Si
trasmette per contatto cutaneo e può manife-
Marzo/Aprile 2010
OBIETTIVOFARMACISTA
starsi in forma bollosa e
non bollosa.
L’impetigine non bolloKey Point
sa è caratterizzata dalla
formazione di lesioni
Le infezioni cutanee
batteriche negli
pustolari che si evolvosportivi sono spesso
no in placche crostose
causate da
di
color miele. La forma
Staphylococcus
bollosa si manifesta con
aureus e gli
vesciche dalle pareti
streptococchi betaemolitici del gruppo
sottili 38,39 . La terapia
A. Tra queste infezioni dell’impetigine, genetroviamo impetigine,
ralmente, consiste nelfollicolite, foruncoli,
l’applicazione
topica di
favi, ascessi e
cellulite.
unguenti a base di
mupirocina per mezzo
di compresse calde, per rimuovere le aree con
la crosta e migliorare l’assorbimento dell’antibiotico 32,35,39. Se l’infezione copre una vasta
area del corpo o se si verifica una diffusione
che coinvolge diverse persone, può essere
indicata una terapia sistemica con antibiotici
antistafilococcici come la cefalexina, l’azitromicina o il trimetoprim/sulfametoxazolo32.
La follicolite è un’infezione superficiale dei
follicoli piliferi che, tipicamente, appaiono
sotto forma di grappoli di papule o pustole piccole, rosse e pruriginose. Sono due i tipi di
follicolite comuni tra gli sportivi: follicolite da
Staphylococcus aureus e follicolite da Pseudomonas aeruginosa (follicolite da ‘vasca da
bagno’). La follicolite da ‘vasca da bagno’ non
si trasmette per contatto cutaneo ma, viceversa, attraverso il contatto con vasche da bagno e
piscine contenenti acqua contaminate. Nessuna
delle due forme di follicolite è facilmente trasmissibile, e la gestione della patologia comprende lavaggi quotidiani con sapone antibatterico e applicazione di antibiotici topici. In
alcuni casi, a seconda dell’agente causante,
può essere necessaria la terapia con antibiotici
orali. Tuttavia, la follicolite da Pseudomonas è
autolimitante in un periodo da cinque a sette
giorni e non risponde agli antibiotici38.
In alcuni casi, la follicolite da Staphylococcus
può diffondersi ed arrivare a toccare gli strati
più profondi della pelle, causando cellulite,
foruncoli (pustole) e favi. La cellulite è un’infiammazione diffusa dei tessuti molli, il foruncolo è un nodulo infiammatorio dolente che
9
interessa un follicolo pilifero e ad evoluzione
ascessuale uniloculare, mentre il favo è causato dalla fusione di singoli foruncoli ed è generalmente accompagnato da febbre e malessere 32. Foruncoli e favi sono spesso riscontrati
nelle aree del corpo esposte ad attrito o sudorazione eccessiva come ascelle, inguine, glutei
e cosce. Il singolo foruncolo si cura con applicazione di compresse calde e umide per favorirne il drenaggio. Casi più gravi possono però
rendere necessarie incisioni, drenaggi e, qualora sia presente la cellulite nei tessuti circostanti, antibiotici sistemici32,35.
Prevenzione delle infezioni cutanee. Le infezioni cutanee negli sportivi sono facilmente
prevenibili. Un’igiene adeguata è di fondamentale importanza e deve comprendere docce
e lavaggio delle mani frequenti, l’indossare
abiti che facciano respirare i tessuti e ciabatte
da doccia, la non condivisione di asciugamani
e altre attrezzature38.
Il monitoraggio giornaliero della pelle da parte
di sportivi, allenatori/preparatori e medici
durante le fasi iniziali dell’infezione è altrettanto importante, perché permette di iniziare la
terapia negli stadi iniziali dell’infezione e di
prendere le misure appropriate per prevenire
future trasmissioni 24 . Inoltre, disinfettando
eventuali attrezzature in comune, coprendo le
ferite e limitando le attività con contatto degli
atleti infetti si concorre alla prevenzione di
una diffusione dell’infezione tra i compagni di
squadra.
La partecipazione all’attività sportiva è un
rito di passaggio per bambini e adolescenti.
Molti disturbi e lesioni connesse allo sport
comprendono disturbi muscoloscheletrici e
dermatologici di lieve entità, generalmente
curabili con prodotti da banco o in modo non
farmacologico. È importante che il farmacista
conosca sia i disturbi più lievi che quelli più
complessi. I farmacisti sono nella posizione
adatta per consigliare i pazienti e i loro genitori in merito a quali condizioni richiedano
assistenza medica.
Conclusioni
Marzo/Aprile 2010
OBIETTIVOFARMACISTA
Bibliografia
1. ISTAT, La prstica sportiva in Italia – Anno 2006
Famiglia e Società
2. Adirim TA, Cheng TL. Overview of injuries in the
young athlete. Sports Med. 2003;33:75-81.
3. Quinn ER. Children’s sports injuries: treatment and
prevention. Am J Sports Med. 2008;36:113-118.
4. Cassas KJ, Cassettari-Wayhs A. Childhood and adolescent sports-related overuse injuries. Am Fam
Physician. 2006;73:1014-1022.
5. Emery CA. Risk factors for injury in child and adolescent sport: a systematic review of the literature.
Clin J Sport Med. 2003;13:256-268.
6. Carson WG Jr, Gasser SI. Little leaguer’s shoulder.
A report of 23 cases. Am J Sports Med.
1998;26:575-580.
7. Whiteside JA, Andrews JR, Fleisig GS. Elbow
injuries in young baseball players. Phys Sport Med.
1999;27:87-92.
8. Hang DW, Chao CM, Hang YS. A clinical and
roentgenographic study of little league elbow. Am J
Sports Med. 2004;32:79-84.
9. Thompson GH. Growth and Development. In:
Behrman RE, et al, eds. Nelson Textbook of Pediatrics,.
17th ed. Philadelphia: Saunders; 2004: 2251.
10.Johnson, MD. Physiology of Musculoskeletal
Growth. In: Sallis RE, et al, eds. Essentials of
Sports Medicine. St Louis: Mosby; 1997:530-531.
11. Grudziak JS, Musahl V. The Youth Athlete. In:
McMahon PJ, ed. Current Diagnosis and Treatment:
Sports Medicine. New York: McGrawHill;2007:194-256.)
12.Benjamin HJ, Briner WW Jr. Little league elbow.
Clin J Sports Med. 2005;15:37-40.
13.Wall EJ. Osgood-Schlatter disease: practical treatment for a self-limited condition. Phys Sports Med.
1998;26:29-34.
14.Bloom OJ, Mackler L, Barbee J. Clinical inquiries.
What is the best treatment for Osgood-Schlatter disease? J Fam Pract. 2004;53:153-156.
15.Medlar RC, Lyne ED. Sinding-Larsen-Johansson
disease: its etiology and natural history. J Bone
Joint Surg Am. 1978;60:1113-1116.
16.Soprano JV, Fuchs SM. Common overuse injuries
in the pediatric and adolescent patient. Clin Ped
Emerg Med. 2003;8:7-14.
17.Micheli LJ, Ireland ML. Prevention and management of calcaneal apophysitis in children: an
overuse syndrome. J Pediatr Orthop. 1987;7:34-38.
18.Ogden JA, Ganey TM, Hill JD, Jaakkola JI. Sever’s
injury: a stress fracture of the immature calcaneal
metaphysic. J Pediatr Orthop. 2004;24:488-492.
19.Bruckner PD, Bradshaw C, Khan KM, et al. Stress
fractures: a review of 180 cases. Clin Sports Med.
1996;6:85-89.
20.Raasch WG, Hergan DJ. Treatment of stress fractures: the fundamentals. Clin Sports Med.
2006;25:29-36.
21.Armfield DR, Kim DH, Towers JD, et al. Sportsrelated muscle injury in the lower extremity. Clin
Sports Med. 2006; 25:803-842.
22.Childhood Sports Injuries and Their Prevention:
A Guide for Parents with Ideas for Kids. NIH
Publication No. 06-4821. Bethesda, MD: National
Institute of Arthritis and Musculoskeletal and
Skin Diseases; August 2006.www.niams.nih.gov/
Health_Info/Sports_Injuries/child_sports_injuries.
pdf. Accessed February 6, 2009.
23.Adams BB. Sports dermatology. Adolesc Med.
2001;12:vii,305-322.
24.Turbeville SD, Cowan LD, Greenfield RA.
Infectious disease outbreaks in competitive
sports. Am J Sports Med. 2006;34:1860-1865.
25.Buescher ES. Infections associated with pediatric
sport participation. Pediatr Clin North Am.
2002;49:743-751.
26.Beller M, Gessner BD. An outbreak of tinea corporis gladiatorum on a high school wrestling
team. J Am Acad Dermatol. 1994;31:197-201.
27.Adams BB. Tinea corporis gladiatorum. J Am
Acad Dermatol. 2002;47: 286-290.
28.Pratte MK, Mustafa MA, Stulberg DL. Common
skin conditions in athletes. Clin Fam Pract.
2003;5:653-666.
29.Burkhart CG. Skin disorders of the foot in active
patients. Phys Sports Med. 1999;27:81-101.
30.Adams BB. Skin infections in athletes. Dermatol
Nurs. 2008;20:39-44.
31.Odom R. Pathophysiology of dermatophyte infections. J Am Acad Dermatol. 1993;28:S2-S7.
32.Cordoro KM, Ganz JE. Training room management of medical conditions: sports dermatology.
Clin Sports Med. 2005;24:565-598.
33.Pray WS. The role of the pharmacist in managing
patients with tinea pedis: enhancing treatment
adherence improves patient outcomes. US Pharm.
2007; 32(4):69-78.
34.Fatahzadeh M, Schwartz RA. Human herpes simplex virus infections: epidemiology, pathogenesis,
symptomatology, diagnosis, and management. J
Am Acad Dermatol. 2007;57:737-763.
35.Pecci M, Comeau D, Chawla V. Skin conditions
in the athlete. Am J Sports Med. 2009;37:406-418.
36.Pleacher MD, Dexter WW. Cutaneous fungal and
viral infections in athletes. Clin Sports Med.
2007;26:397-411.
37.Anderson BJ. The effectiveness of valacyclovir in
preventing reactivation of herpes gladiatorum in
wrestlers. Clin J Sport Med. 1999;9:86-90.
38.Sedgwick PE, Dexter WW, Smith CT. Bacterial
dermatoses in sports. Clin Sports Med.
2007;26:383-396.
39.Kirkland EB, Adams BB. Methicillin-resistant
Staphylococcus aureus and athletes. J Am Acad
Dermatol. 2008;59:494-502.
10
Marzo/Aprile 2010
OBIETTIVOFARMACISTA
Schede di informazione al paziente
La malattia di Osgood-Schlatter
Che cosa è la malattia di Osgood-Schlatter?
Come si cura?
La malattia di Osgood-Schlatter è una malattia tipica
dell’età adolescenziale. Colpisce i bambini e i
ragazzi fra i 10 e i 15 anni di età. È dovuta ad
alterazioni dell'accrescimento osseo in concomitanza con uno stress meccanico continuo alla tuberosità
della tibia, che non ha ancora completato il processo di ossificazione, operato dalla contrazione del
muscolo quadricipite.
La terapia consiste in riposo e antidolorifici. È consigliabile prendere un periodo di riposo assoluto da
qualsiasi attività fisica che possa far peggiorare il
dolore, ed è consigliabile la fisioterapia o stretching. Può essere necessario l'impiego di tutori atti a
ridurre lo sforzo operato dal tendine sulla tibia.
In caso di manifestazione della malattia è
necessario interrompere la pratica sportiva?
Come si manifesta?
La sintomatologia del morbo di Osgood-Schlatter è
caratterizzata dal dolore, generalmente localizzato
a livello del terzo inferiore del tendine; talvolta però
si riscontra un'irradiazione verso la rotula o la tibia;
l'intensità del dolore è maggiore al termine dei movimenti di flessione o di estensione del ginocchio; in
alcuni casi è possibile riscontrare la formazione di
una tumefazione locale. Compare solitamente in
soggetti che praticano attività sportive quali calcio,
corsa, pallavolo, ginnastica.
Lo sport e l’attività sportiva in generale non causano
danni permanenti ma possono far peggiorare il
dolore. Comunque, la malattia di Osgood-Schlatter
è più frequente negli adolescenti spor tivi. Un
approccio di questo tipo può essere suggerito dal
farmacista:
• non è necessario interrompere la pratica sportiva
ma deve esserne ridotta la durata, la frequenza e
l’intensità dell’esercizio in maniera particolare se
l’esercizio include corsa o salti;
• una busta di ghiaccio applicata sul ginocchio
prima e dopo l’esercizio per 10 minuti previene
infiammazioni e dolori;
Quali sono le cause?
È dovuta all'azione traumatica esercitata per ripetuta
trazione dal tendine rotuleo sulla sua inserzione a
livello dell'apofisi tibiale (struttura ancora in parte
cartilaginea in queste età, situata nella gamba subito al di sotto del ginocchio) durante la contrazione
del muscolo quadricipite femorale (il grosso muscolo
estensore della gamba che forma la parte anteriore
della coscia).
• se possibile consultare uno specialista fisiatra.
TIMBRO FARMACIA
✃
La malattia di Osgood-Schlatter - Ultimo aggiornamento 3/5/2010
NOTA. Le informazioni fornite hanno lo scopo di informare ed educare ma non possono in alcuna maniera sostituire la valutazione medica, il consiglio, la diagnosi o il trattamento prescritti da medico o farmacista. I contenuti presentati vengono revisionati periodicamente e quando nuove informazioni mediche sono disponibili. Sul foglietto illustrativo
presente nella confezione del farmaco o del prodotto che sta assumendo troverà tutte le informazioni complete al riguardo.
11
Marzo/Aprile 2010
OBIETTIVOFARMACISTA
Siti Internet
Per agevolare il farmacista nella ricerca di approfondimenti e informazioni aggiuntive presentiamo una valutazione qualitativa (da 1 a 4) dei siti Internet segnalati.
Oltre alla pertinenza dei contenuti presenti rispetto all'argomento oggetto del corso, i criteri utilizzati sono: quantità e qualità delle informazioni e dei servizi proposti,
chiarezza e precisione espositiva, aggiornamento e referenze dei dati proposti, facilità di navigazione. Se disponibili, viene fornita una valutazione prioritaria ai siti in
lingua italiana.
www.coni.it Sito del CONI, emanazione del Comitato Olimpico Internazionale (CIO), che è l’autorità di disciplina, regolazione e gestione delle attività sportive nazionali. Sul sito c’è il link alla sezione ‘Medicina dello sport’ in cui si
•
•
•
trovano vari articoli di varie patologie legate alla pratica
sportiva e vengono approfonditi in particolar modo le varie tecniche di riabilitazione.
www.fisionline.org Sito dei Fisoterapisti italiani. Sul sito si trovano le linee
guida prodotte dalla letteratura scientifica per la riabilitazione, schede con la descrizione dei principali muscoli del
corpo utili per fare l’esame muscolare, le principali norme
legislative che un fisioterapista deve conoscere e news.
www.physicaltherapist.com
Sito americano dedicato ai fisioterapisti. Sul sito si trova
un forum e c’è la possibilità di porre quesiti e sono pubblicati numerosi articoli riguardanti la fisoterapia.
Istruzioni per la compilazione questionario ECM
•
•
•
•
•
•
Il corso di Obiettivo Farmacista è composto da 4 Moduli didattici;
il superamento di ogni singolo corso eroga 12 crediti ECM;
per ottenere i 12 crediti ECM è necessario rispondere ai questionari dei moduli di cui è composto
il corso;
la prova è superata con l’ 80% delle risposte esatte (11 su 13) per Modulo;
scegliere una sola risposta esatta per ogni domanda;
attenzione: l’ordine delle domande e delle risposte non corrisponde necessariamente all’ordine
delle domande e delle risposte del questionario disponibile online (come da nuova normativa ECM FAD).
per lo studio e l’attività didattica di ogni corso di Obiettivo Farmacista è previsto un tempo di 8 ore;
se si dispone di computer connesso ad Internet accedere al sito www.obiettivofarmacista.it e compilare il
questionario ECM seguendo le istruzioni contenute all’interno del sito; la pubblicazione dei questionari
su Internet è contemporanea alla pubblicazione dei corsi sulla rivista;
per qualsiasi dubbio sulle modalità di acquisizione crediti ECM qui indicate o per quesiti
didattici chiamare
attivo dalle 9 alle 18.
12
Marzo/Aprile 2010
OBIETTIVOFARMACISTA
Questionario ECM di valutazione apprendimento - Modulo 3
Rassegna delle principali lesioni e disturbi in bambini e adolescenti in ambito sportivo
Scegliere una sola risposta esatta per ogni domanda.
Per superare il test è necessario rispondere correttamente almeno al 80% delle domande (11 su 13).
Attenzione: l’ordine delle domande e delle risposte non corrisponde necessariamente all’ordine delle domande
e delle risposte del questionario disponibile online (come da nuova normativa ECM FAD).
1.
❏
❏
❏
❏
2.
❏
❏
❏
❏
3.
❏
❏
❏
❏
4.
❏
❏
❏
❏
5.
❏
❏
❏
❏
6.
❏
❏
❏
❏
7.
❏
❏
❏
❏
La diagnosi del gomito del golfista (gomito
del lanciatore) può essere confermata per
mezzo di:
a. esame obiettivo
b. radiografie
c. sintomatologia soggettiva del paziente
d. nessuna
Quale delle seguenti attività ha maggiori
probabilità di causare la malattia di OsgoodSchlatter?
a. nuoto
b. tennis
c. basket
d. baseball
La più alta incidenza di fratture da stress si
ha negli sportivi giovani che praticano:
a. atletica leggera
b. nuoto
c. basket
d. calcio
8.
❏
❏
❏
❏
9.
❏
❏
❏
❏
Quale tra le seguenti NON è una ragione
dell’elevata incidenza delle infezioni
cutanee tra gli sportivi adolescenti?
a. frequente monitoraggio dello stato della pelle da
parte dei preparatori atletici
b. danni di tipo meccanico alla pelle
c. condivisione di attrezzature contaminate
d. eccessiva sudorazione
Quale dei seguenti organismi è un
dermatofita?
a. Staphylococcus aureus
b. Trichophyton rubrum
c. Pseudomonas aeruginosa
d. Herpes simplex virus
10. Quale fra queste tinee può presentarsi nella
forma vescicolo-bollosa?
❏ a. Tinea cruris
❏ b. Tinea unguium
❏ c. Tinea pedis
❏ d. Tinea corporis
11. Quale dei seguenti farmaci antimicotici è
un’allilamina disponibile sia in forma topica
che sistemica?
❏ a. clotrimazolo
❏ b. terbinafina
❏ c. griseofulvina
❏ d. ketoconazolo
I giovani sportivi sono particolarmente a
rischio per gli infortuni da sovraccarico a
causa di:
a. centri di crescita non ancora maturati
b. ridotto tempo di recupero dagli infortuni
c. maggiore durata delle stagioni agonistiche
d. tutti
La malattia di Sever è un’apofisite di quale
parte?
a. del epicondilo medio
b. della tuberosità tibiale
c. dell’omero prossimale
d. calcaneare
12. Quale infezione cutanea è caratterizzata dal
manifestarsi di lesioni crostose di color
miele?
❏ a. favi
❏ b. foruncoli
❏ c. follicolite
❏ d. impetigine
Le fratture da stress sono un infortunio da
sovraccarico che colpisce di frequente una
di queste ossa. Quale?
a. omero
b. scapola
c. femore
d. tibia
13. Quale delle seguenti infezioni NON è causata
da Staphylococcus aureus o da
streptococchi beta-emolitici di gruppo A?
❏ a. cellulite
❏ b. foruncoli
❏ c. follicolite da ‘vasca da bagno’
❏ d. impetigine
In quale di questi sport è particolarmente
alto il rischio di contrarre e trasmettere
un’infezione cutanea?
a. football americano
b. lotta
c. rugby
d. tutti
29
Marzo/Aprile 2010










