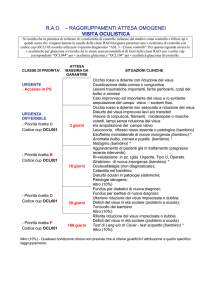
EMERGENZE OCULARI
Ludia Chiarugi
Dipartimento Emergenza Urgenza
AUO Empoli
OBIETTIVI
•Delineare le principali patologie oculari
che e’ possibile incontrare in un
dipartimento di emergenza
•Individuare
necessitano
specialistica
rapidamente
di
una
i
casi che
valutazione
EMERGENZE OCULARI
ANAMNESI
ESAME OBIETTIVO
-Anestesia locale
-Acuita’ visiva
-Ispezione strutture esterne
-Eversione palpebrale
-Campo visivo
-Pupille
-Motilita’ oculare
-Fondo oculare
-Pressione oculare
ANESTESIA DI SUPERFICIE
NOVESINA
Facilita - l’esame obiettivo
- l’eversione palpebrale
- la colorazione con fluoresceina
- la tonometria
Fornisce
informazioni
diagnostiche
differenziando il dolore per semplice lesione
corneale da quello dell’irite, glaucoma ecc
Sensibilita’ 80% e specificita’ 86%
(Ann Emerg Med 1989)
ACUITA’ VISIVA
OTTOTIPI DECIMALI. Il paziente
viene posizionato ad una distanza
definita. Ogni occhio deve essere
valutato separatamente
Pinhole (compensa i difetti di
refrazione,
eliminando
i
deficit visivi causati dalla
mancanza di lenti o occhiali)
ESAME ESTERNO
Palpebre e margini
Calazion
Orzaiolo
Ciglia: infestazione da pidocchi
ESAME ESTERNO
Tipo di secrezione
purulenta = infezione batterica
ESAME ESTERNO
mucosa = allergia, infezione virale
Ricercare la presenza di adenpatia preauricolari
(congiuntiviti Chlamidia e virali)
PUPILLA
Il diametro
La risposta alla luce e all’accomodazione
- areattiva = glaucoma
- dolente al r. fotomotore e di accomodazione = uveite
La motilita’ oculare (diplopia)
EVERSIONE PALPEBRALE
Al paziente con corpo estraneo deve essere
esaminata la superficie interna della palpebra
- eversione con un bastoncino nel centro della
palpebra
COLORAZIONE CON FLUORESCEINA
Nel solco congiuntivale inferiore viene passata un
striscia colorata con fluoresceina, che evidenzia le
lesioni corneali ed emette una fluorescenza gialloverde se illuminata con luce blu
COLORAZIONE CON FLUORESCEINA
Un’area focale di colorante indica una lesione corneale
Area dendritica indica una cheratite da Herpes virus
COLORAZIONE CON FLUORESCEINA
Il rilievo di linee verticali variamente
incrociate indica la presenza di un corpo
estraneo sotto la palpebra superiore
LAMPADA A FESSURA VS OFTALMOSCOPIO
In uno studio di confronto in doppio cieco il
grado di concordanza tra diagnosi con
lampada a fessura e con oftalmoscopio era
71% e le diagnosi non corrette effettuate con
l’oftalmoscopio
indicavano
comunque
la
presenza di una patologia da approfondire
ulteriormente
(J.R. Soc. Med. 1998)
ESAME DEL FONDO OCULARE
Utile soltanto nelle patologie della regione posteriore del
globo oculare
TONOMETRIA
La normale pressione intraoculare varia tra 12 e 21
mmHg.
Ballottamento digitale (da non effettuare nel trauma
oppure nel sospetto di perforazione corneale) puo’
fornire informazioni nel sospetto di glaucoma
Tonopen
PATOLOGIA
INFEZIONI
INFIAMMAZIONI
TRAUMI
OCCHIO ROSSO
RIDUZIONI DEL VISUS
DIPLOPIA
FONTI BIBLIOGRAFICHE
Rosen’s Emergency Medicine, 2002 Fifth Edition
Emergency Medicine, J.E Tintinalli, 2004 Sixty Edition
INFEZIONI: PALPEBRE
Orzaiolo
Infezione stafilococcica acuta della ghiandola sebacea
annessa al ciglio. E’ localizzata sul bordo della palpebra
Terapia- Eritromicina oftalmica 2 appl./die per 7-10 giorni.
Impacchi caldi
(American Academy Ophtalmology, AIII, J.E. Tintinalli 2004)
INFEZIONI: PALPEBRE
Calazion
Flogosi acuta o cronica della
palpebra, per ostruzione di
una ghiandola del Meibonio
del tarso
Terapia-impacchi caldo umidi 3-4/die
-Eritromicina oftalmica qid
-Doxiciclina (100 mg) os bid 14-20 giorni se cronica o
ricorrente
Se non si risolve entro 4-6 settimane indirizzare all’oculista
(AAO 2000 EL AIII, J.E. Tintinalli 2004)
INFEZIONI: CONGIUNTIVA
Virale
Flogosi
congiuntivale
con
secrezione
mucosa,
talvolta
piccole emorragie.
Sintomi: dolore, eritema e
fotofobia
Patognomonico il riscontro di
linfoadenopatia preauricolare
Escludere una cheratite erpetica con fluoresceina
INFEZIONI: CONGIUNTIVA
TERAPIA
•Impacchi freddi qid, collirio decongestionante
(vasocostrittore o antistaminico) tid
•Non usare steroidi topici se e’ presente
cheratite, almeno che non sia una forma grave
•Oculista dopo
miglioramento
7-10
giorni
se
non
c’e’
AAO 2000 EL AIII ,Leibowitz NEJM, 2000
Collirio antibiotico di copertura: non sufficienti
evidenze
JG Alteveer, EM practice, 2002
E’ molto contagiosa. Indicare le norme igieniche per ridurre
la diffusione
INFEZIONI: CONGIUNTIVA
Batterica
Dolore, eritema
e fotofobia
Flogosi congiuntivale (occhio rosso) con secrezione purulenta.
Al risveglio le palpebre appaiono incollate tra di loro.
Entro 48 ore interessa l’altro occhio
- Effettuare colorazione con fluoresceina per escludere una
cheratite
- Nei portatori di lenti a contatto sospettare lo
Pseudomonas (ascesso)
INFEZIONI: CONGIUNTIVA
TERAPIA
• Collirio antibiotico ad ampio spettro (eritromicina) qid per
5-7 giorni. Impacchi caldi
(Em practice 2002, J.E. Tintinalli 2004)
• Lenti a contatto: Fluorochinolone o Aminoglicoside qid per
5-7 giorni (se c’e’ cheratite inviare all’oculista)
(Em practice 2002, J.E. Tintinalli 2004)
• Evitare sempre l’uso di steroidi (anche in preparazioni
combinate con antibiotici) e il bendaggio dell’occhio.
• Complicazioni
sono
l’ulcera
corneale,
cheratite,
perforazione corneale, in questi casi riferire all’oculista
(Rosens’s Emergency Medicine, 2002)
INFEZIONI: CONGIUNTIVA
-A rapida progressione
-Con secrezioni copiose
-Associata a segni o sintomi
flogosi uretrali o vaginali
di
Sospettare la forma Gonococcica
Necessita di terapia ev e deve
essere inviata all’oculista
AAO EL AIII,Leibowitz NEJM, 2000
INFEZIONI: CONGIUNTIVA
C. da Chlamidia, responsabile del
tracoma che e’ la prima causa di
cecita’ nel mondo
Ha secrezione mucosa con possibili
lesioni punctate sulla cornea e
talvolta
linfonodo
preauricolare
palpabile
Patognomonico il riscontro di lesioni
follicolari sulla congiuntiva del fornice
inferiore
Eritromicina os 250 mg qid o
doxiciclina 100 mg os bid per 14
giorni
AAO EL AIII ,Leibowitz NEJM, 2000
HERPES SIMPLEX
Coinvolge la palpebra, la congiuntiva e
la cornea (attenzione alle forme senza
vescicole cutanee)
L’aspetto tipico corneale e’ l’immagine
dendritica
Terapia- acyclovir per os
- trifluridine 1% 5-8 volte/die
- Eritromicina oftalmica
- Evitare steroidi topici
AAO 2000 EL AIII , JG Alteveer, EM Practice, 2002
Coinvolgere
sempre
entro 1-3 gorni
l’oculista
HERPES ZOSTER
Ha una distribuzione spaziale
secondo la branca oftalmica del
trigemino
Il primo segno puo’ essere una
vescicola sulla punta del naso
(segno
di
Hutchinson
per
coinvolgimento del nervo nasociliare)
La colorazione con fluoresceina
evidenzia la “pseudodendrite”
La terapia deve essere gestita
dall’oculista
ALLERGICA
• Ha un andamento stagionale
• Edema e secrezione mucosa
• Il prurito e’ il sintomo principale
• E’ prevalentemente bilaterale
• La forma primaverile ha la
congiuntiva tarsale ipertrofica
Th: collirio antiistaminico qid,
impacchi freddi qid, lacrime artificiali,
rimuovere gli allergeni
AAO 2000 EL AIII ,Leibowitz NEJM, 2000
INFEZIONI: CORNEA
Ulcera corneale
Fattori predisponenti: occhio secco, traumi, uso non corretto di
lenti.
Eziologia: Infezioni batteriche (stafilococchi e streptococchi,
Pseudomonas nei portatori di lenti a contatto)
Sintomi: dolore, eritema, lacrimazione e fotofobia. Riduzione
del visus
Terapia: Ciprofloxacina o ofloxacina
collirio: 1 goccia/h
Non bendare
Ciclopentolato 1% 1 goccia tid
Non usare gli steroidi
Coinvolgere l’oculista entro 24 ore
JG Alteveer,
Tintinalli 2004
EM
practice,
2002,
INFEZIONI: UVEA
UVEITI
Sono infiammazioni dell’iride o
dell’iride e corpo ciliato.
Si associano a infezioni (Lyme,
brucellosi, toxoplasmosi), corpi
estranei, malattie sistemiche.
La pupilla puo’ apparire irregolare,
scarsamente reagente alla luce e
dolente
all’accomodazione
(fotofobia)
Si complicano spesso, per cui devono
essere
valutata
da
un
oculista
precocemente (24 ore)
JG Alteveer, EM practice, 2002
INFEZIONI: UVEA
Il segno patognomonico e’ la
presenza di cellule flogistiche
nella
camera
anteriore
(oftalmoscopio)
Ipopion:
infezione
purulenta
nella camera anteriore
Il cardine della terapia sono gli
steroidi e i cicloplegici a intermedia
durata d’azione per evitare le sinechie
JG Alteveer, EM practice, 2002
INFEZIONI: SCLERA
SCLERITI
Possono essere il primo segno
di malattia del connettivo (AR,
LES, vasculiti, sarcoidosi, ecc)
Terapia con steroidi e’ di
pertinenza oculistica
JG Alteveer, EM practice, 2002
Infiammazioni della sclera
ant. o post
Eritema senza secrezioni,
dolore e riduz. del visus
INFEZIONI: CELLULITE PERIORBITARIA
•Infezione dei tessuti perioculari
con globo oculare risparmiato.
•Palpebre
sono
eritematose,
calde e tumefatte
•Non c’e’ riduzione della motilita’
oculare, no proptosi, motilita’
dell’occhio e della pupilla e’
conservata e non dolente
Eziologia: S. aureus
< 5 anni= ricovero
Amoxicillina-acido clavulanico 500 mg x 3 os
Ceftriaxone ev + vancocina ev oculista
J.E. Tintinalli 2004
INFEZIONI: CELLULITE ORBITARIA
E’ un’infezione dell’orbita.
Clinica: proptosi, riduzione della
motilita’
oculare,
dolore
ai
movimenti oculari, coinvolgimento
sistemico.
Eziologia: s. Aureus o H.
influenzae
In ED andrebbe eseguita TC
dell’orbita e dei seni.
Il
paziente
deve
essere
ricoverato
TRAUMI: PALPEBRA
Devono
essere
osservate
dall’oculista
per
escludere
l’interessamento del sistema
nasolacrimale
Per la sutura usare un filo di
seta
6-0,
meglio
se
disponibile
la
lampada
a
fessura
TRAUMI
Emorragia sottocongiuntivale
Spesso dopo microtraumi
Non c’e’ alterazione del visus, dolore, segni di
flogosi ne’ secrezioni. Si risolve in 2 settimane.
Se sono ripetuti indagare ipertensione, diabete o
diatesi emorragica
J.E. Tintinalli 2004
TRAUMI
Corpi estranei
-Congiuntivali
-Corneali
Vengono rimossi con l’uso di anestetico locale.
Sempre eversione della palpebra
Terapia: eritromicina oftalmica bid per 2-3 die
I corpi estranei corneali inviare all’oculista
(molatura)
Residua un abrasione corneale
TRAUMI: CORNEA
Abrasione corneale
Per
traumi:
dolore,
blefarospasmo,lacrimazione
e fotofobia
Antibiotici a largo spettro topici (eritromicina qid),
cicloplegici, FANS per os per il dolore.
Non bendare se si sopetta Pseudomonas, funghi, non
somministrare anestetici in terapia.
Controllo oculistico il giorno successivo
(AAO 2000 EL AIII, J.E. Tintinalli 2004)
TRAUMI: CORNEA
Per esposizione a luce UV
senza
protezione
(c.attinica, neve).
Clinica: dolore, eritema, fotofobia, sensazione di corpo
estraneo compaiono in entrambi gli occhi, dopo 6-12 ore
dall’esposizione alla luce
Terapia: antibiotici ad ampio spettro topici, cicloplegici (se
irite), FANS per os per il dolore. Si risolvono in 2-3 giorni.
AAO 2000 EL AIII, J.E. Tintinalli 2004
TRAUMI: BULBO OCULARE
Contusioni bulbari
Possono complicarsi con distacco di retina,
indipendentemente dall’entita’ del trauma
Riferire quindi all’oculista per un fondo
oculare.
Se si sospetta una emorragia retrobulbare
(proptosi,
limitazione
dei
movimenti,
riduzione del visus) o una rottura del globo
consulto immediato con l’oculista.
Traumi penetranti
J.E. Tintinalli 2004
Devono essere inviati all’oculista in
emergenza. Somministrare cefalosporine
ev e antitetanica. Non somministrare
alimenti al paz. Nel sospetto di un
corpo estraneo eseguire l’Rx o la TC
orbita
J.E. Tintinalli 2004
TRAUMI: CAMERA ANTERIORE
Ifema
• E’ sangue nella camera anteriore.
• Tende a risanguinare dopo 2-3 giorni.
• E’ associata ad elevato rischio di
complicazioni.
• Se IOP >30 mmHg somministrare
Timoptol, ev acetazolamide e mannitolo
• Inviare all’oculista, spt se c’e’
falcemia
•J.E. Tintinalli 2004
TRAUMI
Fratture della volta o pavimento orbitale
• La frattura della parete mediale puo’
causare enfisema sottocutaneo quando il
paz. starnutisce o soffia il naso
• La frattura della parete inferiore puo’
complicarsi con intrappolamento del
retto inferiore e quindi diplopia
• L’invio al chirurgo maxillofaciale puo’
avvenire dopo 3-10 giorni.
• Terapia
antibiotica
di
copertura
(cefalexina 250 mg x 4/die)
Tintinalli, 2004
TRAUMI CHIMICI
Vera emergenza
Sia gli alcali che gli acidi devono essere lavati con
abbondante soluzione salina (1-2 litri), previa anestesia
topica. Dopo il lavaggio aspettare 10 minuti e applicare una
cartina tornasole.
Sono accettabili PH tra 6 e 8.
J.E. Tintinalli 2004
base
Applicare
un
cicloplegico
e
copertura antibiotica in pomata.
FANS per il dolore.
Oculista entro 24 ore
J.E. Tintinalli 2004
acido
RIDUZIONE DEL VISUS
IMPROVVISA
BILATERALE
GRADUALE
BILATERALE
MONOLATERALE
DOLENTE
NON DOLENTE
MONOLATERALE
RIDUZIONE DEL VISUS
IMPROVVISA MONOLATERALE
NON DOLENTE
Occlusione acuta dell’arteria centrale retina
Occlusione vena centrale retina
Distacco di retina
Emorragia del vitreo
Arterite temporale
RIDUZIONE DEL VISUS
IMPROVVISA MONOLATERALE NON DOLENTE
Perdita del visus improvvisa,
profonda. Eta’ > 60 aa.
Retina appare pallida con la
macula evidente “cherry-red
spot”
Consulto urgente con oculista
- Massaggio del bulbo 1530’’
- Rebreathing CO2
-Acetazolamide (500 mg) ev
- Beta
bolcc.
topici
(Timoptol)
AAO 2000 EL AIII, JG Alteveer E.M.
Practice, 2002
Occlusione dell’arteria
centrale della retina
RIDUZIONE DEL VISUS
IMPROVVISA MONOLATERALE NON DOLENTE
Occlusione
vena
centrale della retina
Perdita
del
visus
improvvisa, profonda
Retina appare edematosa
ed emorragie diffuse.
Eta’ > 60 aa
Consulto
urgente
con
oculista, non terapie utili
RIDUZIONE DEL VISUS
IMPROVVISA MONOLATERALE NON DOLENTE
Distacco di retina
Perdita
del
visus
improvvisa
preceduta da lampi o
ombre volanti
Fundus=aree riflettenti,
chiare (oculista)
Inviare all’oculista entro 24 ore (laser)
RIDUZIONE DEL VISUS
IMPROVVISA MONOLATERALE NON DOLENTE
Emorragia vitreo
- Improvvisa
comparsa
di
ombre
volanti. Spt paz diabetici o dopo
trauma
- Evitare antiaggreganti e sforzi
- Consulenza oculistica entro 24 ore
RIDUZIONE DEL VISUS
IMPROVVISA MONOLATERALE NON DOLENTE
Arterite temporale
Paz > 60 anni
Cefalea orbitaria, talvolta bilaterale, polimialgia
reumatica,
claudicatio
mandibularis,
VES
aumentata, anemia. A. temporale tesa e rigida.
Biopsia
Terapia steroidea ev prima del risultato bioptico
(AAO 2000 EL AIII, JG Alteveer E.M. Practice, 2002)
RIDUZIONE DEL VISUS
IMPROVVISA MONOLATERALE DOLENTE
Glaucoma
Neurite ottica
Cheratiti e ulcere corneali
Uveiti
Ifema
Cellulite orbitaria
RIDUZIONE DEL VISUS
IMPROVVISA MONOLATERALE DOLENTE
Blocco del sistema
drenaggio del liquor
di
Clinica del glaucoma ad
angolo acuto:
- riduzione del visus
- dolore, eritema all’occhio
e/o cefalea
- aumento della IOP
- nausea e vomito
Glaucoma
RIDUZIONE DEL VISUS
IMPROVVISA MONOLATERALE DOLENTE
Iniezione
oculare,
uveite,
pupilla
non
reattiva o scarsamente
IOP= 40-70 mmHg
Terapia: beta-bloccanti gocce (timololo 0.5%)
Steroidi topici 1 goccia/ 15’ poi /h
Pilocarpina 2% 1 goccia qid
Acetazolamide 500 mg ev
Mannitolo 20% 1-2 g/Kg ev
Alfa agonisti gocce (iopidina 0.1%)
(AAO 2000 EL AIII, J.E. Tintinalli 2004)
RIDUZIONE DEL VISUS
IMPROVVISA MONOLATERALE DOLENTE
• Paz. giovani < 60 anni SM
entro 2 anni
•Dolore
nei
movimenti
oculari,
non
eritema in
camera anteriore
•Fondo: 1/3 edema della
papilla (unilaterale), ndn
•Pupilla=difetto
della
via
afferente
Neurite ottica
Inviare all’oculista per boli di steroidi
Leibowitz NEJM, 2000
RIDUZIONE DEL VISUS
GRADUALE MONOLATERALE NON DOLENTE
Degenerazione maculare x eta’
TEST DI AMSLER
NEURO-OFTALMOLOGIA
Paralisi di Bell
Deficit periferico del VII nervo cranico
- eziologia virale (M. Mutsch NEJM, 2004)
- fenomeno di Bell
- terapia: steroidi per os (1 mg/Kg/die max 80
mg/die, BMJ 2005)
- Antivirali (800 mg 5 volte/die BMJ 2005)
- Lacrime artificiali (Hyalistil ogni 2 ore)
- Pomata antibiotica la notte (occhio bendato)
- Oculista x monitoraggio lesioni cornea
J.E. Tintinalli 2004
NEURO-OFTALMOLOGIA: DIPLOPIA
Paralisi isolate dei
diabetico/iperteso
nervi
cranici
nel
Paralisi isolata del III n.c.
- globo oculare e’ diretto verso il basso e verso
l’esterno
- risparmio delle fibre efferenti pupillari (III)
- dolore
J.E. Tintinalli 2004
NEURO-OFTALMOLOGIA: DIPLOPIA
Paralisi isolata del III n.c.
- clinica: diplopia binoculare che peggiora allo
sguardo mediale ipsilaterale e da vicino (paralisi di
un muscolo adduttore)
Talvolta la lesione e’ parziale
ed e’ evidenziabile soltanto
con la visione attraverso il
vetro rosso
NEURO-OFTALMOLOGIA: DIPLOPIA
Paralisi isolata del III
con interessamento delle
fibre efferenti pupillari
(pupilla dilatata)
Aneurisma della a. comunicante anteriore fino a
prova contraria
NEURO-OFTALMOLOGIA: DIPLOPIA
Paralisi isolata del VI n.c.
Diplopia binoculare peggiora allo sguardo
laterale
(retto laterale omolaterale) e da
lontano (paralisi di un muscolo abduttore)
NEURO-OFTALMOLOGIA
Bernard Horner
Ptosi, miosi ipsilaterale ed enoftalmo
NEURO-OFTALMOLOGIA
Acuta: tumori, dissezione della
carotide (dolore al collo), ictus,
traumi, herpes zoster
Bambino: neuroblastoma, linfoma e
metastasi
Rx del torace, TC cranio e regione
cervicale.
Angiografia
della
carotide
Cronica: il paz sara’
ambulatorialmente
valutato
EMERGENZE OCULARI