Fisiologia dell’apparato cardiovascolare:
•Introduzione storica (W. Harvey)
•Definizione
•Elementi costitutivi
•Modello semplificato
•Classificazione composizione e funzione dei vasi
•Caduta di pressione nel sistema
•Velocità del sangue nel circuito
•Volume di sangue e sua distribuzione: compliance e capacitanza
•Pressione circolatoria media
•La pompa: struttura macroscopica del cuore
•Valvole cardiache
•Pareti delle quattro camere
•Potenziale d’azione cardiaco
•Variazioni di eccitabilità: periodi refrattari
•Cellule nodali e potenziale di pacemaker
•Determinazione della frequenza cardiaca
•La conduzione nel cuore
STORIA:
La fisiologia è una scienza sperimentale: nulla è dato per
scontato!
Esempio: la circolazione del sangue
Fino al XVII° secolo vigevano le teorie fondate sulla filosofia
aristotelica, secondo cui la natura è formata di 4 elementi
(aria, acqua, fuoco, terra). Il corpo umano è una fucina che
fabbrica in continuazione umori cattivi, che devono essere
eliminati e produce il calore necessario alla vita. Il cuore è una
pompa (già allora) che spinge il sangue, continuamente formato
dal fegato: la metà destra nelle vene che si distribuiscono alla
cute per disperdere gli umori maligni, la metà sinistra nelle
arterie per diffondere il calore formato dai polmoni, ritenuti
una fornace
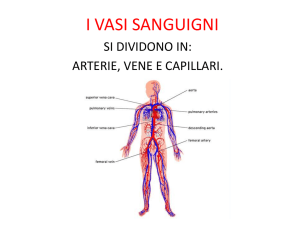
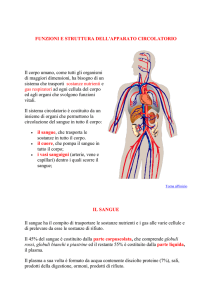
IL SISTEMA CARDIOCIRCOLATORIO
E' un sistema di trasporto che mette in
movimento un tessuto liquido (sangue),
specializzato per la distribuzione di: gas
respiratori (ossigeno e anidride carbonica),
ioni, materiali nutritizi (glucidi, aminoacidi,
lipidi), prodotti di scarto del metabolismo
cellulare, proteine, messaggeri chimici
(ormoni), acqua, calore.
ELEMENTI COSTITUTIVI: pompa cardiaca
(doppia), tubi, elementi filtranti. Due sistemi in
serie: circolo sistemico, costituito da numerosi
sistemi (distretti circolatori) in parallelo e
circolo polmonare (distretto unico).
MODELLO SEMPLIFICATO DEL SISTEMA CIRCOLATORIO
Cuore
pompa
Vene
Arterie
vasi di capacitanza
vasi di trasporto
20 : 1
venule
Capillari
arteriole
vasi di scambio
Sangue
tessuto liquido
Vasi di resistenza
PROPRIETA' FISICHE DEL SANGUE
rilevanti per il funzionamento del sistema:
volume: determina la pressione di riempimento
del sistema circolatorio;
viscosità: dipende dal contenuto proteico
(componente poco variabile) e dall'ematocrito;
la viscosità relativa del sangue rispetto
all’acqua è di 3,5-4,5;
La viscosità stabilisce la pressione che il cuore
deve generare per mettere in movimento il
sangue.
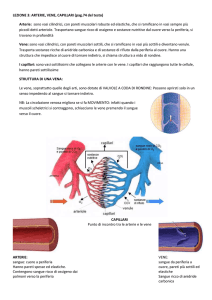
I VASI. La loro struttura non è omogenea e la
differenziazione funzionale dipende dalla
struttura. Sono elementi costitutivi comuni
della parete dei vasi:
l'endotelio, con la sua membrana basale;
la media, contenente fibre muscolari lisce,
fibre elastiche e fibre collagene in diverse
proporzioni;
l'avventizia, contenente tessuto connettivo
lasso, terminazioni nervose (simpatiche) e vasi
(vasa vasorum).
Gli elementi della media possono essere
disposti su più strati e la direzione delle fibre
(muscolari ed elastiche) può essere circolare o
spirale, fino a diventare quasi longitudinale.
arterie
Componenti della parete
Avventizia
f. connettive
arteriole
f. elastiche
f. muscolari lisce
membr. basale
cell. endoteliali
capillari
venule
vene
MODELLO SEMPLIFICATO DEL SISTEMA CIRCOLATORIO
Cuore
pompa
Vene
Arterie
vasi di capacitanza
vasi di trasporto
20 : 1
venule
Capillari
arteriole
vasi di scambio
Sangue
tessuto liquido
Vasi di resistenza
ARTERIE: di grosso calibro; prevale la
componente elastica; funzione: mantenimento
della pressione in diastole (effetto mantice:
windkessel);
MODELLO SEMPLIFICATO DEL SISTEMA CIRCOLATORIO
Cuore
pompa
Vene
Arterie
vasi di capacitanza
vasi di trasporto
20 : 1
venule
Capillari
arteriole
vasi di scambio
Sangue
tessuto liquido
Vasi di resistenza
ARTERIOLE: meno di 200 micron; distinzione
funzionale più che anatomica; prevale la
componente muscolare, a disposizione
circolare; funzione: determinazione della
resistenza d'ingresso al microcircolo e della
resistenza periferica totale;
MODELLO SEMPLIFICATO DEL SISTEMA CIRCOLATORIO
Cuore
pompa
Vene
Arterie
vasi di capacitanza
vasi di trasporto
20 : 1
venule
Capillari
arteriole
vasi di scambio
Sangue
tessuto liquido
Vasi di resistenza
CAPILLARI: meno di 8 micron; parete
costituita solo di endotelio e membrana basale;
funzione: scambi (non possono avvenire negli
altri distretti);
MODELLO SEMPLIFICATO DEL SISTEMA CIRCOLATORIO
Cuore
pompa
Vene
Arterie
vasi di capacitanza
vasi di trasporto
20 : 1
venule
Capillari
arteriole
vasi di scambio
Sangue
tessuto liquido
Vasi di resistenza
VENULE: parete relativamente muscolare;
funzione: regolazione della resistenza
postcapillare; deposito volume circolante:
facilita ritorno venoso
MODELLO SEMPLIFICATO DEL SISTEMA CIRCOLATORIO
Cuore
pompa
Vene
Arterie
vasi di capacitanza
vasi di trasporto
20 : 1
venule
Capillari
arteriole
vasi di scambio
Sangue
tessuto liquido
Vasi di resistenza
VENE MEDIE E GRANDI: prevale
progressivamente la componente collagene, con
elementi muscolari; funzione: regolazione della
capacitanza sistemica.
CIRCOLO POLMONARE:
minori differenze fra arterie e vene;
scarsa componente muscolare; mancano
le arteriole (pressione più bassa).
PRESSIONE NEL CIRCOLO SISTEMICO:
all'uscita dal cuore è pulsatile (80-120 mmHg;
media 95); nelle grandi arterie diminuisce
poco il valore medio e aumenta la pulsatilità;
nelle arteriole c'è grande caduta di pressione
(fino a 30-35 mmHg) e sparisce la pulsatilità;
nei capillari, ulteriore caduta, fino a 10
mmHg; fino all'atrio destro ulteriore
progressiva caduta fino a 0 mmHg.
Atrio dx
Vene
Venule
Capillari
Arteriole
Arterie piccole
Arterie grandi
Aorta
V. sx
mmHg
120
60
0
Le arteriole sono i vasi di resistenza perché
a questo livello è massima la caduta di
pressione; inoltre, sono i principali regolatori
della resistenza perché hanno muscolatura
liscia abbondante e a disposizione circolare e
sono riccamente innervate.
VELOCITA' DEL SANGUE NEL CIRCUITO: è
inversamente proporzionale alla sezione totale
di ogni compartimento: massima nell'aorta,
ridotta nelle arteriole, molto bassa nei
capillari; nelle vene che tornano al cuore la
velocità va aumentando, ma non raggiunge
quella dell'aorta perché la sezione delle grandi
vene è maggiore.
arteriole
piccole arterie
grandi arterie
Grandi vene
piccole
vene
venule
aorta
capillari
Vene centrali
Dimostrazione schematica (non in scala) delle variazioni
della sezione totale del letto vascolare a diversi livelli.
Diminuisce il diametro dei singoli vasi, ma aumenta la
sezione totale. A pari livello, la sezione delle vene è
maggiore di quella delle arterie.
DISTRIBUZIONE DEL SANGUE: è
funzione della capacitanza di ogni
distretto: circa 4/5 sono contenuti nelle
vene; una parte non trascurabile è
contenuta nei capillari.
DISTRIBUZIONE DEL VOLUME IN
ECCESSO: il sistema circolatorio è
disteso e pertanto gli elementi elastici
sono in tensione e sviluppano pressione.
A cuore fermo, il circuito contiene una
PRESSIONE CIRCOLATORIA MEDIA
(anche detta sistemica media o pressione di
riempimento) di 7 mmHg.
Il volume di sangue che genera questa
pressione si deve considerare come volume
in eccesso
il rapporto fra la componente venosa e
arteriosa del volume in eccesso è di 20:1
MODELLO SEMPLIFICATO DEL SISTEMA CIRCOLATORIO
Vene
Arterie
vasi di capacitanza
vasi di trasporto
20 : 1
Pressione
circolatoria media
= 7 mmHg
Volume in eccesso
Il rapporto fra volume in eccesso e
pressione sviluppata si chiama
complianza (compliance DV/DP): dipende
dall'elasticità dei vasi. La compliance
venosa è molto maggiore di quella
arteriosa. La compliance del circolo
polmonare è elevata in tutti gli elementi.
L’inverso della compliance è la
capacitanza: DP/DV
MODELLO SEMPLIFICATO DEL SISTEMA CIRCOLATORIO
Cuore
pompa
Vene
Arterie
vasi di capacitanza
vasi di trasporto
20 : 1
venule
Capillari
arteriole
vasi di scambio
Sangue
tessuto liquido
Vasi di resistenza
LA POMPA. La struttura del cuore comprende
4 cavità (atrii e ventricoli), separate da un
setto in: metà destra, che riceve sangue
venoso dalle vene sistemiche e lo pompa
nell'arteria polmonare e metà sinistra che
riceve sangue arterioso dalle vene plomonari e
lo pompa nell'aorta
Il cuore è dotato di una coppia di valvole
atrio-ventricolari (tricuspide e mitrale) e una
coppia di valvole semilunari, che separano i
ventricoli dalle rispettive arterie
La presenza di valvole conferisce
unidirezionalità al movimento del sangue
Non esistono valvole fra le vene e gli atrii
Il funzionamento delle valvole è passivo: si
aprono e si chiudono seguendo gradienti di
pressione.
Lo spessore della parete delle camere
cardiache è proporzionale alla pressione che
ogni camera sviluppa: sottile negli atri, più
spesso nel ventricolo destro, molto più spesso
nel ventricolo sinistro.
Prima della nascita le pareti ventricolari
hanno spessori simili perché a destra la
pressione è elevata come a sinistra.
Sono possibili variazioni sia patologiche (es.
ipertrofia) sia fisiologiche (cuore d’atleta).
IL POTENZIALE D'AZIONE CARDIACO
Si distinguono diversi tipi di cellule: nodali
(nodo seno-atriale e nodo atrio-ventricolare);
di conduzione (fascio di His e fibre di
Purkinije); comuni o di lavoro. I meccanismi
elettrici e di membrana sono simili a quelli delle
altre cellule eccitabili: ci soffermeremo
soprattutto sulle differenze.
MIOCARDIO COMUNE: potenziale in 5 fasi
0 - depolarizzazione rapida per apertura di
canali per il sodio voltaggio-dipendenti
1 - parziale breve ripolarizzazione per
aumento transitorio di conduttanza al cloro
e al potassio
2 - plateau: potenziale stabile su valori
leggermente positivi per circa 0.2 s; dovuto
all'aumento della conduttanza al calcio
(apertura di "canali lenti") e riduzione della
conduttanza al potassio
3 - ripolarizzazione per progressivo aumento
della conduttanza al potassio e chiusura dei
canali lenti;
4 - potenziale di riposo, stabile a -90 mV.
depolarizzazione
210potenziale
plateau:
potenziale
4 -3
di riposo,
----ripolarizzazione
per
parziale breve
rapida
apertura
di
stabile
su valori
stabile
a per
-90
mV.
ripolarizzazione
per della
progressivo
aumento
canali per il sodio
leggermente
positivi
pere
aumento transitorio
Conduttanza
al al
sodio
molto
conduttanza
potassio
voltaggio-dipendenti
circa
0.2 dei
s; dovuto
conduttanza
al
cloroal
e al
scarsa;
conduttanza
chiusura
canali
lenti;
potassio
Arresto
per della
chiusura
all'aumento
potassio
elevata.
La pompa
canali
+ritardata
al sodio
calcio
Naconduttanza
/K+ ristabilisce
i
(apertura
di "canali lenti")
gradienti
di concentrazione
e riduzione della
conduttanza al potassio
mV
45
0
-45
-90
0
.05
.10 .15 .20
.25
.30 .35 .40
.45
s
Durante il plateau ha luogo una corrente di
calcio, molto importante per
l'accoppiamento elettromeccanico e per la
regolazione della contrattilità
Variazioni di eccitabilità durante il potenziale
d'azione: periodi refrattari. La risposta
meccanica compare durante il potenziale e ha
circa la stessa durata: il cuore non può essere
tetanizzato
mV
Periodo refrattario
assoluto
45
contrazione
0
Periodo refrattario
relativo
-45
-90
0
.05
.10 .15 .20
.25
.30 .35 .40
.45
s
Eccitabilità
normale
CELLULE NODALI. Il funzionamento del cuore
è automatico, perché le cellule nodali sono in
grado di auto-eccitarsi ritmicamente: funziona
da generatore (pace-maker) primario il nodo
senoatriale perché è dotato di ritmicità a
frequenza maggiore
Il potenziale d'azione delle cellule nodali ha le
seguenti caratteristiche:
1 - minore negatività alla fine della
ripolarizzazione (-60 mV), dovuta a più elevata
conduttanza al sodio
2 - lenta depolarizzazione spontanea dopo la
ripolarizzazione, fino al raggiungimento di un
livello soglia (potenziale di pace-maker),
dovuta a progressiva riduzione della
conduttanza al potassio
3 - fase di salita del potenziale più lenta che
nelle cellule di lavoro, per apertura solo di
canali lenti
4 - assenza di plateau.
Miocardio
di lavoro
Cell. nodali
prepotenziale
2+
Salita
lenta:
canali
Ca
Arresto
ripolarizzazione:
Prepotenziale:
diminuzione
Ripolarizzazione:
++
conduttanza
K
+
corrente
Na
corrente K
Determinazione della frequenza cardiaca:
dipende dalla pendenza del potenziale di pacemaker e dal livello di ripolarizzazione
(regolazione nervosa).
CONDUZIONE NEL CUORE:
propagazione elettrotonica da cellula a cellula
attraverso ponti laterali con giunzioni strette
Importanza dell'ampiezza e della velocità della
depolarizzazione nel determinare la velocità di
conduzione
Vie di conduzione: fasci atriali funzionali, nodo
AV, fascio di His, fibre di Purkinje, miocardio
comune
Variazioni della velocità di conduzione
Determinazione dell'intervallo atrioventricolare
Osservare: sequenza temporale;
variazione di morfologia