APPARATO RIPRODUTTORE
La riproduzione asessuata e la riproduzione sessuata
La riproduzione asessuata avviene senza intervento di cellule specializzate
(gameti) e la prole generata è identica al genitore
Vi sono diversi tipi di riproduzione asessuata, come ad esempio la
gemmazione e la frammentazione
Essa
consente
agli animali che
conducono
vita
fissa o isolata di
moltiplicarsi senza
trovare
partner,
generando
una
grande quantità di
nuovi
individui,
con risparmio di
tempo ed energia.
gemmazione
frammentazione
La riproduzione sessuata avviene invece tramite la fecondazione, ovvero la
fusione di cellule aploidi (i gameti), che genera una nuova cellula diplodie
detta zigote
Grazie alla meiosi ed alla fecondazione casuale la riproduzione sessuata
aumenta enormemente la variabilità genetica, consentendo una maggiore
adattabilità ai cambiamenti ambientali
La riproduzione umana
In entrambi i sessi sono presenti:
• un paio di gonadi (ovaie o testicoli) per la produzione
dei gameti;
ORGANI SESSUALI ACCESSORI
• un sistema di dotti che ospitano e trasportano i
gameti;
• strutture che favoriscono l’accoppiamento.
Anatomia del sistema riproduttore femminile
La superficie delle ovaie presenta numerosi rigonfiamenti,
i follicoli, ognuno costituito da una singola cellula uovo in
fase di sviluppo, circondata da uno o più strati di cellule
che la nutrono e la proteggono. I follicoli secernono
Ovaie
Ovidotto
estrogeni.
Follicoli
Corpo luteo
Parete uterina
Endometrio
(rivestimento
interno dell’utero)
Vagina
Figura 22.2A
Utero
Cervice (collo dell’utero))
Grazie alle ciglia che rivestono la sua superficie interna,
l’ovidotto, chiamato anche tuba di Falloppio, convoglia
l’oocita verso l’utero dove l’embrione si impianta e si
sviluppa.
Ovaia
Figure 22.2B
LM 200
Oocita
• L’apertura dell’utero è delimitata dalla cervice (o
collo dell’utero) che si protende nella vagina.
• La vagina è un canale muscolare dalle pareti sottili
ma robuste, attraverso il quale il neonato viene
espulso al momento della nascita.
• La vagina ha anche la funzione di accogliere il
pene e gli spermatozoi durante l’accoppiamento.
Il sistema riproduttore femminile comprende altre
strutture: le piccole labbra, le grandi labbra, il
clitoride.
Ovidotto
Ovaia
Utero
Retto
(sistema
digestivo)
Cervice
Vescica (sistema escretore)
Osso pubico
Uretra (Sistema escretore)
Vagina
Clitoride
Piccole labbra
Ano (sistema
digerente)
Figura 22.2C
Grandi labbra
Apertura della vagina
Anatomia del sistema riproduttore maschile
Le gonadi maschili, i testicoli, producono sia gli
spermatozoi sia gli ormoni maschili chiamati nel loro
complesso androgeni.
Retto (sistema digerente)
Vescicola
seminale
Vaso deferente
Dotto
eiaculatore
Vescica (sistema escretore)
Osso pubico
Tessuto erettile
del pene
Prostata
Ghiandola bulbouretale
Figura 22.3A
Vaso deferente
Epididimo
Testicolo
Scroto
Uretra (sistema
escretore)
Glande
Prepuzio
Pene
Tre tipi di ghiandole (le vescicole seminali, la prostata
e le ghiandole bulbouretrali) producono un fluido
acquoso che nutre e protegge gli spermatozoi.
Vescica
(sistema
escretore)
Vescicola seminale
(dietro alla vescica)
Prostata
Ghiandola
bulbouretrale
Uretra
Tessuto erettile del pene
Vaso deferente
Scroto
Epididimo
Testicolo
Figura 22.3B
Glande
L’insieme degli spermatozoi e delle secrezioni
ghiandolari forma un liquido chiamato sperma emesso
dal pene durante l’eiaculazione.
Primo stadio
Contrazione dello sfintere
alla base della vescica
Contrazione del
vaso deferente
Vescica
Regione dell’uretra
che aumenta di volume e si
riempie di sperma
Contrazioni della
vescicola
seminale
Contrazioni
della prostata
Contrazioni dell’epididimo
Contrazioni dello sfintere alla
base dell’uretra
Secondo stadio
Lo sfintere alla base
della vescica rimane contratto
Contrazioni dei
muscoli
che circondano
la base del pene
Figura 22.3C
Lo sfintere alla
base dell’uretra si
rilassa
Lo sperma viene espulso
Contrazioni dell’uretra
22.4 La formazione degli spermatozoi e delle cellule
uovo avviene tramite meiosi
• Nella specie umana la spermatogenesi, ossia la
formazione degli spermatozoi, richiede circa 65-75
giorni.
• La formazione degli spermatozoi ha inizio da
cellule diploidi che si trovano vicino alla parete
esterna dei tubuli seminiferi.
L’oogenesi è l’insieme dei processi che portano alla
formazione di una cellula uovo. Dopo la pubertà, ogni
mese un oocita primario prosegue le divisioni meiotiche
e forma un oocita secondario, liberato dall’ovaia
durante l’ovulazione.
Cellula diploide
2n
Nell’embrione
Differenziamento e inizio della meiosi I
Oocita primario
2n
(in profase della meiosi I;
in stato quiescente)
Presente alla nascita
Completamento della meiosi I e inizio della meiosi II
Oocita secondario
(in metafase
della meiosi II)
n
n
Primo corpuscolo polare
Meiosi II (attivata dallo spermatozoo)
Figura 22.4B
Cellula uovo
(aploide)
n
n
Secondo corpuscolo polare
Lo sviluppo di un follicolo ovarico comprende molti
processi differenti.
Corpo luteo
Copro luteo
Inizio: Oocita primario
in fase degenerativa
(all’interno del follicolo)
Follicoli in crescita
Follicolo maturo
Oocita
secondario
Ovulazione
Figura 22.4C
Ovaia
Follicolo scoppiato
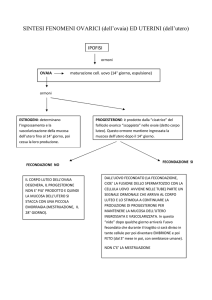
22.5 Gli ormoni regolano i cambiamenti ciclici che
hanno luogo nelle ovaie e nell’utero
• Il ciclo ovarico è l’insieme degli eventi che
avvengono ogni 28 giorni circa nelle ovaie delle
donne.
• Gli ormoni sincronizzano il ciclo ovarico con una
serie di eventi che avvengono a livello dell’utero e
che costituiscono il ciclo mestruale.
Una visione d’insieme del ciclo ovarico e del ciclo
mestruale
• Gli eventi del ciclo mestruale (o uterino) si
susseguono in sincronia con quelli del ciclo
ovarico.
• Per convenzione, il giorno in cui compare la
mestruazione viene considerato il primo giorno del
ciclo.
• La mestruazione, cioè la perdita di sangue
dall’utero, normalmente dura dai tre ai cinque
giorni.
• Durante la mestruazione l’endometrio, ossia il
rivestimento interno dell’utero, si sfalda e viene
espulso.
• Dopo la mestruazione l’endometrio si rigenera e
continua a ispessirsi per tutto il tempo
dell’ovulazione, raggiungendo il suo massimo
spessore tra il 20° e il 25° giorno circa.
Gli ormoni che controllano il ciclo ovarico e il ciclo
mestruale:
Tabella 25.5
Eventi ormonali pre-ovulatori
• Circa ogni 28 giorni, l’ormone ipotalamico di rilascio
stimola la produzione di FSH e di LH da parte del
lobo anteriore dell’ipofisi.
• Gli ormoni FSH e LH stimolano la crescita del
follicolo.
• A mano a mano che cresce, il follicolo secerne
sempre più estrogeni, i cui livelli crescenti
esercitano un controllo a feedback negativo
sull’ipofisi.
Eventi ormonali ovulatori e post-ovulatori
• Dopo l’ovulazione, dal follicolo scoppiato si
sviluppa il corpo luteo.
• L’LH favorisce la secrezione di progesterone e di
estrogeni da parte del copro luteo che esercitano
un controllo a feedback negativo sull’ipotalamo e
sull’ipofisi, determinando la caduta dei livelli di FSH
e di LH.
• A mano a mano che le concentrazioni di questi
ormoni diminuiscono nel sangue, l’ipotalamo può di
nuovo stimolare la secrezione di FSH e LH da
parte dell’ipofisi, dando inizio a un nuovo ciclo.
Controllo del ciclo mestruale
• Il ciclo mestruale è direttamente controllato solo
dagli estrogeni e dal progesterone.
• Il ciclo ovarico e il ciclo mestruale si interrompono
nel caso in cui abbiano luogo la fecondazione e la
gravidanza.
• Nella prima fase della gravidanza, l’embrione in via
di sviluppo secerne un ormone (HCG) che
mantiene attivo il corpo luteo che, in tal modo,
continua a produrre gli ormoni che evitano lo
sfaldamento dell’endometrio.
Controllo ipotalamico
A
Inibito dalla combinazione
di estrogeni e
Ipotalamo
progesterone;
Ormone di rilascio stimolato da alti livelli
emetici di estrogeni
Ciclo ovarico e ciclo mestruale:
Adenoipofisi
1
B
LH
FSH
Ormoni ipofisari
nel sangue
4
Il picco di LH induce
l’ovulazione e la formazione
del corpo luteo
6
LH
FSH
2
C
FSH
LH
Ciclo ovarico
Follicolo in
crescita
5
Follicolo Ovulazione
maturo
Fase pre-ovulatoria
Corpo Degenerazione
luteo del corpo luteo
Fase post-ovulatoria
Estrogeni
D
Progesterone ed estrogen
Ormoni ovarici nel sangue
3
7
8
Estrogeni
Progesterone
Progesterone ed estrogen
Estrogeni
Ciclo mestruale
E
Endometrio
0
5
Mestruazione
10
14 15
Giorni
20
25
28
COLLEGAMENTI
22.7 Le malattie a trasmissione sessuale
• Esistono diverse malattie che si contraggono
tramite i rapporti sessuali.
• Alcune (come l’AIDS e l’herpes genitale) non sono
curabili; altre possono essere curate, soprattutto se
diagnosticate precocemente.
Le malattie a trasmissione sessuale più diffuse:
Tabella 22.7
COLLEGAMENTI
La contraccezione previene le gravidanze
indesiderate
La contraccezione è la prevenzione di una gravidanza
non desiderata.
Tabella 22.8
Alcuni dispositivi anticoncezionali:
Cerotto
Profilattico
Diaframma
Spermicida
Figura 22.8
Pillola
Lo sviluppo embrionale
La fecondazione produce uno zigote e dà il via allo
sviluppo embrionale
Lo sviluppo embrionale ha inizio con la fecondazione,
cioè con l’unione tra uno spermatozoo e un oocita, che
dà origine a una cellula diploide chiamata zigote.
Le caratteristiche degli spermatozoi
Soltanto uno spermatozoo penetra nell’oocita e lo
feconda; tutti gli altri sono destinati a morire.
Figura 22.9A
Durante la fecondazione, l’acrosoma (una sacca situata
all’estremità anteriore dello spermatozoo) libera enzimi
litici che digeriscono lo strato gelatinoso che riveste
l’oocita.
Membrana plasmatica
Segmento
intermedio
Collo
Testa
Coda
Mitocondrio
(a forma di spirale)
Nucleo
Acrosoma
Figura 22.9B
La fecondazione
• Quando lo spermatozoo raggiunge lo strato
vitellino (lo strato intermedio che riveste l’oocita) si
stabilisce un legame tra le proteine poste sulla
superficie dello spermatozoo e i recettori proteici.
• Dopo che lo spermatozoo ha attraversato lo strato
vitellino, la sua membrana plasmatica si fonde con
quella dell’oocita e la fusione delle membrane
consente l’entrata del nucleo dello spermatozoo
nella cellula uovo.
• Dopo che è avvenuta la fusione, l’intera membrana
dell’oocita diventa impenetrabile per gli altri
spermatozoi.
• La cellula uovo fecondata va incontro a una
notevole attività metabolica.
• I nuclei dello spermatozoo e dell’oocita si fondono
producendo il nucleo diploide dello zigote.
Nel corso della segmentazione lo zigote si trasforma
in una sfera di cellule
• La segmentazione è una rapida successione di
divisioni cellulari che, a partire dallo zigote, porta
alla formazione di una massa sferica di cellule, cioè
di un embrione pluricellulare.
• Al termine della segmentazione, l’embrione risulta
formato da uno o più strati di cellule al cui interno si
trova un’ampia cavità: questa sferula cava prende il
nome di blastula.
Il processo di segmentazione nel riccio di mare:
Zigote
2 cellule
4 cellule
8 cellule
Blastocele
Molte cellule
(sfera piena)
Figura 22.10
Blastula
(sfera cava)
Sezione
della blastula
La gastrulazione di un embrione di rana:
Polo animale
1
Blastocele
La blastula
1
Blastula
Polo vegetativo
2
Gastrulazione
La formazione
del blastoporo
2
Blastoporo
Blastoporo
3
La migrazione delle
cellule dà origine
ai foglietti embrionali
Residuo
del blastocele
Archenteron
3
Archenteron
4
La gastrulazione
giunge al termine
Ectoderma
Mesoderma
Endoderma
4
Tappo vitellino
Figura 22.11
Tappo vitellino
Gastrula
Lo sviluppo umano
L’embrione e la placenta si formano durante il primo
mese di gravidanza
• La gravidanza, o gestazione, consiste nello
sviluppo di un nuovo individuo all’interno del
sistema riproduttore femminile.
• La gravidanza ha inizio con il concepimento, cioè
con la fecondazione dell’oocita da parte di uno
spermatozoo, e prosegue fino alla nascita.
Una panoramica sugli eventi dello sviluppo
Lo sviluppo embrionale umano inizia con la fecondazione
che avviene nell’ovidotto.
Ha inizio
la segmentazione
Fecondazione
della cellula uovo
Ovaia
Ovidotto
Oocita
secondario
Ovulazione
Blastocisti
(impiantata)
Endometrio
Utero
Figura 22.16A
In seguito alla segmentazione l’embrione diventa una
sfera cava chiamata blastocisti con uno strato esterno
di cellule chiamato trofoblasto.
Endometrio
Massa cellulare interna
Cavità
Trofoblasto
Figura 22.16B
Il trofoblasto secerne enzimi che permettono l’impianto
della blastocisti nell’endometrio, lo strato cellulare che
riveste internamente la cavità uterina.
Endometrio
Vaso sanguigno
(materno)
Futuro embrione
Cellule del trofoblasto in divisione
Futuro sacco
vitellino
Trofoblasto
Figura 22.16C 7 giorni dal concepimento
Cavità uterina
Si sviluppano quattro strutture con funzioni di supporto,
definite membrane extraembrionali, alle quali è
attaccato l’embrione: l’amnios, il sacco vitellino, il corion
e l’allantoide.
Cavità amniotica
Amnios
Corion
Amnios
Allantoide
Cellule
del
mesoderma
Figure 27.16D, E
Embrione:
Ectoderma
Mesoderma
Endoderma
Corion
Sacco
vitellino
Sacco vitellino
9 giorni dal concepimento
Villi coriali
16 giorni dal concepimento
Il ruolo delle membrane
Circa un mese dopo il concepimento le membrane
extraembrionali sono completamente formate.
Placenta
Vasi sanguigni materni
Allantoide
Sacco
vitellino
Cavità
amniotica
Amnios
Embrione
Corion
Villi coriali
Figura 22.16F
31 giorni dal concepimento
• L’embrione si trova nella cavità amniotica, piena di
liquido, circondato dall’amnios.
• Il corion, insieme a una porzione del mesoderma,
costituisce il componente embrionale della
placenta.
• L’allantoide forma parte del cordone ombelicale.
Il ruolo della placenta
• I villi coriali sono attraversati da vasi sanguigni
embrionali che si sono formati dal mesoderma.
• L’ossigeno e le sostanze nutritive passano dal
circolo materno ai vasi sanguigni fetali che
attraversano i villi.
Nella specie umana lo sviluppo dal concepimento
alla nascita viene suddiviso in tre trimestri
Per ragioni di praticità, la gravidanza (il periodo che
intercorre tra il concepimento e la nascita) viene
suddivisa in tre trimestri.
Durante il primo trimestre avvengono i cambiamenti più
radicali.
Un embrione umano di circa nove settimane prende il
nome di feto.
I principali mutamenti che avvengono durante il
secondo trimestre consistono in un aumento delle
dimensioni e in un perfezionamento generale dei tratti
umani.
Figura 22.17C
I principali mutamenti che avvengono durante il
secondo trimestre consistono in un aumento delle
dimensioni e in un perfezionamento generale dei tratti
umani.
Il terzo trimestre (il periodo cha
va dalla ventiquattresima
settimana fino alla nascita) è
contraddistinto da una rapida
crescita.
Figura 22.17E
Il parto è indotto da ormoni e avviene in tre fasi
• La nascita del bambino avviene in seguito a una
serie di contrazioni forti e ritmiche dell’utero, che
costituisce il travaglio.
• L’induzione del travaglio dipende da alcuni ormoni.
Gli estrogeni rendono l’utero più sensibile all’azione di un
altro ormone, l’ossitocina, che (insieme alle
prostaglandine) provoca le contrazioni.
Dalle
ovaie
Ossitocina
Dal feto
e dall’ipofisi
Stimolano i recettori
uterini per l’ossitocina
Stimola le
contrazioni dell’utero
Stimola la placenta
a produrre
Prostaglandine
Fanno aumentare
le contrazioni
uterine
Figura 22.18A
Feedback positivo
Estrogeni
Il travaglio avviene in tre stadi:
dilatazione, stadio espulsivo,
secondamento.
Placenta
Cordone
Ombelicale
Utero
Cervice
1 Fase di dilatazione della cervice
2 Fase di espulsione del bambino (parto)
Utero
Placenta
Cordone
ombelicale
3 Fase del secondamento: fuoriesce la placenta
Figura 22.18B
COLLEGAMENTI
La tecnologia della fecondazione assistita aumenta
la possibilità di procreare
Le tecniche di procreazione assistita possono risolvere
un certo numero di problemi che causano la sterilità.
Figura 22.19A, B








![APPARATO RIPRODUTTORE2 [Compatibility Mode]](http://s1.studylibit.com/store/data/000780779_1-2b24f910ca530a10de80bfe70aa25b62-300x300.png)

