Infezioni osteoarticolari
in età pediatrica
ALBERTO VILLANI
UOC di Pediatria Generale e Malattie Infettive
[email protected]
X CORSO DI FORMAZIONE CONTINUA IN PEDIATRIA
Napoli, 6 marzo 2015
2
Dipartimento di Medicina Pediatrica
3
Premessa
• Focalizzare i recenti sviluppi riguardanti l’eziologia,
epidemiologia, diagnosi e trattamento delle osteomieliti ed
artriti settiche in età pediatrica
• In una patologia che:
– Ha un’incidenza delle osteomieliti nei paesi sviluppati da 2 a 13 casi
per 100 000 bambini
– Vi è un’equa distribuzione tra maschi e femmine.
– L’età media alla diagnosi è di circa 6 anni.
– Osteomielite è circa due volte più frequente rispetto all’artrite settica.
– La diagnosi tempestiva ed un trattamento adeguato rimangono sempre
di primaria importanza per un buon risultato terapeutico e per ridurre
al minimo gli esiti.
– La gravità della malattia è associata alla localizzazione dell’infezione
primaria ed all’interessamento dei tessuti adiacenti.
Dipartimento di Medicina Pediatrica
4
5
•
Prevalenza 8:100.000
•
Rapporto M/F = 2:1
•
Sedi più colpite: ossa lunghe
•
Solitamente l'infezione arriva
all'osso per via ematogena
•
Più raramente si verifica una
diffusione per contiguità, in
seguito a traumi o interventi
chirurgici
•
Il patogeno più frequentemente in
causa è S. Aureus
•
Altri patogeni di rilievo sono Str.
Pneumoniae, Str. pyogenes,
Salmonella, Kingella Kingae
Dipartimento di Medicina Pediatrica
6
Patogeni
• I patogeni responsabili dipendono dall’età, comorbidità, condizione
socioeconomica, stato immunitario e vaccinale.
– Inoltre variazioni geografiche nella prevalenza della specie
batterica e delle loro resistenze. (Chen WL. J Microbiol Immunol
Infect 2010)
• Staphylococcus aureus è il più comune.
– I batteri gram-negativi possono rappresentare il 60% delle
infezioni muscolo-scheletriche nei bambini di età inferiore a 4 a.
• Haemophilus influenza b (Hib). Le infezioni da Hib sono diminuite
significativamente dopo l’avvio della vaccinazione.
– Hib va considerato nelle diagnosi differenziali nei bambini non
vaccinati e nei paesi in via di sviluppo.
( Paakkonen M. et al. Pediatr Clin N Am 2013)
Patogeni
Dipartimento di Medicina Pediatrica
• Kingella kingae è un patogeno emergente come causa delle
infezioni osteoarticolari.
– E’ associato ad un decorso più benigno della malattia (febbre 15% e la
PCR nella norma nel 39%).
– Un algoritmo predittivo è stato prodotto per Kingella kingae:
la temperatura < 38°C, PCR < 5 mg/dl, GB <14 000/mm e la VES <
50/mm ( Ceroni D et al. Pediatr Infect Dis J 2011)
• Staphylococcus aureus meticillino-resistente (MRSA). Vi è
una significativa variazione geografica nella prevalenza di
MRSA.
– Negli Stati Uniti 30-40% delle infezioni osteoarticolari.
• Mycobacterium tuberculosis. Tubercolosi osteoarticolare
rappresenta circa il 2-3% di tutte le tubercolosi.
7
Patogeni
Dipartimento di Medicina Pediatrica
• Leucocidina Panton-Valentine (PVL) è una tossina
necrotizzante secreta da alcune forme di MSSA ma più
comunemente al MRSA ed è responsabile della sua
maggiore virulenza.
– Si associa con un quadro clinico più invasivo di malattie
osteoarticolare, tassi più elevati di shock settico, degenze
ospedaliere più lunghe e la necessità di terapie antibiotiche
più prolungate e maggior ricorso alla chirurgia. (Dohin B. Pediatr
Infect Dis J 2007).
• Lo Streptococcus pneumoniae è il microrganismo
responsabile nel 67% delle infezioni nei bambini HIVpositivi, mentre solo nel 10% in quelli HIV-negativi.
(Robertson AJ. J Pediatr Orthop 2012).
8
9
Classificazione in base al decorso
OSTEOMIELITE ACUTA
< 2 settimane
OSTEOMIELITE SUBACUTA
2 settimane – 3 mesi
OSTEOMIELITE CRONICA
> 3 mesi
Aspetti Clinici
Dipartimento di Medicina Pediatrica
• Tipicamente i bambini con osteomielite o artrite settica
presentano dolore localizzato, tumefazione, limitazione nei
movimento, difficoltà o il rifiuto ad utilizzare un arto
(pseudo paralisi).
– Una recente revisione sistematica in 12000 pazienti con osteomielite
acuta e subacuta viene osservato che all’esordio il dolore è presente
nell'81% dei casi, segni e sintomi locali nel 70%, febbre nel 62%,
limitazione nei movimenti nel 50%. (Dartnell J. J Bone Joint Surg Br 2012)
• Non esiste un singolo test in grado di confermare o escludere
osteomielite o l'artrite settica.
• Per fare una diagnosi definitiva sono necessari una
combinazione di accurata anamnesi, esame clinico, immagini
radiologiche i dati laboratorio ed il ricorso all’artrocentesi/
biopsia.
10
11
Quadro clinico
Zoppia o rifiuto a
deambulare
Flogosi locale
Febbre
Spesso la sintomatologia è subdola e la febbre può
essere l'unico sintomo!!
I sintomi sono solitamente più severi nelle osteomieliti da
MRSA
12
Algoritmo di valutazione
Radiologia
Dipartimento di Medicina Pediatrica
• La radiografia dovrebbe essere eseguita come primo studio di
imaging.
– Spesso negative sia nel caso di artrite settica che di osteomielite nelle
fasi precoci (10 -14 gg).
• L’ecografia è utile nel sospetto di artrite settica per valutare la
presenza di versamento.
– E’ meno utile nella diagnosi di osteomielite, sebbene possono essere
visualizzati ascessi ed anomalie periostali.
• La scintigrafia ossea è utile quando l’infezione è scarsamente
localizzabile o multifocale.
– Falsi negativi fino al 50% dei casi.
(Faust S N. Arch Dis Child 2012).
13
Radiologia
Dipartimento di Medicina Pediatrica
14
• RMN è utile all'esordio per valutare il sito ed estensione della lesione.
– Un recente studio ha dimostrato che CA-MRSA colpisce spesso la
cartilagine non ossificate delle ossa e che RMN con mdc (gadolinio)
consente l'identificazione di queste aree. (Browne LP. Am J Roentgenol 2012)
– Un altro studio recente ha riportato che la RMN può aiutare a
differenziare infezioni osteoarticolari tra Kingella kingae e quelli
causate da altri patogeni. Gli ascessi della cartilagine epifisaria sono
stati trovati solo nel gruppo delle infezioni da Kingella kingae, mentre le
reazioni dei tessuti molli e dell'osso sono stati significativamente
inferiore. ( Kanavaki A. Pediatr Radiol 2012).
• PET/CT sono stati descritti come superiore alla RMN nel monitoraggio
della risposta al trattamento dell’osteomielite e nel distinguere tra
infezione in corso ed attività ripartiva. Tuttavia l'esposizione alle
radiazioni e la possibilità di accedere al PET/CT possono limitare il suo
uso pratico.
( Warmann SW et al. J Pediatr Surg 2011)
15
Diagnostica strumentale
La RMN è la tecnica di scelta per l'elevata sensibilità
RX: è "positiva" dopo 2-3 settimane dall'esordio clinico
UNA RX NEGATIVA ALL'ESORDIO NON ESCLUDE MAI
L'OSTEOMIELITE ACUTA!!
TC: ha una sensibilità inferiore a quella della RMN
Scintigrafia ossea: è particolarmente utile nelle osteomieliti multifocali e nelle
forme a localizzazione incerta
Dipartimento di Medicina Pediatrica
Laboratorio
• Tra gli esami utili nella definizione diagnostica sono:
Emocromo, VES, PCR ed Emocoltura.
– In bambini con osteomielite il 36% ha un’elevata
conta leucocitaria, il 91% ha la VES elevata e l’81% la
PCR elevata.
– I pazienti che presentano osteomielite ed artrite
settica nel 100% hanno sia la PCR che la VES elevate.
– A causa di più rapida normalizzazione della PCR
questo marcatore fornisce una migliore opzione per
il monitoraggio della risposta alla terapia.
(Paakkonen M. Clin Orthop Relat Res 2010)
16
17
Diagnosi di laboratorio
Marker
PCR
vantaggi
svantaggi
- Elevata sensibilità
- Basso costo
- Elevata correlazione
con l'andamento clinico
VES
Elevata sensibilità
- Basso costo
Procalcitonina
- Elevata sensibilità
- Persiste elevata per
lunghi periodi e correla
poco con l'andamento di
malattia
- Alto costo
Dipartimento di Medicina Pediatrica
Liquido Articolare e Biopsie Ossee
• Nel caso delle artriti settiche un campione del
liquido articolare dovrebbe essere prelevato
prima di iniziare la terapia antibiotica.
– Per le articolazioni e le ossa che sono facilmente
accessibili biopsia/artrocentesi può essere fatta in
sedazione all’esordio.
– Le articolazioni come quelle della caviglia, colonna
ed anca ove l’accesso risulta essere difficile e le
aree di osteomielite di difficile localizzazione può
rendersi necessaria la radiologia interventistica.
18
Dipartimento di Medicina Pediatrica
Analisi dei campioni
• Le colture negative sono descritte nel 33% - 55%.
• Kingella kingae cresce con difficoltà su terreni solidi e richiede
tempi prolungati.
– un aumento delle colture positive si ha versando aspirato articolare in
una provetta dell’emocoltura. ( Weiss S. Orthopade 2006)
– è stato segnalato che pazienti con infezione da Kingella muscoloscheletrica presentano una colonizzazione del rinofaringe. (Basmaci R. Clin
Microbiol Infect 2012)
• Kingella può essere identificato mediante PCR sebbene questa
tecnica non è ancora disponibile in tutte le strutture.
– Oltre ad identificare agenti patogeni di difficile coltura, la PCR può
essere utile nel differenziamento tra MSSA e MRSA.
(Chometon S. Pediatr Infect Dis J 2007).
19
Scelta terapeutica
Dipartimento di Medicina Pediatrica
• La terapia empirica va iniziata non appena i campioni di
emocolture, artrocentesi o biopsia ossea viene inviata per
l'analisi.
• Va selezionata per patogeni più probabili in base all'età,
epidemiologia locale, resistenze, farmacocinetica ed ai
risultati precoci di laboratorio.
• Le cefalosporine coprono sia MSSA e Kingella kingae.
• E’ stata proposta clindamicina come terapia empirica iniziale.
– Tuttavia, in molti luoghi è segnalata la presenza di MSSA ed un alta
prevalenza di Kingella kingae resistenti alla clindamicina.
(Peltola H.Clin Microbiol Infect 2012)
20
Scelta terapeutica
Dipartimento di Medicina Pediatrica
• Coprire empiricamente MRSA (vancomicina o
linezolid) è controverso a causa del rischio di
sviluppo di resistenze, costi e potenziali
complicazioni della terapia.
– Qualora viene scelta la vancomicina è necessario
aggiungere una cefalosporina o la penicillina per la
Kingella kingae (resistente alla vancomicina).
– Copertura per gram-negativi devono essere aggiunti
per i neonati e lattanti.
21
22
Antibioticoterapia
Elevato profilo di sicurezza
Efficace penetrazione ed assorbimento osseo
Lunga emivita
Le cefalosporine di I generazione e la clindamicina soddisfano questi requisiti
I beta lattamici sono gli antibiotici di scelta nelle osteomieliti da S pyogenes, S
Pneumoniae e K Kingae
La vancomicina è da considerarsi come I scelta nei pazienti instabili e nelle aree di
clindamicina-resistenza
L'ampicillina e le cefalosporine di II e III generazione sono la I indicazione nelle
osteomieliti da H Influentiae
Le cefalosporine di II e III generazione sono la I indicazione nelle osteomieliti da
salmonella
Dipartimento di Medicina Pediatrica
Tempi e via di trattamento
23
• Dipendono dalla localizzazione dell'infezione, dalla clinica e dai
dati di laboratorio in risposta al trattamento.
• Osteomielite tradizionalmente trattata con 4-6 settimane.
– Studio prospettico in bambini con artrite settica ed osteomielite ha
trovato che il 59% dei pazienti potrebbe passare ad antibiotici orali
entro 3 giorni e il 86% entro 5 giorni. I pazienti che sono passati agli
antibiotici per via orale entro 5 giorni ha ricevuto un ulteriore 3
settimane di terapia orale. La media di trattamento in ospedale è stata di
5 giorni. Non ci sono state complicazioni ad un un anno di follow-up.
(Jagodzinski NA. J Pediatr Orthop 2009).
– studio randomizzato controllato (RCT) ha mostrato che 2-4 giorni di
terapia ev seguiti da 20 rispetto ai 30 giorni di terapia orale per
l'osteomielite acuta non ha mostrato nessuna differenza tra i gruppi di
trattamento. Sono sufficienti 20 giorni di terapia orale a condizione che
vi sia un miglioramento clinico e la PCR in normalizzazione. (Peltola H. Pediatr
Infect Dis J 2010).
Dipartimento di Medicina Pediatrica
24
Tempi e via di trattamento
• L'artrite settica:
– studio retrospettivo ha valutato i tempi di passaggio della
terapia da ev a via orale ed il risultato non ha mostrato alcuna
differenza nei trattati con 7 vs 18 gg di antibiotici ev (totale
di 4 sett. ).
(Ballock RT. J Pediatr Orthop 2009)
– Studio RCT ha valutato pazienti trattati con 2-4 gg di terapia
empirica ev seguita da quella orale con un trattamento
antibiotico totale medio della durata di 10 rispetto a 30
giorni. Nessuna differenza nel risultato è stata identificata tra
i gruppi.
(Peltola H. Clin Infect Dis 2009)
25
Vantaggi della terapia per os
Riduzione della durata
dell'ospedalizzazione
Abbassamento dei costi
Riduzione del rischio di
creare resistenze
Antibiotici più utilizzati
26
Steroidi
Dipartimento di Medicina Pediatrica
• Recentemente è stato presentato uno studio controllato
randomizzato di bambini con artrite settica in trattamento
con desametasone, terapia antibiotica standard e curretage
chirurgico confrontato alla usuale terapia antibiotica e allo
sbrigliamento chirurgico.
(Harel L. J Pediatr Orthop 2011).
Il desametasone è stato associato con più rapida riduzione:
– della temperatura febbrile,
– dei segni infiammatori locali,
– degli indici di flogosi,
– del tempo di trattamento ev più breve.
Anche se il tempo totale del trattamento antibiotico di fatto non
differiscono.
Nessuna differenza nei esiti a lungo termine.
27
28
Terapia di supporto
FANS come antipiretici-analgesici
ANTICOAGULANTI nelle forme complicate con
trombosi vascolari associate
GLUCOCORTICOIDI come antinfiammatori nelle
forme ad elevata componente edemigena (impiego
discusso)
29
Algoritmo di terapia
30
Raccomandazioni “evidence based”
1.Gli studi degli ultimi anni hanno dimostrato che nelle forme di
osteomielite non complicata il passaggio dalla terapia
parenterale a quella enterale può avvenire dopo meno di una
settimana
2.Nelle osteomieliti da MRSA, nelle osteo-artriti e nelle
osteomieliti complesse è sempre necessaria una terapia
parenterale più duratura, da stabilire caso per caso
3.In particolari categorie di pazienti "a rischio"(neonati,
immunodepressi, pz con anemia falciforme) la terapia deve
essere decisa caso per caso
Complicanze
Dipartimento di Medicina Pediatrica
• Nel 29% dei casi.
• Necrosi avascolare, trombosi venosa profonda
(TVP), dismetria degli arti inferiori e fratture
patologiche.
• Predittivi di complicanze sono la comparsa di
sintomi da più di una sett. dalla diagnosi, età
neonatale, infezione dell'anca da MRSA e ritardo
> 3 gg. della terapia.
• L’infezioni correlate al CA-MRSA mostrano un
numero maggiore di complicanze soprattutto se
vi è presente lo stato settico ed osteoartrite.
31
Complicanze
Dipartimento di Medicina Pediatrica
• La TVP è stata identificata nel 10% dei casi di
osteomielite e tutti si sono verificati in pazienti con
MSSA o MRSA, maschi con associate complicanze
polmonari. (Mantadakis E. Int J Infect Dis 2012).
• Fratture seguenti osteomielite sono state riportate
più spesso in pazienti con MRSA.
– I pazienti che hanno presentato fratture hanno presentato
ascessi sub-periostali ed un'area più ampia di lesione al
controllo RMN all’esordio rispetto pazienti che non hanno
fratture.
(Belthur MV. J Bone Joint Surg Am 2012).
32
Conclusione 1
Dipartimento di Medicina Pediatrica
• La causa e l'epidemiologia di artrite settica ed osteomielite
sono cambiati nel corso degli ultimi anni e probabilmente
continuerà ad evolversi con variazioni di pratiche di
immunizzazione e di resistenza batterica.
• MRSA è l'agente patogeno coinvolto nel 40% delle infezioni
muscolo-scheletriche pediatriche ed è in genere un’infezione
più invasiva con maggior rischio di complicazioni.
• Kingella kingae è un patogeno comune nei bambini, di difficile
coltura, può essere meglio rilevato con l'utilizzo di provetta di
emocoltura e la ricerca mediante PCR.
• Infezioni osteoarticolari possono causare gravi complicazioni
tra cui fratture, deformità degli arti, TVP ed embolia settica
polmonare.
33
Dipartimento di Medicina Pediatrica
Conclusione 2
• Uso più diffuso della RMN ed identificazione del DNA/RNA
batterico mediante PCR hanno migliorato la capacità
diagnostica.
• All'esordio RMN è utile nel delineare la gravità e la
localizzazione dell’infezione.
• Recenti studi prospettici e randomizzati hanno dimostrato
che tempi terapeutici più brevi possono trattare con
successo l’infezioni muscolo scheletriche pediatriche non
complicate.
• L'aggiunta di steroidi in pazienti con artrite settica può
migliorare il decorso a breve termine.
34
Dipartimento di Medicina Pediatrica
Casistica OBG 2003-2013
•
•
•
•
•
Casi di Osteomielite 110
Maschi 70 (63.6%) e Femmine 40
Età media 5.6 anni (range 1 m – 16 anni)
Germi isolati in 48 pazienti (43.6 %)
Tipo di germe:
– stafilococco aureo 15 (31.5%) + 1 MRSA
– Streptococco p.
6 ( 12.5%)
– Tbc
9 (18.7%)
– Coli, Salmonella, Klebsiella p., Borrelia, Pneumococco,
Pseudomonas a.
• Recidive 3 (2.7%)
• Esiti
15 (13.6%)
35
Dipartimento di Medicina Pediatrica
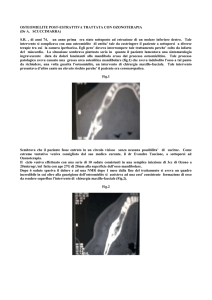
Caso clinico 1
• Lattante di 2 m pretermine con la storia di sepsi ricorrenti da
Staphylococcus aureus.
• Dall’anamnesi emerge che durante le ultime due settimane di
gestazione la madre è stata alimentata attraverso un catetere
venoso tipo port per l'anoressia mentale e ha presentato una
sepsi da MSSA trattata con ampicillina /sulbactam.
• A sette giorni di vita ricovero per febbre e rifiuto
dell’alimentazione.
• Emocoltura positiva per MSSA e terapia con ampicillina /
sulbactam (150 mg/kg/die) per tre settimane.
• Il bambino è stato dimesso senza ulteriori esami e senza
terapia.
36
Dipartimento di Medicina Pediatrica
Caso clinico 1
• A 10 giorni nuovo ricovero: condizioni generali gravi, aspetto
settico, febbre elevata intermittente, difficoltà respiratoria e ad
alimentarsi.
• PCR di 18 mg/dl, GB 24.000.
• Emocoltura nuovamente positiva per MSSA.
• Rx torace: polmonite con versamento pleurico bilaterale.
• Terapia con ampicillina/sulbactam (150 mg/kg/die).
• In assenza di un miglioramento clinico ed degli indici di flogosi
tre giorni dopo cambio terapeutico con vancomicina (40
mg/kg/die) e meropenem (60 mg/kg/die).
• Durante l'ospedalizzazione viene descritta una tumefazione
dorsale.
• TC: spondilodiscite D5-D6
37
Dipartimento di Medicina Pediatrica
Caso clinico 1
• A questo punto il bambino viene trasferito alla nostra U.O.C.
• La terapia in atto non segue un miglioramento clinico e
degli indici di flogosi.
• A sette giorni dopo il cambio di terapia la PCR 12 mg/dl,GB
18.000, picchi sporadici di febbre a 38° C.
• RMN rivela un peggioramento della spndilodiscite.
• A nove giorni la terapia viene cambiata con linezolid ev
alla dose di 30 mg/kg/die (per 40 giorni).
• La terapia è stata ben tollerata e non sono stati osservati
effetti collaterali.
38
Dipartimento di Medicina Pediatrica
Caso clinico 1
39
Dipartimento di Medicina Pediatrica
Caso clinico 1
• Condizioni cliniche ed
esami di laboratorio sono
migliorate.
• A due settimane dopo il
cambio terapeutico la visita
oculistica ha rivelato una
lesione oculare.
• Esami radiologici
(ecografia, fluorangiografia
e RMN) erano compatibili
con un quadro di
retinoblastoma per cui
l’occhio veniva enucleato.
40
Dipartimento di Medicina Pediatrica
Caso clinico 1
Tuttavia, le indagini
istologiche e
microbiologiche non
hanno confermato
l'ipotesi del tumore,
ma hanno rivelato
un ascesso da
Staphylococcus
aureus.
41
Caso clinico 1
Dipartimento di Medicina Pediatrica
A tre anni di follow-up risoluzione progressiva della
spondilodiscite, non altri episodi di sepsi. Tuttavia
presenta una grave cifosi D5-D6 con segni di
compressione del midollo spinale, senza sintomi
neurologici.
42
Dipartimento di Medicina Pediatrica
Caso clinico 2
• Bambina di 15 mesi con storia di varicella da 3 giorni, febbre
elevata, dolore e ipomobilità articolare del gomito dx e caviglia
sin.
• Al ricovero: bambina sofferente, aspetto settico, lesioni
vescicolari e pustole con lesioni impetiginizzate tronco, braccia
e volto. Importante tumefazione dolente avambraccio e gomito
dx.
• GB 17.940 , PCR di 17,15 mg/dl e VES di 50 mm/h.
• Terapia antibiotica empirica con ceftriaxone (100mg/kg) ed
amikacina (15 mg/kg) .
Bozzola E, Krzystofiak A, Lancella L, Villani A.
Infection. 2012 Jun;40(3):343-5.
43
Caso clinico 2
Dipartimento di Medicina Pediatrica
44
RX: tumefatte le parti molli
gomito dx, caviglia e piede
sin. Aspetto frammentato ed
irregolare in sede metafisaria
distale dell'ulna dx e del
perone di sin.
RMN: sovvertimento delle
strutture muscolari e del
tessuto adiposo sottocutaneo
ad interessamento del del
gomito e dell'avambraccio
prevalentemente intorno
all'ulna. Alterata intensita' di
segnale dei segmenti ossei.
Versamento fluido loco
regionale. Presenza di quota
fluida disomogenea in regioni
meta - epifisaria prossimale e
distale del perone.
Dipartimento di Medicina Pediatrica
Caso clinico 2
• Emocoltura: streptococco beta-emolitico di gruppo A
(GABSH).
• A due settimane di terapia GB 11.000, PCR 4.63 e VES
100 mm/h.
• A causa della mancanza di un evidente miglioramento
clinico la terapia viene sostituita con linezolid.
• Questo ha portato ad un miglioramento clinico,
riduzione dal dolore e della tumefazione.
• Quattro settimane dopo l'inizio della terapia con
linezolid la paziente veniva dimessa con terapia orale.
45
Dipartimento di Medicina Pediatrica
Caso clinico 2
.
Tuttavia, dopo 15 giorni, il
paziente è stato riammesso a
causa di dolore e tumefazione
al gomito destro.
GB 11.200, PCR 0,08 mg /dl,
VES 10 mm/h.
Rx e RMN: distruzione
completa ulna nel
tratto medio con residuo di
moncone prossimale deviato
all'esterno e di due piccoli
monconi distali frammentati:
diafisario lamellare e
metafisario. Parte dei monconi
residui sono addensati.
Tumefatte le parti molli
46
Dipartimento di Medicina Pediatrica
Caso clinico 2
• L'osteomielite è una rara complicanza della varicella.
• In letteratura 42 casi di osteomielite sono state riportate
come complicanza della varicella.
• I batteri responsabili di queste infezioni erano GABSH (25
casi) e Staphylococcus aureus.
• Nella gran parte dei casi è stata interessata la metafisi
delle ossa lunghe.
• Febbre ed altri sintomi relativi alla zona interessata sono
stati riscontrati entro 2 settimane dalla comparsa della
varicella.
• L'età media era di 2,9 anni ed erano sopratutto maschi .
47
Caso clinico 2
Dipartimento di Medicina Pediatrica
48
• Anche se il paziente era immunocompetente ed è stato trattato
con terapia antibiotica appropriata ha presentato un esito
distruttivo.
• La nostra scelta terapeutica con Linezolid non era completamente
evidence based.
• Linezolid non è approvato per terapia di infezioni osteoarticolari,
ma sulla base della elevata concentrazioni che può raggiungere nel
tessuto osteoarticolare può essere considerata una buona scelta.
• A differenza di altri casi segnalati il paziente non è stato
sottoposto ad incisione o drenaggio chirurgico.
• Al momento attuale c'è ancora molta discussione sull'opportunità
operativa chirurgica o trattamento conservativo.
Conclusione
Dipartimento di Medicina Pediatrica
La probabilità che un paziente raggiunga pieno recupero
è considerato essere direttamente connesso a 5
fattori:
• la virulenza dell’ organismo e la resistenza dell’ ospite
alla diffusione dell’infezione
• la scelta iniziale di antibiotici usati
• il sito di infezione
• la durata del trattamento
• l'intervallo di tempo tra la comparsa dei sintomi ed
l'inizio della terapia.
•
A nostro parere un approccio chirurgico precoce
dovrebbe essere considerato il sesto fattore coinvolto
nella scelta terapeutica.
49
50
Il ruolo della chirurgia
Nel 90% dei casi non necessaria
Studi dimostrano che la chirurgia precoce è gravata
da un maggior rischio di complicanze e di
cronicizzazione dell'infezione
Indicazioni: alcune forme di osteomielite complessa da
MRSA, ascesso di Brodie