La Malattia Coronarica:
Diagnosi e Trattamento
• L’infarto miocardico
e l’angina pectoris
• La coronarografia
• L’angioplastica
coronarica (PTCA)
• L’impianto di stent
endocoronarico
a cura di:
Irene Bossi
Roberto Pirola
Silvio Klugmann
Il Cuore e le Coronarie
Il cuore è un muscolo posto nel
torace in mezzo ai polmoni.
Funziona come una pompa per
fornire il sangue ricco di ossigeno
e nutrienti a tutto il corpo
attraverso le arterie.
Le arterie sono dei tubi che
nascono dall’aorta e con
molte diramazioni portano il
sangue al cervello, ai muscoli
ed a tutti gli organi del corpo.
Le arterie che portano il sangue
ricco di ossigeno al cuore si chiamano
coronarie perchè girano intorno al cuore come una corona.
La coronaria sinistra si divide in due rami: l’arteria discendente anteriore che
porta il sangue alla parete anteriore del cuore (la più importante) ed il ramo
circonflesso che porta il sangue alla parete laterale del cuore.
La coronaria destra porta il sangue alla parete inferiore del cuore.
3
La malattia delle arterie
coronariche
La malattia che colpisce le arterie in generale e le coronarie in particolare
si chiama aterosclerosi.
In pratica nella parete dell’arteria si forma una incrostazione costituita da
materiale grasso (la placca aterosclerotica).
Man mano che si accumulano grassi, la parete dell’arteria si incrosta sempre
di più fino a ostruire il lume, rallentando o impedendo il passaggio del
sangue ricco di ossigeno che serve al cuore per pompare soprattutto durante
gli sforzi fisici.
Arteria sana:
in una arteria sana le pareti interne sono rivestite da una
pellicina (endotelio) che le rende lisce e consente al sangue
di scorrere facilmente.
Arteria danneggiata:
il fumo, il colesterolo, il diabete e la pressione
alta favoriscono la formazione delle placche
aterosclerotiche nelle pareti arteriose.
4
Arteria ristretta:
l’accumulo di materiale grasso nella parete arteriosa
progressivamente restringe il lume dell’arteria riducendo il
flusso di sangue che giunge al cuore, un po’ come le
incrostazioni di calcare rendono più lento il flusso dell’acqua
nelle tubazioni . Quando non arriva sufficiente sangue al
muscolo cardiaco, ad esempio durante lo
sforzo, potrebbero comparire i dolori
dell’angina cioè un senso di peso,
stringimento, oppressione al petto.
Arteria chiusa:
la placca aterosclerotica può infiammarsi e rompersi e si può
formare un grumo di sangue (trombo) che ostruisce l’arteria.
In alcuni casi il grumo di sangue si forma e si scioglie in
continuazione permettendo a un po’ di sangue di arrivare
al cuore: si possono avere dei dolori a riposo che vanno e
vengono (angina instabile, minaccia di infarto).
In altri casi il grumo di sangue ostruisce l’arteria di colpo, il sangue non riesce
ad arrivare al cuore procurando così l’infarto miocardico.
I fattori di rischio che favoriscono la malattia delle coronarie sono:
•
•
•
•
•
•
•
•
•
l’età
la predisposizione famigliare
la dislipidemia: alti livelli di colesterolo e trigliceridi, cioè grassi, nel sangue
L’ipertensione arteriosa: pressione del sangue elevata
Il diabete mellito: alti livelli di glucosio, cioè zucchero nel sangue
Il fumo di sigaretta
Lo stress
La sedentarietà
L’obesità
5
L’infarto miocardico e l’angina:
cosa sono?
L’angina è sintomo della malattia delle coronarie ovvero delle arterie del cuore.
Quando le coronarie sono malate, non arriva sufficiente sangue ricco di ossigeno
al cuore che risponde con un segnale di pericolo: il dolore anginoso.
Il muscolo cardiaco che soffre viene percepito dal paziente come sensazione
dolorosa, tipo un’oppressione, un indolenzimento o talora un bruciore in diverse
zone della parte superiore del corpo per esempio al torace, alla schiena, alle
braccia, alla gola o alla mandibola. Spesso al dolore si associa sudorazione,
mancanza di fiato e sensazione di indigestione.
6
Come e quando si manifestano?
Si parla di angina stabile quando il dolore si manifesta durante l’attività fisica
(camminare, salire le scale, talora accentuata dal freddo …), dura qualche
minuto e scompare con il riposo o l’assunzione di farmaci (trinitrina sottolinguale). Prima della coronarografia di solito vengono eseguiti test provocativi
come la prova da sforzo con la cyclette o il tappeto rotante, la scintigrafia o
l’eco-stress.
Si parla di angina instabile o minaccia di infarto quando il dolore si manifesta
spontaneamente a riposo, più frequentemente e dura più a lungo. Significa
che il problema al cuore sta peggiorando ed è necessario consultare il medico
o il pronto soccorso con urgenza.
Si parla di infarto miocardico quando il dolore si manifesta in modo improvviso
e non regredisce in tempi brevi (>20 minuti). La sofferenza prolungata del cuore
comporta dei rischi immediati importanti (aritmie, shock, morte) e determina
a lungo termine la formazione di una cicatrice con un danno permanente al
cuore e la perdita della funzione di pompa.
La minaccia di infarto e l’infarto
miocardico sono un’emergenza
e bisogna chiamare
immediatamente
il 118 e farsi
accompagnare
al pronto
soccorso.
7
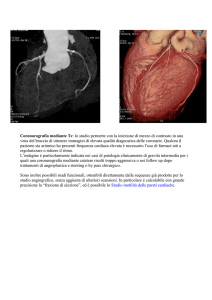
La Coronarografia
La coronarografia serve per valutare l’anatomia
delle coronarie, ovvero delle arterie che portano
il sangue al muscolo cardiaco. Permette di vedere
se le coronarie sono aperte, malate o chiuse.
Passando attraverso un buchino nell’arteria
femorale (vicino all’inguine) o nell’arteria
radiale (polso) si raggiunge il cuore con un
tubicino (catetere) e si inietta uno speciale
mezzo di contrasto che rende visibili le
arterie ai raggi X.
L’esame viene eseguito con il paziente
sveglio, sdraiato su un lettino, in
anestesia locale nella sede di puntura
arteriosa (inguine o polso).
E’ pressochè indolore.
Una macchina radiologica ruota intorno al paziente e permette di valutare
le coronarie in diverse proiezioni. Alla fine dell’esame il tubicino viene rimosso
e viene applicato un bendaggio compressivo per alcune ore.
Prima dell’esame
• Digiuno: la mattina dell’esame non devono essere assunti né cibo né bevande.
• Flebo: viene inserita nel braccio una agocannula per consentire la
somministrazione di liquidi e medicine.
• Igiene e depilazione: vengono lavate e rasate le aree in cui sono inseriti
i tubicini (l’inguine a calzoncino, l’avambraccio).
• Gocce: poco prima dell’esame vengono somministrate delle gocce per aiutare
il paziente a rilassarsi.
• Necessità fisiologiche: meglio prima dell’esame.
• Protesi dentarie mobili: meglio rimuoverle prima dell’esame.
• Occhiali: si possono tenere.
8
Speciali
Attenzioni
Pazienti che non possono assumere aspirina:
avvisare il medico per una preparazione adeguata
Pazienti allergici a mezzo di contrasto iodato:
avvisare il medico per una preparazione adeguata
Pazienti in terapia con anticoagulanti:
occorre una particolare preparazione
Pazienti diabetici in terapia con insulina:
avvisare il medico per una preparazione adeguata
Durante l’esame
• In sala con il paziente ci sono sempre un
medico, un infermiere e un tecnico di radiologia.
• Il paziente è sveglio e sdraiato su un lettino
angiografico mobile.
• Vengono applicati degli adesivi sul torace per
registrare l’elettrocardiogramma ed un ditale
per registrare l’ossigeno nel sangue.
• Talora viene messa la maschera d’ossigeno.
• Se non vi è già, viene posizionata un’agocannula
in una vena del braccio o della mano per iniettare
liquidi e medicine.
• Si disinfettano le aree in cui sono inseriti i tubicini (il liquido è arancione
e può bruciare un poco sulla cute depilata).
• Il paziente viene ricoperto con teli sterili e non deve muoversi se non
guidato dall’infermiere per non inquinare il campo.
• Il medico inietta un anestetico locale nella sede di puntura arteriosa.
Si può avvertire una sensazione di bruciore. Quando il farmaco ha fatto
effetto si sente solo la pressione attutita nel punto in cui passano i cateteri.
L’esame è praticamente indolore.
• Durante l’esame può venire richiesto di fare dei respiri profondi e tenere
il fiato come per andare sott’acqua per qualche secondo.
• La macchina radiologica ruota intorno al torace del paziente senza toccarlo.
• In alcuni casi si può avvertire sensazione di calore per tutto il corpo.
• E’ possibile se necessario svuotare la vescica durante l’esame.
• Per ogni necessità c’è sempre l’infermiere disponibile.
9
La Coronarografia
Dopo l’esame per via femorale - INGUINE
• Viene rimosso il tubicino (introduttore) attraverso cui sono stati fatti passare
i cateteri e si comprime l’area manualmente o con un compressore (tipo
morsa del falegname). La manovra è un poco fastidiosa, ma non dolorosa.
• Si posiziona un bendaggio compressivo (cinghia, sacchetto di sabbia e
cerotti) sull’inguine.
• Il paziente viene riaccompagnato nella sua stanza e deve restare a letto
disteso con un solo cuscino ed il bendaggio compressivo per 4 ore
senza muovere la gamba. E’ improbabile che si verifichi un sanguinamento,
tuttavia se si dovesse avvertire una sensazione di caldo, bagnato o un dolore
nel punto di inserimento, chiamare subito l’infermiere.
• Il bendaggio viene infine rimosso ed il paziente resta a letto disteso senza
alzarsi fino alla mattina successiva.
Dopo l’esame per via radiale - POLSO
• Viene rimosso il tubicino (introduttore) attraverso cui sono stati fatti passare
i cateteri e si comprime l’area manualmente.
• Si posiziona un bendaggio compressivo che fa venire la mano
un poco blu e gonfia.
• Si allenta la compressione dopo un paio d’ore.
• Si mantiene il bendaggio risparmiando l’uso della mano
fino al mattino successivo.
• Il paziente può alzarsi dopo una - due ore dalla procedura.
Dopo l’esame per tutti i pazienti
• Si infondono liquidi attraverso una flebo collegata al braccio.
• Nel pomeriggio uno spuntino (te, biscotti).
• A sera cena leggera.
• Per ogni necessità chiamare gli infermieri del reparto.
10
Cosa dice la coronarografia?
La coronarografia permette di vedere lo stato delle arterie che portano il sangue
al cuore e guida il cardiologo nelle decisioni terapeutiche importanti per la cura
della malattia coronarica. Conoscendo lo stato delle coronarie il cardiologo può
infatti scegliere insieme al paziente il modo migliore di procedere.
Si può decidere di continuare con la terapia medica, o se proporre una
rivascolarizzazione del cuore mediante dilatazione delle arterie malate con
angioplastica coronarica, o mediante intervento chirurgico di by-pass.
Semplificando in modo schematico, vi possono essere diversi quadri
coronarografici e diverse scelte terapeutiche.
Coronarie normali:
non vi sono restringimenti
sulle arterie del cuore.
Basta la terapia medica.
11
La Coronarografia
Coronaropatia monovasale:
vi è un restringimento
(stenosi) su uno solo dei rami
coronarici.
E’ di solito possibile dilatare
la lesione con una procedura
di angioplastica con
palloncino ed eventuale
impianto di una molla di
metallo chiamata stent.
Coronaropatia bivasale:
vi sono stenosi su due rami coronarici.
In funzione delle arterie colpite e del tipo di lesioni è di solito proponibile la
procedura di angioplastica o, in alcuni casi, il by-pass chirurgico.
12
Coronaropatia trivasale:
Vi sono restringimenti su tutti e
tre i rami coronarici.
In funzione delle arterie colpite
e del tipo di lesioni si può
decidere per il by-pass
chirurgico o, in alcuni casi, per
la procedura di angioplastica.
E’ importante sapere tuttavia che ogni paziente rappresenta un caso
a sé e le decisioni sono prese in equipe su ogni
singolo caso tenendo in considerazione
diverse variabili quali l’anatomia delle
coronarie, il tipo di lesioni, lo stato
clinico, l’età, la presenza di altre
malattie le possibilità di successo
immediato e a distanza delle
eventuali procedure di
angioplastica o chirurgiche.
13
La coronarografia:
a quali pazienti? In quali tempi?
In Emergenza:
paziente con infarto miocardico acuto
nelle prime ore.
Si attiva l’equipe di
Emodinamica-Cardiologia
Interventistica disponibile presso
il Centro De Gasperis.
Un cardiologo interventista,
un infermiere di emodinamica
ed un tecnico di radiologia sono
infatti sempre reperibili 24 ore su 24 in tempi brevi.
In Urgenza:
paziente con sindrome coronarica acuta (angina instabile, minaccia di
infarto) viene inizialmente stabilizzato con farmaci che rendono il sangue
più sciolto e quindi studiato con coronarografia nelle prime
24 - 48 ore.
In Elezione:
proveniente dal domicilio e ricoverato per eseguire la coronarografia.
Paziente con sindrome coronarica stabile (angina da sforzo) valutato
con test provocativi (prova da sforzo, scintigrafia).
Paziente con malattia delle valvole del cuore (p. es. stenosi o
insufficienza aortica oppure stenosi o insufficienza mitralica) prima
dell’intervento chirurgico.
Paziente con malattia del muscolo cardiaco (cardiomiopatia primitiva)
per completare l’iter diagnostico.
14
Possibili rischi e inconvenienti
connessi con la coronarografia
La Coronarografia è diventata un esame semplice e di routine in Cardiologia,
tuttavia resta un esame invasivo che richiede la puntura di un’arteria e
l’introduzione di cateteri per raggiungere il cuore e le coronarie.
Pertanto il rischio di complicazioni esiste e non deve essere trascurato.
Il rischio di complicazioni gravi (morte, infarto, scompenso cardiaco, ictus
celebrale, embolia sistemica, shock allergico) è minimo e dipende soprattutto
dalle condizioni di base del paziente.
Complicanze legate all’esposizione a radiazioni
inonizzanti:
l’esposizione ai raggi X comporta un aumento del rischio di tumori.
Nel caso della coronarografia è minimo e giustificato dal rapporto rischio/beneficio.
I pazienti sono esposti alla dose di radiazioni più bassa possibile secondo le
norme della direttiva 97/43/EUROATOM (D. Lgs.25/5/2000).
Gravidanza:
ogni donna in età fertile che non può escludere la presenza di una gravidanza
deve segnalarlo al medico.
Complicanze legate al mezzo di contrasto:
il liquido iniettato nelle coronarie (mezzo di contrasto iodato) può causare
reazioni allergiche. Nella maggior parte dei casi si tratta di reazioni minori
(ponfi rossi). La probabilità di una reazione grave quale lo shock anafilattico
anche mortale è molto bassa (1/100000). Avvisare sempre il medico in caso di
allergie note al mezzo di contrasto iodato.
Il mezzo di contrasto iodato può causare un peggioramento temporaneo della
funzione renale in pazienti già compromessi.
Complicanze in sede di puntura arteriosa:
si possono verificare raccolte di sangue (ematomi), chiusura acuta del vaso
(trombosi o embolia), aneurismi, fistole arterovenose. Per limitarli è importante
non alzarsi e non muovere la gamba nelle ore dopo l’esame. In caso di sensazione
di caldo, umido, fastidio in sede inguinale avvisare subito l’infermiere.
Reazioni vagali:
talora i riflessi conseguenti alla puntura ed alla compressione arteriosa provocano
nausea, abbassamento della frequenza cardiaca e della pressione arteriosa.
Questi inconvenienti minori si verificano in circa il 5% degli esami e,
anche se fastidiosi per il paziente, sono di solito facilmente risolvibili
senza conseguenze importanti.
15
L’Angioplastica coronarica
L’angioplastica coronarica
transluminale percutanea
o PTCA è una tecnica
utilizzata per allargare
i restringimenti delle
arterie del cuore
senza necessità di intervento
chirurgico di by-pass.
Procedura di angioplastica coronarica con
palloncino.
Attraverso un buchino nell’inguine o nel polso si avanza un catetere guida di
circa 2 mm di diametro e lungo 120 cm fino all’imbocco delle coronarie.
Un filo guida (guidina) viene
fatto passare all’interno del
catetere guida e quindi viene
fatto avanzare nella
coronaria fino a superare il
restringimento e lasciato in
sede per tutta la procedura.
16
Il catetere per angioplastica con il palloncino
sgonfio viene fatto scivolare sul filo
guida e avanzato fino a quando
il palloncino si trova nel
punto ristretto.
Il palloncino viene
gonfiato a differenti
pressioni ed
allargandosi comprime
la placca aterosclerotica
contro la parete dell’arteria
aprendo la coronaria.
Durante il gonfiaggio del palloncino si può sentire dolore anginoso
che poi diminuisce una volta sgonfiato il palloncino e ripristinato il
flusso arterioso.
Quando si è ottenuta una
dilatazione ottimale
il palloncino viene
sgonfiato e rimosso.
Se il risultato è accettabile si rimuovono il filo guida e il catetere
guida e la procedura è terminata.
17
L’Angioplastica coronarica
Lo stent
Nella maggior parte dei casi si ottimizza il
risultato ottenuto con il palloncino
inserendo una molla di metallo (stent) per
sostenere la parete arteriosa appena allargata.
Lo stent chiuso e montato su
un catetere a palloncino viene fatto
avanzare sulla guidina fino ad essere posizionato nella
sede della lesione.
Il palloncino su cui è montato lo stent viene
gonfiato e lo stent si espande fino ad
adattarsi alla parete interna dell’arteria
conformandosi ai contorni.
Durante il gonfiaggio del palloncino si può sentire
dolore anginoso che poi diminuisce una volta
sgonfiato il palloncino e ripristinato
il flusso arterioso.
Il palloncino viene sgonfiato e rimosso.
Lo stent resta in posizione sostendendo la parete della
coronaria e migliorando il flusso del sangue.
In alcuni casi ad elevato rischio di ristenosi (formazione di nuovo
restringimento) si può scegliere di impiantare uno stent
particolare che rilascia dei farmaci antiproliferativi nella parete
dell’arteria.
18
La procedura di angioplastica
La preparazione alla procedura di angioplastica è la stessa della preparazione
alla coronarografia, infatti nella maggioranza
dei casi in cui vi è indicazione a eseguire
l’angioplastica, la dilatazione con il palloncino
viene eseguita subito dopo la coronarografia
come continuazione dell’esame nella stessa seduta.
In alcuni casi selezionati tuttavia il medico può
decidere di eseguire l’angioplastica in una seconda
seduta dopo qualche giorno.
Tutti i pazienti sono preparati nei giorni precedenti all’intervento con una
terapia antiaggregante specifica (aspirina e ticlopidina o aspirina e clopidogrel)
che consente di rendere il sangue più fluido durante l’angioplastica e nei primi
mesi dopo la procedura.
Ai pazienti trattati in emergenza vengono somministrati in flebo speciali farmaci
antiaggreganti per rendere il sangue più fluido e sciogliere i trombi.
Prima della procedura
Speciali
Attenzioni
• Digiuno: la mattina dell’esame non devono essere assunti né cibo né bevande.
• Flebo: viene inserita nel braccio una agocannula per consentire la
somministrazione di liquidi e medicine.
• Igiene e depilazione: vengono lavate e rasate le aree in cui sono inseriti
i tubicini (l’inguine a calzoncino, l’avambraccio).
• Gocce: poco prima dell’esame vengono somministrate delle gocce per aiutare
il paziente a rilassarsi.
• Necessità fisiologiche: meglio prima dell’esame.
• Protesi dentarie mobili: meglio rimuoverle prima dell’esame.
• Occhiali: si possono tenere.
Pazienti che non possono assumere aspirina:
avvisare il medico per una preparazione adeguata
Pazienti allergici a mezzo di contrasto iodato:
avvisare il medico per una preparazione adeguata
Pazienti in terapia con anticoagulanti:
occorre una particolare preparazione
Pazienti diabetici in terapia con insulina:
avvisare il medico per una preparazione adeguata
19
L’Angioplastica coronarica
Durante la procedura di angioplastica
coronarica
• Il paziente è sveglio e sdraiato su
un lettino angiografico mobile.
• Vengono applicate degli adesivi sul
torace per registrare l’elettrocardiogramma
ed un ditale per registrare l’ossigeno nel
sangue.
• Talora viene messa la maschera
dell’ossigeno.
• Se non vi è già, viene posizionata
un’agocannula in una vena del braccio o
della mano per iniettare liquidi e medicine.
• Si disinfettano le aree (inguine o polso) in cui sono inseriti i tubicini con un
liquido che può bruciare un poco sulla cute depilata.
• Il paziente viene ricoperto con teli sterili e non deve muoversi se non
guidato dall’infermiere per non inquinare il campo.
• Il medico inietta un anestetico locale nella sede di puntura arteriosa.
Si può avvertire una sensazione di bruciore. Quando il farmaco ha fatto
effetto si sente solo la pressione attutita nel punto in cui passano i cateteri.
• La macchina radiologica ruota intorno al torace del paziente senza toccarlo.
• Durante il gonfiaggio del palloncino si può sentire dolore anginoso che
poi diminuisce una volta sgonfiato il palloncino e ripristinato il flusso arterioso.
• E’ possibile se necessario svuotare la vescica durante tutta la procedura.
• Per ogni necessità c’è sempre l’infermiere disponibile.
20
Dopo la procedura per via femorale
INGUINE
• Viene lasciato il tubicino (introduttore) attraverso cui sono stati fatti
passare cateteri.
• Il paziente ritorna in stanza e deve restare fermo sdraiato nel suo letto
senza muovere la gamba per varie ore.
Se si avverte dolore alla schiena l’infermiere di reparto può aiutare a cercare
la posizione più confortevole (spostando cuscini e testata del letto o muovendo
leggermente la gamba non utilizzata per la procedura) ed eventualmente
somministrare un anti-dolorifico.
• Dopo 4-6 ore viene rimosso il tubicino (introduttore) attraverso cui sono
stati fatti passare i cateteri e si comprime l’area manualmente o con un
compressore (es. morsa del falegname). La manovra è un poco fastidiosa, ma
non dolorosa.
• Si posiziona un bendaggio compressivo (cinghia, sacchetto di sabbia e
cerotti) sull’inguine.
• Il paziente deve restare a letto disteso con un solo cuscino ed il bendaggio
compressivo per 4 ore senza muovere la gamba. E’ improbabile che si verifichi
un sanguinamento, tuttavia se si dovesse avvertire una sensazione di caldo,
bagnato o un dolore nel punto di inserimento, chiamare subito l’infermiere.
• Il bendaggio viene infine rimosso ed il paziente resta a letto senza alzarsi
fino alla mattina successiva.
D o p o l a p ro c e d u r a p e r v i a r a d i a l e
POLSO
• Immediatamente dopo la procedura viene rimosso il tubicino (introduttore)
attraverso cui sono stati fatti passare i cateteri e si comprime l’area
manualmente.
• Si posiziona un bendaggio compressivo che fa venire la mano
un poco blu e gonfia.
• Si allenta la compressione dopo un paio d’ore.
• Si mantiene il bendaggio risparmiando l’uso della mano fino al mattino
successivo.
• Il paziente può sedersi nel letto ed eventualmente alzarsi
dopo due - tre ore dalla procedura.
21
L’Angioplastica coronarica
Dopo l’esame per tutti i pazienti
• Si controlla la pressione arteriosa e viene fatto un elettrocardiogramma.
• Si applicano gli elettrodi al torace ed il paziente viene collegato a un monitor
per sorvegliare il ritmo del cuore.
• Si infondono liquidi attraverso una flebo collegata al braccio e viene
consigliato di bere per facilitare l’eliminazione del mezzo di contrasto.
• Si eseguono due prelievi del sangue dopo 8 e dopo 16 ore circa dalla
procedura per controllare la curva di rilascio enzimatico.
• Nel pomeriggio uno spuntino (te, biscotti).
• A sera cena leggera.
• Per ogni necessità chiamare gli infermieri del reparto.
Un lieve dolore anginoso è normale immediatamente dopo la procedura,
e diminuisce progressivamente nelle prime ore.
Se il dolore aumenta o ritorna bisogna chiamare subito l’infermiere e
in alcuni casi il medico può decidere di ricontrollare l’arteria dilatata
con una nuova coronarografia.
Il giorno dopo
• Il mattino successivo
viene eseguito un
elettrocardiogramma
di controllo.
• Se non vi sono problemi
il paziente viene di solito
dimesso uno o due giorni dopo
la procedura con una data
di controllo a un mese.
In alcuni casi è programmato
un periodo di riabilitazione.
22
Possibili rischi e inconvenienti connessi
con l’angioplastica coronarica
La procedura di angioplastica coronarica è un intervento sulle arterie
del cuore sicuro ed efficace, con una probabilità di successo del 95%.
L’indicazione ad eseguire una procedura interventistica sulle coronarie
viene sempre valutata nel contesto clinico e in base all’anatomia delle
arterie del cuore, soppesando le diverse possibilità di trattamento e i
rischi connessi.
Il rischio di complicazioni importanti dipende soprattutto dalle
condizioni di base del paziente, tuttavia trattandosi di un intervento
sulle arterie del cuore esiste sempre e non deve essere trascurato.
La mortalità in corso di procedura è attualmente dello 0,2 - 0,5%.
Un infarto miocardico periprocedurale può verificarsi per la perdita
di un ramo secondario, o per microembolizzazione distale. Nella maggior
parte dei casi si tratta di danni di piccola entità.
La coronaria dilatata può richiudersi nelle prime ore e può essere
necessaria una nuova coronarografia ed eventualmente una nuova
angioplastica in alcuni casi (<1%).
Un intervento chirurgico di by-pass può rendersi necessario in alcuni
casi (<1%) per risolvere eventuali complicazioni insorte durante la
procedura di angioplastica.
L’angioplastica coronarica, iniziando con l’esame coronarografico,
presenta ovviamente le stesse potenziali complicanze generali elencate
per la coronarografia a pag 15.
23
A casa dopo l’angioplastica
Processo di guarigione della parete
della coronaria dopo impianto di stent.
Nel primo mese dopo la procedura si verifica il processo di guarigione della
parete arteriosa che è stata lesionata durante il gonfiaggio del palloncino e
l’impianto dello stent.
Si riforma la pellicina interna dell’arteria (endotelio) che ricopre lo stent.
Durante questo processo il sangue che passa sulle maglie metalliche non ancora
ricoperte dall’endotelio può coagularsi e ostruire l’arteria (trombosi intrastent)
causando una ripresa di dolore anginoso improvvisa.
Per prevenire la trombosi dello stent è importante che il paziente
assuma una terapia specifica per mantenere il sangue più liquido
(aspirina e ticlopidina o clopidogrel) per i primi 30 giorni.
Nei primi 2 - 4 mesi continua il processo di cicatrizzazione
all’interno dell’arteria che porta ad inglobare lo stent
nella parete coronarica. In alcuni pazienti questa
cicatrice può risultare un po’ grossolana e rioccupare
il lume all’interno della coronaria. Questo processo
si chiama ristenosi intrastent e si verifica in
circa il 15-20% dei casi, soprattutto nei
pazienti con il diabete. In questi casi il
paziente può avere una ripresa di
dolore anginoso e può essere
necessario ripetere la coronarografia
per valutare le possibilità terapeutiche
(nuova angioplastica, by-pass).
24
Cosa fare dopo un’angioplastica
coronarica
Una volta dimesso dall’ospedale è importante osservare alcuni
comportamenti di buon senso.
Periodo di riposo di un paio di settimane con progressiva ripresa delle
attività nel primo mese.
Assunzione di tutta la terapia prescritta:
in particolare in caso di intolleranza o reazione allergica (ponfi rossi)
alle medicine, avvisare il medico e non sospendere la terapia se non
specificato dal cardiologo.
15 giorni:
eseguire un prelievo del sangue per valutare il numero dei globuli rossi
e dei globuli bianchi (emocromo e conta leucocitaria).
30 giorni:
controllo all’ambulatorio angioplastiche
e sospensione di alcuni farmaci
(ticlopidina o clopidogrel).
6 mesi:
controllo con test da sforzo e
visita cardiologica all’ambulatorio
angioplastiche.
Controllo dell’ecocardiogramma
nei pazienti con infarto.
Ai controlli portare sempre la documentazione più
completa possibile.
In ogni caso è sempre meglio avere con sé (p.es. nel
portafoglio) una fotocopia dell’elettrocardiogramma
e della lettera di dimissione in cui è specificata la
procedura eseguita e la terapia in atto. Questo
semplice accorgimento facilita la gestione da parte
dei medici che non conoscono direttamente il paziente.
25
A casa dopo l’angioplastica
Per quali sintomi devo chiamare
il medico nelle prime settimane
dopo l’angioplastica?
Angina: dolore, oppressione, bruciore al petto o agli arti superiori,
al collo, alle mandibola o alle spalle
Dolore, gonfiore, rossore, o perdita di sangue o pus
nella sede di introduzione dell’introduttore (inguine, polso)
Dolore importante colore bianco o blu, freddo alla gamba o al
braccio da cui si è fatto l’esame
Feci nere
Bruciore importante allo stomaco eventualmente associato
con vomito color caffè
Sangue nelle urine
Ponfi rossi come da allergia
Febbre
26
Le domande più frequenti
Cosa faccio se compare di nuovo l’angina?
In caso di ripresa di angina da sforzo di breve durata e sensibile
alla nitroglicerina contattare il proprio medico e programmare
una visita cardiologica all’ambulatorio angioplastiche. Può
essere necessario organizzare un nuovo ricovero per
controllare la coronaria trattata.
In caso di nuovo dolore prolungato a riposo: sedersi
o sdraiarsi, avvisare qualcuno e assumere la trinitrina
sublinguale o lo spray. Se il dolore non passa in tempi brevi
si può assumere una seconda
pastiglia o un secondo puff, se
però l’angina persite (>15 minuti)
contattare il medico o direttamente il 118 ed il pronto
soccorso.
Posso fumare?
No. E’ fondamentale smettere di fumare, in caso
fosse un problema esistono dei gruppi di aiuto
presso il nostro ospedale.
Centro antifumo:
02-64445870
Cosa posso mangiare?
E’ importante limitare i cibi grassi quali formaggio, burro,
latte intero, uova, salumi, carni rosse, cibi fritti etc. e
privilegiare le verdure fresche, l’olio d’oliva, il pesce
cucinato leggero, il pollo, le fibre, le minestre di legumi,
la cottura a vapore o alla griglia…
Non aggiungere sale o dadi per brodo alla cucina,
utilizzare piuttosto limone, aglio, cipolle, erbe aromatiche
e spezie per insaporire i cibi.
Per i pazienti diabetici è importante seguire una dieta povera di zuccheri.
In caso ci fossero delle difficoltà esiste un centro nutrizionale presso
il nostro ospedale 02-64442368.
27
Posso bere alcolici?
Un consumo eccessivo e prolungato di alcolici causa
effetti negativi non solo sul cuore e le coronarie,
ma anche su altri organi in particolare il fegato.
Un consumo moderato di alcol (<50gr per giorno:
mezzo litro di vino o due superalcolici) sembra
invece avere un effetto benefico sulle coronarie.
In particolare il vino rosso assunto in piccole dosi
durante i pasti si associa a una riduzione del
rischio di infarto. Anche un consumo moderato
di birra pare esercitare un effetto benefico.
Per i pazienti diabetici è comunque consigliato un
consumo molto limitato
di alcolici poichè sono
ricchi di zucchero.
Posso guidare?
Si, non ci sono controindicazioni
specifiche, salvo un periodo di
riposo nelle prime settimane.
Posso lavorare?
Il lavoratore deve rispettare
un periodo di riposo nella prima
settimana e quindi una ripresa
progressiva della propria attività
lavorativa nei primi 30 giorni.
Per lavori fisici pesanti è meglio
aspettare il controllo a 1 mese.
28
Posso fare sport?
E’ meglio iniziare in maniera progressiva nel primo mese.
E’ importante riprendere un’attività moderata come
per esempio camminare, ballare, nuotare, andare
in bicicletta, fare ginnastica aerobica.
E’ meglio evitare sforzi importanti quali sollevare pesi,
in particolare al freddo, nel primo mese.
Posso andare in aereo?
Si, non ci sono controindicazioni specifiche.
E’ tuttavia più prudente evitare viaggi lunghi
nella prima settimana.
Posso fare attività sessuale?
Una normale attività sessuale preferibilmente con un partner abituale, non
comporta rischi particolari per la maggior parte dei pazienti
coronaropatici, e pare essere anche benefica.
Tuttavia è consigliabile evitare situazioni che
comportano un eccessivo stress emotivo.
Un atto sessuale corrisponde ad uno sforzo
fisico di media entità (camminata veloce),
infatti si raggiungono frequenze cardiache
massime mediamente di 120 battiti al minuto
e pressioni arteriose massime di 170 mmHg.
La ripresa dell’attività sessuale va pertanto
di pari passo con la ripresa dell’attività fisica
nei primi 15 - 30 giorni dopo l’intervento.
29
Posso andare in montagna?
Esistono poche esperienze specifiche,
tuttavia si possono osservare alcune
regole di buon senso.
Soggiornare ad altitudini
inferiori a 1500 metri non
comporta particolari
problemi.
Prima di svolgere una
attività fisica leggera
(passeggiare) tra 1500-2500
metri è meglio aspettare il
controllo a 30 giorni. Prima di
svolgere una attività fisica moderata tra 1500-2500 metri (sciare, escursionismo,
fondo) è meglio aspettare il controllo a sei mesi e parlarne con il proprio
cardiologo. E’ più prudente evitare un’attività fisica impegnativa in altitudine
>2500 metri (alpinismo, arrampicate).
In ogni caso è meglio aspettare il controllo a sei mesi e parlarne con il proprio
cardiologo.
Posso andare al mare?
Non ci sono problemi
particolari per un
soggiorno in località
balneare.
Aspettare i 30 giorni
prima di una
progressiva ripresa
della attività fisica
(nuoto).
Sono controindicate le
immersioni subacquee.
30
Dove siamo:
Padiglione A.De Gasperis
Piano Terra
Unità di Terapia Intensiva Coronarica
Fornisce assistenza intensiva nelle prime ore/giornate ai pazienti con sindrome
coronarica acuta (infarto, angina instabile).
Primo e Terzo Piano
Reparti di degenza Cardio 1, Cardio 3, Cardio 4
Forniscono il proseguimento delle cure dopo la prima fase intensiva nei pazienti
con sindrome coronarica acuta. Sono i reparti di ricovero per i pazienti con
sindrome coronarica stabile (pazienti provenienti da casa).
Terzo Piano
Laboratorio di Emodinamica e Cardiologia Interventistica
E’ una sezione separata dai reparti e con accesso limitato. Vi sono 4 sale
angiografiche di cui due dedicate agli esami coronarografici ed alle procedure
di angioplastica, una dedicata agli esami pediatrici ed una per i cateterismi
destri e le biopsie.
Ambulatorio Controllo Angioplastiche (PTCA)
Ambulatorio dedicato ai pazienti trattati con angioplastica coronarica.
I pazienti sono visitati dopo un mese e dopo sei mesi dalla procedura dagli
stessi medici che hanno eseguito l’angioplastica.
Riabilitazione Cardiologica
Accompagna il paziente nella progressiva ripresa dell’attività fisica-motoria con
programmi dedicati specifici. Fornisce lezioni di gruppo a pazienti e famigliari
rivolti alla prevenzione secondaria: quale dieta? Quali attività? Come riprendere
il lavoro? Come smettere di fumare?...
Quarto Piano
Laboratorio di Ergometria ed Ecocardiografia
Esegue controlli strumentali non invasivi:
• l’ecocardiogramma consente di vedere la funzione del cuore
• l’elettrocardiogramma da sforzo: valuta la risposta
del cuore allo sforzo (cyclette, tapis roulant)
Centro Prenotazioni: Piano Terra sotto il portico
Orari
8:00 - 16:00
Telefono
02 6444 / 2612 - 2324
Segue cartina nella pagina successiva.
31
20
14
19
Planimetria Generale
13
23
11
18
12
Bar
Edicola
26
30
22
17
25
24
10
9
7
URP
21
8
4 bis
4
5
6
27
16
15
1
28
1
2
3
4
4 bis
5
6
7
8
9
10
2
Pad. Ingresso
Pad. Accettazione e Pronto Soccorso
Pad. Origgi
Pad. Laboratori
Pad. Medicina nucleare e Radioterapia
Pad. Ponti
Pad. Pizzamiglio
Pad. Crespi
Pad. Degenze e Trapianti L. Belli
Pad. Carati
Pad. Talamona
11 Pad. De Gasperis e Mariani
12
13
14
32
INGRESSO
Pad. Antonini Rossini
Pad. Anatomia Patologica
Pad. Infettivi Bizzozzero
3
29
15 Pad. Vergari - Falck
16 Autorimessa
17 Pad. Dir. Generale, Sanitaria,
Amministrativa e Convitto Infermiere
18 Stabulario
19 Centrale Termica e Lavanderia
20 Officine
21 Centrale Operativa
22 Chiesa
23 Servizi Generali
24 Pad. Radiologia Nord
25 Pad. Radiologia Sud
26 Centro Rieducazione Equestre Di Capua
27 Pad. Psichiatria Grossoni
28 Hangar
29 Pad. Unità Spinale
30 Pad. Dip. Emergenze e Accettazione (DEA)
Piazza Ospedale Maggiore 3 - 20162 Milano
Centralino 02/6444.1


![Che cos`è l`Emodinamica e a cosa serve [file]](http://s1.studylibit.com/store/data/001505947_1-5e80fb96f6e8e073e7b3fb91976129ea-300x300.png)