www.salutare.info
Oftalmologia preventiva
a cura del dr. Bruno Baldi, Dirigente Medico Div. Oculistica P.O. Eboli
e di Andrea Baldi, Studente di Medicina Università di Siena
Il glaucoma
Con questo termine si definisce un gruppo di condizioni
morbose che provocano un danno irreversibile della
testa del nervo ottico, con conseguente progressiva
perdita della funzione visiva, fino alla cecità.
Non è possibile, fino ad un certo limite,
esprimere in termini numerici, (ad es. da
12 a 20 mmHg), per tutti gli individui, un
valore tensionale normale (1); infatti, esiste
un particolare tipo di glaucoma, definito
“sine tensione” in cui una IOP che rientra
nei valori suddetti provoca sofferenza del
nervo ottico e gravi deficit visivi. (2)
Il rischio di un deterioramento del nervo
ottico dipende dal gradiente ciliare, cioè
dall’equilibrio tra la pressione intraoculare
e la pressione idrostatica esistente nelle
arterie ciliari.(3).
Il fattore vascolare sembra essere predominante, per la patogenesi del danno, in
tutti i tipi di glaucoma; infatti, la sofferenza
del nervo ottico si realizza sia per aumento
della pressione intraoculare (glaucoma
cronico ad angolo aperto), sia per una
diminuzione della pressione idrostatica
nelle arterie ciliari (glaucoma cronico sine
tensione). (4).
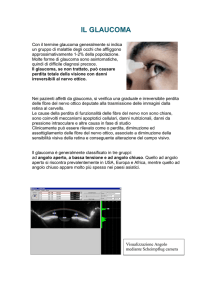
In condizioni normali, all’interno della Camera Anteriore e Posteriore dell’occhio,
è presente un liquido (umore acqueo),
continuamente prodotto dai processi ciliari, che viene riassorbito da una struttura
porosa presente nell’angolo camerulare
(tra la radice dell’iride e l’inserzione sclerale della cornea) chiamata trabecolato
corneo sclerale (fig.1). Il restringimento
progressivo delle vie di deflusso dell’umore
acqueo, con conseguente insufficiente
funzione del trabecolato corneo-sclerale,
è il motivo fondamentale dell’incremento
della IOP nel glaucoma cronico ad angolo
aperto. L’ostruzione completa delle vie di
deflusso provoca, invece, il glaucoma ad
angolo chiuso, mentre, la malformazione
dell’angolo camerulare e del trabecolato,
durante lo sviluppo intrauterino, è causa
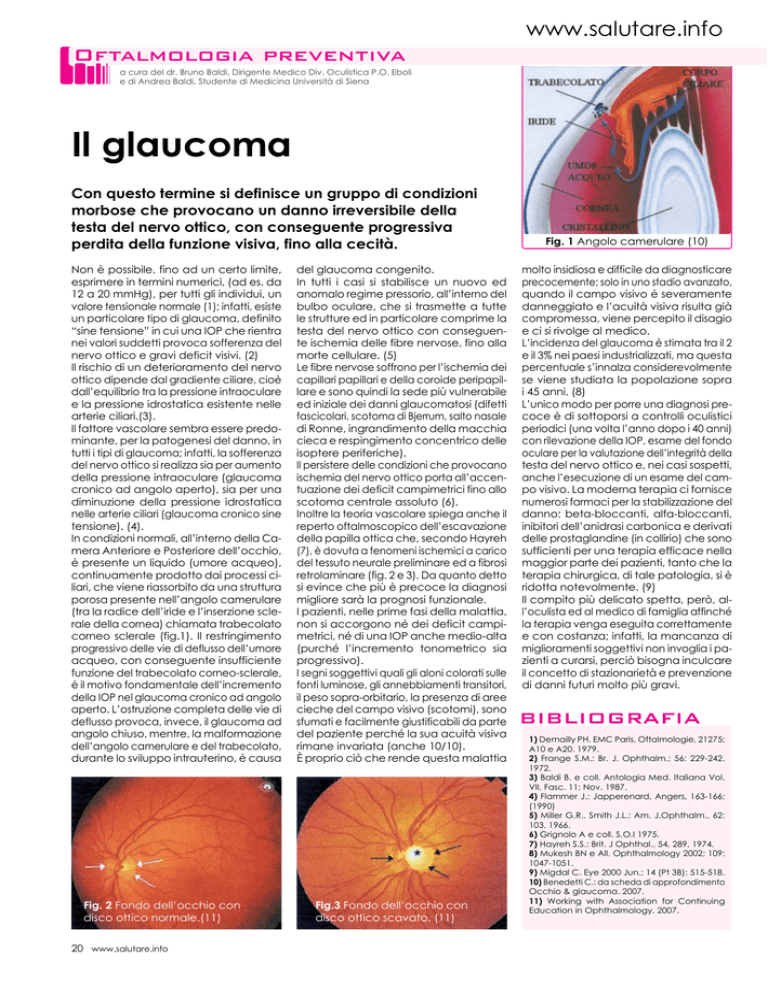
Fig. 2 Fondo dell’occhio con
disco ottico normale.(11)
20 www.salutare.info
del glaucoma congenito.
In tutti i casi si stabilisce un nuovo ed
anomalo regime pressorio, all’interno del
bulbo oculare, che si trasmette a tutte
le strutture ed in particolare comprime la
testa del nervo ottico con conseguente ischemia delle fibre nervose, fino alla
morte cellulare. (5)
Le fibre nervose soffrono per l’ischemia dei
capillari papillari e della coroide peripapillare e sono quindi la sede più vulnerabile
ed iniziale dei danni glaucomatosi (difetti
fascicolari, scotoma di Bjerrum, salto nasale
di Ronne, ingrandimento della macchia
cieca e respingimento concentrico delle
isoptere periferiche).
Il persistere delle condizioni che provocano
ischemia del nervo ottico porta all’accentuazione dei deficit campimetrici fino allo
scotoma centrale assoluto (6).
Inoltre la teoria vascolare spiega anche il
reperto oftalmoscopico dell’escavazione
della papilla ottica che, secondo Hayreh
(7), è dovuta a fenomeni ischemici a carico
del tessuto neurale preliminare ed a fibrosi
retrolaminare (fig. 2 e 3). Da quanto detto
si evince che più è precoce la diagnosi
migliore sarà la prognosi funzionale.
I pazienti, nelle prime fasi della malattia,
non si accorgono né dei deficit campimetrici, né di una IOP anche medio-alta
(purché l’incremento tonometrico sia
progressivo).
I segni soggettivi quali gli aloni colorati sulle
fonti luminose, gli annebbiamenti transitori,
il peso sopra-orbitario, la presenza di aree
cieche del campo visivo (scotomi), sono
sfumati e facilmente giustificabili da parte
del paziente perché la sua acuità visiva
rimane invariata (anche 10/10).
È proprio ciò che rende questa malattia
Fig.3 Fondo dell’occhio con
disco ottico scavato. (11)
Fig. 1 Angolo camerulare (10)
molto insidiosa e difficile da diagnosticare
precocemente; solo in uno stadio avanzato,
quando il campo visivo è severamente
danneggiato e l’acuità visiva risulta già
compromessa, viene percepito il disagio
e ci si rivolge al medico.
L’incidenza del glaucoma è stimata tra il 2
e il 3% nei paesi industrializzati, ma questa
percentuale s’innalza considerevolmente
se viene studiata la popolazione sopra
i 45 anni. (8)
L’unico modo per porre una diagnosi precoce è di sottoporsi a controlli oculistici
periodici (una volta l’anno dopo i 40 anni)
con rilevazione della IOP, esame del fondo
oculare per la valutazione dell’integrità della
testa del nervo ottico e, nei casi sospetti,
anche l’esecuzione di un esame del campo visivo. La moderna terapia ci fornisce
numerosi farmaci per la stabilizzazione del
danno: beta-bloccanti, alfa-bloccanti,
inibitori dell’anidrasi carbonica e derivati
delle prostaglandine (in collirio) che sono
sufficienti per una terapia efficace nella
maggior parte dei pazienti, tanto che la
terapia chirurgica, di tale patologia, si è
ridotta notevolmente. (9)
Il compito più delicato spetta, però, all’oculista ed al medico di famiglia affinché
la terapia venga eseguita correttamente
e con costanza; infatti, la mancanza di
miglioramenti soggettivi non invoglia i pazienti a curarsi, perciò bisogna inculcare
il concetto di stazionarietà e prevenzione
di danni futuri molto più gravi.
1) Demailly PH. EMC Paris, Oftalmologie, 21275;
A10 e A20. 1979.
2) Frange S.M.: Br. J. Ophthalm.; 56: 229-242.
1972.
3) Baldi B. e coll. Antologia Med. Italiana Vol.
VII, Fasc. 11; Nov. 1987.
4) Flammer J.: Japperenard, Angers, 163-166;
(1990)
5) Miller G.R., Smith J.L.: Am. J.Ophthalm., 62:
103. 1966.
6) Grignolo A e coll. S.O.I 1975.
7) Hayreh S.S.: Brit. J Ophthal., 54, 289, 1974.
8) Mukesh BN e All. Ophthalmology 2002; 109:
1047-1051.
9) Migdal C. Eye 2000 Jun.; 14 (Pt 3B): 515-518.
10) Benedetti C.: da scheda di approfondimento
Occhio & glaucoma. 2007.
11) Working with Association for Continuing
Education in Ophthalmology. 2007.