UNIVERSITA' degli STUDI di PERUGIA
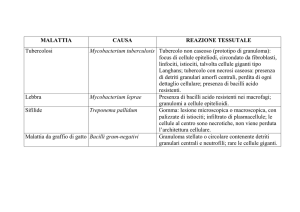
Mycobacterium spp
Mycobacterium tuberculosis complex
• Aerobio/anaerobio facoltativo;
• Acido/alcool resistenti (parete);
99,9% identity rRNA
M. canetti
M. tuberculosis
M. africanum
M. microti
M. bovis (classical)
M. caprae
M. pinnipedii
• Cresce molto lentamente (tempo di
replicazione 12-24 h);
• Tutti i membri causano processi
immunopatologici (granuloma) e
sintomi di malattia simili;
dopo la metà del sec. XIX c’era la convinzione la cura della tubercolosi
poteva avvalersi di particolari ambienti climatici, vita igienica, aria pura,
riposo e opportune diete. I primi sanatori vennero realizzati in zone
montane, in Gran Bretagna, Germania e Svizzera per la cura della
tubercolosi polmonare. Il primo sanatorio realizzato in Italia, all'inizio del
sec. XX, fu opera di un giovane medico, Ausonio Zubiani, e venne creato
nella pineta di Sondalo, in Valtellina.
Testimonianze archeologiche della tubercolosi
• Lesioni ossee in scheletri fossili
risalenti a circa 8000 a.C.
• Degenerazioni riconducibili alla
tubercolosi in mummie egizie del
2500 a.C.
• Rinvenimento di batteri con
caratteristiche simili al M.
tuberculosis in lesioni ossee di una
mummia di un bimbo inca del 700
a.C.
• Rilevazione di DNA di MTB complex
in tessuto osseo di un bisonte
estinto, datato 15000 A.C.
4
marchesa di Pompadour 1721-64
• Nel XVII secolo e nei primi
anni del 1800 la Tubercolosi è
considerata in Occidente la
principale causa di morte.
• A Londra, nel 1651, è
responsabile del 20% di tutte
le morti.
• Nel 1801 ha un’incidenza di
700 casi su 100.000 abitanti
DROUAIS,
The National Gallery
5
Amenophis IV Nefertiti Carlo II
Luigi XIII
Napoleone IIAntoinette
Poisson
“The Captain among these Men of Death”
(“The Life and death of Mr. Badman”, John Bunyan 1628-1688)
Chopin
Modigliani
Moliere
Paganini
6
La tubercolosi
E’ una malattia infettiva contagiosa ad
andamento cronico;
Si trasmette da persona a persona per
via aerea;
La forma più comune di Tubercolosi e
l’unica contagiosa è quella polmonare,
caratterizzata da tosse, espettorazione,
emottisi, febbre ed astenia;
Se non trattata, presenta una mortalità
sino al 50%;
Nella maggior parte dei soggetti si
presenta in forma latente
7
• Tisi, deperimento, mal sottile, piaga
bianca sono i termini che sono stati usati,
nel corso della storia, per definire la
TUBERCOLOSI . La sua esistenza si
registra da 15000 o 20000 anni ed è
generalmente accettato che il
microorganismo che ne è la causa prenda
origine da altri organismi più primitivi dello
stesso genere
L'allarme del medico di strada:
"Rischio contagio"
Tubercolosi, scabbia, sifilide Tornano
le malattie della povertà
I casi dell'ospedale Gemelli a Roma e della scuola Da
Vinci a Milano fanno emergere un problema serio. Il
contagio parte dall'impossibilità del sistema (a causa dei
tagli) a fare prevenzione nelle classi sociali più deboli. Il
ministero minimizza, ma i medici che lavorano per strada
con i derelitti dicono che il fenomeno è preoccupante
Micobatteri
• Bacilli sottili alcol acido resistenti
• Immobili
• Aerobi obbligati
Parete cellulare: ricca di lipidi
• resistenza a fattori ambientali (essicamento)
• tempo di replicazione (12-24 ore)
• caratteristiche di crescita in vitro (colonie visibili dopo 40 gg)
• Antigenicità (componente proteica)
Cell wall
La parete è molto complessa e ricca di lipidi
La struttura della parete è alla base di:
- alcool-acido-resistenza
- lenta crescita
- resistenza a molti detergenti e antibiotici
- proprietà antigeniche (PPDs)
- tendenza alla aggregazione (dimicolyltrealosio)
Glicolipidi di superficie
Lipo-arabino-mannano
Acidi micolici
Arabinogalactano
P
Proteine
P
Peptidoglicano
Lipidi : 60% del peso secco della parete cellulare
30% del peso secco del corpo batterico.
Acidi micolici e LAM formano le CERE
Proteine: 15% della parete cellulare (attività antigenica,
attivazione della CMI)
PPD: derivato proteico purificato
Nonostante si conoscano circa 100 specie di micobatteri,
più del 95% di tutte le infezioni nell’uomo sono causate
soltanto da 7 specie:
M. tuberculosis
M. leprae
M. avium complex (M. avium, M. intracellulare)
M. kansasii
M. fortuitum
M. chelonae
M. abscessus
Mycobacterium tuberculosis
Bacillo di Koch
Premio Nobel, 1905
Patogenesi
1. Si contrae per via inalatoria ma anche da
2. Cibi contaminati ( es latte non pastorizzato da
animali infetti da tubercolosi bovina
3. Raramente attraverso la cute ( da abrasioni)
Con un colpo di tosse si liberano bacilli e si
calcola che meno di 10 bacilli sono
sufficienti stabilire l’infezione polmonare in
un ospite suscettibile
La possibilità di acquisire l’infezione dipende da:
1. Numero di bacilli presenti nelle secrezioni
respiratore
2. Efficienza dei colpi di tosse
3. Vicinanza con la persona malata
4. Adeguatezza della ventilazione nell’area
• A livello globale si calcola che
• Un terzo della popolazione mondiale è
infetta e
• 30 milioni di persone hanno la malattia
attiva
Infezione
Inalazione bacilli tubercolari
lesioni primarie: lobo medio dx; lobo inf. sn)
tubercolosi primaria
asintomatica
sintomatica
evoluzione
Guarigione
Cronicizzazione
tubercolosi secondaria (endogena/esogena)
polmonare (apici)
continuità
pleurica
tracheo-bronchiale
ingestione
digestiva
miliare
via ematica
isolata d’organo
(SNC, rene, app. genitale, ossa)
Tubercolosi primaria
• Goccioline inalate con micobatteri si depositano negli
alveoli polmonari nei lobi medio e inferiore
• I micobatteri vengono fagocitati ( questa battaglia può
durare giorni o decenni)
• I micobatteri non vengono uccisi e si moltiplicano e
attivano la risposta T helper 1 e termina con l’attivazione
dei macrofagi
• Se la risposta Th è efficiente l’infezione viene controllata
e la malattia guarisce (evidente solo risposta positiva
alla tubercolina)
Risposta immune specifica
Inalazione aerosols infetti
fagocitosi da parte dei macrofagi alveolari
blocco fusione lisosoma-fagosoma (fattore cordale) = patogeni
intracellulari
attivazione risposta immune cellulo-mediata (T CD4+ e CD8+)
Attivazione T CD4+
• produzione di anticorpi (non proteggenti a causa della localizzazione
intracellulare di BK)
• Produzione di IFN-g e IL-2 attivazione dei macrofagi macrofagi
attivati possono fagocitare e uccidere i micobatteri.
Attivazione T CD8+
• Lisi di cellule fagocitiche contenenti micobatteri in replicazione
Granuloma
• L’attività della risposta immunitaria si manifesta con una
struttura detta granuloma
costituita da:
• Linfociti
• Macrofagi
• Macrofagi attivati
• Fibroblasti
• Cellule giganti
Granuloma
Se il granuloma si accresce la natura distruttiva della
risposta porta alla necrosi che compare al centro della
lesione ( NECROSI CASEOSA)
•
Il granuloma si può risolvere con esito favorevole se la
risposta immunitaria blocca la replica dei Micobatteri e
la lesione si risolve con esito fibrotico
• I micobatteri o muoiono o possono andare incontro a
uno stato di quiescenza
• Quindi si possono avere
• riattivazioni anche dopo molti anni
• La riattivazione si attribuisce a un declino dell’immunità
• I nuovi foci di infezione sono al livello dell’ apice del
polmone con granulomi diffusi e grosse aree di necrosi
caseosa con formazione di una cavità polmonare e
disseminazione bronchiale
• Sembra che la induzione di una massiccia risposta DTH
contribuisca alla natura distruttiva del micobatterio
INFEZIONE
INFEZIONE
LATENTE
• Il bacillo persiste vivo nell’organismo del
paziente infetto senza che compaiano
sintomi.
• Il sistema immunitario è in grado di
controllare il batterio ma non riesce ad
eliminarlo completamente.
• Le persone con TB latente non sono
infettive e non possono trasmettere la
malattia.
• Si stima che i soggetti con TB latente
abbiano il 5% di probabilità di
sviluppare la malattia durante tutto il
corso della vita.
TB ATTIVA
(MALATTIA)
• Quando il sistema immunitario,
per diverse ragioni, non riesce a
contenere la moltiplicazione del
bacillo, si sviluppa la TB attiva.
• Alcune persone sviluppano la
malattia poche settimane dopo
l’infezione, mentre altre possono
sviluppare la malattia dopo molti
anni in cui l’infezione si
presentava in forma latente.
30
Tubercolosi: lesione istopatologica specifica
Inalazione bacilli
Infiammazione aspecifica
Sensibilizzazione (risposta immune specifica)
Richiamo macrofagi alveolari
Attivazione risposta T helper
GRANULOMA
TUBERCOLO
FOCOLAIO DI GHON
COMPLESSO DI GHON
Cellule coinvolte
MACROFAGI (ISTIOCITI, CELLULE EPITELIOIDI, CELLULE GIGANTI DI LANGHANS)
LIFOCITI T CD4+, CD8+
FIBROBLASTI (Tessuto cicatriziale, calcificazioni)
GRANULOMA:
al centro = istiociti-cellule epitelioidi + bacilli tubercolari
In periferia = linfociti, fibroblasti
TUBERCOLO:
Granuloma + necrosi caseosa centrale
TUBERCOLO
zona centrale con materiale necrotico
caseoso (materiale eosinofilico amorfo),
circondata da cellule epitelioidi (istiociti) e
linfociti
tipica cellula di Langhans (nucleo a ferro di
cavallo)
FOCOLAIO DI GHON
lesione grigio-biancastra di 1-1.5 cm (espressione macroscopica del
granuloma o tubercolo)
COMPLESSO DI GHON (= complesso primario o di Ranke)
Evoluzione possibile del focolatio di Ghon, con interessamento dei
linfonodi peribronchiali o tracheobronchiali
.
Visibile all’esame radiografico
Tali lesioni possono andare incontro a calcificazioni
o fibrosi (accrescimento del tessuto connettivo)
(da Anton Ghon (1866-1936), a Czech pathologist)
Tubercolosi: evoluzione delle lesioni
Guarigione:
cicatrizazione
calcificazione
con/senza bacilli vivi all’interno
Lesioni evolutive: necrosi tissutale (caseificazione)
caverne tubercolari
superinfezione delle caverne (Aspergillus sp)
lesioni per diffusione per contiguità
lesioni per diffusione ematogena
Evoluzione: NECROSI CASEOSA
Necrosi caseosa
Necrosi o caverne
Fibroblasti
Necrosi
Cellule
polmona
In circa il 20-50%
delle persone
esposte si
sviluppa
l’infezione.
Sviluppo risposta immunitaria specifica.
Formazione del granuloma
5%
Circa il 50%
delle
persone
esposte NON
si infetta.
90-95%
Riattivazione
Immunopatologia
5%
37
Infezione latente
Infezione
Inalazione bacilli tubercolari
lesioni primarie: lobo medio dx; lobo sup sn (sede inf.); lobo inf. sn (sede sup)
tubercolosi primaria
Tubercolo, focolaio di Ghon, complesso di Ghon
asintomatica
sintomatica
evoluzione
Necrosi caseosa, caverne
Guarigione
Cronicizzazione
tubercolosi secondaria (endogena/esogena)
polmonare (apici)
continuità
pleurica
tracheo-bronchiale
ingestione
digestiva
miliare
via ematica
isolata d’organo
(SNC, rene, app. genitale, ossa)
I fattori che interferiscono con lo sviluppo di una
risposta immunitaria (cellulare) favoriscono le patologie
causate da micobatteri.
CELLULAR
IMMUNE
RESPONSE
Gli individui sieropositivi
per il virus HIV
presentano un rischio
113 volte più elevato
rispetto ai sieronegativi
di sviluppare una
Tubercolosi conclamata,
mentre per quelli con
AIDS conclamato è di
170 volte superiore;
MYCOBACTERIA
L INFECTIONS
Deficit immunitari:
Infezione
Terapia (Cortisone)
Povertà
40
Epidemiologia
• Serbatoio: uomo con TBC aperta
• Trasmissione: inalazione di aerosol
• Soggetti a rischio: contatti di pz, tossicodipendenti,
senzatetto, alcolizzati, carcerati, pz AIDS
La TBC primaria può evolvere in:
A) Guarigione, spesso con calcificazione, senza
distribuzione. Lo sviluppo della CMI è mostrata
con il test di Mantoux positivo.
• PPD> a 10mm.
B) TBC primaria progressiva:
Si può sviluppare da una
distribuzione locale attraverso
il polmone e diffondersi fino alle pleure.
C) TBC miliare: distribuzione: linfa--> sangue
--> reni, cervello,
o può rimanere senza sintomi, passare al
successivo stadio latente.
Clinica
• TBC primaria in immunocompetente : per di più
asintomatica o paucisintomatica (febbre e
malessere)
• TBC primaria in persone a rischio: TBC polmonare
progressiva primaria (febbre, tosse, espettorazione,
emottisi, dispnea)
TBC secondaria (= post
primaria): tosse cronica,
espettorazione, emottisi, febbre,
dispnea, dolore toracico,
anoressia, dimagrimento,
consunzione
TBC extrapolmonare: può colpire vari
organi e apparati: linfonodi 25%,
pleura 20%, tratto genito-urinario 15%,
ossa 10%, meningi 5%.
TBC miliare: piccole lesioni a forma di
seme di miglio, che si diffondono
rapidamente dai polmoni ai visceri
Diagnosi
Esame microscopico
Esame colturale
Test molecolari
Immunodiagnosi
Il Mycobacterium tuberculosis
• non si colora con la colorazione diGRAM
e
• non cresce nei normali terreni di coltura
quindi…..
….occorre richiedere specificamente la
ricerca di BK !
Esame microscopico: tutte le
colorazioni sfruttano la ALCOOL
ACIDO RESISTENZA
evidenziazione BAAR (bacilli alcool
acido resistenti = AFB)
colorazioni
utilizzate:
Ziehl-Neelsen (carbolfucsina a caldo)
Colorazione di Ziehl-Neelsen
fucsina fenicata(scaldare il vetrino fino
ad evaporazione ma senza lasciarlo
seccare).
decolorare con la soluzione di alcoolacido per circa 2 minuti, fino a quando
non scompare il colorante.
eseguire la colorazione di contrasto con
blu di metilene per 1-2 minuti.
risciacquare, scolare e seccare all'aria per
1-2 minuti.
esaminare al MICROSCOPIO
Ziehl Neelsen
micobatteri = batteri rossi in campo blu
BAAR: bacilli alcool acido resistenti
Valutazione Ziehl-Neelsen
(Kent and Kubuka, 1985, CDC)
BAAR/campi
Referto
0 / 300
Negativo per BAAR
1-2 / 300
Dubbio: ripetizione
1-9 / 100
Positivo per BAAR + - - -
1-9 / 10
Positivo per BAAR + + - -
1-9 / 1
Positivo per BAAR + + + -
>9/1
Positivo per BAAR + + + +
si leggono 300 campi a 1000 ingrandimenti
… inoltre …
L’esame microscopico non fornisce alcuna
informazione riguardo alla vitalità dei
micobatteri osservati: in pazienti in terapia è
possibile il reperto di esame microscopico
positivo ed esame colturale negativo
)
Esame colturale
Sensibilità: 10 – 100 BAAR/ml campione biologico
Decontaminazione
Fluidificazione
Semina in terreni solidi
Semina in terreni liquidi
Esame colturale
Decontaminazione:
NaOH al 10%
Fluidificazione:
N-acetilcisteina
Terreni solidi
A base di uovo:
Lowenstein-Jensen
Petragnani
Sintetici (agarizzati):
Middlebrook 7H10 -7H11
altre componenti:
asparagina, verde malachite, glicerolo
Terreni solidi
• crescita lenta e/o difficile ( 37°C)
colonie secche rugose gialle
• rilevazione colture miste
• analisi morfologia colonie
• determinazione carica
Identificazione
IDENTIFICAZIONE
TRADIZIONALE
Morfologia delle colonie
Prove biochimiche
MOLECOLARE
uso di sonde
oligonucleotidiche:
Sequenziamento
genomico
Identificazione molecolare
Si basa su:
presenza nel genoma di sequenze
nucleotidiche altamente conservate
specie-specifiche
uso di sonde oligonucleotidiche: breve sequenze di
nucleotidi complementari alla sequenza target
Immunodiagnosi
test alla tubercolina
Tubercolina
è costituita da proteine liberate
nel terreno di coltura e un derivato
proteico purificato della tubercolina
è utilizzato per il test cutaneo
ELISPOT per IFN-g
Test della tubercolina = intradermoreazione di Mantoux
n.b.: PPD, Purified Proteic Derivative
PPD 0,1 mg = 5UT per via intadermica
valutazione della reazione dopo 48 h
misurazione del diametro della lesione (infiltrato =
nodulo)
Test alla tubercolina
Tubercolosi attiva
Infezione latente
Positivo Esposizione recente a M. tuberculosis
Esposizione a micobatteri ambientali
Vaccinazione con BCG
QuantiFERON®-TB GOLD Test
IFN-g
3 antigeni: ESAT-6, CFP-10, TB7.7
T
T
T
T
T
T
ELISA
Terapia, profilassi, controllo
Prevenzione, Trattamento e Controllo
Mycobacterium tuberculosis
Isoniazide rifampicina
pirazinamide
etambutolo
(per 9 mesi, 2 volte a
settimana)
Chemioprofilassi:
isoniazide (per 1
anno).
Nel 1908 A. Calmette e C.
Guerin selezionano, dopo 231
passaggi continui su patata
biliata (13 anni), un ceppo di
M. bovis attenuato per la
M. bovis
virulenza che costituisce
ancora l’unico vaccino anti-TB
231
passaggi
78
IL VACCINO BCG
• Nel 1921 il primo bambino
è stato vaccinato con BCG;
• L’OMS suggerisce l’immunizzazione
con BCG subito dopo la nascita in tutti
le regioni ad alta endemia di TB;
• Efficace contro le forme di meningiti
tubercolari e TB miliare nei bambini
• Ogni anno oltre 120 milioni di
persone ricevono BCG, in oltre 200
nazioni;
• Si stima che 3 miliardi di persone al
mondo siano vaccinate con BCG;
79
Prevenzione, Trattamento e Controllo
Immunoprofilassi:
Vaccino a germi vivi ed attenuati, BCG
(Bacillo di Calmette e Gueren, M. bovis attenuato su
patata glicerinata e biliata).
Controllare dopo la vaccinazione il PPD.
N.B:
Problema attuale:
ceppi MDRTB (multidrug resistant TB)
resistenti a Isoniazide e Rifampicina
e soprattutto XDRTB (extensively multidrug resistant TB)
resistenti a Isoniazide e Rifampicina +
chinolonici (kanamicina, amikacina)
Livelli di protezione
indotta da BCG negli
adulti
• Elevata variabilità
nell’attività protettiva in
aree geografiche
differenti;
• BCG non protegge nei
confronti della TB
negli adulti;
Comstock G.W. (1988) Identification of an effective vaccine
against tuberculosis. Amer Rev Respir Dis 138:479-480
81
TB
ATTIVA
TB
LATENTE
82
TUBERCOLOSI NEL MONDO
Ogni giorno:
125.000 persone si infettano con M. tuberculosis
27000 persone si ammalano di TB attiva;
circa 5000 muoiono di TB.
300,000 persone si infettano ogni anno con ceppi MDR-TB
83