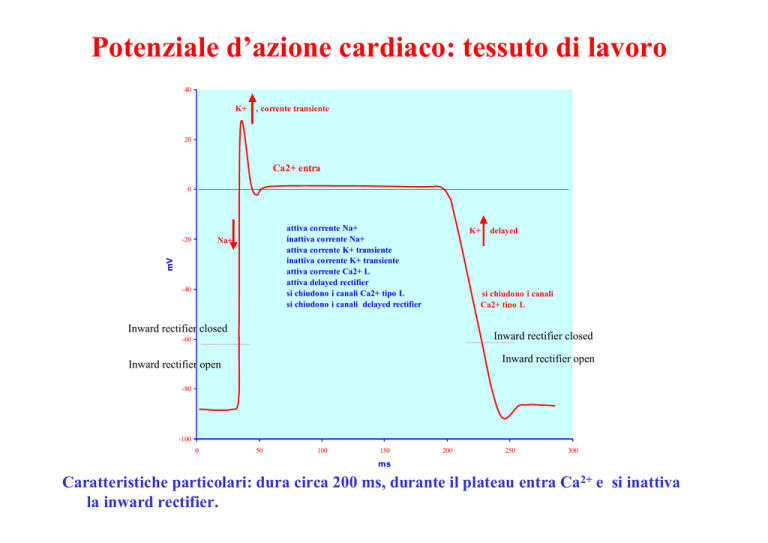
Potenziale d’azione cardiaco: tessuto di lavoro
40
K+
, corrente transiente
20
Ca2+ entra
0
-20
attiva corrente Na+
inattiva corrente Na+
attiva corrente K+ transiente
inattiva corrente K+ transiente
attiva corrente Ca2+ L
attiva delayed rectifier
si chiudono i canali Ca2+ tipo L
si chiudono i canali delayed rectifier
mV
Na+
-40
K+
delayed
si chiudono i canali
Ca2+ tipo L
Inward rectifier closed
Inward rectifier closed
-60
Inward rectifier open
Inward rectifier open
-80
-100
0
50
100
150
200
250
300
ms
Caratteristiche particolari: dura circa 200 ms, durante il plateau entra Ca2+ e si inattiva
la inward rectifier.
Potenziale d’azione e contrazione
40
20
Ca2+
entra
0
mV
-20
-40
Contrazione
-60
-80
-100
0
50
100
150
ms
200
250
300
Potenziale d’azione, contrazione e refrattarietà
40
K+
, corrente transiente
20
Ca2+ entra
0
-20
K+
delayed
mV
Na+
-40
Contrazione
-60
-80
Refrattarietà assoluta
relativa
-100
0
50
100
150
ms
200
250
300
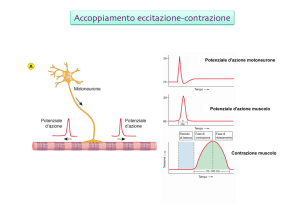
Accoppiamento eccitazione-contrazione
•
Il potenziale d’azione innesca la contrazione tramite il Ca2+ induced
Ca2+ release
Ca2+
Ca2+
Ca2+
Ca2+
Ca2+
Ca2+
No
No
Contrazione
•
La forza di contrazione è proporzionale all’ingresso di Ca2+
•
•
Il Ca2+ induced Ca2+ release non è un fenomeno tutto-o-nulla
Il sistema Ca2+ induced Ca2+ release è costituito da sottosistemi di Ca2+ induced
Ca2+ release (canali ionici-store) funzionalmente indipenenti
•
L’eliminazione del Ca2+ citosolico pone fine alla contrazione
•
•
Il Ca2+ viene riassorbito negli store da una Ca2+-ATPasi di membrana
Il Ca2+ viene estruso da una Ca2+-ATPasi di membrana e da uno scambiatore
Na+/Ca2+
•
La forza e la frequenza di contrazione sono modulabili
Propagazione del potenziale d’azione nel miocardio
• Nel miocardio le cellule sono connesse tramite gap junctions
•Il PdA si trasmette da una cellula all’altra mediante correnti elettrotoniche che
scorrono attraverso le gap junction
•il PdA insorge nel nodo seno-atriale e si propaga velocemente ad entrambi gli
atrii
•Giunto il nodo atrio-ventricolare rallenta ed impiega circa 0.1 s per passare
nel vicino fascio di His.
• Qui invade rapidamente i ventricoli, tramite i due fasci (Dx e Sx) di His e le
fibre del Purkinje.
•Note: gli atri sono separati dai ventricoli da tessuto fibroso. Solo attraverso il
nodo atrio-ventricolare l’eccitamento può passare dagli atri ai ventricoli
L’eccitamento si propaga alle cellule
adiacenti tramite le
Gap junction
+
+20 mV
+
+
+
- 90 mV
+
- 90 mV
Propagazione del potenziale d’azione nel
miocardio
Rosso: veloce
Giallo : lento
Ritmicità (insorgenza del PdA)
•
•
•
•
•
•
La contrazione è innescata dal PdA
Il PdA insorge spontaneamente nel nodo seno-atriale, ad una frequenza di
circa 70 i/min
Il PdaA insorge spontaneamente nel nodo atrio-ventricolaree, ad una
frequenza inferiore
Il PdA insorge spontaneamente nel fascio di His e nelle fibre del Purkinje, ad
una frequenza ancora inferiore
Dominanza del ritmo più frequente
Caratteristiche elettiche delle cellule del nodo seno atriale:
– Basso Vm ≈ -60 mV
– Corrente depolarizzante spontanea If
– Insorgenza di una corrente di Ca2+
Potenziale d’azione nel nodo S-A
• If: attivata dall’iperpolarizzazione
• ICa2+: attivata dalla depolarizzazione, corrente transiente
Ca2+
Ca2+
K+
10 mV
0.8 s
If (cationica)
-60 mV
K+
•
La funzione meccanica del cuore
•
La legge di Poiseuille (relazione tra pressione e flusso)
•
•
•
•
Il flusso F ( volume che passa attraverso una sezione di un tubo) si misura in l/min, ml/ore,
etc
P2-P1= R*F, F=(P2-P1)/R,
1/R=G
Il flusso va da pressione maggiore a pressione minore
R=8ηl/π r4 (esatta in regime di flusso laminare)
•
Vasi in serie: RT=R1+R2
•
Vasi in parallelo
1
FT
1/RT=1/R1+1/R2
FT=F1+F2
2
F1
FT
F2
P2
P1
F
l
•
•
•
•
Vasi in serie: il flusso è uguale nei due vasi
Vasi in parallelo: la differenza di pressione (∆P) è identica ai due capi
Nei singoli vasi in parallelo il flusso è inversamente proporzionale ad R1, R2,..
Vasi in parallelo: maggiore è il loro numero, minore la RT
•
Caduta di pressione
– Procedendo lungo un vaso, la pressione scende (l aumenta)
– Lungo il vaso, la caduta di pressione è proporzionale alla R di quel pezzo di vaso
P1
R1
P2
R2
P3
F
R3
P4
Il ciclo cardiaco
•
•
•
Il ciclo cardiaco dura, a riposo, 0.8 s: 0.1 sistole atriale, 0.3 sistole ventricolare e
diastole atriale, 0.4 diastole atriale e ventricolare. Frequenza= 60 s/0.8s=70 b/m
La gettata sistolica è di circa 80 ml, circa 70 ml restano nel ventricolo (volume
telesistolico
Volume telediastolico=150 ml
• Riempimento Ventricolare
•
•
•
•
•
•
•
•
•
– 70 ml circa sono residui dalla sistole precedente
– 60 ml affluiscono durante la diastole
– 20 ml affluiscono durante la sistole atriale
Sistole ventricolare
Alla fine della sistole atriale si chiudono le valvole atrio-ventricolari
Sistole isometrica, finchè P≤80 mm/Hg (pressione arteriosa-aortica minima)
Quando la P ventricolare è maggiore di quella aortica si apre la valvola aortica.
Efflusso, rapido, poi lento, Pmax 120 mm/Hg
Quando la P ventricolare è minore di quella aortica si chiude la valvola aortica
(all’incirca, alla fine della sistole).
Diastole isometrica
Riempimento
Il flusso è regolato (on-off) da valvole unidiraezionali aperte o chiuse a seconda
della ∆P. Funzione dei muscoli papillari
(Casella-Taglietti)
•
•
•
•
Pressioni nel ventricolo Dx: stesso andamento temporale, ma minore ampiezza (0-30 mm/Hg)
Pressioni atriali (v. figura)
Pressione arteriosa grande circolo (90-130 mm/Hg); pressione ventricolo SX: 0-130 mm/Hg
Pressione arteriosa massima piccolo circolo (circa 30 mm/Hg)
La gettata cardiaca (GC)
GC= gettata sistolicaxfrequenza cardiaca= 70 mlx 70 b/min= 4900 ml≈ 5 l
La gettata sistolica può circa triplicare
La frequenza cardiaca può circa triplicare
La GC aumenta 9 volte ≈ 45 l (aumenta ovviamente anche la ventilazione polmonare)
La Gc aumenta
–
–
•
•
durante l’esercizio fisico
quando fa caldo
Controllo della gettata sistolica : la legge di Starling (regolazione intrinseca)
Volgarmente, più sangue arriva, più sangue esce
F, P sistolica
•
•
•
•
•
0
0
50
100
150
200
Volume (ml), lunghezza fibre cardiaca, P diastolica
250
300
350
•
Controllo della gettata sistolica: ortosimpatico (regolazione estrinseca)
Sinapsi, Ach
Sinapsi, NA
Neurone
Midollo spinale
Neurone
gangliare
Miocita ventricolare
•
•
•
•
•
•
•
Sinapsi gangliare, Ach, recettore nicotinico
Sinapsi neurone-miocita, noradrenalina, recettore ß adrenergico
G protein, attiva adenilato ciclasi, aumenta AMP ciclico, aumenta PKA, aumenta ICa2+,
aumenta la forza di contrazione
Controllo della gettata sistolica: midollare del surrene
L’ortosimpatico innerva la midollare: sinapsi neurone-cellula midollare (Ach)
La midollaresecerne Adrenalina, che va in circolo e raggiunge tutte le varie parti del corpo,
cuore incluso
Stesso meccanismo molecolare: G protein, attiva adenilato ciclasi, aumenta AMP ciclico,
aumenta PKA, aumenta ICa2+, aumenta la forza di contrazione
Controllo della frequenza: problema complesso
•
•
•
•
•
Legge del ritmo dominante
La frequenza max è circa 200 b/min
La frequenza viene controllata agendo sulle cellule del nodo seno-atriale
L’ortosimpatico (NA) e la midollare del surrene (adrenalina) aumentano la frequenza
Parasimpatico diminuisce la frequenza: proteina Gi, inibisce Adenilato Ciclasi
Sinapsi, Ach
Neurone
Midollo spinale
Sinapsi, NA
Miocita nodo
seno-atriale
Neurone
gangliare
Sinapsi, Ach
Sinapsi, Ach
Miocita nodo SA
Nervo vago
Neurone
vagale
Neurone
Gangliare
Nel cuore
• If: attivata dall’iperpolarizzazione
• ICa2+: attivata dalla depolarizzazione, corrente transiente
Ca2+
Ca2+
K+
10 mV
0.8 s
If (cationica)
-60 mV
K+
•
•
Ach diminuisce If ed iperpolarizza (apre canali al potassio tramite Gßγ)
NA ed Adrenalina aumenta If
Ca2+
Ca2+
K+
10 mV
K+
0.8 s
If (cationica)
-60 mV
NA, A
soglia
Ach
Controllo della frequenza: che cosa succede alla diastole
•
•
•
•
180 b/min, il ciclo dura 0.33 s : 0.1 sistole atriale, 0.3 sistole ventricolare ???
Durante la diastole avviene il riempimento dei ventricoli e l’irrorazione del ventricolo Sx
Diminuisce la durata del PdA e della sistole
SNO aumenta la forza di contrazione, aumenta la frequenza, accorcia la durata del PdA e della
sistole, aumentando l’attività della SERCA (fosfolambano)
•
C’è un tono basale sia per il SNO che per il SNP, evidenziabile con il taglio della
rispettiva innervazione
•
Effetti del SNO
– Cronotropo positivo
– Inotropo positivo
– Dromotropo positivo
•
Effetti del SNP
– Cronotropo negativo
– Inotropo negativo, ma assai scarso
– Dromotropo negativo
•
Parasimpatico agisce prevalentemente tramite una Gi, quindi può solo inibire
l’attività dell’adenilato ciclasi
Organizzazione schematica del sistema circolatorio
•
•
E’ un sistema ramificato e deramificato di vasi, chiuso
Interposto tra i vasi (in serie) vi
è una pompa muscolare, il
cuore
• Tipi di vasi
•
•
•
•
•
•
•
•
Vasi di accumulo a bassa complianza (aorta)
Vasi di trasporto: arterie
Vasi di resistenza (variabile): arteriole
Vasi di scambio: capillari
Vasi di trasporto:vene
Vasi di accumulo ad alta complianza (2 litri, costituiscono una riserva di sangue):
grosse vene
Complianza : ∆V/∆P
Le vene hanno una complianza>> delle arterie
Dimensione e struttura
dei vasi
•
La legge di Poiseuille (relazione tra pressione e flusso)
•
•
•
•
Il flusso F ( volume che passa attraverso una sezione di un tubo) si misura in l/min, ml/ore,
etc
P2-P1= R*F, F=(P2-P1)/R,
1/R=G
Il flusso va da pressione maggiore a pressione minore
R=8ηl/π r4 (esatta in regime di flusso laminare)
•
Vasi in serie: RT=R1+R2
1
•
2
Vasi in parallelo
FT
1/RT=1/R1+1/R2
FT=F1+F2
F1
FT
F2
P2
P1
F
l
•
•
•
•
Vasi in serie: il flusso è uguale nei due vasi
Vasi in parallelo: la differenza di pressione (∆P) è identica ai due capi
Nei singoli vasi in parallelo il flusso è inversamente proporzionale ad R1, R2,..
Vasi in parallelo: maggiore è il loro numero, minore la RT
•
Caduta di pressione
– Procedendo lungo un vaso, la pressione scende (la lunghezza l aumenta)
– Lungo il vaso, la caduta di pressione è proporzionale alla R di quel pezzo di vaso
P1
R1
P2
R2
P3
F
R3
P4
- La pressione è oscillatoria nel sistema arterioso.
- La pressione tende a scendere man mano ci si allontana dal
ventricolo
- La pressione scende poco ai capi del sistema arterioso, molto ai
capi delle arteriole, non molto ai capi dei capillari, molto poco ai
capi delle vene, che sfociano negli atrii.
Le cadute di pressione sono proporzionali alla resistenza globale
del letto arterioso, arteriolare, capillare e venoso.
Riguardare il concetto di vasi in serie ed in parallelo.
Controllo riflesso della pressione arteriosa.
Vi sono delle cellule specializzate che “misurano” la
pressione arteriosa (sono dette recettori per la pressione o
pressocettori). Se la pressione scende,
1) viene attivato il Sistema Nervoso Ortosimpatico, che
a) Aumenta la forza di contrazione del miocordio
b) Aumenta la frequenza di contrazione
c) Causa veno-costrizione. Questa aumenta il ritorno
venoso, quindi la gettata sistolica. Tutto questo aumenta
la forza di contrazione del ventricolo e la gettata cardiaca
2) viene inibito il Sistema Nervoso Parasimpatico, il che
aumenta la frequenza cardiaca.
Il SNO agisce anche sui vasi, favorendo la contrazione
delle fibre muscolari lisce dei vasi del distretto splancnico
(stomaco, intestino), renale e cutaneo, e favorendo
l’afflusso di sangue al cuore ed al Sistema Nervoso
Centrale.
Aggiustamenti cardiovascolari in caso di emorragia: vengono privilegiati il cuore e l’encefalo. La freccia verso l’alto
significa “aumento”
Uno stimolo emotivo può inibire il SNO ed attivare il SNP.
La freccia verso l’alto significa “aumento”
Passando dalla posizione orizzontale a quella
eretta, il peso della colonna di sangue tende a
distendere le pareti delle vene degli arti
inferiori, il sague si accumula nelle vene ed i
ritorno venoso tende a diminuire. Il
riempimento cardiaco diminuisce e diminuisce
la pressione. Questo può cusare un leggero
svenimento. Normalmente, passare dalla
posizione orizzontale a quella eretta attiva il
SNO, che causa una venocostrizione che
impedisce l’accumulo d sangue nelle vene.
•
•
•
•
•
•
•
•
La pressione arteriosa tende a dimunuire con l’emorragia
Compliance delle arterie: se le arterie hanno maggire compliance, diminuisce la
massima
La pressione arteriosa aumenta con l’aumentare dellle R periferiche
La pressione arteriosa può aumentare con l’aumento della GC
Le arteriole ottimizzano la distribuzione del flusso sanguigno
La resistenza delle arteriole (cioè il loro calibro) è controllata dalle cellule
muscolari liscie
I capillari consentono gli scambi e consentono il passaggio di tutte le molecole,
proteine escluse. Le poche proteine che filtrano sono riassorbite dai vasi linfatici.
Eccezioni: 1) nei capillari cerebrali l’endotelio controlla in modo attivo la
permeabilità degli ioni, costituendo la BLOOD-BRAIN BARRIER (veicolazione
farmaci al SNCentrale); nei capillari epatici la permeabilità alle proteine è
rimarchevole.
STRUTTURA del circolo capillare: minidomini irrorati da una arteriola, con
sfinteri precapillari e shunt artero-venoso. La circolazione nei capillari in
condizioni basali è alternata. La massima irrorazione si ottiene aprendo tutti gli
sfinteri e chiudendo lo shunt.
Elasticità dele arterie
•
•
•
•
•
•
•
•
La gettata sistolica in parte procede, in parte si accumula nell’aorta ascendente
L’elasticità delle arterie, principalmente l’aorta ascendente, fa sì che P ed F non
vadano a zero durante la diastole
Il polso arterioso è la deformazione elastica dell’aorta ascendente che si trasmette a
tutto l’albero arterioso (e torna anche indietro)
Maggiore è la rigidità delle arterie, maggiore è la velocità di propagazione
Polso arterioso: fasi anacrotica, catacrotica, onda dicrota (incisura aortica
Polso : frequenza cardiaca
Polso ampio e celere: insufficienza
Polso piccolo e tardo: stenosi
P=120
P=90
Scambi a livello dei capillari
•
•
•
•
•
•
I capillari sono molto vicini alle cellule: nel cuore 1 capillare ogni cardiocita
La diffusione è perciò efficiente Q=∆C x tempo x (K x superficie di scambio)
K elevata poiché i capillari sono costituiti dal solo endotelio
Superficie di scambio≈1000 m2
La pressione osmotica è dovuta alle proteine del sangue, principalmente albumine
Trasporto di massa (pressione idraulica): Psanguigna-Posmotica (Pinterstizio≈0)
–
–
•
•
Lato arteriolare 32 -25≈+7
Lato venulare 17-25≈-8 (valori nel circolo sistemico)
Esce più liquido di quanto ne rientri: ci pensano i vasi linfatici
Edema: accumulo di liquidi nell’interstizio
H2O+ soluti
H2O+ soluti