1. LE VIBRAZIONI
In questo primo capitolo introdurremo il concetto di vibrazione in terapia fisica e
riabilitativa attraverso una panoramica dei progressi tecnici che hanno portato allo
sviluppo di macchinari sempre più sofisticati e performanti. Si chiariranno poi i
principi di fisica che stanno alla base dei differenti approcci basati sul concetto di
vibrazione andando poi a sviscerare le differenze sugli effetti di ogni singola
applicazione vibratoria facendone emergere i punti di forza e di debolezza.
1.1. CENNI STORICI
Già agli inizi del Novecento si segnala un utilizzo delle vibrazioni con lo scopo
principale di alleviare il dolore. Era questa un applicazione non supportata da una
piena consapevolezza di natura scientifica ma che nel campo pratico trovò subito
un valido riscontro.
I primi lavori scientifici riguardanti l’utilizzo delle vibrazioni a scopo terapeutico
sull’uomo risalgono al 1949, quando Whedon e coll. (1949), riferirono degli effetti
positivi ottenuti grazie all’applicazione di vibrazioni generate da uno speciale letto
oscillante, sulle anormalità metaboliche di pazienti allettati in immobilizzazione
gessata. Un successivo studio sperimentale (Hettinger, 1956), dimostrò come la
somministrazione di vibrazioni di frequenza pari a 50 Hz, e generanti un
accelerazione pari a 10 g, fossero in grado di aumentare l’area di sezione
muscolare, nonché di diminuire il tessuto adiposo all’interno del muscolo stesso.
I primi lavori di Hagbarth e Eklund (1965; 1966; 1968) prevedevano l'applicazione
delle vibrazioni per determinare una risposta neuromuscolare definita "riflesso
tonico da vibrazione". In questo senso emerge come l’idea alla base degli studi di
Hagbarth e Eklund fosse di ottenere un mezzo diagnostico e di avere un ausilio
che permettesse loro di studiare la funzionalità neuromuscolare.
In campo prettamente terapeutico, quasi trenta anni più tardi, Schiessl (1997)
brevettò l’utilizzo di un macchinario capace di generare oscillazioni di tipo
rotazionale, sempre nello stesso periodo Fritton e coll. (1997) misero a punto una
macchina basata sulle oscillazioni di tipo traslatorio. In entrambi i casi il campo
applicativo di queste apparecchiature era quello di tentare d’ottenere una
stimolazione sulla crescita ossea, grazie a delle specifiche frequenze che
potremmo definire con il termine di "osteogeniche". Un anno più tardi i lavori
sperimentali di Flieger e coll. (1998), dimostrarono come nell’animale sottoposto a
vibrazioni si registrasse un incremento nella proliferazione ossea.
Per quanto riguarda il possibile incremento delle capacità contrattili dei muscoli
sottoposti a sollecitazioni di tipo vibratorio comparvero i primi studi solamente alla
fine degli anni ’80 (Nazarov e Spivak, 1987) e da allora le ricerche in questo
specifico campo con applicazioni sportive si sono fatte sempre maggiori ed
esaustive.
VERSO LE VIBRAZIONI SONORE
Rispetto all’utilizzo in terapia fisica degli ultrasuoni, la terapia con onde acustiche e
infra-Acustiche è di impiego più recente e si basa soprattutto sugli studi di Andrè
Denier. Tali studi hanno preso in considerazione il campo di frequenze compreso
fra ½ Hz e 12 Hz, campo pertanto rigidamente confinato nella gamma degli InfraSuoni che, come si sa, giunge fino a 15 Hz, dato che da 16 Hz inizia la gamma
acustica vera e propria, cioè quel particolare tipo di vibrazione capace di stimolare
l’udito generando la sensazione del suono, e che arriva fino a 16000 Hz.
I dispositivi utilizzati per generare Infra-Suoni furono sostanzialmente due,
uno elettromeccanico costituito da una membrana elastica mossa da una
elettrocalamita alimentata da corrente ad impulsi, ed uno meccanico, costituito da
un pistone comandato da una biella mossa da un motore elettrico e fatto scorrere
dentro un cilindro a tenuta pneumatica. Il primo dei due dispositivi, la cui struttura
ricorda molto da vicino quella di un altoparlante, presentava l’inconveniente di non
essere in grado di fornire vibrazioni di ampiezza sufficiente, per cui si è preferito
l’impiego del secondo sistema, in pratica un compressore a pistone sprovvisto di
valvole unidirezionali.
Nella terapia ad Infrasuoni si utilizzano frequenze quanto più possibile prossime
alla frequenza di risonanza del corpo umano, fissata fra i 7 e gli 11 Hz, in
dipendenza del peso del corpo stesso, al fine di esaltare al massimo l’ ampiezza
della vibrazione indotta, tanto che a volte si faceva ricorso a sacchetti pieni di
sabbia che posti sul paziente ne modificavano il peso totale affinando il valore di
risonanza rispetto al valore dell’onda generata. Per effetto dell’utilizzo del
punto esatto di risonanza, il trattamento andava eseguito muovendo sempre il
manipolo applicatore, per evitare la formazione di onde stazionarie.
A partire dai primi degli anni ‘90 vennero prese in considerazione le vibrazioni
indotte da oscillazioni a frequenza acustica, comprese cioè nell’ arco delle
frequenze fra 16 e 16.000 cicli per secondo, tanto che venne commercializzato un
apparecchio costruito in due versioni, uno capace di generare onde acustiche a
24.2 Hz, in grado quindi di lavorare in seconda armonica rispetto alla frequenza di
risonanza di 12 Hz, ed uno adatto a lavorare in quarta armonica, a 48.4 Hz di
frequenza. Si trattava di apparecchi prevalentemente adatti per massaggio, ed al
fine di aumentarne le possibilità terapeutiche furono aggiunti diodi laser rossi e
infrarossi
ed
un
generatore
di
Ozono
in
modo
che
potessero
agire
contemporaneamente all’onda acustica. La possibilità di lavorare sulle armoniche
superiori rispetto alla frequenza di risonanza consente al sistema di operare senza
necessità di movimento del manipolo, fatto che ha consentito di realizzare un
primo apparecchio a quattro teste di applicazione complete di emettitori laser e di
erogatori di ozono.
Nell’anno 2001 viene presentata domanda di brevetto internazionale per un
apparecchio funzionante ad onde acustiche a 12 applicatori, successivamente
commercializzato, in grado di lavorare con frequenze acustiche fino a 100 Hz. Su
tale apparecchio venivano montati generatori di tipo elettromagnetico.
Sebbene di altissimo interesse scientifico, fino a quel momento non fu possibile
sperimentare frequenze superiori a 100 Hz per la difficoltà di costruire un
generatore in grado di produrle mantenendo contemporaneamente una sufficiente
ampiezza.
LA NASCITA DI UN’APPARECCHIATURA PER L’EROGAZIONE DI ONDE
SONORE
L’apparecchio nasce grazie ad un’ idea rivoluzionaria, quella di creare un
dispositivo capace di produrre onde acustiche praticamente di qualsiasi frequenza
senza che questa influisca sulla sua ampiezza. Questo dispositivo, infatti, non è
un generatore di onde acustiche, ma un modulatore di flusso.
Tale dispositivo è composto da due componenti, un compressore di elevata
portata con valori di pressione regolabili da 0 a 540 milliBar ed il modulatore vero
e proprio, il cuore del sistema, che, attraverso un certo numero di valvole rotanti a
due vie, produce verso le uscite un flusso di aria oscillante nei due versi in modo
da produrre onde acustiche o infra-acustiche di qualsiasi frequenza, dipendendo
essa esclusivamente dalla velocità di rotazione del gruppo valvole. Mentre l’
ampiezza delle onde prodotte è costante a qualsiasi frequenza dipendendo essa
esclusivamente dalla potenza del compressore.
1.2. LA FISICA
Per meglio comprendere le tematiche relative alla vibrazione sonora è bene
chiarire i presupposti e le grandezze fisiche in gioco.
PROPAGAZIONE DEL SUONO
Per la fisica, il suono è un'oscillazione (un movimento nello spazio) compiuta dalle
particelle (atomi e molecole) in un mezzo. Le oscillazioni sono spostamenti delle
particelle, intorno alla posizione di riposo e lungo la direzione di propagazione
dell'onda, provocati da movimenti vibratori, provenienti da un determinato oggetto,
chiamato sorgente del suono, il quale trasmette il proprio movimento alle particelle
adiacenti, grazie alle proprietà meccaniche del mezzo; le particelle a loro volta,
iniziando ad oscillare, trasmettono il movimento alle altre particelle vicine e queste
a loro volta ad altre ancora; in questo modo, un semplice movimento vibratorio si
propaga meccanicamente dando vita all'onda sonora (o onda acustica), che si
definisce pertanto onda longitudinale.
CARATTERISTICHE DEL SUONO
L’altezza di un suono dipende dalla frequenza delle vibrazioni, cioè dal numero di
volte in cui tali vibrazioni si ripetono nell’unità di tempo (generalmente il secondo).
Più alto è il numero delle vibrazioni al secondo della sorgente sonora, più un
suono è acuto viceversa più è basso più il suono risulterà grave.
Il nostro orecchio percepisce solo alcune frequenze: quelle comprese tra 16
e 16000 vibrazioni al secondo (fig. 1.3). L’unità di misura della frequenza è l’hertz
(Hz), che esprime appunto il numero di vibrazioni al secondo.
Le frequenze inferiori a 16 Hz sono dette infrasuoni.
Le frequenze che superano i 16000 Hz sono dette ultrasuoni.
fig. 1.3 - Range di frequenze udibili dall’orecchio umano.
L’intensità del suono (o volume del suono) dipende dall’ampiezza delle vibrazioni:
un suono è tanto più forte quanto maggiore è l’ampiezza delle vibrazioni.
Il timbro è invece una caratteristica del suono che dipende dal modo in cui vibra la
sorgente sonora: è per questo che le voci delle diverse persone ci giungono
diverse e che una medesima nota eseguita da un violino è diversa da quella
eseguita da una tromba.
Per chiarire alcuni concetti legati alla vibrazione ecco alcune grandezze usate per
descrivere un’onda periodica sinusoidale:
Ampiezza(A): massima altezza di una cresta (punto più alto dell’onda), o
massima profondità di una valle (punto più basso dell’onda).
Lunghezza d’onda(λ): distanza tra due creste successive (uguale alla distanza
tra due qualunque punti identici successivi dell’onda).
Frequenza(f): numero di creste che in un secondo passano per un determinato
punto dello spazio (numero di oscillazioni complete al secondo).
Periodo(T): Tempo che intercorre tra i passaggi di due creste successive nello
stesso punto dello spazio.
Velocità dell’onda(v): Velocità con cui si muovono le creste dell’onda, o
qualunque altro punto del profilo dell’onda (differente dalla velocità con cui si
muovono le particelle del mezzo nel loro moto oscillatorio).
Per studiare le onde sonore è possibile avvalersi di un supporto visivo, utilizzando
un grafico cartesiano, riportante il tempo (t) sull'asse delle ascisse, e gli
spostamenti delle particelle (s) su quello delle ordinate (fig. 1.4).
Fig. 1.4 - Tracciato caratteristico di un’onda sinusoidale utile per comprendere le grandezze
coinvolte nel suono e nelle vibrazioni.
Il tracciato esemplifica gli spostamenti delle particelle: all'inizio, la particella si
sposta dal suo punto di riposo (asse delle ascisse) fino al culmine del movimento
oscillatorio, rappresentato dal ramo crescente di parabola che giunge al punto di
massimo parabolico. Poi la particella inizia un nuovo spostamento in direzione
opposta, passando per il punto di riposo e continuando per inerzia fino ad un
nuovo culmine simmetrico al precedente, questo movimento è rappresentato dal
ramo decrescente che, intersecando l'asse delle ascisse, prosegue in fase
negativa fino al minimo parabolico. Infine, la particella ritorna in dietro e ripete
nuovamente la sequenza di spostamenti, così come fa il tracciato del grafico.
1.3. TIPI DI VIBRAZIONE MECCANICA
Il principio della vibrazione o per meglio dire della vibrazione meccanica è comune
ad altre tipologie di ausili che, sfruttando lo stesso principio trovano modalità
applicative sostanzialmente differenti.
I diversi sistemi applicativi della vibrazioni meccaniche sinora conosciuti possono
essere riassunti in queste grandi famiglie:
fig. 1.5 - Diverse applicazioni del principio di vibrazione
Prima di iniziare una panoramica delle diverse applicazioni è bene chiarire che il
principio fisiologico sfruttato dai sistemi a vibrazione meccanica che hanno come
scopo il condizionamento è quello del Riflesso Tonico da Vibrazione studiato in
passato in ambito fisioterapico soprattutto dai lavori di Hagbarth e Eklund (1965;
1966; 1968) secondo cui ad una applicazione vibratoria corrisponde una
attivazione della componente neuro-muscolare.
Tra le applicazioni del principio di vibrazione meccanica esistono anche le onde
d’urto che però non hanno finalità di condizionamento e quindi non verranno
trattate in questo ambito.
WHOLE BODY VIBRATION (PEDANE)
Il primo strumento ad utilizzare il principio della vibrazione meccanica in medicina
è la pedana vibrante prodotta dal Prof. Carmelo Bosco (fig. 1.6). Il soggetto viene
fatto salire su questa pedana e fatto vibrare in modo generalizzato. Di questa
metodica è importante notare il sostanziale affievolirsi della vibrazione
allontanandosi dalla zona di contatto; così gli elementi muscolari che traggono
beneficio risultano essere quelli a contatto con la pedana e quelli limitrofi ad essi. Il
soggetto che necessita di variare le zone di lavoro dovrà necessariamente variare
le zone di contatto poiché è vero che la vibrazione viene trasmessa a tutto il corpo
(soprattutto nella posizione ortostatica) ma nelle zone lontane dalla fonte la
vibrazione agisce con frequenze ormai troppo basse per produrre effetti a livello
neuro-muscolare. Questo strumento infatti già nella zona di contatto arriva a
produrre frequenze al max di 60/70 Hz, non alte quindi, ma che riescono
comunque a produrre dei benefici mentre allontanandosi dalla fonte, le vibrazioni
si disperdono velocemente.
Sono stati documentati benefici a livello muscolare (forza, non ipertrofia), di
attivazione circolatoria, di attivazione respiratoria e di produzione ormonale (GH).
Fig. 1.6 - Esempio di pedana vibrante
Le pedane vibranti hanno avuto un vero e proprio boom in questi ultimi anni con
una varietà di proposte enorme. Esistono modelli da poche centinaia di euro fino
ad arrivare a diverse migliaia.
Ovviamente l’interrogativo sorge spontaneo, come è possibile avere queste
enormi differenze?
La risposta è nella qualità dei macchinari.
I modelli più cari funzionano bene producendo vibrazioni realmente stimolanti con
le sole classiche controindicazioni (gravidanza, trombosi, pace maker etc.), mentre
quelle a basso costo risultano poco efficaci o addirittura dannose. Esisono studi
che dimostrano che queste pedane scadenti producono un forte stress ai dischi
vertebrali, soprattutto in zona lombare, con comparsa o aumento di lombalgie, fino
ad arrivare ad un interessamento negativo sull’articolazione del ginocchio. Resta il
potenziamento muscolare ma a ben vedere le controindicazioni superano i
benefici.
Altri studi arrivano a dimostrare che anche le pedane “non commerciali” cioè di
maggior qualità possono produrre risvolti negativi sul soggetto. In questo caso
però quello che sembra influire è la possibilità di utilizzo fai-da-te cioè in assenza
del trainer con eventuali abusi o utilizzi in posizioni errate.
Per eventuali approfondimenti sugli effetti negativi delle pedane vibranti rimando
agli studi di:
-Kakosy T, Morisi F ,Pope MH, Seidel H per la COLONNA VERTEBRALE
-Necking LE et al 1996 per i MUSCOLI
-Bovenzi M 1998 per VASI E NERVI
- Miyazaki Y 2000 per L’APPARATO GASTROENTERICO
VIBRAZIONE SELETTIVA A PERCUSSIONE (SFERE)
Il sistema consiste in una serie di snodi e giunti cardanici ai quali è collegato un
vibratore, da cui fuoriesce una sfera che permette la vibrazione direttamente sul
ventre muscolare del muscolo desiderato (fig. 1.7). Questa tipologia di apparecchi
a vibrazione meccanica, percuotono il muscolo in un punto con il presupposto di
trasferire la vibrazione per tutta la sua superficie. Nel corpo umano però la
vibrazione meccanica deperisce in maniera molto rapida. Così per permettere alla
vibrazione di interagire con un numero più ampio possibile di recettori e di
diffondersi su un’area che sia la più vasta possibile, si è costretti a chiedere al
paziente di mantenere una contrazione isometrica. La frequenza massima che è in
grado di produrre è di 100 Hz.
Fig. 1.7 - Sistema di vibrazione selettiva a percussione (sfere)
Questo strumento risulta efficace anche se restano un limite la frequenze
non elevate che produce. Risulta poi essere molto vantaggiosa la possibilità di
lavorare su singoli distretti corporei eliminando le problematiche che comparivano
con l’utilizzo delle pedane vibranti.
VIBRAZIONI MECCANO SONORE
Le vibrazioni meccano sonore sono la vera rivoluzione dell’allenamento vibratorio,
non tanto per il principio che come abbiamo visto è comune ad altri strumenti,
quanto per le alte frequenze che riesce a produrre. Gli studi effettuati da Kanarth
HO et al. sulle variazioni di lunghezza muscolare ottenute utilizzando frequenze
pari a 20-60-80 Hz, hanno mostrato una brevissima durata d’azione delle
vibrazioni sulla forza muscolare mentre alle alte frequenze (200-250-300 Hz) i
risultati sulla forza sembrano perdurare per lungo tempo.
Il range di frequenze di onde sonore che riesce a generare è molto ampio (da 50 a
400) conferendo al macchinario una straordinaria versatilità applicativa. Sono
infatti programmabili numerosi programmi personalizzati (fig. 1.8) in base a tempi
e frequenze.
Si possono quindi plasmare protocolli per ogni diversa condizione ma per
semplificare si sono stabiliti 4 protocolli “base” a seconda del risultato che si vuole
ottenere:
-P1 = 30 min a 80 Hz con effetto DECONTRATTURANTE
-P2 = 30min a 120 Hz con effetto ANTALGICO
-P3 = 30min a 300 Hz con effetto ALLENANTE
-P4 = 10min a 80, 10min a 120, 10min a 300 Hz con effetto MISTO
Anche questo macchinario come quello che utilizza le sfere ha il notevole
vantaggio di poter selezionare i muscoli da trattare. A questo si aggiunge la
possibilità teorica di attuare protocolli senza la richiesta di contrazione isometrica
poichè le alte frequenze avrebbero una capacità di diffondersi e penetrare il ventre
muscolare maggiore del metodo a sfere. Sarà proprio questo uno degli ambiti di
indagine del nostro studio.
Per collegare la macchina al soggetto vengono utilizzati dei trasduttori che sono
diversificati per forma e dimensioni così da poter aderire completamente alle
diverse superfici di contatto. Questi, una volta applicati sulla cute, sono poi fissati
con delle fasce elastiche.
Ad oggi non sono stati riscontrati effetti dannosi, nè a carico delle articolazioni, nè
a carico degli organi interni, tanto meno a carico dei distretti muscolari che
traggono invece enormi benefici di forza sfruttando il Riflesso Tonico da
Vibrazione con modificazioni di tipo neuro-muscolare.
2. RICHIAMI ANATOMO-FISIOLOGICI
Le modificazioni indotte dall’allenamento vibratorio, come vedremo in seguito,
coinvolgono strutture muscolari e strutture nervose.
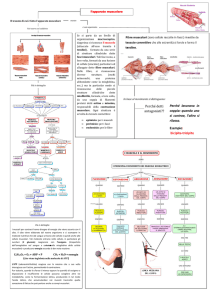
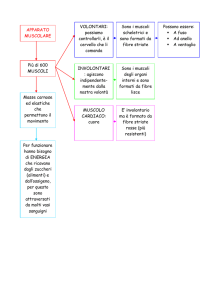
2.1. IL MUSCOLO SCHELETRICO
La caratteristica specifica del tessuto muscolare consiste nella sua capacità di
contrarsi attivamente. Questo particolare tipo di tessuto possiede caratteristiche di
elasticità come i tessuti connettivi che possono essere stirati e ritornare alla
lunghezza originale, ma oltre a poter essere stirati passivamente, hanno la
capacità addizionale di potersi accorciare attivamente.
La funzione del muscolo scheletrico è di: a) accorciarsi per produrre
movimenti del corpo a livello delle articolazioni; b) mantenere la postura
(resistendo allo stiramento imposto da forze esterne); c) sostenere il peso dei
visceri e dar loro protezione; d) controllare defecazione e minzione; e) svolgere un
ruolo attivo nella respirazione .
2.1.1. Struttura delle fibre muscolari
Le fibre muscolari, unità di struttura del muscolo scheletrico, sono cellule allungate
con molti nuclei, racchiuse in una robusta membrana esterna chiamata
sarcolemma.
Una fibra muscolare è osservabile anche occhio nudo. Se si osserva poi
una fibra con un microscopio ottico, i nuclei sono subito osservabili sotto
il
sarcolemma. Il contenuto più importante della fibra è rappresentato da diverse
centinaia di miofibrille, cioè filamenti proteici, che si estendono da un’estremità
all’altra della fibra (fig. 2.1).
La disposizione delle due principali proteine, actina e miosina, che formano ogni
miofibrilla, presenta un aspetto a bande. Queste bande, chiare e scure, coincidono
con quelle delle miofibrille adiacenti così che l’intera fibra muscolare appare
uniformemente striata.
fig 2.1 – Muscolo scheletrico con evidenziati fibra muscolare, miofibrilla e sarcomero
Al microscopio elettronico si può notare, per tutta la lunghezza della fibra, una
unità ripetitiva detta sarcomero. Ogni sarcomero si connette con quello adiacente
a livello di un disco detto linea Z. I sottili filamenti di actina sono attaccati alla linea
Z e si dirigono verso il centro del sarcomero. Gli spessi filamenti di miosina sono
disposti tra quelli di actina. Le bande più scure della miofibrilla corrispondono alla
sovrapposizione, nel sarcomero, delle due proteine (fig. 2.2 e 2.3).
Fig 2.2 – Miofibrilla con in evidenza le bande I (chiare), le bande A (scure) e le linee Z
fig 2.3 – Schematizzazione del sarcomero
La disposizione delle molecole nei filamenti spessi di miosina forma dei
ponti che, quando la fibra muscolare viene attivata, si legano a speciali siti sulle
molecole di actina. Scopo e risultato di questo collegamento è quello di permettere
ai filamenti di scorrere l’uno sull’altro in modo tale che ogni sarcomero diventi più
corto. Ciò significa quindi che anche la miofibrilla si accorcia e, poichè tutte le
miofibrille agiscono contemporaneamente, anche la fibra muscolare si contrae.
Nelle miofibrille, l’inizio dello stato attivo dipende dalla liberazione di calcio nel
reticolo endoplasmatico della fibra muscolare mentre durante il rilasciamento delle
fibre il calcio rientra nei tubuli del reticolo endoplasmatico.
Tutte le cellule, nei mitocondri, contengono composti ad alto contenuto
energetico (principalmente ATP) che forniscono l’energia necessaria all’attività
cellulare. Però le cellule muscolari posseggono un metabolismo energetico più
elevato delle altre cellule che è consentito loro dall’ATP e dall’utilizzazione di un
altro composto altamente energetico, la fosfocreatina. Le riserve di ATP sono
ricostituite per mezzo di reazioni chimiche nei mitocondri che utilizzano l’ossigeno
e il glucosio portati con il sangue nella rete capillare che circonda le fibre
muscolari (fig 2.4).
In tal modo le fibre muscolari dispongono di un continuo rifornimento energetico,
(metabolismo aerobico).
Fig 2.4 – Schematizzazione dell’energia per la contrazione muscolare
Il glicogeno è un’altra sorgente energetica immagazzinata nelle fibre
muscolari. Quando l’ossigeno non basta per il ripristino dell’ATP con le reazioni
ossidative, anche l’energia rilasciata dalla scissione del glicogeno viene utilizzata
per mantenere il livello dell’ATP durante contrazioni muscolari brevi ma intense.
Tipi di fibre muscolari
Sono stati identificati diversi tipi di fibre muscolari in base all’entità relativa delle
reazioni ossidative e glicolitiche attuate per produrre energia.
Nel muscolo umano non vi è una così netta distinzione e tutti i muscoli contengono
fibre di ogni tipo, in proporzione variabile in funzione dell’attività svolta dagli stessi.
I muscoli posturali contengono un maggior numero di fibre lente, ossidative, dette
di tipo I o SO, mentre i muscoli coinvolti in attività ritmiche o fasiche contengono
più fibre glicolitiche, veloci, dette di tipo II o FG.
Molti muscoli, nello stesso o in differenti momenti, sono coinvolti sia
nell’attività posturale sia in quella fasica. E’ dimostrato che fibre di tipo II possono
cambiare così da diventare più simili a fibre di tipo I, consentendo al muscolo di
lavorare per più lunghi periodi di tempo. Questo fatto è importante per gli atleti che
vogliono migliorare la loro resistenza. La capacità energetica di una fibra
muscolare non è quindi fissa ma risulta determinata dal tipo di attività contrattile
svolta.
Forma e organizzazione del muscolo scheletrico
La struttura del muscolo nel suo insieme risulta dalla combinazione dei teuuti
muscolare e connettivale, ognuno dei quali contribuisce alla funzione durante
l’attività muscolare. In tutto il muscolo, gruppi di fibre contrattili di diverso diametro
vengono tenuti assieme per mezzo di connettivo fibroso così da formare i fascicoli.
Un ulteriore rivestimento di tessuto connettivo avvolge i fascicoli e, infine, uno
strato esterno circonda l’intero muscolo (vedi fig. 2.1).
Tutti gli elementi connettivali disposti tra le fibre muscolari contrattili sono
conosciuti, complessivamente, come componente elastica in parallelo e pertanto
la tensione sviluppata in un muscolo attivato dipende dalla tensione nelle fibre
muscolari e nella componente elastica in parallelo. Il tessuto connettivo fibroso
che collega invece l’intero muscolo all’osso, cioè il tendine, è conosciuto come
componente elastica in serie. La tensione che si sviluppa in un muscolo attivo
irrigidisce dapprima la componente elastica in serie e successivamente il muscolo
riesce ad accorciarsi.
Se le componenti connettivali perdono elasticità a causa di disuso, per un
trauma o una malattia, il muscolo si retrae. Quando il muscolo è in fase di
guarigione, per evitare retrazioni e mantenere l’elasticità, si utilizzano tutori
funzionali.
Forza e flessibilità
La forza di un muscolo è data dalla massima tensione che esso può sviluppare
lungo una determinata direzione. E’ possibile conseguire un aumento di forza
allenando il muscolo con carichi progressivamente crescenti. In questo caso il
muscolo risponde con un aumento di volume delle singole fibre mentre non si
verifica nessuna variazione nel numero totale delle fibre stesse. Per queste ragioni
i programmi di fitness e la rieducazione di un muscolo debole per via di una
lesione comportano spesso allenamenti mediante l’uso di pesi.
L’aumento della sola forza può provocare un accorciamento del muscolo e
una riduzione dell’ampiezza di movimento articolare. Per il muscolo è importante
conservare anche la proprio flessibilità per consentire all’articolazione l’ampiezza e
la velocità di movimento richieste dall’individuo. La flessibilità non dipende soltanto
dall’elasticità dell’insieme delle fibre muscolari ma anche dal tessuto connettivale
presente nel muscolo e nell’articolazione interessata. Gli esercizi di stiramento
(stretching) hanno lo scopo di allungare e mantenere la lunghezza muscolare.
Essi, inoltre, consentono di ridurre l’eventualità di strappi muscolari.
Lo stretching di un muscolo può essere effettuato sfruttando il
posizionamento di parti corporee (passivo) o in alternativa effettuando lo
stiramento attivo dei muscoli che implica un movimento lento fino alla massima
escursione articolare, il mantenimento della posizione raggiunta e, infine, il ritorno
alla posizione di partenza. In tal modo un gruppo di muscoli può essere attivo per
stirare il gruppo muscolare antagonista.
I muscoli di ogni individuo posseggono caratteristiche di forza e di
flessibilità uniche dato che sono in relazione alle personali abitudini di vita. Allo
scopo di migliorare la propria funzionalità muscolare bisogna provvedere sia a un
aumento della forza sia a un aumento della flessibilità.
Il muscolo è un tessuto altamente specializzato che si adatta alle richieste
di movimento da attuare; però i muscoli possiedono una limitata capacità di
riparazione anche se piccole aree di fibre muscolari danneggiate si possono
rigenerare. Nelle lesioni più estese il tessuto connettivo invece reagisce
producendo più fibre collagene dando così luogo a una cicatrice. Per il buon
funzionamento del muscolo è essenziale l’integrità dell’innervazione e un
adeguato apporto sanguigno; in mancanza di questi elementi il muscolo non può
recuperare la sua funzione. In tal caso il movimento può essere solo ristabilito
mediante l’intervento di altri muscoli che suppliscano la funzione di quello
danneggiato.
2.1.2. Meccanismo della contrazione
Il sarcomero rappresenta l’unità contrattile fondamentale della fibra muscolare.
Durante la contrazione muscolare le due linee Z si avvicinano e il sarcomero si
accorcia. L’accorciamento di ogni sarcomero è di norma piccolo in valore assoluto
(0,5-1 nm) se paragonato all’accorciamento di un muscolo che può essere di
diversi centimetri. La sproporzione tra l’accorciamento del singolo sarcomero e
l’accorciamento del muscolo si spiega osservando che l’accorciamento di un
sarcomero si somma a quello di tutti gli altri sarcomeri disposti in serie a formare
le miofibrille contrattili. Per esempio, le miofibrille di una fibra muscolare lunga 10
cm saranno formate da circa
sarcomeri in serie (assumendo una
lunghezza dei sarcomeri a riposo di circa 2,5 nm) e si potranno accorciare quindi
anche di
nm, cioè 4 cm.
Durante i cambiamenti di lunghezza del muscolo sia passivi, cioè imposti
dall’esterno su un muscolo a riposo, sia attivi, cioè causati dalla contrazione
muscolare, i filamenti spessi e sottili non cambiano lunghezza, bensì scorrono gli
uni sugli altri.
Fig. 2.5 – Modificazioni nella striatura trasversale del sarcomero in varie condizioni: A=contrazione,
B=riposo, C=allungamento
La fig. 2.5 mostra come cambino la dimensioni delle bande e il rapporto tra i
filamenti spessi e sottili di un sarcomero modificando la distanza tra le linee Z.
Quando la distanza tra le linee Z è grande, le bande I sono ampie e nella banda A
i filamenti sottili e spessi hanno un piccolo grado di sovrapposizione. Man mano
che la distanza tra le linee Z diminuisce, le bande I diminuiscono di ampiezza fino
quasi a scomparire e, nella banda A, la sovrapposizione tra filamenti sottili e
spessi diventa via via maggiore fino a essere completa.
Una volta chiarito che i filamenti scorrono gli uni su gli altri e che questo
permette l’accorciamento del muscolo resta da capire quale forza spinga i
filamenti a scorrere durante la contrazione muscolare. In questo ancora una volta,
ci aiuta la struttura del sarcomero. Dai filamenti spessi di miosina sporge la testa
globulare che può raggiungere i filamenti sottili di actina. Questa è in grado di
scindere l’ATP (attività ATPasica), e di legarsi all’actina.
Fig 2.6 – Schematizzazione del meccanismo molecolare della contrazione: A=riposo,
B=contrazione
La forza che spinge i filamenti a scorrere viene generata dalla miosina, che
si attacca all’actina in siti specifici, va incontro a un cambiamento di
conformazione, e alla fine si stacca. Durante questa rotazione la miosina sviluppa
forza e fa scorrere il filamento sottile (fig. 2.6). L’orientamento delle teste della
miosina rispetto al filamento spesso e alle linee Z ed M fa sì che il filamento sottile
venga spinto verso l’interno del sarcomero. Durante una contrazione muscolare,
una singola testa della molecola di miosina può compiere molti cicli di interazione.
Tutte le molecole di miosina del filamento spesso interagiscono con l’actina e lo
fanno in modo asincrono. Per esempio, quando una testa è attaccata all’actina e
sta ruotando, un’altra testa è staccata e sta per attaccarsi, mentre un’altra ancora
sta staccandosi al termine di un ciclo di interazione. La forza sviluppata da una
fibra muscolare e il suo accorciamento dipendono dall’attività di tutte le teste di
miosina e il suo consumo energetico dalla somma dell’ATP utilizzato da tutte le
teste.
Fig 2.7 – Schematizzazione dei principali eventi legati al meccanismo della contrazione muscolare.
2.2. TESSUTO NERVOSO
2.2.1. Neurone
Il neurone è l’unità strutturale del sistema nervoso, il quale è composto dal
cervello, dal midollo spinale e dai nervi di cui sono dotate tutte le strutture
corporee. I neuroni sono eccitabili, generano cioè segnali in risposta a stimoli e
conducono anche i segnali da un punto all’altro del sistema. Le reti neuronali
codificano o integrano l’informazione prima di passarla alle altri parti del corpo per
produrre una risposta. Ogni neurone ha un corpo cellulare e numerosi processi o
prolungamenti ramificati estesi al di fuori della cellula. I prolungamenti sono parte
della struttura vivente e la loro membrana è in continuazione con quella del corpo
cellulare (si può pensare al corpo cellulare come a un riccio con gli aculei proiettati
in tutte le direzioni; vedi fig. 2.8).
fig 2.8 – Neurone, sinapsi e fessura sinaptica ingrandita
I prolungamenti sono variabili in lunghezza, alcuni sono corti, e sono noti
come dendriti; ogni neurone possiede inoltre un lungo prolungamento detto
assone.
I dendriti svolgono la funzione di ricevere l’informazione e i segnali o gli
impulsi, così ricevuti, vengono trasmessi al corpo cellulare. Alcuni neuroni,
particolarmente nel cervello, hanno un alto numero di complesse ramificazioni
dendritiche in modo tale che l’informazione proveniente da altri neuroni può essere
ricevuta e analizzata.
L’assone è la via di uscita di ogni neurone. La lunghezza di un assone varia
da alcuni millimetri a oltre un metro. Per esempio, i corpi cellulari dei motoneuroni,
situati ai livelli caudali del midollo spinale, hanno lunghi assoni che scendono
nell’arto inferiore per innervare i muscoli del piede. Inoltre gli assoni possono
essere avvolti in una guaina di mielina, sostanza grassa in grado di aumentare la
velocità degli impulsi condotti. La mielina è disposta tra gli strati delle cosiddette
cellule di Schwann che formano i nodi di Ranvier (fig. 2.8).
L’assone, nella sua terminazione, si ramifica e ogni ramo si rigonfia
formando un bottone, o protuberanza sinaptica, che contiene la sostanza chimica
necessaria per la trasmissione dell’impulso al neurone successivo. Tale sostanza
chimica è detta neurotrasmettitore. Il bottone si trova vicino a un dendrite o al
corpo cellulare di un altro neurone. Gli assoni terminano anche sulle fibre
muscolari (alle giunzioni neuromuscolari), vicino ai capillari sanguigni e nelle
ghiandole.
Gli impulsi sono alterazioni localizzate nella membrana del neurone.
Quando un neurone viene eccitato, una piccola area della membrana consente a
particelle cariche (ioni) di passarle attraverso, generando così l’impulso. L’area di
depolarizzazione si muove allora verso l’area adiacente e l’impulso viaggia
attraverso la membrana in una sola direzione. Ogni impulso ha la stessa entità,
come singoli punti nel codice Morse, ma l’informazione trasmessa può essere
modulata mediante variazioni di frequenza nel numero degli impulsi condotti lungo
il neurone. Se l’impulso deve essere trasmesso da un neurone all’altro, una
sufficiente quantità di neurotrasmettitore deve essere rilasciata dal bottone alla
fine dell’assone. Ogni neurone ha un livello soglia di stimolazione e il livello di
eccitazione che raggiunge il neurone deve essere sufficiente a depolarizzarne la
membrana così da generare gli impulsi. Alcuni impulsi che raggiungono il neurone
agiscono però sulla membrana in modo tale che nessun impulso viene propagato;
questo fenomeno è detto inibizione. L’attività in alcuni piccoli neuroni del sistema
nervoso centrale produce sempre inibizione mediante rilascio, da parte dei bottoni
dell’assone, di un neurotrasmettitore inibitore.
Sinapsi
La sinapsi è la giunzione tra due neuroni e dove, quindi, gli impulsi passano da un
neurone all’altro. Ogni bottone o rigonfiamento sinaptico alla fine di un assone è
disposto in vicinanza di uno speciale sito recettoriale sul corpo della cellula o sul
dendrite di un altro neurone separato da una interruzione detta fessura sinaptica
(fig. 2.8). Un neurone può avere fino a 5.000 rigonfiamenti sinaptici disposti sul
corpo cellulare o sui dendriti, in modo tale che la varietà dei messaggi possibili per
ogni neurone è enorme. Esiste un ritardo nella conduzione di un impulso da un
bottone mentre il neurotrasmettitore è rilasciato e si diffonde nella fessura
sinaptica. L’effetto della sostanza trasmettitrice è quello di depolarizzare la
membrana e di generare un impulso nel neurone successivo. Il neurotrasmettitore
viene scisso dagli enzimi, ma può essere ancora ricatturato dal bottone per essere
ricostruito e immagazzinato come sostanza trasmettitrice.
Il neurotrasmettitore rilasciato dalla maggior parte delle sinapsi nel sistema
nervoso centrale e nelle giunzioni neuromuscolari è l’acetilcolina. I farmaci che
impediscono la liberazione di acetilcolina a livello sinaptico sono utilizzati come
miorilassanti, per esempio in chirurgia addominale.
Gli impulsi viaggiano, nella sinapsi, solo in una direzione, cioè dall’assone
di un neurone ai dendriti e al corpo cellulare del successivo neurone, il che
assicura un traffico a senso unico nel sistema nervoso.
I neuroni che portano impulsi discendenti dal cervello al midollo, e fuori, dal
midollo a tutti i distretti corporei, sono detti motoneuroni. I neuroni che invece
portano impulsi verso il sistema nervoso centrale e dal midollo in su, verso il
cervello, sono detti neuroni di senso.
2.2.2. Motoneuroni. L’unità motoria
Il midollo spinale presenta una parte centrale,detta sostanza grigia e la cui
sezione è a forma di H, costituita da corpi cellulari. I motoneuroni che sono
disposti nel braccio anteriore (ventrale) dell’H sono conosciuti come motoneuroni o
cellule del corno anteriore. I motoneuroni che attivano un particolare gruppo di
muscoli sono disposti vicini e formano un pool motoneuronale (fig. 2.9).
Fig 2.9 – Pool motoneuronale nel midollo spinale
L’attività in un particolare muscolo è generata dagli impulsi provenienti dalle
sue cellule del corno anteriore, lungo assoni che si riuniscono in un determinato
nervo spinale, i cui rami formano il nervo che va al muscolo. Poichè vi sono meno
motoneuroni nel pool che fibre nel muscolo, ogni neurone deve rifornire più fibre
muscolari.
L’unità motoria è costituita, nel suo insieme, da un motoneurone del corno
anteriore del midollo spinale, dal suo assone e da tutte le fibre muscolari innervate
dalle ramificazioni dello stesso assone (fig. 2.10).
Fig 2.10 – Schematizzazione di un’ unità motoria
Il numero di fibre muscolari in una unità motoria dipende dalla specifica
funzione del muscolo piuttosto che dalle sue dimensioni. I muscoli che attuano
movimenti ampi e potenti hanno così unità motorie con un abbondante numero di
fibre
muscolari.
Per
esempio,
il
grande
muscolo
del
polpaccio
ha,
approssimativamente, 1.900 fibre muscolari per unità motoria. Nei muscoli che
eseguono piccoli movimenti di precisione, le unità motorie hanno invece un piccolo
numero di fibre muscolari (per esempio non più di cento nei muscoli della mano).
Inoltre, le fibre muscolari di una unità motoria non sono disposte necessariamente
insieme nel muscolo, ma possono essere disseminate in differenti fascicoli. Infine,
il numero di unità motorie contemporaneamente attive in un muscolo determina
l’entità del lavoro eseguito dal muscolo.
Nell’attività prolungata dei muscoli posturali sono impegnate le unità
motorie a bassa soglia che coinvolgono le fibre muscolari lente di tipo I. Il numero
di unità motorie attive rimane costante, ma l’attività si alterna tra tutti i neuroni a
bassa soglia. Le fibre muscolari lente di tipo I non si affaticano facilmente e quindi
l’attività può essere mantenuta per lunghi periodi. Nei movimenti veloci in cui parti
del corpo vengono mosse da una posizione all’altra, sono impiegate unità motorie
a soglia alta con grossi assoni che innervano le fibre muscolari veloci di tipo II.
Queste unità motorie si stancano velocemente, ma sono adatte per l’esecuzione di
movimenti corporei forti e veloci come la corsa e il salto.
In un intenso movimento finalistico, come nello spingere una porta, le unità
motorie vengono attivate o reclutate mediante un ordine particolare. Quelle lente
sono cioè attive all’inizio del movimento mentre quelle veloci entrano in gioco
quando il movimento ha raggiunto il picco di intensità. Ogni attività muscolare
comporta quindi un impegno combinato di unità motorie lente e veloci. Le unità
lente contribuiscono principalmente all’attività posturale di base mentre quelle
veloci giocano un ruolo più significativo nei rapidi movimenti fasici. Così durante
un’azione manuale i muscoli della spalla sono impiegati in una attività posturale
importante per mantenere l’arto fisso, in modo tale cioè che la mano possa invece
compiere rapidi movimenti di precisione come scrivere, cucire o usare uno
strumento.
2.2.3. Neuroni sensitivi
I neuroni sensitivi, che si trovano in tutti i nervi distribuiti nel corpo, sono le
unità di base per la conduzione di impulsi nervosi verso il sistema nervoso
centrale. I neuroni sensitivi portano quindi al sistema nervoso centrale la
informazioni (afferenze) provenienti da tutti i distretti corporei, inclusi i muscoli. Gli
assoni dei neuroni sensitivi sono presenti in tutti i nervi spinali che emergono dal
midollo e in molti nervi cranici che fuoriescono dal cervello. I corpi cellulari di
questi neuroni si trovano nei gangli, appena fuori dal midollo spinale. Sul corpo
cellulare non vi sono giunzioni sinaptiche e l’assone si divide in due parti quasi
subito dopo aver lasciato la cellula. I due lunghi processi che si formano da questa
divisione sono: a) l’assone o fibra nervosa nel nervo spinale i cui rami terminano in
speciali recettori sensoriali; b) una fibra nervosa che entra nel midollo e finisce nel
sistema nervoso centrale.
Recettori di senso
Altrimenti definiti anche terminazioni nervose sensitive, i recettori di senso sono
formati dalla parte terminale di uno o più assoni di neuroni gangliari sensitivi
(cellule a T), completati da formazioni accessorie gliali o connettivali. A parte varie
altre caratteristiche funzionali, i recettori possono essere suddivisi in due grandi
famiglie, quella dei recettori tonici a lento adattamento, e quella dei recettori fasici
a rapido adattamento.
Tutti i recettori infatti si adattano, cioè diventano sempre meno sensibili allo
stimolo se questo perdura nel tempo, ma alcuni si adattano con grande lentezza,
altri rapidamente. Tra i primi si trovano i recettori presenti nei tendini (organi
muscolo tendinei di Golgi, per esempio), che continuano ad inviare segnali per
tutto il tempo per cui è mantenuta la trazione del tendine, mentre a rapido
adattamento sono alcuni recettori tattili cutanei (come i corpuscoli di Pacini), che
dopo una breve scarica di segnali tacciono anche se viene mantenuta la
sollecitazione.
Nel primo caso è evidente che il SNC ha bisogno di una informazione
costante al perdurare della stimolazione, proprio perchè questo permette di
mantenere posizione, postura, equilibrio, coordinazione di movimenti (anche
l’organo di equilibrio infatti si adatta con molta lentezza). Nel secondo caso, basta
un esempio per chiarire la situazione: si provi a pensare a quale malessere si
andrebbe incontro se, dopo aver indossato gli abiti di prima mattina, il nostro SNC
fosse continuamente bersagliato dalle stimolazioni tattili che essi esercitano sulla
pelle.
I recettori sono stati, nel tempo, classificati secondo criteri molto diversi, che
tenevano di volta in volta della loro complessità, morfologia, topografia,
raffinatezza di risposta, tipo di stimolo (cioè forma di energia atta a stimolarli) e
così via. Quasi tutti i recettori portano il nome dell’Autore che, nel secolo scorso, li
ha studiati per primo. Una delle classificazioni più note fu proposta da Sherrington:
essa tiene conto genericamente del ruolo dei recettori nelle attività sensoriali, ma
anche della loro distribuzione topografica.
Esterocettori
Nella cute esiste una grande varietà di recettori sensitivi di varia morfologia,
complessità e funzione: sono prevalentemente a significato nocicettore e
meccanocettore, ma probabilmente anche termocettore. Si va dalle terminazioni
libere, che sono le parti finali degli assoni dei neuroni gangliari che, nel derma e
anche entro l’epidermide, si ramificano liberamente senza assumere speciali
rapporti con cellule di altro tipo, alle terminazioni corpuscolate in cui, invece, il
terminale assonico (o i terminali) è in rapporto con cellule specializzate. Ogni
singola fibra sensitiva presenta una ramificazione più o meno estesa, formando
campi recettoriali di norma embricati gli uni con gli altri, con ampie differenze
regionali in quanto zone diverse della cute presentano differenti combinazioni di
recettori.
_terminazioni libere. Sono, come già sottolineato, i rami terminali di fibre sensitive
che si distribuiscono nel derma e nell’epidermide, ma anche nelle mucose, nelle
capsule articolari, nei tendini, nelle meningi, nella cornea. Sono sempre fibre
amieliniche di piccolo calibro a bassa velocità di conduzione. Hanno una elevata
soglia di stimolazione e vengono ormai concordemente ritenute recettori del dolore
e del prurito, anche se secondo alcuni Autori potrebbero essere anche recettori
del freddo.
_reticoli perifollicolari. I reticoli sono recettori tattili a rapido adattamento e le fibre
hanno conduzione rapida nei peli di tipo terminale (i più grossi), mentre nei peli del
vello la conduzione è più lenta.
_complessi di Merkel. I complessi di Merkel, o dischi o menischi tattili, sono
meccanocettori a lento adattamento in cui le cellule di Merkel avrebbero funzione
neuromodulatrice e/o trofica nei confronti dei terminali assonici.
_corpuscoli di Meissner. Sono recettori tattili a rapido adattamento e si ritengono
responsabili della discriminazione tattile dei polpastrelli delle dita.
_corpuscoli di Pacini. I corpuscoli di Pacini sono meccanocettori a rapido
adattamento, probabilmente i più rapidamente adattabili tra le terminazioni
nervose. Sono poco sensibili alla pressioni, ma molto alle vibrazioni.
_corpuscoli di Golgi-Mazzoni. Sarebbero generici meccanocettori.
_clave di Krause. Secondo tradizione, ma senza prove che lo dimostrino, sono
state interpretate come termocettori (per il freddo), ma molto probabilmente si
tratta di meccanocettori.
_corpuscoli di Ruffini. Tradizionalmente sono considerati termocettori (per il
caldo), anche se in realtà sono meccanocettori a lento adattamento sensibili alle
deformazioni del connettivo in cui sono immersi.
Propriocettori
Sono presenti nell’apparato locomotore, all’interno dei muscoli, nelle capsule
articolari, nei tendini, nei legamenti, dove svolgono la funzione di prelevare ogni
informazione relativa al dolore o alle modificazioni di forma (stiramento, rilascio)
della formazione in cui si trovano immersi. Alcuni sono già stati descritti tra gli
esterocettori, come le terminazioni libere, i corpuscoli di Pacini, di Golgi-Mazzoni e
di Ruffini. I più caratteristici e significativi sono però gli organi muscolo tendinei di
Golgi e i fusi neuromuscolari.
-organi muscolo tendinei di Golgi. Nella regione del tendine adiacente al ventre
muscolare si trovano alcuni recettori, gli organi muscolo tendinei di Golgi (fig 2.11),
disposti in serie rispetto alle fibre muscolari, i quali entrano in attività quando inizia
la contrazione muscolare e si sviluppa, quindi, tensione nella regione mio
tendinea.
Fig 2.11 – Organo muscolotendineo del Golgi
Per tale motivo sono considerati recettori di tensione. Ciascun organo
muscolo tendineo è dotato di una sottile capsula e ha forma di fuso. Ogni organo è
innervato da una sola fibra nervosa di tipo 1 b, che all’interno della capsula si
suddivide in rami terminali che attraversano le maglie formate dall’intreccio di fibre
collagene. Quando le fibre muscolari si contraggono, l’intreccio di fibre collagene
viene stirato e a causa della compressione e della deformazione delle fibre
nervose si attiva il recettore.
-fusi neuromuscolari. I fusi neuromuscolari sono recettori di stiramento disposti in
parallelo rispetto alle fibre muscolari (fig. 2.12). Ciascun fuso è dotato di capsula e
contiene, al suo interno, fibre muscolari specializzate, dette fibre intrafusali, fibre
nervose sensitive e fibre motrici γ che regolano attivamente la lunghezza del fuso.
Le fibre intrafusali, così definite per distinguerle dalle fibre muscolari propriamente
dette, o fibre extrafusali, sono più piccole di queste ultime e non forniscono alcun
contributo al movimento muscolare. In ciascun fuso sono presenti tre tipi di fibre
intrafusali: uno a catena di nuclei e due a sacco di nuclei. Le fibre a catena di
nuclei sono corte e sottili e i loro nuclei sono disposti in un unica fila. Le fibre a
sacco di nuclei hanno diametro maggiore e in relazione alle proprietà funzionali, si
distinguono in statiche e dinamiche: queste ultime permettono alle fibre sensitive
con cui sono in contatto di scaricare quando variano la loro lunghezza; le prime
entrano invece in azione quando il muscolo ha raggiunto e mantiene la nuova
lunghezza.
Le fibre nervose sensitive penetrano all’interno del fuso attraverso la
capsula e terminano sulle fibre intrafusali avvolgendosi a spirale intorno ad esse.
Le fibre nervose motrici γ terminano, invece, agli estremi distali delle stesse fibre
intrafusali con piccole placche motrici. La ragione di questa particolare
disposizione è che le fibre muscolari intrafusali possiedono miofibrille raggruppate
prevalentemente alle due estremità.
Quando le fibre intrafusali vengono stirate in seguito all’allungamento del
muscolo, le terminazioni sensitive vengono attivate e aumentano la loro frequenza
di scarica. Gli assoni motori γ regolano invece il loro stato di contrazione e, data la
particolare disposizione delle miofibrille, la contrazione delle fibre intrafusali
comporta lo stiramento delle zone centrali attorno alle quali sono avvolte le
terminazioni sensitive. In altre parole, la contrazione delle regioni distali determina
l’allungamento del fuso. La conseguente deformazione della regione centrale
stimola le terminazioni sensitive che scaricano al midollo spinale o al tronco
encefalico.
fig 2.12 – Fusi neuromuscolari
L’attività delle fibre motrici γ è sempre strettamente correlata con quella delle fibre
motrici α (destinate alle fibre extrafusali), per cui con questo meccanismo le fibre γ
regolano la sensibilità del fuso, in quanto la loro attivazione, mantenendo le fibre
intrafusali in tensione, rende il fuso disponibile a recepire la minima variazione di
lunghezza delle fibre extrafusali determinata dalle fibre α.
Riassumendo, mentre l’organo muscolo tendineo di Golgi informa i centri
nervosi su quanto un dato muscolo si è contratto, il fuso neuromuscolare informa
su quanto un muscolo si è allungato rispetto alla posizione precedente.
enterocettori
Gli enterocettori, rappresentati soprattutto da terminazioni libere, sono responsabili
della
raccolta
delle
informazioni
viscerali,
prevalentemente
a
funzione
meccanocettiva o nocicettiva.
Particolarmente interessanti risultano essere i glomi che sono in grado di
raccogliere informazioni del sangue. Sono sensibili alle variazioni del tasso
ematico di ossigeno e di anidride carbonica.
3. STUDI DI RIFERIMENTO
Nella comunità scientifica, come si è già detto, sono stati prodotti una discreta
quantità di lavori i cui risultati risultano essere addirittura sorprendenti. La forza
muscolare è la componente che risulta trarre più benefici. Gli ambiti di ricerca
sono però stati i più disparati, dalla riabilitazione al puro condizionamento, dalla
lotta all’ osteoporosi al fitness o ancora dal dimagrimento fino all’ ambito geriatrico.
Così, di fatto, non si è ancora arrivati alla stesura di veri e propri protocolli
applicativi settoriali dell’ utilizzo del macchinario soprattutto perchè la quantità di
lavori prodotta non è ancora sufficiente a rilevare un dato statistico delle
metodologie che più hanno prodotto risultati. Ad oggi si è solo potuto rilevare un
certo indirizzo statistico dei dati che potrebbe portare presto alla stesura di
protocolli a patto che vengano sperimentate anche quelle metodiche non ancora
sondate. E’ questo il ragionamento che sta alla base dell’ ideazione del nostro
studio che sarà prodotto sulla forza muscolare degli atleti: partire da una modalità
applicativa che statisticamente funziona e aggiungendo una componente non
ancora studiata.
Gli studi su atleti che hanno prodotto risultati soddisfacenti sono stati fatti con
somministrazione della terapia in un numero di sedute comprese tra 3 e 10 e della
durata di 30min per seduta. Al di sotto delle tre sedute non sono apprezzabili
risultati importanti e già il protocollo di 10 sedute sembra eccessivo nel senso che
l’ incremento importante della forza sembra avvenire ben prima della 10° seduta.
Per quanto riguarda la durata della singola seduta si è visto che si ottengono
risultati anche con somministrazioni inferiori ai 30min, mentre inizia a diventare
gravoso per il soggetto andare oltre i 30min perchè i protocolli applicativi fin qui
utilizzati prevedono il mantenimento della CONTRAZIONE ISOMETRICA del
gruppo muscolare interessato. Proprio a causa dell’impegno muscolare richiesto al
soggetto di solito il tempo della seduta viene diviso in 2/3 momenti di 15/10 min
ciascuno per dar modo di riposare.
A questo punto, chiariti i metodi finora più proficui, si può spiegare il nostro
progetto di protocollo. Si è scelto di sottoporre il soggetto a 5 sedute di
trattamento, di 30min ciascuna (che come numero di sedute e tempo della singola
seduta rientrano in parametri già testati come proficui), mentre al soggetto NON
verrà richiesta la contrazione isometrica (proposta questa non ancora testata) per
vedere se il condizionamento riesce ad allinearsi a studi con contrazione. E’
evidente che se il trattamento risultasse così valido anche senza contrazione
isometrica procurerebbe dei notevoli vantaggi.
4. I CAMBIAMENTI INDOTTI DALLE VIBRAZIONI
Recentemente molti studi testimoniano di come le vibrazioni inducano delle
risposte adattive da parte dell’apparato neuromuscolare umano sia di tipo
metabolico che meccanico. Da tempo è nota la correlazione esistente tra la
specificità della disciplina sportiva praticata ed il profilo ormonale dell’atleta: atleti
praticanti discipline di tipo esplosivo-balistico, come ad esempio gli sprinter,
possiedono un alta concentrazione basale di testosterone (T) (Kraemer e coll.,
1995; Bosco e coll, 1996). L’esercizio infatti è in grado d’indurre una significativa
risposta ormonale, non solo in termini d’adattamento acuto all’esercizio stesso, ma
anche sotto forma di riposta a lungo termine nei confronti di quest’ultimo (Inoue e
coll., 1994; Viru, 1994; Kraemer e coll., 1996). Anche l’Allenamento Vibratorio è in
grado d’indurre simili risposte ormonali di tipo adattivo, specificatamente una
seduta di AV provoca un aumento della concentrazione di T ed ormone
somatotropo (GH) contestualmente ad una diminuzione della concentrazione di
cortisolo (C). Queste risposte sono comuni sia alle pedane vibranti che alle
vibrazioni meccano-sonore (Bosco e coll., 2000). Sembrerebbe quindi che l’AV, se
opportunamente reiterato, possa indurre degli adattamenti ormonali stabili che
testimonierebbero di un altrettanto stabile adattamento, in termini migliorativi, della
funzione neuromuscolare.
Un altro effetto provocato dalle vibrazioni meccaniche, applicate al ventre
muscolare e/o alla struttura tendinea (10-200 hz), oppure all’intero corpo (1-30
Hz), è l’attivazione dei recettori dei fusi neuromuscolari, sia a livello del complesso
muscolo tendineo direttamente sollecitato, che dei gruppi muscolari adiacenti
(Hagbarth e Eklund, 1985; Seidel, 1988). Questo tipo di risposta da parte del
muscolo alla sollecitazione vibratoria viene definito con il termine di "riflesso tonico
da vibrazione" (RTV) (Hagbarth e Eklund, 1966). E’ scientificamente ampiamente
documentato il fatto che il RTV induca un aumento della forza contrattile dei gruppi
muscolari coinvolti (Hagbarth e Eklund, 1966; Johnston e coll, 1970; Arcangel e
coll., 1971; Armstrong e coll., 1987; Matyas e coll., 1986; Samuelson e coll., 1989;
Bosco e coll., 2000).
Questi cambiamenti nella risposta neuromuscolare sono da attribuirsi
principalmente all’aumento dell’attività dei centri motori superiori (Milner-Brown e
coll., 1975) ed al sostanziale miglioramento dei comandi nervosi che regolano la
risposta neuromuscolare (Bosco e coll., 1998). In effetti, il complesso muscolo
tendineo sottoposto a vibrazione sopporta dei modesti, ma comunque significativi,
cambiamenti della propria lunghezza, di tipo ritmico (Kerschan-Shindl e coll.,
2001), che fanno si che l’AV sia sostanzialmente assimilabile ad un cadenzato
susseguirsi di contrazioni concentriche ed eccentriche di piccola ampiezza
(Rittweger e coll., 2001). Questo particolare comportamento meccanico potrebbe
indurre una facilitazione nell’eccitabilità del riflesso spinale (Burke e coll, 1996).
A questo proposito, alcuni Autori (Burke e coll., 1976) avanzano l’ipotesi
che il RTV operi in modo predominante, se non esclusivo, attraverso gli α
motoneuroni e non utilizzi gli stessi patterns corticali efferenti di cui si avvale il
movimento volontario. Tuttavia, è anche possibile ipotizzare che il RTV, indotto
dalle vibrazioni stesse, induca un aumento del reclutamento delle unità motorie
tramite un attivazione dei fusi neuromuscolare ed i pattern di attivazione
polisinaptici (De Gail e coll., 1966).
Gli interneuroni dislocati nel midollo spinale ricevono input sia dalle fibre
afferenti, che da quelle discendenti, oltre che dalle fibre di altri interneuroni,
influenzando a loro volta l’attività dei motoneuroni. L’interazione di questi diversi
input determina le modalità di reclutamento delle unità motorie nel corso del
movimento. Durante l’AV questo pattern propriocettivo viene fortemente stimolato,
l’incremento della forza che si registra dopo un periodo d’allenamento è in parte
imputabile, soprattutto nel primo periodo in cui non si è ancora verificato alcun
fenomeno ipertrofico, ad un’ottimizzazione di questo meccanismo di feedback
propriocettivo (Gandevia, 2001).
Inoltre alcuni studi dimostrerebbero come l’AV possa migliorare la capacità
di forza esplosiva grazie ad una maggiore sincronizzazione delle unità motorie
implicate nel movimento, oltre che ad un miglioramento della coordinazione dei
muscoli sinergici unito ad un aumento dell’inibizione degli antagonisti.
Da sottolineare che oltre ai fusi neuromuscolari e agli organi tendinei del
Golgi vengono stimolati anche i meccanocettori presenti nella pelle (Corpuscoli di
Pacini, Corpuscoli di Meissner, terminazioni nervose libere), nelle articolazioni e
nei legamenti (corpuscoli di Pacini in particolare). Questi afferenti modulano le
risposte neuromuscolari che si attivano per attutire la vibrazione e modulare
l'attivazione muscolare.
In conclusione i primi miglioramenti della forza muscolare sono
attribuiti a fattori neuromuscolari quali reclutamento, sincronizzazione,
coordinazione inter e intra-muscolare, miglioramento dei riflessi da
stiramento ed inibizione degli organi tendinei del Golgi. I successivi
miglioramenti sono attribuiti a fattori strutturali ed in particolare all'aumento
della sezione trasversa del muscolo (ipertrofìa).
Ultimi, ma non meno importanti parametri fisiologici sul quale le vibrazioni
possono influire è costituto dalla circolazione sanguigna, l’AV può infatti
determinare una riduzione della viscosità del sangue ed un aumento della velocità
media del flusso circolatorio (Kerschan e coll., 2001) e da apprezzabili
miglioramenti della mobilità articolare (Rittwegger et al., 2000).
Altri aspetti propriamente legati a modificazioni neuro-fisiologiche sono stati
studiati da diversi autori di cui riporterò alcuni sunti essenziali:
A.
-“...in conclusione si può ipotizzare, in conseguenza di trattamenti con vibrazioni
localizzate, un possibile potenziamento plastico della rete propriocettiva. Si parla
quindi di Long Term Potentiation (LTP) ovvero di un potenziamento a lungo
termine (mesi) di selezionate reti nervose a fronte di minuti od ore di
condizionamento.” [Kandel ER. Cellular mechanisms of learning and the biological
basis of individuality. In:Kandel ER, Schwartz JH, Jessell TM editors Principles of
neural sciences New York. McGraw-Hill 2000, pp. 1247-1277].
B.
-“L’applicazione di particolari sequenze di micro vibrazioni meccaniche ad alcuni
muscoli del corpo è in grado di incrementare le funzioni di alcune aree del
cervello, migliorando la funzione muscolare.”
-“Il protocollo si basa su uno specifico strumento, che sviluppa una sequenza di
segnali meccanici di piccolissima ampiezza, che vengono letti da specifici sensori
nervosi presenti nei muscoli e inviati al Sistema nervoso centrale. Ciò che appare
essere una piccola vibrazione meccanica, è in realtà un codice in grado di
riprogrammare selezionate aree del Sistema nervoso. Questa procedura è la
prima ad agire in modo semplice, non invasivo e persistente sui controlli nervosi
dei muscoli.”
-“...si è dimostrata in grado di produrre effetti tanto positivi quanto sorprendenti in
una gamma molto estesa di situazioni: in campo neurologico, della riabilitazione
post ictus e della spasticità ed ella flaccidità, nel controllo del senso della
fatica e del dolore e nella forza nelle persone anziane a rischio di caduta, nelle
patologie ortopediche. Questo potenziamento è “a lungo termine”, perché a fronte
di minuti di stimolazione, si mantiene nel tempo per settimane e mesi. Il
successivo utilizzo di tale potenziamento (fisioterapia, allenamento) consolida,
rinforza e mantiene gli effetti per mesi, in alcune situazioni per molti mesi.”
-“...la procedura potenzia le reti nervose e i meccanismi che regolano il
controllo muscolare, minimizzando le contrazioni inutili (presenti nella spasticità,
negli anziani che temono di cadere, nei soggetti che non hanno acquisito
un’adeguata ‘fluidità’ nel gesto atletico), favorendo il reclutamento delle fibre
muscolari
(carente
nei
sedentari
per
abitudine
o
per
immobilizzazioni
terapeutiche). Si tratta quindi di un’azione diretta e mirata su selezionate reti
nervose, che svolgono un ruolo primario nel controllare e coordinare ogni nostro
movimento”.
-“Migliorare la funzione di specifiche aree dell’encefalo significa migliorare il
rendimento di quei nostri motori che sono i muscoli in termini di forza, di resistenza
alla fatica e di coordinazione. In particolare, una cattiva coordinazione si esprime
nella spasticità, in strappi muscolari, cattiva funzione articolare e da questa
discendono dolore, artrite e artrosi. Quindi agire sulla coordinazione significa agire
sulla qualità della vita”
-“Questa vibrazione localizzata a singoli muscoli è uno stimolo
leggero, ma potente per le centinaia di sensori nervosi presenti nei muscoli. Questi
‘leggono’ le vibrazioni (>150 Hz) e li inviano ai centri nervosi che controllano il
muscolo trattato. La frequenza impiegata costituisce un ‘codice’ per questi centri, il
cui effetto è un potenziamento delle reti di controllo nervoso. Il Sistema Nervoso
Centrale diventa ‘più bravo’ a controllare e coordinare i fasci muscolari”.
[Journal of Neurological Sciences numero di dicembre2008 .Barbara Marconi
(Fondazione Santa Lucia e EBRI) e prof Guido M. Filippi (Università Cattolica
Roma)]