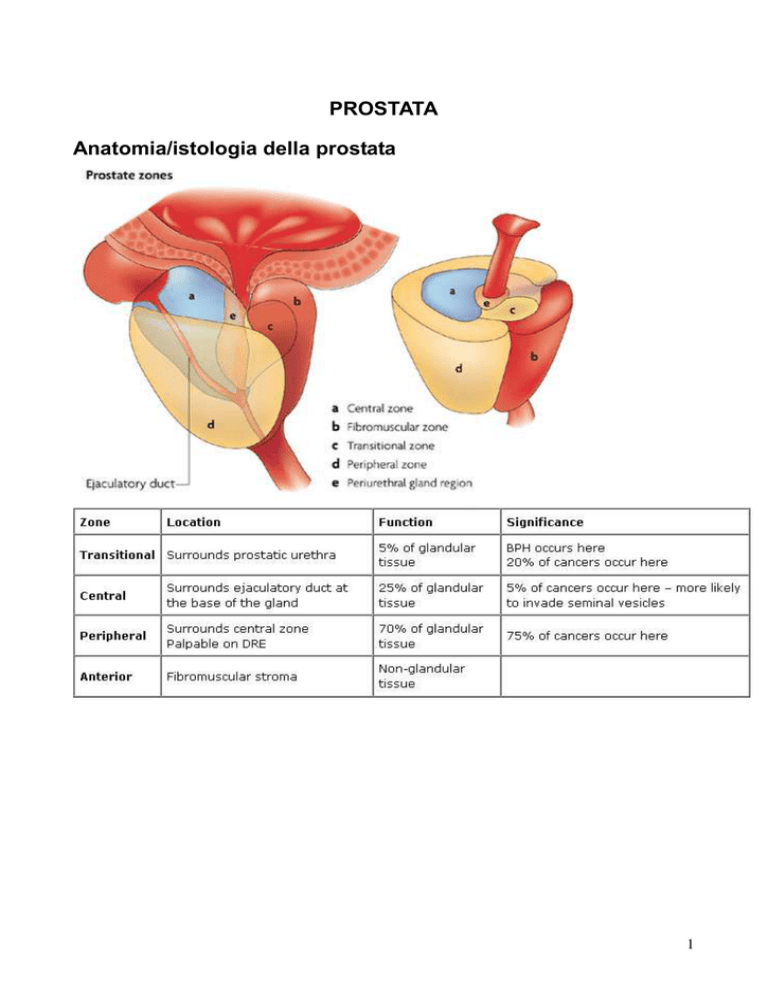
PROSTATA
Anatomia/istologia della prostata
1
Prostatite
Def: malattia infiammatoria della postata che può essere acuta/cronica; specifica (infez
batterica)/aspecifica.
1) Prostati specifiche
Prostatite batterica
-
-
Eziopatogenesi: infez da batteri gram- del tratto urinario che raggiungono la prostata con
reflusso patologico di urine infette.
Morfologia:
o Proliferaz batterica in secreto prostatico
o Infiltrato infiammatorio acuto intraghiandolare e inrtaparenchimale
Clinica: dolore alla minzione, dolore perianeale, febbre, brividi.
Prostatite da micobatteri
-
-
Eziopatogenesi: può verificarsi in corso di:
o TBC polmonare (2-10%)
o TBC genito-urinaria (75-90%)
o Immunoterapia del k uroteliale superficiale con bacillo di Calmette-Guerin (50%)
Morfologia: granulomi con/senza necrosi caseosa in stroma alla periferia della ghiandola. In
20% dei casi micobatteri (alcol-acido-R)
2) Prostati aspecifiche
Prostatite non batterica
-
Eziopato/epid: Causa sconosciuta, più freq causa di prostatite. Età >50aa.
Morfologia:
o Dilatazione ghiandolare per infiltrato linfo-monocitario e granulocita rio
intraghiandolare.
o Infiltrato perighiandolare con disgregazione cell epiteliali.
o Atrofia c.ep. secernenti; ipertrofia delle cellule basali. Talvolta iperplasia
ep.secernente che mima adenok.
Prostatite cronica granulomatosa aspecifica
-
-
Epidemiologia: età 50-60aa
Eziopatogenesi: 70% dei pz ha avuto infez urinaria 1 mese prima. Occlusione dotti
ghiandolari con fuoriuscita tossine batteriche, detriti cellulari e secreto prostatico.
Morfologia:
o F.iniziale: dotti e acini contegono Neu+MØ schiumosi rotti; circondati da cell
giganti, MØ epitelioidi, linfociti e plasmacellule (questi ultimi 2 prevalgono;
ASSENTE necrosi caseosa!! Anche in f avanzata)
o F.avanzata: formazione granuloma → nodulo fibroso.
Clinica:
o Febbre, brividi; pesantezza alla minzione, piuria/ematuria. Durano pochi mesi.
o Simile ad adenok in clinica, eco, TAC, PSA.
o Palpatoriamente anomala anche per 8aa.
2
Iperplasia prostatica benigna (IPB)
Def: iperplasia nodulare delle componenti ghiandolare/stromale.
Epidemiologia:
- Interessa il 50% dei 50-60enni. Inizia ai 20aa, accelera ai 40aa.
- Più freq in Eu e USA.
Eziopatogenesi: 3 teorie:
- Con l’avanzare dell’età ↓DHT (diidrotestosterone) e ↑AR (rec nucleari androgeni) →
aumentata sensibilità c.ep.ghiand. e stroma ad androgeni ed estrogeni→proliferazione.
Infatti la FINASTERIDE (farmaco inibitore 5alfa-reduttasi→↓DHT) diminuisce il volume
della prostata in pz con IPB.
- Teoria infiammatoria: la persistenza di una lieve infiammazione cronica produce
o bFGF → stimola proliferaizione ghiandolare e stromale
o TGFb2 → stimola la proliferazione stromale (inibisce la ghiandolare)
- Con l’invecchiamento lo stroma regredisce ad una forma embrionale più sensibile ad
androgeni ed estrogeni.
Morfologia:
- Iperplasia nodulare ghiandole (acini/tubuli) e stroma (CML e fibroblasti)
o Zona di transizione: noduli grandi, ghiandole complesse con proiezioni papillari,
cellule secernenti con citoplasma chiaro e granulare
o Zona periuretrale: noduli piccoli di mesenchima lasso, con vasi rondeggiandi (niente
ghiandole)
- Infiltrato infiammatorio cronico plasmacellulare
- Calcolosi delle ghiandole (occasionale)
Clinica:
- ingrossamento della prostata con:
o esitazione iniziale
o diminuzione intensità/forza del nitto fino oll’ostruzione completa
o svuotamento incompleto
- Diagnosi: agobiopsia a tutti i quadranti per escludere adenok (stessa età di incidenza)
3
Adenok della prostata
Epidemiologia:
- 6° tumore per frequenza; aumentata per diagnostica migliorata e screening.
- 10% dei k maligni (15% in p.Occ; 5% p.in via di sv)
- Mortalità = 5%
- Età >65aa (ma inizia dai 50aa)
Eziopatologia:
- Area geografica
- Familiarità (R*10)
- Fattori ambientali: grassi animali, carni rosse
- Genetica:
o SDR5A2: gene della 5alfa-reduttasi tipo2
o Gene degli androgeni su braccio lungo chr X: più rischio con meno ripetizioni CAG
nell’esone 1
o Recettore vitD
o IGF
Morfologia:
- PIN (neoplasia prostatica intraepiteliale)
o PINL (di basso grado):
Affollamento cellule secernenti, strato basale conservano.
Non è preneoplastica!
o PINH (alto grado):
Maggiore affollamento cellule secernenti, strato basale rarefatto (si riconosce
solo con marcatori IIC: CK alto PM e p63).
Pattern di crescita: piatta, papillare, cribriforme, invertita, a cell ad anello con
castone.
15% evolve a k.
- Adenok:
o Macro:
Localizzazione: zona periferica; zona transizionale meno freq.
Multicentrico (ogni focus ha una differenziazione diversa)
Noduli multipli sottocapsulari, bianco-giallastri
o Micro:
98% origina da acini; 2% origina da tubuli
Piccole ghiandole dismorfiche disorganizzate che infiltrano lo stroma. Lo
strato basale è assente. Nei k scarsam differenziati si passa da organizzazione
ghiandolare a singole cellule infiltranti lo stroma o pattern di crescita solida.
Grading: sistema di gradazione di Gleason: ad ognuno dei due pattern di crescita più rappresentati
si assegna uno score da 1 a 5 (1=diff; 5=displastico), e poi si sommano. Combinato con lo stadio ha
valore prognostico.
Diffusione:
- Locale: capsula (sede sottocapsulare)→nervi periprostatici, vescichette, vescica (tardiva)
- Linfonodi: otturatori, iliaci, periaortici→dotto toracico→polmoni
- Metastasi: scheletro (coste, colonna, pelvi) con fratture patologiche
Fattori prognostici:
4
Principali
- TNM (sopravvivenza a 5aa stadio 1-2 del 90%; 3 del 40%; 4 del 10%)
- Grading Gleason
- Compromissione dei margini chirurgici
- Ploidità del DNA: diploide sopravvivenza 20aa; aneuploide <5aa.
o Guadagni chr7-8-12 = tumori aggressivi.
o Attività telomerasi=progressione neoplastica
o amplificaz c-ERB-B e 3 = progressione e recidive
Secondari:
- Volume del tumore
- Varianti istologiche
- Invasione neurale
- Invasione vascolare
- Invasione extraprostatica
- Invasione delle vescichette seminali
- PSA > 50ng/ml
5












