Sovraccarico Funzionale nell’Atleta
Riabilitazione e
Prevenzione
nell’arto inferiore
Padova, 28 Maggio 2016
Dott. Luca Trevisan
Prof. Alberto Balasso
Sovraccarico?
Una condizione in cui si trova un sistema complesso
(come il corpo umano) o una singola parte (muscolo,
tendine, ect) che ha raggiunto e superato i limiti di
carico previsti per il suo corretto funzionamento.
Un effetto lesivo di sollecitazioni meccaniche di ridotta
intensità ma ripetute nel tempo.
Caratteristiche
•
Esordio lento ed insidioso
•
Strutture protagoniste del gesto atletico
•
Localizzione tipica per disciplina
Quali sono i problemi
da sovraccarico?
Classificazione:
•
Muscolotendinee
•
Cartilaginee
•
Ossee
Muscolotendinee
“…le lesioni muscolari sono tra gli eventi traumatici
più frequenti nella pratica sportiva.
Vengono colpiti muscoli Bi o Poliarticolari e che
contengono una grande quantità di fibre veloci.”
Noonan TJ et al., J Am Acad Orthop Surg, 1999
“…secondo il tipo di sport, i metodi di allenamento
praticati, le attrezzature utilizzate, gli accessori, il
livello tecnico, le lesioni muscolari possono arrivare a
rappresentare fino al 30% dei traumi nei calciatori..”
Knee Surg Sports Trauma Arthro, Sep 2004
NT
CO
CA
RI
NT
CE
EC
OVERSTRETCHING: durante la contrazione
eccentrica il muscolo può essere sottoposto ad
una forza di trazione in elongazione, tale da
determinare una lesione, in genere della
giunzione muscolo-tendinea e nei muscoli
poliarticolari
E
ON
ZI
RA
Quando avviene la lesione
muscolare e perchè?
EVENTI METABOLICI: durante la contrazione
eccentrica la vascolarizzazione muscolare è molto
ridotta, il lavoro è di tipo anaerobico con
conseguente aumento della temperatura locale,
acidosi e marcata ipossia cellulare, tutti elementi
che determinano una fragilità muscolare.
Fattori di rischio:
Muscoli biarticolari
•
Fibre di Tipo II
Muscoli che lavorano eccentricamente
•
Deficit di flessibilità muscolare
Muscoli precedentemente lesionati
•
Muscoli “affatticati”
•
Scarso riscaldamento
•
Esposizione al freddo
•
Tensione Emotiva
•
Alimentazione
•
Scarso riposo
•
•
•
Valutazione della lesione
•
Anamnesi
•
Palpazione
•
Osservazione (Edemi, Echimosi, Arrossamenti,
disfunzioni cutanee o vascolari)
•
Movimenti Passivi
•
Test clinici muscolari
•
Test clinici articolari
•
Test clinici neurodinamici
•
Indagini diagnostiche strumentali (Eco, RMN)
Classificazione infortuni muscolari
Trauma diretto:
Trauma indiretto:
•
Contusione
•
Crampo
•
Lacerazione
•
Contrattura
•
DOMS
•
Stiramento
•
Strappo
Contusione
Una contusione si presenta con dolore e tumefazione
localizzata che in genere non impedisce di proseguire l’attività
ma a causa dell’ematoma e della contrattura post-traumatica
esita in una limitazione funzionale di varia entità.
È classificata in lieve, moderata e grave a seconde dell’entità
della limitazione funzionale.
Il ritorno in campo avviene in 2-20 gg.
Contusione
Frequente negli sport di contatto (calcio, rugby, basket..), può
provocare la rottura delle fibre in prossimità del piano osseo
con la formazione di un ematoma intramuscolare (a prognosi
peggiore), intermuscolare o misto.
Viene coinvolto più frequentemente, a causa della sua
posizione anatomica, il Muscolo Vasto Laterale.
Contrattura
La contrattura rappresenta un alterazione diffusa del tono muscolare,
imputabile ad uno strato di affaticamento per l’accumulo di cataboliti tossici
come lattato, in assenza di lesioni anatomo-patologiche macro o
microscopiche.
Ha una maggior incidenza in atleti sottoposti a sovrallenamenti oppure poco
allenati.
Si manifesta con dolore mal localizzabile che compare a distanza dalla
prestazione sportiva (1-24 ore).
All’E.O. vi è un aumento diffuso del tono muscolare.
La ripresa agonistica avviene in 3-5 gg.
DOMS
DOMS è l’acronimo di Delayed Onset Muscle Soreness e
rappresenta l’effetto di lesioni a livello microscopico, in
particolare delle miofibrille.
Ha una maggior incidenza in atleti poco o male allenati e
durante allenamenti particolarmente intensi a componente
prevalentemente eccentrica.
Si manifesta con algia muscolare che insorge entro 24 ore
dalla prestazione e persiste per almeno 48-72 ore,
risolvendosi spontaneamente.
In genere si accompagna un aumento di CPK e LDH sierici.
La ripresa agonistica avviene in 5-8 gg.
Stiramento
Rappresenta un alterazione funzionale del muscolo a livello
microscopico.
Si manifesta con dolore, in genere ben localizzato, con
impotenza funzionale non immediata. L’atleta riesce ad
individuare nel tempo la sintomatologia, ma non il gesto
atletico responsabile.
All’E.O. il muscolo è contratto con una zona dolorosa, bene
palpabile.
La ripresa avviene in genere in 7-15 gg.
Strappo
Rottura di un numero variabile di fibre muscolari, sempre
accompagnato da stravaso ematico di entità dipendente dalla
gravità e dalla localizzazione della lesione. La rottura può
essere parziale o completa con il conseguente distanziamento
dei monconi.
Si manifesta con dolore di tipo puntorio che impedisce
all’atleta di proseguire la prestazione sportiva. L’atleta riferisce
la sintomatologia corrispondente ad un preciso gesto tecnico.
Il recupero allo sport varia da 12 gg a 4 mesi a seconda del
muscolo interessato e dalla gravità della lesione.
Strappo
Strappo di 1° grado:
rottura di poche fibre muscolari all’interno di un fascio ma non
dell’intero fascio.
Strappo di 2°grado:
rottura di uno o più fasci muscolari che coinvolge meno del ¾
della sezione del muscolo.
Strappo di 3° grado:
rottura che coinvolge più dei ¾ della sezione del muscolo in quel
punto.
Primo Intervento
•
P rotection
•
R est
•
I ce
•
C ompression
•
E levation
Complicanze
Conseguenti ad un errata diagnosi o ad uno scorretto approccio
terapeutico.
•
Fibrosi post-traumatiche (traumi indiretti)
•
Falde liquide
•
Cisti siero-ematiche
•
Miositi ossificanti (traumi diretti)
•
Calcificazioni
Strumenti per affrontare il problema?
•
•
•
Terapia Fisica
Terapia farmacologica
Terapia manuale : MTP, massaggio funzionale,
digitopressione, Cyriax
•
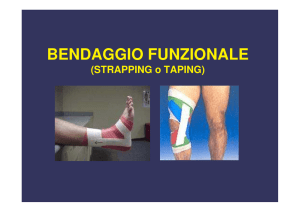
Bendaggio funzionale e Kinesiotape
•
Idrokinesiterapia
Instrumental Therapies: Tecar
•
Iperemia: analgesia temporanea
•
Favorisce metabolismo cellulare
•
Attivazione sistemi chimicoenzimatici
•
Stimolazione meccanica del muscolo
lesionato: orientamento spaziale dei
fibroblasti
•
•
•
(conseguente) riduzione del dolore
ed aumento dell’estensibilità
tissutale.
Rottura dei Cross-links: il movimento
all’interno della struttura interessata
previene e distrugge le aderenze
Effetto drenante
Care Therapy
Laser Neo Dimio Yag Therapy
Effetto Antinfiammatorio
•
•
Effetto Antiedemigeno
Aumenta la
vascolarizzazione locale
•
•
Effetto Antalgico
Terapia Manuale
•
Ultrasuono
•
Shock Waves
•
Ipertermia
•
Elettroterapia
Magnetoterapia (quali??)
•
Chiropratica
•
Osteopatia
•
•
Strumenti per affrontare il problema?
•
•
•
Terapia Fisica
Terapia farmacologica
Terapia manuale : MTP, massaggio funzionale,
digitopressione, Cyriax
•
Bendaggio funzionale e Kinesiotape
•
Idrokinesiterapia
Kneipp
Pool and
Hydrokinesitherapy
Rehabilitation Gym
Postural Bench
Pedana Propriocettiva Isocinetica
Bendaggio Funzionale
Bendaggio di Scarico
•
•
•
Bendaggio compressivo
Kinesiotape
•
Bendaggio propriocettivo facilitativo
Guarito cosa significa?
In letteratura NORMALIZZAZIONE DI UN TESSUTO MUSCOLARE si
intende la restituzione al tessuto stesso della capacità funzionale
ossia la capacità di esprimere forza ed elasticità.
NB: non si parla di rientro in campo.
Altri fattori…
Riassumiamo…
1.
Cosa notate prima dell’insorgenza?
2.
Sintomatologia iniziale?
3.
Cosa potete fare?
4.
Aiuto farmacologico?
5.
Riabilitazione?
6.
Preparazione atletica?
7.
Poi….?
Contrattura:
Recupero in una settimana; terapia fisica, bendaggio, terapia manuale.
Strappo di 1° grado:
Recupero in 2 settimane; idrokinesiterapia dalla seconda settimana;
terapia fisica, bendaggio, terapia manuale
Strappo di 2°grado:
Recupero in 4-6settimane; idrokinesiterapia dalla terza settimana;
terapia fisica, bendaggio, terapia manuale
Strappo di 3° grado:
Recupero in 6/12 settimane; idrokinesiterapia dalla 4/6 settimana;
terapia fisica, bendaggio, terapia manuale.
Muscolotendinee
Il tendine è vascolarizzato??
Un infiammazione comporta la presenza di una
vascolarizzazione sanguigna, cosa che al tendine
manca.
La Peritendinite è un infiammazione del peritenonio
(lamina connettivale a fibre intrecciate che avvolge il
tendine)
Problematiche Tendinee
I tendini, inoltre, dopo i 35anni sono soggetti ad un fisiologico
invecchiamento, perdendo elasticità e robustezza.
Questo processo è favorito da:
•
Basso turnover metabolico
Scarsa vascolarizzazione a livello preinserzionale
•
•
Microtraumatismi ripetuti (sportivi o lavorativi)
•
•
Precedenti patologie tendinee
Malattie metaboliche (ipertiroidismo)
•
Cause iatrogene (corticosteroidi)
Cause Tendiniti
•
Fattori intrinseci: difetti di assialità (piede piatto-cavo,
ginocchio varo-valgo), alterato appoggio del piede,
dismetrie degli arti inferiori (reali o apparenti), squilibri
muscolari;
Fattori estrinseci: errori di allenamento (terreno di
gioco, n° e tipologia degli allenamenti, ruolo), condizioni
climatico-ambientali, attrezzature sportive non idonee
•
–
Fattori traumatici: ripetuti, direzione delle forze d’impatto
(oblique?), velocità d’impatto, conseguono a contrazioni
muscolari di tipo eccentrico.
Classificazione
TENDINOPATIE ACUTE:
•
Rotture parziali o complete
TENDINOPATIE CRONICHE:
•
Tendinopatie inserzionali (entesopatie)
•
Peritendiniti
•
Peridìtendiniti ad impronta tendinosica
•
Tenosinoviti
•
Tendinosi
•
Tendinopatia calcifica
Tendinopatie Inserzionali
Patologie delle giunzioni Osteo-tendinee da sovraccarico funzionale,
frequenti nello sportivo e causate da microtraumi ripetuti nel
tempo.
A livello Macroscopico il tendine può risultare inspessito e a volte
correlato a borsiti.
SINTOMATOLOGIA:
Dolore inserzionale e limitazione funzionale più o meno accentuata.
PATOLOGIE:
Sindrome retto-adduttoria,
inserzionale achillea.
tendinite
rotulea,
tendinopatia
Tendinite del Rotuleo
(Ginocchio del saltatore)
Cause:
•
•
Deficit di flessibilità muscolare
Muscoli precedentemente lesionati
•
Scarso riscaldamento
•
Esposizione al freddo
Tensione Emotiva
•
Alimentazione
•
•
•
Scarso riposo
terreno di gioco, n° e tipologia degli allenamenti, ruolo
Tendinopatia tipica di sport come la pallavolo, il basket, la
pallamano e le specialità dei salti nell’atletica leggera
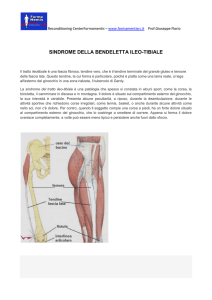
Sindrome della bendeletta ileo-tibiale
In alcuni casi il passaggio della bendeletta può
diventare difficoltoso con un vero e proprio scatto del
tendine sulla salienza ossea
La reiterazione del gesto determina infiammazione del
tendine ed insorgenza della sintomatologia
Sindrome della bendeletta ileo-tibiale
Comparsa occasionale di dolore a livello della
superficie esterna del ginocchio, associato a rumore o
sensazione di schiocco
Progressive alterazioni fibrotiche a carico del tratto
ileo-tibiale
Riassumiamo…
1.
Cosa notate prima dell’insorgenza?
2.
Sintomatologia iniziale?
3.
Cosa potete fare?
4.
Aiuto farmacologico?
5.
Riabilitazione?
6.
Preparazione atletica?
7.
Poi….?
Sindrome Retto Adduttoria
Squilibrio tra le forze espresse dai muscoli che originano a
livello pubico.
Epidemiologia: dal 2 al 7% delle patologie sportive, più frequente
negli uomini, più frequente negli sport con sollecitazioni sulla sinfisi
pubica (azione combinata muscolatura addominale e adduttoria).
Sintomatologia: dolore nella regione inguinale con irradiazione
nella parte mediale della coscia o a livello addominale, arriva a
limitare o impedire l’attività sportiva,
Come si cura?
Jarvinen ha studiato 72 cause di pubalgia (patologie
muscolari, tendinee, osee, articolari, tumorali e infettive).
Jarvinen M, Orava S, Kuyala UM. Groin pain (Adductor Sindrome), Operative Techniques.
In: Sport Medicine 1997; 5 (3): 133-137
Diagnosi
•
•
•
•
Lesioni muscolari o tendinee (ileo-psoas, adduttori, retto
femorale, sartorio, addominali)
Patologie ossee all’anca, bacino o femore (fratture traumatiche o
da stress, distacchi apofisari, neoplasie, infezioni)
Lesioni della parete addominale (ernia inguinale…)
Neuropatie da intrappolamento (nervi femoro-cutaneo, ileoinguinale, otturatori)
•
Patologie urogenitali (cistiti, prostatiti, uretriti…)
•
Radicolopatie lombari
Cosa controlliamo?
•
Squilibrio muscolare (tra i due arti e/o tra gruppi muscolari)
•
Mobilità del rachide, coxofemorali, tibiotarsiche
•
Assimetria reale o apparente dei due arti
•
Appoggio plantare
•
Disfunzioni dell’ATM o di occlusione
•
Materiali inadeguati
•
Campi d’allenamento inadeguati
•
Errori d’allenamento
•
Baropodometry
•
4D Spinometry
•
Formetric
•
Motion
Nuove tecniche
sistema optoelettronico
Fascite plantare
•
Dolore in sede plantare
•
•
Frequente negli sportivi amatoriali over 40
All’Rx si può evidenziare una produzione calcifica all’inserzione
calcaneare della fascia.
Shock Waves
Cartilaginee
Un sovraccarico funzionale può danneggiare la cartilagine ialina
che ricopre le superfici articolari.
La cartilagine ha la funzione di distribuire in modo omogeneo il
carico sulle superfici ossee, ridurre l’attrito e l’usura.
Classificazione (secondo Outerbridge):
•
Rammollimento
•
Fissurazione
•
Erosione superficiale
•
Esposizione dell’osso Subcondrale
Instabilità Femoro - Rotulea
I quattro capi del quadricipite convergono nella rotula
mantenendola in asse. Esistono diverse varianti anatomiche della
rotula.
Sul piano frontale l’allineamento dell’apparato estensore
dipende dal rapporto tra l’asse del quadricipite e quello del
tendine rotuleo (angolo Q).
Instabilità rotulea più probabile con angolo Q superiore a 15° e
con una lassità dei legamenti alari.
Patologia dell’apparato estensore
del ginocchio
Possono essere colpite diverse componenti di
tale apparato:
1.
2.
3.
Condropatia femoro-rotulea (la più frequente)
Tendinopatie a carico del tendine rotuleo e del
tendine quadricipitale
Lesioni mm a carico del quadricipite
Condropatia Femoro Rotulea
Un malallineamento dell’apparato estensore e/o
l’insufficienza anatomica o funzionale del vastomediale
Alterata stabilizzazione dinamica della rotula con elevato
attrito tra questa ed il femore
Il continuo ripetersi di tale evento traumatico, tipico del
sovraccarico funzionale, può determinare l’insorgenza di
una patologia prima infiammatoria e poi degenerativa
Condropatia Femoro Rotulea
Dolore al ginocchio (a volte bilateralmente) con insorgenza non
traumatica e a volte con fenomeni di blocco articolare.
Spesso associata a strabismo rotuleo, malformazioni di rotula,
aumento dell’angolo Q, squilibri muscolari o non corretto appoggio del
piede.
Condromalacia di grado Lieve si osserva frequentemente negli sportivi
Tipica durante e subito dopo la crescita adolescenziale (16-24 anni)
Condropatia Femoro Rotulea
Dolore, tipicamente vago e mal localizzato, accentuato
da attività con prevalenza della flessione: cedimento e
blocco articolare
Test specifici (ascensione contrastata)
Rx standard e con proiezioni assiali
Malallineamento
Test dello scivolamento della rotula
Nelle 4 direzioni
Il test può
essere
Eseguito sia a
ginocchio
Flesso a 30° sia
in estensione a
quadricipite
rilassato
Eccessivo glide
laterale
Drastica riduzione
della
Tensione del VMO
Stabilizzatori attivi e passivi rotula
Dolore rotuleo:
da cosa è provocato ?
Ficat et Al: syndrome d’hyperpression externe de
la rotule. Rev. Chir. Orthop. 1975
Forma più comune di malallineamento
•
•
La rotula non è dislocata lateralmente ma
inclinata “tilt laterale”
•
Eccessiva pressione laterale
La faccetta laterale è sottoposta ad uno stress
eccessivo con dolore. (l’osso subcondrale è
riccamente innervato)
•
Putz et al; orthop Trans 1991.
•
Aumento di densità ossea in sede laterale.
Fulkerson: anatomy of the knee joint lateral
retinacolum Clin Orthop. 1994
•
Fibrosi dei nervi all’interno del retinacolo laterale
(teoria neurogena)
•
Sezione del r. = allevia il dolore.
Condropatia Femoro Tibiale
Dolore al ginocchio con modico versamento, sensazione di
blocco o cedimento.
Più frequente negli sport con frequenti cambi di direzione o
eventi distorsivi al ginocchio. Può essere conseguente a
degenerazione dei menischi o a pregresse meniscectomie totali
Fattori estrinseci
•
•
•
•
•
•
•
Ipoplasia del m vasto
mediale obliquo.
Retrazione del retinacolo
laterale.
Ginocchio varo valgo
recurvato
rotazione esterna della tibia
con lateralizzazione della
tuberosità tibiale
Aumento dell’antiversione
femorale.
Riduzione del solco
femorale e assimmetria dei
condili
Eccessiva pronazione del
piede.
Attenzione negli adolescenti!!
Fattori intrinseci
•
Aplasia o ipoplasia della
rotula
•
Rotula alta
•
Rotula bassa
•
Anomalie o aumento della
superficie articolare della
rotula
Test dinamici
Ø
Valutazione del Cammino (lento, veloce, passi lunghi,
con eventuale contrazione dei glutei)
Ø
Test dello Squat Bi e Mono Podalico
Ø
Test dello Scalino
Diagnostica
Esami strumentali:
–
Radiografia standard
–
RMN
–
TC
Utili per:
•
•
•
Confermare la diagnosi di
malallineamento
Definire il tipo di
patologia (es:
inclinazione,
innalzamento, displasia)
Determinare la gravità
Riassumiamo…
1.
Cosa notate prima dell’insorgenza?
2.
Sintomatologia iniziale?
3.
Cosa potete fare?
4.
Aiuto farmacologico?
5.
Riabilitazione?
6.
Preparazione atletica?
7.
Poi….?
Trattamento
Ø
Ricerca di un Test Clinico da riutilizzare
come Valutazione di efficacia del Bendaggio
e del Trattamento
Ø
Mobilità Tibio- Tarsica
Ø
Capacità di controllo del Bacino
Ø
Simmetria del Movimento
Trattamento
fisioterapico conservativo
I disturbi femoro rotulei si trattano efficacemente con metodi
conservativi e fisioterapici i cui scopi sono:
1.
2.
3.
Ottimizzare la posizione rotulea nella troclea in modo da
ridurre in maniera significativa la sintomatologia.
Migliorare la meccanica dell’arto
Insegnare la modalità per eseguire un corretto
autotrattamento
Trattamento
fisioterapico conservativo
•
Rinforzo muscolare: globale dell’arto
inferiore in particolare del quadricipite
(vmo) in palestra medica e in piscina.
•
Esercizi propriocettivi.
•
Core stability
•
•
Lo stretching: rachide, anca, ginocchio
e gamba
Il taping e tutori per il contenimento
rotuleo.
•
Fans, antidolorifici.
•
Terapia fisica
Ossee
A differenza della cartilagine articolare, l’osso danneggiato è in
grado di innescare efficaci meccanismi di riparazione.
Un sovraccarico ripetuto nel tempo può innescare delle lesioni:
•
Fratture da Stress
•
Edema della spongiosa
•
Fratture della corticale
•
Periostite
Fratture da Stress
•
Dolore intenso, localizzato in un area sottoposta ad intensi e
ripetuti carichi;
•
Rappresentano il 10% di tutte le lesioni da sport;
•
coinvolgono maggiormente l’arto inferiore;
•
Prognosi favorevole (4 – 6 settimane di riposo);
•
Visibile all’RX
Con RX Negativo?
Se l’Rx esclude la frattura da Stress non è da escludere una
sofferenza ossea.
Con la RMN si può riscontrare un EDEMA DELLA SPONGIOSA o
una FRATTURA DELLA CORTICALE.
Molto Frequenti
anche in concomitanza di altre
patologie
Riassumiamo…
1.
Cosa notate prima dell’insorgenza?
2.
Sintomatologia iniziale?
3.
Cosa potete fare?
4.
Aiuto farmacologico?
5.
Riabilitazione?
6.
Preparazione atletica?
7.
Poi….?