Nutrizione nel paziente anziano e la
gestione delle stomie
Fondazione
’Angelo Lodigiano
Fondazione Madre
Madre Cabrini
Cabrini ONLUS
ONLUS Sant
Sant’Angelo
Lodigiano (LO)
(LO)
30
30 ottobre
ottobre 2009
2009
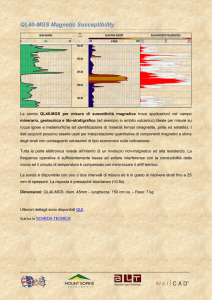
La PEG:
Indicazioni e gestione.
M. Lovera
Servizio di
Endoscopia Digestiva e Gastroenterologia
Resp.:
Resp.: Dr A. Paterlini
Gastrostomia Percutanea
Endoscopica (PEG)
DEFINIZIONE
• PEG: Creazione di una fistola
PEG
gastro-cutanea mediante
posizionamento di una sonda nello
stomaco, attraverso la parete
addominale, per via endoscopica
• PEJ: fistola digiuno-cutanea
endoscopica
• JPEG: posizionato nel digiuno di
una sonda attraverso una PEG
JPEG
INDICAZIONI
• Nutrizione enterale a medio-lungo termine
(> 4-6 W) sia temporanea che definitiva:
Disfagia meccanica (traumi facciali, neoplasie testacollo ed esofago)
Disfagia neuromuscolare (vascolare, traumatica,
degenerativa)
• Derivazione digestiva esterna a lungo termine
(raramente) in associazione a NPT:
Occlusioni gastrointestinali croniche non palliabili
chirurgicamente (<10% delle PEG posizionate) es:
carcinosi peritoneale
Indicazioni JPEG, PEJ
1. Pz con polmoniti ab ingestis da rigurgito o
con esofagiti erosive severe da reflusso
2. Gastroparesi (es gastroparesi diabetica)
3. Pz gastroresecati (PEJ)
4. Pz con neoplasie gastriche o
pancreatiche (PEJ)
Controindicazioni Assolute
• Impossibilità di arrivare con l’endoscopio
nello stomaco
• Mancata trans illuminazione
• Sepsi, peritonite, infezione parete addome
• Pancreatite acuta
• Ipertensione portale grave
• Grave deficit coagulativo
• Prognosi infausta nel breve tempo
Gastrostomia: Perché?
La PEG nel lungo periodo è da preferire
al SNG in quanto:
•
•
•
•
•
•
è meglio tollerata dal Pz
permette un’ampia libertà di movimento
non interferisce con la respirazione
non compromette l’espettorazione e la tosse
evita i decubiti a livello nasale, faringeo ed esofageo
riduce i rischi di insorgenza del GERD, più frequente in
caso di SNG
COME E
E’’ FATTA LA SONDA DELLA PEG?
• è dotata di un fermo interno detto “cipolla” o “bumber” e
un fermo esterno detto “controdado” che fissano sia la
sonda all’addome che la parete dello stomaco alla parete
dell’addome.
Parete
Parete addominale
addominale
Parete
Parete dello
dello stomaco
stomaco
Cipolla:
1) a fungo:
• Rigido
• Elastico
Sonda
Sonda
2) a pallone
Esterno
Interno
Parete
Parete addominale
addominale ee dello
dello
stomaco“adese”
stomaco“adese” fra
fra loro
loro
Raccordo per
la nutrizione
“Cipolla”
“Cipolla”
“Controdado”
“Controdado”
Stomaco
Stomaco
Di solito dopo 2 w, o dopo 3-4 w nei pz defedati e negli
immunodepressi, tra la parete dello stomaco e la parete
addominale si formano delle aderenze che rendono sicura
e stabile la stomia
Valvola
Valvola
Raccordo
Raccordo con
con tappo
tappo
Tacche
Tacche
Controdado
Controdado
Parete
Parete
Stomaco
Stomaco
• L’estremo esterno della
Doppia sonda della PEG è dotata di
raccordo con tappo (a 1 o 2
via
vie) per l’introduzione degli
alimenti
• Nelle sonde a pallone vie è
un secondo raccordo con
valvola per l’introduzione di
bidistillata
• Le tacche esterne al tubo o,
in loro assenza, un segno
addominale
addominale
fatto con il pennarello sono
utili come punto di riferimento
per controllare la posizione
del tubo rispetto al
controdado
POSIZIONAMENTO DELLA PEG
Preparazione del paziente:
• Consenso Informato
• Emocromo e Profilo Coagulazione
• ECO addome
• Digiuno o sospensione NE da almeno 6 ore
• Pulizia-disinfezione del cavo orale
• Eventuale tricotomia addominale
• Profilassi antibiotica (p.e. Cefalosporina)
Gastrostomia Percutanea
Tecniche endoscopiche
Esistono 3 tecniche per l’esecuzione
della PEG:
• Pull
• Push
• Introducer
Tecnica Pull
Complicanze
Operative o della fistola
• Fistola gastro-colica 0,4%*
• Infezione 4*-25%:
peristomale
ascesso
fascite necrotizzante
sepsi
• Inalazione 3%*
• Ileo paralitico 0,3%*
•
•
•
•
• Diss. Metastatica fistola
Meccaniche
• Rimozione accidentale
precoce
tardiva
Perdite peristomali 1,7%* • Occlusione/Rottura
(50% pz long term)
• Dislocazione sonda 1,6%*
Emorragia dig/parete 2,5%
Migrazione nel lume
Buried bumber syndrome
Pneumoperitoneo 1,5%*
*J Mamel,
Mamel, AJ of Gastroenterology 1989
SN Rogers Oral Oncol 2007
Perforazione 0,4%*-2,3%
JZ Potack Med Journal of Medicine 2008
I RISULTATI DELLA PEG SONO:
• efficienza 95-98%
• complicanze minori 6%
• complicanze maggiori 3%
• mortalità 0-0,7%
Rimozione delle sonde per PEG:
• Definitiva (la fistola chiude in 24-48 ore)
• Per sostituzione con nuovo dispositivo
Dispositivi con cipolla elastica o a pallone:
Rimuovibili dall’esterno per trazione
senza l’uso dell’endoscopio
Dispositivi con cipolla
rigida:
Rimuovibili con l’aiuto
dell’endoscopio
Dispositivi sostitutivi
La sonda originaria può
essere sostituita con:
• Nuova sonda
• Un bottone
Bottone
Linea di
continuit
à
continuità
Bottone collegato con
la linea di continuità
durante l’alimentazione
• L’introduzione della nuova sonda/bottone avviene
dall’esterno senza l’ausilio dell’endoscopia
LA GESTIONE DEL PZ IN NE
1) Gestione della stomia
2) Gestione della nutrizione enterale
Gestione della stomia
• Lasciare la sonda a caduta per 24 ore
• Verificare l’assenza di fuoriuscita di sangue dalla
sonda ed eseguire dei lavaggi
• Controllare l’evoluzione del quadro addominale
(assenza di peritonismo e/o febbre, presenza di
peristalsi)
• Dopo 24 ore, se non complicanze, può essere
iniziata l’alimentazione enterale
• Utile continuare la profilassi antibiotica per 3 gg e
somministrare PPI
• Cambiare la medicazione almeno una volta al
giorno per la prima settimana, poi almeno a
giorni alterni fino a necessità
• Se le garze si bagnano più frequentemente
occorre sostituirle al bisogno, onde evitare la
macerazione della cute.
• Normalmente la garza va
messa sopra il controdado
nell’avvolgere la sonda e
non sotto!
• Ancorare la sonda alla
cute con cerotto (evita
trazioni, sbandieramenti,
rimozioni accidentali)
• Dopo 8 -10 giorni la PEG
può essere lasciata
scoperta
• Dopo 10 gg il pz può fare
la doccia
• Dopo 14 gg il bagno
(se non complicanze)
• A cicatrizzazione avvenuta un
orlo arrossato attorno
all'orifizio della stomia può
essere dovuto a tessuto di
granulazione o a neomucosa
esuberante.
Sia la mucosa che il tessuto
di granulazione, se traumatizzati,
possono sanguinare
(Trattamento: Nitrato d’Argentoexeresi).
Paziente con PEG:
Cosa controllare?
A) Controllare la cute attorno alla stomia
Assenza di:
•
•
•
•
arrossamento,
gonfiore,
pus,
perdita di succo gastrico
Iperemia
B) Controllare la corretta posizione
della sonda:
PEG troppo tesa?
PEG migrata nella parete?
PEG troppo molle?
A PEG stabilizzata il tubo
deve poter muoversi su e
giù nel suo tramite per
circa 1 cm.
cm
11 cm
cm
1) PEG troppo “tesa”
Si osserva un infossamento
del controdado sulla cute
NB: dopo 1-2 mesi di NE il
paziente ingrassa e la PEG
può diventare tesa!
cipolla e controdado comprimono i tessuti, creano
fastidio al paziente e possono causare il decubito
della cipolla sulla parete gastrica fino alla sua
dislocazione all’interno della parete stessa (Buried
Bumber Syndrome)
2) Sonda migrata nella parete (Buried
Bumber Syndrome):
Si nota una maggiore resistenza nell’introduzione
degli alimenti,
La pompa va spesso in allarme,
Si avverte resistenza nella manovra di rotazione
della sonda.
Eco della parete
Complicanze della
Buried Bumber Syndrome
1) Ascesso di parete
(extra addominale)
2) Ascesso intra addominale
con formazione di una tasca tra
parete gastrica e parete
addominale
3) PEG troppo “molle”
il dispositivo intragastrico, per difetto di tenuta del
controdado, può “slittare” all’interno dello stomaco,
potendo giungere al di là del piloro con comparsa di
vomito di succhi gastrici.
C) Controllare la tenuta dei palloni nei
dispositivi a baloon (settimanalmente)
è comune che con il tempo un po’ di acqua contenuta
nel pallone evapori, così come è possibile che il pallone
si rompa
Rimozione accidentale della sonda
• Da parte di Pz in stato confusionale,
• Per manovre inopportune,
• Per rottura o “sgonfiamento” del baloon nelle
sonde a pallone
Cosa fare?
• Rimozione prematura
(prime 2W o prime 3-4W
negli immuno-depressi e
defedati): rischio di
peritonite da perforazione
per scollamento parete
gastrica-parete
addominale
• Rimozione tardiva a
PEG “stabilizzata”:
assenza di conseguenze
pericolose
inviare il paziente in PS
Inviare il paziente entro 12
ore presso il Servizio di
Endoscopia
Oppure:
1. introdurre nella fistola un
catetere urinario tipo Foley:
- permette l’alimentazione
- mantiene pervia la fistola
2. inviare quindi il paziente
con “tutta calma” presso il
Servizio di Endoscopia
GESTIONE
DELLA
N.E.
1
Fabbisogno calorico
giornaliero
(25 Kcal/Kg peso forma)
2
Dieta equilibrata
Metabolismo basale:
Formula di Harris-Benedict
(sesso, statura, peso corporeo e età):
•Per donne: BMR = 655,095 + ( 9,5634 * P. in kg)
+ (1,8496 * Statura in cm) - (4,6756 * Età in anni)
•Per uomini: BMR = 66,473 + (13,7516 * P. in kg)
+ (5,0033 * Statura in cm) - (6,775 * Età in anni)
•Per bambini: BMR = 22,10 + (31,05 * P.in kg) +
(1,16 * Statura in cm)
Tipi di miscele nutritive
a) Naturali: artigianali (alimenti frullati), sconsigliata
(spesso non equilibrate, otturano facilmente la sonda)
b) Industriali: a composizione nota ed equilibrata, con
rapporto di 1cal/ml (esistono anche preparati ipercalorici
es 1,5 cal/ml)
1. Semielementari (polimeriche e oligomeriche):
costituite da alimenti parzialmente modificati
2. Elementari (monomeriche): nutrienti in forma
elementare, già pronti per essere assorbiti, adatti nelle
digiunostomie e mal assorbimenti (iperosmolari,
richiamano H2O nel lume, causando facilmente
distensione addominale, diarrea, disidratazione)
3. Modulari: specifiche per diabetici, epatopatici,
nefropatici, pz con insuff. respiratoria
Modalit
à di somministrazione
Modalità
Esistono diverse tecniche:
1. A bolo con schizzettone
A bolo
(boli di 200–400 cc a pasto x 4-6 pasti die)
2. Infusione con pompa o a
gocciolamento
Continua in 24 ore
Intermittente
La scelta della tecnica dipende:
1. dalle condizioni cliniche del pz
2. dalle possibilità anatomiche e
funzionali dell’intestino
Infusione
Induzione NE a infusione continua:
In 1° giornata: velocità di infusione di 25 ml/ora
In 2° giornata: incrementare a 50 ml/ora
Giornate successive:
successive se il paziente tollera la
NE si incrementa gradualmente la velocità di
infusione, fino a raggiungere il regime di cal/24
ore stabilito
• Quindi: se il Pz tollera le alte velocità di
infusione, si può concentrare l’alimentazione in
8-14 ore, oppure suddividerla in due o più dosi
giornaliere, secondo necessità (infusione
intermittente)
•
•
•
Posizione del paziente durante la NE.
• Posizione seduta o semi-seduta, sollevando
la testata del letto di almeno 30°o utilizzando alcuni
cuscini.
• Tale posizione va mantenuta per tutto il tempo
dedicato alla nutrizione e per almeno
un’ora dal termine del pasto onde ridurre il
rischio di rigurgito e di ab ingestis.
30°
Controllo della quantità di
residuo gastrico
– Andrebbe eseguito
• Prima di ogni pasto nella NE a bolo
• Ogni 3-5 ore nella NE continua
– Si aspira con schizzettone il
contenuto gastrico
Se il residuo è superiore a 100 cc:
a) NE a bolo:
Rimandare la somministrazione di 1-2 ore
b) NE continua:
Rallentare la velocità di infusione
Se la velocità è già < a 100cc/h: gettare la
miscela aspirata, sospendere la NE per due ore
e poi riprenderla ad una velocità inferiore
…Ma secondo alcuni
maggior rischio di:
E’ bene comunque
eseguire la manovra:
• obliterazione sonda
• contaminazioni
• nei primi gg di NE
• nel sospetto di
svuotamento gastrico
rallentato
Somministrazione di farmaci
I farmaci non devono essere mescolati con gli
alimenti, ma somministrati da soli.
Sono preferibili i farmaci in forma liquida o
solubili,
solubili ove ciò non sia possibile:
polverizzare le compresse,
somministrarle una alla volta con acqua,
irrigare con 5 cc di acqua tra un farmaco e l’altro,
quindi lavare la sonda
Lavaggio sistematico della
sonda: Prevenzione dell
’ostruzione
dell’ostruzione
• NE discontinua: lavare prima e dopo la
somministrazione degli alimenti.
• NE continua in 24 ore: eseguire 4 lavaggi al
giorno (al risveglio mattutino, a mezzogiorno, a
metà pomeriggio, prima di andare a dormire).
• Lavare inoltre ogni volta che si ferma la
pompa.
Lavaggio con 20 cc
di acqua tiepida a 37°
Ostruzione della sonda:
cosa fare?
• “Stantufare” e/o forzare per 2 minuti acqua
tiepida nella sonda (con un siringone da 60 cc, in
modo da dilatare lievemente il calibro della sonda e far sì
che il coagulo venga spinto nello stomaco.)
• Forzare acqua gasata
e chiudere la sonda per
10-20 minuti.
(si crea così pressione nel
suo interno a causa dello
sprigionarsi della CO2)
• Se il tubo resta ostruito:
– Ripetere la procedura con acqua e
bicarbonato o soluzioni di pancreasi
Se la sonda non si libera contattare il Servizio di
Endoscopia per eventuale sostituzione
COMPLICANZE LEGATE ALLA
NUTRIZIONE ENTERALE
1) Gastrointestinali:
3) Metaboliche:
- Diarrea
- Iperidratazione
- Costipazione
- Disidratazione
- Nausea
- Iper/ipo glicemia
- Vomito
- Ipovitaminosi K
2) Infettive:
- Alterazione equilibrio
idroelettrolitico:
- iper/ipocalcemia
- Ipofosfatemia
- Iponatremia
- ipomagnesemia
- Bronco-aspirazione con
Polmoniti ab ingestis
- Contaminazione
Disidratazione:
• Sintomi: secchezza delle mucose e
della cute, oliguria, astenia, ipotensione
• Causa: inadeguata introduzione di
liquidi rispetto al fabbisogno giornaliero
che può essere:
– assoluta (< a 0,8-1,5 l/die)
– relativa ad un aumento del fabbisogno:
temperature ambientali elevate, febbre,
diarrea ecc
Esami di controllo consigliati ogni 3 mesi
per verificare l’andamento metabolico:
•
•
•
•
•
•
•
•
Glicemia
Azotemia
Creatinina
Elettroliti sierici
Bilirubina
GOT, GPT
Elettroforesi proteine
PT, PTT
•
•
•
•
•
•
•
•
Emocromo con formula
Colesterolo
Trigliceridi
Acido Urico
Sideremia
Vit B12 e acido folico
Oligoelementi
Esame urine
Domande?