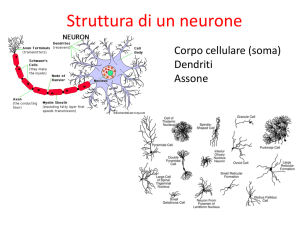
20. Apparato vestibolare
L'apparato vestibolare rileva informazioni relative alla posizione e al movimento della testa e del corpo. È
importante per il mantenimento della postura e della stazione eretta (equilibrio) e per la coordinazione del
movimento degli occhi con quello della testa. I recettori recepiscono la posizione della testa in ogni istante
sia quando siamo fermi che durante un movimento. Ci accorgiamo dell'importanza del sistema vestibolare,
che è un sistema sensoriale di cui non siamo molto coscienti, quando non funziona bene e abbiamo, per
esempio, le vertigini. Siamo a livello di orecchio interno, vicino alla coclea; si parla di labirinto osseo per
quanto riguarda l'insieme dei recettori del sistema vestibolare perchè ci sono tre canali chiamati semicircolari
e due strutture. All'interno del labirinto membranoso c'è l'endolinfa e all'esterno la perilinfa. Questi liquidi
hanno composizione ionica diversa e sono essenziali per la generazione di potenziali di recettori. L'endolinfa
è ricca di ioni potassio.
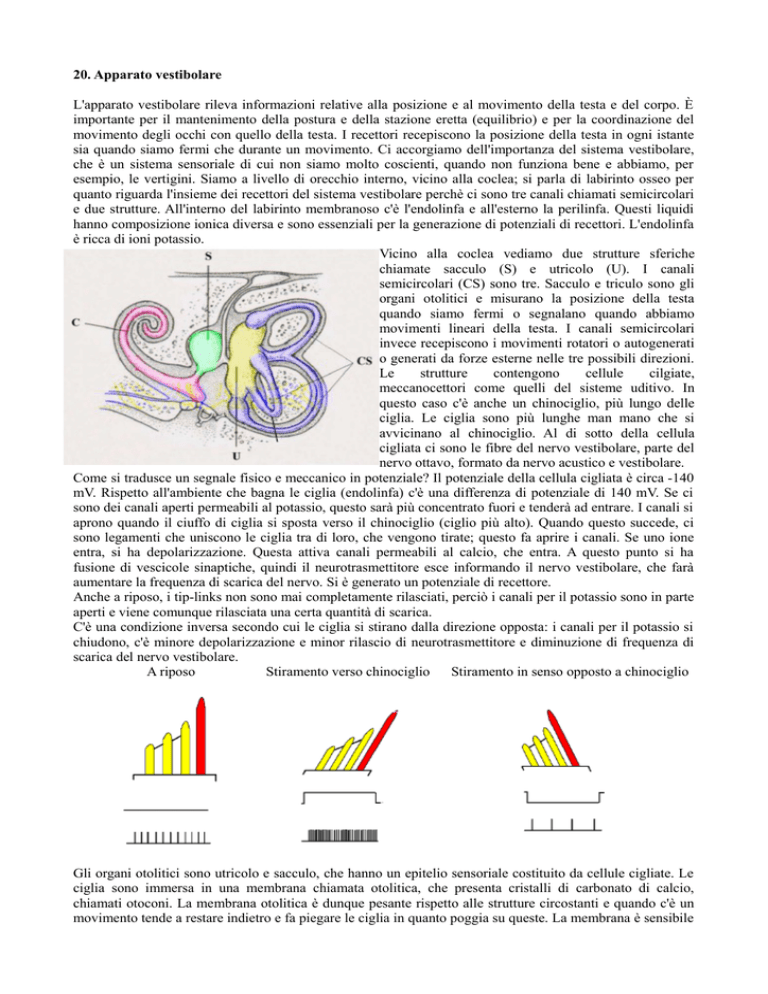
Vicino alla coclea vediamo due strutture sferiche
chiamate sacculo (S) e utricolo (U). I canali
semicircolari (CS) sono tre. Sacculo e triculo sono gli
organi otolitici e misurano la posizione della testa
quando siamo fermi o segnalano quando abbiamo
movimenti lineari della testa. I canali semicircolari
invece recepiscono i movimenti rotatori o autogenerati
o generati da forze esterne nelle tre possibili direzioni.
Le
strutture
contengono
cellule
cilgiate,
meccanocettori come quelli del sisteme uditivo. In
questo caso c'è anche un chinociglio, più lungo delle
ciglia. Le ciglia sono più lunghe man mano che si
avvicinano al chinociglio. Al di sotto della cellula
cigliata ci sono le fibre del nervo vestibolare, parte del
nervo ottavo, formato da nervo acustico e vestibolare.
Come si tradusce un segnale fisico e meccanico in potenziale? Il potenziale della cellula cigliata è circa -140
mV. Rispetto all'ambiente che bagna le ciglia (endolinfa) c'è una differenza di potenziale di 140 mV. Se ci
sono dei canali aperti permeabili al potassio, questo sarà più concentrato fuori e tenderà ad entrare. I canali si
aprono quando il ciuffo di ciglia si sposta verso il chinociglio (ciglio più alto). Quando questo succede, ci
sono legamenti che uniscono le ciglia tra di loro, che vengono tirate; questo fa aprire i canali. Se uno ione
entra, si ha depolarizzazione. Questa attiva canali permeabili al calcio, che entra. A questo punto si ha
fusione di vescicole sinaptiche, quindi il neurotrasmettitore esce informando il nervo vestibolare, che farà
aumentare la frequenza di scarica del nervo. Si è generato un potenziale di recettore.
Anche a riposo, i tip-links non sono mai completamente rilasciati, perciò i canali per il potassio sono in parte
aperti e viene comunque rilasciata una certa quantità di scarica.
C'è una condizione inversa secondo cui le ciglia si stirano dalla direzione opposta: i canali per il potassio si
chiudono, c'è minore depolarizzazione e minor rilascio di neurotrasmettitore e diminuzione di frequenza di
scarica del nervo vestibolare.
A riposo
Stiramento verso chinociglio Stiramento in senso opposto a chinociglio
Gli organi otolitici sono utricolo e sacculo, che hanno un epitelio sensoriale costituito da cellule cigliate. Le
ciglia sono immersa in una membrana chiamata otolitica, che presenta cristalli di carbonato di calcio,
chiamati otoconi. La membrana otolitica è dunque pesante rispetto alle strutture circostanti e quando c'è un
movimento tende a restare indietro e fa piegare le ciglia in quanto poggia su queste. La membrana è sensibile
sia agli spostamenti lineari della testa, ma anche alla forza di gravità.
L'epitelio sensoriale, che contiene le cellule cigliate, si chiama macula. È diviso in due parte da una linea
virtuale chiamata striola. Da una parte della linea le cellule cigliate hanno le ciglia rivolte verso questa linea
e anche dall'altra in maniera speculare. Le macule dei due orecchi hanno una disposizione simmetrica.
Quando siamo in automobile e c'è un'accelerazione o una frenata le cellule cigliate aumentano la frequenza
di scarica che si regolarizza quando si torna a livello di riposo.
Gli organi otolitici, per riassumere: rispondono a mvoimenti lineari della testa; segnalano posizione della
testa in ogni momento; le macule hanno disposizione simmetrica nell'orecchio destro e sinistro; l'insieme
delle informazioni derivanti dalle quattro macule danno informazioni sul movimento lineare e sulla posizione
del capo.
I canali semicircolari servono
per i movimenti rotatori. Sono
tre condotti o canali per
orecchio, inclinari di 30° rispetto
al piano orizzontale, disposti
perpendicolarmente
l'uno
rispetto all'altro. La parte
sensoriale si trova nell'ampolla,
rigonfiamento alla valle di
ognuno dei tre canali, in cui si
trovano le cellule cigliate.
L'ampolla contiene le cellule
cigliate e la cupola, che è una
struttura gelatinosa. Di per sè l'ampolla non è sensibile a movimenti lineari perchè anatomicamente le ciglia
si muovono solo se ci sono movimenti rotatori. Quando c'è un movimento rotatorio l'endolinfa resta
momentaneamente indietro per inerzia, spingendo su questa cupola dove sono immerse le ciglia. Induce una
deflessione delle ciglia nella direzione del movimento e quando la velocità del movimento diventa costante,
la corrente endolinfatica recupera e le ciglia tornano dritte. I recettori segnanalo solo variazioni di velocità
(accelerazioni) e quindi solo inizio e fine dei movimenti. Le ciglia sono sensibili a movimenti rotatori perchè
i canali sono semicircolari e anche le cellule cigliate nell'ampolla sono posizione in modo semicircolare.
Dalle cellule cigliate, il nervo riceve le informazioni da cellule che hanno il corpo cellulare dal ganglio
spinale chiamato di Scarpa. Da qui arrivano ai quattro nuclei vestibolari (superiore, mediale, inferiore,
laterale). I nuclei vestibolari rilevano la consapevolezza dei movimenti della testa e i riflessi. Il nucleo
vestibolare laterale è connesso al midollo spinale (tratto vestibolo-spinale) e serve alla regolazione dei
muscoli flessori dell'arto superiore e alla regolazione degli estensori dell'arto inferiore (postura stazione
eretta). Il nucleo vestibolare inferiore, insieme, in parte, al mediale, proietta al midollo spinale per il
controllo dei muscoli del collo, per coordinare il movimento degli occhi con quello della testa. In nucleo
vestibolare mediale, insieme, in parte al superiore, è responsabile dei movimenti oculomotori e ci permettono
il riflesso vestibolo-oculare. Le vie vestibolare in generale ci permettono di conoscere la posizione della testa
in ogni istante; di fare aggiustamenti posturali; di coordinare i movimenti degli occhi e della testa per
mantenere un bersaglio visivo essenzialmente sulla fovrea.
Questi tipi di regolazione della postura avvengono grazie a riflessi vestibolari, grazie a cui controlliamo
anche i movimenti oculari. Sono di due tipi: statotonici e statocinetici. I riflessi statotonici dipendono dalla
posizione statica della testa e del corpo in genere; quando siamo fermi abbiamo afferenze vestibolari sempre
attive dagli organi otolitici e determinano un aggiustamento posturale. I riflessi statocinetici si attivano in
risposta a movimenti (lineari o rotatori) del capo; hanno origine da organi otolitici e canali semicircolari.
Hanno numerose funzioni, come mantenere la postura (ad esempio su un autobus che accelera), coordinare
movimenti oculari e movimenti della testa.
I movimenti oculari servono a postare il bersaglio visivo sulla fovea e per mantenerlo. Di questo si occupa il
sistema oculomotore. I movimenti oculari possibili sono cinque, tra cui due riflessi: movimenti vestibolooculari, optocinetici, saccadici, lenti di inseguimento, di vergenza. I muscoli che ci permettono il movimeno
degli occhi sono sei: retto superiore, inferiore, laterale e mediale e obliquo superiore, inferiore, laterale e
mediale. I nervi che li controllano sono il terzo principalmente, il VI e il IV.
I movimenti riflessi sono il vestibolo-oculare e l'optocinetico.
I movimenti oculari si dicono anche in coniugati (si muovono nella stessa direzione e dalla stessa distanza) e
non coniugati (stessa distanza, ma diversa direzione).
Si dividono inoltre a seconda che serva per la stabilizzazione dello sguardo (vestibolo-oculare e optocinetico)
o per la direzione dello sguardo (saccadici, lenti di inseguimento, di vergenza).
Movimento vestibolo-oculare: il sistema vestibolare rileva che la testa si gira, quindi ho eccitazione da una
parte del nervo ed inibizione dall'altra. I nuclei vestibolari attivano i nuclei oculo-motori che controllano il
muscolo retto laterale e mediale dei due occhi. Gli occhi vengono portati in direzione opposta rispetto a
quelli del movimento della testa, per mantenere fisso lo sguardo sul bersaglio.
Movimento optocinetico: serve a mantenere lo sguardo sul bersaglio, ma non quando si muove la testa, ma la
scena visiva. Se la scena visiva va a destra, anche gli occhi vanno a destra. Si attiva la retina che portano
l'informazione alla corteccia visiva e al sistema ottico accessorio che si trova nel mesencefalo, che attiva i
nuclei vestibolari, che attivano i nuclei oculomotori che fanno muovere gli occhi nella stessa direzione della
scena visiva.
Alla luce, se la velocità della rotazione diventa costante (quindi non c'è più il vestibolo-oculare attivo), il
movimento degli occhi è determinato dal riflesso optocinetico.
Movimenti vestibolo-oculari e optocinetici operano congiuntamente per mantenere stabile lo sguardo; sono
antici dal punto di vista delle filogenesi; sono involontari. Quelli vestibolo-oculari prendono le informazioni
dal sistema vestibolare e hanno azione rapida, mentre quelli optocinetici prendono le informazioni dal
sistema visivo e hanno azione lenta.
Movimenti saccadici: sono rapidi e semplici. Con questi, gli occhi saltano da un punto di fissazione a un
altro. Sono i movimenti della lettura, sono dunque volontari e servono a portare e mantenere l'immagine
visiva sulla fovea. Una volta programmati, non possono essere corretti. Il motoneurone che dà il comando ai
nuclei oculomotiri e ai muscoli oculari avrà scarica fasica ad alta frequenza per spostare gli occhi e poi
manterrà una certa scarica per mantenere la posizione.
I neuroni nei nuclei oculo-motori ricevono le informazioni da due parti: intervengono i neuroni 'burst',
implicati nella velocità e i neuroni tonici, implicati nel mantenimento della posizione.
Le saccadi possono essere compiute in varie direzioni e ci sono centri diversi che le controllano. Nella
sostanza reticolare esistono gruppi di neuroni diversi chiamati centri dello sguardo. C'è il centro dello
sguardo orizzontale (permette movimenti orizzontali), che si trova nel ponte e nella sostanza reticolare c'è il
centro dello sguardo verticale (permette movimenti verticali).
I centri dello sguardo sono regolati da due aree: collicolo superiore (nel mesencefalo) e campo oculare
frontale (nel lobo frontale). In entrambi ci sono mappe sensoriali e mappe motorie. A seconda di quale parte
della mappa viene attivata c'è l'attivazione di uno specifico centro dello sguardo, con specifica direzione
della saccade laddove si trova lo stimolo.
Movimenti lenti di inseguimento: se c'è un areo che si muove, muovendo gli occhi riesco a seguirlo. Sono
movimenti lenti, diversi dalle saccadi. Questi servono per mantenere sulla retina lo stimolo che si sta
muovendo; sono stimoli volontari. Inizialmente facciamo una saccade per portare lo stimolo sulla fovea,
dopodichè per seguirlo con lo sguardo i movimenti sono lenti.
Movimenti di verganza: servono per spostare lo sguardo e portare il bersaglio sulla fovea quando il bersaglio
si allontana o si avvicina da noi. I movimenti di verganza sono non coniugati. Sono sempre associati ad
accomodazione del cristallino. La disparità binoculare, cioè l'immagine sfocata, arriva alla corteccia visiva,
che attiva i centri oculomotori che attivano il movimento di vergenza.
21. Movimenti volontari
I movimenti volontari hanno sempre uno scopo e non sono stereotipati, quindi il SN può applicare strategie
diverse per ottenere risultati simili. I movimenti volontari sono per la maggior parte appresi, cioè li
impariamo man mano che cresciamo con l'esperienza. La precisione aumenta con l'esercizio. Una volta
imparati, non richiedono partecipazione cosciente. Per compiere un movimento volontario ci serviamo di
informazioni sensoriali che ci diano informazioni sull'obiettivo: informazioni sensoriali sull'oggetto o
informazioni sensoriali su come è posto il soggetto che vuole raggiungere l'oggetto. Sul soggetto bisogna
sapere dove si trova rispetto all'oggetto. Riguardo l'oggetto, dobbiamo sapere dov'è rispetto all'oggetto, che
forma ha, c he consistenza ha e quanto pesa. Grazie al piano d'azione, che corrisponde al programma del
movimento motorio, si valutano la traiettoria, l'apertura delle dita per afferrare l'oggetto, la velocità, la forza
e la postura necessaria a sostenere il movimento. Il terzo punto corrisponde al movimento volontario vero e
proprio (esecuzione del movimento).
La volontà che c'è nell'eseguire un movimento volontario si trova nelle aree superiori della corteccia
cerebrale. La corteccia somatosensoriale è coinvolta nell'identificazione dell'obiettivo, che si trova nel lobo
parietale. Nel lobo frontale si trovano le aree motorie. Accanto al solco centrale, c'è l'area motoria primaria,
poi le aree motorie secondarie e anteriormente c'è la corteccia prefrontale. Posteriormente al solco c'è la
somatosensoriale primaria, poi la parietale posteriore, divisa in area
5 e 7. La corteccia parietale posteriore riceve le informazioni
sensoriali dalle cortecce visive e uditive. Accanto alla corteccia
parietale c'è la corteccia somatosensoriale (aree 1, 2 e 3) da cui
derivano le informazioni sensoriali. La corteccia parietale posteriore
integra tutte queste informazioni e le manda alla corteccia
associativa frontale, che insieme alle aree motorie secondarie fa il
programma motorio. Le aree motorie secondarie sono due: corteccia
supplementare motoria e corteccia premotoria. Le cortecce
secondarie motorie informano l'area 4, area motoria primaria, che si
occupa dell'esecuzione del movimento. I segnali non rimangono qui,
ma vanno al midollo spinale a informare i motoneuroni in modo che
ci sia la contrazione muscolare. La maggior parte degli assoni che
partono dalla corteccia motoria crociano controlateralmente (anche
se un 10% rimane ipsilaterale, restando dallo stesso lato). Quindi,
dalla corteccia cerebrale motoria (in particolare area 4 e area 6) parte
il tratto cortico-spinale che può essere laterale o ventrale. Il primo è
crociato, mentre il secondo è diretto. Il tratto cortico-spinale laterale
contatta i motoneuroni nelle corna laterali dei sistemi laterali, con
contrazione degli arti. Il tratto cortico-spinale ventrale contatta i
motoneuroni nelle corna ventrali dei sistemi mediali, con contrazione
del tronco.
Nella programmazione del movimento e nell'esecuzione, abbiamo detto, sono coinvolte le aree motorie
primarie e secondarie. Nella prima metà del '900 è stato Penfield, neurologo, a studiare le aree motorie,
attraverso stimolazione di aree del lobo frontale, che, si accorse, induceva la contrazione dei muscoli degli
arti controlaterali. Questo era già stato anticipato a fine Ottocento grazie a Fritsch e Hitzig, ma con il cane.
Penfield si accorse che stimolando l'area 4 i
movimenti comparivano con basse intensità
di stimolazione e con latenza minore: area
motoria primaria. Stimolando l'area 6, si
accorse che i movimenti comparivano con
intensità di stimolazione più elevata, con
latenza maggiore e i movimenti erano più
complessi: aree motorie secondarie, divisa in
area
premotoria
e
area
motoria
supplementare.
Stimolando più nel dettaglio diversi punti
all'interno della corteccia motoria primaria si
otteneva una mappa topografica motoria di
determinate parti del corpo (homunculus
motorio). Dai successori di Penfield in poi si è capito che nell'epilessia jacksoniana (contrazione muscolari
involontarie) è dovuta ad attività elettrica patologica nella corteccia.
Cosa rappresenta la mappa dell'area 4? I neuroni vanno a controllare i muscoli o i movimenti? Questo è il
dilemma risolto dallo studioso giapponese Asanuma nella metà del Novecento. La risposta è: i movimenti, in
quanto un neurone in genere comanda più muscoli e un muscolo è controllato da più motoneuroni corticali.
Asanuma ha capito tutto ciò con microstimolazioni, cioè è andato a stimolare piccoli gruppi di neuroni (per
esempio 12) e ha visto come fanno contrarre un solo muscolo. I neuroni che attivano un singolo muscolo
sono organizzati in colonne. I neuroni della corteccia motoria influenzano principalmente un muscolo, ma in
parte anche altri muscoli. Inoltre una relazione diretta tra neuroni e singoli muscoli è stata trovata solo per i
muscoli distali delle dita.
Quando i neuroni della corteccia primaria si attivano, cosa
codificano? Successivamente Evarts ha posto elettrodi sulla
corteccia di una scimmia, a cui è stato insegnato di ruotare una barra,
alla quale viene applicato un peso da una parte o dall'altra, per far
avvenire la flessione o l'estensione con più o meno forza. Viene
registrato ciò che succede ai neuroni del polso della corteccia.
Quando la scimmia compieva una flessione, ma la scarica del
motoneurone che fa contrarre i muscoli del polso avviene prima,
quindi Evarts capì che i neuroni del tratto cortico-spinale servono per
iniziare il movimento. Quando viene chiesto alla scimmia di
svolgere lo stesso compito, ma con forza maggiore, il neurone
scarica con frequenza di potenziale maggiore e anche scarica anche
quando il movimento sta avvenendo.
Evarts ha capito che la scarica aumenta quando è necessario aumentare la forza
di movimenti. I neuroni dell'area motoria primaria quindi non solo servono a
iniziare il movimento ed eseguirlo, ma a regolare la forza della contrazione. Nel
terzo esperimento è stato chiesto alla scimmia di flettere il polso; quei neuroni
non avevano nessuna attività, deducendone quindi che quei neuroni non erano
implicati in questo processo di flessione.
Ci si è chiesti, studiando l'area motoria prima, chi è che regola la direzione dei
movimenti. A questo ha dato risposta Georgopulos, usando delle scimmie e
registrando i motoneuroni della corteccia motoria primaria. Si è visto che
scaricano in modo diverso a seconda della direzione del movimento. Abbiamo
A, B, C, tre neuroni diversi nella corteccia. È stato insegnato alla scimmia a
muovere un oggetto in tre direzioni. Il motoneurone A, quando il movimento
avveniva a sinistra, scaricava ad alta frequenza, mentre a destra la scarica è
minima; nelle altre direzioni la frequenza è intermedia. La stessa cosa vale
anche per gli altri interneuroni.
Si è visto che se andiamo a registrare l'attività di un gruppo di neuroni mentre
facciamo un movimento avremo vari vettori. Sommando matematicamente i
vettori che ottengo misurando l'attività elettrica di più neuroni ottengo un vettore
somma che corrisponde davvero alla direzione del movimento. I neuroni della
corteccia motoria primaria dunque scaricano preferenzialmente per un certo
movimento.
Nell'area motoria abbiamo sei strati. Il IV strato è quello deputato a ricevere le informazioni sensoriali e il V
è quello deputato a generare efferenze. Il V è quindi molto più sviluppato rispetto al IV, al contrario dello
strato sensoriale visivo, per esempio. Nel V strato ci sono neuroni di grandi dimensioni, si tratta di cellule
chiamate piramidali (a causa della forma del corpo cellulare) di Betz. Ci sono anche tanti dendriti. Sono
importanti perchè gran parte delle efferenze che danno vita al tratto cortico-spinale sono cellule di Bertz,
deputati alla regolazione dei movimenti fini. Altre efferenze dall'area motoria primaria 4 vanno al tronco
cerebrale (tratto cortico-bulbare). Lesione dell'area motoria primaria provocano paresi.
Da chi riceve informazioni la corteccia motoria primaria? Riceve informazioni dalle aree motorie secondarie
(e corteccia associativa frontale) e dalla corteccia somatosensoriale e le invia al II strato. Il talamo le riceve
dalla periferia, dal cervelletto e dai gangli della base e le invia al IV strato. I neuroni della corteccia motoria
hanno dei campi recettivi in quanto ricevono informazioni sensoriali. La corteccia funzione come un circuito
in parallelo ai riflessi spinali attaverso un long-loop transcorticale. I neuroni motori, infatti, hanno campi
recettivi che corrispondono ad aree cutanee vicine alle zone del movimento o ai muscoli o articolazioni
coinvolte nel movimento. I neuroni corticali utilizzano l'informazione sensoriale anche per riprogrammare il
movimento in risposta a perturbazioni esterne.
Le cortecce motorie secondarie programmano il movimento. Le distinguiamo innanzitutto in area
supplementare motoria e area premotoria. Contengono mappe motorie e, come aveva notato Penfield, si
attivano con intensità di stimolazione maggiore e contengono movimento complessi e bilaterali (si
richiedono muscoli di entrambe le parti del corpo per, per esempio, abbottonarci). Quando c'è una lesione
dovuta a un trauma o un'ischemia i neuroni vengono danneggiati, ma non si ha paresi, bensì aprassia. I
movimenti semplici possono essere eseguiti, ma non possiamo eseguire quelli complessi. Nel corso
dell'evoluzione, mentre nelle scimmie l'area 4 è simile a quella dell'area 6, nell'uomo l'area 4 è simile a quella
delle scimmie, ma l'area 6 è invece molto più sviluppata, infatti l'uomo è in grado di compiere movimenti
molto più fini e complessi rispetto alle scimmie.
L'area supplementare motoria, uno delle due aree secondarie, serve a programmare ed eseguire movimenti
complessi. È stato possibile andare a visualizzare con tecniche di neuroimaging, quando viene chiesto a un
soggetto di piegare un dito, che si attiva l'area motoria primaria e la corteccia somatosensoriale primaria
perchè c'è sempre una sensazione che deriva da un movimento. Quando si chiede a un soggetto di fare un
movimento complesso non solo si attiva l'area motoria primaria e la corteccia somatosensoriale primaria, ma
anche la corteccia supplementare motoria. Quando al soggetto viene chiesto di pensare al movimento
complesso senza farlo, si attiva solo l'area supplementare motoria (programmazione del movimento). È stato
calcolato il tempo che serve per la programmazione di un movimento: 800 ms, in caso di tempo di reazione
(quando sappiamo quale stimolo verrà presentato). Infine l'area motoria supplementare regola anche gli
aggiustamenti posturali con un collegamento diretto con i neuroni del midollo spinale, precisamente i
neuroni che controllano i muscoli assiali.
L'altra area motoria secondaria, cioè l'area premotoria, è connessa anch'essa con i sistemi mediale attreverso
connessioni con il tronco cerebrale. Regola la postura andando a regolare la sostanza reticolare. Serve a
pianificare anch'essa a pianificare un movimento, in particolare regolando la nostra posizione in funzione
della direzione del movimento che vogliamo effettuare. Ci sono neuroni chiamati set-related neurons, che
scaricano quando si ha l'indicazione di compiere un movimento in una determinata direzione. Nella corteccia
premotoria dell'uomo ci sono i neuroni specchio, scoperti nelle scimmie. I neuroni di quest'area scaricano
quindi anche quando vediamo un movimento compiuto da un'altra persona. Quando compiamo un
movimento che ha una funzione, scaricano. Se la mano non compie un'azione con una funzione, essi non
scaricano. Se vediamo fare quell'azione da un'altra persona, non solo i neuroni della persona scaricano, ma
anche quelli di chi guarda. A scoprire questo fu Rizzolati, studiando i neuroni mirror tramite le scimmie.
Sono così importanti che Romachandran ha affermano che "I neuroni specchio sono per le neuroscienze ciò
che il DNA è stato per la biologia".
Le informazioni sensoriali arrivano alla corteccia parietale posteriore, che dà uno schema corporeo e dello
spazio estenro. La corteccia parietale posteriore è nel lobo parietale, ricoprendo le aree 5 e 7. Riceve
informazioni sensoriali dalla corteccia somatosensoriale, dalle corteccie uditive e uditive, stabilendo la
relazione tra come siamo messi noi e gli oggetti. In questo caso la lesione determina neglect.
22. Aree del sistema motorio: gangli della base e cervelletto
Queste due aree influenzano i motoneuroni superiori, del tronco dell'encefalo e della corteccia. Nella destra il
cervelletto poggia sul tronco cerebrale, quindi in posizione dorsale; in particolare si trova al di sotto del
bulbo. In sezione saggittale si vede che è diviso in tre lobi: lobo anteriore, posteriore e flocculo-nodulare. È
formato da una serie di circonvoluzione, come una piccola corteccia cerebrale. Secondo un'ulteriore
suddivisione dei lobi, in tutto si contano dieci lobuli. Ogni lobulo si divide ancora in foglia. Il cervelletto,
visto in sezione parasaggittale, è costituito da una parte più superficiale che si chiama corteccia, al cui
interno ci sono nuclei, gruppi di neuroni non disposti in strati. Visto in sezione coronale, il cervelletto è
costituito da nuclei cerebellari (nucleo del fastigio, nucleo interposito e nucleo dentato).
Il cervelletto serve a eseguire i movimenti in maniera coordinata; a regolare continuamente la postura e
l'equilibrio; a regolare il tono muscolare. Infine, paragona continuamente il programma motorio (generato in
altre aree cerebrale) con l'esecuzione effettiva del movimento, quindi permette la correzione del movimento.
Il cervelletto è composto da varie zone: guardandolo dall'altro, distinguiamo tre zone, una lungo la linea
mediana, definita verme. Una parte adiacente al verme, a destra e a sinistra, si chiama interposito. Queste
zona formano una parte dei cervelletto chiamato spinocerebello. Gli emisferi cerebrali formano il
neocervello o cerebrocerebello. La parte posteriore si chiama vestibocerebello o archicerebello, che
comprende i lobuli flocculo-nodulari. Ognuna di queste parti, eccetto il vestibolocervello, proiettano a uno
dei tre nuclei cervellati di cui abbiamo parlato prima. Le cellule della corteccia del verme proiettano al
nucleo del fastigio. Le cellule della corteccia dello spinocerebello sono connesse al nucleo interposito. I due
emisferi cerebellari proiettano al nucleo dentato. Il vestibolocerebello controlla l'equilibrio e i movimenti
oculari. Il verme proietta ai sistemi mediali e serve a controllare il tono muscolare della muscolatura assiale,
mentre la parte intermedia dello spinocerebello, cioè l'interposito, con le sue proiezioni, controlla i sistemi
laterali per il controllo di muscoli distali, cioè arti e mani; permette di muovere gli arti in maniera coordinata.
Il cerebrocerebello, attraverso il nucleo dentato, proietta alla corteccia motoria contribuendo alla
pianificazione dei movimenti volontari.
Il vestibolocerebello, che si occupa di equilibrio, postura e movimenti oculari, riceve informazioni visive,
che contribuiranno al controllo di movimenti oculari e dal labirinto, cioè informazioni sulla posizione della
testa, che vanno al vestibolocerebello, che manda i suoi comandi ai nuclei vestibolari in modo da farci
mantenere equilibrio e postura. Questo si è capito vedendo cosa succedeva a pazienti con danno al
vestibolocerebello, i quali non avevano una postura coordinata, bensì atassica (senza coordinazione). Questi
pazienti hanno anche alterazioni dei movimenti oculari (come quelli di inseguimento lento) e presentano
nistagmo spontaneo (movimenti oculari incontrollari).
Il verme si occupa di regolare il tono muscolare e la muscolatura assiale che ci permette di mantenere una
certa postura e contrazione muscolare continua. Attraverso le sue uscite sul nucleo cerebellare del fastigio,
riceve informazioni sensoriali dalla muscolatura (soprattutto tronco e collo) e manda i suoi comandi ai nuclei
vestibolari e alla sostanza reticolare, che contribuiscono al controllo del tono muscolare. Questi due elementi
fanno sinapsi sul midollo spinale, che ci permette di avere un continuo tono muscolare e contrazione dei
muscoli assiali. Manda informazioni anche al talamo e alla corteccia motoria, che ha un tratto che si chiama
cortico-spinale ventrale che permette il controllo dei muscoli prossimali o assiali. Se c'è una lesione al verme
si ha ipotonia, iporeflessia (i riflessi sono minori), astenia/atonia (la forza muscolare è ridotta), titubanza (il
tronco trema, non c'è un controllo adeguato) e atassia (incoordinazione motoria).
La parte intermedia che compone lo spinocerebello serve a permetterci un controllo adeguato dei movimenti
degli arti. Essi si muovono in maniera coordinata in qualunque movimento eseguito grazie allo
spinocerebello, che ci permette anche di correggere gli errori di movimenti che possono succedere,
confrontrano il piano motorio con quello d'esecuzione. La parte intermedia riceve informazioni sul
programma motorio e dal sistema visivo-uditivo. Riceve informazioni anche sulla posizione e sugli arti
distali. Integra tutte queste informazioni e manda le sue informazioni da una parte al nucleo rosso (che dà
origine al tratto rubeo-spinale), per far controllare i movimenti degli arti. Dall'altra, attraverso il talamo,
proeitta la corteccia motoria, che dà origine al tratto cortico-spinale laterale. Servono quindi per far avvenire
movimenti volontari in maniera coordinata (come sciare o andare in bicicletta). A livello dello spinocerebello
c'è una mappa del corpo che è frammentata, cioè non è come nel caso della corteccia cerebrale, dove le parti
del corpo se sono vicine realmente, lo sono anche nella corteccia. Le parti del corpo vicine, nel cervelletto,
sono rappresentate separate. I pazienti con lesioni a queste parti del cervelletto, hanno: ipotonia, iporeflessia,
astenia/atonia, atassia, difetti di articolazione della parola (in quanto i muscoli che controllano il linguaggio
non sono controllati in maniera adeguata).
Nel cerebrocerebello, la corteccia protietta al neocerebello dentato e questo proietta, attraverso il talamo, alla
corteccia cerebrale. Il cerebrocerebello riceve informazioni sul piano motorio e manda i suoi segnali alla
corteccia, che programma il movimento, in modo da regolarlo. La corteccia motoria ha il tratto corticospinale laterale. Il cerebrocerebello serve a farci eseguire sequenze di movimenti complessi con destrezza.
Dopo una lesione al cerebrocervelletto si vede atassia, ritardo a iniziare e finire il movimenti,
incoordinazione tra muscoli agonisti e antagonisti (movimento scomposto), tremore intenzionale (durante
l'esecuzione di un movimento), tremore terminale (nell'avvicinarsi di un oggetto), dismetria (si compiano
movimenti senza misura), adiadococinesia (irregolarità nei movimenti rapidi alternati).
Vediamo come fa il cervelletto a farci apprendere un movimento. La corteccia cerebellare, la parte
superficiale del cervelletto, non è formata da sei strati di neuroni, bensì da tre. I tre stati si chiamano
molecolare (superficiale), delle cellule Purkinje (intermedio), dei granuli (interno). I granuli sono i neuroni
più neuroni nel cervello (50% di tutti i neuroni). Sotto la corteccia cerebellare c'è la sostanza bianca. A livello
dello strato delle cellule di Purkinje avviene l'apprendimento. Le due afferente sono le fibre rampicanti e le
fibre muscoidi.
Mentre normalmente la corteccia cerebellare, con le sue Purkinje, inibisce i nuclei profondi permettendo il
movimento. Quando c'è un errore nel movimento, questo è segnalato alle Purkinje dalle fibre rampicanti, che
arrivano da nuclei nel tronco cerebrale. I nuclei, uno a destra e uno a sinistra, si chiamano olive inferiori.
Quando le Purkinje scaricano allo stesso tempo delle fibre muscoidi, significa che c'è stato un errore. Le
fibre rampicanti si attivano. La cellula di Purkinje, con questa doppia attivazione (tra fibra rampicante e fibra
parallela), riduce la sua attività. Dunque i nuclei profondi sono più attivati, correggendo il movimento. A
lungo termine le Purkinje si deprimono, cioè inibiscono la loro attività, per mesi o per anni, permettendo così
all'apprendimento.
I gangli della base sono cinque nuclei che si trovano sotto la corteccia cerebrale. Si chiamano gangli, ma
sono nuclei (i gangli sono in realtà gruppi di neuroni nel SNP). Non hanno connessioni dirette con il midollo
spinale, ma solo con la corteccia e così controllano il movimento. Si è capita la loro funzione vedendo lesioni
a carico dei gangli della base, come capita quando si ha il morbo di Parkinson o di Huntington. Lesioni a
gangli della base portano tremore, movimenti involontari, alterazioni di postura e tono muscolare, povertà e
rallentamento dei movimenti, senza paralisi.
I cinque nuclei che compongono i gangli della base sono:
caudato, putamen, pallidus (che ha un segmento interno e
uno esterno), subtalamico, sostanza nera. Il caudato e il
putamen formano il corpo striato.
La parte che riceve gli input è il corpo striato, che
comprende caudato e putamen. Riceve input da molte aree
della
corteccia
cerebrale
(corteccia
motoria,
somatosensoriali, associative). L'uscita è il pallido e parte
articolata della sostanza nera. I segnali di uscita vanno,
attraverso il talamo, alla corteccia motoria. Ci sono circuiti
interni che connettono queste parti tra di loro. Una via è la
connessione tra striato e pallido. Un'altra riguarda le
connessioni tra striato e sostanza nera. La terza via è quella
che connette il nucleo subtalamico (che manda le
informazioni alla parte reticolata della sostanza nera e le riceve dal pallido). L'ultima connette la sostanza
nera (in particolare la parte compatta) al corpo striato.
Alla fine abbiamo due vie principali: via indiretta e via diretta. La via diretta eccita la corteccia motoria, la
via indiretta la inibisce. Nella via diretta: lo striato riceve informazioni delle cortecce, inibisce il pallido
interno e la sostanza reticolata; questi due elementi sono inibitori nei confronti del talamo e della corteccia.
Se vengono inibiti (doppia inibizione), si attivano. Così la via diretta eccita la corteccia.
Nella via indiretta: lo striato normalmente inibisce il pallido esterno. Il pallido esterno allora normalmente
non inibisce il nucleo subtalamico. Ma se il pallido è inibito, il nucleo subtalamico non è più inibito, dunque
è attivato. Essendo attivo, attiva il pallido interno e la sostanza nera reticolata. Così la via indiretta inibisce la
corteccia.
La sostanza nera pars compacta ha il ruolo di eccitare la via diretta e inibire la via indiretta, dunque facilita il
movimento. Tutto ciò si è capito studiando pazienti con lesioni a queste strutture. In particolare le due
malattie più note e studiate sono il morbo di Parkinson, che dipende dal fatto che la sostanza nera pars
compacta muore, che ha il ruolo di facilitare il movimento. Nel caso del morbo di Huntington è la via
indiretta che viene depressa perchè i neuroni dello striato degenerano. Le conseguenze sono, per entrambe le
malattia, in generale, alterazione dei riflessi, della postura e del tono muscolare.
Nel morbo di Parkinson, degerando la sostanza nera, la corteccia non è più attivata normalmente. Si ha
rigidità, tremore a riposo, acinesia e bradicinesia, alterazione di postura, deambulazione (si parla di
festinazione, cioè il camminare è fatto di piccoli passi), movimento volontario e mimica facciale. Viene a
mancare la dopamina che normalmente la sostanza nera pars compacta produce e rilascia nello striato.
Normalmente nelle cortecce motorie secondarie c'è ideazione del movimento, informazione che và nei gangli
della base; se la sostanza nera non funziona il movimento è difettoso. Negli anni '60 si è vista una una serie
di sintomi di Parkinson in un gruppo di cocainomani, in quanto la loro cocaina era stata tagliata con
dopamina che aveva danneggiato la sostanza nera. Si era dunque pensato che il Parkinson dipendesse
dall'assunzione di qualche sostanza che danneggia la sostanza nera, ma pare che ciò non sia vero. La forma
più comune di terapia è la somministrazione di L-dopa, precursone di dopamina, in quanto la dopamina
stessa non passa la barriera ematoencefalica. Man mano che però si perde la sostanza nera, si perde anche
l'enzima che trasforma l'L-dopa in dopamina. Le terapie in fase di sperimentazione sono il trapianto di
cellule che producono dopamina, o trapiantati nei gangli della base o nella sostanza nera. Ultimamente si
cerca di usare le cellule staminali
Il morbo di Huntington è una malattia genetica, che dipende dalla morte di neuroni nello striato, la cui
origine è la via indiretta. Venendo meno la via indiretta, si hanno movimenti incontrolalti e continui del
pazienti. La corteccia è continuamente attivata. Si chiama anche corea, in quanto corea vuol dire danza. Il
gene mutato presenta più triplette di CAG del normale. Il CAG dà la glutamina e quindi ci sono proteine con
più glutamina. Questa proteina mutata si avvolge su se stessa creando depositi che vanno nel nucleo e fanno
morire le cellule. Le huntingtine sono infatti tossiche. Se muore lo striato non ci sono più le connessioni con
la corteccia, i cui neuroni iniziano a morire. Abbiamo movimenti involontari, ipotonia e si arriva alla
demenza. Dunque i gangli della base hanno anche funzioni cognitive. Maggiore è il numero delle triplette
CAG minore è l'età in cui inizia la patologia. Quando inizia tardi, essendo genetica, il paziente potrebbe
avere già dei figli. Anche in questo caso si pensa a trapianti di cellule staminali per sostituire quelle striatali
che degenerano. Dalle malattie si è capita la funzione dei gangli della base, che nel complesso controllano la
preparazione di strategie complesse di movimento, partecipano alla generazione di movimenti spontanei (in
seguito ad istruzioni interne), facilitano certi movimenti e ne inibiscono altri e partecipano a funzioni
cognitive.
23. Sviluppo del sistema nervoso
Lo sviluppo del sistema nervoso risulta dall'interazione tra i geni e l'ambiente che ci circonda, che ha
un'influenza fondamentale soprattutto dalla nascita in poi. Quando siamo degli embrioni per ambiente si
intende l'ambiente che circonda il sistema nervoso o i neuroni. Quando è avvenuta la fecondazione si ha il
primo stadio di sviluppo a livello di zigote e la prima interazione è tra geni e citoplasma. Lo sviluppo dunque
parte dall'omozigote, in cui tutte le cellule sono staminali e poi si ha il differenziamento. Questo porta allo
stadio cosiddetto dei tre foglietti embrionali: ectoderma, mesoderma e endoderma. L'embriona è dunque
inizialmente una gastruale. Ogni strato darà origine a
un tessuto ben preciso: l'ectoderma dà origine alla pelle
e al sistema nervoso; il mesoderma dà origine a
muscoli,
sistema
scheletrico,
cardiovascolare,
urogenitale; l'endoderma dà origine al sistema
gastroenterico e respiratorio. Le parti più estreme man
mano si avvicinano tra loro venendosi a chiudere e la
parte sottostante diventa un tubo. Questo è il primo
stadio di sviluppo del sistema nervoso. Nel suo primo
stadio di sviluppo il sistema nervoso è dunque un tubo
che si origina dal neuroectoderma. Il tessuto non ancora
chiuso a tubo si chiama placca neurale. Il processo che
porta alla formazione del tubo neurale si chiama neurolazione. Al di sotto della placca neurale e del tubo
neurale c'è la notocorda che è una porzione di tessuto che deriva dal mesoderma, che darà origine al tubo
neurale. La forma di tubo la ritroviamo nel midollo spinale. A questo punto abbiamo cellule non più
staminali totipotenti ma destinate a diventare cellule nervose e allo stesso tempo neuroni che possono essere
sensoriali o motori. In questi stadi vengono generati fattori o proteine in diverse zone del tubo che
determineranno cosa diventeranno le cellule neurali. Il tubo neurale produce nella parte ventrale fattori come
BMP o Shh, che indurranno certe cellule a diventare nella parte dorsale neuroni sensoriali, per esempio, e
nella parte ventrale motoneuroni. La parte dorsale del tutto è anche chiamata lamina del tetto. La parte
ventrale si chiama lamina del pavimento. Si specificano dunque regioni del tubo che producono fattori che
fanno differenziare col tempo le cellule nervose in popolazioni neurali specifiche. Questi fattori derivano da
ciò che la madre assume, come la vitamina A. Un eccesso o una carenza di vitamina A produce effetti
dannosi sullo sviluppo del sistema nervoso del feto.
Man mano si andrà verso destini sempre più specifici. Lo stesso
tubo neurale matura differenziandosi in regioni ben precise. La
fase che segue al tubo neurale è la fase cosiddetta a tre vescicole. Il
tubo infatti dà origine a tre protuberanze. Le tre vescicole si
chiamano: prosencefalo (parte anteriore), mesencefalo (parte
centrale), romboencefalo (parte posteriore). Le piccole
protuberanze sono i gangli. Successivamente si passa alla fase a
cinque vescicole. Dal prosencefalo si formano il telencefalo e
diencefalo. Il mesencefalo non si suddivide e il romboencefalo si
suddivide in metencefalo e al mielencefalo. E poi segue sempre il
midollo spinale. La fase del tubo neurale presenta 25 giorni di vita
nell'embrione, cioè quando la madre scopre di essere incinta. Dopo
pochi giorni si sviluppa nella fase a tre vescicole, poi a
cinque. A tre mesi di gestazione si ha uno sviluppo
sostanziale, in cui gli emisferi cerebrali crescono. Nei
successivi 6 mesi si ha un ingrandimento degli emisferi
cerebrali con tipico ripiegamento. Una particolarità che è
stata vista e studiata è stata la presenza di geni, presenti
addirittura negli invertebrati, che servono a specificare
certe parti del sistema nervoso e sono gli stessi geni che
servono a specificare anche le parti del corpo della mosca,
per esempio. Questi si chiamano geni omeotici o omebox.
Il romboencefalo è particolarmente suddivisibile in
segmenti. In ogni segmento, grazie all'affinità di certi
geni, si sviluppano certi neuroni specifici, per esempio
alcuni formeranno il ganglio del V nervo cranico.
In questa fase di sviluppo abbiamo la specificazione dei neuroni, che primano devono proliferare. Ciò che
prolifera non sono neuroni maturi, ma cellule staminali neurali. Le cellule staminali neurali si trovano lungo
il ventricolo. Si trovano dunque nella zone ventricolare, che è la zona epidermio proliferativo. Inizialmente le
cellule che proliferano sono multipotenti, che chiamiamo staminali neurali. Esse possono auto-rinnovarsi o
uscire dal ciclo cellulare e dare origine a progenitori neurali o progenitori gliali. Il primo darà origine a un
neurone e il secondo darà origine a una cellula gliale, che può essere astrocita o oligodendrocita.
Quando una cellula smette di proliferare e dà origine a un progenitore neuronale, quest'ultimo deve lasciare
la zona e migrare nella zona in cui i neuroni si posizioneranno. La cellula non avrà più una divisione
simmetrica, bensì asimetrica, cioè la cellula darà origine a una cellula staminale identica e una non uguale.
Questa darà origine al neuroblasto, che non si divide più. Il neuroblasto migra dove sarà la sua sede
definitiva. Si è visto che nel primo trimestre di gravidanza si raggiunge un picco di formazione di neuroblasti
di 250000 neuroni al minuto, ritmo diverso dalle zone. Il ritmo di proliferazione cellulare è diverso nei vari
segmenti del tubo neurale, pertanto nell'adulto alcune regioni del SNC sono più sviluppate di altre. I
neuroblast (progenitori dei neuroni) perdono per sempre la capacità di proliferare.
I neuroblasti devono andare nella zona dove sono destinati. La loro migrazione avviene lungo dei binari
formati glia radiale. Le cellule della glia radiale, si è scoperto, sono cellule staminali.
Come fanno a sapere i neuroni dove fermarsi? La fase migratorie dei neuroblasti termina quando il
neuroblasto giunge alla sua destinazione, perchè possiede sulla sua superficie delle proteine capaci di
riconoscere segnali ambientali specifici. I segnali ambientali sono prodotti da neuroni dello stesso tipo o da
elementi non nervoso, che determinano la fine della migrazione (il neuroblasto si stacca dalla glia radiale) e
matura. Maturare significa emettere prolungamenti (dendriti ed
assone): dendritogenesi ed assonogenesi. L'assone deve crescere
verso i suoi bersagli: l'assone, per esplorare l'ambiente in cui si
trova, ha bisogno di una struttura a livello della sua parte terminale
(che percepisce i segnali), il cono di crescita. Questa struttura è
costituita da molecole diverse del citoscheletro, cioè actina e
microtubuli. Il cono di crescita diventerà un terminale presinaptico
quando troverà il bersaglio e con esso farà sinapsi. Nel cono di
crescita ci sono recettori che possono essere sia attrattivi che
repulsivi (in base se la zona è giusta o no). Allo stesso tempo, i
fattori in un cono di crescita possono essere di contatto o
diffusibili. Quelli di contatto sono posti su altre cellule e quelli
diffusibili sono liberi e rilasciati nell'ambiente extracellulare. L'assone così cresce. Nel tratto cortico-spinale
laterale, per esempio, crocia e per passare la linea mediana trovano fattori repulsivi o attrattivi che ne
modificano la direzione.
Un neurone inizia a crescere il suo assone per primo (assone pioniere) e raggiunge il target. I neuroni
circostanti, che formeranno dei tratti, trovano sull'assone pioniere dei segnali, seguendolo. Si dunque la
fascicolazione, formazione di fasci o tratti assonali. Gli assoni sanno che devono fermarsi perchè trovano,
oltre ai segnali di repulsione e attrazione, segnali nei neuroni bersaglio che danno il comando di fermarsi.
Negli anni '60 si è capito della presenza di molecole efrine che
guidano e fanno far sinapsi specifiche a certi assoni su certi
neuroni grazie a Roger Sperry, che ha ipotizzata la
chemoaffinità. Si è vista prendendo l'occhio di una rana (in cui
è possibile la crescita assonale anche nell'adulto). La retina ha
una porzione A, B e C e l'ha ruotato tagliando il nervo ottico.
Gli assoni della retina ricrescono. Ruotandoli, i neuroni della
retina che prima erano in posizione dorsale, ruotando l'occhio,
sono ora in posizione ventrale. Egli ha visto che anche se
ruotati gli assoni di neuroni ricrescono sugli stessi bersagli di
prima specifici, grazie alla chemoaffinità. Ciò succede che si hanno dei difetti di comportamento della rana.
Mentre prima, se vede una mosca alla destra, la prendeva con la lingua; ora, se la retina viene ruotata, vede la
mosca con una parte di retina che però fa sinapsi con la sua porzione giusta, generando un movimento a
sinistra e tirando fuori la lingua dalla parte opposto. Così avviene la formazione delle nostre mappe di
proiezione a livello corticale. Un altro esempio di mappa è quello che si ha nei roditori.
Le connessioni sinaptiche, nel momento in cui l'assone deve fare il contatto sinaptico col bersaglio,
avvengono tramite un processo chiamato sinaptogenesi. I fattori tropici che guidano l'assone verso il
barsaglio sono le netrine, semaforine, slit, neurotrofine... Affinchè la sinapsi si mantenga però sono necessari
i fattori trofici, soprattutto le neurotrofine, che regolano non solo la crescita assonale, ma servono anche alla
stabilizzazione della sinapsi e alla sopravvivenza del neurone che ha formato il contatto. La prima
neurotrofina scoperta è l'NGF da Rita Levi Montalcini negli anni '50 (da cui ha avuto il Nobel). L'ha scoperto
studiano gangli di pollo. Mettendo l'NGF (che la scienziata è riuscita a isolare), si ha un'enorme crescita
assonale. Scoperto l'NGF sono state poi scoperte le altre neurotrofine: BDNF, NT-3, NT-4/5. Il ruolo delle
neurotrofine si vede anche durante il processo di eliminazione di neuroni in sovranumero. Molti neuroni
muiono ed è un processo di morte fisiologica: i neuroni sono prodotti in numero superiore a quello
necessario, in modo da avere una sorta di scorta adeguata alla necessità. I neuroni vanno in cerca dei loro
bersagli in cerca di stabilizzare le loro sinapsi. Le neurotrofine perà non sono prodotte in maniera sufficiente
per tutti i neuroni, quindi soltanto alcuni riescono a legare le neurotrofine. Il neurone che non riesce a entrare
in contatto col fattore neurotrofico morirà; questa morte avviene durante il periodo embrionale. Ci sono
esempi sia nell'uomo che, per esempio, nel pollo. Nel caso dei motoneuroni del midollo spinale alla fine
della gestazione si arriva col 75% dei neuroni originari, mentre il resto muore. Si tratta di un meccanismo
attivo: il neurone che non riesce a entrare in contatto col fattore tropico muore perchè attiva egli stesso dei
geni (apoptosi). Questo si vede grazie ad esperimenti in cui è stato rimosso o aggiunto un target. Nel caso
dell'embrione del pollo, si è rimosso il target dei motoneuroni del midollo spinale solo da un lato: il target dei
motoneuroni è il muscolo. I muscoli producono fattori trofici necessari per la sopravvivenza di certi neuroni.
Durante la fase embrionale, togliendo il target, per esempio una zampa dell'embrione, a livello di un lato del
midollo spinale, i motoneuroni muoiono perchè, rimosso il target, si è rimossa la fonte delle neurotrofine
(infatti è il target che produce neurotrofine). Se viene trapiantato un arto in più, i motoneuroni presenti in
sovranumero trovano tutti neurotrofina a sufficienza e possono sopravvivere.
Le neurotrofine non servono solo nella fase della vita embrionale a regolare la sopravvivenza e il
mantenimento dei neuroni, ma anche i loro contatti sinaptici. I neuroni inizialmente formano anche contatti
sinaptici più numerose del necessario rispetto al sistema nervoso maturo. Ogni assone innerva tanti target
diversi: anche qui target producono fattori neurotrofici sufficienti solo per alcune sinapsi. Il neurone non
muore, ma alcune connessioni sinaptiche si ritraggono. Parliamo di raffinamento delle connessioni:
inizialmente non sono mature, ma devono raffinarsi in un processo di eliminazione sinaptica. Si eliminano
alcune sinapsi, ma quelle che rimangono si espandono, quindi non è detto che il numero diminuisce. In
questo modo ogni neurone ha il suo bersaglio ben preciso: siamo già alla fase della nascita, in cui entra in
gioco l'esperienza (attività elettrica) derivata da stimoli esterni.
In conclusione, ciò che abbiamo visto avviene nel periodo embrionale (esclusa la fase di raffinamento). Il
cervello si ingrandisce dalla nascita perchè i neuroni si ingrandiscono (bensì non aumentino di numero i
neuroni stessi) e aumentano il numero delle connessioni. La formazione delle sinapsi dipende
dall'esperienza. Una corretta esposizione a stimoli esterni è fondamentale per lo sviluppo corretto del sistema
nervoso; in caso contrario, le connessioni non si stabilizzanol. A tre anni di età il cervello diventa 4 volte più
grande. Dai 50-60-70 anni in poi i neuroni muoiono e si ha una diminuzione.
24. Plasticità
Abbiamo detto che durante la fase embrionale si sviluppa il sistema nervoso. Quando si nasce si è esposti a
stimoli, grazie all'esperienza. L'esperienza ha un ruolo fondamentale nel definire le connessioni neuronali e
non solo: le connessioni diventano stabili. Ci occupiamo ora dalla nascita in poi del ruolo dell'esperienza e
dell'interazione con l'ambiente esterno. Questo avviene grazie a un elevata plasticità, cioè capacità di
adattarsi al mondo esterno, grazie alla capacità che ha il cervello di cambiare stimolato dall'ambiente esterno,
rimodellando le proprie connessioni. La capacità è elevata durante l'infanzia. La plasticità diminuisce con
l'età, in cui le connessioni sono stabilizzate e non sono più facilmente rimodellabili. Oggi parliamo di periodi
critici: un periodo critico per la plasticità è una finestra temporale cruciale perchè si sviluppi una certa
funzione. Questo periodo però finisce, quindi la funzione sviluppata si stabilizza. È fondamentale dunque che
ci sia una corretta interazione con l'ambiente per un normale sviluppo del cervello e delle sue funzioni. Uno
dei primi ad accorgersi a questo fu Freud: "nella mia ricerca per condizioni patogeniche sono stato portato
indietro nella vita del paziente e ho raggiunto i primi anni della sua infanzia. Quello che poeti e studenti della
natura umana hanno sempre affermato è risultato essere vero: le esperienze di quel periodo lontano per la
propria vita, anche se nella maggior parte dei casi sepolte, hanno lasciato tracce non più rimovibili e
incancellabili nella crescita dell'individuo". Altri esempi di quanto sono importanti i periodi critici vengono
da studi dell'etologo di Lorenz, che studiò i primi anni di vita nelle oche. Egli notò che l'oggetto o l'animale
presentato alle oche appena uscite dall'uovo rappresentava la figura di riferimento, che fosse la mamma o un
oggetto inanimato o che fosse lui stesso. Questo avviene per una sorta di imprinting, comportamento innato,
programmato geneticamente: seguire una figura di riferimento, che può essere modulato dall'esperienza. Un
altro studioso interessante fu Harlow, che ha studiato il comportamento delle scimmie. Ha notato che
isolando le scimmie alla nascita, deprivandole della figura materna, pur nutrendole, la presenza di difetti nel
comportamento sociale. Da adulte le scimmie mostravano comportamenti aggressivi e asociali. Mancava
dunque una serie di stimoli materni che portasse a un corretto sviluppo del comportamento sociale. Si è
notato anche che esponendo la scimmia a oggetti di metallo, di cui uno forniva il latte e l'altro era rivestito di
spugna ma non formiva il latte: si è visto che la scimmia restava abbracciata alla spugna, a suggerire che ci
sia una idea e un bisogno innato di cura materna e contatto fisico nel periodo dell'infanzia delle scimmie e
dell'uomo. Anche negli uccelli avviene questo: dal punto di vista dell'apprendimento del canto, essi hanno
bisogno di sentire il canto della propria specie nel periodo critico, per impararlo. Se non sono esposti al canto
della specie non apprenderanno mai quel canto. Se da adulti essi sono esposti al canto, non riescono più a
impararlo. La stessa cosa, riguardo il linguaggio, avviene per l'uomo: si parla di bambini lupo. Non essendo
esposti al linguaggio dell'uomo, quando vengono reinseriti nella società fuori dal periodo critico, non
impareranno più il linguaggio umano. È quello che si vede anche nell'imparare una seconda lingua: maggiore
è l'età, più difficilmente viene imparata. L'andamento di curva decrescente nell'età nel caso di una lingua
straniera è simile al grado di recupero funzionale dopo un danno al cervello. La possibilità di recupero (e
riparazione di un nervo periferico) diminuisce man mano che aumenta l'età del paziente.
Questo avviene per tutti i sistemi: anche quelli sensoriali. Abbiamo un sistema geneticamente programmato
predisposto per sviluppare un comportamento o una funzione. Il periodo critico durante il quale
un'esperienza specifica modifica il sistema e lo rende capace di produrre il comportamento o esercitare la
funzione (plasticità dei circuiti neuronali). Dopo il periodo critico c'è il consolidamento del sistema (che
permette ulteriori interazioni con l'ambiente, ma riduce drasticamente gli effetti dell'esperienza o della
deprivazione).
Nel caso dei sistemi sensoriali sono necessari e indispensabili degli stimoli per i vari sistemi e in particolare
per la visione. La plasticità della corteccia visiva è stato uno dei modelli più studiati. La corteccia visiva è
costituita da colonne di dominanza oculare, cioè dal primo al sesto strato i neuroni sono disposti in colonna e
alcuni neuroni di una colonna rispondono preferenzialmente a un occhio e i neuroni della colonna vicina a un
altro occhio. Un occhio proietta al nucleo genicolato laterale del talamo dove ci sono degli strati, ognuno dei
quali riceve proiezioni solo da un occhio e i neuroni del talamo con i loro assoni mandano le informazioni al
IV strato della corteccia visiva. Il IV strato è monoculare, mentre i neuroni degli strati superiori e inferiori
ricevono informazioni anche dall'altro ccchio (binoculari). Ma i neuroni degli strati I, II, III, V, VI
rispondono preferenzialmente a un occhio rispetto a un altro. Quindi si parla di colonne di dominanza
oculare in quanto domina un occhio. In un esperimento nel IV strato si è iniettato un amminoacido
radioattivo che impressiona una lastra rendendola bianca, passa alle sinapsi e arriva al IV strato, dove si
ferma. Tagliato il IV strato, ci sono neuroni che hanno acquisito l'amminoacido da un occhio e sono bianchi e
neuroni che risponderanno all'altro occhio, che sono neri perchè non hanno preso l'amminoacido.
Questo è importante perchè non è già presente quando si nasce: ha
bisogno di stimoli visivi da entrambi gli occhi perchè si sviluppi
questo sistema di dominanza oculare, la quale ci permette di avere
una visione binoculare e un'acuità visiva adeguata. Per capire il
ruolo dell'esperienza si sono classificati i neuroni corticali del I, II,
III, V e VI strato (binoculari) con dei numeri da 1 a 7. Si è andata a
registrare l'attività dei neuroni a seguito di stimoli. Sono stati
classificati come 1 i neuroni che rispondono soltanto a un occhio e 7
quelli che rispondono all'altro. I neuroni 4 rispondono a entrambi. I
neuroni di tipo 2 e 3 rispondono più a un occhio rispetto all'altro,
viceversa quelli di 5 e 6. Si è arrivati a capire questo deprivando un
occhio dagli stimoli sensoriali su cuccioli di gatto. Quando a un
gatto appena nato viene suturata la palpebra per due mesi e mezzo,
da adulto si è visto che i neuroni della corteccia visiva rispondono
solo all'occhio che è rimasto aperto in quei due mesi e mezzo,
nonostante successivamente l'occhio sia stato riaperto. Se chiudiamo
l'occhio di un gatto da 12 a 38 mesi, subito dopo si vede che tutti i
neuroni sono simili a quelli di un gatto normale, rispondendo a entrambi gli occhi: questo avviene perchè la
deprivazione è avvenuta al di là del periodo critico. Quando non ci sono stimoli da un occhio le afferenze che
porterebbero gli stimoli da quell'occhio nel periodo critico si atrofizzano; invece le afferenze che portano
informazioni dall'occhio aperto si espandono. Alla nascita le sinapsi sono infatti presenti ma influenzabili
dall'esperienza. Nella scimmia e nell'uomo avviene alla stessa cosa: alla nascita abbiamo una serie di
afferenze talamiche mescolate su tutti i neuroni corticali. Con l'esperienza, che alla nascita facciamo, in
quanto si iniziano ad avere stimoli visivi, queste afferenze si dispongono in modo da dividersi e iniziare a
creare le colonne di dominanza oculare. Se non c'è esperienza da un occhio i neuroni del talamo non attivati
dagli stimoli visivi che arrivano dalla retina si atrofizzano.
Abbiamo due neuroni A e B che portano le informazioni da un occhio all'altro, che fanno contatto sinaptico
con la corteccia visiva, che risponde. Nel caso di deprivazione monoculare, mentre un neurone ha scarica con
alta frequenza, il neurone B non ha quasi attività. Quindi il neurone A riesce a consolidare le sue connessioni,
mentre il neurone B atrofizza il suo neurone perdendo i suoi contatti sinaptici. Questo è il principio Hebb. La
sinapsi hebbiana è una sinapsi che modifica la sua funzionalità in base all'attività (se un neuroni A attiva
ripetutamente il neurone C, la connessione tra A e C si rafforza). C'è quindi una competizione tra neuroni.
Quando abbiamo un occhio aperto, ma non allineato con l'altro (strabismo), se non corretto durante
l'infanzia, c'è visione binoculare ridotta e il sistema visivo tende a sopprimere le informazioni da occhio
strabico (come se afferenze talamiche dall'occhio allineato fossero avvantaggiate), quindi si avrà acuità
visiva ridotto da quell'occhio (ambliopia). In un gatto viene indotto strabismo: l'occhio strabico è attivo,
riceve i segnali, ma ha attività minore. È comune avere strabismo da bambini, ma è necessario e importante
correggerlo.
Si è capito che nel caso di strabismo il problema è nell'attività elettrico facendo esperimenti con animali
come i ratti. Si sono andati a stimolare i due occhi in maniera diversa durante il periodo critico. È stato
iniettato negli occhi una sostanza che spegne l'attività elettrica, in modo da stimolare, artificialmente, i nervi
ottici. Dando stimoli sincroni nei due nervi ottici nella corteccia visiva si formano le colonne di dominanza
oculare con i neuroni che rispondono nella maggior parte dei casi a entrambi gli occhi. Se gli stimoli
vengono dati in maniera asincrona, si ottengono, nella corteccia visiva adulta, neuroni che rispondono
soltanto a un occhio o soltanto all'altro, con assenza di neuroni che rispondono a entrambi. Per sviluppare la
visione monoculare dunque sono necessari stimoli coincidenti. Nel caso dello strabismo infatti gli stimoli
non sono sincroni. C'è dunque una competizione che viene vinta dai neuroni che hanno attività sincrona e
coordinata, con conseguente rafforzamento delle sinapsi. Vincono certe sinapsi e non altre e si mantengono
perchè l'attività elettrica sincrona fa sì che i neuroni riescano a catturare le neurotrofine, che permettono loro
di sopravvivere (come abbiamo detto nella lezione precedente) ed espandere le loro connessioni. Le
neurotrofine sono prodotte dai neuroni bersaglio, che la rilasciano in quantità limitata. Le neurotrofine sono
captate dall'assone più attivo o con scarica coincidente con quella del neurone post-sinaptico.
Ad un animale da esperimento monoculato speriamentalmente a cui si applicano da adulti delle neurotrofine,
le connessioni rimangono anche nell'occhio deprivato. Anche le afferenze non attive riescono a captare le
neurotrofine e quindi si formano le colonne di dominanza oculare anche se l'occhio è deprivato, come se
l'NGF (neurotrofina) fosse una luce chimica. Questi esperimenti sono stati fatti dal gruppi di Maffei
nell'Università di Pisa.
Alla nascita abbiamo un periodo critico per la formazione e la stabilizzazione delle connessioni. Il periodo di
plasticità è fortemente influenzato dall'esperienza. Col passare del tempo si arriva al sistema adulto, in cui
l'esperienza ha un ruolo minore nella plasticità. Ci sono dei fattori molecolari e cellulari che chiudono i
periodi critici. Diminuisce l'esperessione e la quantità di alcune proteine, presenti nel periodo post-natale,
che influiscono nella plasticità: tra queste proteine c'è la cossiddetta GAP43 (proteina legata alla crescita
assonale). Intervengono fattori come l'aumento del GABA, importante per iniziare e chiudere il periodo
critico. Altri fattori coinvolti sono l'esperessioen di serotonina, che diminuisce nella sua quantità nell'età ed è
essenziale per l'età. Un altro fenomeno per cui il periodo critico si va a chiudere è quello per cui le
connessioni vanno a innervare domini privati. All'inizio esse competono, poi vincono su un territorio e non
su un altro, separandosi. Infine c'è un aumento, con l'età, di molecole che inibiscono la plasticità, nel senso di
rimodellamenti sinaptici. Tra questi fattori ci sono le molecole della mielina e le reti perineuronali.
La plasticità nell'adulto è meno elevata e il recupero funzionale è minore. I fattori che regolano la plasticità
sono presenti sulla mielina o nella matrice extracellulare. C'è un equilibrio tra fattori che promuovono e
fattori che inibiscono la plasticità. Nell'adulto l'equilibrio cambia: fattori ambientali o scatenati dalla lesione
portano a una diminuzione dei fattori inibitori. Parliamo di plasticità strutturale, capacità di cambiamenti
nella struttura dei neuroni, cioè formazione di nuove connessioni assonali e sinaptiche, cambiamenti nella
struttura dei dendriti. Tutto ciò è molto evidente dopo una lesione: se c'è una denervazione parziale che
interrompe alcuni assoni che dai motoneuroni del midollo spinale vanno a contattare i muscoli, a valle del
taglio la fibra degenera è disconnessa dal corpo cellulare. Col tempo possono crescere di nuovi pezzi di
collaterale, di assone dalla fibra rimasta intatta. Oppure a livello delle terminazioni assonali potrebbe esserci
una crescita della parte terminale dell'assone. Questa crescita di collaterali assonali si definisce sprouting e
può essere o terminale o collaterale. Si ha dunque formazione di nuove sinapsi e il muscolo si può
ricontrarre. Questo permette la modificazione delle mappe sensoriali (quelle rappresentazioni della periferia
sensoriale che può essere la cute, il campo visivo o la corteccia uditiva). Queste mappe possono cambiare: gli
esperimenti che hanno portato a capire che è presente plasticità nell'adulto sono stati fatti sulle scimmie con
esperimenti di iperstimolazione o rimozione delle dita. Nel primo caso i neuroni rispondono maggiormente
per il dito più stimolato, mentre se c'è amputazione di un dito i neuroni che rispondevano a quel dito non
rispondono più oppure rispondono a stimoli presentati sulle dita vicine. La rappresentazione delle dita vicine
dunque si espande. Quando c'è un danno a una parte della retina, parte della corteccia visiva che riceveva gli
stimoli non risponde più appena c'è la lesione.
Un altro motivo può essere determinato dal fatto che ci sono vie nervose che provengono da vie vicine.
Quando c'è deprivazione degli stimoli le vie silenti che portano le informazioni dalle zone vicine si attivano.
Una ipotesi è il fatto che ci siano vie preesistenti che fanno sì che il processo di innervazione avviene senza
sprouting. La plasticità nell'adulto è stata vista anche grazie al fenomeno dell'arto fantasma: il soggetto,
nonostante gli sia stato imputato l'arto, ha la sensazione dell'arto. Il motivo è un rimodellamento della mappa
corticale. I neuroni che prima rispondevano a mano e braccio, quando vengono attivati, continuano a dare al
paziente la sensazione della mano. Stimolando parti del viso queste stimolazioni producevano sensazioni sul
pollice, sull'indice o sul palmo della mano in base alla zona del viso stimolata. Normalmente abbiamo una
rappresentazione della faccia e vicino della mano e del braccio. Nel caso di un paziente amputato alla mano
sinistra, i neuroni della parte deputata alle sensazioni della faccia risponde. Ramachandran ha studiato il
fenomeno, soprattutto nel romanzo "La donna che morì dal ridere".
In seguito a deafferentazione dunque vi è un notevole rimaneggiamento delle connessioni corticali. Tuttavia,
la rappresentazione mentale delle diverse parti del corpo non si modifica sempre alla stesso modo. Allora la
rappresentazione è innata o no? Esiste una mappa già presente prima della nascita, quindi non sono solo gli
stimoli a formarci una mappa. Si è visto andando a studiare le sensazioni fantasma di persone nate senza arti.
I dati hanno dimostrato che le parti del corpo che non si sono mai sviluppate possono essere rappresentate
nelle aree corticali sensoriali e motorie.
Un altro tipo di plasticità rilevata nell'uomo è detta cross-modale: è un'espansione da un tipo di corteccia a
un'altra che risponde a stimoli diversi. Questo avviene quando c'è la perdita di un tipo di sensazione, come
quella visiva. L'area che risponderebbe a stimoli visivi è attiva quando al soggetto viene chiesto di
memorizzare e formulare parole o quando al soggetto è chiesto di leggere la scrittura braille e quindi quando
compie tasks visivi. Si è visto che il segnale è tanto più forte quante più parole riesce a ricordare. I soggetti
ciechi dunque riescono a ricordare più parole rispetto ai gruppi di controllo. In un soggetto normale la
corteccia visiva riceve stimoli dalle retina e le aree multimodali rimangono sottosoglia. Quando invece, come
nel caso dei soggetti cieci, mancano le informazioni visive alla corteccia visiva, le aree multimodali attivano
molto di più la corteccia visiva, rafforzandosi.
La plasticità è presente anche quando c'è un tipo di lesione nel SNC. Come aumentare la plasticità nel SNC?
È importante che i neuroni siano in un ambiente permissivo: il cervello adulto non è molto permissivo. I
meccanismi alla base della plasticità del SNC adulto sono:
– aumento di espressione di proteine associate alla crescita assonale;
– diminuzione dell'attività GABAergica (corteccia);
– diminuzione di fattori che inibiscono la crescita (es. reti perineuronali);
– aumento di neurotrofine.
25. Apprendimento e memoria
L'apprendimento è la capacità di acquisire informazioni, sia dall'ambiente esterno che interno. La memoria è
la capacità di trattenere le informazioni per breve o lungo periodo. Le memorie possono essere classificate in
MLT e MBT. Nei processi di apprendimento e memoria identifichiamo quattro differenti fasi: acquisizione,
consolidamento, deposito e richiamo. Nel consolidamento le informazioni incamerate vengono trasformate in
qualcosa che duri nel tempo e nei ricordi. A questa fase segue quella di deposito ed una quarta ed eventuale
fase consiste nel richiamo del ricordo. Le evidenze sperimentali che ci confermano di un processo di
consolidamento sono diverse: quando una persona va incontro a un incidente, innanzitutto, non ci ricordiamo
ciò che è successo immediatamente prima. Altre evidenze più certe sono state accumulate negli anni '60/'70.
In quegli anni si usava molto l'elettroshock per la cura alla depressione, ma ha degli effetti collaterali gravi,
tra cui il fatto di danneggiare i ricordi. In seguito a trattamento, i pazienti non ricordavano più cos'era
successo nelle settimane precedenti: i ricordi non erano stati consolidati. Vengono suddivisi due tipi di
consolidamento: a breve termine, che serve per riarrangiare le sinapsi (in quanto è necessario modificare la
struttura delle sinapsi; andando a bloccare questo processo, i ricordi vengono persi). Questo si può vedere
bloccando la sintesi di proteine. Questo processo a breve termine dura poche ore o pochi giorni. Esiste un
consolidamento a lungo termine che dura diverse settimane o addirittura diversi mesi. Ci sono, nel nostro
cervello, ricordi che possono essere ancora suscettibili a interventi esterni, tant'è che nei pazienti soggetti a
elettroshock questi ricordi venivano selettivamente persi. I ricordi che invece sono già stati consolidati da
tempo non vengono modificati. Il processo di consolidamento serve anche per trasferire le tracce
mnemoniche formate in certe strutture ad altre sedi definitive. A supporto di questa ipotesi di trasferimento
c'è un lavoro in cui si vede che effettuando risonanza magnetica mentre il soggetto fa un determinato
compito si attiva l'ippocampo. Facendo tornare lo stesso soggetto e facendogli svolgere lo stesso compito, si
attiva un'altra area. Questo ci dice che quando formiamo certi ricordi si attivano certe strutture, mentre
quando queste devono essere consolidate, se ne attivano altre.
Le memorie possono essere classificate in tanti modi. Un primo tipo di classificazione è in base alla loro
durata (MBT e MLT). Un'altra classificazione è tra memorie dichiarative e memorie procedurali. Per
memorie dichiarative si intende ciò che può essere ricordato e dichiarato coscientemente: c'è dunque
partecipazione cosciente. Questo tipo di memorie riguarderanno fatti e eventi della vita e tali ricordi saranno
formati in maniera molto rapida. Un'altra caratteristica è che molte di queste rappresentazioni vengono anche
altrettanto rapidamente perse. L'identificazione delle strutture cerebrali che consentono la formazione e il
deposito delle memorie dichiarative è avvenuta grazie a Penfield: stimolando le tempie, alcuni dei soggetti
immediatamente avevano dei ricordi coscienti. Penfield non approfondì queste osservazioni e la maggior
parte degli studi sulle memorie dichiarative sono stati portati avanti da Milner. H. M., il paziente più studiato
da Penfield, a causa di epilessia, fu asportato l'ippocampo bilateralmente in quanto centro epilettico. Da quel
momento il paziente non ebbe attacchi epilettici; la maggior parte delle funzioni cognitive rimane inalterata,
come il Q.I. Milner studiò questo paziente e si rese conto che molti tipi di rappresentazioni mnemoniche: H.
M. era in grado di imparare a disegnare al contrario, quindi le funzioni di apprendimento e memoria rimasero
inalterate. Tuttavia H. M. non fu in grado, da allora, di formare ricordi dichiarativi a lungo termine di fatti ed
eventi. Non tutte le memorie di tipo dichiarativo però non erano perse: non erano persi, per esempio, i ricordi
d'infanzia. Questo ci fa capire che l'ippocampo è una struttura cruciale per la formazione di nuovi ricordi di
natura dichiarativa. In H. M. i ricordi non venivano consolidati. I ricordi già consolidati prima
dell'asportazione chirurgica dell'ippocampo vennero mantenuti. Da questi studi è nato il concetto di memoria
dichiarativa e memoria procedurale. Tutto ciò che venne conservato in H. M. è la memoria procedurale. Oltre
alla memoria dichiarativa, nel paziente era danneggiata la memoria spaziale, di cui l'ippocampo è sede.
Questo lo sappiamo grazie agli studi di laboratorio, lesionando l'ippocampo nei topi. Il topo è bravo a
imparare la strada del Murris Water Maze (piscina d'acqua dove il topo gira), imparando a usare le
informazioni dell'ambiente circostante per raggiungere la piattaforma. Lesionando l'ippocampo, il topo
continuerà per tutti i giorni a girare a questo, non riuscendo a formare una rappresentazione spaziale
dell'ambiente che lo circonda. L'ippocampo quindi è una struttura cruciale per formare memorie di natura
dichiarativa e spaziale.
Vediamo come funziona l'ippocampo: esso si trova nei lobi temporali, a livello delle tempie. Qui abbiamo la
corteccia temporale all'esterno (neocorteccia), dopodichè nelle profondità dei lobi temporali abbiamo due
strutture importanti: ippocampo e amigdala. L'amigdala svolge un ruolo cruciale nella memoria emotiva. Di
fianco all'amigdala si trova l'ippocampo, struttura molto antica (archicorteccia), quindi è formata da tre strati.
L'ippocampo deve il suo nome al fatto che ricorda un cavalluccio marino. Nell'ippocampo si identificano due
strutture principali: giro dentato (DG) e il corno di Ammone (CA). Quest'ultimo viene suddiviso in tre
diverse zone: CA1, CA2 e CA3. Nell'ippocampo, come in tutte le altre corteccie, abbiamo interneuroni e
cellule piramidali. L'ippocampo serve per formare nuove memorie dichiarative e nuove memorie spaziali.
L'ipotesi più accreditata su quale possa essere il ruolo dell'ippocampo nei ruoli di apprendimento e memoria
vede l'ippocampo come struttura fondamentale per identificare le relazione che regolano gli oggetti
(memoria spaziale) e gli eventi (memoria dichiarativa). Parliamo di ipotesi relazione: l'ippocampo serve per
formare queste memorie perchè sarebbe in grado di idenficare i nessi logici o le relazioni tra oggetti ed
eventi.
Quali sono i meccanismi cellulari dell'ippocampo quando viene a formarsi un determinato ricordo? Per
capire cosa succede negli anni '70 certi studiosi hanno preso delle fettine di ippocampo e hanno cercato di
mimare ciò che succede normalmente quando si va incontro a formazione di ricordi. Sono stati stimolati i
neuroni ippocampali. Sono andati a vedere cosa succedeva nei neuroni ippocamparli dopo questo tipo di
stimolazione. È stata registrata l'attività dei neuroni prima della stimolazione, durante una prima
stimolazione e successivamente durante una stimolazione simultanea di più neuroni. Giorni dopo aver fatto
questo trattamento, sono andati a stimolare il neuroni con un solo impulso: si vede che questo neurone
presenta un potenziamento della propria risposta sinaptica. La prima caratteristica di questo potenziamento è
che dura nel tempo (addirittura alcuni giorni), quindi a lungo termine. Il neurone si è modificato. La seconda
caratteristica è che questo potenziamento era presente solo nelle sinapsi di quel neurone sottoposte a quel
determinato trattamento: tutte le altre sinapsi non si erano modificate. Quindi era un processo altamente
specifico. La terza caratteristica importante del potenzialmente a lungo termine osservata nei neuroni
ippocampali è che: per potersi formare, bisognava attivare più neuroni contemporaneamente (effetto
cooperativo); ciò consente di legare insieme i neuroni attivati, rispondendo sempre con questo potenziamento
a lungo termine. Questo effetto cooperativo è importante perchè potrebbe rappresentare il meccanismo
sinaptico dei neuroni ippocampali. L'ultima caratteristica importante è quella di essere associativa: perchè i
neuroni si potenzino, è necessario che ci sia la contemporanea attività del neurone presinaptico e del neurone
postsinaptico. Hebb proprose precedentemente che quando formiamo nuovi ricordi è necessario avere
l'attività di due cellule contemporee, in modo che si leghino insieme. La caratteristica associativa sembra
proprio la dimostrazione sperimentale del principio di Hebb. Per riassumere, le caratteristiche sono:
specificità, durata nel tempo, cooperatività, associatività.
Andando ancora più nel dettaglio, cosa succede nelle sinapsi per far sì che
avvenga questo potenziamento? Il neurotrasmettitore è il glutammato. I recettori
possono che attivano il glutammato sono diversi e possono essere divisi in:
recettori di tipo AMPA e di tipo NMDA. I primi servono alla sinapsi per
funzionare sempre: liberando glutammato, si attivano i recettori AMPA. I
recettori NMDA, quando arrivata il glutammato, si attiverebbero. Tuttavia il
canale è bloccato perchè c'è una molecola di magnesio, per cui non basta il
rilascio di glutammato, ma è necessario che il glutammato sia rilasciato in
grandi quantità e che si leghi anche agli AMPA. L'NMDA non fa ancora passare
nulla a causa del magnesio. Gli AMPA determinano la depolarizzazione, che
raggiunge l'NMDA e allontana il magnesio. Il magnesio viene respinto a causa
della sua carica e il canale può finalmente funzionare. Quindi l'NMDA ha
bisogno del glutammato e degli AMPA contemporaneamente per funzionare.
Questi due eventi succedono soltanto quando andiamo a stimolare più fibre e
quando il neurone pre e postsinaptico sono attivi (effetto cooperativo). Quando
il recettore finalmente si attiva entra tanto calcio nel neurone, cruciale per tutti i
processi di plasticità sinaptica. Entrando calcio, si attivano degli enzimi che
vanno ad attivare la sintesi di nuove proteine. Ecco il consolidamento a breve termine, modificazione
strutturale della sinapsi, che può rispondere in modo più efficace grazie al potenziamento. Il calcio determina
anche l'attivazione dell'espressione genica. Il recettore NMDA è fondamentale quindi per innescare i processi
di plasticità sinaptica.
Oggigiorno sono stati identificati tanti tipi di LTP, non più un fenomeno ippocampale, ma presente in varie
aree del cervello.
Dove vengono conservati i ricordi dichiarativi e in quali strutture vengono conservati? A questo quesito
risponde H. M., che conservò, dopo l'operazione, i ricordi intatti dell'infanzia. Questo ci fa capire che
l'ippocampo (in quanto nel paziente è stato completamente asportato) non è il sito di deposito delle memorie
dichiarative. L'idea principale oggigiorno è che questo tipo di rappresentazioni mnemoniche siano distribuite
in varie parti del cervello contemporaneamente: inizialmente, quando andiamo incontro a un determinato
evento, l'ippocampo si attiva subito per legare insieme le informazioni, elaborate però da altre strutture
corticali. Col passare del tempo queste informazioni vengono depositate al di fuori, in particolare a livello
delle neocortecce. Avremo dunque una frammentazione dei ricordi: essi non sono unitari e depositati in
un'unica struttura, ma sono frammentati in varie cortecce. Questo è molto evidente nei soggetti con agnosie.
Ci sono diversi tipi di agnosie, tra cui quella visiva associativa. In questa il paziente non è in grado di dire
come si chiama l'oggetto, ma è in grado di riconoscerlo e di sapere com'è fatto. In questi soggetti è stato
perso un tassello, cioè il nome della rosa, ma le informazioni su come è fatto o che profumo ha vengono
mantenute. Questo meccanismo di funzionamento spiega le agnosie: perdendo una parte di corteccia,
perdiamo una parte dei ricordi su di esso e ne vengono mantenuti altri su uno stesso oggetto.
Questa ipotesi spiega bene ciò che succede nel morbo di Alzheimer. Nelle fasi iniziali viene colpito
l'ippocampo e successivamente la neocorteccia. Inizialmente il soggetto ha un disorientamento spaziale e non
rieusce a formare nuovi ricordi di natura dichiarativa, ma le memorie precedenti sono conservate. Man mano
che la malattia raggiunge le aree corticali vengono persi anche i ricordi lontani.
Quando andiamo incontro alla formazione di una memoria dichiarativa durante la fase di acquisizione
arrivano tutte le informazioni sensoriali, visive e uditive; l'ippocampo lega insieme queste informazioni. Col
passare del tempo le diverse informazioni sarebbero depositate in diverse aree corticali.
Tutto ciò che non richiede la partecipazione cosciente rientra nella memoria procedurale. La memoria
procedurale non si forma velocemente, ma ha bisogno di ripetizione. Una volta formata però rimane per tutta
la vita. La memoria dichiarativa invece tende a perdersi rapidamente. Oggi parleremo di circuiti cerebrali alla
base della memoria emotiva: essa si differenzia dalla memoria motoria in quanto non ha bisogno di
ripetizioni per essere appresa.
Come esempio di memoria emotiva parliamo della memoria legata alla paura. La paura, per definizione, è
una normale risposta fisiologica del nostro corpo alla presenza di un pericolo. Noi siamo fatti per provare
paura. La paura innesca delle risposte nel nostro corpo per affrontare nel miglior modo possibile il pericolo.
La paura ci prepara per rispondere. Quando la paura diventa patologica in due casi: o quando non c'è nessun
pericolo (stati ansiosi) oppure quando, dopo essere andati incontro a un pericolo, lo stato di paura persiste in
maniera continuativa (disturbi post-traumatici da stress). La paura si manifesta con delle modificazioni degli
organi interni regolati dal SNA, in particolare dall'ortosimpatico. Quando ci troviamo in una situazione di
pericolo avviene la reazione da stress. La paura è una delle modificazioni corporee più antiche
evolutivamente, che ritroviamo in tutti i vertebrati. Abbiamo delle modificazioni degli organi interni
conservate in tutti i vertebrati. Quando ci troviamo alla presenza di un pericolo i comportamenti che
mettiamo in atto sono tre: fuga, aggressione e immobilità. Questi tre comportamenti sono i più efficaci per
rispondere al pericolo. Anche l'immobilità è un comportamento vantaggioso in quanto il movimento eccita i
coni e i bastoncelli della retina. Sono anche evolutivamente conservati i circuiti cerebrali alla base della
paura. In tutti i mammiferi i circuiti cerebrali sono simili. Una struttura cruciale per tutto ciò che ha a che
fare con la paura e l'ansia è l'amigdala. Deve al suo nome al fatto che ha come forme quella di una mandorla
(dal greco). È una struttura evolutivamene molto antica. In tutti gli esseri viventi l'amigdala svolge le stesse
funzioni. Si trova nelle profondità del lobo temporale ed è vicina all'ippocampo. L'amigdala non è importante
per la formazione delle memorie dichiarative. Essa è fondamentale invece per tutto ciò che ha a che fare con
gli stati di paura e ansia. Si trova nel lobo temporale ed è un insieme di nuclei (nell'uomo sono circa 22).
Registrando l'attività dell'amigdala su un topolino, mentre esso cammina su un ripiano, non si attiva. Se
compare un pericolo (per esempio la presenza di un predatore). I neuroni che formano l'amigdala aumentano
enormemente la propria attività. Se andiamo a distruggere l'amigdala in un topolino da laboratorio, il
topolino, anche in presenza di un gatto, continuerà a camminare, andando vicino al predatore. Ecco
l'importanza della paura. Perdendo l'attività dell'amigdala si perde la capacità di rispondere al pericolo. Se
andiamo a stimolare artificialmente l'attività dell'amigdala il topolino si immobilizza dalla paura, in assenza
di pericolo. Questo succede nei soggetti sperimentali, ma qualcosa di molto simile avviene negli esseri
umani. Se il chirurgo va a stimolare l'amigdala, il soggetto aumenta il respiro e il battito cardiaco e si
spaventa, pur senza sapere il motivo. L'altro aspetto è che se siamo in presenza di un pericolo aumenta
l'attività dell'amigdala. Se facciamo vedere delle espressioni facciali, con quelle neutre o serene l'amigdala
non si attiva, ma se le espressioni sono di paura l'amigdala aumenta enormemente la propria attività.
L'aumento di amigdala si ha in soggetti con disturbi post-traumatici da stress, con depressione e affetti da
attacchi di panico. Venne chiesto a un soggetto senza amigdala quali sono le espressioni facciali che
mettiamo in atto quando siamo tristi, sorpresi o spaventati. Essi non hanno la più pallida idea se gli viene
chiesto come si è quando si è spaventati. La mancanza dell'amigdala determina la mancanza di riconoscere
tutto ciò che è legato alla paura. I ricercatori hanno mostrato un serprente velenoso al paziente; quello che
fece inizialmente fu di prendere in mano il paziente. La stessa cosa avvenne con la presentazione di una
tarantola. A questa paziente quindi mancano tutte le risposte del corpo che consentono di affrontare ed
evitare i pericoli.
L'amigdala riceve informazioni da tutte le cortecce sensoriali (visive, uditive, olfattive...). L'amigdala inoltre
è in comunicazione con la maggior parte delle strutture cerebrali, ad esempio con tutte le strutture motorie.
Da una parte, quindi, riceve le informazioni sensoriali, dall'altra invia informazioni alle aree motorie, al
cervelletto, all'ipotalamo. L'amigdala, quando si attiva, immediatamente va ad attivare contemporaneamente
più strutture in modo da innescare le risposte corporee. L'amigdala attiva anche le aree motorie per mettere in
atto i comportamenti di risposta. L'amigdala è in comunicazione diretta anche con diversi nuclei del tronco
encefalico, modificando le espressioni facciali.
Il circuito alla base è un'interfaccia sensoriale che, oltre ad andare alle aree sensoriali, verrebbero inviati
all'amigdala, che si attiverebbe enormemente andando a sua volte ad attivare altre strutture. La vista di un
eventuale pericolo raggiunge le cortecce visive. L'informazione viene inviata anche all'amigdala stessa:
appena la riceve, si attiva e immediatamente attiva i nuclei ipotalamici e il sistema motorio per mettere in
atto la risposta. L'amigdala riceve le informazioni sensoriali contemporaneamente sia dai nuclei del talamo
che dalle cortecce sensoriali. Oltre a questo, sempre le medesime informazioni sensoriali, arrivano
all'amigdala anche dalla corteccia. Perchè è utile un circuito fatto in questo modo? L'informazione sensoriale
arriva al talamo e da qui attiva all'amigdala. L'amigdala mette in atto le risposte. Più lentamente arrivano le
informazioni dalla corteccia, che sono più precise e raffinate. Così facendo l'amigdala si è già attivata (a
partire dalle informazioni ricevute dal talamo) per rispondere adeguatamente.
Nella formazione dei ricordi legata al pericolo stesso, quali sono i circuiti cerebrali e quale ruolo ha
l'amigdala? Come si studia comunemente in laboratoria, si associa uno stimolo sensoriale a una stimolazione
dolorosa. In questo caso di condizionamento uno stimolo sensoriale, privo di qualsiasi connotazione emotiva,
viene associato a uno stimolo doloroso. In conseguenza a questa associazione lo stimolo sensoriale
acquisisce una componente emotiva. Quando andiamo incontro a un'esperienza traumatica, succede la stessa
cosa. L'esperienza traumatica è fissata nel cervello. Quando il soggetto va incontro alla formazione di
memorie emotive legate alla paura si attiva enormemente di nuovo l'amigdala.
I neuroni dell'amigdala, quando andiamo incontro alla formazione di questi ricordi, in conseguenza
dell'associazione tra stimoli sensoriali e stimoli dolorosi, presentano un potenziamento a lungo termine nella
trasmissione sinaptica dentro l'amigdala.
Ancora oggi non sappiamo esattamente quale sia il ruolo dell'amigdala nella formazione delle memorie
legate alla paura e in particolare dove si formano e vengono conservati questi ricordi. Ci sono due idee
contrapposte tra i ricercatori del campo, due modelli su quali potrebbero essere le strutture che consentono
formazione e deposito: il primo modello più accreditato propone che l'amigdala sia fondamentale per
formare questo tipo di ricordi. Gli stimoli sensoriali arrivano all'amigdala dal talamo e dalla corteccia, così
come quelli legati al dolore. L'amigala sarebbe dunque la sede in cui stimoli sensoriali e stimoli dolorosi
sono associati. Sarebbe dunque il sito di formazione dei ricordi emotivi: qui si formerebbero e qui
rimarrebbero per tutta la vita. Un modello alternativo afferma che sicuramente l'amigdala è fondamentale,
ma non è il sito nel quale si formano questi ricordi. L'amigdala andrebbe a regolare la formazione di questi
ricordi in altre strutture, che potrebbero essere l'ippocampo o la neocorteccia. Oggigiorno non sappiamo dove
si formano e vengono conservate le memorie legate alla paura. Ci sono questi due modelli alternativi,
nessuno dei quali però viene accettato.
Cosa succede quando andiamo incontro a un'esperienza traumatica? Stiamo camminando e vieniamo
aggrediti da una persona. Si forma un ricordo estremamente traumatico che tende a rimanere anche per tutta
la vita. Nel cervello, quando andiamo incontro a questo tipo di esperienza, si forma l'amigdala per formare
questo ricordo. Contemporeaneamente, oltre all'amigdala, si attiva l'ippocampo per formare la memoria
dichiarativa. Quando andiamo incontro a un'esperienza traumatica quindi si attivano più strutture che
formano più ricordi: da una parte l'amigdala forma un ricordo emotivo e implicito, dall'altra l'ippocampo
forma un ricordo dichiarativo ed esplicito. Questi ricordi sono separati nel nostro cervello, non c'è un unico
ricordo dell'esperienza. Possiamo dire che esistono queste due rappresentazioni mnemoniche e che sono
separate grazie a degli studi effettuati da Claparede, che studiava soprattutto pazienti con danni
all'ippocampo. Egli si fece l'idea che in questi soggetti non tutte le memorie venissero perse. Questi pazienti,
che presentavano gravi amnesie, non erano totalmente amnesici.: alcune memorie venivano conservate. Per
dimostrare questa sua intuizione fece un esperimento abbastanza semplice: egli si mise, ogni volta che si
presentava ai soggetti, una puntina tra le dita, cosicchè provassero dolore ogni volta che egli dava la mano. I
soggetti continuavano a non riconoscere il ricercatore, ma non volevano più stringergli la mano. L'intuizione
di Caparede fu pienamente confermata da vari studi: nei soggetti con danno all'ippocampo, sottoposti a
condizionamento alla paura, essi non ricordano nulla, ma si sentono spaventati. In questi soggetti manca la
capacità di riconoscere il pericolo, ma la memoria implicita e inconscia è presente, tanto che battito cardiaco
e sudorazione aumentano enormemente: essi sono spaventati pur non sapendo perchè. Condizionando alla
paura i pazienti con danno all'amigdala, succede esattamente l'opposto: essi si ricordano benissimo dello
stimolo sensoriale e dello stimolo doloroso, ciò che manca sono le modificazioni corporee. Questi
esperimenti ci fanno capire come nel cervello si formino più rappresentazioni separate e indipendenti. I due
sistemi nel bambino appena nato hanno una diversa maturazione. Il sistema dell'amigdala matura prima
essendo antico evolutivamente. Il sistema dell'ippocampo è molto più lento a maturare. Questa diversa
maturazione dei due sistemi è stata presa come una possibile spiegazione dell'amnesia infantile: nel bambino
il sistema dell'amigdala è ben presente e può formare memorie emotive, ma il sistema dell'ippocampo no e
non riusciamo a inserire i ricordi all'interno di una cornice dichiarativa (abbiamo semplicemente dei
flashbacks).
Nel cervello ci sono altre strutture altrettanto importanti per formare i ricordi emotivi. Una è la corteccia
prefrontale, che nell'uomo aumenta enormemente rispetto ai primati. Uno dei primi studi è stato quello
effettuato sul cranio di Gage. In Gage cambiò totalmente il comportamento, da tranquilla a irruente e
irascibile. La corteccia prefrontale innanzitutto è una struttura estremamente complessa: in maniera semplice,
possiamo dire che nella corteccia prefrontale identifichiamo una zona mediale e una zona laterale. Quella
coinvolta nella regolazione dei comportamenti emotivi è la corteccia prefrontale mediale. Il ruolo che
potrebbe svolgere si vede molto bene in un esperimento: i ricercatori hanno registrato l'attività dell'amigdala,
andando a vedere cosa succedeva all'attività dei suoi neuroni quando veniva stimolata la corteccia prefrontale
mediale. Quando viene stimolata, i neuroni dell'amigdala diminuiscono enormemente la loro attività. Quindi
l'amigdala è sotto il controllo stretto della corteccia prefrontale mediale, che tende a regolare la sua attività.
La corteccia prefrontale mediale diventa cruciale per evitare che l'amigdala aumenti in modo spropositato la
sua attività. La corteccia prefrontale mediale è collegata in maniera bidirezionale con l'amigdala. Le prime
connessioni che compaiono evolutivamente partono dall'amigdala e vanno alla corteccia mediale prefrontale.
Nei primati e nell'uomo le connessioni discendenti dalla corteccia prefrontale mediale all'amigdala
aumentano enormemente ed evolutivamente. Questa è l'unica differenza evolutiva. Un altro aspetto
importante è che queste vie discendenti si sviluppano molto lentamente, sebbene siano presenti già alla
nascita. Esse sono dunque estremamente sensibili all'ambiente in cui ci troviamo. Molti traumi infantili
infatti sono legati a un danno di queste connessioni: è minore l'attività della corteccia prefrontale mediale e
contemporeamente l'amigdala aumenta in modo spropositato la sua attività. Qui il disturbo legato alla paura e
all'ansia.
È possibile cancellare o modificare i ricordi legati alla paura? Vediamo quello che viene chiamato processo
di estinzione. Si estingue un certo ricordo ripresentando quello stimolo sensoriale non associato alla
componente emotiva stessa. Quello che si osserva è che presentando tante volte lo stimolo sensoriale
inizialmente le modificazioni corporee sono alte, ma tendono gradualmente a diminuire. Avviene dunque il
processo di estinzione: non è un processo che avviene semplicemente nel passare del tempo, ma è un
processo attivo. Se semplicemente aspettassimo il passare del tempo la risposta allo stimolo rimarrebbe
sempre alta. Con processo di estinzione non cancelliamo nulla, ma semplicemente insegnamo all'individuo
che quello stimolo ha un nuovo significato. Non viene cancellato il ricordo. Si può dire che il ricordo non è
stato cancellato perchè in molte psicoterapie quando il soggetto si trova in una situazione diversa
immediatamente il ricordo originario torna fuori. Durante il processo di estinzione i neuroni dell'amigdala
tendono a diminuire la propria attività. La corteccia prefrontale mediale aumenta l'attività
contemporaneamente alla diminuzione l'attività dell'amigdala grazie alle connessioni discendenti. Mancando
la corteccia prefrontale mediale il processo di estinzioene non avviene.
26. Ormoni
Tirotropina e corticotropina sono ormoni che stimolano il rilascio dell’ormone della crescita, il fattore
liberante è la prolattina. Gli ormani inibenti sonogli adenoipfosi: sono ormoni non formati da neuroni ma da
cellule.
Lh/fsh = ovaie e testicoli.
Cth = ha come organo bersaglio le ghiandole surrenali.
TSH: ormone che stimola la tiroide e ha come organo bersaglio la tiroide. Questo ormone serve per la
tiroide, o meglio per la formazione di ormoni tiroidei. La tiroide produce gli ormoni tiroidei: t3, t4 (atomi di
iodio). Tutti gli organi bersagli sono ghiandole. Se la tiroide produce t3 o t4, questi ormoni tiroidei arrivano
in tutti i tessuti, anche nella tiroide stessa che quindi li inibisce, per non stimolarli ancora di più.
T3 e t4 servono a garantire il corretto metabolismo delle cellule del corpo, sono ormoni catabolizzanti che
permettono la degradazione di proteine e lipidi in modo da ottenere delle fonti di energia. Questi, nell’adulto,
sono essenziali per la qualità della vita.
La tiroide è formata da follicoli richiusi nella loro struttura a forma sferica (cellule), con in mezzo una zona
ripiena di liquido contenente proteine. Le cellule follicolari si trovano intorno a questo liquido.
Le cellule follicolari sintetizzano una proteina a cui viene aggiunto dello iodio, lo iodio passa nella cellula
follicolare e qui viene secreta la proteina. A questo punto abbiamo gli ormoni tiroidei, uniti a catena, pronti
per essere rilasciati nel sangue e quindi tra i tessuti. Gli ormoni tiroidei hanno una funzione catabolizzante,
nell’infanzia sono essenziali per lo sviluppo del sistema nervoso centrale. La carenza di ormoni tiroidei porta
al cretinismo: deficit delle capacità cognitive.
Se c’è un eccessiva produzione, c’è un aumentato consumo di ossigeno e quindi di metabolismo e
produzione di calore. La persona non riesce ad ingrassare, si ha un aumento di irritabilità e di insonnia e si ha
il fenomeno dell’esoftalmo e quindi gli occhi diventano più sporgenti (ipertiroidismo).
Ipotiroidismo: stanchezza, i riflessi sono rallentati, si ha un mixedema (accumulo di polissacaridi sotto la
pelle del viso), minore frequenza cardiaca e minore lavoro del metabolismo e consumo di 02.
Ipotiroidismo: si ha quando nella dieta c’è poco iodo e si ha un rigonfiamento del collo dove è contenuta la
tiroide.
Ipertiroidismo: si ha primariamente quando, per esempio, c’è un tumore che determina un eccessiva
funzionament; una seconda possibile causa può essere dovuta alla produzione di anticorpi che si legono ai
recettori della tiroide (malattia di graive).
Ormone ACTH: ormone adrenocorticotropo della ghiandola surrenale. La ghiandola surrenale si trova sopra
il rene. Cosa produce la ghiandola del surrene? Se tagliamo la ghiandola del surrene si vede la corteccia e la
midollare. La corteccia del surrene è divisibile in 3 parti.
− La parte superiore (capsula) produce l’aldosterone cioè un ormone steroideo.
− La zona fascicolata invece produce il cortisolo
− Quella reticolare produce androgeni.
− Zona midollare: vengono prodotte ormoni e sostanze.
L’aldosterone serve per regolare la nostra pressione sanguigna. Quindi è uno stimolo per la produzione di
aldosterone è il calo della pressione sanguigna. L’aldosterone prodotta dalla corteccia del surrene agisce sul
rene e stimola il riassorbimento di sodio e acqua e fa uscire il potassio per creare un giusto equilibrio.
Come mai un calo di pressione stimola la produzione di aldosterone? Perché quando cala la pressione, questo
richiama il sodio e l’acqua aumenta il volume del sangue. Il calo di pressione viene percepito del rene che
produce una molecola che stimola il fegato a produrre un'altra molecola, angiotensina è uno stimolo per la
corteccia del surrene a produrre angiosterone.
Secrezione aldosterone in eccesso: ipocalemia (debolezza muscolare dovuta a ipoeccitabilità cellule
eccitabili).
Scarsa secrezione di aldosterone: ipovolemia e aritmia cardiaca.
Quali sono gli stimoli per una secrezione fisiologica di aldosterone: l’aumento di potassio e di angiotensina
II, l’acth è necessario ma non ne regola la velocità di secrezione. Il cortisolo invece viene prodotto dall'
ACTH e quest’ultimo è stimolato dall’ormone ipotalamico quando ci sono degli stress fisici o psichici.
Il cortisolo è catabolizzante e produce elementi fondamentali per farci produrre glocosio (fonte di energia),
degradando le macromolecole.
L'adrenalina è prodotta dal surrene. La zona midollare è un insieme di neuroni che producono noradrenalina
e adrenalina che ha una funzione del sistema nervoso autonomo simpatico. Dalla medulla del surrene.
L’adrenalina ci fa aumentare la frequenza cardiaca e il nostro metabolismo.
In situazione di stress si ha produzione di adrenalina e noradrenalina, aumento di glucosio nel fegato.
Situazione di stress: sistema nervoso centrale, che agisce sull’ipotalamo, il quale agisce agisce sull’ipofisi e
sul sistema nervoso autonomo ortosimpatico, il quale permette una mobilizzazione energetica, attivazione
del respiro, e agisce sulla midollare del surrene e quindi con produzione dell’adrenalina.
Gonadotropine ipofisarie: LH E FSH. Lo stimolo bersaglio soo le gonadi. Quindi ovaie e testicoli che sono
ghiandole endocrine e producono estrogeni e progesterone. A loro volta questi ormoni agiscono in modo
positivo o negativo sull’ipofisi. Lo schema generale: ipotalamo produce gli ormoni LH, LSH i quali hanno
due funzioni: produzione di ormoni sessuali e la regolazione della gametogenosi. La produzione di ormoni
sessuali contribuisce alla formazione dei caretteri sessuali primari e secondari (i primari sono i genitali,
quelli secondari si sviluppano con la pubertà, mentre i primi già nell’embrione). Nel maschio la parola
gonadi si riferisce ai testicoli, LH agisce su certe cellule dei testicoli che producono testosterone (prodotta
dall’LH). LSH stimola altre cellule che servono a far avvenire la formazione degli spermatozoi. Nell’uomo ci
sono vari stadi di sviluppo degli spematozoi, il maschio è fertile tutti i giorni. Il testosterone serve anche a
determinare i caratteri sessuali maschili e a determinare i caretteri sesuali secondari (crescita di peli,
accumulo della massa muscolare, corde vocali).
Nella donna invece, la parola gonadi sono le ovaie. Le ovaie sono stimolate da FSH e LH (agisce nell’ovaio
a livello del follico, dove maturano le cellule uovo). LH fa produrre estrogeni, LSH agisce degli estrogeni
sull’ovaio. Gli estrogeni contribuiscono alla determinazione dei caratteri sessuali primari e secondari nella
fase di pubertà.
LH: serve anche alla produzione di progesterone che regola una fase secretoria del ciclo uterino.
Ciclo mestruale: ciclo mensile, che si ripete ogni mese. Ci sono due cicli: ovarico e uterino, sotto l’azione
degli ormoni ipofisari. Il ciclo ovarico:f ase follicolare (14 giorni), sfaldamento della parete uterina e perdita
di sangue, questa fase follicolare è regolata dagli ormoni ed estrogeni e regolano la maturazione della cellula
uovo (quindi livello alto di FSH e LH), la cellula uovo è pronta per essere fecondata e il follicolo si rompe e
viene rilasciata.
Chi determina la rottura del follicolo? Il picco di LH, il follicolo diventa corpo luteo (insieme di cellule) e
che secerne progesterone, qui il progesterone aumenta e LH si abbassa. Il progesterone agisce sull’utero che
lo prepara alla gravidanza.
La parete dell’utero: ciclo uterino. Prima fase composta dal mestruo (5 giorni) si è sfaldata la parete uterina
perché non c’è stata la fecondazione, poi c’è la fase proliferativa (si riformano nuovi vasi sanguigni) e poi
inizia la fase secretoria per un eventuale impianto dello zigote.
La fase secretoria avviene grazie al progesterone, prodotto dal corpo luteo. Se non c’è stata la fecondazione,
il progesterone cala e ricomincia di nuovo il ciclo. Se c’è fecondazione il corpo luteo rimane attivo per poche
settimane e il progesterone rimane per la parete uterina che deve nutrire l’embrione.
Riparazione del sistema nervoso danneggiato
Capacità rigeneratrici del nostro cervello sono molto scarse. Già nell'antico Egitto, gli "scienziati" si erano
accorti di queste scarse capacità riparatrici. Assone è in grado di crescere durante lo sviluppo, ma non può
ricrescere se è stato danneggiato--> SN non è in grado di fare ricrescere i propri assoni se danneggiati. Può
avvenire però lo SPROUTING = crescita di collaterali assonali. Nel nostro SNP la rigenerazione assonale
però avviene e gli assoni ricrescono proprio nello stesso modo in cui crescono nella fase di sviluppo
dell'uomo. Nel SNC, come già detto, questa rigenerazione non avviene. Nel SNC dei pesci, anfibi e rettili
abbiamo questa capacità rigeneratrice; nei rettili però la reinnervazione non è molto accurata, cioè l'assone di
un neurone connette un neurone qualsiasi e non quello originale, con cui faceva sinapsi prima del
danneggiamento.
MAMMIFERI = sono nel SNP c'è rigenerazione, ma la reinnervazione del target non è accurata. Perché non
c'è rigenerazione nel SNC? :
Perdita di proprietà intrinseche del neurone
condizioni ambientali non sono permissive
Se rendiamo l'ambiente permissivo?--> trapianto di fibre del SNP (nervi periferici)--> vi può essere
rigenerazione nel SNC ; esempio: assoni delle cellule ganglionari retiniche rigenerano in un trapianto di
nervo sciatico.
Che cosa impedisce la rigenerazione nel SNC? =
CICATRICE GLIALE : cellule gliali che si accumulano nel sito di lesione e formano una barriera fisica alla
rigenerazione e producono molecole inibitorie, quali i proteoglicani (rimozione di tali molecole , tramite
condroitinasi , induce rigenerazione assonale).
MIELINA CENTRALE : è inibitoria per la rigenerazione assonale--> NOGO ("non andare"), MAG (myelinassociated glycoprotein) e OMgp (oligodendrocyte myelin glyprotein) sono tutte molecole inibitorie. Se si
blocca la molecola NOGO con un anticorpo anti-NOGO le cellule aderiscono e vi è ricrescita assonale.
L'anti-NOGO inizialmente fu provato sui ratti; ora anche su scimmie e sull'uomo. Applicazione di anticorpi
anti-NOGO o condroitinasi aumenta anche la plasticità neuronale (sprouting collaterale di assoni intatti).
Questo sembra essere il meccanismo alla base del recupero funzionale dopo una lesione.
Altro aspetto mancante nel SNC è la RINASCITA di neuroni. In altre parti del corpo vi è sostituzione
cellulare come nella pelle, nel fegato e nel tessuto osseo. Come nel cervello, anche nei reni non vi è la
rinascita di neuroni , ma vi è rimodellamento strutturale. Perché non vi è rinascita di neuroni nel SNC? :
limitato ricambio cellulare;
notevole complessità strutturale.
Tuttavia per aumentare la plasticità e la rigenerazione neurale si usano due tecniche:
trapianto;
di elementi endogeni.
1.TRAPIANTO CELLULE DOPAMINERGICHE FETALI nel MORBO di PARKINSON = neuroni
fetali vengono trapiantati nel cervello del paziente ricevente e lì maturano. Cellule isolate da SN fetale:
sono poche;
non si possono moltiplicare;
subito dopo estratte dal paziente donatore, devono essere trapiantate nel paziente ricevente.
Quindi oggi è preferibile utilizzare CELLULE STAMINALI (cellule indifferenziate) come le cellule
embrionali (si ottengono dalle blastociti). Queste cellule possono dare neuroni, cellule del cuore, ecc. Altre
cellule staminali sono dette CELLULE STAMINALE SOMATICHE = si sviluppano solo in alcuni tipi di
cellule; esempio : cellule staminale neurali = astrociti e oligodendrociti.
Se trapiantiamo delle cellule staminali in pazienti con morbo di Parkinson non sappiamo se queste si
differenzieranno in cellule dopaminergiche. Quindi esistono segnali ISTRUTTIVI neurogenici per le cellule
staminali nel cervello dell'adulto?--> sono presenti solo in due regioni: giro dentato dell'ippocampo e zona
sottoventricolare.
Se trapiantiamo cellule staminali quindi in altre zone del cervello queste non si differenzieranno in neuroni.
Integrazione di nuovi neuroni nel SNC adulto è il risultato di complesse interazioni cellulari e molecolari che
sono ancora in gran parte sconosciute. John B. Gurdon e Shinya Yamanaka hanno dimostrato che cellule
adulte differenziate possono essere de-differenziate/riprogrammate per diventare cellule immature capaci di
svilupparsi in tutti i tipi cellulari di un organismo.
2. MOBILIZZAZIONE di ELEMENTI ENDOGENI = come fra migrare cellule staminali neurali verso
un sito di lesione? --> se c'è una lesione muoiono dei neuroni, trapianto di cellule staminali neurali e questa
migrano verso sito di lesione, ma si differenziano principalmente in cellule gliali. Solo due zone
neurogeniche nel nostro cervello.
27. Sistema endocrino
L'omeostasi serve a mantenere costanti dei parametri all'interno del nostro organismo per far sì che le nostre
cellule funzionino bene. Infatti, alcuni parametri devono avere dei valori costanti e se i valori si discostano
dai limiti, allora si avrà una patologia. Il controllo omeostatico è esercitato dal sistema nervoso e dal sistema
endocrino. Sono i recettori o sensori che sentono che il valore si è discostato da quello ideale. Come abbiamo
già detto nelle lezioni precedenti, il controllo omeostatico segue un percorso a feedback, cioè a retroazione
negativa: il sensore capta la differenza e l'effettore cerca di riaggiustare il parametro. I parametri omeostatici
più importanti sono ad esempio l'osmolarità, la temperatura, il pH, i nutrienti, l'acqua, il sodio, il potassio,
altri ioni, gli ormoni ed altri messaggeri chimici.
L'omeostasi presenta quattro proprietà importanti. In primo luogo, il sistema nervoso ha un ruolo nel suo
mantenimento; in secondo luogo, il sistema nervoso ha sempre una certa attività tonica (ad esempio per
mantenere il diametro di un vaso sanguigno). Inoltre, alcuni parametri non sono sotto un controllo tonico ma
antagonistico (ad esempio la glicemia). Infine, i segnali chimici possono avere effetti diversi a seconda del
tessuto (ad esempio l'adrenalina fa restringere vasi intestinali ma dilatare quelli che irrorano il muscolo
scheletrico).
L'ipotalamo è il maggiore centro di controllo e di mantenimento dell'omeostasi ed agisce tramite il sistema
nervoso autonomo, l'ipofisi e quindi il sistema endocrino ed attraverso delle strutture che controllano i
comportamenti motivati. Ad esempio, se il parametro della temperatura corporea è di 36.5 gradi centigradi, i
sensori e quindi i termo-recettori rileveranno una diminuzione della temperatura. In conseguenza di ciò,
l'effettore, cioè l'ipotalamo agirà sul sistema nervoso autonomo provocando una vasocostrizione cutanea, una
vasodilatazione cerebrale, muscolare e coronarica ed una pilo-erezione. Inoltre, l'ipotalamo agirà sul sistema
endocrino stimolando gli ormoni tiroidei e sul sistema dei comportamenti motivati, inducendomi ad
indossare un maglione per aumentare la mia temperatura e non patire il freddo.
Sistema endocrino
Gli ormoni vengono prodotti dalle ghiandole endocrine, sono rilasciati nel sangue ed hanno un'azione diffusa
su più bersagli. Inoltre, hanno un'azione specifica perché ci sono dei recettori specifici per certi tipi di
ormoni, agiscono su bersagli distanti, l'inizio dell'effetto richiede tempo e la durata degli effetti è prolungata.
Certi ormoni agiscono solo su certi tessuti ed hanno dei recettori specifici, ma un ormone può anche agire su
più tessuti diversi. Grazie al sangue, l'ormone raggiunge un bersaglio anche distante rispetto alla ghiandola
che lo ha prodotto.
Inoltre, ci sono anche dei neuroni che producono gli ormoni e che fanno contatto con un vaso sanguigno:
sono chiamati neuro-ormoni.
Tipi di ormoni
Gli ormoni possono essere suddivisi in tre diverse categorie: gli ormoni proteici o peptidi, gli ormoni
steroidei prodotti dalla corteccia surrenale e dalle gonadi ed infine le amine derivate dalla tirosina prodotte
dalla tiroide e dalla medulla surrenale.
Gli ormoni proteici vengono sintetizzati come le proteine a partire dal DNA: avviene la trascrizione. Questo
ormone è prodotto come una molecola più lunga. Invece, gli ormoni steroidei si originano dal colesterolo che
viene modificato dalle cellule delle ghiandole endocrine grazie ad un enzima quando si ha un certo stimolo.
Ma come agiscono questi ormoni? Gli ormoni proteici e le amine hanno i recettori sulla membrana cellulare,
invece, gli ormoni steroidei e quelli prodotti dalla tiroide hanno il recettore nel citoplasma e non sulla
membrana. Quindi devono entrare e passare la membrana, da qui vanno nel nucleo ed attivano la sintesi delle
proteine.
La secrezione ormonale può essere indotta da diversi tipi di stimolo: la concentrazione plasmatica di alcune
sostanze come acqua, ioni e metaboliti, oppure l'azione diretta di impulsi nervosi o per l'azione di altri
ormoni (ricevendo altri ormoni da altre ghiandole).
Di solito, quando una ghiandola endocrina produce un ormone, si ha un circuito a feedback negativo, cioè si
ha un'inibizione della ghiandola endocrina per non produrre più quell'ormone.
Altre ghiandole invece producono ormoni seguendo un circuito a feedback positivo: la ghiandola produce
sempre ormoni ed è stimolata dall'organo bersaglio a continuare a produrne, finché non interviene un sistema
di controllo che inibisce la ghiandola endocrina e l'organo bersaglio.
Ipotalamo
L'ipotalamo si trova nel diencefalo, nella parte profonda del nostro cervello. L'ipofisi, invece è una ghiandola
endocrina che sta sotto l'ipotalamo. Queste due ghiandole sono collegate tra di loro tramite l'infundibolo. La
parte laterale e mediale dell'ipotalamo, controlla i comportamenti motivati, insieme al tronco encefalico. La
parte peri-ventricolare è composta dall'ipofisi.
Ipofisi
L'ipofisi è suddivisa in neuro-ipofisi o ipofisi posteriore ed adeno-ipofisi o ipofisi anteriore.
La neuro-ipofisi deriva da tessuto nervoso, quindi non sintetizza ormoni: è l'ipotalamo che poi li rilascia
nella neuro-ipofisi. Sono i neuroni magno-cellulari che hanno degli assoni che arrivano fin nella neuroipofisi. I neuro-ormoni dell'ipofisi posteriore sono l'ossitocina e la vasopressina.
Invece, l'adeno-ipofisi deriva da tessuto epiteliale e sintetizza lei stessa sei tipi diversi di ormoni. Ha delle
cellule che sintetizzano ormoni, che in seguito verranno rilasciati nel sangue ed ha un contatto diretto con
l'ipotalamo. I neuroni parvo-cellulari dell'ipotalamo producono degli ormoni che vanno poi in un circuito per
stimolare l'adeno-ipofisi. I neuroni ipotalamici sono quindi il segnale.
Neuroipofisi: vasopressina e ossitocino
La vasopressina è un ormone della neuroipofisi chiamato anche ormone ADH o antidiuretico. Questo ormone
fa costringere i vasi sanguigni quando viene prodotto in grandi quantità, ad esempio in caso di emorragia.
Inoltre, serve a far riassorbire l'acqua a livello dei tubuli renali quando l'organismo è in carenza di acqua.
Questo ormone viene sintetizzato dal nucleo sopra-ottico ed i recettori sono a livello del rene. Quando si ha
un aumento della ritenzione idrica, ad esempio quando fa caldo e sudiamo, si ha un aumento dell'osmolarità,
che è il segnale che avverte i recettori nell'ipotalamo.
L'ossitocina ha due funzioni: viene prodotta al momento del parto e quando è necessario far fuoriuscire il
latte per l'allattamento dei neonati. Per quanto riguarda il parto, l'ossitocina stimola le contrazioni, che sono
lo stimolo iniziale, ed aumenta la tensione delle pareti dell'utero. Inoltre, origina dei riflessi che vengono
recepiti dall'ipotalamo, il quale produce l'ossitocina, che aumenta le contrazioni. Queste ultime aumentano a
vicenda sempre maggiormente. Lo stimolo cessa quando il feto non è più nell'utero. Invece, per quanto
riguarda il latte, è lo stimolo tattile (la suzione) che viene recepito dall'ipotalamo, il quale produce
l'ossitocina. Questo ormone agisce sulla muscolatura liscia dei canali all'interno delle mammelle. Anche la
prolattina serve per la produzione e la generazione del latte, ma questo ormone viene prodotto dall'adenoipofisi.
L'ossitocina e la vasopressina sono anche responsabili della trasmissione dei segnali nervosi che modulano la
scelta dei rapporti sociali (monogamia/poligamia).
Adenoipofisi
L'adenoipofisi produce sei tipi di ormoni, che possono essere suddivisi in ormoni glandotropi ed ormoni non
glandotropi. Per quanto riguarda gli ormoni glandotropi, il bersaglio è un'altra ghiandola ed essi sono: gli
ormoni che stimolano la tiroide, cioè il T3 ed il T4, l'ormone adreno-corticotropo (ACTH) che ha come
organo bersaglio la ghiandola surrenale e le gonadotropine (LH, cioè ormone luteinizzante e FSH, cioè
follicolo-stimolante).
Gli ormoni dell'adeno-ipofisi non glandotropi sono: la prolattina e l'ormone della crescita.
Questi ormoni agiscono con un meccanismo a feedback negativo: la ghiandola bersaglio avverte di non
produrre più quel tipo di ormone, è un'azione inibente.
Ormone della crescita
L'ormone della crescita va nel sangue e raggiunge tutti i tessuti, soprattutto i muscoli, le ossa ed il fegato ed è
molto importante durante l'infanzia e l'adolescenza. Inoltre, agisce anche sul tessuto adiposo (per la riduzione
della lipogenesi e per la liberazione di acidi grassi) e sul fegato (per la liberazione di glucosio e di
aminoacidi). Questa doppia azione sul tessuto adiposo e sul fegato induce una liberazione di metaboliti per la
produzione di energia e per la sintesi di macromolecole. Le macromolecole contribuiscono a farci formare i
nostri tessuti ossei e muscolari, hanno cioè una funzione anabolizzante, per costruire le nostre molecole.
Negli adulti, l'ormone della crescita serve per il ricambio cellulare e c'è un picco di questo ormone nel
sangue al mattino perché viene prodotto molto durante la notte.
Quando l'ormone della crescita viene prodotto in maniera eccessiva, si ha la patologia del gigantismo perché
le ossa si allungano tantissimo, invece, quando viene prodotto poco, si parla di nanismo. Inoltre, quando
questo ormone viene prodotto in abbondanza in età adulta si ha una patologia chiamata acromegalia e si
verifica un accrescimento in spessore delle ossa nel viso e nelle mani. Come terapia, si somministra la
somatostatina.