L’apparato urinario
Dr.ssa Federica Sozio
U.O. Malattie Infettive
ASL Pescara
L’apparato urinario comprende:
-Reni,
organi uropoietici
Ureteri, che raccolgono l’urina
Vescica urinaria, organo di
raccolta temporanea dell’urina
Uretra, attraverso cui l’urina
viene escreta
L’apparato urinario
Funzioni:
• Escrezione dei prodotti di scarto del metabolismo (urea,
creatinina, acido urico, prodotti finali degradazione emoglobina
(urobilina), metaboliti di vari ormoni) e di sostanze estranee
(farmaci, additivi alimentari)
• Regolazione dell’equilibrio idrico ed elettrolitico
• Regolazione dell’osmolarità dei liquidi corporei e della
concentrazione di elettroliti
• Regolazione dell’equilibrio acidobase
• Regolazione della pressione arteriosa
• Secrezione di ormoni (eritropoietina), produzione della forma
attiva della vitamina D)
• Gluconeogenesi
I reni sono posti nella cavità addominale - regione lombare addossati alla parete posteriore, ai lati della colonna V, in
posizione retroperitoneale, in una sede definita loggia renale;
sono mantenuti in sede dalle connessioni vascolari, dagli altri
visceri, da una fascia connettivale e da abbondante tessuto
adiposo intorno (capsula adiposa); il rene dx è leggermente più
basso del sin.
L’importanza della funzione renale
è evidenziata dal notevole flusso
ematico renale, circa il
25% della gittata cardiaca, ovvero
1.25 litri/min.
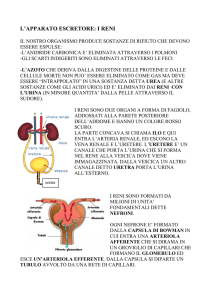
I reni hanno forma di fagiolo, un po’ schiacciati, delle
dimensioni di circa 8-10cm, di colore rosso/bruno, a superficie
liscia e consistenza compatta, rivestiti da una capsula fibrosa.
Ogni rene presenta:
faccia anteriore convessa
faccia posteriore appiattita
polo sup. e polo inf. arrotondati
margine laterale convesso
margine mediale concavo con l’ilo
Calici renali + pelvi renale=
vie escretrici renali, occupano il
seno renale
Una parte corticale + una parte
midollare= parenchima renale
Al centro del margine mediale, in una depressione, è situato
l’ilo renale, attraverso cui passano l’uretere, l’arteria e la
vena renali, i vasi linfatici e i nervi connessi con il rene e
penetra la capsula fibrosa. L’ilo immette in una cavità del rene,
il seno renale
La vascolarizzazione ci aiuta a
definire la porzione midollare
(interna) da quella corticale
(esterna)
La midollare è a forma di piramide,
la piramide renale, delimitata da
tessuto corticale –cortex – che
penetra lateralmente fra le piramidi
e forma le colonne renali di Bertin
Le piramidi renali sono in numero
di 10/12 per rene.
In entrambe le regioni si
trovano le strutture costituenti le
unità morfofunzionali del
rene: i nefroni
Il glomerulo renale è un
“gomitolo” di capillari
arteriosi che inizia dall’
arteriola afferente e termina
con l’arteriola efferente.
Costituiscono il polo
vascolare
Il tubulo è costituito da
epitelio pavimentoso
semplice, sottile da permettere
il passaggio di sostanze
Produzione di urina
Per la produzione di urina sono necessari tre
processi:
• Filtrazione
glomerulare
• Secrezione
tubulare
• Riassorbimento
I capillari glomerulo hanno un endotelio
fenestrato “abbracciato” dai podociti e
immerisi nelle cellule del mesangio che
sostegno, regolano il calibro dei capillari,
fagocitano microbi e sintetizzano di
materiale interstiziale
Il glomerulo è avvolto
dalla capsula di Bowman
che è l’estremità iniziale
a fondo cieco del tubulo
prossimale costituita da
un foglietto viscerale,
formato da cellule particolari
chiamate podociti e
da un foglietto parietale
che, in corrispondenza del
polo urinifero, continua nel
tubulo prossimale.
Fra i due foglietti vi è uno
spazio pericapsulare, nel
quale si raccoglie
l’ultrafiltrato.
Il glomerulo funziona da filtro nei confronti del sangue che lo
attraversa; la filtrazione è un processo passivo e porta alla
formazione di un ultrafiltrato con una composizione molto simile
a quella del plasma sanguigno, eccetto che per le proteine.
La filtrazione glomerulare è strettamente dipendente dalla
pressione arteriosa che si stabilisce nel glomerulo grazie alla
differenza di diametro che esiste fra le due arteriole.
Il volume dell’ultrafiltrato è di circa 120 ml al min., cioè circa
170/180 l al dì.
Nel tubulo, l’ultrafiltrato subirà delle modificazioni che porteranno
alla formazione dell’urina concentrata, circa 1/1,5 l al dì.
Ultrafiltrato ca 170 l al dì----------- urina ca 1,5 l al dì
Il tubulo renale inizia
in corrispondenza del
polo urinifero e si
distingue in:
1- t. contorto prossimale
2- tratto discendente
dell’ ansa di Henle
3- tratto ascendente
dell’ ansa di Henle
4- t. contorto distale
5- dotto collettore.
I dotti collettori scendono
fino all’apice del lobo renale
e drenano l’urina verso
le vie escretrici.
Le caratteristiche
morfologiche dell’
epitelio del tubulo
variano in ciascuno
Villi della membrana
cellulare apicale
formano
l’orletto a spazzola:
assorbimento
dei diversi segmenti
in relazione alla
funzione che esso
svolge.
Introflessioni della
membrana cellulare
basale circondano i
mitocondri:
trasporto ionico
attivo
La Barriera di Filtrazione
Le sostanze filtrate devono passare attraverso i pori dell’endotelio capillare e
le fessure di filtrazione. La membrana basale è il filtro più selettivo sulla base
delle dimensioni molecolari
- Filtra l’acqua per circa il 20% del Flusso Plasmatico Renale (FPR).
– Tutte le sostanze più piccole di 20 Å filtrano liberamente, cioè come l’acqua.
– Tutte le sostanze più grandi di 30–40 Å non filtrano.
– Proteine più piccole (albumine) filtrano parzialmente e sono frenate da cariche
negative presenti nella barriera di filtrazione.
Una relazione strutturale e funzionale si stabilisce fra il glomerulo
e un tratto del tubulo distale ad esso contiguo che insieme costituiscono
l’apparato iuxtaglomerulare.
L’apparato iuxta-glomerulare è
una porzione specializzata che si
stabilisce fra l’arteriola afferente e
una parte del tubulo distale
strettamente aderente ad esso in
corrispondenza del polo vascolare.
Le cellule della macula densa sono sensibili a variazioni
pressorie e a del contenuto di elettroliti del sangue, sono
barocettori e chemocettori.
Le cellule iuxta glomerulari sono cellule che producono
una proteasi la renina che liberata nel sangue converte
l’angiotensinogeno in angiotensina, un fattore che regola
innalzandola, la pressione arteriosa.
Renina------angiotensina--------aumento pressione arteriosa
Le cellule tubulari riassorbono gran parte dei soluti presenti
nell’ultrafiltrato, inoltre secernono sostanze di scarto ed elettroliti;
questi processi avvengono grazie a trasporto attivo o facilitato o
passivo.
La capacità del rene di produrre un’urina
più concentrata, risparmiando acqua,
oppure più diluita, eliminando acqua in
eccesso, dipende soprattutto dall’ansa di
Henle, segmento che crea un gradiente
di ipertonicità nella midollare che influenza
la concentrazione dell’urina diretta verso il
tubulo collettore con un meccanismo detto
“controcorrente”.
Grazie a questo meccanismo l’urina
ipotonica o isotonica presente nei tubuli
collettori cederà acqua agli spazi
interstiziali (anche per azione dell’ormone
ADH) formando così un’ urina ipertonica.
Il meccanismo di conservazione dei soluti e
dell’acqua da parte del rene è in larga
misura modulato da alcuni ormoni:
ormone antidiuretico o vasopressina,
prodotto dall’ipofisi, che modula il
riassorbimento dell’acqua a livello dei TD e
soprattutto del dotto collettore;
Azione antidiuretica
aldosterone, prodotto da cellule della
corticale del surrene, che agisce sulle
cellule del TD e del dotto collettore
modulando il riassorbimento del sodio;
peptide natriuretico atriale e
urodilatina, prodotti da cardiomiociti
soprattutto atriali e anche dal rene che
favoriscono la natriuresi, cioè l’escrezione
di sodio agendo soprattutto sui dotti
collettori
La vascolarizzazione renale
I reni svolgono il ruolo importante di purificazione del sangue
e per questo sono riccamente vascolarizzati; ogni minuto passa
attraverso i reni circa un quarto di tutto il sangue del corpo.
I due grossi vasi che si trovano in corrispondenza dell’ilo renale
sono l’arteria e la vena renale fra i quali si organizza una
particolare vascolarizzazione del parenchima.
L’arteria renale si divide in arteria segmentale che nel parenchima
si divide intorno ai lobi dando le arterie interlobari, queste si portano
alla base dei lobi e diventano arterie arciformi da cui partono rami
più piccoli verso la midollare, le arterie rette, e verso la cortex le
arterie interlobulari da cui si formerà la rete mirabile del glomerulo
che continua con i capillari peritubulari e i vasa recta nella midollare.
L’arteria renale provvede alla circolazione sia nutrizionale che
funzionale.
Gli ureteri sono condotti muscolomembranosi che dalla
pelvi convogliano con contrazioni peristaltiche l’urina verso
la vescica.
Scendono in basso aderendo alla parete posteriore
dell’addome ricoperti dal peritoneo parietale.
La parete dell’uretere
La tonaca mucosa che riveste il lume dell’uretere si dispone in pieghe
conferendogli una sorta di forma stellare; le pieghe scompaiono quando
vi è il passaggio dell’urina e l’organo risulta disteso.
La tonaca muscolare è composta da due strati di muscolatura liscia.
Gli ureteri sboccano nella vescica urinaria.
La vescica urinaria è un organo muscolare cavo, impari mediano,
deposito temporaneo dell’urina (ca 250 ml fino a 600 ml).
È posta nella piccola pelvi, mantenuta in sede da legamenti e dalla
fascia vescicale, lamina connettivale fibrosa.
La sua conformazione varia in rapporto al grado di riempimento.
Come tutti gli organi cavi la parete della vescica presenta:
una tonaca mucosa, una tonaca sottomucosa e una tonaca muscolare
e una tonaca sierosa.
La vescica urinaria è posta sempre dietro la sinfisi pubica ma nella
femmina si pone dinanzi al corpo dell’utero, mentre nel maschio
è posta dinanzi al retto.
La superficie interna della vescica mostra delle pieghe che si distendono
quando è piena; sul fondo vi è una regione triangolare a forma di imbuto
– trigono vescicale - che presenta 3 orifizi: 2 ureterali ai due apici
posteriori e 1 uretrale in posizione anteroinferiore.
La vescica appare appiattita con forma a calice quando è vuota;
assume una forma ovoide/ tondeggiante quando è piena, e sporge
verso la cavità.
Quando l’urina si raccoglie in notevole quantità nella vescica
distende la parete dell’organo e ciò determina il riflesso della
minzione, causato dalla stimolazione di particolari recettori
di tensione presenti nella parete vescicale che provocano la
contrazione della muscolatura e il rilasciamento degli sfinteri
vescicali.
Dalla vescica l’urina transita attraverso l’uretra verso l’esterno
L’uretra è un canale membranoso che dalla vescica si porta
all’esterno attraverso il meato uretrale.
Presenta 2 sfinteri: uno involontario alla giunzione tra vescica e
uretra, sfintere uretrale interno, l’altro volontario attorno
all’uretra nel tratto che attraversa il pavimento pelvico, sfintere
uretrale esterno.
Ci sono differenze fra i due sessi per quello che riguarda struttura e
funzione dell’uretra.
maschio
- lunga 20 cm ca
-va dalla vescica all’apice del
pene, attraversandolo;
forma 3 porzioni:
uretra prostatica, u.
membranosa, u. cavernosa o
peniena.
- veicola sia l’urina che lo
sperma all’esterno.
femmina
- lunga 4 cm ca
- va dalla vescica alla vagina
da cui viene inglobata
- veicola l’urina all’esterno