FISIOPATOLOGIA delle INFEZIONI
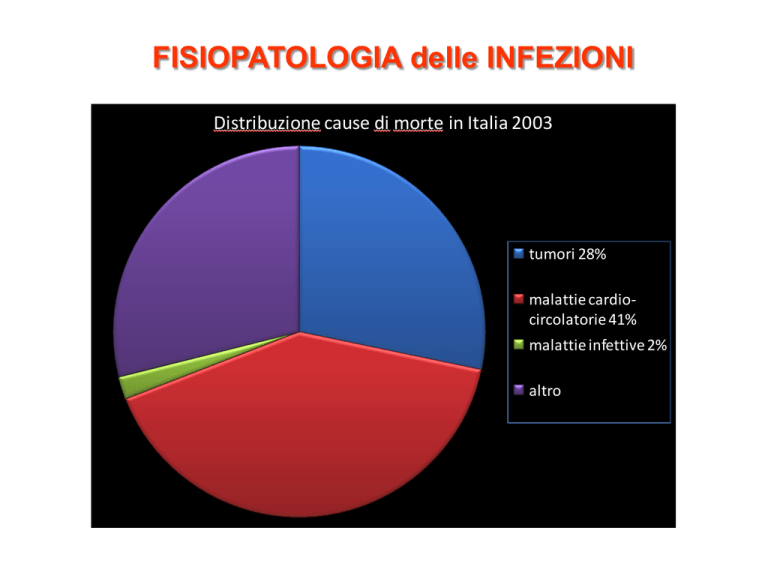
Distribuzione cause di morte in Italia 2003 tumori 28%
malattie cardio-­‐
circolatorie 41%
malattie infettive 2%
altro
35
Distribuzione mortalità per malattie infettive più frequenti in Italia
(escluso HIV/AIDS)
30
25
20
1980-1989
1990-1999
15
10
5
0
infezioni vie
respiratorie
tubercolosi
polmonare
infezioni
cardiache
setticemie
infezioni
gastroenteriche
epatopatie
infettive
PATOLOGIE INFETTIVE
Diffusione delle infezioni
-
-
-
-
-
Locale → necrosi locale tissutale
Linfatica → linfonodi reattivi
Ematica → viremia - batteriemia
Nervosa
Liquidi pleurici - peritoneali
Resistenza alle infezioni
• Patogenicità e virulenza batterica
• Meccanismi aspecifici costitutivi → refrattarietà
barriere naturali
agenti batteriostatici-battericidi
competizione flora saprofitica
risposta flogistica
• Meccanismi specifici adattativi → immunizzazione
SUSCETTIBILITA’ ALLE INFEZIONI
Fattori che aumentano la suscettibilità alle infezioni
•
•
•
•
•
•
•
•
•
•
Traumi e lesioni di cute e mucose
Terapie antibiotiche prolungate
Età infantile o senile
Malnutrizione - etilismo
Fattori genetici
Malattie croniche diminuenti difese naturali
Deficit di attività battericida cellule infiammatorie
Malattie cellule immunitarie - immunodepressione
Terapie con corticosteroidi - farmaci citotossici
Deficit di risposte infiammatoria ed immunitaria
Deficit di risposta infiammatoria/immunitaria
NEUTROPENIA ≤1800/cc
• Insufficenza emopoietica (chemioterapie/metastasi ossee)
• Distruzione periferica neutrofili
ALTERAZIONE FUNZIONALE NEUTROFILI
• Difetti congeniti
• Diminuzione proprietà battericide
LINFOPENIA ≤1000/cc
• Neoplasie ematologiche
• Terapie cortisoniche
• Terapie antineoplastiche citotossiche
• Infezioni virali (HIV-CMV)
ALTERAZIONE SINTESI IMMUNOGLOBULINE
• Neoplasie
• Splenectomia
Diminuzione attività battericida dei neutrofili
MECCANISMI OSSIDATIVI
• Deficit dell’enzima mieloperossidasi
• Deficit della produzione di specie reattive dell’ossigeno:
anione superossido
perossido ossigeno
radicale idrossile
Ipoclorito
MECCANISMI NON OSSIDATIVI
• Deficit degli enzimi/proteine battericide:
enzimi lisosomiali
proteasi - idrolasi (gelatinasi, elastasi, catepsine)
lisozima
lattoferrina
EVOLUZIONE GRAVE DELLA INFEZIONE BATTERICA
SEPSI
• Grave malattia sistemica causata da infezione contemporanea a
sindrome da risposta infiammatoria sistemica (SIRS)
• Sostenuta da infezioni batteriche originate in organi o apparati
(polmoni, addome, vie urinarie) e successivamente diffuse nel
sangue (batteriemia – setticemia)
• Determina attivazione sistemica ed ingente dei mediatori
dell’infiammazione
• Presenza in circolo di citochine dell’infiammazione (IL-1, TNFa,
IL-6, interferone)
Setticemia gram • Replicazione e lisi batteri gram • Liberazione LPS → alta endotossiemia
• Attivazione sistema monocito-macrofagico via recettore eterodimerico
CD14 e vari TLR (Toll like receptor)
• Produzione citochine pro-infiammatorie TNFa-ILs
• Sepsi
• IL1,6,8,12 → attivazione cellule infiammatorie → febbre, tachipnea,
tachicardia
• Attivazione via cicloossigenasica (COX1-2) dei metaboliti ac. arachidonico
→ produzione prostaglandine e trombossano
• Prostaglandina PGE2 → vasodilatazione microcircolo ed aumento
permeabilizzazione
• Trombossano A2 e attivatore piastrine PAF → aggregazione piastrinica
• Produzione radicali liberi e ossido nitrico → vasodilatazione microcircolo
ed attivazione endoteliale
SHOCK ENDOTOSSICO
Evoluzione maligna di infezione settica endotossica cronicizzata a cui si
associa la CID
Coagulazione disseminata intravascolare (CID)
1. TNFa e citochine infiammatorie avviano la sepsi
2. Produzione radicali liberi con vasodilatazione periferica generalizzata,
aumento permeabilità capillare → riduzione volemia → stasi
microcircolo e concentrazione ematica → ipotensione e coagulazione
intravascolare
3. Attivazione fattore XII con aumento della coagulazione e formazione di
micro-trombi disseminati e micro-embolismo
4. Lesioni micro-emorragiche da eccesso mediatori
5. A livello cellulare → anossia → diminuzione respirazione mitocondriale
→ aumento glicolisi anaerobica → acidosi lattica
6. A livello tissutale → ipossia e acidosi metabolica
Infezione piogena
• Infezione da cocchi gram+
Sreptococchi/Pneumococchi/Stafilococchi
• Penetrazione
• Ascesso/flemmone
• Proliferazione cocchi con diffusione ematogena/linfatica → batteriemia
→ setticemia
• Danni periferici a vari tessuti (endocardite/polmonite)
• Tossinogenesi
• Sepsi
Infezione da Streptococco
SHOCK SETTICO
- Infezione Gram +
- Batteriemia – Setticemia
- Azione da SUPERANTIGENI delle esotossine
- Iperattivazione linfociti T
- Cascata di citochine
• Eccesso di radicali liberi e sostanze vasoattive
• Aumento permeabilità vasale
• Ipoperfusione microcircolatoria sistemica
• Ipotensione
• Collasso del sistema circolatorio
• Sindrome da insufficenza multipla di organi
SEPSI & SHOCK SETTICO-ENDOTOSSICO
Aspetti epidemiologici
• 1/3 delle sepsi evolve in shock
• Evoluzione maligna della sepsi dipende dall’individualità del paziente.
Più frequente in pazienti anziani ed immunodepressi
• Decessi da shock settico-endotossico sono raddoppiati nell’ultimo
decennio
• Mortalità per shock settico-endotossico è tra 20 e 60%
• Mortalità dovuta ad infezioni:
50-60% gram 30-40% gram +
10% miceti
TOSSIFENZIONE–TOSSICOSI
BATTERI ANAEROBI
Clostridium Tetani
• Lesione/abrasione/via
parenterale
• Germinazione spore
• Tossinogenesi
• Neurotossina al SNC per
via retrograda assonale
• Recettori gangliosidi
neuronali
• Depressione sinapsi
motorie
• Tetania
Clostridium Botulinum
• Tossinogenesi esterna
• Neurotossina negli
alimenti
• Assorbimento gastroenterico neurotossina
• Trasporto nei nervi motori
• Blocco rilascio
acetilcolina nelle sinapsi
neuromuscolari
• Paralisi e insufficenza
respiratoria
EFFETTI DELL’ENTEROTOSSINA COLERICA
IPOVOLEMICO
Infezioni batteriche croniche
•
•
Micobatteri → tubercolosi - lebbra
Treponema → sifilide
Patogenesi
1. Elusione meccanismi immunitari
Sequestro intracellulare (parassiti intracellulari)
Variazione antigenica
2. Siti d’infezione protetti
Persistenza materiale necrotico o purulento
3. Deficit immunitari
Reperto istopatologico: granuloma
INFEZIONI PRIONICHE
•
•
•
•
Agente infettivo proteico prione
Trasmissione per via indiretta
Tropismo al SNC
Malattie croniche a lunga incubazione con esito fatale:
Encefalopatie subacute spongiformi trasmissibili
Amiloidosi cerebrali di tipo trasmissibile
Patogenesi
1. Precursore prionico polimerizza in forma beta-fibrillare
2. Depositi intracitoplasmatici sottomembranacei
3. Parziale danno alla membrana plasmatica del neurone
4. Fusioni cellulari tra neuroni
5. Successivi depositi prionici extracellulari
INFEZIONI VIRALI
• Infezioni citopatiche/citolitiche → malattia acuta tipo
rosolia, morbillo
• Infezioni trasformanti → lesioni pre-neoplastiche tipo
Epstein-Barr virus
• Infezioni latenti → malattia con riattivazioni tipo
Herpes virus
• Infezioni persistenti → malattia cronica tipo
Epatite B virus












