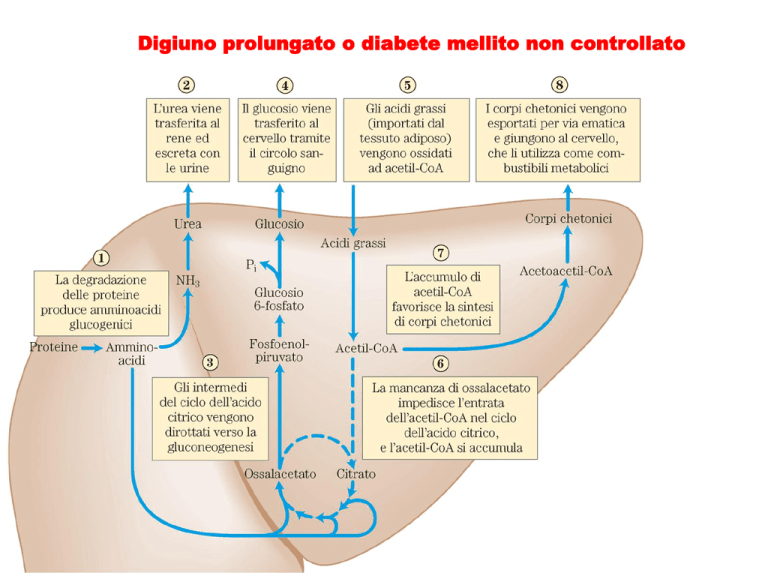
Digiuno prolungato o diabete mellito non controllato
Il Diabete
Diabete di tipo 1: l’insulina non viene prodotta
per distruzione autoimmune delle cellule beta.
Tipico di soggetti giovani
Diabete di tipo 2 (indipendente da insulina, NIDDM):
resistenza all’insulina
individui età > 40 anni, obesi
implicazione di GLUT4
dipende da un’interazione tra fattori genetici ed ambientali
Caratteristiche comuni ai due tipi
Il glucosio non entra nei tessuti bersaglio dell’insulina (adiposo e muscolo)
Iperglicemia a digiuno
Sono stimolate la glicogenolisi, la lipolisi, la chetogenesi e la gluconeogenesi
Chetosi (chetonemia, chetosuria)
Acidosi metabolica (rara nel tipo 2)
Il diabete di tipo 2
NIDDM
diabete insulino-resistente
Il glucosio non entra nei tessuti insulino-sensibili
La glicemia si innalza
Eccessiva e incompleta ossidazione degli acidi grassi
Accumulo di AcetilCoA
Produzione di corpi chetonici in eccesso
Chetoacidosi
La resistenza all’insulina può essere considerata sinonimo di
sindrome metabolica
Si è affetti da sindrome metabolica se sono presenti 3 o più di questi disturbi
Obesità addominale
Resistenza all’insulina o intolleranza al glucosio (glicemia alta)
Dislipidemia (ipertrigliceridemia, aumento di LDL, diminuzione di HDL)
Difetti della coagulazione (aumento del fibrinogeno)
Difetti dell’infiammazione (aumento della proteina C reattiva)
Ipertensione arteriosa
Aumento dei livelli plasmatici di acido urico
Ipotesi del carico lipidico per l’insorgenza del diabete di tipo 2
Omeostasi del peso corporeo tramite produzione di ADIPOCHINE
dal tessuto adiposo: sensibilizzano altri tessuti all’azione dell’insulina
LEPTINA
Maggiore produzione per
aumento della massa
del tessuto adiposo
Il tessuto adiposo bruno (BAT) è ricco di mitocondri, ricchi di TERMOGENINA
o proteina disaccoppiante (UCP)
Il BAT rappresenta l’1% del tessuto adiposo totale nell’adulto
La leptina agisce sui recettori DB dell’ipotalamo,
facendo diminuire l’appetito
Determina
• aumento del rilascio della noradrenalina
• aumento di UCP nei mitocondri degli adipociti
•aumento della dispersione di energia come
calore
Tuttavia, il gene della leptina (OB) è intatto nella
maggioranza degli obesi
ob/ob
ob/ob
+ iniezioni di leptina
Il topo ob/ob è obeso e diabetico
ADIPONECTINA
aumenta nei miociti l’assunzione degli acidi grassi e la beta-ossidazione
diminuisce nel fegato la sintesi degli ac grassi e la gluconeogenesi
Stimola l’assunzione del glucosio nel fegato e muscolo
Adiponectina
attiva AMPK
inattiva AcetilCoA carbossilasi, fosforilandola
diminuisce malonil CoA
si blocca la sintesi di acidi grassi
si sblocca l’inibizione della
carnitina aciltransferasi I
aumenta il trasporto degli
acidi grassi nel mitocondrio
e la beta-ossidazione
Difetti nei geni per l’adiponectina inducono nel topo
resistenza all’insulina e scarsa tolleranza al glucosio
La metformina (farmaco per NIDDM) attiva l’AMPK
PPAR (Recettori Attivati dai Proliferatori Perossisomiali)
Superfamiglia di recettori nucleari
Rispondono alle variazioni
della composizione lipidica della dieta
modulando geni per il metabolismo
di grassi e carboidrati
L = un acido grasso
o un suo derivato
(es. prostaglandine, leucotrieni)
PPRE
(peroxisome proliferator
response element)
Attivato farmaci
che abbassano
TAG nel sangue
e aumentano HDL
Attivato da farmaci
per NIDDM
Bersaglio di farmaci
contro l’obesità
Ipotesi del carico lipidico per lo sviluppo del diabete mellito di tipo 2