LA SEMEIOTICA OTOLOGICA NEL BAMBINO
Dott. Attilio Varricchio
U.O.C. di O.R.L. “Ospedale S. Gennaro” – ASL NA1
Dott. Alfonso Maria Varricchio
U.O.C. di O.R.L. A.O.R.N. “Santobono-Pausilipon” – Napoli
Introduzione
La moderna anatomia funzionale, da alcuni anni, ha introdotto il concetto di distretto anatomico,
dove gli organi costituenti sono accomunati tra di loro per caratteristiche fisio-patologiche.
L’apparato otorinolaringoiatrico è composto da tre distretti: il rino-sinuso-faringeo, il faringolaringeo e l’otologico.
Il distretto otologico, è suddiviso, in tre siti fisio-patologici:
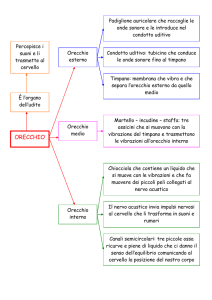
1. Orecchio esterno: costituito dal padiglione, dal condotto uditivo esterno (CUE) e dalla
faccia esterna della membrana timpanica; essendo rivestito da cute è sede di malattie
dermatologiche.
2. Orecchio medio: rivestito da mucosa respiratoria, essendo annesso al RF, attraverso la
tuba di Eustachio, è quasi sempre coinvolto dalle flogosi rino-sinuso-faringee.
3. Orecchio interno: sede dei recettori cocleo-vestibolari, deputati alla funzione uditiva e al
mantenimento dell’equilibrio, è intimamente connesso al sistema nervoso centrale, di cui
ne rappresenta una raffinata specializzazione esterna (fig.4) .
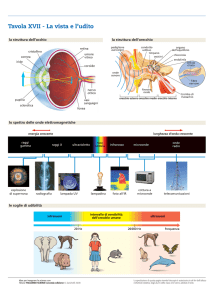
Figura 1: Si evidenziano i tre siti del distretto otologico: orecchio esterno, medio ed interno. La
finestra superiore mostra il particolare del sistema cocleo-vestibolare.
Anamnesi e Semeiotica Clinica
La raccolta dei dati anamnestici rappresenta una tappa fondamentale per un corretto iter
diagnostico otologico: essa comprende notizie relative alle modalità di insorgenza, alle
caratteristiche e alla durata dei sintomi riferiti dai genitori del bambino.
E’ sempre opportuno condurre un’attenta anamnesi familiare, per rilevare eventuali fattori
ereditari, e individuare l’ambiente socio-economico in cui vive il paziente.
Descrivendo i principali sintomi risaliremo alle singole patologie, che ne sono causa, accennando
ad alcune soluzioni terapeutiche.
1. Otodinia e otalgia: con il termine otodinia si indica il dolore auricolare causato da patologie
proprie dell’orecchio, mentre l’otalgia indica il dolore auricolare conseguenza di affezioni extraauricolari.
L’ otodinia (da valutare sempre con un’attenta ed accurata otoscopia e, laddove necessario,
anche con oto-microscopia) presenta caratteri diversi, a seconda della sede della patologia che
ne è la causa. Analizziamola per siti:
orecchio esterno: il dolore è intenso, continuo, superficiale, a volte insostenibile, per il
diretto contatto che la cute contrae con il periostio e il pericondrio del CUE. Il dolore,
spontaneo, è notevolmente esacerbato da qualsiasi manovra esercitata sull’orecchio
esterno o dalla semplice masticazione. Nel bambino le dermatiti eczematose, secondarie a
diatesi allergiche o a disfunzioni dell’apparato digerente, rappresentano la causa principale
di otodinia. L’eczema si può mostrare in una delle quattro fasi cliniche: eritematosa,
vescicolare, crostosa e desquamativa.
All’otodinia si associa spesso il prurito, che a volte sottende ad una micosi sovrapposta,
che va trattata con antimicotici topici.
Altre patologie dell’orecchio esterno, in grado di causare otodinia, sono: l’erisipela,
dovuta allo Streptococco Beta-emolitico di gruppo A, che si associa ad iperpiressia e alla
formazione di una patognomonica “piastra” calda, dolente e di colore rosso vivo; l’herpes
oticus, con il tipico polimorfismo delle lesioni cutanee (vescicole e croste), presenti
contemporaneamente.
Le otiti esterne sono estremamente sensibili ai trattamenti topici, con preparazioni
galeniche dermatologiche a base di corticosteroidi, ac. acetil-salicilico (ottimo
cheratolitico), e antibiotici dose-dipendenti (amino-glucosidi, chinolonici), da
somministrare solo dopo una corretta toilette di tutto l’orecchio esterno, che la FDA
consiglia di eseguire sempre con soluzione fisiologica miscelata con acido borico.
orecchio medio: il dolore è profondo, spesso pulsante (quasi sempre accompagnato da
ipoacusia), spontaneo e non esacerbato da manovre meccaniche sul padiglione. Se si
accentua con la digito-pressione sulla mastoide, indica una mastoidite, complicanza seria
delle otiti medie acute; nel caso si accentui alla deglutizione, denuncia una patologia
dell’unità rino-tubo-timpanica. L’otodinia raggiunge il suo apice d’intensità poco prima
della perforazione della membrana timpanica, scomparendo e lasciando il posto
all’otorrea). Le patologie responsabili sono per lo più riconducibili alle rino-sino-otiti,
trattate precedentemente. Il trattamento dell’otodinia da otite media acuta prevede
l’instillazione di gocce otologiche olesoe, a base di analgesici, direttamente nel CUE.
L’otalgia è un sintomo riferito all’orecchio ma dovuto ad affezioni extra-otologiche. Può essere:
riflessa: se secondaria a patologie infiammatorie, coinvolgenti gli organi (lingua, denti,
distretto faringo-laringeo) che presentano la stessa innervazione sensitiva dell’orecchio
esterno e medio(auricolo-temporale del V; nervo di Jacobson del IX; auricolare di Arnold
del X; grande auricolare del plesso cervicale).
In pazienti con otalgia riflessa ed esame otoscopico negativo, è sempre “obbligatorio”
escludere patologie neoplastiche extra-auricolari, da rilevare con un’attenta videofibroendoscopia delle V.A.S..
Nevralgica: per nevralgia del V, del IX e del ganglio sfeno-palatino (S. di Sluder) o per le
stilalgie da abnorme lunghezza del processo stiloideo.
Malocclusiva: da sublussazione (parziale o completa) dell’articolazione temporomandibolare o da patologie gnatologiche, tutte legate alla vicinanza dell’articolazione
temporo-mandibolare con la parete anteriore del CUE.
2. Otorrea: può essere sierosa, tipica delle forme eczematose; mucosa, muco-purulenta o
purulenta, in caso di rino-otiti medie acute o croniche riacutizzate; fetida, per osteolisi o da
Pseudomonas aeruginosa, propria dell’otite media cronica colesteatomatosa e delle patologie
neoplastiche dell’orecchio esterno e medio (in questi casi è associata ad otorragia).
L’otorrea punteggiata di nero si riscontra nelle otomicosi.
L’otorrea striata di sangue o francamente emorragica (otorragia), può essere sottesa a:
una miringite bolloso-emorragica, ad eziologia virale, ovvero a ben più gravi neoplasie
maligne dell’orecchio esterno e medio. Si può anche riscontrare in caso di frattura della
rocca petrosa, dove l’elemento anamnestico risulta chiarificante. Il
trattamento
dell’otorrea prevede l’instillazione di gocce otologiche, a base di corticosteroidi e antibiotici
dose-dipendenti (amino-glucosidi, chinolonici), da somministrare solo dopo una corretta
toilette di tutto l’ orecchio esterno, su oto-benda orlata.
3. Ipoacusia: è un sintomo frequente nel bambino. Didatticamente si è soliti distinguerla, in
base alla sede anatomica compromessa, in:
trasmissiva: se è alterata la trasmissione del suono, dall’ambiente esterno alle strutture
recettoriali dell’orecchio interno (dovuta a patologie dell’orecchio esterno e medio);
recettiva: se è lesionato l’apparato recettivo dell’orecchio interno (cocleare) o la via
acustica fino al tronco encefalico (retro-cocleari);
mista: dovuta all’associazione, nello stesso orecchio, di una ipoacusia trasmissiva ad una
recettiva.
percettiva: nel caso di alterazione dei centri corticali temporali deputati alla
discriminazione uditiva.
In età pediatrica la forma più diffusa è rappresentata dalla ipoacusia trasmissiva da Otite Media
Secretiva, che se trattata precocemente e definitivamente, non dà nessun reliquato alla funzione
uditiva. L’ipoacusia recettiva, meno frequente, congenita o secondaria a labirintiti tossiche (virali,
metaboliche…), specie se bilaterale, condiziona enormemente l’evoluzione psico-fisica del bambino,
richiedendo sempre una diagnosi precoce, per eseguire il corretto approccio protesico standard, o,
laddove necessario con Impianti Cocleari..
La valutazione strumentale delle diverse ipoacusie viene effettuata con l'audiometria infantile e tonale;
insieme forniscono elementi utili sia diagnostici che riabilitativi. L’indagine impedenzometrica, ed in
particolare lo studio del riflesso stapediale, differenzia la ipoacusia meccanica dalla neurale, dove la
soglia del riflesso risulta molto elevata (tests di Metz, che evidenza il recruitment).
4. Vertigine: Abbandonata la descrizione di vertigine soggettiva e oggettiva, la moderna
vestibologia preferisce differenziare la vertigine labirintica dall’instabilità.
La vertigine labirintica rappresenta la sensazione di vero e proprio disorientamento
spaziale del paziente, che avverte nettamente il moto di rotazione, pur rimanendo
fermo, descrivendolo con
accurata precisione.
L’instabilità, invece, comprende tutte le sensazioni di dis-equilibrio da eziologia multifattoriale
(psicogena, dismetabolica, circolatoria, neurologica) che il paziente non
definisce se non in modo
confuso. La presenza di sintomi, come acufene ed ipoacusia,
orienta nettamente la diagnosi per una vertigine labirintica. Riteniamo opportuno ribadire
il concetto che l’orecchio interno (labirinto posteriore) è una perfetta differenziazione del
sistema nervoso, atto a stabilire con il cervelletto, i nuclei propri del tronco, il sistema
oculo-motore e il sistema extrapiramidale la corretta sensazione della posizione del nostro
corpo nello spazio circostante: pertanto l’esame di questa complessa funzione richiede
un’approfondita analisi oto-neurologica.
Tra le vertigini labirintiche, anche nel bambino, la più frequente è la parossistica posizionale
benigna (VPPB), caratterizzata da crisi vertiginose rotatorie, intense e di breve durata, legate a
particolari movimenti della testa, non accompagnate da sintomi uditivi e/o neurologici, ma
associate a intensi fenomeni neurovegetativi. L'evoluzione della vertigine è variabile da casi in cui
ad un singolo episodio acuto segue, dopo opportuna terapia riabilitativa, la completa guarigione,
a
casi in cui la VPP tende alla recidiva dopo intervalli di tempo più o meno lunghi. La terapia
è
essenzialmente riabilitativa (riabilitazione vestibolare), associata a terapia farmacologia
solo per il
controllo della sintomatologia neuro-vegetativa.
L'instabilità posturale, decritta anche come dizziness o deficit del bilanciamento, è un disturbo
molto meno frequente nel bambino, che deve essere valutato e trattato in modo multidisciplinare,
per escludere eventuali patologie del S.N.Centrale.
5. Acufene: è la percezione di un suono in assenza di stimoli sonori esterni all’orecchio e deve
essere differenziato da tutti quei rumori di varia origine (tubarica, vascolare, muscolo-articolare) per
lo più di tonalità grave e a carattere pulsatile, che stimolano per via ossea i recettori cocleari. A
volte le cause di tali rumori sono rappresentate da patologie importanti, come i tumori glomici e gli
aneurismi della carotide interna.
In presenza di un acufene monolaterale, anche in pazienti normoacusici, è indispensabile sempre
escludere la presenza di una neoplasia dell’angolo ponto-cerebellare (neurinoma dell’VIII)
effettuando gli opportuni approfondimenti diagnostici audiologici ed eseguendo, in caso di dubbio
diagnostico, una RMN dell’encefalo con gadolinio.
La terapia dell’acufene è ancora oggetto di numerosissime ricerche, che per ora non hanno mai
avuto evidenza scientifica.
6. Paralisi del VII: data la stretta contiguità anatomica che il nervo faciale contrae con il distretto
otologico, ci sembra opportuno riportarne la paralisi come sintomo otologico. Si tratta chiaramente
di una paralisi periferica interessante il nervo e secondaria a diverse cause, quali: il freddo, con la
frequente paralisi “a frigore” di Bell, che regredisce spontaneamente; infezioni virali sistemiche,
quali la parotite epidemica o l’herpes zoster, il cui trattamento è solo sintomatico.
Esame Obiettivo
Come di routine presenta vari stadi:
•
L’ispezione: si valutano le eventuali malformazioni dell’orecchio esterno e la condizione della
cute dello stesso, la regione retroauricolare in caso di mastoidite, la mimica facciale in caso di
paralisi del VII°.
•
La palpazione: in caso di otodinia è un tempo fondamentale dell’ esame clinico, potendone
apprezzare l’esacerbazione, in caso di otite esterna palpando il padiglione, in caso di mastoidite
palpando la regione retroauricolare. E’ importante, anche, la digito-pressione per evidenziare
eventuali nevralgie del plesso cervicale.
•
L’esame otoscopico: se per molto tempo era basato sulla semplice visione diretta tramite
speculi auricolari o otoscopi alimentati a pile, l’introduzione del microscopio e delle fibre ottiche ha
consentito una straordinaria evoluzione della metodica . E’, inoltre, indispensabile l’ utilizzo di un
sistema di aspirazione per poter esaminare attentamente il fondo del condotto, specie in presenza
di otorrea. La visione della cute del meato acustico esterno e della membrana timpanica è favorita
dallo stiramento del padiglione auricolare verso l’alto e posteriormente determinando così il
raddrizzamento delle curvature del meato acustico esterno. E’ possibile, inoltre, valutare la
motilità della membrana timpanica attraverso lo speculo di Siègle collegato ad una pera di
gomma.
La visione della membrana timpanica mostra le sue strutture tipiche normali o variamente
alterate: perforazioni, tasche di retrazione, miringiti, colesteatoma o patologie tumorali a timpano
chiuso in cui la visione microscopica è davvero indispensabile.
L’indagine video-endoscopica con sistemi a fibre ottiche (fig.2) offre possibilità diagnostiche in
precedenza inimmaginabili. La nostra Scuola, anche in ambito pediatrico, utilizza ottiche rigide (a
campo visivo di 0°/30°/90°e con diametro di 2,7 / 4 mm) più maneggevoli ed affidabili, relegando
l’uso di quelle flessibili solo all’età neonatale e ai pazienti non collaboranti.
Fig.2: La fibroendoscopia delle V.A.S.
•
L’ ascoltazione viene esclusivamente utilizzata per valutare la pervietà della tuba di
Eustachio: ponendo l’oliva del fonendoscopio sia nell’ orecchio dell’ esaminato che dell’
esaminatore e contemporaneamente effettuando un cateterismo tubarico trans-nasale.
Bibliografia
1. Brandzaeg P. Immunobarriers of the mucosa of the upper respiratory and digestive
pathways.Acta Otolaryngol Stockh 1988; 105: 172-80.
2. Colletti V.- Sittoni V.: Otologia Clinica . Libreria Editrice Internazionale di Milano, 1993.
3. Coticchia J. et al.: Rhinosinusitis and biofilm in pediatric age. Arch. Otolaryngol. Head Neck
Surg 2007;133:110-4.
4. Ciprandi G, Buscaglia S, Pesce G, Pronzato C, Ricca V, Parmiani S, Bagnasco M, Canonica
GW. Minimal persistent inflammation is present at mucosal level in patients with
asymptomatic rhinitis and mite allergy. J Allergy Clin Immunol 1995; 96 (6 Pt 1): 971-9.
5. Di Berardino A, Varricchio A and Teti L. Two basic parameters to standardize the delivery
of aerosolized drugs. Respiratory Drug Delivery 2004; IX: 315-318.
6. Djiupesland PG, Chatkin JM, Qian W et al. Nitric oxide in nasal airway: a new dimension
in otorhinolaryngology. Am J Otolaryngol 2001; 22: 19-32.
7. Diot P, Bonfil P et al. Proposed guidelines for aerosoltherapy by means of nebulizers in
France. Eur. Resp. Rev.2000: 72; 206-209.
8. Lehnhardt E.:Klinik der Innenohrschwerhorigkeiten. Arch.Oto-Rhino-Laryng.Suppl.2004/I:
58-223.
9. Monzani D, Genovese E Guidetti G et al. Life events and benign paroxysmal positional
vertigo: a case controlled study. Acta otolaryngol 2006 Sep; 126(9): 987-92
10. Portmann M.: Abrégé d’Oto-rhino-laryngologie à l’usage de l’étudiant. Masson et c. ie,
Paris, 1996.
11. Thomasin J.-Korchi D.. Examen clinique de l’ oreille. In: Editions Techniques ”Encycl. Méd.
Chir”. Paris, France: Oto-Rhino-Laryngologie, 2006: 20025 A10, 5p.
12. Togias A. Rhinitis and asthma: Evidence for respiratory system integration. J All Clin
Immunol. 2003; 6: 1171-83.
13. Stammberger H. Nasal and paranasal sinus endoscopy. A diagnostic and surgical approach
to recurrent sinusitis. Endoscopy. Nov 1986; 18 (6): 213-8.
14. Varricchio A., Barillari U., Segreto M., Pucci S. The correct inhalation therapy of upper
respiratory tract. It J Allergol Clin Immunol 2004;14:111-116.
15. Varricchio A, Ciprandi G et al. Intranasal TAF treatment in children with acute bacterial
rhinopharyngitis. International Journal of Immunopathology and Pharmacology. 2008 JulSep;21(3):625-9.2008.
16. Randall D. Wolcott; Garth D. Ehrlich. Biofilms and Chronic Infections. JAMA
2008;299(22):2682-4.