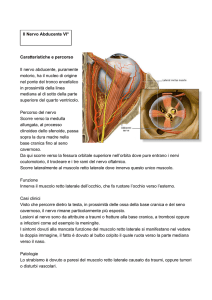
Manuela Gentilini
Gianpaolo Karis
Claudio Simonetti
CAPITOLO 1
CAPITOLO 2
INTRODUZIONE
1
Cenni storici, perché “cefalea a grappolo”
1
Segni e sintomi
2
Teoria dell’infiammazione del seno cavernoso – carotide
5
Teoria della disfunzione dei centri ipotalamici ……
6
Ciclicità e durata degli attacchi
7
Fattori di rischio
10
Epidemiologia
11
Esami diagnostici
12
Trattamenti
13
EMBRIOLOGIA
18
Origine del S.N.C.: La gastrulazione, La neurulazione
18
Lo sviluppo del cervello: Le 3 vescicole primarie
23
Romboencefalo
25
Mesencefalo
28
Prosencefalo
29
Talamo, ipotalamo, epitalamo, corpo pineale, ghiandola
pituitaria, cavità ventricolari, ecc.
30
Commissure cerebrali
34
Tabella “Derivati dei tre foglietti germinativi embrionali:
CAPITOLO 3
ectoderma, endoderma e mesoderma”
37
Tabella: ”sviluppo embrionale dalla I° alla VIII° settimana
38
ANATOMIA
39
Il sistema nervoso centrale
39
Sostanza bianca e sostanza grigia
40
I neuroni
40
Ventricoli cerebrali
42
Tabella: composizione del liquido cefalo-rachidiano e del
CAPITOLO 4
plasma
44
Le ghiandole pineale e pituitaria
45
Trigemino
46
Tabella: “Suddivisioni del cervello”
51
FISIOLOGIA
52
IL S.N.C. Raccoglie, trasmette ed elabora le informazioni
52
I dendriti, il soma, l’assone e i terminali sinaptici
53
Il liquor cerebrale
55
CAPITOLO 5
Il talamo, l’ipotalamo
56
La pineale
60
L’ipofisi
61
Tabella: patologie dell’idrocefalo - definizioni
64
ESPERENZIALE
65
Introduzione
65
Esame obiettivo
66
Storia del ciclo di terapie: da ottobre a dicembre 2009
76
Contrattura cronica ricorrente del muscolo ileopaoas
78
“Torniamo a Luca”
84
Storia del ciclo di terapie: da gennaio a fine marzo 2010
86
Indagine: R.M. dell’encefalo e del tronco encefalico senza e
con contrasto di Luca
90
Indagine: T.A.C. del massiccio facciale di Luca
90
Le risposte del sistema di Luca ….
91
Il bruxismo
93
Storia del ciclo di terapie: da aprile a giugno 2010
96
Storia del ciclo di terapie: estate 2010
98
Storia del ciclo di terapie: autunno 2010
99
Bibliografia
101
Ringraziamenti
101
Cenni storici
Stando a Norman Gordon (neurologo americano), il primo a rimarcare i segni
caratteristici della cefalea a grappolo è stato il medico tedesco Nicolaes Tulp (15931674) nel 1641 evidenziando lo strano intervallare degli episodi.
Secondo Raymond Hierons, invece, la prima descrizione di un caso di tale malattia
fu ad opera di Thomas Willis nel 1672, in una donna che soffrì per molti giorni
consecutivi, sempre alle ore 16, di violenti attacchi di mal di testa.
Nel 1745 Gerhard Van Swieten (1700-1772) a Vienna descrisse con maggiore
profondità le manifestazioni di tele disturbo, quali l’unilateralità e la precisa
localizzazione.
Il caso riportato è quello di un uomo di mezza età affetto quotidianamente, alla
stessa ora e per alcune ore, di un dolore molto severo localizzato sopra l’occhio
sinistro, a livello dell’emergenza dei nervi dell’osso frontale, accompagnato da
iniezione congiuntivale e lacrimazione, tra un attacco e l’altro non vi era alcun segno o
sintomo.
Per quasi un secolo si interrompe la strada per l’individuazione della malattia, che
fu confusa con varie sindromi.
Per la denominazione “a grappolo” si deve aspettare il XIX secolo. Francis Kilvert
(1840-1879) nel suo diario sembra descrivere quella che si potrebbe diagnosticare una
cefalea a grappolo.
Nel 1936 Bayard Taylor Horton (1895-1980) espose con particolare precisione un
caso di cefalea a grappolo.
Nel 1947, il neurologo svedese Karl Axel Ekbom ritornò sull’argomento e nel 1952,
Charles Kunkle coniò il termine “cefalea a grappolo”.
1
Perché la definizione “cefalea a grappolo”
La cefalea a grappolo (in inglese Cluster Haedche) è nota come una cefalea ad
orologio, si riferisce al caratteristico raggruppamento degli attacchi in un lasso di
tempo ben circoscritto, che ancora oggi non hanno trovato una causa dimostrabile.
A volte si ripresentano alla stessa ora con una estrema puntualità.
Le fasi acute tendono infatti ad addensarsi a grappoli di episodi dolorosi (ad
esempio un attacco al giorno per due mesi consecutivi), separati l’una dall’altro da
periodi relativamente lunghi di remissione (ad esempio un anno).
Vi sono casi in cui questa malattia si cronicizza, manifestandosi con episodi magari
più brevi (una ventina di minuti) ma implacabili, con fasi di remissione rare o del tutto
assenti.
E per questo è definita anche “cefalea da suicidio”.
Segni e sintomi
La cefalea a grappolo è caratterizzata da un dolore intenso, normalmente
unilaterale.
Ogni singolo attacco può durare dai 15 minuti ai 180 minuti. Nel 50% dei casi il
dolore viene descritto come trafittivo, lancinante o una pugnalata, nel 38% come
pulsante o martellante, nel 30% penetrante e acuto.
L’intensità del dolore è tale da divenire cosi insopportabile che sono stati riportati
persino casi di suicidio.
Il sofferente risulta incapace di stare immobile e rifiuta di essere toccato o
confortato: grida, piange, dondola, cammina nervosamente, si contorce, tende
letteralmente a sbattere con forza la testa contro il muro. La posizione supina risulta
impossibile nella maggioranza dei casi.
Pertanto la qualità di vita del paziente, soprattutto se cronico, risulta
notevolmente compromessa.
Il dolore viene riferito dal paziente dietro l’occhio o nella regione perioculare; si
può irradiare alla fronte, alle tempie al naso e alle guance.
L’occhio dal lato del dolore diventa tumefatto e comincia a lacrimare, la pupilla si
restringe e la narice si chiude o comincia a far scorrere un liquido trasparente.
Il paziente comincia a sudare e la faccia si arrossa dal lato dle dolore.
La distribuzione del dolore è sempre unilaterale: il lato più spesso interessato è
quello destro (49,1%), seguito da quello di sinistra (35,4%) e dai casi di alternanza di
lato tra un grappolo e l’altro (15,5%).
2
L’attacco si associa ad un caratteristico corteo di segni e sintomi sempre
omolaterali al dolore, i più comuni sono: lacrimazione o congestione congiuntivale,
rinorrea o congestione nasale e ptosi.
Altre manifestazioni sono:
¾
¾
¾
¾
¾
¾
¾
¾
¾
¾
¾
¾
¾
¾
bruciore ( a volte è il primo sintomi che si manifesta)
senso di agitazione
iperemia (aumento del flusso sanguigno alla testa)
miosi (diminuzione del diametro della pupilla)
comparsa di edema palpebrale
sindrome di Horner (detta sindrome oculopupillare, è caratterizzata da un
danno al tronco del sistema nervoso simpatico cervicale, il quale non può più
controbilanciare l’azione del parasimpatico, che prevale)
sudorazione frontale
arrossamento del viso
nausea (rari casi)
peristalsi (molto rara)
fotofobia (rari casi)
fonofobia
vomito
dolore unilaterale localizzato nell’area orbitale, sopraorbitale o temporale e
mascellare che si irradia a volte sino al collo e alla spalla.
Il dolore raggiunge il suo apice molto rapidamente, si mantiene costante per tutta
la durata dell’attacco per poi, altrettanto rapidamente, sparire.
Può tuttavia accadere che tale dolore non sparisca in via definitiva, rimanendo in un
certo senso “quiescente”, cioè molto basso fino a che non aumenta di nuovo di
intensità.
Questo tipo di dolore
viene indicato come “shadow”,
ossia ombra dolorosa. Le
“shadow”
non
sussistono
necessariamente
tra
un
attacco e l’altro, ma possono,
ad esempio, caratterizzare il
periodo
immediatamente
precedente
o
immediatamente successivo al
grappolo,
o
possono
manifestarsi
durante
un
periodo di remissione.
C’è un’altra distinzione del dolore nella cefalea a grappolo, nel caso in cui il dolore
si irradi nella zona sovra orbitaria o temporale si parla di “ sindrome superiore” (la più
3
frequente), viceversa un dolore irradiato allo zigomo, al naso, all’arcata dentaria
superiore o inferiore e talora al collo, viene indicata come “ sindrome inferiore”.
Oggi si comprende che le manifestazioni algiche della cefalea a grappolo sono
veicolate dalla branca oftalmica, mascellare e mandibolare del nervo trigemino,
principale (ma non unico) nervo deputato alla trasduzione e trasmissione degli stimoli
nocicettivi, propriocettivi, termocettivi e somestesici del cranio.
Lacrimazione, rinorrea, miosi, sudorazione, nausea sono manifestazioni collegate
all’attivazione del sistema nervoso parasimpatico.
Durate lo studio angiografico della
carotide interna effettuato nel corso di un
attacco di cefalea agrappolo, Ekbom e
Greitz osservarono un restringimento della
porzione exstradurale della arteria dal lato
del dolore alla sua uscita dal canale
carotideo.
Questo dato angiografico fece ipotizzare
che il dolore derivasse da uno stiramento dei
nocicettori.
Il dolore fisiologico (o nocicettivo) è il
risultato dell'attivazione di una particolare
classe di recettori periferici, i nocicettori
nella parete del vaso, il coinvolgimento a tale livello delle fibre simpatiche oculofacciali del plesso carotideo poteva inoltre spiegare parte dei fenomeni vegetativi,
quali la ptosi e miosi.
I nocicettori sono terminazioni nervose specializzate nel riconoscere stimoli in
grado di produrre potenzialmente o concretamente un danno tissutale.
Questi stimoli sono tipicamente di natura meccanica, chimica, termica.
Nell'esperienza comune, nocicettori che rispondono a stimoli meccanici sono quelli
che ci fanno provare dolore quando il nostro corpo subisce una pressione meccanica
eccessiva.
I nocicettori chimici rispondono invece a sostanze che possono provocare reazioni
tali da ledere i tessuti, ad esempio gli acidi.
I nocicettori termici ci avvisano del pericolo di ustioni o congelamento. Compito del
dolore fisiologico è quindi quello di proteggere il nostro organismo da eventi pericolosi
per la salute o per il mantenimento della vita.
In seguito Kudow dimostrò con metodica Doppler, una diminuzione di flusso nelle
arterie sovra orbitaria e frontale, sia in fase di remissione che di grappolo,
riconducibile alla stenosi carotidea riportata da Ekbom e Greitz.
4
L’ulteriore conferma di una vasocostrizione del territorio della carotide interna,
venne da studi termografici, che evidenziarono aree fredde di ipotermia nella regione
sovra orbitaria dal lato del dolore.
Alcune osservazioni cliniche suggeriscono il coinvolgimento anche della circolazione
della carotide esterna:
¾ presenza di una dilatazione dell’arteria
l’attacco dal lato del dolore
temporale
superficiale
durante
¾ la compressione della carotide esterna dal lato del dolore attenua il dolore
stesso
¾ l’ ergotamina, agente che provoca intensa vasocostrizione è efficace nella
terapia dell’attacco di cefalea a grappolo.
Se da una parte era evidente il coinvolgimento dei vasi cranici nella cefalea a
grappolo, non era però chiaro quali fossero le cause.
Negli studi più recenti si è arrivati in conclusione alle seguenti teorie:
Si ritiene che si tratti di un processo patologico cronica a carico del seno
cavernoso che vada ad irritare le fibre simpatiche postgangliari che passano in quel
seno: il risultato è la dilatazione della carotide stessa, e dei vasi arteriosi e venosi
innervata da tali fibre:
La malattia ha quindi un meccanismo di rinforzo (l’irritazione del seno cavernoso
provoca vasodilatazione della stessa carotide interna) che giustifica il carattere di
progressività e di aggravamento degli attacchi.
L’attacco si risolve perché la congestione dei tessuti attorno al seno cavernoso,
che si verifica per l’infiammazione, provocherebbe a sua volta la compressione della
carotide e la regressione dell’attacco.
Le strutture attorno al seno cavernoso responsabili del dolore sono:
● carotide interna
● dura madre
● branche oftalmiche e mascellare del trigemino
● pareti venose
● pareti della carotide interna
● plesso simpatico carotoideo (innerva il ganglio sensitivo del Gasser)
Nell'anatomia umana il ganglio del Gasser, detto anche ganglio semilunare del
Gasser è un ganglio del nervo trigemino.
5
Si ritrova nella fossa cranica media presso l'apice della piramide del temporale in
un recesso costituito da dura madre detto "cavo del Meckel".
Dal ganglio partono 3 branche (o rami) periferiche:
● Branca oftalmica (o superiore)
● Branca mascellare (o medio), che innerva parte della cute del viso (labbro
superiore, guance)
● Branca mandibolare (o inferiore)
Ma in realtà già nel Meckel le fibre del trigemino si dividono in tre: per tal motivo
il Gasser è da considerarsi l'insieme di tre gangli.
Nella cefalea a grappolo esiste un tipico andamento degli attacchi, ad ore fissate e
durante il sonno, influenzato in maniera stagionale.
Alcune evidenze sono:
● si possono rimandare gli attacchi rimanendo alzati
● gli attacchi sono più frequenti durante il riposo
● in Italia sono più frequenti il pomeriggio rispetto agli altri paesi
● ciclicità stagionale (primavera–autunno)
● incidenza inversamente proporzionale al numero di ore di luce
Inoltre:
● si è notato anche che il picco notturno della melatonina (viene prodotta al buio)
è minore rispetto ai soggetti normali; il motivo probabilmente è una ridotta
disponibilità di serotonina per la sintesi della melatonina
● il picco mattutino di cortisolo (ormone prodotto dalle ghiandole surrenali, ha
un’azione antimmunitaria) è ritardato nella fase attiva e anche nella remissione.
Lo stesso ritardo si trova nel ACTH (ormone adrenocorticotropo
“corticotropina”, è un ormone proteico prodotto dalle cellule dell’ipofisi
anteriore “adenoipofisi”, svolge una funzione di neurotrasmettitore oppioide, è
chiamato anche ormone dello stress)
● la prolatina viene secreta meno nei pazienti malati sia nel periodo attivo che in
remissione
● anche testosterone ed LH (ormone luteinizzante è secreto dall’adenoipofisi che
ha la funzione di regolare le ovaie) e FSH (ormone follico stimolante è un
6
ormone sintetizzato dalle cellule ganodotrope dell’adenoipofisi) presentano delle
anomalie
Tutte queste alterazioni dimostrano un coinvolgimento dei centri ipotalamici che
regolano i ritmi circadiani.
In conclusione si pensa che l’ipotalamo
è l’area primariamente interessata e
regola il timer della crisi, mentre il seno
cavernoso
è
responsabile
della
sintomatologia dolorosa (attivazione del
sistema trigemino-vascolare) e autonomica
(coinvolgimento del SNA simpatico).
Gli attacchi si raggruppano con una
prevedibilità da calendario (periodicità
circannuale/stagionale)
per
quanto
riguarda le fasi attive della malattia
(“cluster periods”) e con una ricorrenza da
orologio ( periodicità circadiana/ultradiana) per quanto riguarda gli attacchi (“cluster
attacks”).
Questo susseguirsi ciclico non è solo stagionale, con la caratteristica
recrudescenza dei primi mesi primaverili e autunnali, ma è anche legata a cambiamenti
delle abitudini di vita con una chiara correlazione ad esempio con l’attività lavorativa,
con periodi d’irregolarità del riposo e con le variazioni della temperatura o del fuso
orario.
Periodicità giornaliera:
♦
di notte (ore 1-2 fase REM del sonno) con brutto risveglio
♦
ore 13-15 (riposo post prandiale)
♦
1-3 crisi al giorno
Periodicità stagionale:
♦
primavera
♦
autunno
Le osservazioni sul legame tra frequenza degli attacchi e stagioni dell’anno
(verosimilmente dovuto alle fluttuazioni delle ore di luce) non sono comunque univoche:
normalmente la durata del periodo attivo va da uno a due mesi, ma per la definizione a
grappolo, occorre una durata minima di una settimana, fino a un massimo di un anno.
7
Altrettanto ciclica è l’alternanza degli attacchi nelle ventiquattrore: la loro durata
non è solitamente mai superiore alle tre ore e possono ripresentarsi più volte nell’arco
della stessa giornata (da 1 a 3 crisi al giorno), quasi ad orari fissi, soprattutto nelle
prime ore del pomeriggio o della notte, presentando una chiara correlazione con il
ciclo veglia/sonno e con l’orario dei pasti, piuttosto che con il tipo e la qualità di cibo
assunto.
Almeno la metà dei pazienti affetti da cefalea a grappolo è stato svegliato
improvvisamente nel sonno, dall’insorgenza di un attacco doloroso.
Gli attacchi notturni, tendenzialmente più rari di quelli diurni, sarebbero correlati
alle fasi di sonno REM e solamente il 10% dei pazienti presenta attacchi
esclusivamente notturni, mentre il 30% li ha regolarmente durante il riposo postprandiale.
Secondo i criteri dell’ International Headache Society (IHS), la frequenza di
comparsa va da un attacco ogni due giorni a otto attacchi al giorno e gli attacchi
durano da un minimo di 15 minuti a un massimi di 180 minuti (3 ore). I tempi di inizio e
fine attacco sono repentini.
Il dolore raggiunge l’acme in 5-10 minuti e dura in media 30-120 minuti. I periodi
tra l’una e le tre del pomeriggio, intorno alle nove di sera e tra l’una e le due di notte
sono stati segnalati come quelli a maggior rischio.
Alcuni autori li hanno messi in relazione con le abitudini di vita, in coincidenza con i
momenti di maggior relax e con il periodo post-prandiale, anche per l’associato maggior
numero di bevande alcoliche.
8
La forma episodica colpisce l’80% circa dei casi, essa è caratterizzata da uno o due
periodi in cui si mostra un’elevata frequenza di attacchi e lunghi periodi di remissione
( dalla durata di diversi mesi o anni).
La forma cronica, molto più rara, colpisce circa il 13% dei casi. Viene considerato
cronico un paziente che per un periodo di almeno un anno non presenti periodi di
remissione, o con remissioni che durino meno di un mese.
Nel restante 7%
dei casi si osserva un andamento caratterizzato da forme
combinate, un paziente episodico può
diventare cronico o viceversa.
Fase episodica:
• fase
attiva
da
2
settimane a 3 mesi
• fase inattiva da 6 a 2
anni
• frequenza 1-2 all’anno
Forma cronica:
• età di insorgenza più
tardiva (40 anni)
• <frequenza delle crisi
• <risposta alla terapia
I periodi di remissione della
sintomatologia quindi appaiono bizzarri ed imprevedibili, con appunto intervalli di
benessere che durano da un minimo di un mese, fino a vari anni.
Questo anomalo comportamento, costantemente presentato dalla cefalea a
grappolo è sempre stato oggetto di studio, sia nel passato, ma ancor oggi, sul
coinvolgimento delle strutture cerebrali implicate nella regolazione dei ritmi
neuroendocrini.
La precisione stagionale con cui i periodi di grappolo si ripresentano e soprattutto,
la ritmicità delle crisi di dolore che si manifestano a determinate ore del giorno e
della notte ha indirizzato verso l’ipotesi di un coinvolgimento dell’orologio biologico
situato nell’ipotalamo, ipotesi confermata anche dalle alterazioni riscontrate nelle
ritmiche alterazioni dei livelli di prolatina e cortisolo e dai risultati condotti sul ritmo
della melatonina.
Nel 1988, il neurologo tedesco Arne May ha evidenziato tramite PET che durante
l’attacco doloroso, si verifica un’attivazione nella regione ipotalamica omolaterale al
dolore e l’anno dopo, utilizzando la risonanza magnetica funzionale, ha dimostrato che
in quella stessa area si verifica anche un’alterazione della densità neuronale.
9
Fra i fattori di rischio (ovvero situazioni che facilitano il manifestarsi della
malattia) si trovano:
¾ Assunzione di alcol: studi recenti hanno confutato l’idea che la cefalea a
grappolo sia generata anche dall’abuso di sostanze alcoliche, è dimostrato che
l’alcol favorisce l’insorgenza degli attacchi. Per questo le persone che soffrono
di tale disturbo tendono naturalmente a non assumere bevande alcoliche
durante i grappoli.
¾ Fumo di sigaretta: dai lavori pubblicati, la correlazione di questo fattore con la
cefalea a grappolo è risultata maggiore negli uomini che nelle donne.
In uno di questi studi, realizzato su 374 pazienti maschi, è riportato che l’80%
dei pazienti con cefalea a grappolo cronica erano fumatori e il 50% dei fumatori
con cefalea a grappolo fuma più di 20 sigarette al dì.
¾ Istamina: è una sostanza prodotta dall’organismo (con diverse funzioni,
mediatore dell’infiammazione, neurotrasmettitore, fattore stimolante la
secrezione gastrica, ecc..) che provoca vasodilatazione.
È dimostrato sperimentalmente che quantità anche molto piccole di questa
sostanza, somministrate per via sottocutanea, sono in grado di innescare un
attacco di cefalea.
L’istamina può essere prodotta per decarbossilazione dell’istidina da parte dei
batteri che contaminano gli alimenti (ad es. alcuni tipi di pesce) mal conservati.
Normalmente l’istamina di origine alimentare viene inattivata nell’organismo da
un enzima la diamioossidasi (DAO); i soggetti in cui questo enzima è carente
sono predisposti a manifestare la cefalea in seguito all’assunzione di tali cibi.
¾ Nitroglicerina: è un farmaco antianginoso utilizzato nei pazienti affetti da
cardiopatia ischemica per il suo potente effetto vasodilatatore sulle arterie
coronarie.
possono essere:
9
9
9
9
9
9
alterazioni del ciclo sonno-veglia
modifica delle abitudini alimentari
sbalzi termici
sbalzi barometrici
cambio di fuso orario
emozioni intense
Alcuni pazienti riferiscono particolare sensibilità ai polifosfati (sostanze utilizzate
come conservanti alimentari).
10
Un maggior rischio di malattia, infine, è riscontrato nei soggetti con precedenti
familiari, che secondo alcuni studi raggiunge la misura del 23% dei casi e risulta
rintracciabile anche in tre generazioni.
Ciò pone le basi di una possibile correlazione genetica.
Si sta studiando una possibile correlazione, come già accennato prima, con
disfunzioni ormonali riguardanti il cortisolo, il testosterone e soprattutto la
melatonina ( un ormone prodotto dalla ghiandola pineale), la cui funzione è quella di
regolare il ciclo sonno-veglia, la produzione della quale risulta alterata negli episodi di
cefalea.
Epidemiologia
La cefalea a grappolo colpisce circa l’0,1% della popolazione con una netta
prevalenza nel sesso maschile, ancor più evidente nella forma cronica: nelle diverse
casistiche si registra un rapporto uomo/donna di 3/1.
I pazienti affetti da cefalea a grappolo sono spesso portatori anche di tratti fisici
particolari come colorito rubicondo, rughe profonde, pelle a “buccia d’arancia”,
teleangectasie (lesioni vascolari cutanee), rime palpebrali ristrette, cranio e mento
ampi e altezza significativamente maggiore rispetto alla popolazione sana.
Si registra un’apparente preferenza per gli strati socio-economici medio alti, e
poiché anche le donne affette sono per lo più impegnate in professioni che richiedono
un’elevata responsabilità, alcuni autori americani hanno coniato anche l’appellativo di
cefalea del “manager”, delineando addirittura un profilo della vittima preferita da
questo tipo di cefalea: un maschio professionalmente molto impegnato, appartenente
ad un ceto socioeconomico medio-alto, un uomo d’affari, un dirigente, un leader che
conduce una vita stressante, spesso di statura elevata e corporatura robusta, più
frequentemente con occhi nocciola e volto massiccio (c’è chi parla di aspetto leonino),
spesso forte fumatore e bevitore.
Da alcuni anni però sono in aumento anche i casi di cefalea a grappolo femminile.
Via via che le donne vanno assumendo cariche professionali e stili di vita sempre più
impegnativi e con responsabilità sempre maggiori, stanno verosimilmente ereditando
anche gli oneri della parità dei sessi.
Anche se comunque la cefalea a grappolo si manifesta principalmente nel sesso
maschile, alcuni studi evidenziano come questa predominanza stia svanendo.
Il rapporto tra uomini e donne, che nel 2001, infatti, era di 6-7:1, nel 2003 diventa
5:1 e nel 2008 4,3:1. La popolazione nera risulta più colpita di quella bianca.
In tabella è una statistica effettuata per alcune nazioni:
11
Prevalenza
(numero di eventi ogni
100.000 individui)
Nazione
USA
401[15]
Svezia
92[16]
Italia
279[2]
Germania
119[17]
San Marino
56[18]
Norvegia
381[19]
L’età media di insorgenza della cefalea a grappolo è fra i 20-40 anni, con un picco a
30 anni nei pazienti con cefalea a grappolo episodica, mentre l’insorgenza della forma
cronica riconosce un andamento bimodale con due picchi d’incidenza: nelle fasce di età
di 10-29 anni e di 50-59 anni.
Una ricerca condotta su 3.102 maschi e 3.527 femmine dal Gruppo ad Hoc per la
cefalea a grappolo in età evolutiva della Società italiana per lo studio delle cefalee ha
evidenziato che anche in Italia la cefalea a grappolo è assai rara in età giovanile:
appena lo 0,03% dei giovani di ambo i sessi ne sembra infatti colpito, confermando la
tendenza di questa cefalea a colpire gli adulti.
Il più giovane paziente accertato in assoluto aveva 3 anni, mentre in un bambino di
21 mesi sono stati osservati quelli che sembrano essere i sintomi specifici della
patologia.
L’età media infantile (calcolata basandosi su pochi dati epidemiologici disponibili) si
attesta sugli 8 anni.
La cefalea a grappolo della donna è diversa
rispetto a quella dell’uomo, i periodi di “cluster”
(grappoli) e quelli di remissione sono più brevi, ptosi
e miosi sono meno frequenti rispetto all’uomo,
mentre nausea e vomito si presentano più spesso e
l’esordio è più precoce in media 25.3 anni contro 29.
Esami diagnostici
In questa foto una Tomografia ad emissioni
positroni (PET) funzionale che mostra l’attività
cerebrale a causa del dolore durante un grappolo.
Grazie ai nuovi strumenti diagnostici le
possibilità di una corretta diagnosi della malattia
risultano aumentate.
12
Lo scopo principale di questi esami è escludere la presenza di altre patologie, che
possono manifestarsi col gli stessi sintomi della cefalea a grappolo.
Tali esami sono:
Risonanza magnetica: questa metodica è importante per la diagnosi
differenziale con le lesioni a sviluppo espansivo benigno e maligno (neoplasie,
soprattutto ipofisarie), che possono manifestarsi con violenti attacchi di
cefalea.
Risonanza magnetica funzionale: assume importanza se eseguita durante il
manifestarsi degli attacchi, in quanto mostra l’interessamento della “sostanza
grigia ipotalamica omolaterale”.
Tomografia computerizzata: in alternativa alla risonanza magnetica, nei casi in
cui quest’ultima sia controindicata (ad es. nei portatori di pace-maker).
Puntura lombare: nei casi in cui si sospettino altre patologie (meningite,
emorragia subaracnoidea)
È molto importante un’accurata diagnosi per discriminare la cefalea a grappolo da
altre manifestazioni simili quali:
¾ nevralgia del trigemino: per la comune continua presenza di cefalee, spesso
bilaterali (al contrario della cefalea a grappolo, più frequentemente unilaterale)
¾ emicrania cronica parossistica: analoga per distribuzione del dolore e sintomi,
ma distinta per durata e intensità degli attacchi, nonché per la reazione dei
farmaci
¾ sinusite: in cui il dolore ha la stessa localizzazione, ma mostra un carattere
episodico.
Trattamenti
Il trattamento della cefalea a grappolo si articola in due fasi.
• terapia sintomatica, che mira a interrompere repentinamente l’episodio doloroso
• terapia di profilassi, che mira a prevenire i successivi attacchi
Il trattamento sintomatico prevede l’assunzione di “triptani” con effetti immediati
di sollievo. Risulta ottimo il “sumatriptan” (nella dose di 6 mg somministrati in via
sottocutanea o 20 mg in via intranasale) . E’ efficace in pochi minuti nel 95 % dei casi.
A causa dell’improvviso e intenso dolore e per il limite della durata, la cefalea a
grappolo necessita di un trattamento di efficacia rapida; è dunque preferibile
l’assunzione tramite iniezioni sottocutanee piuttosto che per bocca.
Sono disponibili anche formulazioni in spray nasale (sconsigliate nei casi in cui si
presentino i tipici sintomi di rinorrea o congestione nasale).
Anche il Verapamile (un calcio antagonista) dà un ottimo risultato sia sulla celafea
cronica che episodica con molto pochi effetti collaterali. L’assunzione è di 360 mg/die
per os.
13
Un altro metodo è l’inalazione di ossigeno puro (12 litri al minuto) per 15 minuti.
L’efficacia si è rivelata maggiore se l’attacco è all’esordio e se la somministrazione
avviene per mezzo di una maschera con “reservoir non rebreathing”.
In alcuni casi di cefalea persistente, nonostante le terapie, ci si avvale di cicli di
ossigenoterapia iperbarica. L’assunzione di ossigeno puro, difatti, provoca ipocapnia
(ridotta concentrazione di anidride carbonica nel sangue), con conseguente
vasocostrizione del circolo cerebrale.
Anche il litio e dosi appropriate di melatonina aiutano a superare la crisi.
È oramai ampiamente dimostrato che ogni intervento farmacologico che si dimostri
efficace nell’attenuazione o eliminazione del dolore, cessa – nel caso della cluster – di
agire non appena la terapia viene interrotta: e il dolore torna subito a scatenarsi.
Questo rende sostanzialmente impossibile trattare la cefalea a grappolo con gli
antidolorifici, anche con quei pochi che servono a qualcosa, perché il paziente sarebbe
condannato ad assumerli sempre, con effetti devastanti.
Adiuvanti non farmacologici
Altri rimedi, non strettamente farmacologici, come bere molta acqua, respirare
aria fresca, raffreddare il corpo, vengono riportati dai pazienti come efficaci nel
superamento dell’attacco.
Trattamenti chirurgici
Solitamente non necessaria, la scelta dell’intervento chirurgico viene fatta
soltanto quando il trattamento farmacologico non ha mostrato i risultati sperati e
limitatamente ai casi cronici particolarmente gravi.
I pazienti da trattare chirurgicamente devono essere selezionati attentamente e
devono rispondere ad alcuni criteri indispensabili:
1. Totale farmacoresistenza (effetti collaterali severi e controindicazioni alle
terapie farmacologiche);
2. Cefalea strettamente localizzata allo stesso lato, poiché in quelli che hanno
alternanza di lato, vi può essere il rischio di recidiva dopo trattamento
chirurgico;
3. Dolore prevalentemente nella regione della branca oftalmica del nervo
trigemino;
4. Pazienti con personalità stabile e profilo psicologico con bassa tendenza a
somatizzare.
Sono in via di affinamento e sperimentazione le tecniche che agiscono:
• sul trigemino nella sua componente sensitiva: l’iniezione di anestetici locali, quali
la “lidocaina” (4-6%) la cui validità è limitata o “bupivacaina”, nel ganglio
14
sfenopalatino o nel ganglio cigliare, la rizotomia con radiofrequenze del ganglio
di Gasser (PRFR) e la rizolisi retrogasseriana percutanea con glicerolo (PRGR)
• sul sistema nervoso autonomo parasimpatico: il blocco del ganglio sfenopalatino,
del nervo intermedio e del grande nervo petroso
• sull’ipotalamo: la stimolazione cerebrale profonda o (DBS) dell’ipotalamo
posteriore, tecnica già utilizzata per altre malattie (come il mordo di
Parkinson), viene sperimentata anche nella cefalea a grappolo.
La metodica prevede l’impianto permanente di vari elettrodi nella parte
centrale del cervello, appunto l’ipotalamo (nella sua parte posteriore). I risultati
si sono visti in alcuni casi, mentre gli effetti collaterali a lungo termine non si
sono riscontrati.
• sul nervo occipitale tramite stimolazione: la tecnica consiste nell’impianto di uno
stimolatore interno in cui elettrodi cono collegati sui due nervi occipitali.
Questa tecnica, meno invasiva della stimolazione dell’ipotalamo, permetterebbe
un miglioramento del 60% in media dei pazienti affetti da cefalea a grappolo
cronica farmaco-resistente.
Rizotomia con radiofrequenza (PRFR)
Tale tecnica, introdotta nel 1932 da Kirschner con il nome di elettrocoagulazione,
ma poi subito abbandonata per le numerose complicazioni, fu modificata da White e
Sweet nel 1986.
Si basa sulla dimostrazione che le fibre dolorifiche C, essendo più sottili delle
fibre A, deputate alla sensibilità tattile, possono essere distrutte con graduale
termolesione, lasciando integra quella della sensibilità tattile.
Procedura chirurgica
Dopo aver posto il paziente sul tavolo operatorio in posizione supina, in anestesia
locale, si introduce una particolare agocannula a 3 cm circa dalla rima labiale,
omolateralmente alla sede del dolore, introducendolo per circa 5 cm, sotto continuo
controllo fluoroscopico, fino ad oltrepassare il foro ovale egiungere nella cisterna del
ganglio del Gasser.
Tolto il mandrino dell’ago, si può avere fuoriuscita di liquor dalla cisterna gangliare,
si introduce quindi un elettrodo e si pratica una stimolazione: la sensazione di
formicolio o di bruciore avvertita dal paziente in corrispondenza della radice
stimolata conferma l’esatta posizione dell’ago-cannula.
Praticata una breve neuroleptoanalgesia, si effettua la termocoagulazione con una
temperatura di circa 70°C per 2 min. circa.
I risultati sono incoraggianti: almeno il 75% dei pazienti ottengono risultati da
buoni ad eccellenti (3-5). Anche la durata dell’intervento è abbastanza favorevole con
un tasso di recidive a lungo termine del solo 20% ed alcuni pazienti rimangono liberi
dal dolore anche per 20 anni.
15
I migliori risultati sono stati ottenuti con analgesia importante o ipoalgesia
importante.
Se il dolore è prevalentemente localizzato all’area orbitaria, retrorbitaria,
infraorbitaria o sovraorbitaria, è adeguata una lesione delle branche V1 e V2 del
trigemino.
Se il dolore coinvolge anche la tempia e l’area dell’orecchio, è necessaria una
lesione di V3, perché la tempia e l’orecchio sono innervati dalla branca auricolare del
nervo mandibolare.
Nell’immediato periodo post-operatorio possono manifestarsi numerose
complicanze, relativamente poco rilevanti, che comprendono diplopia transitoria,
dolore trafittivo nel territorio di distribuzione del trigemino, difficoltà di
masticazione dal lato della lesione e deviazione della mascella.
Queste complicanze sono di solito transitorie e di regola vi è un completo recupero.
Una complicanza più fastidiosa è l’anestesia dolorosa la cui incidenza è molto bassa
(meno del 4%).
A causa dell’analgesia corneale indotta dalle radiofrequenze, si devono istruire i
pazienti a prestare adeguata attenzione ai loro occhi dopo l’intervento.
I pazienti vengono invitati ad indossare occhiali scuri ed a non permettere alla
polvere od ad altri corpi estranei di venire a contatto con gli occhi quando si
espongono al vento.
Inoltre, si consiglia loro di consultare un oculista se vi sono segni di infezione
corneale.
Le infezioni corneali non trattate possono facilmente determinare
opacizzazione corneale a causa dell’assenza di sensibilità della cornea.
una
Le procedure chirurgiche presentano una notevole difficoltà di esecuzione, che
comporta rischi di notevole entità, a volte irreversibili o infausti.
In conclusione, il trattamento chirurgico della cefalea a grappolo è l’ultima risorsa
e dovrebbe essere limitato a casi di cefalea a grappolo cronica, invalidante e , come
già detto, resistente alle terapie farmacologiche.
Rizolisi retrogasseriana percutanea con glicerolo (PRGR)
Tale metodica consiste nel penetrare nella cisterna del ganglio di Gasser, sempre
con la medesima tecnica precedentemente descritta.
Per essere certi dell’esatto posizionamento dell’ago cannula si pratica una
neurostimolazione e/o si iniettano 0,5 ml di metrizamide visualizzando così alla scopia
la cisterna trigeminale. Fatta fuoriuscire la metrizamide si introduce una miscela di
glicerolo (0,15-0,20 ml) e liquor nella cisterna avendo cura di lasciare il paziente in
posizione semiseduta per due ore circa.
16
In un recente studio (73), l’83% dei pazienti trattati ha ottenuto un miglioramento
delle crisi dopo 1-2 iniezioni; i pazienti sono stati seguiti con un follow-up di 5,2 anni e
nessuno di essi ha lamentato anestesia corneale o disestesie facciali. Il 39% di questi
pazienti ha manifestato una recidiva e ciò ha comportato un secondo intervento.
Gli svantaggi delle iniezioni di glicerolo sono:
1) Analgesia incompleta rispetto alle lesioni ottenute con radiofrequenze;
2) Difficile controllo della lesione con il glicerolo, mentre, con le lesioni con
radiofrequenze è possibile una distruzione selettiva di V1,V2 o V3;
3) Possibile fuoriuscita di glicerolo dal cavo di Meckel con eventuale meningite
chimica.
Approccio chirurgico
Recentemente la chirurgia con gamma knife è stata utilizzata in pazienti con
cefalea a grappolo farmaco-resistente.
Il sollievo è stato immediato ed entro una settimana, i pazienti erano liberi dal
dolore al follow-up effettuato dopo più di otto mesi.
Di questa tecnica non si conoscono al momento la completa efficacia, tollerabilità e
durata della procedura.
Essendo una procedura non invasiva con meno effetti collaterali della chirurgia
ablativa può rappresentare una buona alternativa alle procedure distruttive.
Essa non è scevra da rischi in quanto può produrre, se non ben condotta, anche
lesioni radionecrotiche.
Al contrario la deep brain stimulation rappresenta una metodica meno lesiva e più
reversibile.
Le procedure chirurgiche presentano una notevole difficoltà di esecuzione, che
comporta rischi di notevole entità, a volte irreversibili o infausti.
In conclusione, il trattamento chirurgico della cefalea a grappolo è l’ultima risorsa
e dovrebbe essere limitato a casi di cefalea a grappolo cronica, invalidante e, come già
detto, resistente alle terapie farmacologiche.
17
Il Sistema Nervoso Centrale include il cervello e il midollo spinale
ORIGINE DEL SISTEMA NERVOSO
La Gastrulazione
La Gastrulazione è la prima tappa della
morfogenesi del Sistema Nervoso ed ha
inizio alla 3a settimana dell’embriogenesi;
essa consiste nella trasformazione del
disco embrionale che da bilaminare diventa
trilaminare e si manifesta con la comparsa
della linea primitiva
sulla superficie
dell’epiblasto del disco embrionale, nella
parte caudale dell’embrione.
All’inizio della terza settimana
compare infatti un ispessimento
localizzato caudalmente sulla faccia
dorsale dell’epiblasto, che si diparte
longitudinalmente lungo la linea mediana.
È proprio da questo inspessimento,
secondario
ad
una
proliferazione
cellulare, che ha origine la
linea
primitiva.
La presenza di questa linea è
importante
perché
permette
di
identificare
l’asse
cefalo
caudale
dell’embrione, le estremità caudale e
18
craniale, le superfici dorsale e ventrale ed i lati destro e sinistro.
Durante questo processo di proliferazione delle cellule dell’epiblasto al polo
caudale, che vanno a costituire la linea primitiva, si iniziano a formare a livello del polo
craniale il nodo primitivo ed il solco primitivo: quest’ultimo si forma per invaginazione
delle cellule epiblastiche lungo
tutta la linea primitiva.
Al termine di questo processo
le
cellule
dell’epiblasto
abbandonano il solco primitivo e
migrano
verso l’endoderma,
formando una rete lassa di tessuto
connettivo embrionale chiamato
mesenchima o mesoblasto.
Una parte del mesoblasto forma
quindi
uno
strato
chiamato
mesoderma
intraembrionale,
localizzato fra l’endoderma e
l’ectoderma;
altre
cellule
epiblastiche partono dalla linea primitiva formando l’endoderma intraembrionale o
embrionale.
Sotto l’influenza di vari fattori di crescita embrionali (Slaack, 1987;Tabin, 1991)
queste cellule mesenchimali o mesoblastiche migrano a grande distanza dalla linea
primitiva; esse hanno la potenzialità di proliferare e differenziare in diversi tipi di
cellule quali i fibroblasti, i condroblasti e gli osteoblasti.
In conclusione il processo di gastrulazione visto fino ad adesso da origine ai tre
foglietti germinativi dell’embrione (endoderma, mesoderma ed ectoderma), da cui si
formeranno tutti i tessuti ed organi
presenti nella vita adulta.
A circa metà della terza settimana il
mesoderma ha separato completamente
l’ectoderma dall’endoderma; nonostante
ciò dalla linea primitiva continuano a
migrare cellule epiblastiche per andare
attivamente a formare il mesoderma fino
settimana,
all’inizio
della
4a
successivamente
la
produzione
di
mesoderma rallenta ed anche la linea
primitiva diminuisce rispetto al resto del
corpo, divenendo una struttura ormai insignificante in regione sacro coccigea.
19
Le sole due regioni che non vengono interessate dalla migrazione di queste cellule e
quindi dalla formazione del terzo foglietto embrionale sono la regione caudale, ove si
localizza la membrana cloacale, corrispondente alla futura posizione dell’ano, e la
regione craniale, ove si localizza la membrana orofaringea, poiché l’ectoderma e
l’endoderma si sono fusi mantenendo così il disco embrionale bilaminare.
Un’altra regione che non viene interessata da questa separazione è il processo
notocordale, situato sul piano mediano cefalicamente al nodo primitivo.
Il processo notocordale è un cordone cellulare posto sull’asse mediano, derivante
dalla migrazione di alcune delle cellule del mosoderma, che partono dalla linea e dalla
fossetta primitiva e si dirigono verso la parte cefalica dell’embrione.
Questa migrazione si crede sia governata dalla presenza di molecole segnale come
il TGF-β (fattore di crescita trasformante–β), l’attivina ed FGF o fattore di crescita
dei fibroblasti.
Dal processo notocordale, attraverso tutta una serie di passaggi, si sviluppa la
notocorda, che avrà un ruolo
Embrione di 18 _sezione sagittale
importante nelle varie tappe dello
sviluppo embrionale, perchè:
definirà l’asse primitivo
dell’embrione,
conferendogli una certa
rigidezza;
sarà la base per lo sviluppo
dello scheletro assile, delle
ossa della testa e della
colonna vertebrale;
indicherà
la
posizione
futura dei corpi vertebrali;
insieme
al
mesoderma
parassiale (quella regione di mesoderma localizzata lateralmente alla
notocorda) indurrà l’ectoderma sovrastante a differenziarsi nella piastra
neurale, una spessa area di ectoderma a forma di “suola” da cui prenderà
origine l’intero sistema nervoso
Il processo che dal processo notocordale porta alla formazione della notocorda è il
seguente:
Dal nodo primitivo le cellule ectodermiche si infossano a formare la fossetta
primitiva, che si estende nel processo notocordale, approfondendosi sempre di
più fino a formare il canale notocordale;
Il processo notocordale è ora un tubo cellulare cavo che si estende dalla
fossetta primitiva alla piastra precordiale;
20
Successivamente il pavimento del canale notocordale si fonde con il sottostante
endoderma del sacco vitellino e gli strati fusi gradualmente degenerano dando
luogo alla formazione di aperture che permettono al canale stesso di
comunicare con il sacco vitellino;
Queste aperture iniziano a confluire ed il pavimento del canale notocordale
scompare: ciò che ne rimane è una doccia appiattita, la piastra notocordale;
A questo punto, iniziando
dall’estremità
cefalica
dell’embrione,
le
cellule
notocordali proliferano e la
piastra notocordale si ripiega
per formare la notocorda, di
forma cilindrica;
La parte prossimale del canale
notocordale temporaneamente
persiste come canale neuro
enterico che stabilisce una
temporanea comunicazione tra
la cavità amniotica ed il sacco
vitellino. Quando si completa
lo sviluppo della notocorda, il canale neuroenterico si oblitera;
Infine la notocorda si distacca dall’endoderma del sacco vitellino che diviene di
nuovo uno strato continuo.
Neurulazione: la formazione del tubo neurale
La neurulazione è quell’insieme di processi coinvolti nella formazione della piastra
neurale, delle pliche neurali e nella chiusura di queste nel tubo neurale, che si
completano al termine della 4°settimana di gestazione con la chiusura del neuroporo
caudale.
Mentre la piastra
neurale (con la sua
evoluzione
in
tubo
neurale) darà origine al
Sistema
Nervoso
Centrale, comprendente
l’encefalo ed il midollo
spinale, le creste neurali
daranno
origine
alla
maggior
parte
del
Sistema
Nervoso
Periferico ed al Sistema Nervoso Autonomo, costituendo i gangli craniali, spinali ed
autonomi.
21
Consensualmente allo sviluppo della notocorda le cellule ectodermiche limitrofe
iniziano a proliferare, formando una piastra allungata detta piastra neurale, che si
estende cranialmemnte, fino a raggiungere la membrana buccofaringea ed oltre la
notocorda.
Al 18° giorno la placca neurale si invagina, formando un solco longitudinale mediano
detto doccia neurale, ai lati del quale originano due pliche o creste neurali, che altro
non sono che i due rilievi laterali conseguenti al fenomeno di infossamento della placca
neurale stessa.
Con il passare del tempo le creste neurali divengono sempre più rilevate,
avvicinandosi l’una all’altra, fino al raggiungimento del 21°giorno, quando arrivano a
toccarsi e fondersi con l’inizio della formazione del tubo neurale, nella regione
compresa tra il quarto e il sesto paio di
somiti.
(I somiti sono dei blocchi di cellule
mesodermiche dorsali posti a coppie lungo
tutta la notocorda e destinati a diventare
le vertebre, le coste, i muscoli ed il derma
di ogni singolo segmento della colonna
vertebrale.)
Le pareti del tubo neurale si
ispessiranno per formare il cervello e il
midollo spinale: in questo stadio i due terzi
22
craniali della piastra neurale e del tubo, ancora in posizione caudale rispetto al quarto
paio di somiti, rappresentano il futuro cervello mentre il terzo caudale rappresenta il
futuro midollo spinale.
Il processo di fusione delle pliche neurali accennato prima e volto alla formazione
del tubo neurale, ha inizio dal centro e procede nella
direzione craniale e caudale, chiudendo il lume del tubo
neurale o canale neurale, che darà origine al sistema
ventricolare del cervello e al canale ependimale nel midollo
spinale.
Con il passare del tempo questo processo avanza fino a
due piccole aree che rimangono aperte a livello delle due
estremità finali, il neuroporo craniale o rostrale ed il
neuroporo caudale; in questi due punti il canale neurale è
in diretta comunicazione con la cavità amniotica: mentre il
neuroporo rostrale si chiuderà circa a 25 giorni, il
neuroporo caudale lo farà due giorni più tardi.
Embrione di 22gg_ sezione trasversale
La chiusura dei neuropori coincide con l’instaurarsi della circolazione vascolare
sanguina del tubo neurale.
Lo sviluppo dell’encefalo
La chiusura delle creste neurali e del neoporo rostrale ormai alla fine della quarta
settimana da origine all’abbozzo dell’encefalo definitivo, che consta della formazione
delle tre vescicole encefaliche
primarie: il prosencefalo, il mesencefalo ed il
romboencefalo.
23
Durante la quinta settimana da queste tre vescicole primitive, che corrispondono
a:
Embrione di 28gg.circa- visione schematica laterale mostra le tre vescicole encefaliche primarie
Prosencefalo: cervello anteriore;
esencefalo: cervello medio;
Romboencefalo: cervello posteriore;
si svilupperanno ulteriori camere dette vescicole encefaliche secondarie:
Telencefalo a partenza dal prosencefalo;
Diencefalo a partenza dal prosencefalo;
Mesencefalo (che non si divide);
Metencefalo a partenza dal rombencefalo;
Mielencefalo a partenza dal rombencefalo;
24
fino ad arrivare a 5 vescicole encefaliche secondarie.
Durante la quarta settimana l’embrione si ingrandisce e si flette, trascinato dal
ripiegamento ventrale del cervello, che forma così la flessura mesencefalica, situata
all’altezza del mesencefalo e la flessura cervicale posta a livello del passaggio tra il
roboencefalo ed il midollo spinale.
Le parte di encefalo compresa fra queste due flessure successivamente si
accresce formando la flessura pontina, che si estende i direzione opposta e provoca
una assottigliamento del tetto rombencefalico.
Arrivato a questo punto il cervello primordiale ha acquisito una struttura simile a
quella del midollo spinale, nonostante ciò le flessure cerebrali determineranno un
rimodellamento in senso trasversale dell’encefalo a differenti livelli e nella
disposizione della sostanza grigia e bianca.
Il solco limitante si estende cranialmente alla giunzione del mesencefalo e del
Prosencefalo , e le lamine alari e basali sono riconoscibili soltanto nel mesencefalo e
nel Rombocefalo.
Rombencefalo
Il limite tra rombencefalo e midollo spinale inizialmente demarcato dalla flessura
cervicale, successivamente diventa arbitrario, essendo definito dal livello della radice
superiore del primo nervo cervicale, localizzato caudalmente al foro occipitale.
Il romboencefalo è diviso dalla
flessura pontina, localizzata nella
futura regione del ponte, in una
parte caudale il mielencefalo ed una
rostrale il mesencefalo, che hanno
due destini diversi: mentre il
mielencefalo diventerà il midollo
allungato o bulbo, il mesencefalo
darà origina al ponte ed al
cervelletto; infine la cavità del
rombencefalo diventerà il quarto
ventricolo e il canale centrale nella
parte caudale del midollo allungato.
Mielencefalo
Il mielencefalo costituisce la parte più caudale del romboencefalo o cervello
posteriore e somiglia sia come sviluppo che come struttura al midollo spinale.
25
Centralmente vede localizzato il lume del canale centrale, derivante dal canale del
tubo neurale, che proseguirà caudalmente
con il canale ependimale del midollo
spinale; posteriormente presenta quattro
nuclei isolati di sostanza grigia, derivanti
dalla migrazione dei neuroblasti a partire
dalla lamina alare del mielencefalo per
arrivare alla zona marginale: il nucleo
gracile destro e sinistro, posto più
medialmente, ed il nucleo cuneiforme
destro e sinistro, che invece è laterale.
Questi nuclei di sostanza grigia non sono
altro in realtà che il punto di passaggio di
una serie di omonimi tratti di fibre nervose
provenienti dalla corteccia cerebrale e
diretti al midollo spinale, appartenenti ad un
sistema di fasci ben più complesso: la via
corticospinale o sistema piramidale.
Il midollo allungato infatti presenta
anteriormente due formazioni nervose
denominate piramidi bulbari contenenti dei
fasci di fibre cortico spinali che discendono dalla corteccia cerebrale in sviluppo.
Infine la parte rostrale del mielencefalo opposta alla flessura pontina è ampia ed
appiatattita.
Nella sua formazione la
flessura pontina determina
lo
spostamento
laterale
delle pareti laterali del
midollo
allungato
e
l’ulteriore
appiattimento
della lamina del tetto del
quarto ventricolo, fino a
conferire
alla
cavità
ventricolare
una
forma
romboidale o a diamante.
Questo movimento di lateralizzazione delle pareti laterali del midollo porta le
lamine alari a sistemarsi lateralmente a quelle basali, con l’acquisizione definitiva della
posizione dei nuclei motori, che si localizzano medialmente a quelli sensitivi: mentre i
neuroblasti della lamina basale del midollo si differenzieranno in neuroni motori, quelli
della lamina alare si differenzieranno in neuroni sensitivi.
26
Quindi i neuroblasti delle lamine basali
si organizzano in tre colonne su ciascun
lato del quarto ventricolo, contenenti
fasci di fibre nervose a partenza dalla
corteccia e diretti in periferia; partendo
dalla regione più mediale e spostandosi
lateralmente si riconoscono:
Via efferente somatica generale,
rappresentata dai neuroni del nervo
ipoglosso;
Via efferente viscerale generale,
rappresentata da alcuni neuroni del vago e dei nervi glossofaringei;
Via efferente viscerale speciale, rappresentata dai neuroni che innervano i
muscoli derivati dagli archi faringei;
Invece i neuroblasti delle lamine alari si dividono in due gruppi: alcuni neuroblasti
migrano ventralmente e formano i neuroni dei nuclei olivari, mentre altri neuroblasti
formano delle fibre nervose che si organizzano in quattro colonne per lato, le quali
portano i segnale sensitivo dalla periferia al centro; andando dalla mediale alla
laterale, riconosciamo:
Via afferente viscerale generale, che riceve impulsi dai visceri;
Via afferente viscerale speciale, che riceve le fibre gustative;
Via afferente somatica generale, che riceve impulsi provenienti dalla
superficie della testa;
Via afferente somatica speciale,
che riceve impulsi dall’orecchio;
Metencefalo
Il metencefalo o cervello medio è quella
struttura di derivazione neuroectodermica
che
formerà
il
ponte
ed
il
cervelletto,mentre la sua cavità darà
origine alla parte superiore del quarto
ventricolo.
Come accade nella parte rostrale del
mielencefalo, anche nel mesencefalo la
flessura pontina determina uno spostamento delle pareti laterali del quarto ventricolo
e sempre similmente a quanto avviene nel mielencefalo, i neuroblasti di ciascuna lamina
basale si sviluppano in nuclei motori e si organizzano in tre colonne per lato.
I neuroblasti delle lamine alari invece danno origine nella regione dorsale del
metencefalo al cervelletto.
27
Esso nasce come due rigonfiamenti cerebellari distinti che si allargano e si fondono
nella parte mediana, quindi si accrescono rostralmente e posteriormente oltre il
quarto ventricolo, andando a ricoprire il ponte ed il midollo.
Nella regione intermedia del mesencefalo invece, i neuroblasti delle lamine alari
migrano
verso
la
zona
marginale e si differenziano in
neuroni
della
corteccia
cerebellare; infine gli altri
neuroblasti provenienti da
queste lamine danno origine in
parte ai nuclei centrali del
cervelletto, il più grande dei
quali è il nucleo dentato, ed in
parte ai nuclei del ponte, alla
coclea e ai nuclei sensoriali
del nervo trigemino.
La struttura del
cervelletto riflette il suo sviluppo filogenetico:
l’ archicerebello o lobo floculonodulare, la parte filogeneticamente più antica,
ha connessioni con l’apparato vestibolare.
il paleo cerebello, composto dal verme e dal lobo anteriore, più recente per
sviluppo, riceve le informazioni sensoriali provenienti dagli arti.
il neocerebello o lobo posteriore, filogeneticamente il più giovane, controlla
selettivamente i movimenti degli arti.
Oltre al cervelletto il mesencefalo darà origine a partire dallo strato marginale
della regione ventrale al
ponte, una struttura alla
base del cervello composta
da una robusta banda di
fibre
nervose
che,
attraversando
il
piano
mediano, formano un bordo
ispessito
sui
suoi
lati
anteriore
e
laterale;
attraverso il ponte passano le fibre nervose che connettono la corteccia cerebrale al
midollo spinale.
Mesencefalo
Il mesencefalo o cervello medio non si divide in vescicole secondarie ne va in contro
a tutti quei cambiamenti che caratterizzano invece le altre parti del cervello in via di
sviluppo, eccetto che per la parte più caudale del rombencefalo. Nella regione mediana
28
si localizza l’acquedotto cerebrale o la cisterna di Silvio, un canale di connessione
posto fra il terzo e il il quarto ventricolo, originante dal canale neurale.
I neuroblasti che provengono dalle lamine basali possono dare origine al gruppo dei
neuroni del tegmento (nucleo rosso, nucleo del III NC e nucleo del IV NC e nuclei
reticolari).
Anteriormente
nel
mesencefalo si localizza
la substantia nigra, un
largo strato di nuclei
neuronai adiacente al
peduncolo cerebrale, la
cui origine è dibattuta:
secondo alcuni infatti
originerebbe dalla differenziazione dei neuroblasti della lamina basale, altri
affermerebbero invece che derivi dalla migrazione centripeta delle cellule della lamina
alare.
Anteriormente alla substantia nigra si trovano i peduncoli cerebrali, che si
accrescono a partire da fibre nerovose provenienti dal cervello (corticopontine,
corticobulbari e corticospinali) e diventano progressivamente più prominenti via via
che maggiori gruppi di fibre discendono dalla corteccia cerebrale ed attraversano il
mesencefalo in via di sviluppo.
Prosencefalo
Contemporaneamente alla chiusura del
neuroporo rostrale, a livello del prosencefalo
compiaono due prominenze laterali, le
vescicole ottiche, che daranno origine ai nervi
ottici e all’epitelio recettoriale della retina.
Contemporaneamente alla chiusura del
neuroporo rostrale, a livello del prosencefalo
compiaono due prominenze laterali, le
vescicole ottiche, che daranno origine ai nervi
29
ottici e all’epitelio recettoriale della retina.
Più dorsalmente e rostralmente compaiono poi un altro paio di diverticoli, le
vescicole cerebrali o vescicole telencefaliche, che corrispondono ai due emisferi
cerebrali primitivi; le loro cavità daranno origine ai ventricoli laterali.
Il prosencefalo si divide in una parte rostrale ed anteriore, che prende il nome di
telencefalo ed in una parte caudale o posteriore: il diencefalo. Le cavità del
telencefalo e del diencefalo contribuiscono alla formazione del terzo ventricolo.
Diencefalo
Il diencefalo, che è la parte più
caudale del prosencefalo o cervello
anteriore, vede la formazione di tre
rigonfiamenti, localizzati nella parete
laterale del terzo ventricolo, che più
tardi diverranno l’epitalamo, il talamo
e l’ ipotalamo.
Queste
tre
strutture
sono
separate da una serie di solchi, quali il
solco epitalamico, che separa il
talamo dall’epitalamo ed il solco ipotalamico, che separa il talamo dall’ipotalamo.
Successivamente il solco non si continua con il solco limitante del prosencefalo e
non divide le aree sensoriali da quelle motorie.
Il talamo sporge sulla cavità del terzo
ventricolo, riducendola ad uno stretto solco
e si sviluppa rapidamente su ciascun lato
fino ad incontrarsi e fondersi medialmente
nelle sue componenti destra e sinistra in
circa il 70% dei cervelli, formando un ponte
di sostanza grigia che attraversa il terzo
ventricolo, l’adesione intertalamica
L’ipotalamo origina dalla proliferazione
dei neuroblasti a livello della zona
intermedia della parete diencefalica,
ventralmente
al
solco
ipotalamico,
comprendendo tutta una serie di nuclei,
coinvolti nella regolazione delle attività endocrine e nel mantenimento dell’omeostasi,
tra cui i corpi mammillari, due nuclei delle dimensioni di un pisello, localizzati sulla
superficie ventrale dell’ipotalamo.
30
L’epitalamo invece origina dal tetto e dalla
porzione dorsale della parete di encefalica
laterale come due grossi rigonfiamenti, che
poi diventano relativamente piccoli.
Infine il diencefalo da origine al corpo
pineale, che si sviluppa come un diverticolo
mediano a partire della regione più caudale
del tetto del diencefalo, fino ad assumere la
sua struttura definitiva di ghiandola solida a
forma di cono, la ghiandola pituitaria o ipofisi.
La ghiandola pituitaria o ipofisi ha un’origine in parte ectodermica ed in parte
neuroectodermica, perchè si sviluppa da due componenti
differenti
►una estroflessione verso l’alto del tetto ectodermico
dello stomodeo, che darà origine all’adenoipofisi;
►una estroflessione verso il basso del neuro ectoderma
del diencefalo, che darà origine alla neuroipofisi;
Questa doppia origine embrionale spiega perché la ghiandola pituitaria sia
composta da due tipi di tessuto completamente differenti:
DERIVAZIONE
NOME DELLA
PORZIONE
GHIANDOLARE
PARTI DELLA
PORZIONE
GHIANDOLARE
Ectoderma della
cavità orale
(tasca ipofisaria
dal tetto dello
stomadeo)
Pars distalis
POSIZIONE
DEL LOBO
GHIANDOLARE
Lobo anteriore
Pars tuberalis
Adenoipofisi
Pars intermedia
Neuroectoderma
(abbozzo neuro
ipofisario dal
pavimento del
diencefalo)
Pars nervosa
Neuroipofisi
Peduncolo
ipofisario
Eminenza
mediana
31
Lobo
posteriore
►l’adenoipofisi, localizzata nel lobo anteriore dell’ipofisi a costituire la parte
ghiandolare e formata da una parte anteriore, una intermedia ed una tuberale;
►la neuroipofisi localizzata nel lobo posteriore dell’ipofisi a costituire la parte
nervosa;
A metà della quarta settimana inizia a formarsi l’abbozzo della adenoipofisi, che
nasce dall’estroflessione dal tetto dello stomodeo (adiacente al pavimento del
diencefalo) di un diverticolo, la tasca ipofisaria o tasca di Rathke.
La connessione del diverticolo con lo stomodeo prende il nome di peduncolo della
tasca ipofisaria e passa attraverso i centri di condrificazione delle ossa presfenoide
e basi sfenoide del cranio; alla quinta settimana la tasca di Rathke si allunga,
avvicinandosi sempre di più all’ infundibulo, il diverticolo ventrale del diencefalo
derivato
invece
dall’abbozzo
neuroipofisario.
Nel frattempo il peduncolo
della tasca ipofisaria si restringe,
fino a degenerare durante la
sesta settimana, cosicché viene a
perdersi la connessione della
tasca con la cavità orale.
Le cellule della parte anteriore
della tasca ipofisaria proliferano
attivamente e danno origine alla
parte distale della ghiandola
pituitaria, riducendo il suo lume ad uno stretto solco residuo, che generalmente non è
visibile nell’ipofisi adulta, ma che può essere sede di cisti.
Le cellule della parete posteriore della tasca ipofisaria invece non proliferano e
danno origine alla parte intermedia sottile e maldefinita.
Infine una piccola parte, la parte tuberale, cresce intorno all’infundibolo, quella
parte della ghiandola pituitaria che si sviluppa dal neuroectoderma e che darà origine
alla neuroipofisi, nelle sue componenti: l’eminenza mediana, il peduncolo infundibolare
e la parte nervosa.
Mentre all’inizio le pareti dell’infundibolo sono sottili, successivamente la sua
terminazione distale si solidifica per la proliferazione delle cellule neuroepiteliali,
che poi si differenziano in pituiciti, le cellule primarie del lobo posteriore della
ghiandola pituitaria, le quali si relazioneranno con le cellule della neuroglia.
32
Telencefalo
Il telencefalo è costituito da:
una cavità mediana, che forma la parte
più anteriore del terzo ventricolo;
due diverticoli laterali,
le
vescicole
cerebrali,
che
costituiscono i primordi degli emisferi
cerebrali;
All’inizio le vescicole cerebrali sono in
aperta connessione con la cavità del terzo ventricolo
interventricolari.
attraverso
i
fori
Sulla parete mediale delle vescicole
cerebrali si trova una linea, la fessura
coroidea, che con lo sviluppo diviene
sempre più sottile, prima all’altezza del
tetto dell’emisfero, poi a livello del
tetto ependimale del terzo ventricolo:
in questa zona si forma il plesso
coroideo del ventricolo laterale.
Quando gli emisferi cerebrali si
ingrandiscono, vanno a coprire il
diencefalo,
il mesencefalo ed il
rombencefalo, incontrandosi l’uno con l’altro sulla linea mediana ed appiattendo così le
loro superfici mediane, che rimangono però separate da un foglietto di mesenchima
ripiegato in due, il quale darà origine alla falce del cervello, una piega mediana di dura
madre compreso nella scissura
longitudinale tra i due emisferi
(Moore,1992).
Nella sesta settimana appare il
corpo striato, un nucleo neuronale
visibile
inizialmente
come
un
rigonfiamento
prominente
sul
pavimento di ciascun emisfero
cerebrale, che poi si allarga più lentamente per la proliferazione delle cellule nervose
e modifica l’assetto cerebrale, conferendo ai due emisferi e ai due ventricoli laterali,
ripieni di liquido cefalorachidiano, la forma di una C.
Successivamente l’estremità caudale di ciascun emisfero cerebrale ruota
ventralmente e poi rostralmente, formando il lobo temporale, il corno temporale o
terzo ventricolo e con esso la fessura coroidea; proprio lungo questa fessura della
33
pia madre si invagina la sottile parete
mediana dell’emisfero, formando così il
plesso coroideo del corno temporale.
Parallelamente alla differenziazione
della corteccia cerebrale, essa è
attraversata nei due sensi da un fascio di
fibre a forma di C, che prende il nome di
capsula interna e che passando per il
corpo striato lo divide in due nuclei: il
nucleo caudato ed il nucleo lenticolare;
anche il nucleo caudato prende la
forma di una C, in conformità al profilo
del ventricolo laterale, ma la sua testa
a forma di pera ed il suo corpo
allungato giacciono sul pavimento del
corno frontale e del corpo del
ventricolo laterale, mentre la sua parte
terminale prende la forma di una “U”
per raggiungere il tetto del corno
temporale o corno inferiore.
Commissure cerebrali
Le
commissure
cerebrali
costituiscono le vie naturali di
passaggio da un emisfero all’altro,
perché connettono tra di loro gli
emisferi cerebrali.
La loro comparsa si osserva durante
il periodo di sviluppo della corteccia
cerebrale e le più importanti si
incrociano in corrispondenza della
lamina
terminale,
corrispondente
all’estremità rostrale del prosencefalo,
che si estende dalla lamina del tetto del diencefalo al chiasma ottico.
Le commessure cerebrali sono tre: la commissura anteriore, la commissura
dell’ippocampo ed il corpo calloso.
Le prime commissure a formarsi sono la commissura anteriore e la commissura
dell’ippocampo, piccoli fasci di fibre che connettono filogeneticamente le parti più
antiche del cervello:
34
La
commissura
anteriore
connette il bulbo olfattorio e le
aree relative di un emisfero con
quello della regione opposta
La commissura dell’ipocampo
connette le formazioni dello
ippocampo (Haines, 1997).
La commissura cerebrale più grande
connette le aree neocorticali e prende
il nome di corpo calloso, il quale
inizialmente si trova nella lamina
terminale, ma che con l’ingrandirsi della corteccia aumenta sempre più di volume,
estendendosi gradualmente anche oltre la lamina terminale. Alla nascita del corpo
calloso si estende sopra il tetto del diencefalo.
Il resto della lamina terminale, che si trova tra il corpo calloso ed il fornice,
diventa stirata e forma il setto pellucido, una sottile lamina di tessuto cerebrale
(Koshi, 1997).
Nella parte ventrale della lamina terminale si sviluppa un incrocio di fibre
provenienti dalla metà centrale della
retina, dirette al tratto ottico del lato
opposto, che prende il nome di chiasma
ottico.
Considerando lo sviluppo dell’encefalo
nella sua interezza possiamo notare che
mentre inizialmente le pareti degli
emisferi
cerebrali
mantengono
l’organizzazione del tubo neurale, in
quanto sono divise nelle tre tipiche
zone:ventrale, intermedia e marginale.
Più tardi nello sviluppo appare una quarta zona, la zona subventricolare; le cellule
provenienti dalla zona intermedia migrano nella zona marginale, dando origine agli
strati corticali: per questo motivo la sostanza grigia (composta dagli strati corticali)
si localizza in periferia, mentre
gli assoni dei suoi corpi cellulari passano
centralmente e formano un grosso volume di sostanza bianca, il centro midollare.
Inizialmente inoltre la superficie degli emisferi è liscia, mentre poi durante lo
sviluppo si formano delle scissure (docce o solchi) e delle circonvoluzioni (giri o
elevazioni), che permettono un considerevole aumento della superficie corticale senza
la necessità di un consensuale aumento del volume della scatola cranica.
35
Infine
mentre
crescono
gli
emisferi cerebrali, la corteccia che
ricopre la superficie esterne del
corpo striato cresce con una velocità
relativa
inferiore,
quindi
viene
rapidamente ricoperta dal tessuto
cerebrale emisferico fino a diventare
una isola di corteccia infossata,
nascosta nel fondo del solco laterale
dell’emisfero cerebrale, chiamata
appunto insula.
36
37
I° SETTIMANA II° SETTIMANA III° SETTIMANA IV°‐VIII° SETTIMANA GAMETOGENESI:
Rapido accrescimento e
differenzazione del
trofoblasto.
Cambiamenti fondamentali
La formazione dellla piastra
neurale è indotta dalla
Dai tre foglietti germinativi
si formano tutti i principali
organi e sistemi del corpo.
Ovociti-Ovaio (ovogenisi)ovociti nell’ampolla uterina
Spermatozoi-tubuli
seminiferi(spermatogenesi)
conservati nell’epididimo
Pronucleo femminile, nucleo
ovocito maturo
Pronucleo maschile, la testa
si separa dalla coda e si
ingrandisce
Fecondazione completata
quando mescolamento dei
cromosomi paterni-materni
divisione mitotica dello
zigote cellula primordio
dell’essere umano
Segmentazione cellule più
piccole dette blastomeri
Tre giorni dopo origine della
Morula si forma una
cavitàche la trasforma in
una Blastocisti :
> embrioblasto da cui
l’origine dell’embrione
> cavità della blastocisti
liquido
> trofoblasto strato
esterno delle cellule parte
fetale della placenta
4-5 giorni la zona Pellucida
è rimossa.
Trofoblasto vicino al polo
embrionale si differenzia in
due strati:
> esterno : sincizio
trofoblasto
> interno: citotrofoblasto
Questi processi avvengono
mentre la blastocisti
completa il suo impianto
nell’endometrio. I vari
cambiamenti
dell’endometrio, che
derivano dall’adattamento
di questi tessuti
all’impianto, sono noti come
reazione deciduale.
Contemporaneamente si
forma il sacco vitellino
primario ed origina il
mesoderma
extraembrionale
dall’endoderma del sacco
vitellino. Il celo
extraembrionale si origina
dagli spazi che si formano
nel mesoderma
extraembrionale.
Il mesoderma
extraembrionale
successivamente diviene la
cavità corionica. Il sacco
vitellino primario diviene
più piccolo e sparisce
gradualmente, mentre si
sviluppa il sacco vitellino
secondario o definitivo.
Mentre avvengono questi
cambiamenti:
> appare la cavità
amniotica, come uno spazio
tra il citotrofoblasto e la
massa cellulare interna o
embrioblasto;
> la massa cellulare interna
di differenzia in un disco
embrionale bilaminare,
costituito di epiblasto, in
rapporto con la cavità
amniotica, ed ipoblasto ,
adiacente alla cavità della
blastocisti.
> la piastra precordale si
sviluppa come un
ispessimento localizzato
dell’ipoblasto (endoderma
primario), che indica la
futura regione craniale
dell’embrione e la futura
sede della bocca. La
piastra precordiale è anche
un importante
organizzatore della regione
della testa.
avvengono nell’embrione quando il
disco embrionale bi laminare si
trasforma in disco embrionale
trilaminare durante la
GASTRULAZIONE.
Questi cambiamenti hanno inizio
con la comparsa della linea
primitiva.
LINEA PRIMITIVA
Appare all’inizio della 3a settimana
come un ispessimento localizzato
dell’epiblasto nell’estremità
caudale del disco embrionale. La
linea primitiva si origina Dalla
migrazione di cellule epiblastiche
verso il piano mediano del disco
embrionale. L’invaginazione delle
cellule epiblastiche dalla linea
primitiva dà origine a cellule
mesenchimali che migrano
ventralmente, medialmente e
cranialmente tra l’epiblasto e
l’ipoblasto. Appena la linea
primitiva incomincia a produrre
cellule mesenchimali, l’epiblasto
viene nominato ectoderma
embrionale. Alcune cellule
dell’epiblasto spostano l’ipoblasto
e formano l’endoderma
embrionale.
Le cellule mesenchimali prodotte
dalla linea primitiva si organizzano
subito a formare il terzo
foglietto, il mesoderma
intraembrionale.
Cellule del mesoderma
intraembrionale migrano ai bordi
del disco embrionale, dove si
congiungono con il mesoderma
extraembrionale che copre
l’amnios ed il sacco vitellino. Entro
la fine della 3a settimana il
mesoderma è disposto tra
ectoderma ed endoderma ovunque
eccetto che a livello della
membrana buccofaringea, nel
piano mediano occupato dalla nota
corda e nella membrana cloacale.
NOTO CORDA
All’inizio della 3a settimana, le
cellule mesenchimali che si
originano dalla linea primitiva
formano il processo notocordale
che si estende che si estende
cranialmente dal nodo primitivo
come una bacchetta di cellule tra
l’ectoderma e l’endoderma
embrionali.
TUBO NEURALE
La piastra neurale appare come un
ispessimento dell’ectoderma
embrionale, cranialmente al nodo
primitivo.
38 notocorda in sviluppo.
Nella piastra neurale si sviluppa
un solco (doccia) neurale
longitudinale, fiancheggiato
dalle pliche neurali. Il tubo
neurale, il primo abbozzo del
SNC, si forma dalla fusione
delle pliche. Il processo di
formazione della piastra
neurale e la sua invaginazione a
formare il tubo neurale è
chiamato neurulazione.
CRESTA NEURALE
Mentre le pliche si fondono
formando il tubo neurale, le
cellule del neuroectoderma
migrano dorsalmente a formare
una cresta neurale tra
l’ectoderma e il tubo neurale.
La cresta neurale si divide per
formare due masse cellulari
che danno origine ai gangli
sensoriali dei nervi cranici e
spinali.
Altre cellule delle creste
neurali migrano dal tubo
neurale e danno origine ad altre
strutture come ad esempio la
retina.
SOMITI
Il mesoderma su ciascun lato
della notocorda si ispessisce
formando due colonne
longitudinali di mesoderma
parassiale. La suddivisione di
queste due colonne parassiali in
coppie di somiti, inizia
cranialmente dalla fine della 3a
settimana. I somiti sono degli
aggregati compatti di cellule
mesenchimali dai quali le cellule
migrano per dare origine alle
vertebre, alle costole ed alla
muscolatura assiale. Durante la
3a settimana il numero dei
somiti presenti è un indicatore
dell’età dell’ambrione.
CELOMA
INTRAEMBRIONALE
Il celoma (la cavità del corpo)
intraembrionale si origina come
spazi isolati o vescicole nel
mesoderma laterale e nel
mesoderma cardiogenico. Le
vescicole celomatiche
successivamente confluiscono
formando una singola caità a
forma di cavallo, che infine dà
origine alle cavità del corpo,
come ad esempio la cavità
peritoneale.
All’inizio della 4a settimana i
ripiegamenti nei piani mediano e
laterale trasformano il disco
embrionale trilaminare piattoin
un embrione cilindrico a forma
di “C”.
La formazione della testa, della
coda e delle pliche laterali è una
sequenza continua di eventi che
esita nella formazione di una
costrizione tra embrione e
sacco vitellino. Durante il
ripiegamento il sacco vitellino
rivestito di endoderma è
incorporato nell’embrione e dà
origine all’intestino primitivo
(anteriore, medio e posteriore).
Mentre la testa si flette
ventralmente, parte del
foglietto endodermico viene
incorporata nella testa
dell’embrione in sviluppo e
costituisce una parte
dell’intestino anteriore.
Mentre la regione caudale si
flette ventralmente parte del
foglietto germinativo
endodermico è incorporata
nell’estremità caudale
dell’embrione come intestino
posteriore. La parte terminale
dell’intestino si espande a
formare la cloaca.
Il ripiegamento della regione
caudale provoca lo spostamento
sulla superficie ventrale
dell’embrioneanche della
membrana
cloacale,dell’atlantoide e del
peduncolo di connessione. Il
sacco vitellino connesso
all’intestino medio mediante il
peduncolo vitellino. I tre
foglietti germinativi
differenziano in vari tessuti ed
organi ed entro la fine del
poeriodo embrionali si sono
formati abbozzi di tutti i
principali apparati. L’apsetto
esterno dell’embrione è
fortemente influenzato dalla
formazione del cervello, cuore,
fegato, somiti arti orecchie,
naso ed occhi.
Entro la fine dell’ 8a settimana
assume caratteristiche umane.
dal punto di vista anatomico l'encefalo è
costituito dal prosencefalo (o cervello), dal tronco encefalico (mesencefalo, ponte e
bulbo) e dal cervelletto.
Il sistema nervoso centrale (SNC) o nevrasse è quella parte del sistema
nervoso gerarchizzato dei bilateri che elabora gli stimoli provenienti dal sistema
nervoso periferico.
Il sistema nervoso centrale può essere diviso in due parti essenziali:
L'encefalo e il midollo spinale.
Questa divisione ha valore sia per l'uomo che per altri mammiferi, anche se l'uomo
ha il cervello più sviluppato a parità di
peso corporeo.
L'encefalo è racchiuso dentro la
scatola cranica mentre il midollo
spinale è contenuto nel canale
vertebrale.
L'encefalo a sua volta si può
dividere in tre parti definite
rispettivamente:
1. il
Prosencefalo
cervello
propriamente
detto,
che
contiene il diencefalo (cui
appartengono l'ipotalamo, l'ipofisi il talamo e l'epitalamo) e il telencefalo (cui
appartengono gli emisferi cerebrali, che sono costituiti dalla corteccia cerebrale,
l'ippocampo e le strutture comuni ai due emisferi, il corpo calloso, il fornice, la
commissura anteriore, il setto pellucido);
2. il mesencefalo (cui appartengono i peduncoli
cerebrali e la lamina quadrigemina);
39
3. il romboencefalo (cui appartengono il cervelletto, il ponte di Varolio e il bulbo).
Dall'indietro in avanti si distinguono i lobi
occipitali, i lobi parietali, i lobi temporali e i grossi
lobi frontali che da soli rappresentano un terzo
del telencefalo.
Due profonde scissure delimitano da un lato i
lobi parietali dai lobi temporali, dall'altro li
separano dal lobo frontale.
L'encefalo è situato nella scatola cranica
avvolto fra le meningi, le quali, al loro interno,
contengono un liquido protettivo, il liquido cefalorachidiano o liquor.
Il midollo spinale a sua volta si divide in diverse parti: cervicale, toracico, lombare
e sacrale.
Sostanza bianca e sostanza grigia
Il cervello è diviso in due metà (emisferi) da un solco: abbiamo così emisfero
destro ed emisfero sinistro. La sostanza grigia è l'insieme dei corpi dei neuroni, dai
quali originano le fibre nervose.
Queste fibre determinano la sostanza bianca, che è composta dai cordoni di fibre
nervose.
Encefalo
Con un peso di 1,3-1,5 kg, l'encefalo, dopo il fegato, è l'organo più pesante del
corpo.
A riposo viene utilizzata fino al 25%
dell'energia
metabolica
per
rifornire
l'encefalo. La parte più antica dell'encefalo è
il midollo allungato o bulbo, la cui struttura
ricorda ancora la suddivisione metamerica del
midollo spinale.
Attraverso confini ben definiti, esso passa
nel ponte che presenta connessioni importanti
con il cervelletto.
Il cervelletto, dopo il cosiddetto "cervello" costituito da diencefalo e telencefalo,
è la parte che occupa maggiore spazio all'interno della scatola cranica. Il cervelletto è
appoggiato sul midollo allungato e sul ponte.
I neuroni
40
Seppur con le dovute eccezioni, il corpo cellulare (soma) assomiglia ad ogni altra
cellula "standard" dell'organismo.
Spesso di forma sferica (gangli sensitivi), piramidale (corteccia cerebrale) o
stellata (motoneuroni), il corpo cellulare contiene il nucleo e tutti gli organelli
necessari per la sintesi degli enzimi e delle altre
molecole essenziali per la vita della cellula.
Particolarmente sviluppati sono il reticolo
endoplasmatico rugoso [le membrane del R.E.
riprendono la struttura tridimensionale della
membrana citoplasmatica; esse sono sempre doppie,
in modo da determinare delle cavità più o meno
grandi (cisterne, tubuli)].
Il reticolo ergastoplasmatico può essere
ricoperto da ribosomi (ed allora si chiama rugoso o
granulare), oppure liscio (o agranulare).
Nel primo caso il reticolo è legato soprattutto
alla sintesi proteica.
È ricco di ribosomi (piccole particelle, composte
da RNA e proteine) che si organizzano in aggregati
detti Corpi di Nissl o sostanza tigroide e l'apparato
del Golgi; abbondanti sono anche i mitocondri.
La posizione del soma varia da neurone a neurone, spesso è centrale e solitamente
ha dimensioni contenute, anche se non mancano le eccezioni.
Un neurone tipico possiede un corpo cellulare, o soma, molte diramazioni, dendriti
sensoriali e un lungo assone che termina in una o
più stazioni sinaptiche.
A livello di ciascuna sinapsi il neurone è in
rapporto con altre cellule.
I miliardi di neuroni del sistema nervoso
presentano notevoli diversità strutturali:
i neuroni anassonici si trovano
nel
sistema nervoso centrale (SNC) ed in
particolari organi di senso ma la loro
fisiologia non è molto chiara;
il neurone unipolare , i suoi processi
dendritici e assonali sono continui e il soma
giace da una parte. I neuroni sensitivi del
41
sistema nervoso periferico sono di solito unipolari;
i neuroni bipolari hanno un assone e un dendrite con il soma intercalato.
I neuroni bipolari sono relativamente rari ma importanti componenti del SNC e di
particolari organi di senso quali occhio e orecchio;
i neuroni multipolari possiedono diversi dendriti e un singolo assone che può
avere uno o più collaterali. I neuroni multipolari sono relativamente frequenti
nel SNC. Per esempio tutti i motoneuroni che controllano i muscoli scheletrici
sono multipolari.
sono quattro cavità comunicanti, contenute all'interno
dell'encefalo.
Per "cervello" si può intendere l'insieme delle parti del sistema nervoso contenute
nella scatola cranica che in campo scientifico è l'insieme di telencefalo e diencefalo
identificato come Prosencefalo.
I ventricoli cerebrali rappresentano, a livello encefalico il residuo del lume del
primitivo tubo neurale.
Di forma cilindrica e munita di cavità centrale, il tubo neurale deriva da una
regione ispessita dell' ectoderma, la piastra neurale, attraverso un processo detto
neurulazione (al 18° giorno circa).
Il primo e secondo ventricolo, detti
ventricoli laterali, sono contenuti all'interno
degli emisferi cerebrali; il terzo ventricolo,
impari e mediano, è contenuto nel diencefalo;
il quarto ventricolo nel romboencefalo.
I ventricoli sono in comunicazione fra loro:
i due laterali comunicano con il terzo
attraverso i forami interventricolari di
Monro.
Il quarto ventricolo comunica con il terzo attraverso il l'acquedotto mesencefalico
del Silvio.
In essi viene prodotto e circola il liquido cerebrospinale.
Il liquido cefalorachidiano (denominato anche liquor o liquido cerebro spinale, con
acronimo LCS) è un fluido corporeo che si trova nel sistema nervoso centrale e ha,
tra le varie funzioni, quella di ridurre il peso dell’ encefalo di consentirne la perfusione
a pressioni costanti, trovandosi al di sopra della pompa cardiaca.
42
È definito anche acqua di rocca o di roccia, perché, assolutamente limpido,
zampilla alla puntura lombare.
Si trova nello spazio subaracnoideo, tra l'aracnoide e la pia madre, permea la
corteccia cerebrale, il midollo spinale, i globi oculari, ma occupa anche gli spazi
"interni" all'SNC, quali le cisterne, i ventricoli cerebrali e il canale midollare.
È prodotto a livello dei plessi corioidei (nei ventricoli cerebrali) e si porta nello
spazio subaracnoideo attraverso fori detti del Luschka e del Magendie.
È prodotto per dialisi del plasma effettuato da cellule ependimali.
La produzione è di tipo attivo (non dipende da pressione arteriosa) e di circa 500ml
al dì con un ricambio di tre volte al giorno. È presente in quantità che variano da 60 a
200ml.
I valori normali per il peso specifico del liquor sono compresi tra 1001 e 1010, quelli
pressori corrispondono a 16-20 mmHg (nel neonato i valori sono più bassi), mentre il
pH è lievemente alcalino, tra 7.5 e 8.
Il liquor normale contiene piccolissime
quantità di proteine (10-20 mg/dL) con
prevalenza di albumina, e una quota di
glucosio di norma inferiore del 10-20% a
quella plasmatica.
Anche quando lasciato riposare in
provetta, il liquor normale non mostra la
43
presenza di alcun sedimento; contiene 0-8 elementi cellulari/mmc, rappresentati da
leucociti.
44
45
Questo viene prodotto per secrezione dai plessi corioidei, può avere anche
un'origine extracorioidea.
I plessi corioidei sono il risultato
dell'invaginarsi dell'ependima nelle cavità
ventricolari a livello delle tele corioidee. Le
cellule dell'epitelio corioideo sono provviste
di microvilli al fine di aumentare la
superficie di secrezione.
Il liquido dal quarto ventricolo si riversa
nello spazio subaracnoideo attraverso fori:
foro di Magendie e forami di Luschka.
Le granulazioni aracnoidee, inoltre, a
livello soprattutto del seno sagittale superiore, assicurano il riassorbimento del liquor
al fine di garantire il mantenimento
della quantità e della pressione.
Il liquido cefalorachidiano non
contiene
proteine
e
ha
una
concentrazione minore di potassio e
amminoacidi rispetto al plasma.
È prodotto dagli ependimociti del
tessuto ependimale atipico dei plessi
corioidei
(detti
taniciti),
nei
ventricoli
cerebrali,
e
viene
riassorbito
dalle
granulazioni
aracnoidali della già menzionata
membrana aracnoide.
è una ghiandola endocrina (è una ghiandola di
origine epiteliale che secerne ormoni) delle
dimensioni di una nocciola, sporge all'estremità
posteriore del 3° ventricolo.
L'epitalamo è formato da: stria midollare,
trigono dell'abenula, epifisi, commessura posteriore.
Corrisponde alla parte posteriore della volta del
46
terzo ventricolo.
L’epifisi appartiene all'epitalamo ed è collegata mediante alcuni fasci nervosi pari e
simmetrici (peduncoli epifisari), alle circostanti parti nervose.
Questa ghiandola endocrina è situata alla base del cranio
all'interno della sella turcica, porzione dell'osso sfenoide ed in prossimità del chiasma
ottico.
L'ipofisi è di dimensioni piuttosto
piccole con un peso non superiore a
0.9 g.
È separata dall’encefalo da una
porzione della dura madre che la
sovrasta ad ombrello e attraverso un
peduncolo vascolo-nervoso comunica
con l'ipotalamo, quest'ultimo regola
attraverso altre sostanze ormonali
l'ipofisi stessa.
Intorno alla sella turcica si
trovano i seni cavernosi da cui
defluiscono le carotidi interne
e
i
nervi
cranici
III
(oculomotore), IV (trocleare),
V (trigemino) e VI abducente);
il nervo trigemino è il V° paio
di nervi cranici.
È un nervo misto somatico costituito prevalentemente da fibre sensitive somatiche
e da un piccolo contingente di fibre motorie.
47
Queste componenti emergono direttamente dal nevrasse come due radici distinti:
la radice sensitiva, più voluminosa, mette capo al ganglio semilunare del Gasser ; la
radice motrice, più piccola, passa al di sotto del ganglio medesimo e si unisce alla terza
branca trigeminale.
• La componente sensitiva
accoglie
stimoli riguardanti la sensibilità
esterocettiva e propriocettiva della
testa, faccia, meningi, denti e lingua.
• La componente motrice innerva i
muscoli
masticatori
(muscolo
temporale,
muscolo
massetere,
muscolo petigoideo interno esterno, il
muscolo milo‐ioideo, il ventre anteriore
del muscolo digastrico, il muscolo
tensore del velo palatino e tensore
dell’ugola.
• Il Decorso
Il nervo trigemino emerge dalla faccia anteriore del ponte (origine apparente),
lateralmente, vicino al peduncolo cerebellare medio.
La radice sensitiva è più voluminosa e appiattita ed è posta lateralmente; la radice
motrice, piccola e cilindrica, si pone medialmente.
Le due radici, dirette in avanti e in alto, superano l'apice della rocca petrosa dell’
osso temporale, perforano la dura madre ed entrano nella cavità del Meckel della dura
madre.
La radice sensitiva penetra nella concavità della faccia posteriore mentre la radice
motrice, passando al di sotto del ganglio medesimo, si unisce alla terza branca
trigeminale.
48
Nervo oftalmico
Il nervo oftalmico è un nervo sensitivo e rappresenta la branca di minore
dimensione del nervo trigemino.
Emerge dal margine anteriore convesso del ganglio semilunare del Gasser, in
posizione mediale.
Decorre con direzione anteriore, inizialmente accolto in un prolungamento della
cavità del Meckel della e, successivamente, nella parete laterale del seno cavernoso
della dura madre, dove è localizzato al di sotto del nervo trocleare, il quarto nervo
cranico.
Raggiunge la fessura orbitale superiore dello sfenoide, dove si divide nei suoi rami
terminali:
• nervo naso-ciliare
• nervo frontale
• nervo lacrimale
Nervo naso-ciliare
origina dal nervo oftalmico in corrispondenza della fessura orbitale superiore dello
sfenoide, che poi attraversa all'interno dell'anello tendineo comune dei muscoli
dell'occhio.
All'interno della cavità orbitale si dispone dapprima lateralmente al nervo ottico.
Incrocia quest'ultimo superiormente, disponendovisi sul lato mediale.
Decorre con direzione anteriore fino all'apertura orbitaria, dove si risolve nei suoi
rami terminali:
•
il nervo infratrocleare continua la direzione del nervo naso-ciliare e si porta sotto
la troclea del muscolo obliquo superiore dell'occhio, dove riceve un ramo dal nervo
sovratroclare del nervo frontale e si risolve in rami terminali che si distribuiscono
al sacco lacrimale, al canale naso-lacrimale, ai condotti lacrimale e alla metà
mediale della palpebra superiore.
49
•
il nervo etmoidale anteriore penetra nel canale etmoidale anteriore, tramite il
quale raggiunge la fossa cranica anteriore. Si dispone al di sopra della lamina
cribrosa dell'etmoide, ricoperto dalla dura madre.
Tramite i forellini della lamina cribrosa etmoidale raggiunge la fossa nasale, al cui
livello si divide nei rami nasali interni per la tonaca mucosa della parte anteriore delle
pareti nasali media e laterale, e ramo nasale esterno che, discendendo lungo la faccia
posteriore dell'osso nasale raggiunge la cute della ala del naso alla quale si
distribuisce.
Nervo frontale
È il ramo più voluminoso del nervo oftalmico. Entra nella cavità orbitaria, dove si
dispone sulla parete superiore, tramite la fessura orbitaria superiore dello sfenoide al
di fuori dell'anello tendineo comune dei muscoli dell'occhio.
I rami terminali sono:
• il nervo sopratrocleare si porta sopra la troclea del muscolo obliquo superiore
dell'occhio fornendo un piccolo ramo per il nervo infratrocleare del naso-ciliare,
esce dalla cavità orbitale e termina dividendosi in rami laterali per la palpebra
superiore e rami mediali per la cute della radice del naso e della glabella.
• il nervo frontale esce dalla cavità orbitale circondando il margine sopraorbitale
dell'osso frontale. Diretto in alto, si distribuisce alla cute della fronte e alla
metà mediale della palpebra superiore.
• il nervo sopraorbitale fuoriesce dalla cavità orbitale impegnando l'incisura
sopraorbitale del margine sopraorbitale dell'osso frontale. Si divide in due rami
che si distribuisono alla cute della fronte e al cuoio capelluto. Invia inoltre rami
per la cute e la congiuntiva della parte media della palpebra superiore e rami
per la tonaca mucosa del seno frontale.
Nervo lacrimale
È il minore dei rami terminali del nervo oftalmico. Penetra nella fessura orbitale
superiore dello sfenoide fuori dall'anello tendineo comune dei muscoli dell'occhio.
Decorre in direzione anteriore lungo la parete anteriore della cavità orbitale. Reca
fibre postgangliari parasimpatiche del ganglio sfeno-palatino (del Meckel) ricevute
tramite anastomosi dal nervo zigomatico alla ghiandola lacrimale.
Nervo mascellare
È un nervo sensitivo, più voluminoso del nervo oftalmico. Con direzione posteroanteriore, il nervo mascellare si immette in un prolungamento della cavità di Meckel
della dura madre.
50
Raggiunge la fossa pterigo-mascellare impegnando il foro rotondo dello sfenoide. Al
di fuori del cranio si dirige anteriormente, raggiunge la fessura orbitale inferiore e,
entrato nella cavità orbitale, si dispone nella parete inferiore.
Nervo mandibolare
È la maggiore delle tre branche del nervo trigemino. È un nervo misto. Origina dal
margine anteriore del ganglio semilunare del Gasser, lateralmente rispetto al nervo
oftalmico e al nervo mascellare, e si completa con l'unione della radice motrice del
nervo trigemino.
Percorre un diverticolo della cavità del Meckel fino a raggiungere il foro ovale dello
sfenoide, grazie al quale raggiunge la fossa infratemporale.
Nella stessa fossa infratemporale fornisce un ramo collaterale, il nervo spinoso,
che, attraversando il foro spinoso dello sfenoide, raggiunge e si distribuisce alla dura
madre e si divide in due tronchi:
• il tronco anteriore o anterolaterale, prevalentemente motore, si scompone nei
nervi temporo-buccinatore, temporale profondo medio, temporo-masseterino e
pterigoideo esterno.
• il tronco posteriore o posterolaterale, prevalentemente sensitivo, si scompone
nei nervi auricolo-temporale, linguale, alveolare inferiore, pterigoideo interno,
del muscolo tensore del velo palatino e del muscolo tensore del timpano.
51
52
Il SNC non è solo in grado
di raccogliere e trasmettere informazioni,
ma anche di integrarle
Ogni espressione della nostra personalità, ossia pensieri, speranze, sogni, desideri,
emozioni, sono funzioni del sistema nervoso.
Il sistema nervoso è, per così dire, l'hardware attraverso il quale sperimentiamo
noi stessi, in quanto individui inconfondibili, e per mezzo del quale interagiamo con
l'ambiente che ci circonda.
Come un computer, il nostro sistema nervoso analizza dati che provengono da
diversi luoghi e distribuisce informazioni a molte sedi remote.
Anche il computer più sofisticato non può vantare l'incredibile complessità di
circuiti, di correlazioni, di centri di elaborazione e di vie di informazione posseduta
dal sistema nervoso umano.
Il sistema nervoso è la sede dell'assunzione, elaborazione e trasmissione delle
informazioni relative a tutto il corpo umano, in altre parole è il sistema di
regolazione delle funzioni corporee.
Il sistema nervoso comprende tutto il tessuto nervoso del nostro organismo.
Il tessuto nervoso trasporta informazioni ed istruzioni da una regione del corpo ad
un'altra.
Le funzioni del sistema nervoso comprendono:
¾
¾
¾
¾
fornire sensazioni sull'ambiente interno ed esterno;
integrare le informazioni sensoriali;
coordinare le attività volontarie e involontarie;
regolare e controllare le strutture e gli apparati periferici.
52
Il tessuto nervoso comprende
due distinte popolazioni cellulari: le
cellule nervose o neuroni e le cellule
di sostegno o neuroglia. Le cellule di
sostegno isolano i neuroni e
forniscono una rete di sostegno;
sono più numerose dei neuroni e
costituiscono circa la metà del
volume del sistema nervoso.
I
neuroni
sono
invece
i
responsabili del trasferimento e
dell'elaborazione delle informazioni
nel sistema nervoso.
Ogni neurone deve adempiere
cinque funzioni fondamentali:
¾ ricevere informazioni (input)
altri neuroni;
dall'ambiente esterno o interno,
oppure
da
¾ integrare le informazioni ricevute e produrre un'adeguata risposta in forma
di segnale (output);
¾ condurre il segnale al suo terminale di uscita;
¾ trasmettere il segnale ad altre cellule nervose, ghiandole o muscoli;
¾ coordinare le proprie attività metaboliche, mantenendo l'integrità della
cellula.
Ecco ora una spiegazione sulle varie
parti costituenti il neurone:
Sono ramificazioni che si estendono dal
corpo della cellula nervosa, specializzati nel
rispondere ai segnali provenienti da altri
neuroni o dall'ambiente esterno.
La loro forma ramificata offre un'ampia
superficie alla ricezione dei segnali.
53
I dendriti dei neuroni sensoriali sono dotati di speciali adattamenti della membrana
che consentono loro di rispondere a stimoli ambientali specifici come la pressione, gli
odori, la luce o il calore.
Nei neuroni del cervello e del midollo spinale, i dendriti rispondono ai
neurotrasmettitori chimici liberati da altri neuroni.
Essi sono dotati di recettori proteici di membrana che si legano a
neurotrasmettitori specifici e inviano, come risultato di quel legame, segnali elettrici.
(corpo cellulare)
Assicura le funzioni vitali del neurone e integra i segnali elettrici provenienti dai
dendriti.
Viaggiando lungo i dendriti, i segnali
confluiscono al corpo cellulare del neurone
che, comportandosi come un centro di
integrazione, li “interpreta" e "decide" se
produrre un potenziale d'azione, il segnale
elettrico di uscita (output) del neurone.
Provvisto dell'assortimento di organuli
simile a quello di qualsiasi altra cellula, il
corpo cellulare sintetizza anche proteine,
lipidi e carboidrati, e coordina inoltre le
attività metaboliche della cellula.
Trasporta a destinazione i segnali
elettrici generati dal corpo cellulare.
In un neurone tipico, l'assone, che
è una fibra lunga e sottile, si protende
dal corpo cellulare, facendo del
neurone la cellula più lunga del corpo
umano.
Singoli assoni, per esempio, si
estendono dal midollo spinale alle dita
dei piedi, coprendo una distanza
54
superiore a un metro.
Gli assoni costituiscono le linee di distribuzione lungo le quali si propagano i
potenziali d'azione in direzione centrifuga verso le estremità del neurone.
Come i trefoli di fili ritorti di un cavo elettrico, gli assoni sono per lo più avvolti in
un fascio di nervi.
A differenza dei cavi per il trasporto dell'elettricità, in cui si verifica una
dissipazione di energia nel tragitto tra la centrale e l'utente, la membrana
plasmatica degli assoni riesce a far pervenire alle estremità del neurone
potenziali d'azione di intensità immutata.
Comunicano con altri neuroni, muscoli e
ghiandole.
I segnali vengono trasmessi ad altre cellule a
livello dei terminali sinaptici, che appaiono come
rigonfiamenti delle estremità ramificate degli
assoni.
La maggior parte dei terminali sinaptici
contiene una sostanza chimica specifica, detta
neurotrasmettitore, che viene liberata in risposta
a un potenziale d'azione che percorre l'assone.
I terminali sinaptici di un neurone possono comunicare con una ghiandola, con un
muscolo con dendriti o con un corpo cellulare di un secondo neurone, in modo che il
segnale in uscita (output) della prima cellula diventi segnale in entrata (input) per la
seconda.
È un insieme di liquido circolante che assieme al sangue permette di controllare le
modificazioni dell'ambiente interno. Per esempio le modificazioni di CO2 del liquor
fanno scattare risposte automatiche dei centri respiratori del tronco cerebrale che a
loro volta regolano il rifornimento di O2 ed il pH del corpo.
55
Circola nelle cavità del SNC (ventricoli) e nello spazio subaracnoideo.
Fisiologia
Il fluido cerebrospinale occupa anche il sistema ventricolare del cervello ed il
canale midollare del midollo spinale.
È un primo esempio della separazione delle funzioni cerebrali da quelle del resto
del corpo, dal momento che tutto il LCR viene generato localmente nel cervello.
Viene prodotta dai plessi corioidei che sono formati da cellule ependimali
specializzate.
I plessi coroidei si trovano lungo la fissura coroidea dei ventricoli laterali, lungo la
linea nota come fimbria/fornice, e lungo i ventricoli terzo e quarto nella zona della
loro volta.
Il liquido cerebrospinale formato dai plessi coroidei nei ventricoli, circola
attraverso i due forami interventricolari
destro e sinistro (forami di Monro)
all'interno del terzo ventricolo cerebrale ed
attraverso
il
dotto
mesencefalico
(acquedotto di Silvio) nel quarto ventricolo
cerebrale, da dove questo fuoriesce (nei
pressi del cervelletto) attraverso due
aperture laterali destra e sinistra (forami di
luschka) ed una apertura mediana (forame
Magendie).
In seguito fluisce attraverso la cisterna
cerebromedullare fino a circondare tutto la corda del midollo spinale ed a lambire e
proteggere gli emisferi cerebrali.
In seguito procede per scaricarsi nel sistema venoso attraverso le granulazioni
aracnoidali.
È il principale centro di comunicazione fra il midollo spinale e gli emisferi
cerebrali, le strutture bilaterali situate davanti al midollo spinale.
Consideriamo il Talamo come un ripetitore di segnali sia in entrata che in uscita
quindi:
•
da un lato classifica, elebora ed indirizza le informazioni che dal midollo spinale
e dal mesencefalo arrivano alla corteccia cerebrale;
56
•
e dall’altro raccoglie e distribuisce le informazioni che dalla corteccia vanno
verso il midollo spinale.
Quindi il Talamo è una struttura importante in quanto partecipa ad attività molto
complesse che riguardano la sensibilità, l’elaborazione delle emozioni e la regolazione
dell’attività motoria, che viene svolta dalle sue connessioni con la corteccia motoria,
con il nucleo dentato del cervello e tramite delle connessione indirette che il Talamo
ha con il sistema extrapiramidale; tra le attività di questa importantissima parte del
cervello, rientrano anche i cosiddetti “psicoriflessi“, cioè di quei movimenti dovuti alle
sensazioni di dolore o da variazioni affettive.
Il talamo si trova su entrambi i lati del terzo ventricolo e agisce come una stazione
di relè per ogni sensazione, tranne l’olfatto.
Tutta la memoria, la sensazione, il dolore, gli impulsi passano attraverso questa
sezione del cervello.
È una struttura del sistema nervoso centrale situata nella zona centrale interna ai
due emisferi cerebrali.
Costituisce la parte ventrale del diencefalo e comprende numerosi nuclei che
attivano, controllano e integrano i meccanismi autonomini periferici, l'attività
endocrina e molte funzioni somatiche quali la termoregolazione, il sonno, il bilancio
idro-salino e l'assunzione del cibo.
L'ipotalamo svolge pertanto una duplice
funzione: una funzione di controllo del
sistema nervoso autonomo (attraverso il quale
modifica la motilità viscerale, i riflessi, il
ritmo sonno-veglia, il bilancio idrosalino , il
mantenimento della temperatura corporea,
l’appetito e l’espressione degli stati emotivi)
e una funzione di controllo del sistema
endocrino: due dei nuclei ipotalamici
(sopraottico e paraventricolare) collegano
direttamente l’ipotalamo all’ipofisi tramite
neuroni che, partendo da essi e terminando
57
con i loro assoni nei capillari della neuroipofisi (porzione posteriore dell'ipofisi, minore
per dimensioni), formano un fascio ipotalamo-neuroipofisario che unisce i due organi e
forma così il suddetto asse ipotalamo-ipofisario.
I neuroni presenti nei due nuclei producono due ormoni, l’ossitocina che stimola la
contrattura della muscolatura liscia, soprattutto quella uterina (è infatti importante
nel parto) e la vasopressina (ormone antidiuretico o ADH, che agisce sui collettori del
rene e viene rilasciata quando aumenta la concentrazione salina nel sangue): questi,
attraverso gli assoni degli stessi neuroni, vengono trasportati alla neuroipofisi e lì
accumulati fino a quando non si presenta uno stimolo adeguato.
Infatti questi neuroni sono sensibili ai cambiamenti di pressione osmotica del
plasma per mezzo dei neuroni osmocettori (capaci di recepire i valori della pressione
osmotica) che, in base alle variazioni di concentrazioni saline, si attivano stimolando la
neuroipofisi.
(anteriore, sopraottico, paraventricolare,
periventricolare, arcuato, soprachiasmatico, premammillare, dorsomediale e
ventromediale) presentano dei neuroni detti parvocellulari, dai quali si dipartono i
relativi assoni che vanno a terminare con bottoni sinaptici su capillari infundibolari, e
permettono in tal modo il controllo della adenoipofisi (ipofisi anteriore).
Altri
nove
nuclei
ipotalamici
Questo meccanismo di tipo vascolare è detto sistema portale ipotalamo-ipofisario,
e si attua tramite il rilascio da parte dell’ipotalamo dei cosiddetti fattori di rilascio
(RH) (ad esempio il TRH per la
tireotropina, il GnRH per la
gonadotropina, il ACTH per
l’ormone adenocorticotropo, e il
GHRH per il fattore della
crescita), ma anche di fattori di
inibizione (IF) che vengono
riversati
nei
capillari.
Intercettati dall’ipofisi, essi
controllano la produzione e il
rilascio
dei
corrispondenti
ormoni ipofisari, i quali agiscono
a loro volta sulla secrezione
degli ormoni secreti dagli organi
bersaglio.
Il rilascio dei fattori RH o IF
è controllata da uno tipo di regolazione a feedback negativo: infatti, una diminuzione
della concentrazione ematica degli specifici ormoni secreti dagli organi bersaglio farà
58
aumentare il rilascio dei fattori RH; al contrario, un loro aumento provocherà una
diminuzione del rilascio degli stessi fattori.
Questo tipo di regolazione è molto importante e il suo malfunzionamento crea
squilibri anche gravi nell’organismo.
Per quanto concerne il controllo che l’ipotalamo attua sul sistema nervoso
simpatico, esso avviene mediante l’attivazione di ulteriori nuclei, posti nella parte
anteriore dell’ipotalamo, il nucleo anteriore e il nucleo preottico.
Questi nuclei sono responsabili di fenomeni come la bradicardia (diminuzione della
frequenza dei battiti cardiaci al di sotto dei 60 bpm), incremento di salivazione e
sudorazione , ipotensione (abbassamento della pressione arteriosa), a seguito di un
incremento dell’attività parasimpatica (vedi sistema nervoso parasimpatico ).
Viceversa, quando un individuo è improvvisamente allarmato o eccitato, le aree
cerebrali superiori inviano segnali ai nuclei posteriori dell’ipotalamo, che stimolano il
simpatico.
Questo provoca tachicardia (accelerazione del battito cardiaco), tachipnea
(aumento della frequenza respiratoria), midriasi (dilatazione delle pupille), aumento di
flusso di sangue ai muscoli.
Questo tipo di reazione si chiama “reazione di
lotta o fuga” ed è un tipico esempio delle funzioni
che possono essere svolte dall’ipotalamo.
In particolare,
reazioni diverse.
aree
diverse
stimolano
Un ulteriore esempio di quanto detto può
essere riscontrato nell’azione svolta nella
termoregolazione: infatti, i nuclei anteriore e
preottico
sono
detti
“centri
del
raffreddamento”; viceversa il nucleo posteriore
è detto “centro del riscaldamento”.
Le cellule di cui sono composti sono sensibili alla variazione di temperatura
corporea, dato che ricavano dalla temperatura del sangue che arriva al cervello.
Se la temperatura è al di sotto dei 36 °C, l’ipotalamo anteriore reagisce liberando
serotonina, la quale attiva il nucleo posteriore che, stimolando il simpatico, crea un
innalzamento della temperatura.
Viceversa se la temperatura è elevata, il nucleo posteriore libera noradrenalina o
dopamina, che stimolano i nuclei situati nella zona anteriore dell’ipotalamo, i quali
agiscono aumentando la sudorazione e la vasodilatazione periferica.
59
Questi meccanismi favoriscono la dispersione di calore e, quindi, l’abbassamento
della temperatura corporea.
Altri ruoli fondamentali svolti dall’ipotalamo sono la regolazione del sonno, ad opera
del nucleo soprachiasmatico che ha in particolare la funzione di mantenere lo stato di
veglia; il controllo dell’alimentazione ad opera dei nuclei ventromediale e ipotalamico
laterale, che possono essere anche detti “centri della fame, della sazietà e della sete”
data la loro funzione.
Questa è resa possibile grazie agli impulsi derivanti da alcuni ormoni implicati nella
regolazione del metabolismo (in particolare quello del glucosio, per cui gli ormoni più
importanti che regolano questa attività sono insulina e leptine) ma anche dalle
informazioni ricavate dagli enterocettori relative alla concentrazione di zuccheri e
acqua nel sangue che, se troppo bassa, stimola il desiderio di mangiare e di bere.
L’ipotalamo è anche in grado di controllare emozioni, stati d’animo e umore, nonché
anche il comportamento sessuale.
Questo è possibile grazie alla connessione anatomica dell’ipotalamo con il talamo e
il sistema limbico (il quale è un insieme funzionale di zone del cervello che regola
impulsi e comportamenti emotivi, ma è anche legato alle funzioni organiche vegetative;
d’altra parte, sembra essere una delle parti più “antiche” dal punto di vista
evoluzionistico); in questa accezione, si può affermare che l’ipotalamo funge da
“connessione” tra i due sistemi suddetti e la relativa risposta corporea.
Infatti, stimolazioni di diversi centri dell’ipotalamo, come già detto, danno luogo
anche in questo caso a risposte diverse: la stimolazione del nucleo posteriore produce
risposte aggressive, viceversa accade se vengono stimolati i centri laterali.
Le sue cellule, i "pinealociti"
producono l'ormone melatonina che
regola il ritmo circadiano sonno-veglia,
reagendo al buio o alla poca luce.
L'ormone melatonina è prodotto a
partire
dal
neurotrasmettitore
serotonina (5-idrossi-triptamina) per
N-acetilazione e ossi-metilazione, in
virtù del fatto che i pinealociti
contengono l'enzima Idrossi-indolo-ossi
metil transferasi (HIOMT), enzima
60
marker dell'epifisi.
La melatonina è inoltre l'ormone antagonista degli ormoni gonadotropi ipofisari,
infatti gli elevati quantitativi di melatonina nell'individuo in età prepuberale, ne
impediscono la maturazione sessuale.
All'inizio della pubertà i livelli di melatonina decrescono notevolmente e nell'epifisi
si accumula la sabbia pineale (anche se studi recenti hanno dimostrato che l'attività di
deposizione della sabbia è legata ad una crescente attività secretiva).
La ghiandola pineale secerne melatonina solo di notte: poco dopo la comparsa
dell'oscurità le sue concentrazioni nel sangue aumentano rapidamente e raggiungono il
massimo tra le 2 e le 4 di notte per poi ridursi gradualmente all’approssimarsi del
mattino.
L'esposizione alla luce inibisce la produzione della melatonina in misura dosedipendente.
In questo senso l'epifisi sembra rappresentare uno dei principali responsabili delle
variazioni ritmiche dell'attività sessuale, sia giornaliere che stagionali (soprattutto
negli animali).
Conosciuta fin dall'era antica, anche per la sua frequentissima calcificazione in età
matura, questa ghiandola di circa 150 mg, grossomodo al centro del cervello , è uno dei
centri dell'organizzazione circadiana dell'organismo.
L’ipofisi (dal greco hypóphysis = gonfiore, escrescenza) o ghiandola pituitaria è
una ghiandola endocrina situata alla base del cranio, nella fossa ipofisaria della sella
turcica dell'osso sfenoide.
Consta di due lobi, strutturalmente e
funzionalmente
diversi,
che
controllano,
attraverso la secrezione di numerosi ormoni,
l'attività
endocrina e metabolica di tutto
l'organismo: il lobo anteriore (adenoipofisi) e il
lobo posteriore (neuroipofisi), divisi da una pars
intermedia, piccola e poco vascolarizzata.
Nello sviluppo embrionale l'adenoipofisi si forma per invaginazione dell'ectoderma
dello stomodeo, mentre la neuroipofisi è una formazione neurectodermica
diencefalica.
61
Il lobo posteriore dell'ipofisi o neuroipofisi, più che una ghiandola vera e propria, è
un'appendice secretoria di due nuclei encefalici (nei quali probabilmente avviene la
sintesi degli ormoni), da cui riceve le fibre nervose che la costituiscono.
Accumula gli ormoni prodotti dall'ipotalamo e li secerne in seguito a stimolo
nervoso:
l'ormone antidiuretico (ADH) o vasopressina, che controlla l'escrezione
dell'urina da parte del rene e regola in tal modo il ricambio idrico ed
elettrolitico dei liquidi organici, oltre ad esercitare un'azione vasocostrittrice;
l'ossitocina che agisce sull'utero, stimolandone le contrazioni (in preparazione
farmacologica si usa appunto in ostetricia, per favorire il parto in caso di
inerzia uterina o, a dosi elevate, per arrestare le emorragie uterine) e inoltre
determina, probabilmente, la liberazione di prolattina dall'adenoipofisi.
L'ossitocina
viene
anche
chiamato l'ormone della socialità.
Tutti i dotti hanno parete con
epitelio cubico semplice.
I vasi sono composti da tessuti
con
epitelio
piatto
detto
endotelio.
Si notano al microscopio ottico
delle strie nere, composte dai
pituiciti e fibre nervose.
I
pituiciti
sono
cellule
neurogliali
specializzati
che
offrono funzioni di sostegno;
inoltre pare che abbiano un ruolo
fondamentale nel trasporto dei
ormoni
dalle
fibre
nervose
proveniente
dall'ipotalamo
al
sangue, intervenendo anche sulla
composizione dell'ormone stesso.
62
All'analisi istologica, l'adenoipofisi si presenta formata da cellule cromofile, cioè
colorabili con le comuni colorazioni istologiche, distinguibili in acidofile e basofile, a
seconda che assumano coloranti acidi o basici, e cellule cromofobe, ovvero cellule che
non assumono il colorante e sono ritenute o cellule con capacità proliferative non del
tutto differenziate, o cellule degranulate, cioè cellule che in conseguenza dell'azione
dei fattori di rilascio ipotalamici o releasing factors, secernono il proprio contenuto di
ormoni.
Come altre ghiandole endocrine, presenta una capsula esterna di connettivo fibroso
da cui partono sepimenti via via più sottili di tessuto connettivale che dividono il
parenchima ghiandolare in cordoni di cellule.
Lo stroma connettivale esercita tanto una funzione di sostegno meccanico, quanto
una funzione trofica, poiché è sede di capillari sinusoidi con endotelio fenestrato in
cui le cellule ghiandolari rilasciano l'ormone.
Il controllo sull'attività della neuroipofisi è esercitato direttamente dai nuclei
nervosi a cui è collegata, mentre la regolazione dell'adenoipofisi è garantita da un
particolare sistema di irrorazione sanguigna, che si affianca a quella di provenienza
sistemica e che raggiunge i nuclei encefalici prima di sfociare nella ghiandola.
Alcune sostanze, chiamate fattori di rilascio (RF), liberate dalle cellule nervose
dell'ipotalamo, stimolerebbero così la secrezione dei diversi ormoni.
Inoltre l'attività dell'adenoipofisi è regolata dagli ormoni prodotti dalle stesse
ghiandole che sono sotto il suo controllo; infatti quando questi ormoni (della tiroide,
dei surreni, delle gonadi, ecc.) sono carenti nel sangue, l'ipofisi stimola selettivamente
coi propri ormoni l'attività delle ghiandole produttrici; quando invece tali ormoni sono
presenti in quantità elevate, l'ipofisi cessa di stimolare le ghiandole coi propri ormoni
specifici.
L'adenoipofisi secerne 6 ormoni diversi: ormone della crescita, prolattina,
ormone follicolostimolante, ormone luteinizzante, ormone tireostimolante, ormone
adrenocorticotropo.
63
IDROCEFALO COMUNICANTE
IDROCEFALO OSTRUTTIVO
Si ha quando ad essere bloccati cono i micro canali
liquorali dei villi aracnoideali .
Tale evenienza si verifica ogni qualvolta lo spazio
SubAracnoideo viene ad essere ingolfato da sangue
o materiale infiammatorio. Tali due situazioni
causano la chiusura dei villi che non riescono a far
passare cellule e molecole troppo voluminose.
In buona sostanza quindi l’idrocefalo è dovuto ad
intasamento dei villi aracnoidali .
Non venendo più a riassorbirsi il liquor si accumula...
a monte dei villi cioè nei solchi, nelle cisterne, e in
tutti e quattro i ventricoli (idrocefalo
Quando ad essere bloccati sono i forami fra
ventricolo e ventricolo e fra quarto ventricolo e
cisterne
IDROCEFALO CONGENITO
IDROCEFALO ACQUISITO
Quando l’idrocefalo è presente alla nascita o entro i
primi 30 gg.
L’idrocefalo congenito può essere dovuto al blocco
del l’acquedotto o alla atresia dei forami di Luska e
Majendie (malformazione di Dandy-Walker e
malformazione di Arnod Chiari)
Quando compare durante la vita , ad esempio per
emorragie, meningiti , tumori
IDROC. MONOVENTRICOLARE
IDROC. BIVENTRICOLARE
Chiusura congenita di un solo forame di Monro,
molto raro
Ostruzione di entrambi i forami di monro esempio:
presenza di cisti colloidi o tumori della parte
anteriore del terzo ventricolo
quarto ventricolo isolato
IDROC. TRIVENTRICOLARE
IDROC. TETRAVENTRICOLARE
E’ da blocco sia congenito per atresia o stenosi
dell’acquedotto sia acquisito per lo sviluppo di tumori
della regione pineale che è subito esterna
all'acquedotto
Può essere sia bloccato (Luska Magendie) che
Comunicante
Acquaeducti
Comunicante
64
Introduzione
La fase di trattamento di Luca è durata da ottobre 2009 a giugno 2010.
Luca si è affacciato al craniosacrale biodinamico per caso. Nel corso della
primavera 2009 la moglie di Luca ha partecipato ad un evento di divulgazione a cui uno
di noi era presente e il caso di suo marito è parso subito adeguato ad un approccio
biodinamico.
Luca ha 42 anni (Luca è un nome di fantasia che abbiamo scelto per tutelare la
privacy del cliente, che comunque è informato di questa pubblicazione e ne ha avuto
copia).
Nel 1999 ha iniziato ad avere le prime crisi di cefalea a grappolo.
Le crisi iniziavano in prossimità del cambio di stagione primavera/estate con crisi
notturne, quotidiane che duravano 20-35 giorni e si ripetevano ogni 12-13 mesi a
seconda di quando arrivava la stagione dei primi caldi.
Nel 2007 gli è stato diagnosticato un linfoma per cui ha iniziato alcuni cicli di
chemioterapia.
La chemio ha fortunatamente sortito
gli effetti richiesti, infatti a tutt'oggi gli
esami
di
prassi
lo
dichiarano
perfettamente guarito dal linfoma.
I cicli di chemioterapia hanno avuto
come effetto collaterale la scomparsa
delle crisi di cefalea che nel 2008 non si
sono manifestati dando l'illusione che la
cura avesse avuto effetti benefici anche
su questa malattia.
Purtroppo nel 2009 le crisi sono
ritornate, con intensità pari se non
superiore al passato, nel mese di maggio
65 in concomitanza col primo caldo di avanzata primavera.
La cefalea a grappolo è una malattia altamente invalidante non solo per chi ne
soffre ma per tutta la famiglia del malato.
Durante le crisi che sono soprattutto notturne ma nei periodi di picco possono
essere anche 2 o 3 al giorno nei momenti più disparati, Luca inizia a deambulare in
preda al dolore lancinante incapace di sedersi o distendersi, perdendo l'equilibrio e
colpendo oggetti e pareti. Chi gli sta vicino ha l'onere di sorreggerlo ed aiutarlo nei
movimenti.
Il forte dolore provoca forti lamenti che, soprattutto nel cuore della notte e nel
condominio in cui Luca risiede, richiedono un opera di preparazione presso tutti i vicini
di casa durante il periodo delle crisi.
Non vi è nulla che possa mitigare il dolore, è solo necessario tener duro ed
aspettare che passi.
Va da se che una situazione del genere non coinvolge solo il malato che durante il
periodo delle crisi non può in alcun modo garantire un normale impiego della sua
giornata, ma chiunque viva, lavori o si trovi a stargli accanto viene coinvolto in un
stravolgimento della propria vita durante il periodo.
La cefalea a grappolo ha quindi dei risvolti sociali che non vanno trascurati: solo chi
può permettersi di assentarsi dal lavoro in modo imprevisto e può avere accanto
persone che condividano con lui in modo attivo il periodo di crisi possono non vedere la
propria vita stravolta e fortunatamente questo è il caso di Luca.
Esame obiettivo
Un fisico molto atletico quindi. Infatti Luca gioca a basket in categorie amatoriali
con allenamenti bisettimanali ed incontri agonistici.
Il suo lavoro, di tipo libero-imprenditoriale, si esegue parte in ufficio e parte
presso il cliente con una importante componente manuale, per cui la sua struttura
scheletrico-muscolare è sempre tonica.
Da una prima analisi biodinamica, si rilevano infatti importanti masse muscolari che
sottendono ai movimenti elevatori.
Muscolo retto del femore, muscolo vasto mediale, muscolo ileo-psoas, muscolo
grande adduttore sugli arti inferiori e sempre ileo-psoas, muscolo quadrato dei lombi,
66 muscolo grande dorsale, muscolo medio gluteo e fascia toraco-lombare paiono
quantomeno ipertrofici se non con contratture in atto.
M
Muussccoolloo rreettttoo ddeell ffeem
moorree,,
Il retto femorale è uno dei quattro capi che formano il
muscolo quadricipite. Origina con il capo diretto dalla spina iliaca
anteriore inferiore e con il capo
riflesso
al
solco
sopra
acetabolare a livello del margine superiore dell'acetabolo. Si
inserisce alla patella con un tendine comune agli altri capi.
Unico dei quattro capi del quadricipite.
È il muscolo più voluminoso della regione anteriore e, come il suo
nome può far dedurre, è composto da quattro capi:
1. vasto femorale
2. vasto mediale
3. vasto laterale
4. vasto intermedio
Con le sue fibre forma una specie di manicotto attorno alla diafisi del femore.
Unico dei quattro capi ad agire su due articolazioni, con la sua azione flette la
coscia ed estende la gamba.
ORIGINE
Capo diretto: spina iliaca anteriore inferiore Capo riflesso: solco
sopraacetabolare (margine superiore dell'acetabolo)
INSERZIONE
Patella (alcune fibre formano il legamento patellare e si inseriscono
alla tuberosità della tibia)
AZIONE
Estende la gamba e partecipa alla flessione della coscia
INNERVAZIONE
Nervo femorale (L2,L4)
Rappresenta un quinto della forza totale del quadricipite ma è essenziale nella
deambulazione.
67 Con la sua contrazione permette infatti l'estensione dell'anca e la flessione
(sollevamento) della coscia dell'arto non portante collaborando in questo caso con i
muscoli l’ileopsoas,sartorio,tensore della fascia lata e pettineo.
Collabora inoltre (assieme agli altri capi del quadricipite) all'estensione della gamba
dell'arto controlaterale nell'azione di spinta posteriore.
La sua azione flessoria sulla coscia è tanto più potente quanto più il ginocchio è
flesso.
È innervato dal nervo femorale (L2,L4).
M
Muussccoolloo vvaassttoo m
meeddiiaallee,,
Origina dal labbro mediale della linea aspra.
Si inserisce alla patella con un tendine comune agli altri capi.
Con la sua azione estende la gamba e stabilizza la patella (o rotula) opponendosi alla
sua tendenza a lussarsi in fuori.
Essendo il più importante stabilizzatore dell'articolazione del ginocchio il suo
sviluppo è molto importante al fine di prevenire infortuni in questa zona molto delicata
del corpo.
ORIGINE
Labbro mediale della linea aspra e linea rugosa
INSERZIONE
Patella (alcune fibre formano il legamento patellare e si inseriscono
alla tuberosità della tibia)
AZIONE
Estende la gamba, stabilizza la patella
INNERVAZIONE
Nervo femorale (L2,L4)
La rotula è un osso sesamoide che protegge l'articolazione del ginocchio.
Accresce inoltre l'efficacia del quadricipite riportando in avanti la sua forza di
trazione.
68 È il maggior produttore di forza durante il movimento di estensione della gamba
sulla coscia (pertanto è il muscolo maggiormente attivato nell'esercizio denominato leg
extension).
È innervato dal nervo femorale (L2,L4).
M
Muussccoolloo iilleeooppssooaass,
Il potente e profondo muscolo ileopsoas (psoas) è il
principale protagonista nel determinare la posizione del
bacino
e
del
tratto
lombare
e,
di
conseguenza, dell'intera postura.
L'ileopsoas è il più potente flessore
dell'anca.
La sua forza supera perfino quella del
quadricipite femorale.
L'ileopsoas
con
le
sue
notevoli
dimensioni, è dotato di due ventri muscolari: ha una larga origine su
tutta la faccia interna dell'ala iliaca (muscolo iliaco) e una sui
processi trasversi, sui corpi vertebrali e sui dischi dell'ultima
vertebra toracica (D12) e delle vertebre lombari (muscolo grande
psoas).
Le fibre dei due ventri muscolari decorrono anteriormente, passano sotto il
legamento inguinale e, riunendosi, si inseriscono sul piccolo trocantere femorale
Psoas liaco
COSCIA
a) flessione;
b) adduzione;
c) rotazione esterna;
TRONCO
d) inclinazione laterale
(tratto lombare).
69 formando un angolo (visione laterale).
A catena cinetica chiusa ossia in posizione eretta, l'ileopsoas determina il
"raddrizzamento" del tronco.
Ma, per comprendere meglio la correlazione biomeccanica tra postura e ileopsoas,
è importante ricordare che i muscoli striati del corpo possono mutare la loro azione a
seconda del capo che risulta fisso per la stabilizzazione dei segmenti ossei su cui si
inserisce.
ORIGINE
Corpi e dischi intervertebrali di T12-L4, processi costiformi di L1-L4 e
labbro interno della cresta iliaca; spiana iliaca anteriore, 2/3 superiori
della fossa iliaca, legamento ileolombare, ala del sacro
INSERZIONE
Piccolo trocantere del femore
AZIONE
Flette e ruota esternamente la coscia; flette e inclina lateralmente il
tronco
INNERVAZIONE
Nervo femorale e rami del plesso lombare (L1-L4)
M
Muussccoolloo ggrraannddee aadddduuttttoorree Di forma triangolare si ritrova fra il muscolo
gracile il muscolo adduttore breve, si tratta del
più profondo è più potente fra i muscoli adduttori
dell'anca. Gli altri muscoli adduttori simili sono:
• Muscolo gracile
• Muscolo pettineo
• Muscolo adduttore lungo
• Muscolo adduttore breve
Posto
profondamente
rispetto
agli
altri
adduttori il grande adduttore è un muscolo piatto
dalla forma triangolare che occupa con la sua base
tutta l'altezza della linea aspra del femore.
70 Origina dalla faccia anteriore della branca ischiopubica e dal ramo dell'ischio fino
alla tuberosità ischiatica.
Il suo grande ventre muscolare scende sul lato mediale del femore e si divide in
due parti. Una parte si inserisce sul labbro mediale della linea aspra, l'altra parte
come tendine al tubercolo adduttorio dell'epicondilo mediale.
La superficie anteriore del muscolo è in rapporto con gli adduttori lungo e breve e
con il sartorio.
Oltre ad essere il più profondo tra i muscoli adduttori dell'anca è anche il più
potente.
ORIGINE
Faccia anteriore della branca ischiopubica e dal ramo
dell'ischio fino alla tuberosità ischiatica
INSERZIONE
Labbro mediale della linea aspra fino all'altezza del tubercolo
del grande addutore dell'epicondilo mediale
AZIONE
Adduce e ruota all'interno la coscia
INNERVAZIONE
Nervo otturatore e nervo tibiale dell'ischiatico L2-S1
M
Muussccoolloo qquuaaddrraattoo ddeeii lloom
mbbii,
Il muscolo QUADRATO DEI LOMBI si trova nella parete addominale posteriore
tra la cresta iliaca e la 12a costa.
È formato da due strati muscolari separati tra loro in
maniera incompleta. Lo strato anteriore origina dall'apice dei processi
costiformi di L2-L5 e si inserisce al margine inferiore della 12°
costa; lo strato inferiore origina dal labbro interno della
cresta iliaca e dal margine superiore del legamento ileolombare
per poi inserirsi margine inferiore della 12° costa e all'apice
dei processi costiformi di L1,L2,L3,L4.
È rivestito anteriormente da una fascia che lo separa dal
muscolo grande psoas, dal rene e dal colon ascendente e discendente.
71 ORIGINE
Strato anteriore: dall'apice dei processi costiformi di L2-L5
Strato inferiore: dal labbro interno della cresta iliaca e dal margine
superiore del legamento ileolombare
INSERZIONE
Strato anteriore: margine inferiore della 12° costa
Strato inferiore: margine inferiore della 12° costa e apice dei processi
costiformi di L1,L2,L3,L4
AZIONE
Contraendosi
abbassa
la
12°
costa
(muscolo
espiratorio);
inclina
lateralmente la colonna vertebrale e le pelvi
INNERVAZIONE
NERVO INTERCOSTALE (T12) e rami interni dei nervi lombari (L1-L3)
Contraendosi abbassa la 12° costa (muscolo espiratorio); inclina lateralmente la
colonna vertebrale e le pelvi.
La contrazione bilaterale estende il tratto lombare della colonna vertebrale.
Quadrato dei lombi
TRONCO
a) estensione (tratto lombare);
b) inclinazione laterale (tratto
lombare);
Inoltre abbassa la dodicesima costola.
È innervato dal nervo intercostale (T12) e dai rami interni dei nervi lombari (L1-3).
Lo strato posteriore nasce dal labbro interno della cresta iliaca e dal margine
superiore del legamento ileolombare e s’inserisce al margine inferiore della 12a costa e
all’apice dei processi costiformi delle prime quattro vertebre lombari.
In avanti il muscolo è rivestito da una fascia che lo separa dal muscolo grande
psoas, dal rene, dal colon ascendente (a destra) e discendente (a sinistra).
72 In alto la fascia si’ispessisce e forma l’arco diaframmatico laterale del pilastro
laterale del diaframma.
In dietro è in rapporto con il foglietto anteriore della fascia lombodorsale.
M
Muussccoolloo ggrraannddee ddoorrssaallee,
Il grande dorsale è il muscolo più vasto del corpo umano e con i suoi fasci ricopre la
parte inferiore e laterale del dorso.
Le sue ampie dimensioni permettono di suddividere il
muscolo in quattro diverse parti: vertebrale, iliaca, costale e
scapolare.
La parte vertebrale origina tramite il foglietto posteriore
dalla fascia lombodorsale e dai processi spinosi delle ultime 6
vertebre toraciche; la parte iliaca origina dal terzo anteriore
della cresta iliaca; la parte costale origina dalla 10a alla 12a
costa; la parte scapolare origina dall'angolo inferiore del
margine laterale della scapola.
Si inserisce sulla cresta del tubercolo minore dell'omero
DESCRIZIONE
Muscolo dalla forma triangolare
ORIGINE
Parte vertebrale: dalla fascia lombodorsale e dai processi
spinosi delle ultime 6 vertebre toraciche
Parte costale: dalla 10a alla 12a costa
Parte scapolare: dall'angolo inferiore del margine laterale
della scapola.
INSERZIONE
Cresta della piccola tuberosità omerale (labbro mediale)
chiamato anche solco bicipitale;
AZIONE
Adduce, estende e ruota internamente l'omero. Interviene
nella inspirazione forzata, estende il tronco (tratto lombare e
dorsale inferiore) e lo inclina lateralmente (contrazione
unilaterale); interviene nella retroposizione della spalla
INNERVAZIONE
Nervo toracodorsale del plesso brachiale (C6-C8)
insieme al muscolo grande rotondo che circonda con le sue fibre.
Nella parte superiore è coperto dal muscolo trapezio.
La faccia profonda è in rapporto con parte del sacrospinale, con il dentato
posteriore inferiore con i muscoli intercostali esterni e con con l’obliquo dell’addome.
73 Con la sua azione (a origine fissa), adduce, estende e ruota all'interno l'omero; se
si prende come punto fisso l'omero solleva il tronco ed innalza le costole (muscolo
inspiratore).
Agendo bilateralmente iperestende il rachide (tratto lombare e dorsale inferiore)
e porta il bacino in antiversione.
È innervato dal nervo toracodorsale del plesso brachiale (C6-C8). M
Muussccoolloo m
meeddiioo gglluutteeoo Il muscolo medio gluteo è un muscolo piatto, robusto e dalla forma triangolare,
situato nella regione glutea sopra il muscolo piccolo gluteo e sotto al muscolo grande
gluteo. È coperto dalla fascia glutea profonda, un spesso foglietto che copre anche il
piccolo gluteo.
Origina dalla faccia glutea dell'ala iliaca, tra la linea glutea anteriore e posteriore,
dal labbro esterno della cresta iliaca, dalla spina iliaca anteriore superiore e dalla
fascia glutea profonda.
ORIGINE
Tra le linee glutee anteriore e posteriore dell'anca,
labbro esterno della cresta iliaca, spina iliaca anteriore
superiore
INSERZIONE
Faccia esterna del grande trocantere
AZIONE
Abduce la coscia. Le fibre anteriori flettono e ruotano
internamente la coscia; le fibre posteriori estendono ed
extraruotano la coscia.
INNERVAZIONE
Nervo gluteo superiore (L4,L5,S1)
I suoi fasci muscolari convergono a ventaglio e si inseriscono sulla faccia esterna
del grande trocantere, incappucciandolo.
Con i suoi 40 cm2 di superficie il muscolo medio gluteo è il principale abduttore
della coscia.
74 Ha inoltre altre azioni secondarie dipendenti dal tipo di
fibre muscolari reclutate.
In particolare le fibre anteriori, con la loro azione,
flettono e ruotano internamente la coscia mentre le fibre
posteriori estendono ed extraruotano la coscia.
Mantiene l'equilibrio trasversale del bacino in caso di
appoggio unilaterale ed ha quindi un ruolo importante nella
deambulazione.
È innervato dal nervo gluteo superiore (L4,L5,S1)
FFaasscciiaa ttoorraaccoo--lloom
mbbaarree
Il cliente disteso sul lettino da massaggi, oltre ad
essere non perfettamente comodo in quanto troppo alto
per la lunghezza dei lettini standard, chiede un cuscino
sotto le ginocchia per non avere il capo lungo del
bicipite femorale in iperestensione che gli risulta
lievemente dolorosa e sotto la testa o un cuscino o il
piano del lettino leggermente inclinato per permettere
una buona respirazione con il naso.
Il muscolo bicipite femorale occupa la regione
posteriore e laterale della coscia ed è composto da due
capi, uno lungo ed uno breve.
Il bicipite femorale è un muscolo dell'arto inferiore che, come
il bicipite brachiale , ha due capi:
Capo lungo;
Capo corto.
Il capo lungo origina dalla tuberosità ischiatica con un capo
comune al muscolo semitendinoso.
Il capo lungo origina dalla tuberosità ischiatica con un capo
comune al muscolo semitendinoso.
Il capo breve origina dal terzo medio del labbro superiore della cosiddetta linea
aspra.
75 Il tendine a inserzione comune si lega al condilo laterale
(della tibia) e alla testa del perone.
La funzione del muscolo si espleta con l'estensione della
coscia dovuta alla flessione della gamba.
La prima risposta del sistema dopo un primo contatto
biodinamico è una generale contrattura di tutto il sistema
muscolare.
Dopo una fase di accompagnamento in cui il sistema scivola in
molti still-point, le contratture si allentano, per prime quelle
della zona toracica e del rachide cervicale e poi quelle degli arti
inferiori.
La zona dorsale e pelvica invece tende a rimanere contratta.
Questo schema è tipico di Luca e si ripresenta ogniqualvolta
si inizia una seduta di craniosacrale biodinamico. I primi 20
minuti circa sono dedicati a questa fase.
Nel prosieguo di questa stesura si analizzerà la storia di una
stagione di trattamenti fino ad arrivare al fatidico momento
della ricorrente crisi. Si consideri che ogni trattamento ha avuto un “incipit” come
sopra descritto.
S
Sttoorriiaa ddeell cciicclloo ddii tteerraappiiee:: ddaa oottttoobbrree aa ddiicceem
mbbrree 22000099
All'inizio del lavoro con Luca, la cefalea a grappolo non
era tra gli elementi in gioco.
Luca aveva scelto di iniziare un percorso di craniosacrale
biodinamico senza un preciso obiettivo ma nell'intento di
sperimentare nuove strade alla ricerca di una possibile
soluzione o aiuto.
All'inizio Luca pone la sua attenzione su un mal di schiena
ricorrente nella zona lombare e su quello iniziamo a lavorare.
Appare subito chiaro che la possente muscolatura non
76 riesce a rilassarsi facilmente nella quotidianità per cui la zona lombare è
continuamente sollecitata.
In particolare il muscolo ileopsoas è contratto in modo cronico e quando anche il
resto della muscolatura si rilassa un profondo
fulcro rimane in questa zona.
Il muscolo ileo-psoas è costituito da due ventri
muscolari: il muscolo grande psoas e il muscolo
iliaco che si uniscono distalmente per inserirsi al
piccolo trocantere del femore.
Il muscolo viene classificato, insieme al piccolo
psoas, tra i muscoli interni dell’ anca.
È evidente una sofferenza a livello discale tre.
Luca ha delle radiografie abbastanza recenti della
colonna e, prima di procedere, ne verifichiamo il
contenuto.
Nessuna protrusione appare evidente, l'apparato muscolare e di Luca è
sufficientemente tonico da sopportare la sollecitazione di queste contratture senza
dar luogo a protrusioni discali.
Solo fra L4 e L5 appare evidente una leggera
rettilineizzazione del profilo discale ma senza che questo
dia luogo a protrusioni.
Vi è indubbiamente il segno
di un sovraccarico ma senza
degenerazione della geometria
del corpo discale.
Dato che non vi è una
sofferenza a livello discale che
nemmeno
appare
a
livello
biodinamico, iniziamo a lavorare sulle contratture vere e
proprie.
L'unica contrattura che, dopo e un processo di
rilassamento appare persistente è quella all'ileo-psoas.
77 È bilaterale ma soprattutto destra.
Lavoriamo su questo per tre sedute con cadenza settimanale. Alla fine lo psoas si
sblocca e il fulcro si scioglie.
Alle successive sedute è il primo muscolo degli arti inferiori che cede. Il mal di
schiena scompare.
Riapparirà solo sporadicamente ma ogni volta Luca capisce da solo la ragione, in
genere posturale, che ha portato
alla contrattura.
Un esempio per tutti: un tavolo
da lavoro troppo basso dove Luca
opera in piedi e piegato con una
taglierina,
genera
questo
indolenzimento.
È stato sufficiente aumentare
l'altezza del tavolo per eliminare il
disturbo.
La vita lavorativa (e non solo, Luca nel tempo libero è un tracker e un escursionista
montano) gli porterà in seguito altri stati dolorosi alla zona lombare e alle pelvi ma
risolverlo sarà sempre sufficiente solo appoggiare la mano del terapeuta sullo psoas
per avere un effetto rilassante pressochè immediato.
L'effetto dolorifico a livello lombare di uno psoas in contrattura cronica è
documentato: ne tracciamo una breve panoramica.
Il gruppo dello Psoas Maggiore, Psoas Minore, e Iliaco costituisce un altro grande
sconosciuto nell'universo della nostra muscolatura.
Il gruppo viene chiamato Ileo-psoas perché si tratta superiormente di due o tre
muscoli (nel caso in cui e' presente lo Psoas Minore, in circa la metà degli individui)
che inferiormente si fondono in un unico muscolo e tendine.
78 Si faccia una semplice considerazione che, benché elementare, ci permetterà di
comprendere problematiche che troppo spesso la medicina ufficiale complica
oltremisura.
La considerazione è la seguente: si osservino le tavole anatomiche riprodotte e si
faccia bene attenzione alla anatomia dei muscoli in questione.
Ci si convincerà facilmente delle seguenti constatazioni:
1. la sezione lombare della colonna vertebrale non presenta costole;
2. lo psoas è uno dei due principali muscoli che uniscono la metà superiore del
corpo alla metà inferiore (l'altro essendo il Quadratus Lumborum).
Ora, dal fatto che la colonna lombare non presenta gabbia toracica, deriva la
conseguenza che la colonna lombare è soggetta a stress molto maggiori della colonna
toracica, la quale invece è aiutata e protetta dalla gabbia toracica.
Siccome lo psoas è uno dei principali muscoli coinvolti in tali stress, è logico
aspettarsi di trovare qui significativi sviluppi di Punti Trigger (Trigger points, "punti
grilletto", aree che manifestano tutto il loro potenziale a distanza nello spazio e nel
tempo) e relative sindromi dolorose e disfunzionali.
Un trigger point lo possiamo definire come un focus di iperirritabilità
circoscritto e ben definito, la maggior parte delle volte topograficamente
ben identificabile (più o meno nella stessa area).
Il dolore evocato è un dolore riferito, vale a dire viene percepito in ben
definite aree, dette aree bersaglio (TARGET AREAS), non in continuità
topografica con il punto stimolato.
Spesso infatti le aree mialgiche e i trigger points hanno la stessa
localizzazione, e non è noto perché in alcuni casi il dolore sia riferito ed in
altri irradiato.
Il
dolore
comunque
non
segue
le
mappe
dermatomeriche
ma
è
caratteristico per ciascun punto trigger.
Anzi, è proprio la loro costante localizzazione e delle relative aree
bersaglio che ha consentito di disegnare delle mappe.
Il TRIGGER POINT si può definire:
79 1. ATTIVO
2. LATENTE
Un trigger point
può essere presente nelle seguenti sedi:muscolo,
giunzioni muscolo-tendinee, cute, periostio, cicatrici, legamenti, capsule
articolari, fasce neuromuscolari.
Il dolore evocato è un dolore riferito, vale a dire viene percepito in ben
definite aree, dette aree bersaglio (TARGET AREAS), non in continuità
topografica con il punto stimolato.
TRIGGER POINT ATTIVO:
È attivo un trigger la cui digitopressione è in grado di evocare un dolore
a riposo e/o in movimento nella zona di referenza del TP stesso, cioè un
dolore riferito, con un quadro che, nel caso in cui il trigger si situi in un
muscolo o nella sua fascia, è specifico per quel muscolo; ad esso si associano
disfunzione del muscolo in cui il trigger è presente, e, spesso, fenomeni
autonomici riferiti specifici, generalmente nella zona di referenza del
dolore. La sua digitopressione riproduce esattamente il dolore di cui il
paziente soffre.
1. E’ CARATTERISTICO per ogni muscolo
2. E’
SPECIFICO
per
quel
trigger,
non
segue
alcuna
mappa
metamerica.
3. Si accompagna a IPERALGESIA, DISFUNZIONE MUSCOLARE E A
FENOMENI
AUTONOMICI
4. Può essere RIFERITO O IRRADIATO
TRIGGER POINT LATENTE:
Può riprodurre esattamente tutti i quadri clinici dell'attivo, tranne quello
di dar luogo al dolore spontaneo del paziente. In assenza di stimolo il punto
è clinicamente silente, rispetto al dolore, ma dà tutti gli altri quadri:
disfunzione muscolare, fenomeni autonomici, ecc.
I trigger points si possono a loro volta dividere, oltre che in attivo o
latente, in:
1.PRIMARIO o SATELLITE
80 2.ASSOCIATO o SECONDARIO
PRIMARIO:
È quell'area di iperirritabilità dolente alla digitopressione in grado di
evocare il dolore che ha il paziente, la cui attività non dipende da nessun
altro punto trigger. È attivato direttamente da sforzi acuti, fatica da
sovraccarico cronico (contrazioni eccessive, ripetute e sostenute), traumi,
freddo.
ASSOCIATO:
Sono uno o più punti trigger la cui presenza e attività è legata alla
presenza a all'attività di un trigger primario.
SATELLITE:
Un punto trigger associato si dice satellite quando la sua presenza e
attività è legata al fatto che si trovi all'interno dell'area del dolore
riferito, vuoi dovuto ad un altro trigger point vuoi ad una patologia viscerale
(punto di Mc Burney, ecc.) o somatica.
SECONDARIO:
Un punto trigger associato si definisce secondario quando è collocato sul
muscolo sinergico o antagonista del muscolo sede di trigger primario; per
esempio, trigger primario sul bicipite, trigger secondario sul tricipite.
E così infatti è. Da notare di passata che l'altro muscolo con funzione di supporto
lombare è il Quadratus Lumborum, che infatti è l'altro grande responsabile di
lombaggini e simili problematiche.
Quindi a causa della funzione fondamentale dello Psoas ci si
devono aspettare significativi Punti Trigger al suo interno.
Ora si immagini cosa succede quando lo
Psoas si contrae: a causa del suo unire il
tronco al bacino, uno Psoas accorciato
comprimerà le vertebre lombari e i dischi
intervertebrali lombari, e in casi estremi
sarà motivo di vere e proprie ernie del disco.
Di nuovo, non essendoci costato a livello lombare, non ci saranno neanche strutture
tali da ammortizzare l'azione di schiacciamento di uno Psoas contratto.
81 Per avere un'idea grafica, si immagini una serie di monete poste una sopra l'altra e
allineate verticalmente così come lo sono le vertebre e i dischi intervertebrali.
Si immagini quindi di premere tale colonna di
monete eccentricamente, cioè verso un bordo
della moneta superiore.
Ciò che accadrà sarà che
le monete che
sporgono dal lato opposto, schizzeranno fuori
dalla colonna a causa della pressione applicata.
Ebbene, ciò è esattamente quello che succede
quando uno Psoas contratto e infestato da Punti
Trigger va in contrazione cronica.
Ecco svelata la causa di molte "misteriose" ernie del disco, quelle per intenderci
che sorgono senza eventi traumatici o incidenti specifici, quali il sollevare goffamente
un grosso peso.
Da notare che il Quadratus Lumborum causa
discopatie simili ma siccome quest'ultimo muscolo è
situato più lateralmente, allora se l'ernia protrude
sagittalmente (anteriormente o posteriormente), lo
Psoas sarà maggiormente responsabile, se invece il
Quadratus
è
maggiormente
coinvolto
si
avrà
schiacciamento più laterale.
Compreso ciò, allora si vedrà facilmente come sia
possibile ridurre tali ernie semplicemente rilasciando i
Punti Trigger e allungando lo Psoas con tecniche
biodinamiche.
Nel caso di Luca il dolore riferito, anche molto
intenso, lungo la colonna lombare fino al sacro e al
gluteo.
In generale, il dolore causato dallo Psoas si estende verticalmente lungo la colonna
lombare e può arrivare dalla zona sacrale fino alla zona toracica.
Se l'Iliaco è coinvolto, si può avere dolore anche nella zona dell'inguine e della
coscia.
82 In ogni caso la distribuzione verticale del dolore aiuta a differenziare dolore
riferito dallo Psoas da dolore riferito dal Quadrato dei Lombi, il quale invece origina
dolore che si estende orizzontalmente nell'area lombare.
Uno Psoas accorciato e contratto aumenta anche di diametro. Ciò arriva a causare
compressione dei nervi Femorale, Femorale Laterale Cutaneo, e Genitofemorale dove
questi fuoriescono dal bacino assieme al muscolo stesso sotto il Legamento Inguinale.
A volte anche i nervi Ilioipogastrico e Ilioinguinale penetrano lo Psoas Maggiore, di
conseguenza uno Psoas afflitto da PT potrà dare luogo ad addizionali disturbi svariati
a causa della possibile compressione e irritazione di suddette innervature, in
particolare potrà coinvolgere l'apparato genitourinario e l'apparato digestivo.
Lo Psoas Maggiore si attacca superiormente
lungo i lati delle vertebre toracica (T12) e
lombari (L1-L5) e dei dischi intervertebrali
relativi.
Inferiormente
il
tendine
si
attacca
al
Trocantere Minore del Femore.
Lo Psoas Minore se presente si attacca invece
inferiormente all'Osso Pubico.
L'Iliaco si attacca superiormente ai due terzi
superiori della Fossa Iliaca.
Inferiormente si unisce al tendine dello Psoas
e in parte direttamente al Femore in prossimità
del Trocantere Minore.
Va tenuto in debita nota che le articolazioni
attraversate
(e
quindi
i
possibili
problemi
dolorosi e disfunzionali) sono: lombari intervertebrali, lombosacrale, sacro-iliache,
anca.
La funzione primaria dell'Ilio-psoas è quella di flessione dell'anca.
Inoltre, lo Psoas contribuisce alla estensione della colonna lombare, quindi aumenta
la lordosi e un occhio esperto riconoscerà immediatamente uno Psoas contratto
osservando di lato una persona che abbia la tipica camminata "a paperella" con
pronunciata lordosi, bacino ruotato in avanti, e anca flessa anche in stato di riposo.
83 In misura minore lo Psoas e l'Iliaco contribuiscono a abduzione e rotazione laterale
della coscia.
I Punti Trigger nello Psoas possono in genere venire attivati in due modi, l'uno
traumatico quale il sollevare un peso o il piegarsi, e l'altro più subdolo, per esempio il
sedersi a lungo con le ginocchia piegate vicino al petto o il dormire in posizione fetale.
Come esempio, nella pesistica, una classica situazione di attivazione dei PT dello
Psoas si verifica quando si usa un pesante bilanciere per i bicipiti in posizione eretta:
in questo caso lo Psoas si contrae fortemente e bilateralmente per stabilizzare la
colonna.
Se poi si aggiunge un movimento di oscillazione in avanti e in dietro del tronco a
causa di un peso eccessivo, ci si sottopone ad alto rischio di ernie del disco perché alla
contrazione dello Psoas si aggiunge l'oscillazione della colonna.
Durante il trattamento della zona lombare, già verso la fine di novembre, come
integrazione il cliente richiede un contatto alla testa.
Il problema della cefalea ancora non viene messo in circolo ma, durante una
84 integrazione, Luca riceve un lavaggio dei seni.
L'effetto positivo energetico è tale che il cliente ha richiede di poter lavorare
nelle prossime sedute su questo argomento.
Durante le vacanze natalizie, Luca ha progetta un viaggio da fare in sudamerica,
per cui poche sedute lo separano dalla partenza.
In queste ultime sedute del 2009, senza mettere le mani su questioni troppo
delicate per essere lasciate in sospeso, Luca riceve dapprima un nuovo drenaggio dei
seni,
eseguito
lentezza
e
con
con
molta
benefica
sensazione sul cliente che è
sempre
più
entusiasta
di
questo lavoro fatto al cranio, e
poi un lavaggio dei ventricoli.
In quest'ultima operazione,
casualmente eseguita proprio
nel corso dell'ultima seduta
prenatalizia, ci accorgiamo che
la marea media e l'Impulso
Ritmico Craniale di Luca, si
esprimono
ottimamente
inalazione
ma,
mentre
in
i
85 ventricoli laterali drenano facilmente in esalazione verso il terzo, quest'ultimo non fa
defluire il liquido cerebrospinale verso il quarto ventricolo.
È come se vi fosse una sorta di stenosi lungo l'acquedotto di Silvio e, mentre
attraverso i dotti di Monroe i seni laterali scaricano apparentemente in modo
soddisfacente nel terzo ventricolo, quest'ultimo non riuscisse, pur contraendosi, a
scaricare il liquido proveniente dai laterali verso
il quarto.
Il quarto, poi, da l'impressione di non subire
alcuna influenza da questo mancato afflusso: è
come ricevesse in inalazione tutto il liquido
cerebrospinale che gli è necessario attraverso la
via di Magendie e sempre attraverso la stessa via
defluisse in esalazione.
Nulla
o
poco
appariva
attraversare
l'acquedotto di Silvio. Non era possibile fare di più in quel momento e, pur con la sensazione che quanto
sopra descritto fosse solo un momento e non una condizione cronica, il cliente parte
per le sue vacanze.
Dopo le festività natalizie, intorno alla metà del mese di gennaio, Luca si ripresenta
per riprendere il ciclo di terapie.
Inizialmente, è necessario lavorare
ad ampio raggio con il sistema del
cliente,
in
quanto
la
lunga
pausa
vacanziera, trascorsa in Patagonia, in
una stagione diametralmente opposta a
quella locale e ad un fuso molto diverso
dal nostro, gli ha lasciato profonde
tracce di disarmonia.
Un paio di sedute, quindi, sono
necessarie per riprendere un buon contatto con la sua marea media e per
86 destreggiarsi tra still-point che o non vogliono concedersi o arrivano all'inizio della
seduta e durano poco meno di un'ora.
Ripreso il ritmo della quotidianità.
Sempre con un occhio attento alle contratture della muscolatura degli arti
inferiori (la vacanza era stata in gran parte occupata con il tracking) l'attenzione si
sposta nuovamente alla testa.
La sensazione di difficoltà di drenaggio del terzo ventricolo permane.
Alcuni tentativi di indurre un CV3 non solo falliscono ma lasciano nel cliente una
sensazione non positiva che rendono necessarie lunghe integrazioni “consolatorie”.
Evidentemente la via non è quella.
Emerge sempre più chiaro uno schema in cui i plessi coroidei essudavano il liquido
cerebrospinale in modo sicuramente copioso, con buona sintonia con la natura
“abbondante” del sistema di Luca: maree di ampia energia, muscolatura importante,
intense reazioni alle stimolazioni.
Questa abbondante produzione però non è in grado di drenare verso l'esalazione e
provocava
un
aumento
di
pressione
endocranica del LCS a livello del terzo
ventricolo.
Nel terzo ventricolo affacciano talamo,
ipotalamo, ipofisi o pituitaria, epifisi o
ghiandola pineale .
Come
teorica,
ben
tutte
evidenziato
le
parti
nella
parte
encefaliche
e
ghiandolari nominate hanno una influenza o
concausa sulle ancora non chiarite cause
scatenanti della cefalea a grappolo.
Pare quindi che ci possa essere qualche
nesso tra quanto il sistema racconta agli
operatori e quanto Luca vive nella sua
malattia. Per questa ragione si decide di seguire questa strada.
L'approccio terapeutico, non può che essere quello più squisitamente biodinamico.
87 Non si è arrivati all'analisi del problema focalizzati sullo stesso, soprattutto per
l'impossibilità di ideare una qualsiasi forma di “intervento” sull'acquedotto di Silvio,
ma semplicemente si è messo in circolo il problema, lasciando che il sistema fornisca i
suoi feedback e, se del caso, si attivi su questo tema.
L'acquedotto di Silvio, o dotto mesencefalico, come i ventricoli, non è un “qualcosa”
ma lo spazio tra qualcosa !
Attraverso
di esso, con la comunicazione tra terzo e quarto ventricolo, il
liquido cerebrospinale prodotto nei ventricoli laterali e nel terzo ventricolo può
drenare verso il 4° ventricolo, la cisterna magna e a
seguire in direzione caudale.
Esistono
patologie
note
in
relazione
all'acquedotto di Silvio: primo fra tutti l'idrocefalo
da stenosi dell'acquedotto di Silvio (HSAS) o
sindrome di Bickers-Adams che è caratterizzata
dall'associazione tra idrocefalo,
grave
deficit
cognitivo, spasticità e pollici addotti.
Possono
essere
associate
diverse
malformazioni cerebrali, compresa la dilatazione dei
ventricoli cerebrali, la stenosi dell'acquedotto di
Silvio, l'agenesia del corpo calloso e i segni
piramidali.
La trasmissione è recessiva legata all'X. La
malattia è dovuta alle mutazioni del gene L1CAM.
È espressa durante lo sviluppo embrionale negli assoni e nei neuroni post-mitotici
del sistema nervoso centrale e periferico e ha un ruolo nella migrazione neuronale e
nella crescita dei neuriti.
Luca non presenta sintomi che possono essere riconducibili ad una situazione
patologica ma non si può dimenticare che è stato oggetto di un linfoma a livello
cerebrale.
Approfittando di alcune radiografie TAC e di una risonanza magnetica alla testa, ci
rivolgiamo ad uno specialista della lettura radiografica per analizzare se vi siano delle
evidenze correlate al sistema del respiro primario.
88 Da una analisi delle lastre di cui qui portiamo un piccolo estratto emergono quattro
fattori principali che possono concorrere nella patologia di Luca e possono essere
concause delle crisi.
►DEVIAZIONE SETTO NASALE: Luca presente una importante deviazione verso
destra del setto nasale, probabilmente di origine traumatica conseguita facilmente
in ambito sportivo.
►IPERTROFICA
DEI
TURBINATI
SOPRATTUTTO A DESTRA:
una
importante
ipertrofia
riduce
sensibilmente la ventilazione e crea un
ristagno
di
muco
con
conseguente
deposito batterico e infiammazione delle
mucose afferenti all'area interessata. La
localizzazione destra è da attribuirsi alla
deformazione di cui al punto sopra.
►SINUSITE MASCELLARE DESTRA:
conseguente al punto sopra.
►INFIAMMAZIONE
DEL GANGLIO
DEL GASSER DESTRO (trigemino):
è forse il punto più interessante del quadro clinico.
Non appare evidente una correlazione con i punti
precedenti anche se non è da escludere che la
fioritura
batterica
persistente nell'area
della
rinofaringea
destra
possa
aver infiammato i tessuti
coinvolgendo il ganglio
stesso.
Da queste evidenze appare chiaro che esistono
cause sufficienti, anche se non necessarie, per
giustificare l'insorgere di cefalee.
89 Il passaggio alla forma a grappolo e alle intensità riscontrate non è diretto e scontato.
Come evidenziato nella parte teorica si suppone vi siano delle forme alterate di
reazione a carico del talamo, ipotalamo e ipofisi.
Non è aprioristicamente definibile se il quarto punto sia causa o effetto all'interno
del quadro clinico ma la presenza degli altri tre punti precedenti potrebbero far
propendere per un ruolo causale.
Per certo appare evidente che i punti di interesse teatro della sindrome, sono
molto vicini se non componenti, delle pareti del terzo ventricolo e prossimi a tutto il
sistema della respirazione primaria.
Indagine: R.M. dell’encefalo e del tronco encefalico senza e con contrasto di Luca: “……in sede di ganglio di Gasser, presenza di zona di alterato segnale, iperintensa nelle sequenze a Tr lungo, di tipo liquido; .….il quadro depone in prima istanza per una situazione di tipo flogistico. Presenza di piccola dilatazione cistica neuropiteliale benigna, dal segnale simil‐liquorale in tutte le sequenze, in sede temporale profonda a sinistra. ….. Normale l’ampiezza dei rimanenti spazi liquirali delle cisterne della base, delle cavità ventricolari e degli spazi sub aracnoidei in sede sotto e sopra‐tentoriale che sono in sede, di normale segnale. Ispessimento mucoso del seno mascellare di destra” ∞∞∞∞∞∞∞∞∞∞∞∞∞∞∞∞∞∞∞∞ indagine: T.A.C. DEL FACCIALE di Luca MASSICCIO “ Deviazione verso destro del setto nasale ed ipertrofia dei turbinati inferiore e medio di sinistra. Modesto ispessimento mucoso segmentario del pavimento del seno mascellare di destra. Regolare la trasparenza del seno mascellare contro‐laterale, delle cellule etmodiali dei seni frontali e sfenoidali “ 90 Se appare assodato dall'analisi delle TAC e
RM che non vi sia una vera e propria stenosi
dell'acquedotto di Silvio, è possibile comunque
che il sistema della respirazione primaria sia
compromesso e non libero di muoversi come in
un sistema in equilibrio ma presenti un fulcro i
cui
effetti
possono
essere
quelli
che abbiamo rilevato durante le applicazioni.
In questa ottica proseguiamo con un lento e
delicato lavoro sulla respirazione primaria del
terzo e quarto ventricolo.
Le risposte del sistema di Luca seguono
una
progressione
dapprima
lenta
ma
costante:
l'impulso ritmico craniale pare
lavorare solo in inalazione e poco o nulla in
esalazione.
Lentamente, col passare delle sedute, il
sistema
riduce
la
portata
del
liquido
cerebrospinale in inalazione riducendo il
carico pressorio nel terzo ventricolo che
comunque drena poco o nulla.
Va tenuto presente che, anche in altre
circostanze, il sistema di Luca ha sempre
risposto con energia quando era oggetto di
ascolto.
Per temperamento e carattere, il cliente
reagisce sempre alle sollecitazioni, positive o
negative che siano, con generosità di intenti.
91 Parimenti il sistema, quando messo sul
palcoscenico
di
un
ascolto
attivo,
reagisce sempre con tutto il vigore che
gli è possibile.
In questa ottica, lavorare con un
problema di ipertensione endocranica
rischia di essere pericoloso se il sistema
reagisce
con
una
iperproduzione
di
liquido cerebrospinale. Questa infatti è
stata la sensazione dei primi momenti.
In pratica, tra la fine di gennaio e per tutto febbraio, la sensazione che si è avuta
è che il sistema si stesse organizzando intorno al fulcro: se non era possibile drenare
si poteva produrre minor quantità di
liquido.
Verso la fine di febbraio, Luca
lamenta una ipersensibilità nella zona
algica che si posiziona nell'arcata sopracigliare destra, grande ala destra dello
sfenoide, osso zigomatico destro e osso
mascellare destro.
Non si tratta di un vero e proprio
dolore ma una ipersensibilità che genera
nel
cliente
una
sensazione
ansiosa
temendo un'incipiente crisi.
Per questa ragione gli vengono proposti dei
pseudo-trattamenti
di
rilassamento,
tra
ciascun trattamento completo svolto su base
settimanale, in cui semplicemente l'operatore
appoggia la propria mano sulla zona algica in
una situazione di centratura alla ricerca della
mera
decontrazione
della
muscolatura
facciale.
Questi pseudo-trattamenti di intervallo,
che
92 vengono
somministrati
in
modo
non
sistematico ma a richiesta del cliente, incontrano il favore di Luca che ne fa
frequente uso.
Durante questo periodo emergono due nuove circostanze: l'articolazione temporomandibolare di Luca appare contratta a causa principalmente di un muscolo massetere
particolarmente tonico e contratto (come sempre nella muscolatura di Luca).
Inizia quindi anche un lavoro su questo muscolo e sull'articolazione temporomandibolare in generale. Si suggerisce al cliente di aiutare questo lavoro di
decontrattura con l'uso di un “bite” notturno che aiuti il muscolo massetere a
rilassarsi ed eviti le sollecitazioni ossee di un bruxismo notturno.
Il bruxismo (dal greco βρύκω o βρύχω (brùko), lett. "digrignare i denti") consiste
nel digrignamento dei denti, dovuto alla contrazione della muscolatura masticatoria,
soprattutto durante il sonno.
Generalmente viene considerato come una parafunzione, ovvero un movimento non
finalizzato ad uno scopo.
Il digrignamento perdura per 5-10
secondi e, durante la notte, questo
evento può ripetersi varie volte.
Tipicamente, l'episodio compare nella
fase II del sonno (il che può anche
essere evidenziato da artefatti che
compaiono
sul
tracciato
elettroencefalografico).
Si tratta di un fenomeno abbastanza
diffuso presso la popolazione (5-20%) e generalmente non viene avvertito dalla
persona interessata. Il rumore causato dallo sfregamento dei
denti, invece, può disturbare il sonno del
partner di letto e talvolta può essere talmente
forte da potersi udire anche in altre camere.
Generalmente al risveglio la persona non
avverte nessun disturbo tranne nei casi di
bruxismo intenso in cui si può avvertire una
sensazione dolorosa alle mascelle.
93 Il digrignamento, però, può creare dei danni a causa dell'usura della superficie
masticatoria dei denti sia dell'arcata superiore che di quella inferiore e questa
condizione, il più delle volte, viene notata dal dentista.
Col tempo il bruxismo può produrre alterazioni importanti dei denti, che perdono
dimensione verticale e più in generale lo strato di smalto, e ciò può facilitare
l'insorgenza di carie.
Talvolta lo smalto può essere talmente abraso da esporre la dentina, il che può
velocizzare la successiva erosione.
A lungo termine si possono verificare fratture o perdite dentali.
Si può anche avere difficoltà ad aprire la bocca completamente e aumento della
sensibilità dei denti al caldo o al freddo.
È, infine, da notare che la dolorabilità dell'articolazione temporo-mandibolare, se
continuativa, può produrre comparsa di cefalea o arrivare alla disfunzione articolare
vera e propria.
I fattori eziologici del fenomeno non sono noti: in alcuni casi si è notata una
predisposizione familiare, talvolta si è fatto riferimento a malformazioni mandibolari
o a problemi d'occlusione dentari e anche a stati psicopatologici alterati (tensione
emotiva, stress, aggressività) o ad alterazioni del sistema extra-piramidale.
Al momento non esiste una
terapia
specifica
per
questa
condizione ma vengono utilizzati
degli opportuni dispositivi, detti
“bite”, che possono essere duri o
morbidi a seconda delle necessità,
che proteggono di notte i denti
dall'erosione.
Tali dispositivi possono essere
preparati appositamente per la
persona
interessata
(tramite
rilevazione le impronte delle due
arcate).
Tali
apparecchi
oltre
a
proteggere lo smalto dall'erosione,
possono anche facilitare il ripristino
di un allineamento corretto delle arcate.
94 In alternativa, è possibile acquistare “bite” da banco che mediante un
riscaldamento temporaneo si ammorbidiscono e si adattano agevolmente ai denti, per
poi irrigidirsi una volta raffreddati.
Luca usa proprio uno di questi apparecchi da banco e, dopo un necessario periodo di
assuefazione per sopportarlo durante il sonno, ha iniziato a farne uso regolare.
Il miglioramento si è immediatamente avvertito in trattamento sul muscolo
massetere che risulta ora molto più morbido, decontratto e soprattutto risponde
alle richieste del terapeuta.
Parallelamente Luca lamenta una ipersensibilità ad alcuni denti dell'arcata
mascellare destra (in zona algica quindi) che si acutizza nei periodi di ipersensibilità di
questa zona.
È evidente che è difficile capire quale sia la causa e quale la conseguenza, se
l'ipersensibilizzazione del dolore dentale o il dolore dentale dell'ipersensibilizzazione.
Di certo l'uso del “bite” lo aiuta a non sollecitare inutilmente le parti. Luca è
preoccupato del fatto che i denti in questione siano già stati da tempo devitalizzati
per cui la sensazione di fastidio/dolore teme non possa essere riconducibile ai denti
stessi.
È ovvio che una buona componente ansiogena, complice anche il calendario che
sfoglia preoccupantemente verso la primavera, ha il suo peso.
Il consiglio non può che essere di interpellare il dentista per o risolvere il problema
o escludere la sua origine stomatologica.
Va sempre ricordato che il craniosacrale è una terapia complementare e non può
sostituirsi alla terapia medica allopatica ove vi siano delle patologie conclamate ma
deve affiancarsi ad essa per armonizzare l'azione tipicamente locale ed invasiva della
medicina classica; il craniosacrale può coadiuvare una cura e solo raramente risolvere
una patologia ove la stessa sia effetto e non causa di una sofferenza focalizzata in un
fulcro fisico o emotivo.
Le cure dentistiche iniziano all'inizio della primavera, verso fine di marzo e portano
come risultato un miglioramento dell'ipersensibilità alla radice dei denti.
Alla data di pubblicazione della presente opera la cura continua con un
ricondizionamento dei colletti dei denti in quanto lo specialista ha valutato che la
dolenzía sia da imputare alla gengiva in prossimità dei denti devitalizzati.
Rimane l'ipersensibilità diffusa a livello della zona algica ma, come diremo in
seguito, anche quella nel giro di poco andrà affievolendosi.
95 Con la primavera Luca ha sempre più la sensazione che si avvicini il periodo del
“redde rationem”. Il caldo comincia ad aumentare e si avvicina il periodo usuale per la
crisi di cefalea.
Affrontati i problemi dentari e mitigata la contrattura all'articolazione temporomandibolare con le sedute di craniosacrale e l'uso di un “bite” notturno, anche la
necessità di momenti di “rilassamento” infra-seduta diminuisce.
Le richieste di Luca di questo tipo di pseudo-trattamento sono sempre meno fino a
cessare. Continua invece il ciclo di trattamenti su base settimanale.
Un nuovo scenario pare aprirsi all'operatore all'analisi dell'impulso ritmico
craniosacrale nel terzo ventricolo: con il diminuire della portata dell'inalazione si ha la
sensazione che il terzo ventricolo riesca a drenare in esalazione attraverso
l'acquedotto di Silvio in modo sensibile.
La portata di questa esalazione non è confrontabile con quella dell'inalazione, ma è
avvertibile qualcosa che prima non si riusciva ad avvertire.
Anche la tensione del terzo ventricolo in esalazione, che usualmente si avvertiva
come una forte pressione alle pareti del ventricolo, pare essere diminuita.
Con l'aumentare del caldo anche l'ipercinesia di Luca aumenta. Il suo sistema
invece, in sede di trattamento biodinamico, appare docile e si allinea ai primi momenti
del contatto con l'operatore. Il cliente afferma di attendere con piacere il momento
settimanale del trattamento in quanto la sensazione di piacevolezza, rilassamento e
centratura è godibile.
Per tutto aprile e maggio la sensazione di un acquedotto di Silvio decisamente
pervio accompagna ogni seduta.
Tanto per rendere le cose meno facili a Pasqua, ai primi di aprile, Luca si dedica ad
un viaggio lampo a Tokyo.
Al suo rientro di nuovo un paio di sedute, come a Natale, sono dedicate a far
ritrovare la centratura ad un sistema che viaggia indeciso fra due fusi orari
diametralmente opposti.
Questo fatto però cela anche un altro aspetto tutt'altro che trascurabile che non
è strettamente correlato con la disciplina craniosacrale ma rientra pienamente nella
visione non allopatica di un cliente-paziente che non è un insieme di organi e funzioni
isolati più o meno ben funzionanti ma un tutt'uno di corpo, psiche e spirito che non può
essere distinto l'uno dall'altro e deve essere osservato nel suo insieme: come già
abbozzato sopra, l'impatto debilitante sociale di questa malattia è notevole non solo
96 per l'individuo che ne soffre ma per tutto “l'entourage” che lo circonda, in primis il
coniuge.
Luca in particolare, sia per caratterialità che per le sue vicissitudine cliniche, è una
persona ansiosa.
Il fatto che abbia deciso di fare dei viaggi così ambiziosi in un periodo
potenzialmente a rischio o prossimi a questo tempo, suggerisce che dentro di se
avverte una sensazione di sicurezza e sanità che va oltre la salute che egli ha
ostentato per gli altri 11 mesi dell'anno.
La sensazione che pare evidente anche dal dialogo operatore-cliente prima e dopo
le sedute, è di un cliente che avverte dentro di se, in maniera inconscia certamente,
una sensazione di guarigione collegata col principio di ordine e guarigione nel senso
espresso dal Sutherland.
Questo aspetto non è secondario. In una malattia che, in epoche lontane dalle crisi,
non manifesta alcuna forma di insanità salvo far degenerare l'individuo nei periodi di
crisi, la sensazione di “malattia latente”, si fa strada. La sensazione di guarigione è
ben più di un essere in salute, è il ritrovare un equilibrio e una armonia interna che
risuona con il proprio intimo concetto di ordine e guarigione.
Questa è la sensazione che traspare dei colloqui e dal tipo di vita che Luca conduce
nei mesi di aprile e maggio.
Maggio in particolare, mese della crisi dell'anno precedente, trascorre con un
contatto molto frequente tra cliente e operatore. Ma tutto scorre per il meglio.
Con giugno arriva il primo vero e proprio gran caldo del 2010. Le sedute proseguono
non più a base settimanale da ogni 10-12 giorni.
Il sistema ventricolare sembra quello di una persona diversa da quella incontrata in
autunno. Per la prima volta si ha la sensazione che non vi sia differenza tra inalazione
ed esalazione.
In uno degli ultimi trattamenti prima della fine di giugno l'operatore tenta un stillpoint in esalazione del terzo ventricolo ed immediatamente il sistema risponde con un
prolungato CV3. Il sistema ventricolare funziona come un orologio!
Poiché a questo punto lo scopo del ciclo di trattamenti pare raggiunto, si comunica
a Luca l'intenzione di non proseguire con il ciclo di trattamenti a meno di sue richieste
in tal senso.
Questo non significa certamente che la patologia sia risolta ma che l'azione del
terapeuta intrapresa l'autunno precedente ha avuto un effetto.
Sta ora al “sistema” reagire a questo nuovo equilibrio ed organizzarsi
diversamente.
97 Se questo avrà dei benefici nei confronti della patologia sarà da vedersi. Per ora le
crisi non si sono presentate con la periodicità degli anni precedenti per cui
sicuramente qualcosa è cambiato.
Quanto e in che modo si valuterà con l'osservazione e con il tempo.
L'ultimo incontro prima dell'estate con Luca avviene proprio verso la fine di
ottobre.
Il sistema è in equilibrio, il terzo ventricolo raggiunge normali volumi di inalazione
ed esalazione.
Sia CV3 che EV3 sono raggiunti facilmente una volta che il cliente è entrato nelle
sue risorse.
Non vi sono gli estremi per continuare il ciclo di terapia, il cliente stesso desidera
sospendere.
Il periodo in cui l'anno prima sono sorte le crisi è già passato.
Questo non significa che quest'anno non si presenteranno più ma, essendo già
arrivata la stagione estiva, cronologicamente e di fatto, il cambio di stagione, fatidico
momento di passaggio, è trascorso.
L'estate per Luca trascorre tranquilla e senza problemi. Molto lavoro, un po' di
ferie.
Nessuna crisi. Non ci sono incontri di craniosacrale in quel periodo ma solo contatti
telefonici.
Ovviamente per questo vi è euforia ma non ci sono elementi concreti per poter
dare il merito di questo al craniosacrale. Manca la controprova che nessuno si augura
di poter provare.
Ciononostante il quadro che si genera è di per se consistente e, se non sappiamo se
il craniosacrale è stato la causa risolvente del problema, nonostante i risultati qui
riportati dagli operatori, vi è la sensazione che possa essere stato di ausilio al quadro
complessivo.
Va anche tenuto in considerazione il notevole apporto all'aspetto psicologico che il
lavoro del craniosacrale ha contribuito a migliorare.
Non vi è quindi la possibilità una analisi più approfondita che possa far propendere
per una corresponsabilità positiva della terapia craniosacrale che vada oltre
all'effetto placebo.
98 Forse una ulteriore risonanza magnetica al cranio potrebbe far capire se sia
riscontrabile una minor infiammazione del ganglio trigeminale di Gasser ma non vi sono
basi cliniche per indurre il sistema sanitario nazionale a far prescrivere questo
ulteriore esame.
Noi riteniamo che ciò vada oltre le competenze e gli scopi del craniosacrale.
Se questo è stato vincente, coadiutore o inutile per il decorso della malattia (dalla
quale non è dato sapere, allo stato attuale delle conoscenze scientifiche sulla stessa,
se Luca sia guarito o meno) poco importa.
Il cliente è contento del lavoro svolto e allo stesso modo gli operatori ritengono di
aver fatto ciò che che era in loro potere fare per il cliente.
Il risultato di aver contribuito sicuramente ad aver dato al cliente uno status
mentale attivo e proreattivo nei confronti della malattia a prescindere se la terapia
sia stata utile contro la malattia, è già di per se un risultato apprezzabile.
Al fine di chiudere il cerchio in modo consistente nei confronti della presente
pubblicazione, Luca è stato invitato ad un incontro di verifica dopo la fine dell'estate.
Questi sono i risultati della seduta: il cliente è in buona salute; nessun segno di
cefalea nella usuale zona algica.
Il cliente usa costantemente il “bite” notturno anche se ultimamente per problemi
respiratori lo ha momentaneamente abbandonato (permane comunque l'ipertrofia a
carico delle mucose dei turbinati e la deviazione del setto nasale che il cliente
potrebbe valutare di risolvere chirurgicamente soprattutto qualora si allontanasse con
sufficiente sicurezza il rischio di recidive della sindrome cefalica a grappolo).
Il problema alle gengive in prossimità dei colletti dei denti è tutt'ora in fase di
cura.
Il sistema della respirazione primaria è fluido ed energico. Esalazioni ed inalazioni
dell'impulso ritmico craniale si alternano con intensità e portata apparentemente pari.
La mobilità delle ossa del cranio è pari per le ossa pari. La motilità del sistema
nervoso centrale è chiara e distinta.
Il movimento di esalazione ed inalazione della falce cerebrale, di quella cerebellare
e del tentorio appaiono nella norma.
Il sistema scivola facilmente in still-point su suggerimento del terapeuta sia in
esalazione che in inalazione. CV3 e EV3 sono evidenti e fisiologici. Anche gli CV4 ed
EV4 sono adeguati.
99 Durante la fase di ascolto si accende con energia la linea mediana con uno splendido
apporto di energia. Pare evidente un principio di ordine predominante.
In questa fase si fa strada nuovamente, come nei primi momenti di contatto un
anno fa, una sensazione di tensione e di contrattura a livello lombare il cui ascolto e
trattamento viene rimandato ad incontri successivi.
Il sistema ha permesso di spostare l'attenzione dal problema predominante ad un
vecchio e piccolo problema di sovraccarico discale, a dimostrazione che “si sente
libero” di occuparsi di problemi “minori”.
Ai fini di questa opera, dunque, viene posto un traguardo in questo momento.
Ciò non significa che il cliente non beneficerà più del craniosacrale o che la sua
patologia si risolta ma semplicemente che, per poter tracciare un quadro
autoconsistente di questo ciclo di terapia craniosacrale biodinamica, si è chiuso il
cerchio per poterne descrivere storia, caratteristiche ed effetti, e se ne aprirà un
altro che apparterrà al futuro.
Riteniamo che conclusioni non siano da trarre se non quanto riportato sopra circa
l'opportunità di adoperare la tecnica biodinamica nel trattamento delle cefalee a
grappolo.
L'assenza di giudizio e interpretazione, peraltro, è insito nella tecnica biodinamica
stessa.
Ogni valutazione esposta è stata puramente di ordine procedurale e tecnico in
senso stretto.
L'unica valutazione che abbia un senso è quella di Luca, del cliente, e del rapporto
che egli ha avuto con la terapia craniosacrale biodinamica e che appartiene a lui
solamente.
Questa opera è stata redatta per fini divulgativi e ogni affermazione è stata
effettuata sotto la responsabilità degli operatori.
Il cliente oggetto del ciclo di trattamenti è stato informato del contenuto della
pubblicazione e a lui va tutta la gratitudine degli operatori per aver permesso che i
risultati della sua esperienza divengano pubblici.
100 Bibliografia •
•
•
•
•
•
•
•
Netter
Moore Persaud “Lo sviluppo prenatale dell’uomo”
M. Barbieri, P. Carinci “Embriologia”
Michael Kern “Craniosacrale - Principi ed esperienze terapeutiche”
John E. Upledger, Jon D. Vredevoogd “Terapia Craniosacrale”
Appunti Cranioacrale Biodinamico Corso Ass. L’Alba 2008 – 2010
Wikipedia
Anatomy Gray
www.giovannichetta.it
http://www.cesil.com/leaderforchemist/articoli/italiano/bussone/bussoneit.htm
http://it.wikipedia.org/wiki/Cefalea_a_grappolo http://www.farmacoecura.it/malattie/cefalea-a-grappolo-sintomi-cura-e-prevenzione/ http://www.eurosalus.com/notizie/ultime/una-nuova-cura-per-la-cefalea-a-grappolo.-ma-il-dolore- quando-la-batteria-si-scarica.html
● http://www.sisc.it/admin/upload/pagine_generiche/lineaAdulto2109_TrattaNonFarmaCefaGrappolo.pdf ● http://medicinaonline.altervista.org/Cefalee.htm ● Gfapastr5.jpg ● http://www.croceazzurrasem.it/medicina/nervoso.php ● http://www.scanvetpress.com/ ●
●
●
●
●
Ringraziamenti
Gli autori ringraziano per le conoscenze, l’aiuto e l’incoraggiamento che hanno
ricevuto da:
¾ I nostri insegnanti Carlotta e Maurizio
¾ La nostra guida spirituale Pierrette
¾ Stefano, Sandra, Miri per aver sopportato la nostra formazione e le nostre
esperienze di lavoro su di loro
¾ “Luca” per aver consentito che il suo caso fosse da esempio e fosse pubblicato
¾ Lilli, Katty, Giuli, MaryG, Loreta per averci aiutato a chiarire i nostri dubbi
e per avercene dati altrettanti
¾ Chicca per averci spiegato come
ascolto del proprio Corpo
debba
essere un
corretto e
radicale
¾ A Michela che con i suoi consigli e stimoli ha permesso che tutto questo avesse
luogo.
101