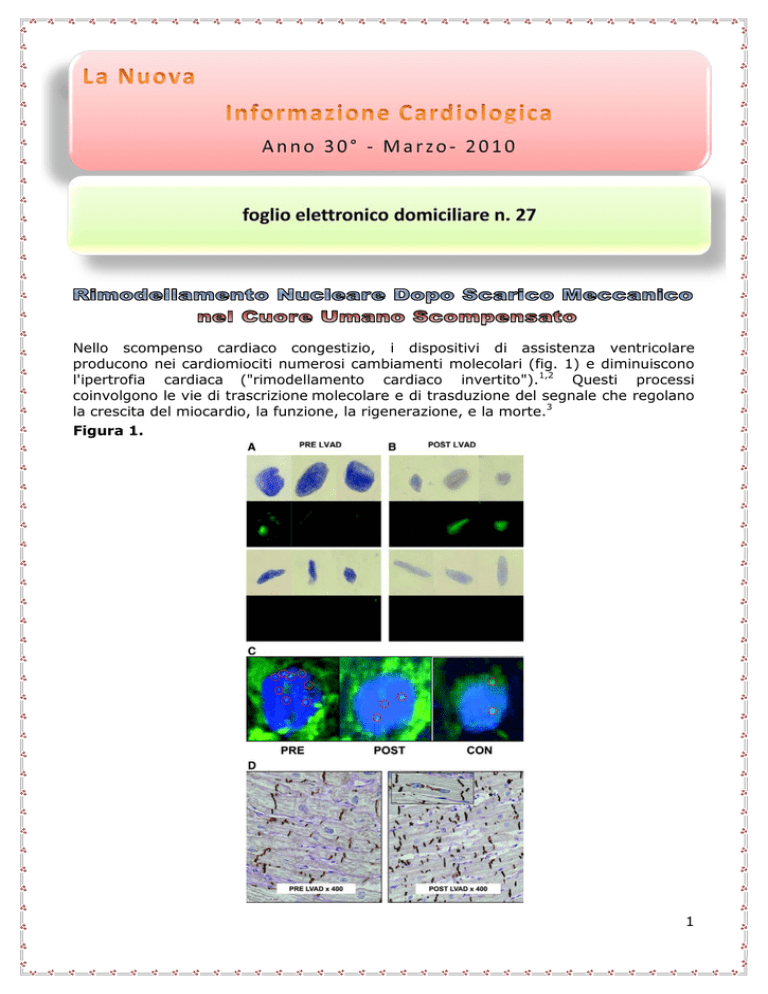
Nello scompenso cardiaco congestizio, i dispositivi di assistenza ventricolare
producono nei cardiomiociti numerosi cambiamenti molecolari (fig. 1) e diminuiscono
l'ipertrofia cardiaca ("rimodellamento cardiaco invertito").1,2 Questi processi
coinvolgono le vie di trascrizione molecolare e di trasduzione del segnale che regolano
la crescita del miocardio, la funzione, la rigenerazione, e la morte.3
Figura 1.
1
A, (riga in alto). Nuclei vescicolari ingranditi dei cardiomiociti prima dello scarico meccanico
(pre LAVD) evidenziati con immunofluorescenza marcata con troponina C-1. (riga in basso). I
non cardiomiociti mostrano una morfologia nucleare diversa con nuclei più sottili e più
ipercromatici. B, (riga in alto). I nuclei dei cardiomiociti dopo assistenza meccanica (LVAD)
sono più piccoli, ma mostrano la stessa morfologia nucleare e si colorano positivamente con
troponina C-1. (riga in basso). I nuclei dei non cardiomiociti non sono modificati nelle
dimensioni dopo lo scarico meccanico. C, a sinistra. Nucleo ingrandito di cardiomiocito nello
scompenso cardiaco congestivo con 8 segnali centromerici del cromosoma 8 indicanti
poliploidia (PRE). C, in mezzo. Nucleo di cardiomiocita dopo lo scarico meccanico con 3 segnali
centromerici, indicanti che il contenuto di DNA è diminuito (POST). C, a destra. Nucleo di
cardiomiocita di controllo con 2 segnali centromerici (CON). Reazione acida di Schiff periodica
combinata con diastasi e immuno-istochimica con anticorpi diretti contro Pan-caderina per
evidenziare contemporaneamente i dischi intercalati e la membrana cellulare, per contare
cardiomiociti binucleati. Notare: Il cardiomiocita ingrandito nello scompenso cardiaco (a
sinistra) e una riduzione significativa di dimensione e un maggior numero di cardiomiociti
binucleati (a destra cardiomiociti binucleati contrassegnati con un asterisco; ingrandimento
originale x400). Inserto, ingrandimento, cardiomiociti binucleati (originale x600).4
Commento
I dispositivi sussidiari ventricolari (LVAD) (descritti in NIC 24 novembre 2009) sono
sempre più utilizzati come mezzo ponte per aiutare i pazienti con insufficienza
cardiaca avanzata fino al momento del trapianto. Studi molto importanti hanno
dimostrato che lo scarico meccanico di LVAD causa la regressione dell'ipertrofia
dell'intero cuore e del singolo miocita, accompagnata da una riduzione della fibrosi
interstiziale.5,6,7 Miociti isolati mostrano una maggiore contrazione e migliori dinamiche
di rilassamento, miglioramento della gestione del calcio e della funzione del reticolo
sarcoplasmatico, e migliore trasduzione del segnale β-adrenergico.5,8 Il recupero del
cuore è sufficiente, in alcuni casi, per il permesso di svezzamento da LVAD senza
trapianto di cuore.9
Il rimodellamento nucleare descritto nella figura 1 riassume i risultati di uno studio
recentissimo 4 in cui sono stati esaminati coppie campioni di miocardio umano di 23
pazienti con insufficienza cardiaca, prima e dopo impianto di LVAD, confrontando
questi risultati con quelli provenienti da 5 cuori sani di controllo. I dispositivi sussidiari
ventricolari furono attivi per un tempo mediano di 146 giorni prima del trapianto
(range, da 17 a 426 giorni). I campioni di miocardio sono stati sottoposti a una
batteria d'analisi di "morfometria molecolare", comprendenti colorazione di Feulgen
per quantificare il contenuto di DNA, fluorescenza con ibridazione in situ per valutare il
numero di cromosomi, e inoltre valutazioni istopatologiche standard per misurare
dimensioni e numero dei nuclei di un miocita. I risultati hanno dimostrato,
confermando dati precedenti, che i miociti nei cuori scompensati avevano aumentato
in modo marcato il contenuto in DNA. Impressionante la dimostrazione in cuori
scompensati di cardiomiociti contenenti poliploidia con DNA di 32C (dove C è uguale a
un set aploide di cromosomi).
Dopo lo scarico meccanico di lunga durata con LVAD, i nuclei dei cardiomiociti erano
più piccoli; essi mostravano una diminuzione del 30% nel loro contenuto medio di
DNA, da 6.8C a 4.7C, anche se ancora superiore a quello dei cuori di controllo di 3.0C.
Questo correla pure con una riduzione di fluorescenza nel cromosoma 8 nei segnali di
ibridazione in situ per nucleo.
Prendendo questi risultati insieme, Wohlschlager e colleghi dimostrano che lo scarico
meccanico dei cardiomiociti ha ridotto il contenuto di DNA nei cuori umani.
2
Il cuore si adatta perfettamente alle mutevoli sollecitazioni meccaniche cambiando
dimensioni, forma, rigidità, contrattilità, e sensibilità elettrica per soddisfare nuove
esigenze. Tali adattamenti portano a cambiamenti nell'espressione di molecole di
regolamentazione, proteine contrattili, componenti della matrice extracellulare, e
canali ionici.10 Sebbene questi percorsi siano inizialmente adattativi, possono
diventare deleteri quando attivati in eccesso, contribuendo allo sviluppo
dell'insufficienza cardiaca. Ẻ meno riconosciuto il fatto che i cardiomiociti umani
possono avviare l'attività del ciclo cellulare in risposta alle sollecitazioni meccaniche.
Nell'insieme, diversi dati suggeriscono che, a seguito delle sollecitazioni meccaniche,
cardiomiociti differenziati sono in grado di replicare il loro DNA senza subire cariocinesi
(divisione nucleare) o divisione cellulare, risultandone un maggiore contenuto di DNA
(ploidia nucleare) per cellula.
In linea di principio, l'aumento del contenuto del DNA di una cellula è associato con
una maggiore dimensione della cella e della produzione metabolica, senza la necessità
di una riorganizzazione del cito-scheletro e degli accessori extracellulari (come
avviene nella mitosi).11 Inoltre, le cellule poliploidi possono essere più resistenti ai
danni del DNA, probabilmente perché hanno molte copie di ogni gene e perché non è
necessario segregare i loro cromosomi durante la mitosi.11 Quindi, l'aumento del
contenuto di DNA e della dimensione della cellula può essere una strategia
vantaggiosa per i tessuti che sono differenziati terminali ma devono continuare a
crescere (ipertrofia compensatoria, come ad esempio, nel cuore esposto a carico
meccanico). 12
La mostruosa poliploidia presente nei cardiomiociti del cuore scompensato è il risultato
di una crescita ipertrofica associata a ripetuti cicli di sintesi del DNA con un tentativo
incompleto di entrare in mitosi che è stata bloccata dopo il completamento della
replicazione del DNA. Quando lo stress emodinamico è alleviato da LVAD e la
stimolazione ipertrofica è diminuita, si potrebbe ipotizzare che tale blocco viene
liberato, e causare cariocinesi, con conseguente formazione di cardiomiociti binucleati,
e reale duplicazione delle cellule. La diminuzione del contenuto di DNA medio per
cardiomiocita (comprese le cellule binucleate) suggerisce non solo che cariocinesi con
un contenuto ridotto di DNA per nucleo è in atto, ma inoltre che la divisione cellulare e
la proliferazione delle cellule progenitrici si verificano dopo lo scarico meccanico, con
una conseguente riduzione del DNA totale per cardiomiocita.4
(PR)
Bibliografia
1. Zafeiridis A, Jeevanandam V, Houser SR, Margulies KB. Regression of cellular hypertrophy after left
ventricular assist device support. Circulation. 1998; 98: 656–662.
2. Baba HA, Grabellus F, August C, Plenz G, Takeda A, Tjan TD, Schmid C, Deng MC. Reversal of
metallothionein expression is different throughout the human myocardium after prolonged left-ventricular
mechanical support. J Heart Lung Transplant. 2000; 19: 668–674.
3. Wohlschlaeger J, Schmitz KJ, Schmid C, Schmid KW, Keul P, Takeda A, Weis S, Levkau B, Baba HA.
Reverse remodeling following insertion of left ventricular assist devices (LVAD): a review of the
morphological and molecular changes. Cardiovasc Res. 2005; 68: 376–386.
4. Wohlschläger J, Levkau B, Brockhoff G, Schmitz KJ, von Winterfeld M, Takeda A, Takeda N, Stypmann
J, Valhaus C, Schmid C, Pomjanski N, Bocking A, Baba HA. Hemodynamic support by left ventricular
assist devices reduces cardiomyocyte DNA content in the failing human heart. Circulation. 2010; 121:
989–996.
5. Dipla K, Mattiello JA, Jeevanandam V, Houser SR, Margulies KB. Myocyte recovery after mechanical
circulatory support in humans with end-stage heart failure. Circulation. 1998; 97: 2316–2322.
6. Zafeiridis A, Jeevanandam V, Houser SR, Margulies KB. Regression of cellular hypertrophy after left
ventricular assist device support. Circulation. 1998; 98: 656–662.
3
7. Maybaum S, Mancini D, Xydas S, Starling RC, Aaronson K, Pagani FD, Miller LW, Margulies K, McRee S,
Frazier OH, Torre-Amione G. Cardiac improvement during mechanical circulatory support: a prospective
multicenter study of the LVAD Working Group. Circulation. 2007; 115: 2497–2505.
8. Heerdt PM, Holmes JW, Cai B, Barbone A, Madigan JD, Reiken S, Lee DL, Oz MC, Marks AR, Burkhoff
D. Chronic unloading by left ventricular assist device reverses contractile dysfunction and alters gene
expression in end-stage heart failure. Circulation. 2000; 102: 2713–2719.
9. George RS, Yacoub MH, Bowles CT, Hipkin M, Rogers P, Hallas C, Banner NR, Dreyfus G, Khaghani A,
Birks EJ. Quality of life after removal of left ventricular assist device for myocardial recovery. J Heart
Lung Transplant. 2008; 27: 165–172.
10. Heineke J, Molkentin JD. Regulation of cardiac hypertrophy by intracellular signalling pathways. Nat
Rev Mol Cell Biol. 2006; 7: 589–600.
11. Edgar BA, Orr-Weaver TL. Endoreplication cell cycles: more for less. Cell. 2001; 105: 297–306.
12. Charles E. Murry and Bernhard Kühn. Taking a Load Off: Nuclear Remodeling After Mechanically
Supporting the Failing Human Heart. Circulation 2010 121: 957-959.
Indice:
Imaging: Rimodellamento Nucleare Dopo Scarico Meccanico nel Cuore Umano Scompensato pag. 14; Editoriale: Il cuore piccolo dell'enfisema polmonare, pag. 5-10; Leading article: Il trattamento
con analogo della prostaciclina (iloprost) nella prevenzione della nefropatia da mezzi di contrasto
iodati, pag. 11-13; Focus: Screening sistematico dei siti di stimolazione del ventricolo sinistro:
raramente la parete laterale e il seno coronarico sono i siti migliori. Confronto tra farmaci
antiaritmici e ablazione trans catetere. Rischio di fibrillazione atriale incidente in pazienti che
ricevono farmaci antiipertensivi: uno studio caso-controllo “nested”. L’uso di prodotti erboristici e
interazioni potenziali in pazienti con patologie cardiovascolari. Relazione tra la guarigione del trombo
e la morfologia della placca sottostante nella morte improvvisa; pag. 13-17. Aggiornamenti:
Dronedarone per la fibrillazione atriale. Boxed warning: potenziale riduzione di efficacia
antiaggregante di Plavix nei pazienti scarsi metabolizzatori; pag. 17-23; Medicina e morale: Lo
status giuridico dell'embrione, cioè se è anch'esso titolare della dignità umana. , pag. 23-25
4
La malattia polmonare ostruttiva cronica (BPCO), definita come ostruzione non
completamente reversibile del flusso aereo bronchiale, è attualmente la quarta causa
di morte a, nei Paesi industrializzati. Alla bronco-pneumopatia cronica ostruttiva
(BPCO) si sovrappone parzialmente l'enfisema, che è caratterizzato dalla distruzione
delle pareti alveolari e dalla dilatazione permanente degli spazi aerei distali ai
bronchioli terminali.
Il cuore polmonare, che complica le BPCO molto gravi, è caratterizzato da un aumento
delle resistenze vascolari polmonari e da scompenso cardiaco destro, cui si associano
le riduzioni del riempimento ventricolare sinistro, della portata cardiaca e della gittata
sistolica ventricolare sinistra, benché la frazione di eiezione ventricolare sinistra sia
generalmente preservata. Tale complicazione può essere prodotta da vari meccanismi,
che includono la perdita di capacità del letto vascolare polmonare a causa della
distruzione del parenchima, la vasocostrizione ipossica delle arterie polmonari, e
l'iper-insufflazione polmonare con elevata pressione intratoracica.
Nei pazienti con enfisema, il profilo cardiaco sulla radiografia del torace è tipicamente
lungo e stretto. La spiegazione più comune data di tale rilievo è la posizione alterata,
più verticale, del cuore all'interno di una cassa toracica più larga. Una spiegazione
alternativa per tale reperto radiografico può essere invece la diminuzione del volume
del ventricolo sinistro.(1)
Negli anni '80 e '90, varie tecniche si resero disponibili per misurare con precisione i
volumi ventricolari e la funzione cardiaca nei pazienti con malattia polmonare
ostruttiva cronica (BPCO). Già allora fu osservato che in pazienti selezionati (quelli con
bronco-pneumopatia cronica complicata da enfisema polmonare), il volume del
ventricolo sinistro e la gittata sistolica erano meno elevati rispetto al normale. (2,3) La
maggior parte di questi pazienti presentavano il setto interventricolare arcuato verso
sinistra nella prima fase della diastole, come conseguenza del sovraccarico di
pressione nel ventricolo destro. Pertanto, si è pensato che la difficoltà del riempimento
a
L’ultimo dato ISTAT sulle cause di morte è del 2002. In quell’anno morirono in Italia
560.390 persone, di cui: maschi: 279.296 femmine: 281.094
Le cause di morte sono state, in valori assoluti:
1)Malattie del sistema circolatorio: 131.472, 2)Tumori: 69.672, 3)Altri stati morbosi:
21.173 4)Malattie dell’apparato respiratorio: 15.324, ecc.
5
ventricolare sinistro fosse la causa più probabile della riduzione di volume del
ventricolo sinistro e della gettata sistolica. (3)
In uno studio prospettico, multietnico di grandi dimensioni, Baar e coll. (1) ha
esaminato le relazioni tra funzioni polmonari e funzioni e strutture cardiache in 2816
persone già arruolate nello studio MESA b, di età da 45 a 84 anni. L'entità
dell'enfisema è stata misurata quantitativamente sulla tomografia computerizzata
[CT]), il grado di ostruzione del flusso aereo bronchiale è stato misurato sulla
spirometria, e la struttura e la funzione cardiaca sono state valutati mediante la
risonanza magnetica [RM]).
Tre risultati riportati da Barr e coll. gettano nuova luce sul fenomeno dei piccoli volumi
del ventricolo sinistro nella BPCO. Primo, questo studio di popolazione di grandi
dimensioni dimostra con forte evidenza che il volume del ventricolo sinistro e la
gettata sistolica sono realmente diminuiti nella BPCO. Secondo, dimostra che tale
diminuzione è legata alla percentuale di enfisema e al grado di ostruzione delle vie
aeree. Terzo, dimostrando che tali rapporti furono lineari attraverso tutta la
popolazione studiata, la ricerca suggerisce che anche nelle fasi precoci la BPCO
influenza gittata sistolica e dimensioni del ventricolo sinistro.
L'enfisema e la funzione cardiaca
La figura 1 mostra le relazioni tra percentuale di emfisema e volume tele-diastolico e
gittata sistolica del ventricolo sinistro. Queste relazioni furono lineari attraverso tutto
lo spettro della struttura polmonare da normale a grave enfisema, senza evidenza di
un effetto soglia.
Figura 1
b
Multi-Ethnic Study of Atherosclerosis (MESA) è uno studio prospettico multicentrico, studio di coorte
della prevalenza, che ha messo in correlazione la progressione della malattia cardiovascolare subclinica
nei bianchi, neri, ispanici e asiatici senza malattia cardiovascolare clinica. Tra il 2000 e il 2002, MESA ha
reclutato 6.814 uomini e donne, 45-84 anni di età, da sei comunità degli Stati Uniti: Forsyth County,
North Carolina, New York, Baltimora, St. Paul, Minnesota, Chicago e Los Angeles. I criteri di esclusione
sono stati malattie cliniche cardiovascolari, peso superiore a 136 kg (300 lb), gravidanza, e impedimenti
alla partecipazione a lungo termine.
6
Figura 1. Rapporti tra la percentuale di enfisema e il volume tele-diastolico e la gittata sistolica
(stroke volume) del ventricolo sinistro (LV). Risultati delle analisi multivariate della relazione
tra percentuale di enfisema e volume tele-diastolico del ventricolo sinistro (gruppo A) e gittata
sistolica (gruppo B). Le linee continue indicano la linea smussata di regressione aggiustata per
età, razza o gruppo etnico, sesso, superficie corporea, numero di pacchetti di sigarette fumate
per anni, livello di cotinina urinaria, livello di istruzione, presenza o assenza di diabete mellito,
livelli plasmatici di glucosio a digiuno, indice di massa corporea, presenza o assenza di
ipertensione arteriosa sistolica e diastolica, livelli di proteina C-reattiva, livelli di fibrinogeno,
tipo di scanner CT, e corrente del tubo in milliampere.
Le linee tratteggiate indicano gli intervalli di confidenza al 95%. I puntini rappresentano valori
predetti più i residui. Le funzioni di smorzamento non hanno migliorato il modello adatto
rispetto ai termini lineari per il volume tele-diastolico o la gittata sistolica del ventricolo
sinistro, il che implica che non potevano essere dimostrate soglie nella relazione tra
percentuale di enfisema e volume tele-diastolico o gittata sistolica del ventricolo sinistro. (1)
Come spiegare i risultati osservati? Considerando le caratteristiche basali, i pazienti
studiati presentavano in media, una funzione polmonare quasi normale e un valore
mediano di enfisema del 15%, è pertanto improbabile che l'ipertensione polmonare
possa spiegare questi risultati. La relazione lineare tra la percentuale di enfisema e la
diminuzione della gettata sistolica sembra suggerire che una perdita di letto vascolare
polmonare porti a una minore gettata sistolica. Anche negli stadi più precoci di
enfisema, sono già presenti la perdita sostanziale e il rimodellamento dei vasi
polmonari, provocando un aumento nella resistenza vascolare polmonare. (4) Un
piccolo aumento della resistenza vascolare polmonare diminuirà grandemente
l'acquiescenza o conformità (compliance) vascolare. (5) Poiché la resistenza e la
conformità vascolare polmonare sono entrambe le componenti del carico ventricolare
destro, questo lavoro sistolico risulterà aumentato nella BPCO, anche in assenza di
ipertensione polmonare. Un aumento del carico ventricolare destro non può essere un
problema per un ventricolo destro sano, ma è discutibile se il ventricolo destro nella
BPCO possa essere considerato in buona salute. (6) L'adattamento più precoce del
ventricolo destro per la riduzione del carico è quello di diminuire la gittata sistolica,
provocando di conseguenza un minore riempimento del ventricolo sinistro.
La condizione di fumatore ha modificato le relazioni tra percentuale di enfisema e il
volume tele-diastolico (p < 0.001) e la gittata sistolica (p = 0,008) del ventricolo
sinistro. L'entità delle associazioni è stata maggiore tra i fumatori correnti che fra exfumatori e tra ex fumatori che tra i partecipanti allo studio che non avevano mai
fumato (fig. 2). Ad esempio, un aumento di 10 punti percentuali di enfisema è risultato
essere associato con un decremento di 9,2 ml del volume tele-diastolico del ventricolo
sinistro nei fumatori correnti, di 4.2 ml in ex fumatori, e di 2.6 ml in coloro che non
avevano mai fumato.
Figura 2. Relazioni continue della percentuale di enfisema con il volume tele-diastolico e con la
gittata sistolica del ventricolo sinistro in fumatori correnti, ex fumatori e in coloro che non
avevano mai fumato.
7
Figura 2. Analisi multivariate della relazione tra percentuale di enfisema e volume telediastolico del ventricolo sinistro e gittata sistolica in fumatori, ex fumatori e in soggetti che non
hanno mai fumato. Il significato dei simboli è uguale a quello della fig.1.
Ostruzione delle vie aeree e funzione cardiaca
Associazioni significative sono state osservate anche tra il rapporto FEV1 : FVC e le
misure del ventricolo sinistro. Il rapporto del volume espiratorio forzato in 1 secondo
(FEV1)con la capacità vitale forzata (FVC), è una misura di ostruzione delle vie aeree.
Nelle analisi corrette integralmente, una diminuzione di 10 punti percentuali nel
rapporto FEV1 : FVC è risultato essere associato con decrementi di 1,7 ml del volume
tele-diastolico e di 1,5 ml della gittata sistolica del ventricolo sinistro, e di 0,10 litri al
minuto della portata cardiaca. Non c'è stata associazione significativa tra il rapporto
FEV1 : di FVC e frazione di eiezione ventricolare sinistra.
La figura 3 mostra la relazione tra rapporto FEV1 : FVC e volume tele-diastolico e
gittata sistolica del ventricolo sinistro. La relazione con il volume tele-diastolico del
ventricolo sinistro è risultata essere non lineare, mentre quella con la gittata sistolica è
stata lineare attraverso tutta la gamma di funzionalità polmonare, da normale a
ostruzione al flusso d'aria moderatamente grave.
Figura 3 . Relazioni del rapporto tra volume espiratorio forzato in 1 secondo e Capacità Vitale
Forzata con il volume tele-diastolico del ventricolo sinistro e con la gittata sistolica.
8
Il grafico mostra i risultati delle analisi multivariate della relazione tra il rapporto, volume
espiratorio forzato in 1 secondo (FEV1) e capacità vitale forzata (FEV1 : FVC), con il volume telediastolico del ventricolo sinistro (gruppo A) e con la gittata sistolica (gruppo B). Le linee
continue indicano le linee smussate di regressione aggiustate per età, razza o gruppo etnico,
sesso, superficie corporea, il numero di pacchi di sigarette fumate x anni, livello di cotinina
urinaria, livello di istruzione, altezza, presenza o assenza di diabete mellito, livelli plasmatici di
glucosio a digiuno , presenza o assenza di ipertensione arteriosa sistolica e diastolica, livelli di
proteina C-reattiva, e livelli di fibrinogeno. Le linee tratteggiate indicano gli intervalli di
confidenza al 95%. I puntini rappresentano i valori predetti più residui.
La funzione di perequazione ha migliorato il modello adattato rispetto al termine lineare per il
volume tele-diastolico del ventricolo sinistro (LV) (p = 0,003), ma non per la gittata sistolica.
Questo non linearità è dovuta alla presenza o assenza del fumo. (1)
La presenza del fumo ha modificato le associazioni del rapporto FEV1:FVC con il
volume tele-diastolico del ventricolo sinistro (P=0.002) e con la gittata sistolica
(P=0.02), in quanto le associazioni risultarono più forti con fumatori in atto che con ex
fumatori e con coloro che non hanno mai fumato
L'ostruzione delle vie aeree provoca anormali oscillazioni di pressione nella cavità
toracica, che pregiudicano i ventricoli, il letto vascolare polmonare, e il ritorno venoso.
Anche se le complesse interazioni tra questi componenti non sono completamente
compresi nella BPCO, è noto che l'incremento dell'ostruzione delle vie aeree comporta
una maggiore pressione espiratoria nella cavità toracica. Un aumento delle pressioni
intratoraciche, a sua volta, determina una caduta di gittata sistolica e portata
cardiaca, certamente durante l'esercizio (7), ma non è noto se interazioni simili
influenzino anche i parametri emodinamici a riposo.
La funzione fondamentale del sistema cuore - polmoni è quella di fornire ossigeno ai
tessuti. Poiché la cessione d'ossigeno è direttamente collegata alla portata cardiaca,
9
una più bassa portata cardiaca nei pazienti con BPCO altera la cessione di ossigeno.
Anche se gli effetti sulla portata cardiaca erano piccoli in questo studio di popolazione,
essi possono essere più pronunciati nei casi gravi di enfisema e durante l'attività fisica.
Bibliografia
1. Barr RG, Bluemke DA, Ahmed FS, et al. Percent emphysema, airflow obstruction, and impaired left
ventricular filling. N Engl J Med 2010;362:217-227.
2. Vonk Noordegraaf A, Marcus JT, Roseboom B, Postmus PE, Faes TJ, de Vries PM. The effect of right
ventricular hypertrophy on left ventricular ejection fraction in pulmonary emphysema. Chest
1997;112:640-645.
3. Boussuges A, Pinet C, Molenat F, et al. Left atrial and ventricular filling in chronic obstructive
pulmonary disease: an echocardiographic and Doppler study. Am J Respir Crit Care Med 2000;162:670675.
4. Barbera JA, Riverola A, Roca J, et al. Pulmonary vascular abnormalities and ventilation-perfusion
relationships in mild chronic obstructive pulmonary disease. Am J Respir Crit Care Med 1994;149:423429.
5. Lankhaar JW, Westerhof N, Faes TJ, et al. Quantification of right ventricular afterload in patients with
and without pulmonary hypertension. Am J Physiol Heart Circ Physiol 2006;291:H1731-H1737.
6. Ishikawa S, Fattal GA, Popiewicz J, Wyatt JP. Functional morphometry of myocardial fibers in cor
pulmonale. Am Rev Respir Dis 1972;105:358-367.
7. Chiappa GR, Queiroga F Jr, Meda E, et al. Heliox improves oxygen delivery and utilization during
dynamic exercise in patients with chronic obstructive pulmonary disease. Am J Respir Crit Care Med
2009;179:1004-1010.
Prof. Paolo Rossi, primario cardiologo Novara e-mail: [email protected]
Il trattamento con analogo della prostaciclina (iloprost) nella
prevenzione della nefropatia da mezzi di contrasto iodati
Spargias K., Adreanides E., Demerouti E. et al. Iloprost prevents contrast-induced nephropathy
in patients with renal disfunctions undedrgoing coronary angiography or intervention.
Circulation 2009;120:1793-1799
10
Introduzione
L’esperienza derivata dalle numerose evidenze della letteratura descrive da alcuni anni
un duplice quadro in cui coesistono la crescente indicazione ad eseguire esami
contrastografici in ambito cardiologico e cardio-vascolare e il costante aumento della
eta’ anagrafica dei pazienti
da sottoporre a tali indagini, molti dei quali, anche solo per motivi di eta’ biologica,
presentano un deficit variabile della funzione renale. La presenza di un deficit
funzionale renale determinato nel 3°-4° stadio della classificazione K/DOQI
(glomerular filtration rate GFR calcolato compreso tra valori di 60 - 15 ml/m’), sia in
soggetti non diabetici, ma soprattutto in soggetti diabetici, con età superiori ai 70
anni, non costituisce più un fattore di esclusione da esami contrastografici, in quanto
proprio in questi soggetti si determinano spesso quelle patologie cardio-vascolari che
necessitano di detti studi contrastografici e successivi trattamenti invasivi di
rivascolarizzazione.
Il razionale attuale del trattamento preventivo della nefropatia da mezzi di contrasto iodati
Il meccanismo patogenetico che determina la nefropatia da mezzi di contrasto iodati è
un marcato processo di vasocostrizione a carico del microcircolo renale, con
prevalenza nei confronti del circolo corticale rispetto al circolo midollare. Il razionale
del trattamento profilattico della nefropatia da mezzi di contrasto (C.I.N.) è
attualmente limitato all'idratazione e al trattamento endovenoso con soluzione
fisiologica, soluzioni di bicarbonato e di N-acetil-cisteina, variamene combinate tra loro
(1)
, cosicché il trattamento profilattico comporti esclusivamente una modificazione
chimico-fisica del mezzo di contrasto, senza interagire sulla emodinamica intra-renale
, sia in condizioni basali , sia sulle variazioni di essa, indotte dal mezzo di contrasto
stesso.
Esperienze della letteratura
E’ stato recentemente descritto da McCullough P.A. (2) il noto meccanismo di
vasodilatazione intra-renale mediato dalle prostaglandine in risposta a condizioni di
ischemia, vascocostrizioni determinate dalla azione delle catecolamine o dalla
angiotensina 2, dove si assiste ad un incremento della sintesi di PGI1 1 e PGI2. Ẻ
stato evidenziato da Prasad P.V. (3) come la funzione vasodilatatrice a carico del
microcircolo renale, specie in sede midollare, sia più marcata rispetto alla stessa
funzione ad opera del nitrossido. L’azione protettiva verso la tossicità ischemica
tubulare da mezzo di contrasto dovuta al nitrossido, per quanto di rapida insorgenza e
di sicura efficacia, ha comunque un effetto transitorio, mentre la idrosolubilità dei
mezzi di contrasto a base di iodinato ne aumenta la concentrazione e il tempo di
esposizione nel tessuto renale, per cui la sola azione vasodilatatrice del nitrossido può
non essere sufficiente a compensare la tossicità da C.I.N. (2)
Il trattamento con PGI2-analoghi nella protezione contro la nefropatia da mezzi di contrasto
iodati
E’ stato recentemente proposto da Spargias e collaboratori (4) l’uso di un PGI2analogo, l'iloprost, nella prevenzione della nefropatia di C.I.N. Questo farmaco
possiede inoltre un effetto cito-protettivo nei confronti delle cellule del tubulo renale
(5)
. Il farmaco viene somministrato in vena alla dose di 1 ng/Kg/min’ da 30 a 90 minuti
prima dell’infusione in vena di mezzi di contrasto iodati fina a 240 minuti dopo tale
infusione. La positiva risposta al trattamento si è avuta in quanto nel gruppo trattato
con iloprost solo l'8% dei pazienti ha presentato un'insufficienza renale acuta da C.I.N.
(8/103) in confronto con il gruppo di controllo non trattato, dove il 23% dei pazienti
ha presentato analoga insufficienza renale acuta (23/105). I pazienti trattati hanno
inoltre presentato un incremento della creatininemia di 0.5 mg/dl solo nel 6% dei casi,
11
in confronto al 16% dei casi di pazienti non trattati. Questa differenza non è
comunque molto significativa (p:0.09) (4).
Commento
Gli studi della letteratura relativi all’impiego di PGI2-analoghi nella protezione contro
la nefropatia da mezzi di contrasto iodati sono sicuramente molto interessanti, ma gli
stessi
Autori ribadiscono che i meccanismi patogenetici della nefropatia da
insufficienza renale acuta da C.I.N. sono multi-fattoriali e comprendono
vasocostrizione, stasi tubulare, tossicità delle cellule tubulari, stress ossidativo a
carico del microcircolo renale, specie quello midollare e processi flogistici subentranti.
Lo studio delle variazioni della funzionalità renale dopo l’infusione di C.I.N. dovrebbe
essere condotto con metodi più accurati (come la cistatina C) (2), per cui la
completezza dei dati sin qui raccolti necessita di ulteriori sperimentazioni.
L’esperienza di Spargias (4) comunque va ben oltre la classica metodologia di nefroprotezione dai C.I.N. con tecniche di idratazione e trattamento endovenoso con
soluzione fisiologica, soluzioni di
bicarbonato e di N-acetil-cisteina, variamene
combinate tra loro, in quanto si colloca in trials dedicati ad agire sui meccanismi
vasocostrittori della nefropatia da C.I.N.
Lo stesso Spargias (2) (4) conclude che la somministrazione endovenosa di PGI2analoghi va incoraggiata in associazione con altre stategie di nefro-protezione già in
uso.
Bibliografia
1) Mingarelli M. L’ insorgenza di insufficienza renale dopo la somministrazione di mezzo di contrasto:tre
strategie. La Nuova Informazione Cardiologica 2007 (2): 8 - 12
2) McCullough P.A., Tumlin J.A. Prostaglandin-based renal protection against contrast-induced acute
kidney injury. Circulation 2009;120:1749-1751
3) Prasad P.V. Priatna A.,Spokes K. Changes in intrarenal oxygenation as evaluated by BOLD RMI in a
rat kidney model for radiocontrast nephropathy. J.Magn.Reson. Imaging 2001;13 : 744-747
4) Spargias K., Adreanides E., Demerouti E., et al. Iloprost prevents contrast-induced nephropathy in
patients with renal dysfunction undergoing coronary angiography or intervention. Circulation 2009; 120:
1793-1799
5) Paller M.S., Manivel M.C. Prostaglandins protect kidneys against ischemic and toxic injury by a cellular
effect. Kidney Int. 1992 ; 42 : 1345-1354
Mingarelli Maurizio
Specialista Ambulatoriale Azienda Sanitaria Locale Bari Poliambulatorio D.S.S.
e-mail: [email protected]
Ottimizzare l’emodinamica in pazienti con scompenso cardiaco mediante screening
sistematico dei siti di stimolazione del ventricolo sinistro: raramente la parete laterale
e il seno coronarico sono i siti migliori.
SCOPO DELLO STUDIO: valutare quale sia il sito di stimolazione ventricolare sinistra
(VS) ottimale per la terapia di resincronizzazione cardiaca (CRT).
12
METODI: trentacinque pazienti (età media 63 anni) con cardiomiopatia non ischemica
(frazione di eiezione media 28%) e blocco di branca sinistra sono stati sottoposti a
misure emodinamiche durante stimolazione bicamerale (DDD) da una branca laterale
del seno coronarico (CS) e a 10 siti endocardici predeterminati del VS. I risultati
emodinamici per ogni sito di stimolazione erano espressi come variazioni percentuali
rispetto alla misurazione emodinamica durante stimolazione atriale.
RISULTATI: c’era un’ampia gamma di risposte emodinamiche alla stimolazione da
differenti siti nello stesso paziente (da +19% a +93%) e tra pazienti differenti (-31%
- +93%). Nessuno degli 11 siti di stimolazione era associato consistentemente alla
miglior risposta emodinamica alla stimolazione. A stimolazione DDD dal miglior sito VS
otteneva una miglior risposta emodinamica (+31%) rispetto alla stimolazione dal CS
(+15%). Il CS era il sito di stimolazione che otteneva la miglior risposta emodinamica
solo nel 9% dei pazienti.
CONCLUSIONI: il sito di simolazione VS per la CRT è imprevedibile, deve essere
individuato per ogni paziente mediante prove, raramente è nel CS e spesso è
endocardico.
PROSPETTIVE: il tasso di risposta alla CRT convenzionale, con il catetere VS in una
branca del CS, è stato del 60-80%. I risultati di questo studio suggeriscono ce il tasso
di risposta alla CRT può essere migliorato identificando il sito di stimolazione ideale su
base individuale. L’adattamento generalizzato di questo approccio alla pratica clinica
potrebbe essere ostacolato dal protocollo di test rigoroso e lungo e dai problemi
potenziali associati alla stimolazione endocardica a lungo termine del VS.
Derval N, Steendijk P, Gula LJ, et al, Optimizing Hemodynamics in Heart Failure Patients by
Systematic Screening of Left Ventricular Pacing Sites: The Lateral Left Ventricular Wall and the
Coronary Sinus Are Rarely the Best Sites, J Am Coll Cardiol 2010;55:566-575.
Confronto tra farmaci antiaritmici e ablazione transcatetere a radiofrequenza in
pazienti con fibrillazione atriale parossistica: uno studio randomizzato controllato
SCOPO DELLO STUDIO: valutare se l’ablazione transcatetere a radiofrequenza (RFCA)
sia più efficace della terapia con farmaci antiaritmici (TA) nei pazienti con fibrillazione
atriale parossistica (PAF).
METODI: i soggetti di questo studio erano 159 pazienti (età media 56 anni) con PAF
sintomatica che non avevano risposto al trattamento con 1 o più farmaci di controllo
del ritmo o della frequenza. I pazienti sono stati randomizzati a RFCA (n=103) con
catetere a punta irrigata o a TA (n=56) con flecainide, propafenone, dofetilide,
sotalolo o chinidina. La strategia di ablazione era un minimo di isolamento ampio delle
vene polmonari, con ablazioni addizionali a discrezione dell’operatore. Era permesso
un redo della procedura di ablazione durante una fase di azzeramento di 3 mesi.
L’efficacia è stata valutata alle visite ambulatoriali e con monitoraggio trans telefonico.
L’endpoint primario era la libertà da AF sintomatica durante i 9 mesi dopo il periodo di
azzeramento.
RISLUTATI: un redo della procedura di ablazione è stato eseguito nel 12,6% dei
pazienti nel gruppo di RFCA- L’endpoint primario è stato raggiunto significativamente
più spesso nel gruppo di RFCA (66%) che nel gruppo della TA (16%). I tassi degli
eventi avversi maggiori erano più elevati nel gruppo della TA (8m8%) che in quello di
RFCA (4,9%).
CONLCUSIONI: RFCA è più efficace della TA nella prevenzione della PAF in pazienti
che non abbiano risposto a un farmaco antiaritmico.
13
PROSPETTIVE: i risultati confermano che i pazienti con AF che non rispondono a un
tentativo di TA hanno bassa probabilità di rispondere a successive TA e supportano le
attuali linee guida che considerano la RFCA una terapia di seconda linea appropriata
dopo il fallimento della TA iniziale. L’efficacia modesta (&&%) di RFCA probabilmente
riflette la difficoltà nell’ottenere un isolamento permanente delle vene polmonari.
Wilber DJ, Pappone C, Neuzil P, et al, Comparison of Antiarrhythmic Drug Therapy and
Radiofrequency Catheter Ablation in Patients With Paroxysmal Atrial Fibrillation: A Randomized
Controlled Trial, JAMA 2010;303:333-340.
Rischio di fibrillazione atriale incidente in pazienti che ricevono
antiipertensivi: uno studio caso-controllo “nested”
farmaci
SCOPO DELLO STUDIO: valutare se il rischio di sviluppare fibrillazione atriale (FA) sia
influenzato dal tipo di farmaci utilizzati per trattare l’ipertensione
METODI: i soggetti di questo studio retrospettivo sono stati selezionati da un database
di cure di base nel Regno Unito e ricevevano tutti monoterapia per l’ipertensione.
Erano presenti 4661 pazienti che avevano sviluppato FA durante il follow-up e 18642
controlli appaiati che non l’avevano sviluppata. Circa il 70% dei pazienti in entrambi i
gruppi avevano almeno 70 anni. E’ stata analizzata in entrambi i gruppi la classe di
farmaci utilizzata per trattare l’ipertensione.
RISULTATI: a confronto coi pazienti la cui ipertensione era trattata con un calcio
antagonista, coloro che ricevevano un ACE-inibitore avevano un rischio di sviluppare
FA inferiore del 25%, chi riceveva un bloccante del recettore dell’angiotensina II
(ARB) aveva un rischio inferiore del 29%, chi riceveva un beta-bloccante aveva un
rischio inferiore del 22%.
CONCLUSIONI: il trattamento dell’ipertensione con un ACE-inibitore o un ARB riduce il
rischio di FA di nuova insorgenza rispetto ai calcioantagonisti.
PROSPETTIVE: numerosi studi precedenti hanno dimostrato che gli ACE inibitori e i
sartanici riducono il rischio di FA. I meccanismi possibili comprendono l’abbassamento
dei livelli di pressione arteriosa, la prevenzione o il trattamento dello scompenso
cardiaco e la prevenzione della fibrosi atriale. I calcio antagonisti abbassano a
pressione sanguigna ma non prevengono lo scompenso cardiaco o la fibrosi atriale.
Quindi i risultati di questo studio suggeriscono che la prevenzione dello scompenso e/o
della fibrosi atriale spieghi il più basso rischio di FA quando l’ipertensione viene
trattata con un ACE-inibitore, un sartanico o un beta-bloccante. Tuttavia deve essere
notato che questo studio non esclude la possibilità di un effetto pro aritmico dei calcio
antagonisti rispetto ad un effetto neutrale di ACE-inibitori, sartanici e beta-bloccanti
sul rischio di FA.
Schaer BA, Schneider C, Jick SS, Risk for Incident Atrial Fibrillation in Patients Who Receive
Antihypertensive Drugs: A Nested Case-Control Study, Ann Intern Med 2010;152:78-84.
L’uso di prodotti erboristici e interazioni potenziali in pazienti con patologie
cardiovascolari
SCOPO DELLO STUDIO: in che maniera l’uso di integratori erboristici condiziona i
pazienti con patologie cardiovascolari?
METODI: questa revisione è basata su una ricerca all’interno dei database PubMed e
MEDLINE di letteratura inerente integratori erboristici pubblicata tra il 1966 ed il 2008.
I termini di ricerca comprendevano “cardiovascular agents”, “complementary terapie”,
“herb-drug interactions” e “cardiovascular disease interactions”.
14
RISULTATI: più di 15 milioni di bambini ed adulti negli Stati Uniti assume rimedi
erboristici o vitamine ad alte dosi. I rimedi erboristici comprendono piante o prodotti
vegetali. Essi costituiscono la gran parte delle terapie delle medicine complementari
ed alternative impiegate, con una stima di 30000 integratori dietetici venduti negli
stati uniti. Le erbe sono considerate prodotti alimentari e non sono regolamentate
come farmaci. La mancanza di controlli di qualità è risultata in variazioni significative
negli integratori erboristici e nell’etichettatura incoerente. In uno studio più del 40%
dei prodotti erboristici esaminati aveva scorrette quantità di ingredienti elencate in
etichetta. IN aggiunta, è stata riportata la contaminazione degli integratori con metalli
pesanti e agenti farmacologici sono stati individuati in integratori erboristici Poiché
non sono disponibili studi controllati per la maggior parte dei rimedi erboristici, non è
disponibile una dimostrazione dell’efficacia di molte di queste terapie. La denuncia di
eventi avversi relati all’uso di rimedi erboristici non è obbligatoria; quindi, non sono
nemmeno disponibili informazioni sui potenziali effetti avversi. Gli integratori
erboristici comunemente impiegati comprendono l’iperico, la brinaiola, il ginseng, il
ginko, il succo di pompelmo, il palmetto della Florida, il danshen, la tetrandina e la
yohimbina e la liquirizia. L’iperico aumenta l’spressione del sistema del citocromo
p450 epatico e quindi può ridurre i livelli circolanti di farmaci , compresa la
ciclosporina. L’iperico può anche ridurre il tempo di protrombina in pazienti che
assumono warfarin. La brinaiola può ridurre l’aggregazione piastrinica ed aumentare il
rischio di sanguinamento. Il ginseng può influenzare la pressione arteriosa, causando
sia ipertensione che ipotensione. Il ginko, quando utilizzato in combiazione con
farmaci antipiastrinici, può aumentare il tempo di sanguinamento. Il succo di
pompelmo può inibire il CYP3A4 e quindi incrementare i livelli di calcio antagonisti,
ciclosporina e statine. Il Palmetto della Florida può aumentare il rischio di
sanguinamento nei pazienti in terapia con warfarin. Il danshen riduce l’eliminazione di
warfarin e può interferire con i test di digossine mia. La tetrandina è un alcaloide
vasoattivo che può causare epato e nefrotossicità- La yohimbina può aumentare la
pressione sanguigna. La liquirizia è spesso usata come espettorante e può causare
pseudoiperaldosteronismo e ipokaliemia.
CONCLUSIONI: gli autori incoraggiano i medici a chiedere ai pazienti dell’uso
concomitante di farmaci erboristici, in particolare nei pazienti che assumono farmaci
cardiovascolari con una finestra terapeutica ristretta come la digossina ed il warfarin.
Sono auspicati l’aumento nella ricerca, che fornisce valutazioni cliniche controllate dei
farmaci erboristici, e il miglioramento nella regolamentazione e nella sorveglianza di
tali terapie.
PROSPETTIVE: questa revisione solleva un numero di preoccupazioni riguardo
l’impiego di agenti erboristici nei pazienti che assumono farmaci cardiovascolari. Una
miglior educazione di operatori sanitari e pazienti, accanto alla valutazione sistematica
di tali terapie, consentiranno un impiego scuro ed efficace di questi farmaci nei
pazienti con patologia cardiaca.
Tachjian A, Maria V, Jahangir A, et al, Use of Herbal Products and Potential Interactions in
Patients With Cardiovascular Disease, J Am Coll Cardiol 2010;55:515-525.
Relazione tra la guarigione del trombo e la morfologia della placca sottostante nella
morte improvvisa
SCOPO DELLO STUDIO: valutare quale sia la relazione tra la guarigione del trombo e
la morfologia della placca sottostante nella morte improvvisa.
METODI. Sono stati rivalutati tutti i casi di morte improvvisa riferiti al reparto degli
autori tra il 2005 ed il 2006. Delle 345 morti revisionate, 181 erano causate da
15
trombosi coronarica (129 rotture, 52 erosioni). E’ stato incluso nell’analisi un totale di
111 casi con dati disponibili riguardo la demografia e l’anamnesi patologica. La morte
improvvisa è stata definita come una morte naturale senza cause extracardiache che
si era verificata entro 6 ore dopo l’insorgenza di angina o con la presenza di una
testimonianza di buona salute nelle 24 ore precedenti. Le rotture di placca (n=65)
sono state confrontare alle erosioni di placca (n-=50). La guarigione del trombo è
stata classificata come stadio precoce (<1 giorno) o tardivo. Lo stadio tardivo è stato
ulteriormente suddiviso in litico (1-3 giorni), infiltrativo (4-7 giorni) o in guarigione
(>7 giorni).E’ stata valutata la morfologia, comprese le dimensioni del vaso, la
dimensione del nucleo centrale necrotico, e la densità di macrofagi.
RISULTATI: è stato testimoniato un totale di 47 morti, tra le quali 51 avevano avuto
sintomi cardiaci tipici, 8 sintomi atipici e 15 erano state asintomatiche. Le vittime di
morte improvvisa con rottura erano più anziane di quelle con erosione. I trombi
precoci venivano più frequentemente osservati con rottura di placca. I trombi di stadio
tardivo costituivano il 69% delle lesioni (70/115). Nelle donne era più frequente
l’erosione della rottura (26% vs 11%, p=0,06). Nelle donne è stata osservata una
maggior prevalenza di erosioni con trombi tardivi (44/50 o 88%) a confronto delle
rotture (35/65 o 54%). L’area compresa nella lamina elastica interna e la percentuale
di stenosi erano significativamente minori nelle erosioni a confronto delle rotture,
mentre il carico di placca era maggiore. Meno infiltrati macrofagici venivano osservati
nelle erosioni a confronto delle rotture; tuttavia non è stata notata alcuna correlazione
con l’organizzazione del trombo. Non è stata osservata alcuna correlazione tra la
guarigione e la lunghezza o altri parametri del trombo.
CONCLUSIONI: gli autori concludono che molti trombi sono di stadio tardivo, in fase di
organizzazione. Peraltro le erosioni, più spesso osservate nelle vittime più giovani e di
sesso femminile, erano associate a trombi di stadio tardivo.
PROSPETTIVE: questo studio suggerisce la necessità di caratterizzare ulteriormente i
trombi ed esaminare risultati come la morte improvvisa nei pazienti più giovani e nelle
donne. Potenzialmente, le erosioni di placca possono richiedere una gestione diversa
rispetto alle rotture i placca; tuttavia, ulteriori studi sono necessari per giungere a
simili conclusioni.
Kramer MCA, Rittersma SZ, deWinter RJ, et al, Relationship of Thrombus Healing to Underlying
Plaque Morphology in Sudden Death, J Am Coll Cardiol 2010;55:122-132.
Dott. Gabriele Dell’Era, specializzando. Cattedra di Cardiologia Divisione Clinicizzata
di Cardiologia, Azienda Ospedaliero Universitaria “Maggiore della Carità” – Novara.
[email protected]
DRONEDARONE PER LA FIBRILLAZIONE ATRIALE (1)
1. The Medical Letter, XXXVIII. 21, 2009: 87-88.
16
Il dronedarone (Multaq-Sanofi-Aventis, in USA) è stato approvato dalla US Food and
Drug Administration (FDA) per il trattamento orale della fibrillazione e del flutter
atriali. Il dronedarone è in attesa di ratifica da parte della Commissione Europea dopo
avere ricevuto il parere positivo dal Committee for MedicaI Products for Human use
[CHMPJ dell'EMEA il 25 settembre 2009.
L'amiodarone (Cordarone-Sanofi-Aventis; Amiodar-Avantgarde; disponibile anche
come medicinale equivalente) è il farmaco più efficace per questa indicazione, ma
presenta una considerevole tossicità (1).
FARMACOLOGIA - Il dronedarone è un analogo dell'amiodarone privo di iodio. Inoltre,
è significativamente meno lipofilo del cordarone, e ciò comporta un volume di
distribuzione considerevolmente minore e un'emivita di eliminazione molto più breve.
Il dronedarone, come l'amiodarone, è un bloccante dei canali del sodio, del potassio e
del calcio e possiede anche un'attività alfa-bloccante e beta-bloccante.
STUDI CLINICI - Quattro studi clinici pubblicati che hanno confrontato il dronedarone
con il placebo sono riassunti nella tabella sotto riportata. Il quinto studio, DIONYSOS,
che ha confrontato il dronedarone con l'amiodarone, è stato presentato solo nel corso
di una sessione scientifica e i dati riportati in tabella sono stati ottenuti da un
FARMACOLOGIA
Dronedarone
Amiodarone
Formulazioni orali
Compresse 400 mg
Compresse 200 mg
Via di somministrazione
Orale
Orale, EV
Biodisponibilità
orale 15% (con pasto ad 35-65%
alto contenuto di grassi)
Volume di distribuzione
1400 l
60 l/kg
Tempo allo steady-state
4-8 giorni
1-5 mesi
Metabolismo
Epatico;
CYP3A4
Emivita di eliminazione
13-19 ore
Bifasica
iniziale: 2,5-10 giorni;
terminale:
15-142
giorni (amiodarone)
terminale: 14-75 giorni
(desetilamiodarone)
Escrezione
Principalmente fecale
Principalmente fecale
principalmente epatico; CYP3A4 e 2C8
comunicato stampa. A oggi, non sono stati pubblicati studi sull'impiego del
dronedarone nella prevenzione delle aritmie ventricolari.
EFFETTI COLLATERALI- Con dronedarone si possono verificare diarrea, nausea, dolore
addominaie e vomito, ma, a differenza dell'amiodarone, ad oggi non sono stati
segnalati significativi effetti tossici tiroidei, polmonari, oculari o epatici. Nei pazienti
trattati con dronedarone, i livelli sierici di creatinina sono aumentati in media di 0,1
mg/dl, hanno raggiunto lo steady-state in una settimana e sono diminuiti dopo la
sospensione del farmaco. Con dronedarone sono state segnalate reazioni da
17
fotosensibilità, ma non sono stati descritti casi di colorazione grigio-blu della cute
associata all'impiego di amiodarone. Una revisione di studi clinici ha stimato che per
ogni 1000 pazienti trattati con dronedarone invece che con amiodarone, ci si
attendono 62 eventi indesiderati in meno richiedenti la sospensione del farmaco (6).
CONTROINDICAZIONI - A seguito dei risultati dello studio ANDROMEDA, il
dronadarone è controindicato nei pazienti con insufficienza cardiaca grave (classe IV
NYHA) o con insufficienza cardiaca di classe II-III e un recente episodio di scompenso.
Il dronedarone inibisce l'attività del nodo del seno atriale e la conduzione
atrioventricolare (AV) ed è pertanto controindicato anche nei pazienti con blocco AV di
secondo o terzo grado o in caso di malattia del nodo del seno (eccetto quando
impiegato in associazione con un pacemaker), e in quelli con bradicardia con
frequenza inferiore ai 50 battiti al minuto. Il dronedarone induce un modesto aumento
dell'intervallo QTc (media 10 msec) e dovrebbe essere sospeso in pazienti con
intervallo QTc maggiore o uguale a 500 msec.
Il dronedarone è controindicato per l'impiego in gravidanza (categoria X).
INTERAZIONI FARMACOLOGICHE - Il dronedarone viene metabolizzato principalmente
dal CYP3A4. L'impiego concomitante di forti inibitori del CYP3A4, quali il ketoconazolo
o la claritromicina, è controindicato. Gli inibitori moderati del CYP3A4, quali il
verapamil o il diltiazem, dovrebbero essere utilizzati con cautela. Va evitato il
consumo di succo di pompelmo. I forti induttori del CYP3A4 quali la rifampicina, il
fenobarbital, la carbamazepina, la fenitoina o l'iperico (erba di San Giovanni)
potrebbero ridurre l'efficacia del dronedarone.
Il dronedarone stesso è un inibitore moderato del CYP3A4 e del 2D6, e potrebbe
aumentare le concentrazioni sieriche di farmaci substrati di questi enzimi, compresi la
simvastatina, il propranololo e il metoprololo. È anche un inibitore della glicoproteinaP e ha aumentato le concentrazioni sieriche di farmaci substrati della glicoproteina-P,
quali la digossina.
Al contrario dell'amiodarone, il dronedarone non ha indotto aumenti significativi
dell'INR in pazienti in trattamento concomitante con warfarin. Il dronedarone non
dovrebbe essere utilizzato insieme ad altri farmaci che prolungano l'intervallo QT (vedi
tabella sopra riportata) (7).
DOSAGGIO - Il dronedarone è considerato sufficientemente sicuro per poter essere
iniziato anche al di fuori dell'ospedale. Il dosaggio approvato è di 400 mg due
volte/die, al mattino e alla sera ai pasti. Non sono necessari aggiustamenti di dosaggio
in funzione dell'età, del sesso, della funzionalità renale o nell'insufficienza epatica
moderata. Il farmaco non dovrebbe essere utilizzato nei pazienti con insufficienza
epatica grave. Le modalità di passaggio dall'amiodarone al dronedarone non sono
chiare.
CONCLUSIONI - Il dronedarone rappresenta una nuova opzione per il mantenimento
del ritmo sinusale in pazienti con fibrillazione o flutter atriali. Sembra essere meno
efficace ma più sicuro dell'amiodarone, eccetto che nei pazienti con insufficienza
cardiaca grave.
18
ALCUNI. FARMACI CHE PROLUNGANO L'INTERVALLO QTc*
Aloperidolo (Haldol-]anssen-Cilag; Serenase-Lusoiarmaco;
anche come medicinale equivalente)
disponibile
Amiodarone (Cordarone-Sanoii-Aventis; Amiodar-Avantgarde; disponibile
anche come medicinale equivalente)
Arsenico triossido (Trisenox-Cephalon)
Chinidina (Longachin-Teofarma; Chinteina-Lafare)
Cisapride
Claritromicina (Klacid-Abbott, e altri; disponibile anche come medicinale
equivalente)
Clorochina (medicinale equivalente)
Clorpromazina (Largactil-Teoiarma; Prozin-Lusofarmaco; disponibile anche
come medicinale equivalente)
Disopiramide (Ritmodan-Sanofi-Aventis)
Dofetilide
Droperidolo
Eritromicina (Eritrocina-Pharmaidea; disponibile anche come medicinale
equivalente)
Ibutilide (Corvert-pfizer Italia)
Metadone (Eptadone-Molteni;
equivalente)
disponibile
anche
come
medicinale
Pentamidina (Pentacarinat-Sanofi-Aventis)
Pimozide (Orap-]anssen-Cilag)
Procainamide (medicinale equivalente)
Sotalolo (Rytmobeta-Abbott; Sotalex-Bristol-Myers Squibb; disponibile
anche come medicinale equivalente)
Tioridazina
----. Tutti sono stati associati a torsioni di punta. Dati adattati da
t
Bibliografia
1.Farmaci per le aritmie cardiache. Treatment guidelines2007;5:77
2. BN Singh et al. Dronedarone for maintenance of sinus rhythm in atrial fibrillation or flutter. N Engl J
Med 2007; 357:987.
3. JM Davy el al. Dronedarone for the control of ventricular rate in permanent atrial fibrillation: the
efficacy and safety of dronedarone for the control of ventricular rate during atrial fibrillalion (ERATO),
study. Am Heart J 2008; 156:527. e1-9.
4. L Kober et al. Increased mortality after dronedarone therapy for severe heart failure. N Engl J Med
2008; 358:2678.
5. SH Hohnloser et al. Effect of dronedarone on cardiovascular events in atrial fibrillation. N Engl J Med
2009; 360:668.
6. JP Piccini et al. Comparative efficacy of dronedarone and amiodarone for the maintenance of sinus
rhythm in patients with atrial fibrillation. J Am Coll Cardiol 2009; 54: l 089.
7. Arizona Centerfor Education and Research on Therapcutics. Drugs that prolong the QT interval and/or
induce torsades de pointes ventricular arrhythmia. Disponibile sul sito www.azecrt.org. Visitato il 9
ottobre 2009.
19
Boxed warning: potenziale riduzione di efficacia antiaggregante di Plavix nei pazienti
scarsi metabolizzatori
La FDA (Food and Drug Administration) ha aggiunto un boxed warning alla scheda
tecnica dell’anticoagulante Plavix, allertando i pazienti e i medici che il farmaco può
essere meno efficace nelle persone che non possono convertire il profarmaco (
Clopidogrel ) nella sua forma attiva.
Plavix riduce il rischio di infarto miocardico, angina instabile, e morte cardiovascolare
nei pazienti con malattia cardiovascolare, agendo sulle piastrine e impedendo la
formazione di coaguli.
Tuttavia, Plavix non esercita il suo effetto antiaggregante finché non è metabolizzato
nella sua forma attiva mediante il sistema enzimatico CYP2C19 a livello epatico. Le
persone che presentano una ridotta funzione del citocromo 2C19 non sono in grado di
convertire in modo efficiente il Clopidogrel nella sua forma attiva.
Questi scarsi metabolizzatori possono non ricevere l’intero beneficio del trattamento
con Plavix e possono rimanere a rischio di infarto miocardico, ictus, e morte
cardiovascolare.
Nel maggio 2009, la FDA aveva aggiunto un warning nella scheda tecnica di Plavix;
ora la FDA ha ritenuto che l’informazione fosse così importante da richiedere un boxed
warning.
Si stima che il 2-14% della popolazione sia uno scarso metabolizzatore.
La FDA raccomanda ai medici di prendere in considerazione dosaggi alternativi di
Plavix per questi pazienti, o di impiegare un altro farmaco antiaggregante.
Esistono tests per valutare il genotipo CYP2C19 in modo da determinare se un
paziente è uno scarso metabolizzatore.
I pazienti non dovrebbero interrompere l’assunzione di Plavix se non dopo aver
parlato con il proprio medico.
Farmacocinetica
Il sistema enzimatico a livello epatico CYP2C19 è il principale responsabile della
formazione del metabolita attivo del Clopidogrel.
I tests di farmacocinetica e di aggregazione piastrinica del metabolita attivo hanno
mostrato che i livelli di farmaco e gli effetti antiaggreganti differiscono in base al
genotipo del sistema enzimatico CYP2C19.
I seguenti rappresentano i differenti alleli di CYP2C19 che compongono il genotipo del
paziente:
a) L’allele CYP2C19*1 è responsabile del metabolismo pienamente funzionale di
Clopidogrel;
b) Gli alleli, CYP2C19*2 e *3, non esercitano metabolismo funzionale di Clopidogrel.
Questi due alleli sono responsabili per la maggior del metabolismo funzionale ridotto
nei pazienti con discendenza caucasica (85%) e asiatica (99%), classificati come
scarsi metabolizzatori;
c) Gli alleli CYP2C19*4,*5, *7, e 8 e altri alleli possono essere associati a un
metabolismo assente o ridotto di Clopidogrel, ma sono meno frequenti rispetto agli
alleli CYP2C193 e *3.
d) I pazienti con perdita di funzionalità in due alleli sono da considerarsi scarsi
metabolizzatori.
Uno studio in crossover ha valutato la farmacocinetica e le risposte antiaggreganti di
Plavix in 40 soggetti sani. Dieci soggetti per ciascuno dei 4 gruppi di metabolizzatori
CYP2C19 (ultrarapidi, estesi, intermedi, scarsi) sono stati assegnati in modo casuale a
20
due regimi di trattamento: una dose di carico orale di 300 mg seguita da 75 mg/die,
oppure una dose di carico di 600 mg seguita da 150 mg/die, ciascuno per un totale di
5 giorni.
Dopo un periodo di wash-out, i soggetti sono passati al trattamento alternativo.
Una ridotta esposizione al metabolita attivo e un aumento dell’aggregazione
piastrinica sono stati osservati negli scarsi metabolizzatori, rispetto ad altri gruppi.
Quando gli scarsi metabolizzatori hanno ricevuto la dose di carico di 600 mg, seguita
da 150 mg/die, l’esposizione al metabolita attivo e la risposta antiaggregante sono
risultate essere maggiori rispetto al regime 300 mg/75 mg.
Un appropriato dosaggio non è stato stabilito per i pazienti scarsi metabolizzatori.
Che cosa fare ?
1) Individuazione dei pazienti scarsi metabolizzatori mediante analisi genotipica.
2) Variazione del dosaggio di Plavix (non esistono regimi validati).
3) Sostituzione di Plavix con un altro antiaggregante piastrinico.
Fonte: FDA, 2010
Nel maggio 2009, la FDA aveva aggiunto alla scheda tecnica di Plavix informazioni
riguardo agli scarsi metabolizza tori del Clopidogrel. Tuttavia, la FDA, sulla base di
ulteriori dati, ha ritenuto opportuno inserire un Boxed Warning con l’obiettivo di
sottolineare la ridotta efficacia di Plavix in questi pazienti, raccomandando ai medici di
prendere in considerazione l’uso di altri farmaci antiaggreganti piastrinici o
cambiamenti del dosaggio di Plavix per gli scarsi metabolizzatori.
Nota: Il Black Box è la massima avvertenza della FDA (Agenzia Federale degli Stati
Uniti per il Controllo dei Farmaci), che indica la possibilità di gravi eventi avversi
Interazione farmacologica tra inibitori della pompa protonica e Clopidogrel
La maggior parte degli inibitori della pompa protonica inibisce la bioattivazione del
Clopidogrel (Plavix) al suo metabolica attivo.
Uno studio caso-controllo nested, coordinato da Ricercatori del Sunnybrook Health
Sciences Centre di Toronto (Canada), è stato condotto tra pazienti di età uguale o
superiore a 66 anni che avevano iniziato ad assumere Clopidogrel tra il 2002 e il
2007, dopo essere stati dimessi dall’ospedale per infarto miocardico.
I casi dello studio riguardavano i pazienti riammessi in ospedale per infarto miocardico
acuto entro 90 giorni dalla dimissione.
E’ stata anche compiuta un’analisi secondaria, prendendo in considerazione eventi
accorsi entro un anno dalla dimissione ospedaliera.
L’esposizione agli inibitori della pompa protonica è stata così suddivisa: corrente
(entro 30 giorni), precoce (31-90 giorni), e remota (91-180 giorni).
Tra i 13.636 pazienti a cui era stato prescritto Clopidogrel dopo infarto miocardico
acuto, gli Autori hanno identificato 734 casi, riospedalizzati per un secondo infarto
miocardico.
L’uso corrente degli inibitori della pompa protonica è risultato essere associato a un
aumentato rischio di reinfarto (odds ratio aggiustato, OR= 1.27)
Non è stata riscontrata nessuna associazione con l’esposizione superiore a 30 giorni
agli inibitori della pompa protonica.
All’analisi stratificata, il Pantaprazolo (Protonix, Pantecta), che non inibisce il
citocromo P450 2C19, non era associato alla riospedalizzazione per infarto miocardico
(OR aggiustato= 1.02).
21
In conclusione, tra i pazienti trattati con Clopidogrel, dopo un infarto miocardico
acuto, la terapia concomitante con gli inibitori della pompa protonica, ad eccezione del
Pantoprazolo, era associata a perdita degli effetti benefici del Clopidogrel e a un
aumentato rischio di reinfarto.
(Juurlink DN et al, CMAJ 2009; 180: 699-700
Il polimorfismo del citocromo P-450 altera la risposta al Clopidogrel
Il Clopidogrel (Plavix) deve essere trasformato in un metabolita attivo dagli enzimi del
citocromo P-450 (CYP) per svolgere il suo effetto antipiastrinico.
I geni che codificano per gli enzimi CYP sono polimorfici, con alleli comuni che
conferiscono una funzione ridotta.
Un gruppo di Ricercatori del Brigham and Women's Hospital and Harvard Medical
School, a Boston negli Stati Uniti, ha valutato l’associazione tra le varianti genetiche
nei geni CYP, le concentrazioni plasmatiche di metabolita attivo e l’inibizione
piastrinica in risposta al Clopidogrel in 162 soggetti sani.
Ẻ stata in seguito esaminata l’associazione tra queste varianti genetiche e gli esiti
cardiovascolari in una coorte separata di 1.477 soggetti con sindromi coronariche
acute trattati con Clopidogrel nello studio TRITON-TIMI 38 (Trial to Assess
Improvement in Therapeutic Outcomes by Optimizing Platelet Inhibition with Prasugrel
- Thrombolysis in Myocardial Infarction).
I soggetti trattati con Clopidogrel e portatori di almeno uno degli alleli CYP2C19 con
funzione ridotta (circa il 30% della popolazione studiata) hanno mostrato una
riduzione relativa del 32.4% nell’esposizione plasmatica al metabolita attivo del
Clopidogrel rispetto ai non-portatori (P<0.001).
I portatori hanno anche presentato una riduzione assoluta nell’aggregazione
piastrinica massimale in risposta al Clopidogrel che era inferiore di 9 punti percentuali
rispetto a quella dei non-portatori (P<0.001).
Tra i soggetti trattati nel TRITON-TIMI 38, i portatori hanno mostrato un aumento
relativo del 53% nell’endpoint primario composito di efficacia riguardo al rischio di
morte per eventi cardiovascolari, infarto del miocardio o ictus rispetto ai non-portatori
(12.1% vs. 8.0%; hazard ratio per i portatori: 1.53; P=0.01) e un aumento di un
fattore di 3 nel rischio di trombosi dello stent (2.6% vs. 0.8%; hazard ratio: 3.09;
P=0.02).
In conclusione, tra le persone trattate con Clopidogrel, i portatori di un allele CYP2C19
di funzione ridotta hanno livelli significativamente più bassi di metabolita attivo del
Clopidogrel, una diminuzione dell’inibizione piastrinica e un più alto tasso di eventi
cardiovascolari maggiori, inclusi la trombosi dello stent, rispetto ai non-portatori.
Mega JL et al, N Engl J Med 2009; 360: 354-362
22
Medicina e Morale
a cura di
Paolo Rossi
Lo status giuridico dell'embrione, cioè se è anch'esso titolare
della dignità umana.
I doveri del potere nella difesa della vita dal suo concepimento
di Ernst-Wolfgang Böckenförde c
"La dignità dell'uomo è intangibile. Rispettarla e tutelarla sono doveri di tutto il potere
statale". Così recita l'articolo 1 paragrafo 1 del Grundgesetz. Non si dice che sia da
rispettare e tutelare la dignità della persona, ma si parla della dignità dell'uomo. Essa
spetta all'uomo indipendentemente da caratteristiche determinate, da segni distintivi
o da capacità in atto; spetta unicamente all'essere uomo, indipendentemente dallo
stadio di questo essere uomo. L'articolo 1 del Grundgesetz non nomina alcuna
differenza in merito a tale stadio. E la dignità riconosciuta vale tanto per ogni singolo
uomo quanto per l'intera umanità: la formula "dignità dell'uomo" copre entrambi,
anche il riferimento agli uomini come genere. È dichiarato ciò che spetta a ogni
singolo uomo e all'uomo in quanto tale, cioè una dignità intangibile, e come noi uomini
dobbiamo trattare l'uno con l'altro sulla base di questa dignità e come lo Stato debba
trattare con gli uomini, cioè nel riconoscimento e nel rispetto di questa dignità.
In che cosa consista questa dignità quanto al contenuto, con il dovere di rispetto a
essa associato, può essere controverso nella misura in cui in particolare sono in gioco i
casi concreti e i gradi differenziati. Qui esiste a diritto anche il monito a non spiegare il
rispetto della dignità umana "in moneta spicciola", perché questo da ultimo non fa che
mettere in questione il rispetto e l'intangibilità fondamentali. Ma ciò che costituisce il
nucleo fondamentale di questo principio, in cui risiede la sua essenza normativa, è
meno controverso di quanto possa sembrare.
c
Dignità umana e bioetica (a cura di Sara Bignotti), Brescia, Morcelliana, 2010
23
Del resto, Theodor Heuß nei dibattiti in Parlamento ha ritenuto la dignità dell'uomo
quale "tesi non interpretata", e questo è oggi volentieri citato nel conflitto delle
opinioni. Eppure egli non sostenne per nulla con questa definizione un'irrilevanza
normativa del principio; in realtà si oppose soltanto alla sua fondazione formale nel
diritto naturale, che poteva avere come conseguenza l'assunzione di deduzioni
giusnaturalistiche. Di là dai diversi princìpi assunti per determinare il significato di
dignità umana, si mostrò già in Consiglio parlamentare, e anche in seguito, un nucleo
fondamentale comunemente riconosciuto. Esso si può parafrasare con la formula
mutuata da Kant di "fine in se stesso" o con quella interpretazione data dalla Corte
Costituzionale Federale di "essere (Dasein) per se stesso".
In ciò sono compresi la posizione e il riconoscimento dell'uomo quale soggetto
individuale, la libertà di uno sviluppo proprio, l'esclusione della sua
strumentalizzazione a mo' di cosa di cui si possa disporre tout court, ovvero, in
termini positivi, il diritto ad avere diritti da rispettare e tutelare. Di fatto, è
indiscutibile che la dignità in questo senso spetti a ogni singolo uomo, a noi tutti, che
stiamo l'uno di fronte all'altro, e spetti all'uomo con cui noi trattiamo, discutiamo o
che noi educhiamo, e trovi la sua espressione nel riconoscimento di questa dignità.
Questa dignità degli uomini viventi l'aveva ben presente anche il Parlamento. A ciò
bisogna collegare la questione, discussa in maniera controversa, fin dove debba
estendersi questo riconoscimento della dignità umana all'interno del processo
biologico di ogni uomo, affinché rimanga autentica. È sufficiente, come si sostiene,
che il riconoscimento e il rispetto della dignità inizino solo a un punto stabilito nel
processo biologico dell'uomo, pur rimanendo questo processo biologico previamente
disponibile, oppure questo riconoscimento e rispetto devono sussistere fin dall'origine,
ossia al primo inizio di questa vita umana? Solo quest'ultimo può essere il caso, se
l'essere (Dasein) deve rimanere essere per se stesso e non diventare una vuota
declamazione. La dignità, che contrassegna un'esistenza nel suo stadio compiuto, non
può disgiungersi né separarsi dalla propria storia, deve piuttosto comprenderla.
Quando infatti si cerca di escludere una fase determinata del processo biologico dal
riconoscimento e dal rispetto, che all'uomo è dovuto in ragione della sua dignità, o di
differenziare in senso processuale questo rispetto, perché ad esempio sia apparsa o
non lo sia una 8ª o 16ª cellula o non si sia ancora giunti all'impianto, si viene a
produrre un vuoto nello sviluppo del singolo individuo. Se il rispetto della propria
dignità deve valere per ogni uomo in quanto tale, esso deve allora essergli attribuito
fin dal principio, dal primo inizio della sua vita, e di qui deve essere esteso non solo
dopo un lasso di tempo, a cui egli - non protetto contro strumentalizzazioni e
trattamento - ad libitum - sia forse fortunosamente sopravvissuto. Su questo piano
diventano allora rilevanti le conoscenze e i dati della scienza naturale, vale a dire non
come causa e fondamento, ma come sostrato per l'uso di un'argomentazione e
valutazione giuridicamente normativa.
Ora, questo primo inizio di una vita propria dell'uomo in sé formato e sviluppato però
si trova allora nella fecondazione, non più tardi. Con essa si forma una coppia
(gegenüber) di uno spermatozoo e un ovulo, che sono anch'essi forme di vita umana,
di un essere vivente umano nuovo e a sé stante. Esso è contrassegnato in modo
inconfondibile e individuale attraverso la combinazione di gruppi di cromosomi stabiliti
così e non diversamente. È questo, dal punto di vista indiscusso delle scienze naturali,
il fondamento biologico dell'uomo singolo. Lo sviluppo successivo, spirituale e psichico,
è già fondato in concomitanza in ciò; l'uomo è un'unità di corpo-spirito-anima. Dopo
che è fissato il gruppo dei cromosomi individuale, non avviene infatti alcuna svolta
nelle qualità di ciò che si sviluppa. Il programma genetico di sviluppo si presenta
ultimato, non ha bisogno di alcun altro completamento: qui dall'interno esso si
24
dispiega nel corso del processo biologico, secondo il criterio della propria
organizzazione. E questo appunto è il segno caratteristico che costituisce un
organismo umano: è la forma impressa che vivendo si sviluppa. Tutto questo però non
può accadere senza molteplici aiuti dall'esterno, che operano dando l'impronta anche
da parte loro - come l'apporto della nutrizione, il contatto e lo scambio con
l'organismo materno, e altro ancora. Ma queste non sono altro che condizioni
necessarie per (dare) la possibilità dello sviluppo proprio, spontaneo, e non cioè
questo stesso; ed esse sussistono non solo dalla nascita, ma continuano a sussistere
in parte anche, ancora più a lungo, dopo la nascita. È un dato di fatto, che però non
neutralizza il suo inizio con la fecondazione, che la natura possa influire ancora
ulteriormente sul processo biologico nel suo svolgimento - per esempio tramite
l'impianto (Nidation) - e dargli termine improvvisamente. Questo è pienamente
evidente. Non di rado i genitori sanno anzi precisamente da loro quale amplesso la
loro figlia o figlio sia originato. Da questo istante - cioè dalla fecondazione, non per
esempio dall'impianto posteriore o dalla formazione della corteccia cerebrale - si data
per loro l'inizio biologico del loro figlio. L'inizio della vita umana con la fecondazione
così non è assolutamente contro-intuitivo.
Se all'embrione umano spetta la tutela della dignità umana e perciò anche il diritto
alla vita, ciò non dipende da una specie di fondamentalismo ontologico, neanche
dall'interrogativo se possa già essere qualificato come persona una 8ª o 16ª cellula. È
decisivo piuttosto che il riconoscimento della dignità dell'uomo - come il Grundgesetz
lo dichiara secondo il suo contenuto normativo - se non viene arbitrariamente ridotto,
comprenda anche i primordi della vita di ciascun uomo, si debba estendere a essi.
L'embrione umano viene compreso entro la tutela della dignità umana anche nella sua
prima e primissima fase biologica: esso è da rispettare e trattare come un titolare
della dignità umana e del diritto alla vita.
LA NUOVA INFORMAZIONE CARDIOLOGICA (NIC)
è inviata gratuitamente secondo una mailing list predisposta; si può essere
cancellati o essere iscritti per riceverla, inviando la richiesta a:
[email protected]
L’archivio dei numeri precedenti si trova nel sito:
http://www.foliacardiologica.it
Direttore Responsabile: Prof. Paolo Rossi - [email protected]
Direttore Scientifico: Dott. Eraldo Occhetta – [email protected]
Segretario Scientifico: Dott. Gabriele Dell’Era - [email protected]
25