PON DI SCIENZE
A.S. 2013/14
ESPERTO PROF. C. FORMICA
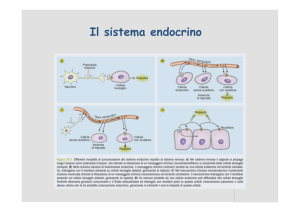
IL SISTEMA ENDOCRINO
INTEGRAZIONE: SISTEMA NEUROENDOCRINO
Esempio di integrazione
Termoregolazione
Corteccia cerebrale (sistema nervoso)
Ipotalamo (nervoso-endocrino)
Ipofisi (endocrino)
Tiroide, surrene (endocrino)
Ghiandole esocrine (nervoso autonomo o neurovegetativo)
Vasodilatazione/costrizione (neurovegetativo)
2
IPOTALAMO
L’ipotalamo riceve informazioni di varia origine da ogni parte
dell’organismo:
•stato degli organi interni o visceri
•sensazioni dolorifiche
•temperatura del sangue (termocettori centrali),
•osmolarità plasmatica (osmocettori),
•glicemia (glicocettori),
concentrazione di diversi ormoni.
Esso media le risposte finalizzate a mantenere l’omeostasi.
(temperatura corporea, pressione del sangue, equilibrio idricosalino, metabolismo energetico).
È in diretta connessione con l’adenoipofisi
Controlla alcuni comportamenti (assunzione acqua e cibo, attività
riproduttiva).
3
I meccanismi centrali di controllo e di integrazione delle funzioni
vegetative e le regioni cerebrali coinvolte agiscono nella maggior
parte dei casi attraverso l’Ipotalamo, che proietta a vari nuclei
vegetativi del tronco encefalico e del midollo spinale.
È in diretto rapporto anche col sistema autonomo:
La parte anteriore media le risposte riconducibili ad azioni
parasimpatiche (aumento motilità e secrezione gastrica, contrazione
vescica)
Quella postero-laterale le risposte simpatiche di lotta-fuga
(aumento frequenza cardiaca, pressione arteriosa, frequenza
respiratoria, diminuzione motilità gastro-intestinale, aumento flusso
ematico muscolare, midriasi)
4
SISTEMA ENDOCRINO
Coopera col SN per regolare le funzioni dell’organismo e reagire
alle modificazioni dell’ambiente esterno o interno. È costituito da
ghiandole endocrine distribuite nell’organismo che secernono
ormoni.
Gli ormoni possono avere varia composizione chimica:
Steroidei: ormoni sessuali, cortisolo aldosterone ecc.
- derivanti da amminoacidi. es. adrenalina
-peptidici. es. prolattina
-proteici. es. insulina, GH
Tali molecole vengono riversate nel sangue e trasportate fino agli
organi bersaglio, dove esercitano la loro azione.
5
CONTROLLO A FEEDBACK
Gli ormoni sono attivi anche a minime concentrazioni. La loro
quantità nel sangue è regolata da sistemi a feedback negativo:
all’aumentare della concentrazione dell’ormone, viene inibito il
rilascio dell’ormone stesso.
Feedback negativo: il risultato di un’azione produce una
inversione dell’effetto iniziale (per esempio la regolazione della
pressione sanguigna, della glicemia, della temperatura corporea).
Feedback positivo: il risultato di un’azione rafforza l’effetto
iniziale (per esempio eventi che generano il parto o la
coagulazione).
Gli stimoli partono di norma dall’ipotalamo, che appartiene al
SNC.
Da questo si dirigono all’ipofisi, minuscola ghiandola endocrina
situata sopra la sella turcica dell’osso sfenoide nel cranio.
Tra questi due organi si stabilisce un feedback breve.
6
NEUROIPOFISI
produce:
ADH ormone antidiuretico (vasopressina)
•azione sul rene: riduce la diuresi ossia l’eliminazione di
liquidi e urina in quanto favorisce il riassorbimento renale
dei liquidi
•vasi sanguigni, sui quali produce costrizione e aumento
della pressione arteriosa
OSSITOCINA
•azione e sull’utero: favorisce l’espulsione del feto durante
il parto
•azione sulla ghiandola mammaria: stimola la lattazione
dopo il parto
7
ADENOIPOFISI
L’ADENOIPOFISI produce le tropine, ormoni peptidici
che attraverso il sangue, con un feedback lungo,
raggiungono gli organi bersaglio:
TSH tireostimolante tiroide
GH crescita ossa, muscoli …
LH luteotropina ♀corpo luteo, ♂ cellule Leydig
testicolo testosterone e altri ormoni
FSH follicolostimolante ♀follicolo ovarico, ♂ cellule
Sertoli testicolo spermatozoi
ACTH adrenocorticotropo corticale surrene
aldosterone
Prolattina: agisce sulla ghiandola mammaria e sul sistema
riproduttore femminile
8
GHIANDOLE ENDOCRINE BERSAGLIO
TIROIDE T3
T4
PARATIROIDI
PTH
CALCITONINA
CORTICOSURRENE GLUCOCORTICOIDI
MINERALCORTICOIDI
MIDOLLARE SURRENALE ADRENALINA
OVAIO
ESTROGENI
TESTICOLO
PROGESTINICI
ANDROGENI
PANCREAS ENDOCRINO
SOMATOSTATINA
INSULINA GLUCAGONE
9
10
TIROIDE: SECREZIONE DEGLI ORMONI
TIROIDEI
Azione del TSH: le goccioline di colloide, contenenti T3 E T4
trasportate dalla tireoglobulina, entrano nelle cellule follicolari per
pinocitosi. La fusione delle goccioline di colloide con i lisosomi
provoca l’idrolisi della tireoglobulina e la liberazione di T3 e T4
Il 10% circa di T4 è soggetto a perdere un atomo di iodio
trasformandosi in T3 prima di essere secreto.
Secrezione degli ormoni tiroidei: ogni giorno sono secreti in media
100 μg di T4 e 10 μg di T3.
Organicazione iodio: viene catturato come ioduro e lo scambio Na+.
– ioduro (I-) è la prima fase dell’uptake ed è stimolato dal TSH.
Reagendo con la tirosina lo iodio vi si lega progressivamente
formando:
MIT (monoiodotirosina), DIT (diiodotirosina), T3 e T4.
Tiroide e ormoni tiroidei iodati T3 - T4
MANIFESTAZIONI CLINICHE DEL DEFICIT O DELL’ECCESSO DI
ORMONI TIROIDEI T3 E T4
Tessuto o organo
Deficit
Eccesso
Cute, capelli
Fragilità, secchezza, pallore,
gonfiore
Pelle rosa, calda. Onicolisi (unghie fragili)
Cardiovascolare
Ridotta gittata cardiaca,
bradicardia sinusale
Aumento gittata, ridotte resistenze perif.,
tachicardia
Digerente
Ridotta motilità intestinale
Nausea e vomito, specie in gravidanza
Nervoso
Ritardo mentale nel bambino
Nell’adulto ridotte funzioni
intellettive, depressione
Nervosismo, emotività, tremore
Muscoloscheletrico
Rigidità e dolori muscolari, scarso
sviluppo osseo
Debolezza, affaticamento muscolare,
demineralizzazione ossea
Riproduttivo
Ritardata pubertà, menorragia,
disfunzioni erettili, infertilità
Ritardata pubertà con aspetto normale,
aumentata libido,
Metabolismo
Riduzione appetito, aumento peso,
intolleranza al freddo, ridotto
metabolismo lipidi e proteine
Aumento appetito, perdita peso, aumentato
metabolismo lipidi e proteine
12
GLI ORMONI CALCITONINA E PARATORMONE (PTH)
Calcitonina
Paratormone
Da chi è
prodotto
l’ormone
Calcio nel
sangue
Azione su ossa e
scheletro
Cellule C della tiroide
Paratiroide
Diminuzione
Aumento
Deposizione del calcio:
le ossa si rinforzano
Quando?
Se serve più calcio alle
ossa
Riassorbimento del calcio:
osseo le ossa si
indeboliscono
Se serve più calcio in
circolo
13
14
STRUTTURA CHIMICA DEGLI STEROIDI
Il capostipite è il colesterolo e da esso derivano tutti gli ormoni
steroidei. La struttura base è il ciclopentanoperidrofenantrene
formato da fenantrene (idrocarburo aromatico policiclico,
A+B+C) con aggiunta di un ciclopentano (D)
Da esso deriva il Colestano, C-27, che a sua volta genera i seguenti
idrocarburi capostipiti degli steroidi:
a)
colano (C-24) – capostipite degli acidi biliari,
b)
pregnano (C-21) - capostipite di: progestinici, glucocorticoidi e
mineralocorticoidi
c)
androstano (C-19) - capostipite degli androgeni
d)
estrano (C-18) - capostipite degli estrogeni.
Gli steroidi enetrano nella cellula attraverso la membrana cellulare
si legano ad uno specifico recettore presente nel citoplasma
entrano nel nucleo, si legano a specifici siti del DNA e inducono la
sintesi di nuove proteine
15
STRUTTURA DEGLI ORMONI STEROIDEI
I carboni ai vertici dei 4
anelli A, B, C, D sono
numerati da 1 a 18,
compresi i gruppi
laterali. Segue la catena
legata al C-17
LE 5 FAMIGLIE DEGLI ORMONI STEROIDEI
Famiglia
Nome comune
Sigla
Progestinici (C-21)
Progesterone
P4
Glucocorticoidi (C-21)
Cortisolo
Mineralcorticoidi (C21)
Aldosterone
Aldo
Androgeni (C19)
Testosterone
T
Estrogeni (C18)
Estradiolo
16
F
E2
17
le aree in blu indicano strutture indispensabili per l’attività progestinica. Le aree
tratteggiate indicano strutture indispensabili per l’attività glucocorticoide e
mineralocorticoide.
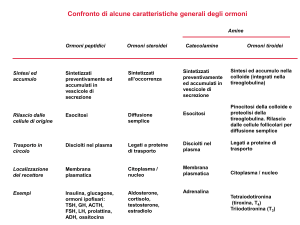
MECCANISMO D’AZIONE ORMONI STEROIDEI
vengono prodotti in risposta agli stimoli delle tropine ipofisarie (ACTH, LH,
FSH) e interagiscono con recettori cellulari e inducono la sintesi di mRNA
A differenza di quelli peptidici, sono sintetizzati solamente da pochi organi e non
vengono immagazzinati in tessuti di riserva, bensì prodotti all'occorrenza e
prontamente liberati e nel plasma, dove sono poco idrosolubili, devono
necessariamente legarsi a proteine di trasporto: specifiche, come le SHBG
(proteine di trasporto degli ormoni sessuali) e le CBG (globuline leganti i
corticosteroidi) e ed aspecifiche, come l‘ albumina.
Soltanto la quota libera, scorporata da tali proteine o legata ad esse in maniera
blanda, rappresenta la frazione biodisponibile ed attiva dell'ormone.
Le proteine di trasporto mantengono una riserva circolante di ormoni,
importante in caso di improvvisi cambiamenti della loro concentrazione. Hanno
inoltre la capacità di prolungare la vita media degli stessi, proteggendoli dalla
degradazione; dall'altro lato, però, ne limitano l'azione, bloccando il loro ingresso
nelle cellule (solo la quota libera, quindi scorporata da tali carriers è
biologicamente attiva). Dal momento che il catabolismo degli ormoni steroidei è
affidato al fegato, i livelli circolanti dipendono da vel.sintesi, funz.epatica ecc.
18
FEEDBACK E AZIONE DEGLI ORMONI
19
CATECOLAMINE
Sono dotate di effetti ormonali l'adrenalina e la noradrenalina, sintetizzate, oltre
che dai neuroni del sistema nervoso simpatico, anche a livello della midollare del
surrene. Dal punto di vista chimico, sono derivati dell'amminoacido tirosina. La
sintesi consiste nella trasformazione della tirosina in DOPA (diossifenilalanina);
da questa si forma la dopamina che viene trasformata in noradrenalina; la
noradrenalina, a sua volta, è trasformata in adrenalina esclusivamente nella
midollare del surrene. Le catecolammine sono immagazzinate all'interno della
cellula e secrete in risposta alla liberazione locale di acetilcolina. Hanno
un'emivita brevissima (20 sec) e vengono inattivate con due diversi meccanismi:
la degradazione, che avviene nel fegato, e il recupero all'interno delle cellule da
cui sono state secrete.
I derivati dal triptofano sono la serotonina e la melatonina. La conversione del
triptofano in serotonina avviene tramite due passaggi enzimatici, mentre dalla
metilazione della serotonina si ha la formazione della melatonina. Tanto la
serotonina quanto la melatonina sono peptidi di piccole dimensioni che, una volta
prodotti, vengono immediatamente liberati nel circolo ematico.
20
ORMONI SESSUALI FEMMINILI
Ormone
Dove è prodotto
Progesterone
Corpo luteo
Placenta
Cambiamenti ciclici della cervice, modificazioni
dell’endometrio; favorisce il passaggio da una fase
proliferativa ad una secretiva. In gravidanza favorisce
lo sviluppo dell’embrione. Ha emivita breve
Pregnenolone
Testicolo
Azione cortisonica. Precursore del testosterone e
dell’androstenedione, ma anche dei gluco e
mineralcorticoidi
17β- Estradiolo
♀ Ovaio, corticosurrene
Corpo luteo.
Trofoblasto.
♂ Testicolo
Regola lo sviluppo dei caratteri sessuali secondari.
Picco a metà ciclo, regola la fase proliferativa
dell’endometrio.
Produce ritenzione idrosalina, muco cervicale
Estrone
Follicolo ovarico,
surrene
Aromatizzazione
androstenedione
I parte del ciclo mestruale, scarsa attività estrogenica.
Massimo in menopausa
Estriolo
Unità feto-placentare
Tende ad aumentare progressivamente in gravidanza
21
Funzioni
ORMONI ANDROGENI
Ormone
Dove è prodotto
Testosterone
Cellule interstiziali di
Leydig
Viene convertito in
estrogeni mediante
l’enzima AROMATASI
Funzioni
spermatogenesi, crescita e funzione delle
ghiandole sessuali secondarie e la
crescita dei peli; anabolizzante sui
muscoli e sulle ossa
Diidrotestosteron
e (DHT)
♀ Conversione periferica
del testosterone. Surrene
♂ Ovaio
androgeno più potente
Androstenedione
reticolare del
corticosurrene attraverso
la via biosintetica da
Pregnenolone a
Testosterone
Cellule leuteiniche della
granulosa
ovarica
22
aumenta in fase preovulatoria
Deidroepiandrost
erone solfato
(DHEAS)
Regola l’attività di enzimi surrenalici.
Precursore di estrogeni placentari
LE GONADOTROPINE
Ormoni peptidici prodotti dall’ipofisi che stimolano l'attività delle
gonadi, ne regolano lo sviluppo, la funzione endocrina e la
gametogenesi.
LH (ORMONE LUTEINIZZANTE)
FSH (ORMONE FOLLICOLOSTIMOLANTE
Gonadotropine (FSH, LH), Ciclo Mestruale e Ovarico
FSH
25
LH
3
9
OVULAZIONE
19
25
Ciclo mestruale: Sequenza ripetitiva di modifiche fisiologiche e strutturali (proliferative,
secretorie e degenerative) regolate da estrogeni e progestierone che coinvolgono
l'endometrio. La successione dei cicli, ognuno dei quali dura di norma 28 giorni, inizia con
il menarca, si sospende durante le gravidanze e termina con la menopausa.
Ciclo ovarico. Sequenza di fasi funzionali che coinvolgono la gonade femminile. Nella specie
umana, sotto un controllo ormonale, si succedono:
•Fase follicolare: maturazione del follicolo,
•Fase ovulatoria: ovulazione,
•Fase luteinica: formazione del corpo luteo
Steroidi sessuali femminili, ciclo ovarico e ciclo mestruale
2
250
Progesterone
1,8
Estradiolo
1,6
200
1,4
1,2
150
1
0,8
100
0,6
0,4
50
0,2
V
O
giorno del ciclo
27
25
23
21
19
17
15
U
L A 13
ZI
O
N
E
11
9
7
5
3
FL
U
S
S
27
O
0
25
0
Testicolo: androgeni e spermatogenesi
Il testicolo è costituito da due compartimenti strutturalmente distinti
responsabili delle due principali funzioni testicolari:
compartimento delle cellule interstiziali, o cellule di Leydig
produzione di androgeni
compartimento dei tubuli seminiferi contenente le cellule
germinali e le cellule di Sertoli produzione di spermatozoi
LH Leydig androgeni
FSH Sertoli spermatogenesi
26
SURRENE: PORZIONE CORTICALE
Gli stimoli dal SNC attivano i neuroni colinergici pregangliari SN
Autonomo), che agiscono sulle cellule cromaffini della midollarre
surrenale. Questa secerne: epinefrina (adrenalina) e piccole quantità
di norepinefrina.
Le prime due fasi avvengono nel citoplasma, la conversione da
dopamina a noradrenalina nei granuli secretori, dove viene
conservata l’adrenalina.
Le ghiandole surrenali sono poste sopra i due reni. La loro zona più
esterna è detta corticale, quella più interna midollare
La CORTICALE produce:
•CORTISOLO che induce la sintesi e la liberazione di glucosio
•ALDOSTERONE coinvolto nella regolazione delle concentrazioni
di ioni, specie sodio e potassio
27
SURRENE: PORZIONE MIDOLLARE
La midollare produce:
•CATECOLAMINE sostanze ad azione ormonali formate dall’anello
benzenico dell’amminoacido TIROSINA. Esse comprendono
-ADRENALINA (epinefrina)
-NORADRENALINA (norepinefrina)
-DOPAMINA.
Essi agiscono sia da ormoni che da neurotrasmettitori.
Esse accelerano il battito cardiaco e aumentano la forza delle
contrazioni, aiutando l’organismo a resistere allo stress
28
AZIONE DELLE CATECOLAMINE
-ADRENALINA (epinefrina). Produce un’azione di stimolo su:
azione inotropa, cronotropa positiva (aumenta la forza e
la frequenza)
pressione arteriosa
vasocostrizione cutanea, renale
• vasodilatazione muscolatura striata
rilassamento muscolatura liscia
contrazione muscolatura striata
metabolismo
iperglicemia, lipolisi
Cuore
FENILALANINA
29
amminoacido aromatico essenziale , si trova nella > proteine.
Mediante la fenilalaninaidrossilasi si trasforma in tirosina, ma se
manca l’enzima si ha un difetto congenito del metabolismo: si
accumula troppa fenilalanina nei liquidi biologici, in particolare nel
sanguefenilchetonuria, caratterizzata da deficienza mentale. A
carico del tessuto nervoso si verificano difetti di mielinizzazione del
cervello e una progressiva demielinizzazione di aree precedentemente
mielinizzate. I sintomi sono costituiti da insufficienza mentale,
convulsioni, alterazioni del carattere. Una diagnosi precoce e un
particolare trattamento dietetico, instaurato sin dai primi mesi di vita
(abolizione del latte e impiego di alimenti privi di f.) possono evitare o
limitare la comparsa delle lesioni nervose.
Per decarbossilazione si trasforma in feniletilammina,
C6H5CH2CH2NH2, considerato anch’esso precursore dell’adrenalina.
dalla tirosina agli ormoni e ai neurotrasmettotori
2
1
CH- COOH-NH2
tirosina
CH2- NH2
CH- COOH-NH2
dopamina
DOPA
1
Tirosina idrossilasi
2
DOPA decarbossilasi
3
Dopamina idrossilasi
4
CH2- NH2
noradrenalina
3
4 Metil transferasi
ADRENALINA (nella midollare
del surrene
CH2- NH-CH2
30