Cranio, Ventricoli e Meningi
Cranio, meningi, vasi sanguigni e liquido cerebrospinale.
A. Vercelli
Alcuni strati protettivi cutanei, ossei e connettivali
proteggono il cervello dai traumi
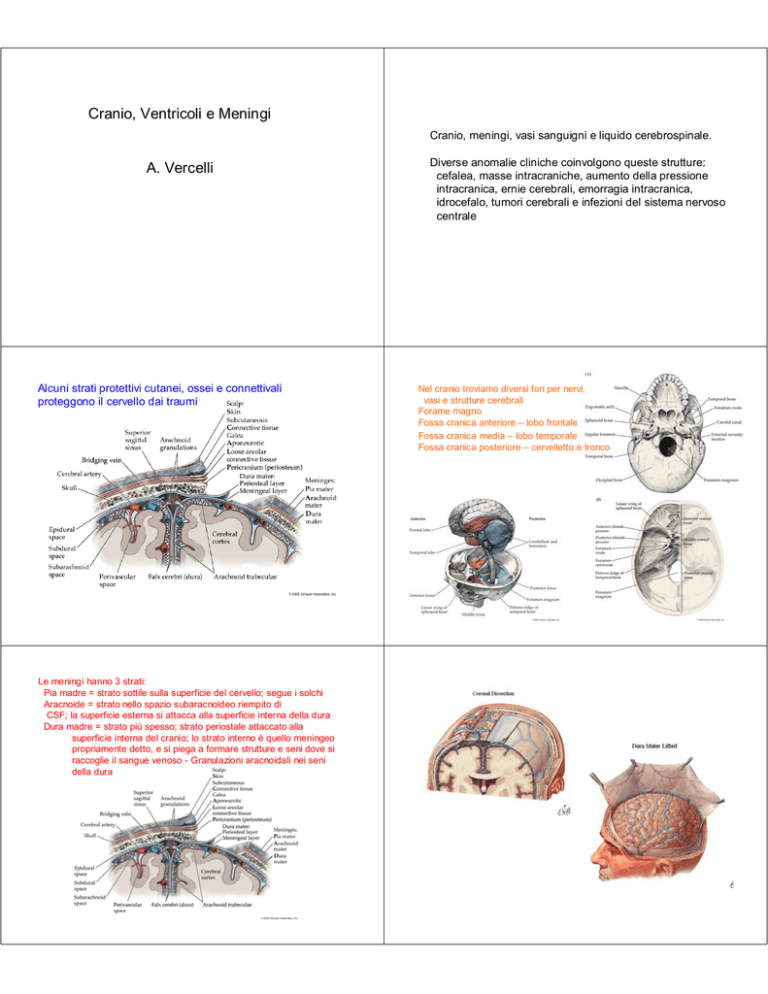
Le meningi hanno 3 strati:
Pia madre = strato sottile sulla superficie del cervello; segue i solchi
Aracnoide = strato nello spazio subaracnoideo riempito di
CSF; la superficie esterna si attacca alla superficie interna della dura
Dura madre = strato più spesso; strato periostale attaccato alla
superficie interna del cranio; lo strato interno è quello meningeo
propriamente detto, e si piega a formare strutture e seni dove si
raccoglie il sangue venoso - Granulazioni aracnoidali nei seni
della dura
Diverse anomalie cliniche coinvolgono queste strutture:
cefalea, masse intracraniche, aumento della pressione
intracranica, ernie cerebrali, emorragia intracranica,
idrocefalo, tumori cerebrali e infezioni del sistema nervoso
centrale
Nel cranio troviamo diversi fori per nervi,
vasi e strutture cerebrali
Forame magno
Fossa cranica anteriore – lobo frontale
Fossa cranica media – lobo temporale
Fossa cranica posteriore – cervelletto e tronco
Meningi in sezione
Dura madre
• Aderenza della dura particolarmente tenace
lungo le suture, alla base cranica e sul
contorno del forame occipitale
• Sulla volta può essere distaccata dalla volta
cranica (zona scollabile) nell’adulto
• Con l’invecchiamento sempre meno aderente
e anelastica
• Strato periostale: pericranio, periorbita
• Stato meningeo: guaina tubulare attorno ai
nervi encefalici
Istologia della dura
Meningi: istologia
• Membrana di connettivo denso, con
fibre collagene ed elastiche
• Scarso numero di cellule
• Arterie e vene meningee
• Innervazione: trigemino, C1-C3, tratto
cervicale del tronco dell’ortosimpatico
Lo strato interno della dura forma pieghe che penetrano negli spazi
tra gli emisferi cerebrali.
La falce cerebrale separa gli emisferi cerebrali.
Il tentorio del cervelletto si localizza tra cervelletto e lobo occipitale
Il tentorio separa la fossa cranica posteriore
dal resto della volta cranica.
Sopratentoriale, infratentoriale
Falce cerebrale
Falce cerebellare
• Lamina sagittale mediana, a forma di falce,
più larga posteriormente
• Margine superiore adeso alla calotta cranica,
dall’apofisi crista galli all’eminenza crociata
dell’occipitale (contiene il seno sagittale
superiore)
• Margine inferiore appoggiato sul corpo
calloso (contiene il seno sagittale inferiore)
• Separa i due emisferi cerebellari
• Si appoggia sul verme del cervelletto
• Si attacca al tentorio del cervelletto fino
alla cresta occipitale interna
Tentorio del cervelletto
• Orizzontale, separa i lobi occipitali dagli
emisferi cerebellari
• Dà attacco sulla linea mediana alla falce
cerebrale (seno retto) e alla falce cerebellare
• Margine posteriore si inserisce al solco
trasverso dell’occipitale (seno omonimo) e al
margine posterosuperiore della piramide del
temporale
• Margine anteriore libero a ferro di cavallo, si
inserisce sui processi clinoidei anteriori,
arriva al tronco encefalico
Diaframma della sella
• Piccola piega orizzontale (a contorno
circolare)
• Costituisce la volta della fossa ipofisaria
• Piccolo foro al suo centro per
l’infundibolo e il peduncolo ipofisario
Il mesencefalo passa attraverso l’incisura del tentorio.
Anche le strutture che passano attraverso questa area includono l’arteria
cerebrale posteriore, il nervo oculomotore, peduncolo cerebrale, e la
formazione reticulare del mesencefalo.
Le meningi delimitano 3 spazi di interesse clinico:
Epidurale – ci scorre l’arteria meningea media, che vascolarizza la dura
Subaracnoidale – ci scorrono le principali arterie e vene, che emettono
rami che penetrano nel cervello
Subdurale – vene passano a ponte verso i seni della dura
Nella volta cranica, lo
spazio epidurale è chiuso
in condizioni normali, poichè
la dura è attaccata al
periostio, a sua volta
attaccato alla superficie
interna del cranio
I seni durali drenano il
sangue venoso nel seno
sigmoideo che li collega alla
vena giugulare interna
Seno sagittale superiore e
granulazioni aracnoidali
Nel midollo spinale lo spazio
epidurale è occupato da tessuto
adiposo.
Aracnoide
• Avvolge l’encefalo, non si insinua nelle
scissure
• Penetra nelle fessure sagittali tra gli emisferi
cerebrali e cerebellari, nella fessura
orizzontale tra emisferi cerebrali e cervelletto
• Nel giovane sottile e trasparente, nell’anziano
biancastro
• Dura madre e aracnoide sono addossate ma
separabili facilmente
• Nell’aracnoide vasi areteriosi
Spazio subaracnoideo
• Tra aracnoide e pia madre
• Vasi sanguigni immersi nel liquor
• Lungo scissure e solchi tra le
circonvoluzioni (fiumi dentro cui
decorrono i vasi sanguigni)
• Pia madre, aracnoide e pia madre sono
connesse da trabecole e lamine
connettivali
Lo spazio subaracnoidale si allarga
in alcune aree per formare dei
compartimenti di liquido
cefalorachidiano più ampi detti
cisterne.
La cisterna lombare viene
utilizzata per la puntura lombare
per prelevare un campione di
liquor.
Contiene la cauda equina
Cisterne subaracnoidali
•
•
•
•
•
•
•
•
•
Cerebello-midollare (magna) tra bulbo e cervelletto
Cisterna pontina anteriore al ponte
Cisterna interpeduncolare (circolo del Willis)
Cisterna della fossa laterale
Cisterna ambiens (della grande vena cerebrale) tra
splenio del corpo calloso e cervelletto
Cisterne pre- e postchiasmatica
Cisterna della lamina terminale
Cisterna sopracallosa
Comunicazione con il bulbo oculare e con l’orecchio
interno
Pia madre
• Sottile lamina (uno-due strati di cellule)
• Cellule interconnesse da desmosomi e
giunzioni gap e occludenti
• Spazio subpiale con arteriole penetranti
e venule
• Trabecolato leptomeningeo unisce
aracnoide e pia madre
Dura madre spinale
• Strato periostale: endorachide
• Strato meningeo
• Tra i due spazio extradurale (o
epidurale, o peridurale)
• Forma una guaina tubulare detta sacco
durale
• All’interno spazio subdurale (o
infradurale)
Villi o granulazioni aracnoidali
•
•
•
•
•
Riassorbimento del liquor
Vicino al seno sagittale superiore
Nel feto solo villi, granulazioni dai tre anni
Sono estroflessioni dell’aracnoide
Peduncolo, cappuccio costituito da cellule
aracnoidali su un fitto intreccio di trabecole e
canalicoli che si estendono all’endotelio
Midollo spinale e
meningi: visione
dorsale
Le cavità piene di liquido del tubo neurale formano i ventricoli
nel cervello maturo. I ventricoli sono pieni di liquido cerebrospinale
prodotto dai plessi coroidei. La superficie dei ventricoli è delimitata
dalle cellule ependimali.
Visione
laterale
Ventricoli laterali
• Simmetrici, forma a C (concavità in avanti)
• Corno anteriore (lobo frontale), posteroinferiore
(temporale), posteriore (occipitale)
• I corni anteriori sono separati dal setto pellucido
(lamina sagittale mediana che si estende dal fornice
al corpo calloso)
• Rapporti con il nucleo caudato (parete laterale del
corno anteriore e superiore dell’inferiore) e con
l’ippocampo (parete inferiore dell’inferiore)
• Comunicano con il III ventricolo mediante il foro di
Monro
Ventricoli laterali: corno anteriore
• Anteriormente chiuso da ginocchio e
rostro del corpo calloso
• Volta: superficie inferiore del tronco del
corpo calloso
• Pavimento: testa del nucleo caudato
• Medialmente: setto pellucido
Ventricoli laterali: corno
posteriore
• Sezione poligonale o quadrangolare
• Volta e parete laterale: tapetum (che
separano il ventricolo dalle radiazioni
ottiche)
• Medialmente: splenio del corpo calloso
(determina un rilievo detto bulbo); altro
rilievo calcar avis (corteccia introflessa
della scissura calcarina)
Ventricoli laterali: parte centrale
• Sezione triangolare
• Volta: superficie inferiore del tronco del corpo
calloso
• Pavimento: corpo del nucleo caudato
(superolateralmente) e superficie superiore
del talamo (inferomedialmente) separate dal
solco talamostriato (che accoglie la stria
terminale e la vena talamostriata); solco
inferomediale: fessura corioidea
• Medialmente: setto pellucido e corpo del
fornice
Ventricoli laterali: corno inferiore
• Il più ampio
• Curva intorno all’estremità posteriore
del talamo (pulvinar)
• Sezione appiattita
• Volta: tapetum e coda del caudato e
stria terminale
• Pavimento: ippocampo medialmente
III e IV ventricolo in sezione
sagittale
III ventricolo in
visione
anteroposteriore
III ventricolo
• Sul piano mediano tra i due talami e ipotalami (solco
ipotalamico e adesione intertalamica)
• Fessura (alta e lunga 2,5 cm e spessa pochi mm)
• Pavimento dietro il chiasma ottico (rilievo grigiastro:
tuber cinereum) e corpi mammillari; recesso
infundibulare
• Parete anteriore lamina grigia (lamina terminale) tra
chiasma ottico e rostro del corpo calloso; recesso
ottico
• Recesso epifisario
• Volta lamina ependimale
III ventricolo con
forami di Monro di
comunicazione con i
ventricoli laterali
Forame di Monro tra i ventricoli laterali
e il III ventricolo
Preparato che mette in
evidenza i ventricoli
laterali e, a destra, la
capsula esterna e il
nucleo lenticolare
Encefalo dopo
asportazione dei lobi
temporali, del fornice e
della porzione
posteriore del corpo
calloso
IV ventricolo
• Comunica con il III mediante l’acquedotto di Silvio
(nel mesencefalo)
• Forma romboidale (alta 4 cm, larga 1,5 cm): angolo
inferiore detto obice
• Parete anteriore ponte e parte alta del midollo
allungato, posteriormente il cervelletto
• Forami all’angolo inferiore (Magendie) e agli angoli
laterali (Luschka) per comunicare con gli spazi
subaracnoidali
• Parete posteriore veli midollari anteriore e posteriore
(ependima, tessuto nervoso e pia madre)
• Parete anteriore descritta con il tronco encefalico
Il volume totale normale del liquido cefalorachidiano è circa
150 cc. E’ prodotto dai plessi corioidei al ritmo di circa
20 cc per ora o 500 cc al giorno.
Aumenta con l’invecchiamento, o se vi sono ostacoli al deflusso.
Plessi corioidei
• Frange irregolari con pieghe e villosità
• Stroma connettivale centrale e rivestimento epiteliale
• Cellule derivate dalla dura madre (leptomeningee),
fasci connettivali e vasi sanguigni
• Epitelio di rivestimento derivato dall’ependima:
epitelio cubico semplice con numerosi microvilli e
alcune ciglia vibratili
• Cellule unite da tight junctions
• Calcificazioni con l’invecchiamento
Plessi corioidei
• Ependima (cellule
gliali con villi in
superficie)
• Anse capillari
Plesso corioideo del ventricolo
laterale
Tela corioidea
• Nel ventricolo laterale il plesso corioideo
si estende sino al foro interventricolare,
dove entra anastomizzandosi con il
controlaterale
• Dietro al foro interventricolare decorre
sopra al talamo, ne contorna l’estremità
posteriore e si porta nel corno inferiore
sino all’ippocampo
• Sulla parete superiore del III ventricolo
• Foglietto inferiore: volta del III ventricolo
• Superiore: pia madre della superficie
inferiore del corpo calloso e del fornice
• Posteriormente i due foglietti si
separano (quello inferiore dà origine ai
plessi corioidei del III ventricolo)
Tela corioidea del IV ventricolo
(membrana otturatoria)
• Parte inferiore della volta del IV
ventricolo
• Una piega di pia madre si insinua tra
cervelletto e superficie posteriore del
midollo allungato si fonde con
l’ependima del IV ventricolo
• Plessi corioidei del IV ventricolo: tratti
verticali e tratti orizzontali
Il liquor prodotto dai plessi coroidei scorre dai ventricoli laterali al
3° ventricolo, attraverso l’acquedotto di Silvio nel 4° ventricolo
e quindi fuori dal sistema ventricolare nello spazio subaracnoidale
attorno il midollo allungato attraverso i forami di Luschka e Magendie.
Il liquor quindi scorre verso il basso attorno il midollo spinale e in alto alle
granulazioni aracnoidali nel seno sagittale superiore dove passa mediante
valvole a senso unico nel sangue venoso.
Flusso del liquor
Le barriere EE e sangue-liquor
separano il sangue arterioso
dal parenchima cerebrale e dal
liquor. Le sostanze passano
relativamente libere tralo spazio
interstiziale del parenchima
cerebrale e il liquor
La cefalea è uno dei sintomi neurologici più comuni.
Di solito è benigna, ma a volte è un sintomo di patologie gravissime.
Il tessuto cerebrale non ha recettori per il dolore, per cui il dolore dentro il
cranio è dovuto a fibre dolorifiche che innervano le meningi e i vasi.
La dura sopratentoriale è innervata dal nervo trigemino (V).
Quella infratentoriale è innervata dai nervi X, IX and C1-C3.
Il lato della cefalea di solito corrisponde al lato della lesione.
Barriera ematoencefalica
Barriera sangue-liquor
Tumori, infezioni e altre patologie
possono alterare la barriera EE
causando aumentato flusso di liquido
dai vasi allo spazio extracellulare
cerebrale (edema vasogenico).
La sofferenza neuronale o gliale
che si verifica nell’infarto può portare
all’accumulo di fluido nei neuroni
(edema citotossico).
Astrociti
Le masse intracraniche consistono in qualsiasi cosa di anormale che
occupa volume nella scatola cranica, e includono
tumori, emorragie, ascessi, edema, idrocefalo, ecc.
Possono causare sintomi e segni neurologici con I seguenti meccanismi
1. Compressione e distruzione di regioni adiacenti del cervello.
2. Masse nella scatola cranica possono innalzare la pressione intracranica
causando sintomi e segni caratteristici
3. Masse possono dislocare strutture del sistema nervoso
tanto da spostarle da un compartimento all’altro (ernia)
Le masse causano sia danno tissutale sia effetti remoti
attraverso distorsione meccanica delle strutture adiacenti.
Una massa che comprime parte del cervello spesso ne diminuisce la
funzionalità.
Una massa può distorcere o irritare I vasi sanguigni causando cefalea
cronica.
Una massa può comprimere i vasi sanguigni e causare infarto ischemico o
danneggiare le pareti dei vasi causando una emorragia.
La compressione del sistema ventricolare in vari punti bloccherà il
flusso liquorale causando idrocefalo.
Masse possono causare scariche epilettiche.
Masse molto estese possono causare drammatici spostamenti del cervello
sulla linea mediana.
Lo spostamento e lo stiramento della parte alta del tronco può causare
perdita di coscienza e coma.
L’aumento significativo della pressione intracanica può
causare diminuito flusso ematico cerebrale e ischemia.
CPP = MAP – ICP
CPP = cerebral perfusion pressure
MAP = mean arterial pressure
ICP = intracranial pressure
Se non trattata, l’elevata pressione può causare danno
irreversibile e morte cerebrale, a volte entro poche ore.
La ICP può essere misurata con la puntura lombare.
Tuttavia, la puntura lombare non va praticata in pazienti
con sospetta ICP elevata, per il rischio di causare una
ernia cerebrale.
In pazienti critici o traumatizzati, la ICP può essere monitorizzata
con uno strumento apposito impiantato chirurgicamente.
L’aumentata ICP è trasmessa al nervo ottico, bloccando il flusso
assoplasmatico e il ritorno venoso nel nervo ottico, causando
strozzamento e innalzamento (con distorsione) della papilla
ottica.
Questi segno classico di ICP compare in ore o giorni e spesso
è assente nelle prime ore.
La ICP normale negli adulti è meno di 20 cm H2O.
Normale
Papilledema
Sindromi da ernia cerebrale
Ernia transtentoriale
L’erniazione si verifica quando l’effetto di massa è abbastanza grave da
spingere le strutture intracraniche da un compartimento all’altro. Le sindromi
da erniazione più importanti sono causate da erniazioni attraverso la sacca
tentoriale (transtentoriale), centralmente e verso il basso (centrale), e sotto
la falce cerebrale (subfalcinea).
Ernia del lobo temporale mediale, l’uncus, inferiormente attraverso l’incisura tentoriale
Causa la triade clinica della pupilla dilatata, emiplegia oculare e coma.
Compressione del nervo oculomotore ipsilaterale (85% dei casi): produce prima
una pupilla dilatata, non responsiva e più tardi deficit dei movimenti oculari.
Spesso l’emiplegia è controlaterale alla lesione per la compressione del tratto
corticospinale ipsilaterale nel mesencefalo o un effetto diretto al lato ipsilaterale.
A volte il mesencefalo è spinto fino a quando viene compresso dal
lato opposto dell’incisura tentoriale, producendo emiplegia ipsilaterale alla lesione.
La distorsione del mesencefalo porta a diminuito livello di coscienza e infine a coma.
Anche le arteriere cerebrali posteriori possono essere compresse determinando
infarto del suo territorio.
Central Herniation
Downward displacement of the brainstem, which can be caused by any mass
lesion producing increased ICP, including hydrocephalus or diffuse edema.
Mild central herniation causes traction on the abducens nerve producing
lateral rectus palsy which may be unilateral or bilateral.
Severe elevation of ICP can produce herniation down into the foramen magnum,
called tonsilar herniation which can compress the medulla leading to
respiratory arrest, blood pressure instability, and death.
Subfalcine Herniation
Unilateral mass lesions can cause the cingulate gyrus and other brain
structures to herniate under the falx cerebri.
Usually no clinical signs occur from this type of herniation, however, sometimes
the anterior cerebral arteries can be occluded leading to infarct.
Intracranial Hemorrhage
Can be traumatic or atraumatic.
Epidural, subdural, subarachnoid, intracerebral hemorrhage/hematoma.
Epidural due to rupture of mid. Meningeal artery due to fracture of temporal bone.
Initially patient may have no symptoms (lucid interval), however, within hrs the
hematoma begins to compress the brain causing increased ICP, herniation
and death unless treated surgically.
Subdural due to rupture of bridging veins which are vulnerable to shear.
Typically manifests as chronic or acute. Chronic seen in elderly where brain
atrophy allows brain to move freely in cranial vault making bridging veins
more susceptible to injury. Minimal or no history of trauma possible. Slow
bleeding over weeks/months allows brain to accommodate so symptoms
often vague: headache, cognitive impairment, & unsteady gait. Focal cortical
dysfunction also common. Acute can occur with high velocity impact so it is
often associated with other serious head injuries such as brain contusion or
subarachnoid hemorrhage.
Appears hyperdense (acute blood), isodense (1-2 weeks) or hypodense (3-4
weeks) depending on age.
Head Trauma
Head trauma is a common cause of injury and death in young adults.
Mild trauma causes concussion, defined as reversible impairment of neurologic
function for minutes to hrs following a head injury.
Mechanism is unknown, but neuronal function is affected.
CT & MRI are typically normal.
Clinical features include loss of consciousness, “seeing stars,” headache,
dizziness, nausea/vomiting.
Occasionally anterograde or retrograde amnesia for several hrs occur.
Recovery is usually complete, although some patients develop postconcussive
syndrome even after relatively mild trauma including headaches, lethargy,
mental dullness, and other symptoms lasting months.
More severe trauma can cause permanent brain injury by diffuse axonal damage.
Patients should be monitored closely over the first 24 hrs.
Subarachnoid Hemorrhage
Blood can enter sulci. Nontraumatic and traumatic types.
Nontraumatic (spontaneous)
Sudden catastrophic headache; usually due to an arterial aneurysm.
Saccular or berry aneurysms usually found at branches from circle of
Willis. Over 80% in anterior circulation.
Most common locations are AComm (30%), PComm (25%) and MCA
(20%).
Risk factors include hypertension,
cigarette smoking, alcohol
consumption and sudden
elevation of BP such as cocaine
use.
Headache, meningeal irritation,
nuchal rigidity, photophobia,
cranial nerve or other focal
neurologic deficits, impaired
consciousness, death.
Cerebral vasospasm common which
can lead to ischemia or infarct
Hydrocephalus
Excess fluid in the cranial vault.
Obstruction of CSF flow at any point.
Decreased reabsorption of CSF at arachnoid villi
Rarely excess CSF production
Communicating hydrocephalus: impaired CSF reabsorption,
obstruction of flow in SAS, or rarely excess CSF production.
Noncommunicating hydrocephalus: obstruction of flow within the
ventricular system; common at narrow points such as foramen or
aqueduct
Headache, nausea/vomiting, cognitive impairment, decreased level
of consciousness, papilledema, decreased vision and abducens
palsies.
Gait abnormalities (magnetic gait where feet barely leave floor) and
incontinence due to compression of frontal lobe pathways.
Treatment to bypass blockage of CSF flow.
Traumatic Subarachnoid Hemorrhage
More common than spontaneous SAH.
Severe headache.
Intracerebral/Intraparenchymal Hemorrhage
Traumatic
Contusions, esp. temporal or frontal poles; coup/contracoup injuries.
Nontraumatic
Hypertension, brain tumors, ischemic infarct followed by bleeding,
AVMs, blood coagulation abnormalities, infections, vessel fragility
due to amyloid deposition, vasculitis, etc.
Hypertension most common cause. Most common locations include
basal ganglia, thalamus, cerebellum and pons.
Edema usually occurs peaking at 3 days.
Brain Tumors
Primary CNS Tumors or Metastatic Tumors
Symptoms include headache, signs of elevated ICP, seizures, focal
symptoms.
Lung and breast cancers are
the most common types to
metastasize.