Febbre Mediterranea familiare
D. Rigante
Istituto di Clinica Pediatrica, Università Cattolica Sacro Cuore, Roma
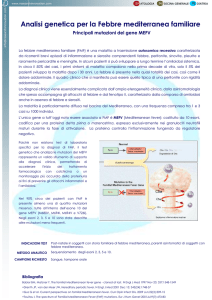
E’ la più comune malattia autoinfiammatoria monogenica a trasmissione
autosomica recessiva (OMIM 249100)
Causata da mutazioni nel gene MEFV che codifica per la proteina pirina
Prototipo di malattia autoinfiammatoria caratterizzata da attacchi ricorrenti di
febbre e sierosite
Si osserva l’attivazione dell’inflammosoma ed una aumentata produzione di
interleukina-1
Il gene interessato si chiama MEFV (da MEditerranean FeVer) e le mutazioni a suo carico si
trasmettono come carattere autosomico recessivo
Si esprime con attacchi infiammatori ricorrenti autolimitati della durata di 1-3 giorni
che possono coinvolgere uno o più siti
L’attacco infiammatorio è caratterizzato da febbre associata in modo variabile a
sierosite, sinovite, coinvolgimento di cute e muscoli ed innalzamento degli indici
infiammatori
Interessa prevalentemente le popolazioni del mare Mediterraneo e la sua frequenza varia
in funzione delle etnie
Il gene MEFV codifica per una proteina di 781 aminoacidi del peso di 95 kD, nota come
pirina o "marenostrina", espressa in granulociti, monociti, cellule dendritiche, fibroblasti
sinoviali e peritoneali
Si riteneva che la pirina operasse un controllo negativo dell’infiammazione, attraverso
il dominio B30.2 che regola l’attività caspasica nell’inflammosoma, da cui dipende la
secrezione di interleukina-1 (IL-1)
Alcuni studi in modelli animali hanno dimostrato l’esistenza di mutazioni del gene MEFV
con "aumento di funzione" della pirina e attivazione dell’inflammosoma
Yu JW, et al. Cell Death Differ 2006; 13: 236-49
Chae JJ, et al. Immunity 2011; 34: 755-68
94%
47-50%
21%
Attacco
addominale
Attacco
articolare
Manifestazioni
cutanee
Manifestazioni
muscolari
Attacco
toracico
Attacco
scrotale
50%
31%
5%
Tunca M, et al. Medicine 2005; 84: 1-11
La febbre varia da 38 a 40°C, risponde parzialmente ad antipiretici o corticosteroidi,
mentre è resistente agli antibiotici
Nel 25% dei casi è la sola manifestazione di FMF, soprattutto nei bambini
Gli esami laboratoristici dimostrano una leucocitosi neutrofila ed un aumento degli
indici infiammatori (PCR, VES, SAA, fibrinogeno), che si normalizzano al cessare della febbre
Gli attacchi infiammatori possono essere evocati da stress fisico/emotivo, mestruazioni o
infezioni intercorrenti
Il dolore addominale è descritto in oltre il 90% dei pazienti ed è a carico dell’intera parete
addominale
Si associa a difesa, aperistalsi, distensione addominale e positività del segno di Blumberg
A seguito della diagnosi di “addome acuto” il ricorso alla laparotomia esplorativa è
frequente
Nel 9-19% dei casi si esegue una appendicectomia (con appendice “bianca” e riscontro di
essudato neutrofilico sterile), nell’1,6% dei casi si esegue una colecistectomia
Il quadro clinico si risolve in circa 48 ore
Alcuni pazienti lamentano stipsi durante l’attacco, la diarrea è più frequente nel bambino
In alcuni pazienti il dolore addominale compare senza febbre
Nixon RK, Priest RJ. N Engl J Med 1960; 263: 18-21
Il coinvolgimento articolare è descritto nel 47-50% dei pazienti e riguarda spesso una
grande articolazione singola (ginocchio, caviglia, anca)
Possono essere coinvolte anche la spalla, l’articolazione temporo-mandibolare e
l’articolazione sterno-clavicolare
Nei casi sottoposti ad artrocentesi il liquido sinoviale è sterile, pur se con conta
leucocitaria elevata
Il quadro clinico si risolve in 24-48 ore
Nel 2% dei pazienti l’artrite può avere un decorso protratto (>4 settimane), con rischio di
danno e deformità articolare
Una monoartrite ricorrente può essere l’unica manifestazione di FMF
Il genotipo M694V è associato al rischio di sviluppo di spondilite anchilosante
(in soggetti HLA-B27 negativi), oltre che di sacroileite ed entesite subclinica
Langevitz P, et al. J Rheumatol 1994; 211: 341-6
Il dolore toracico è descritto nel 31% dei pazienti ed è legato a versamento pleurico
monolaterale
La toracentesi dimostra un essudato sterile ricco in granulociti neutrofili
Il coinvolgimento pericardico è molto raro, ma possibile
Descritto il coinvolgimento pericardico isolato come unico segno di FMF
Una pericardite acuta idiopatica ricorrente deve far porre il sospetto di FMF o di altri
disordini autoinfiammatori
Il quadro clinico si risolve in 24-48 ore
Rigante D, et al. Ann Med 2011; 43: 341-6
L’eritema erisipeloide compare in corrispondenza dei polpacci o delle caviglie nel 21%
dei pazienti
Si caratterizza per un rash eritematoso ben demarcato e rilevato
Istologicamente si osserva una massiccia infiltrazione di granulociti polimorfonucleati e
monociti
Il quadro clinico si risolve in 48-72 ore
Radakovic S, et al. J Am Acad Dermatol 2013; 68: e61-3
Elementi clinici utili nella diagnosi differenziale
FMF
TRAPS
s. PFAPA
MKD
CAPS
Febbre
1-3 gg.
>7 gg.
3-6 gg.
3-7 gg.
1-2 gg.
Artrite
Monoartrite
Monoartralgie
Fugaci
artromialgie
Poliartralgie
Poliartralgie
--
--
++
++
--
+++
++
--
+/-
--
Rash
erisipeloide
migrante
raro
macule
papule
similorticarioide
Gene
MEFV
TNFRSF1A
---
MVK
NLRP3
Adenopatia
Sierosite
Sequele cliniche dell’infiammazione cronica nella FMF
Anemia normocromica normocitica
Splenomegalia
Ritardo di crescita
Riduzione della densità minerale ossea
Disturbo della qualità di vita
Depressione ed ansietà
Infertilità femminile
Rischio di parto pretermine
Aumento del rischio di malattie cardiovascolari
Amiloidosi
Ben-Zvi I, Livneh A. Nat Rev Rheumatol 2011; 7: 105-12
Prima dell’avvento della colchicina l’amiloidosi sistemica era una complicanza comune
della FMF
L’amiloidosi è causata dalla deposizione extracellulare di fibrille amiloidi in vari
parenchimi (principalmente rene, surrene, intestino, milza, polmone, cuore e testicolo)
Il coinvolgimento renale da amiloidosi si manifesta con proteinuria, che può evolvere a
sindrome nefrosica e insufficienza renale cronica
L’etnia medio-orientale, lo stato di portatore della mutazione M694V in omozigosi, il
genotipo a/a del gene SAA, il sesso maschile, il coinvolgimento articolare e l’anamnesi
familiare positiva per FMF (indipendentemente dal tipo di mutazione) aumentano il rischio di
sviluppare una amiloidosi
Gershoni-Baruch R, et al. Arthritis Rheum 2003; 48: 1149-55
L’analisi molecolare del gene MEFV costituisce il solo strumento diagnostico oggettivo
della FMF
Il test genetico può avere valore prognostico (M694V in omozigosi causa un fenotipo più precoce e severo)
Quando il suo risultato non è conclusivo, è cruciale il giudizio clinico ed il test in vivo con
colchicina per la diagnosi di FMF
Dal 1972 la colchicina (alla dose di 0,5-2 mg/die) è il farmaco usato nella profilassi degli
attacchi di FMF, oltre che per la prevenzione dell’amiloidosi
La risposta favorevole alla colchicina costituisce un criterio diagnostico maggiore per
la diagnosi di FMF
Assunta continuativamente (fino a una dose massima di 3 mg/die) è efficace nel prevenire
l’insorgenza degli attacchi infiammatori nel 60-65% dei casi di FMF, ma induce una
remissione parziale in un 20-30%
La resistenza alla colchicina è definita come mancata risposta clinica e
laboratoristica, che si manifesta con frequenza immodificata degli attacchi (>1 /mese) e
livelli elevati di PCR e SAA tra gli attacchi
La resistenza vera è rara e si osserva solo nel 5-10% dei casi, nonostante la stretta
aderenza alla terapia alle dosi massime tollerate
Zemer D. N Engl J Med 1986; 314: 1001-5
Dosaggi iniziali della colchicina
Età < 5 anni
0.5 mg/die
In casi di proteinuria
2 mg/die
In casi di attacchi gravi
1.5 mg/die
Negli omozigoti M694V
1.5-2 mg/die
Si preferisce offrire la dose di colchicina in somministrazione singola (si può dividere in
due dosi ogni 12 ore in casi particolari)
La dose massima è 2 mg sino a 12 anni, 3 mg per un adulto
La gravità della malattia e la tolleranza degli attacchi consentono di decidere il dosaggio
di colchicina
Il controllo dei parametri infiammatori (SAA e PCR) deve avvenire ogni 3 mesi nelle fasi
attive di malattia
Si deve aumentare la dose se: Gli attacchi febbrili persistono
L’infiammazione subclinica persiste
Alternative alla colchicina orale
colchicina e.v. (1 mg / sett. associata a 2-3 mg/die di colchicina per os)
interferone-alfa s.c. (5 milioni UI s.c. all’inizio dell’attacco; 3-5 milioni UI x 3/settimana)
etanercept s.c. (0.8 mg/kg/settimana)
infliximab e.v. (5 mg/kg/dose)
anakinra s.c. (1 mg/kg/die s.c. )
canakinumab s.c. (150/300 mg ogni 4 settimane)
rilonacept s.c. (IL-1 Trap, 2.2 mg/kg/settimana)
talidomide (100-200 mg/die)
inibitori del re-uptake di serotonina
dapsone
Criteri diagnostici di Tel Hashomer
Criteri maggiori
Criteri minori
•
•
Episodi febbrili ricorrenti
•
Eritema erisipela-like
•
FMF in parente di primo grado
Episodi ricorrenti di febbre +
peritonite o sinovite o pleurite
•
Amiloidosi di tipo AA in assenza di altre
malattie predisponenti
•
Risposta favorevole alla colchicina
per 3 mesi
La diagnosi di FMF è DEFINITIVA se 2 criteri maggiori o se 1 criterio maggiore
+ 2 criteri minori risultano soddisfatti
La diagnosi di FMF è PROBABILE se solo 1 criterio maggiore + 1 criterio
minore sono soddisfatti
Sohar E, et al. Am J Med 1967; 43: 227–53
Take-home messages
La FMF la più comune malattia autoinfiammatoria geneticamente trasmessa come
carattere autosomico recessivo
I segni clinici esordiscono nelle prime due decadi con attacchi di febbre e sierositi,
consentendo una diagnosi clinica supportabile con il test genetico
La presenza di 2 mutazioni comuni (mutazioni in p. 680-694 sull’esone 10) consente la
conferma genetica della malattia, ma l’assenza di mutazioni non esclude la diagnosi
La profilassi a lungo termine con colchicina è mirata alla prevenzione degli attacchi
infiammatori
La colchicina consente il controllo della malattia nella maggioranza dei casi ed il
raggiungimento dell’età adulta senza complicazioni
Alternativa alla profilassi con colchicina è rappresentata dagli antagonisti
dell’interleukina-1