TUBERCOLOSI
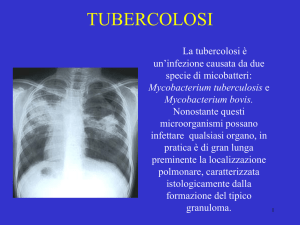
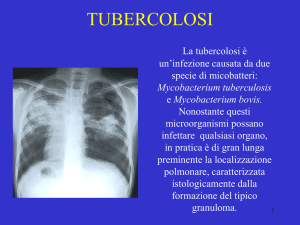
La tubercolosi è
un’infezione causata da due
specie di micobatteri:
Mycobacterium tuberculosis e
Mycobacterium bovis.
Nonostante questi
microorganismi possano
infettare qualsiasi organo, in
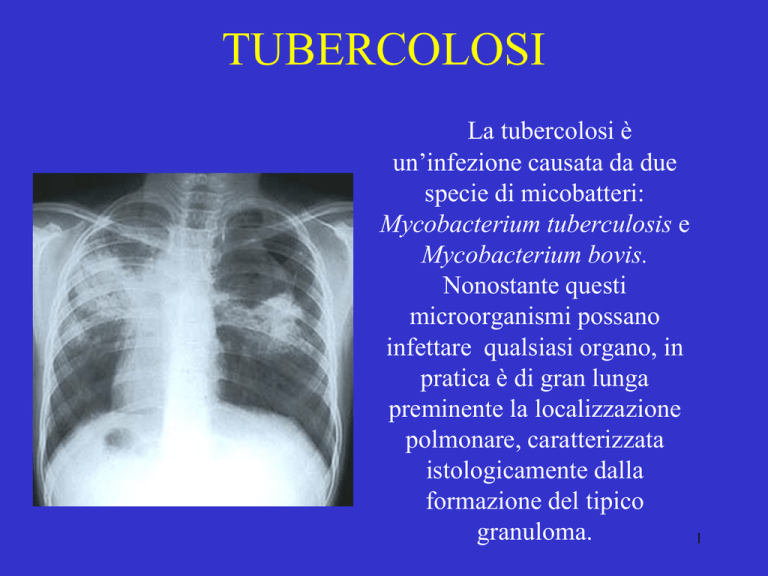
pratica è di gran lunga
preminente la localizzazione
polmonare, caratterizzata
istologicamente dalla
formazione del tipico
granuloma.
1
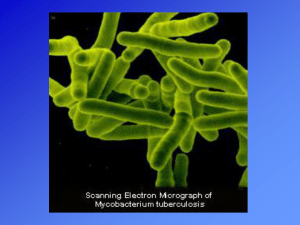
MICOBATTERI
Bacilli molto sottili
Immobili, non sporigeni, aerobi
obbligati
alcune specie producono forme
filamentose con ramificazioni
mico-batteri : simili ai funghi
peculiari involucri esterni ricchi di
lipidi difficilmente penetrabili
dai coloranti e una volta colorati
difficilmente decolorabili anche
con l’uso di acidi acidoresistenza
rallentamento negli scambi di
nutrienti- rallentamento crescita
(t. duplicazione 18-24h, colonie
visibili in 3-6 sett.)
2
MICOBATTERI
Diverse specie innocui saprofiti nel suolo o
commensali nell’uomo (M. smegmatis)
Mycobacterium tuberculosis complex:
-M. tuberculosis (b. di Koch) tubercolosi
umana
-M. bovis tubercolosi bovina, trasmissibile
all’uomo
-M. africanum, M. canetti tubercolosi umana
MOTT:
(Mycobacterium
other
than
tuberculosis)
micobatteri
opportunisti,
hanno
assunto rilievo negli ultimi anni: una delle più
frequenti cause di morte nel pz. malato di AIDS es.
MAC (Mycobacterium avium complex)
3
Classificazione dei principali micobatteri
M.tuberculosis complex
M. avium complex
M.scrofolaceum complex
M.gordonae complex
M.tuberculosis
M.bovis
(M. africanum)
M.avium
M.intracellulare
M. xenopi
M.kansasii complex
M.terrae complex
M.terrae
M.nonchromogenicum
M.triviale
M foruitum complex
M. fortuitum
M.chelonae
M.parafortuitum
complex
M.parafortuitum
M.scrofolaceum
M.simie
M.gordonae
M.szulgai
M. kansasii
M.gastri
M.vaccae
4
M.tuberculosis
epidemiologia
Tubercolosi: ogni anno alcuni milioni di nuovi casi
Mortalità: 2-3milioni/anno
patologia riemergente a causa di:
- flussi migratori, nuove sacche di povertà anche in paesi
industrializzati, aumento patologie da immunosoppressione
Caratteri antigeni
2 caratteri antigeni: di natura polisaccaridica e proteine
citoplasmatiche
cere (acidi micolici + glicolipidi fenolici) con azione adiuvante
l’immunogenicità dei 2 tipi di Ag favoriscono la risposta
cellulo-mediata
5
PATOGENICITA’
Questo microorganismo non produce esotossine, quindi
l’azione patogena sembra imputabile ad una sua tossicità
intrinseca legata ad alcuni lipidi della parete cellulare
presenti in grande quantità.
Questi lipidi risultano essere in parte vere e proprie cere,
in parte glicolipidi, questi ultimi denominati micosidi dei
quali uno in particolare è considerato essere direttamente
correlato con la virulenza: il fattore cordale.
Un altro micoside di notevole importanza è la cera D,
sostanza localizzata nello strato basale della parete
formata da acidi micolici e da un glicopeptide. Ha il
potere di aumentare l’immunogenicità
6
M.tuberculosis
Glicolipidi fenolici
cere
7
M.tuberculosis
fattori di patogenicità
produzione di emolisine e lipasi, ma non vere tossine
Catalasi, perossidasi e lipoarabinomannani aiutano a
resistere alla risposta cell-ossidativa capacità di
resistere al killing intracellulare:
-inibizione fusione fagosoma-lisosoma
-inibizione
acidificazione
contenuto
del
fagolisosoma
Acidi micolici + glicolipidi, cere D, trealoso 6,6
dimicolato (fattore cordale) causano la formazione di
granulomi nei tessuti animali
fattore cordale tossico per i macrofagi
8
Patogenicità
Le lesioni istopatologiche caratteristiche della
malattia possono essere di tipo essudativo o
produttivo. Le prime sono presenti nelle fasi
iniziali del contagio o quando il
microorganismo prolifera in carenza di
risposta immune adeguata da parte
dell’organismo infettato, mentre le seconde
sono tipiche della fase in cui il soggetto
infettato ha sviluppato una ipersensibilità alle
proteine tubercolari.
9
10
11
M.tuberculosis
patogenesi
trasmesso per via aerogena si deposita negli
spazi alveolari infiammazione essudativa e
accumulo di macrofagi macrofagi fagocitano
micobatteri uccisione bacilli e presentazione
antigene innesco risposta immune
CD4
CD8
citotossico
micobatteri macrofagi attivati
processo
granulomatoso
lisi
e
liberazione
fagocitosi
e
infiamm. di tipo
tubercolo,
circondato da connettivo e porzione centrale in necrosi, segue
12
precipitazione di sali di calcio complesso primario
M.tuberculosis
patogenesi
sterilizzazione
immunitario
complesso primario
infezione cronica paucibacillare
asintomatica, che richiede
macrofagi attivati, CD4 e CD8
diminuita
efficienza
del
sistema
riattivazione,
moltiplicazione, lesioni granulomatose confluenti, necrosi e
colliquazione della parte centrale contenuto in circolo e
diffusione dell’infezione in sede polmonare ed extrapolmonare
(tubercolosi miliare, meningea, renale, ossea)- espettorato +
trasmissione ad altri individui
Rischio di riattivazione più grande entro 2 anni dalla infezione
primaria
13
Diagnosi
Primo passo nella diagnosi laboratoristica consiste
nell’allestimento del preparato microscopico: strisci
colorati con metodiche che evidenzino l’alcool-acido
resistenza tipica dei Micobatteri come la metodica di
Ziehl-Neelsen
La sensibilità dell’esame microscopico è purtroppo
bassa e richiede perché sia positiva una carica di
oltre 10.000 bacilli/ml,
14
Diagnosi
La diagnosi definitiva si ottiene però tramite
l’esame colturale ostacolato dall’esasperante
lentezza di crescita dei micobatteri. Primo
passo è la liquefazione e decontaminazione
del campione, che solitamente viene eseguita
utilizzando N acetil cisteina come mucolitico
in soluzione con idrossido di sodio all’ 1%:
quest’ultimo garantisce l’uccisione di tutti gli
altri microorganismi, mentre i micobatteri
risultano protetti grazie alla particolare
ricchezza in acidi grassi.
15
M.tuberculosis
diagnosi microbiologica
ricerca microscopica
ricerca di bacilli acido-resistenti in espettorato, liquor, materiale
bioptico, urine (possibilità di confondere con M.smegmatis saprofita
dell’apparato genito-urinario)
ricerca colturale
il materiale deve essere decontaminato dalla popolazione microbica
accessoria (NAC + NaOH 2-3% poi HCl)- incubazione 2-3 settimane a
37°C colonie con leggera pigmentazione giallastra
apparecchiature automatizzate: terreno liquido con palmitato(14C)
che viene metabolizzato dai micobatteri con liberazione di CO2
16
radioattiva
Colorazione di Ziehl-Neelsen
Organismo acidoresistente
Organismo non acido-resistente
Batteri sospesi in SF e
fissati sul vetrino
Carbol-fucsina
e
fenolo 3 min e
sciacquare con H2O
Decolorare con HCl 3%
in alcool 70% 2min e
sciacquare con H2O
Blu di metilene 30 sec
sciacquare con H2O e
asciugare
17
Colorazione di Ziehl-Neelsen
18
DIAGNOSI
Per la ricerca di M. tuberculosis
nell’espettorato si consiglia di
raccogliere il campione del mattino per
tre giorni consecutivi, mentre in presenza
di una sospetta localizzazione alle vie
urinarie sarà opportuno raccogliere la
totalità di urine emesse nelle 72 ore.
19
MICOBATTERI
terreni di coltura
3 tipi di terreni:
al tuorlo d’uovo (sorgente di lipidi)
(IUTM,
Lowenstein-Jensen),
verde
malachite,
glicerolo
(M.tubercolosis),
piruvato
(M.bovis)
a
composizione
chimica
sol.
tampone + acido oleico (sorgente
di
lipidi),
albumina
bovina,
destrosio e catalasi (Middelbrook)
liquidi formazioni cordali: bacilli
allineati in file parallele a causa
della idrofobicità batterica
20
M.tuberculosis
diagnosi microbiologica
sonde molecolari
amplificazione con PCR e ibridizzazione con sonde:
identificazione definitiva a livello di specie (1-2gg)
ricerca di anticorpi non affidabile
Biologia molecolare anche per ricerca di antibioticoresistenza
21
M.tuberculosis
reazione di Mantoux -tubercolina
Utile a fini epidemiologici
accerta la presenza di immunità-cellulo mediata
tubercolina: proteine micobatteriche purificate
si inietta tubercolina per via intradermica (0.1 ml di
opportuna concentrazione) nella faccia volare
dell’avambraccio
è
possibile
anche
utilizzare
cerotti
per
l’assorbimento percutaneo
si osserva dopo 24-48h di incubazione allergia
ritardata ( papula eritematosa) nei pz che hanno
subito un’infezione reazione positiva
non ha senso diagnostico a meno che non si dimostri
un passaggio da reazione negativa a positiva nello
22
stesso soggetto in un breve periodo
M.tuberculosis
reazione di Mantoux -tubercolina
23
M. tuberculosis
Il test cutaneo alla tubercolina presenta problemi di scarsa
sensibilità, la bassa specificità, il rischio di inadeguato
follow-up del paziente per la lettura (esame standard per la
diagnosi)
Falsopositivi con micobatteri non-tubercolotici, vaccinazioni
con il bacillo di Calmette-Guérin (BCG) (in particolare se
recenti), errate interpretazioni soggettive
Saggi basati sull’interferone gamma antigenespecifico
individuano il rilascio di interferone gamma da parte di
cellule T “di memoria” precedentemente sensibilizzate
mediante stimolazione in vitro con proteine specifiche del M.
tuberculosis. Questi esami non generano risultati falsopositivi in pazienti precedentemente vaccinati con BCG o
affetti dalla maggior parte delle infezioni micobatteriche nontubercolotiche; ciò consente una maggiore specificità
dell’identificazione del M. tuberculosis.
24
Infezioni Latenti
Circa un terzo della popolazione mondiale,
compresi 11 milioni di pazienti negli Stati Uniti,
presentano un’infezione latente da
Mycobacterium tuberculosis.
Pazienti provenienti da paesi in cui la malattia è
endemica.
Popolazioni economicamente svantaggiate e nei
pazienti immunodepressi.
Ritardi nell’individuazione e nel trattamento
dell’infezione ne facilitano la trasmissione.
Rilascio di interferone gamma e
sull’amplificazione degli acidi nucleici consentono
un’identificazione più rapida e specifica,
rispettivamente, dell’infezione da M. tuberculosis
25
e della presenza di una malattia attiva.
Resistenze e terapie
La terapia della tubercolosi si protrae
usualmente per periodi molto lunghi (6-9
mesi), questo perché le molecole
utilizzate necessitano per agire di
organismi metabolicamente attivi,
mentre M. tuberculosis cresce molto
lentamente.
26
Resistenze e terapie
Nel paziente affetto da tubercolosi è verosimile
suddividere i bacilli in tre differenti
sottopopolazioni:
microorganismi che si sviluppano attivamente in
ambiente extracellulare.
una seconda sottopopolazione intracellulare si
riproduce più lentamente della precedente nel
contesto della necrosi caseosa.
la terza, anch’esse a lenta crescita, si riproduce in
ambiente intracellulare ed è quella presente
all’interno dei macrofagi e dei monociti
27
Resistenze e terapie
Non tutti i farmaci antitubercolari dimostrano la
stessa efficacia nei confronti di queste tre
sottopopolazioni, infatti isoniazide, streptomicina ed
etambutolo risultano essere particolarmente attivi nei
confronti delle popolazioni extracellulari
metabolicamente attive; la rifampicina sembrerebbe
attiva unicamente nei confronti della porzione di
bacilli extracellulari. I micobatteri intracellulari sono
invece sensibili alla pirazinamide che
sperimentalmente si è dimostrata molto efficace
28
Meccanismo d’azione
Isoniazide: inibizione sintesi ac micolici
Rifampicina: RNA polimerasi
Etambutolo: sintesi arabinofuranosilgalattosio
componente della parete micobatterica.
Pirazinamide abbassa il pH citoplasmatico e
disabilita alcuni sistemi di captazione attiva di
nutrienti (quali basi pirimidiniche ed
aminoacidi).
29
M.tuberculosis
terapia
terapia iniziale:
isoniazide
rifampicina
pirazinamide
etambutolo
giornalmente per 2 mesi
300mg
600mg
2000mg
1200mg
terapia di mantenimento:
isoniazide
600mg
rifampicina
600mg
3 volte alla settimana per 4 mesi
30
Vaccinazione
La vaccinazione contro la tubercolosi
utilizzando vaccini preparati utilizzando vari
ceppi dei bacilli di Calmette e Guèrin ha dato
risultati controversi. Recenti studi hanno
infatti dimostrato come il grado di protezione
conferito possa variare notevolmente. Molto
probabilmente la vaccinazione è utile nel
prevenire le forme più aggressive evitando la
disseminazione.
31
M.tuberculosis
resistenza ai farmaci antitubercolari
emergono facilmente varianti farmaco-resistenti
(necessità multi-terapia)
resistenza naturale: M.bovis e pirazinamide
resistenza acquisita: durante la replicazione
batterica, le mutazioni avvengono con frequenza nota
10-7-10-10 es. R alla rif 10-8, R all’isoniazide 10-6
Il trattamento con gli antibiotici favorisce la
pressione selettiva, i ceppi possono accumulare più
resistenze e una volta resistenti come tali possono
essere trasmessi ad altri soggetti (R primaria il pz
non è mai stato trattato con anti-tubercolari)
la farmaco-resistenza è molto variabile nelle diverse
aree geografiche
32
Best drug treatment for multidrug-resistant
and extensively drug-resistant tuberculosis
José A Caminero, Giovanni Sotgiu,
Alimuddin Zumla, Giovanni Battista
Migliori
Lancet Infect Dis 2010;
10: 621–29
33
Clofazimina, si lega alla guanina, blocca sintesi DNA (specie per lebbra) tioacetazone simile etamb. Ma non cosi attivo.
Best drug treatment for multidrug-resistant
and extensively drug-resistant tuberculosis
José A Caminero, Giovanni Sotgiu,
Alimuddin Zumla, Giovanni Battista
Migliori
Lancet Infect Dis
2010;
10: 621–29
34
Nanotecnologie
Per inviare ai macrofagi
I farmaci direttamente
Resa >3,5 volte
DDS, drug delivery systems
35
Nuovi antibiotici
Delamanid (OPC-67683) is a novel mycolic acid biosynthesis inhibitor active against
Mycobacterium tuberculosis
Bedaquiline affects the proton pump for ATP synthase. This mechanism is unlike that of the
quinolones, whose target is DNA gyrase. (on combination with moxifloxacin)
PA-824 is a new chemical entity and a member of a class of compounds known as nitroimidazooxazines, with significant antituberculosis activity and a unique mechanism of action ,
nitroimidazopyrans inhibited the synthesis of protein and cell wall lipid. In contrast to current
antitubercular drugs, nitroimidazopyrans exhibited bactericidal activity against both replicating and
static M. tuberculosis. Lead compound PA-824 showed potent bactericidal activity against
multidrug-resistant M. tuberculosis and promising oral activity in animal infection models.
36
37
Bedaquilina
Position paper italiano relativo ad utilizzo di
SIRTURO® (Bedaquilina) in pazienti affetti
da Tubercolosi multi-resistente complessa
http://www.amcli.it/documenti/position-paper/
38
39
M.tuberculosis
profilassi
Isoniazide per 9 mesi o rifampicina per 4
mesi
Il vaccino è costituito da una variante
apatogena di M.bovis scoperta da Calmette
e Guerin BCG
inoculazione intracutanea
Vaccinazione di massa non praticata nei
paesi industrializzati
vaccinazione di massa nei paesi in via di
40
sviluppo
M.leprae
Bacillo di Hansen
Si moltiplica nei macrofagi e
nelle cellule di Schwann
Lebbra: malattia cronica a
lungo decorso (incubaz. 57anni) decorso caratterizzato
da
lesioni
granulomatose
cutanee
o
mucose
(noduli
leprosi) che vanno incontro a
ulcerazioni provocando spesso
mutilazioni deformanti LEBBRA
LEPROMATOSA
41
M.leprae
Lebbra:
caratterizzata
da
lesioni che coinvolgono varie
terminazioni nervose periferiche
con comparsa di vaste aree di
ipoestesia
e
ipopigmentate
LEBBRA TUBERCOLARE
42
M.leprae
Trasmissione interumana mediante inalazione o
contatto diretto con le lesioni
Lebbra tubercolare: forte reazione cellulo-mediata
(pochi bacilli nelle lesioni)
Lebbra lepromatosa: forte reazione anticorpale
Contagiosità:
lebbra t. bassa
Lebbra l. molto alta: numerosi bacilli nelle lesioni
43
M.leprae
Non coltivabile in vitro (armadillo e zampa di topo)
Diagnosi mediante dimostrazione dal reperto
microscopico di bacilli acido-resistenti nei materiali
provenienti dai granulomi cutanei o mucosi o test
cutaneo specifico (forma tubercolare)
44
M.avium complex
Comune patogeno ambientale. Almeno 30 tipi: sierotipi 4-8 infez. nei
pz. AIDS, 11-20 nei pz. non-AIDS
Trasmissione per inalazione o ingestione di H2O o cibo contaminati
Si lega e invade cellule oro-faringee e gastro-intestinali, sopravvive
nei macrofagi
Causa:
1-tubercolosi polmonare in pz. Con funzione resp.compromessa (es.
BPCO) o in pz.immunocompromessi
2- linfoadenite nei bambini
3-malattia disseminata nei pz. AIDS: febbre, sudorazione, perdita di
peso, anoressia, dolore addominale, diarrea cronica, linfoadenite e
polmonite, nessun organo è risparmiato. La massa dei bacilli
replicanti compromette la funzionalità dell’organo
È la più comune micobatteriosi nei pz. AIDS
Trattamento: claritromicina + altri 2 farmaci (etambutolo, rif.,
45 cip..)
isoniazide non attiva
I micobatteri devono il loro nome (una
risposta):
Alla struttura della parete
x
Alla
loro forma
Al tipo di crescita
Al tipo di metabolismo
46
L’alcool-acido resistenza dei micobatteri
dipende (una risposta):
x
Dall’impermeabilità
degli involucri esterni
Dalla permeabilità degli involucri esterni
Dal tipo di crescita
Dal metabolismo rallentato
47
Sono terreni per la coltivazione dei
micobatteri (risposta multipla):
x
IUTM
McConkey
Mueller Hinton
x
Middlebrook
48
Quali delle seguenti affermazioni sono vere sulle
formazioni cordali dei Micobatteri (risposte
multiple):
x
Si
formano nei terreni liquidi
Si formano nei terreni solidi
x
Dipendono
dall’idrofobicità batterica
x
Sono
formate da batteri
Sono formate da materiale mucopolisaccaridico
49
Sono tutte caratteristiche dei micobatteri
tranne una:
Sono bacilli molto sottili
Sono alcool-resistenti
x
Sono
cocchi molto allungati
Crescono lentamente
Crescono in terreni ricchi di lipidi
50
I micobatteri possono essere definiti (una
risposta):
Saprofiti
Commensali
Patogeni
Opportunisti
x
Tutte
le precedenti
51
Sono tutti micobatteri tranne uno:
M.smegmatis
x
M.influenzae
M.tubercolosis
M.bovis
M.leprae
52
Il termine Bacillo di Koch è sinonimo di (una
risposta):
x
M.tubercolosis
M.avium
M.bovis
M.leprae
M.smegmatis
53
La tubercolosi è una patologia (una risposta):
Scomparsa in Europa
x
Riemergente
in Europa
Molto diffusa in Europa
54
Contribuiscono ad aumentare l’incidenza della
tubercolosi (risposta multipla):
x
Flussi
migratori
x
Terapie
immunosopprimenti
x
Denutrizione
e condizioni igieniche
scadenti
Uso degli antibiotici
55
Sono tutte caratteristiche delle cere tranne una:
Sono lipidi degli involucri esterni
Sono costituite da acidi micolici e glicolipidi
fenolici
Coadiuvano l’azione immunogena degli antigeni
Stimolano la risposta cellulo-mediata
x
Conferiscono
termo-resistenza
56
Il principale fattore di virulenza di
M.tubercolosis è (una risposta):
La produzione di una potente tossina
La produzione di enzimi idrolitici
x
La
capacità di resistere al killing
intracellulare
La capsula
57
Sono tutti fattori di virulenza di
M.tubercolosis tranne uno:
Emolisina
Lipasi
Fattore cordale
x
Invasina
58
La tubercolosi si trasmette (una risposta):
Per via oro-fecale
Per via sessuale
x
Per
via aerogena
Per via ematica
59
Quali cellule del sistema immunitario sono
implicate nella patogenesi della tubercolosi
(risposta multipla):
x
Linfociti
TCD4
x
Macrofagi
x
Linfociti
TCD8
Linfociti B
60
Il complesso primario è (una risposta):
Il primo micobatterio che instaura
l’infezione
Il primo alveolo polmonare infettato
x
Un
tubercolo con sali di calcio precipitati
61
Sono materiali utili per la ricerca di
M.tubercolosis tutti tranne uno:
Espettorato
Liquor
Materiale bioptico
Urine
x
Feci
62
La diagnosi microbiologica di M.tubercolosis
può essere di tipo (risposta multipla):
x
Microscopica
x
Colturale
Ricerca anticorpi
x
Ricerca
acidi nucleici
63
Queste caratteristiche della reazione di
Mantoux sono tutte vere tranne una:
È utile a fini epidemiologici
Si esegue con proteine micobatteriche
purificate
Si ha reazione positiva nei pazienti che
hanno subito un’infezione
x
È
sempre utile a fini diagnostici
64
Contro M.tubercolosis si usa una multiterapia
perché (una risposta):
L’infezione è spesso polimicrobica
x
Emergono
facilmente varianti resistenti
Occorrono dosi massicce di antibiotico
Non si conoscono i tassi di resistenza alle
varie molecole
65
Tutte le affermazioni seguenti sulla terapia
sono vere tranne una:
La terapia iniziale è giornaliera
La terapia iniziale dura 2 mesi
x
La
terapia iniziale dura 4 mesi
La terapia di mantenimento è Isoniazide e
Rifamicina
66