18
ORTHOviews
O RT O P E D I A P E D I AT R I C A
La fascite plantare
Chirurgia ortopedica
e sicurezza stradale
«Tutti i bambini, compresi a
maggior ragione quelli che
hanno specifiche necessità
dovute a problemi di salute,
dovrebbero avere accesso a
equipaggiamenti adatti che
consentano un trasporto
automobilistico sicuro». È
una delle raccomandazioni
dell’American Academy of
Pediatrics (Aap), emessa in
considerazione del fatto che
gli incidenti stradali costituiscono la principale causa di
morte tra i bambini negli
Sati Uniti.
Numerosi provvedimenti di
legge sono stati predisposti
allo scopo di minimizzare le
conseguenze degli incidenti
per adulti e bambini: questi
ultimi, nelle auto americane,
devono essere posizionati
diversamente a seconda dell’età, per ridurre il più possibile i problemi di sicurezza. I
neonati devono essere posti
su seggiolini rivolti in senso
opposto al senso di marcia,
dai due anni in poi su seggio-
lini girati in avanti e infine
sui booster seats, che assicurano una posizione corretta
con le cinture dell’auto sulle
spalle. In Italia le norme
sono piuttosto simili e il trasporto dei bambini sui veicoli è regolato dall'articolo 172
del codice della strada, dalla
normativa europea e con
una circolare attuativa del
ministero dell'Interno.
Tuttavia per i bambini che
per problemi di salute hanno
difficoltà di movimento, può
essere difficile utilizzare
equipaggiamenti standard.
Ad esempio dopo un intervento chirurgico per displasia evolutiva dell’anca o
displasia spastica dell’anca,
ai bambini viene applicato
un apposito tutore che
garantisce l’immobilità: in
questi casi è praticamente
impossibile seguire le regole
generali per il trasporto in
auto.
Un recente studio indica la
necessità di sviluppare stra-
tegie per migliorare la possibilità di trasporto dei piccoli
immobilizzati con i tutori e
per permettere l’aderenza ai
protocolli prescritti per un
trasporto sicuro. Ne è autore
Martin J. Herman, con alcuni colleghi del dipartimento
di chirurgia ortopedica presso il St Christopher’s
Hospital for Children di
Philadelphia. I medici
hanno preso in esame 35
bambini da uno fino a 13
anni (età media: cinque
anni) che indossavano questo tipo di tutori. Dopo
un’attenta valutazione, nessuno dei bambini è stato
ritenuto adatto a essere trasportato in sicurezza su seggiolini standard: a 12 di loro
è stato consigliato di servirsi
di ambulanze e agli altri 23
di ricorrere a seggiolini realizzati su misura. I ricercatori
hanno anche verificato che
solo in pochi casi i genitori
hanno seguito le indicazioni
fornite dagli specialisti men-
POLSO E MANO
Un trasferimento tendineo
molto complesso
La paralisi dell’estensione del
polso è tipica della lesione
ostetrica del plesso brachiale,
nelle lesioni totali C5-T1 e
quando i livelli danneggiati
sono C5-C6-C7. In quest’ultimo caso si assiste più spesso
a un recupero spontaneo,
mentre nelle lesioni complete l’estensione di polso e dita
non recupera in circa un soggetto su quattro - oltre al fatto
che per la maggior parte
rimangono sostanziali deficit
alla spalla e al gomito e deficit di movimento all’avambraccio. In caso di mancato
recupero spontaneo, un preciso e dettagliato esame del
paziente e una corretta valutazione permettono al chirurgo di scegliere tra le molte
opzioni di intervento.
In letteratura sono pochi gli
studi che hanno documentato i risultati di un trasferimento tendineo effettuato in
bambini con lesione ostetrica
del plesso brachiale allo
scopo di ripristinare l’estensione del polso. È un intervento reso delicato per la presenza di muscoli denervati e
la giovane età dei pazienti e
proprio una sua valutazione
clinica e funzionale è l’obiettivo che si è posto David E.
Ruchelsman dell’ Harvard
Medical School con un grup-
po di colleghi.
Questi bambini devono essere valutati attentamente da
un team multidisciplinare
prima di essere sottoposti a
intervento chirurgico. I tendini donatori non sono facili
da trovare e devono svolgere
diverse
funzioni.
L’innervazione sensitiva della
mano è una delle più complesse del corpo ed è fondamentale per l’esecuzione di
tutti i movimenti, i gesti e le
prese. Per poter disporre di un
muscolo-tendine trapiantato
valido è necessario che si presenti al trapianto in condizioni ottimali ed è quindi importante massimizzare la forza
del muscolo donatore.
Anche la fase post-operatoria
è delicata, a partire da una
adeguata protezione della
sutura tendinea per non
vanificare i risultati dell’intervento, e l’utilizzo normale
della mano si raggiunge solo
dopo diverse settimane.
«I bambini con deficit di
estensione del polso rappresentano una tipologia di
pazienti con caratteristiche
uniche
–
fa
notare
Ruchelsman – e i dati di trasferimenti tendinei rilevati su
altre serie di pazienti non
possono essere estesi a questi
soggetti». Gli autori dello
studio hanno così esaminato
tre gli altri hanno continuato a utilizzare i metodi di trasporto più facili, anche senza
le opportune garanzie di
sicurezza.
Gli autori dello studio riconoscono che può trattarsi di
una situazione difficile da
affrontare per le famiglie in
cui sono presenti bambini
con tutori all’anca. Secondo
Herman, la soluzione passa
attraverso programmi di
aiuto economico, sia perché
i genitori possano acquistare
seggiolini personalizzati sia
perché abbiano garantito
l’accesso a mezzi di trasporto
speciali, come le ambulanze,
nei casi più critici.
Renato Torlaschi
Herman MJ, Abzug JM,
Krynetskiy EE, Guzzardo LV.
Motor vehicle transportation
in hip spica casts: are our
patients safely restrained? J
Pediatr
Orthop
2011
Jun;31(4):465-8.
21 bambini (11 maschi e 10
femmine) sottoposti a trasferimento tendineo per ripristinare una corretta estensione
del polso. Otto di questi
pazienti presentavano lesioni
ai tre nervi cervicali C5, C6 e
C7 mentre gli altri 13 avevano paralisi globale C5-T1. Al
momento dell’intervento
chirurgico, i bambini avevano un’età compresa fra i tre e
gli otto anni, con una media
di cinque anni e mezzo e sono
stati poi seguiti per un periodo medio di follow-up di 36
mesi; durante i controlli, la
misura dell’estensione del
polso è stata effettuata in base
alla scala funzionale di
Duclos e Gilbert. Al momento dell’ultima valutazione, il
66% dei bambini ha mostrato una capacità di estensione
del polso di almeno 30 gradi;
questa percentuale è però la
media tra il 100% ottenuto
quando le lesioni erano limitate ai livelli C5-C6-C7 e il
46% nei casi di lesione totale
C5-T1: tra questi si sono
avuti anche molti fallimenti
(quattro su 13). Gli autori si
sono soffermati anche sulla
scelta ottimale del tendine
donatore, facendo però notare che non ci sono indicazioni univoche da parte degli
esperti.
Giampiero Pilat
Ruchelsman DE, Ramos LE,
Price AE, Grossman LA,
Valencia H, Grossman JA.
Outcome after tendon transfers to restore wrist extension
in children with brachial
plexus birth injuries. J Pediatr
Orthop 2011 Jun;31(4):455-7.
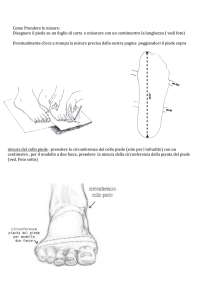
Come suggerisce il nome, la patologia colpisce elusivamente i fasci fibrosi della pianta del piede.
Possiamo definirla come un'entesite della fascia
plantare del piede, ovvero un'infiammazione della
giunzione fascia-osso a livello della base del piede.
Quella monolaterale spesso è la conseguenza di
malformazioni congenite del piede o di errato
appoggio durante la deambulazione, riscontrabile
più tipicamente a livello sportivo nei podisti.
I sintomi, che non sempre sono così netti e definiti, possono comparire come un dolore intenso a
livello del tallone, o più precisamente all’inizio
della volta plantare. Molto spesso dopo pochi giorni la sintomatologia si irradia a tutto il piede, con
conseguente infiammazione di tutto il fascio plantare del piede. Rari sono i casi nei quali la sintomatologia risale la gamba e si diffonde nel territorio del
tendine d’Achille. Non solo la tipologia del dolore
può essere differente ma anche la durata non è sempre costante: in alcuni casi raggiunto l’apice della
sintomatologia per diversi giorni il paziente può
riferire di star bene, sentendo il piede come indolenzito; in altri casi il dolore è costante con picchi
alla mattina durante i primi passi o la notte prima
di coricarsi. Può essere così intenso da impedire la
normale deambulazione.
Molto spesso sottovalutata, sia dal paziente che dal
medico, è una problematica che se non curata e
affrontata tempestivamente può cronicizzare, rendendo pessima la qualità della vita. La patologia,
infatti, non regredisce spontaneamente, lo stato di
infiammazione con il continuo deambulare e sostenere il peso del corpo aumenta gradatamente fino a
divenite una patologia cronica, molto più difficile
da curare e risolvere.
Come accennato le cause possono essere varie: un'iper pressione a livello del tallone, una malformazione congenita che sovverte la corretta distribuzione
del carico sulla pianta del piede andando ad aggravare l’appoggio sul retro piede. Un eccessivo sollecitamento
durante
l’attività
sportiva.
Malformazioni ossee legate non tanto alla distribuzione del carico quanto all’anatomia dell’osso del
calcagno. Strappi o rotture del tendine d’Achille
con "caduta" del calcagno e quindi iper appoggio:
avere il piede piatto o cavo. In alcuni casi si associa
alla spina calcaneare, spesso con diagnosi non corretta.
La corretta deambulazione, una valutazione baropodoscpopica del cammino può fornire informazioni
fondamentali sull’atteggiamento del piede e quindi
prevenire o correggere stati patologici. In ottica
preventiva si rivela importante anche il controllo
del peso corporeo e l'utilizzo di calzature adeguate,
soprattutto durante l’attività sportiva.
I possibili approcci terapeutici
I trattamenti sono dati principalmente dal riposo
meccanico: mettere in scarico l’articolazione, non
affaticarla, evitare l’appoggio riduce drasticamente
il livello di infiammazione. Il riposo può essere
anche di diverse settimane. Se il paziente si presenta con una sintomatologia importante può essere
utile iniziare con un ciclo di infiltrazioni locali con
cortisonici. Si possono poi proporre cicli di onde
d’urto focalizzate, che trovano un riscontro e un
beneficio già dalla seconda applicazione.
Sicuramente va consigliato lo studio sia statico che
dinamico del piede ed eventualmente è utile proporre plantari fatti su misura. Vi è poi la valutazione radiografica o con tecniche di imaging più
approfondite della conformazione ossea del piede,
per stabilire se vi sia l’indicazione a un approccio
chirurgico.
In sostanza come ogni problematica così sfumata
deve essere correttamente inquadrata anche e
soprattutto nell’ottica del tipo di paziente che si ha
davanti. Le esigenze di un podista professionista
sono differenti da chi non pratica sport e questo è
molto importante nella scelta della terapia.
In alcuni casi selezionati si può pensare a una cura
che incida maggiormente sul dolore, ma che a lungo
termine non presenti la completa scomparsa della
sintomatologia. È però importante spiegare al
paziente che per svolgere la propria attività in modo
corretto dovrà sottoporsi a un iter terapeutico che a
volte può protrarsi per alcune settimane.
Lorenzo Castellani, Matteo Laccisaglia