UNIVERSITA’ DEGLI STUDI DI PAVIA
FACOLTA’ DI MEDICINA E CHIRURGIA
Dipartimento di Scienze Clinico-Chirurgiche Diagnostiche e Pediatriche
Sezione di Radiologia
Corso di Laurea in Tecniche di Radiologia Medica
per Immagini e Radioterapia
Direttore: Chiar.mo Prof. F. Calliada
L’APPORTO DELLA DIAGNOSTICA PER IMMAGINI
NELL’AMBITO DEI TRAUMI CAUSATI DA SPORT DA
COMBATTIMENTO
Relatore:
Tesi di Laurea di:
Dott. TSRM Nugara Calogero
PELLEGRINO DEMETRIO
Co-relatore:
Dott. Neuroradiologo Lafe Elvis
Anno Accademico 2013/2014
Matricola: 400873
INDICE
1. Prefazione
2. Introduzione
3. Cenni di anatomia
3.1 Encefalo
3.2 Apparato Scheletrico
3.3 Addome
Pag. I
Pag. III
Pag. 1
Pag. 1
Pag. 6
Pag. 13
4. Principi di funzionamento delle metodiche
utilizzate
4.1 I raggi X
4.1.1 La produzione di raggi X
4.2 Tomografia Computerizzata
4.2.1 Ricostruzione immagini TC
4.3 Risonanza Magnetica
4.4 Ecografia
4.4.1 Generazione del segnale ecografico
5. Apparecchiature Diagnostiche
Pag. 16
Pag. 16
Pag. 19
Pag. 21
Pag. 25
Pag. 27
Pag. 33
Pag. 35
Pag. 37
5.1 General Electrics Definium 8000 (Metodica RX)
5.2 Toshiba Aquilion PRIME (Metodica TC)
5.3 Siemens Magnetom Symphony 1.5 T (Metodica
RMN)
Pag. 37
Pag. 41
5.4 Siemens Acuson Antares (Metodica ECO)
6. Metodiche di indagine
6.1 Tecniche di radiologia tradizionale
6.1.1 Frattura V metacarpo
6.1.2 Frattura zigomo
6.1.3 Lussazione gomito
6.1.4 Frattura costale
6.1.5 Frattura tibiale
6.2 Tecniche di tomografia computerizzata
6.2.1 Trauma cranico
6.2.2 Trauma addominale
6.2.3 Trauma oculare
Pag. 47
Pag. 49
Pag. 49
Pag. 49
Pag. 51
Pag. 53
Pag. 56
Pag. 59
Pag. 62
Pag. 62
Pag. 67
Pag. 71
6.3 Tecniche di risonanza magnetica nucleare
6.3.1 Ernia discale
Pag. 74
Pag. 74
Pag. 43
6.4 Tecniche di ecografia
6.4.1 Distrazione muscolare
6.4.2 Lesione tendineo-legamentosa
7. Conclusioni
8. Bibliografia
9. Ringraziamenti
Pag. 79
Pag. 79
Pag. 80
Pag. 83
Pag. 85
Pag. 89
1. PREFAZIONE
Lo scopo di questa tesi di laurea è mostrare come la Radiologia del
Pronto Soccorso, facente parte della U.O. di Radiodiagnostica del
Policlinico S. Matteo , possa gestire problematiche inerenti ai
traumi dovuti agli sport da combattimento. Il motivo di questa
scelta è dovuto al mio personale coinvolgimento all’interno del
panorama degli sport da combattimento da diversi anni, unitamente
ai mesi nei quali ho svolto il mio tirocinio professionalizzante
all’interno del reparto di Radiologia del pronto soccorso del nuovo
DEA. Ciò mi ha consentito di prendere visione e cooperare
attivamente con l'equipe preposta sia in radiologia convenzionale
sia in TC, sia in RMN ; nonché di
comprendere come le
attrezzature a disposizione possano essere utili ad una diagnosi
risolutiva in casi come questo. Ritengo sia importante affrontare
questo tipo di argomento perché attualmente questa tipologia di
sport (Boxe, Kick Boxing, Muay Thai, K1, MMA, Brazilian JiuJitsu,…) ha preso molto piede, anche nei soggetti più giovani,
portando conseguentemente ad un aumento del rischio di infortuni,
sia nella pratica amatoriale che professionale (quest’ultima presenta
I
i
più gravi, a causa della quasi totale mancanza di indumenti
protettivi).
Verranno quindi illustrati i maggiori traumi lesivi
derivati da questo tipo di attività, illustrando inoltre le tecniche
utilizzate dal TSRM per garantire un risultato efficace a livello
diagnostico, sia per quanto riguarda la radiologia convenzionale, sia
per la tomografia computerizzata, la risonanza magnetica nucleare e
l’ecografia per quanto riguarda il medico radiologo.
II
2. INTRODUZIONE
Uno studio del British Journal of Sports Medicine 1 ha registrato ed
analizzato gli infortuni all’interno di uno studio della durata di 16
anni (1985 – 2001) , per un totale di 3481 incontri a livello
professionale, nei quali son stati registrati 382 infortuni, divisi
secondo la seguente tabella per distretto corporeo:
Regione del corpo
coinvolta
Testa/Volto/Collo
Estremità inferiori
Estremità superiori
Tronco
Non specificato
% sul totale degli
infortuni
51,6
39,8
2,9
2,1
3,6
Tasso di infortunio per 1000
incontri
56,6
43,7
3,2
2,3
4
1
A 16 year study of injuries to professional kickboxers in the state of Victoria, Australia.
Di T. Zazryn, C. Finch, and P. McCrory.Department of Epidemiology & Preventive Medicine,
Monash University Medical School, Prahran, Victoria, Australia
III
Del totale, gli infortuni nel quale il TSRM è attivamente coinvolto
nello sviluppo della diagnosi sono :
Commozione cerebrale (67 , il 17,5 %)
Frattura (25, 6,5 %)
Danni agli organi interni (6, 1,6 %)
Le metodiche utilizzabili comprendono la radiologia tradizionale,
TC e RMN.
Ovviamente , questa tipologia di infortuni è tipica delle cosiddette
discipline da striking (ovvero nelle quali vengono utilizzate pugni
e/o calci).
Nell’ambito degli sport di lotta (nei quali non sono previste
percussioni), gli infortuni sono differenti: vogliamo prendere come
esempio un altro studio , in questo caso edito dall’Orthopaedic
Journal of Sports Medicine2. Sono stati registrati i dati relativi a
5022 incontri nell’arco temporale che va dal 2005 al 2011, con 46
2
James F. Scoggin III, Georgiy Brusovanik, Byron H. Izuka, Eddy Zandee van Rilland, Olga
Geling, and Seren Tokumura - Assessment of Injuries During Brazilian Jiu-Jitsu Competition
Orthopaedic Journal of Sports Medicine February 2014 2: 2325967114522184, first published
on February 21, 2014 doi:10.1177/2325967114522184
IV
casi di infortunio, di cui 36 (il 78,3% del totale) sono di natura
ortopedica.
Le problematiche che coinvolgono il TSRM in questo caso
riguardano la lussazione del gomito, dell’articolazione coxofemorale o del cingolo scapolare, a causa della vastità di leve
articolari presenti in questa tipologia di sport.
Un terzo studio dell’American Orthopaedic Society for Sports
Medicine3 tratta esclusivamente dei traumi alla testa nell’ambito
della pratica delle MMA (mixed martial arts). Esse comprendono
sia colpi (pugni e calci), sia una parte di lotta a terra (BJJ, già
trattato). La peculiare pericolosità di questa disciplina è data dal
fatto che gli atleti sono provvisti di guantoni più leggeri, con dita
scoperte , i quali risultano utili in caso di lotta , ma al contempo
diventano pericolosi nel caso si usassero i pugni.
3
Michael G. Hutchison, David W. Lawrence, Michael D. Cusimano, and Tom A. Schweizer Head Trauma in Mixed Martial Arts Am J Sports Med March 21, 2014 ; published online
before print March 21, 2014, doi:10.1177/0363546514526151
V
Infatti , l’incidenza di traumi a discapito della testa in questo studio
riguarda 269 incontri su 844 analizzati (il 31,87% del totale),
aggiungendo inoltre che i suddetti traumi hanno portato a KO.
Possiamo quindi facilmente evincere che ci troviamo di fronte a
lesioni di media/grave entità, come ad esempio commozioni
cerebrali, lesioni a carico dell’orecchio interno, o nel peggiore dei
casi traumi cranici, i quali possono portare ad ematomi subdurali o
epidurali. Sono da includere anche fratture ossee a carico del
massiccio facciale.
Questa tipologia di problematiche viene affrontata in casi di
emergenza dal TSRM con degli esami TC mirati , in equipe con
figure ben precise, quali il neuroradiologo, lo specialista in
chirurgia maxillo-facciale, il medico ortopedico ed il chirurgo
oculista.
Alla luce dell’analisi di questi tre studi, possiamo definire la
seguente tabella, contenente i principali infortuni diagnosticabili
con tecniche di radiologia convenzionale , TC ed RMN:
VI
Principali esami RX- TC – RMN per traumi legati a sport da
combattimento
TIPO DI
TRAUMA
Frattura V
metacarpo
Frattura osso
zigomatico
Lussazione
gomito
CAUSA
Impatto molto forte su
superficie dura o con una
scorretta postura del polso
Impatto a livello dello
zigomo (Boxe –
Kickboxing – Muay Thai
– K1 - MMA)
Causata da leve articolari
(BJJ – MMA)
Impatto a livello delle
coste , concetrazione peso
sulle coste ( Boxe –
Kickboxing – Muay Thai
– K1 – MMA)
Frattura tibiale Impatto molto forte tra la
tibia ed una superficie
altrettanto dura (es. tibia
contro tibia) (Kickboxe –
Muay Thai – K1 – MMA)
Conseguente a forte
Trauma
impatto , solitamente
Cranico
causato da calcio, pugno,
o in seguito a caduta
(Kickboxe- Muay Thai –
K1 – MMA)
Dovuta a
Ernia discale
sovrallenamento, torsioni
e piegamenti (tutti gli
sport)
Dovuta ad impatto molto
Commozione
forte (Es. KO) (Boxe –
cerebrale
Kickboxe – K1 – MMA)
Trauma a carico del bulbo
Trauma
oculare , es. Gomito (K1,
oculare
Muay Thai)
Frattura
costale
TECNICA –
APPARECCHIATURA
UTILIZZATA
Proiezione RX per mano –
GE Definium 8000
Proiezione RX per lo zigomo –
GE Definium 8000
Proiezioni per RX gomito –
GE Definium 8000
Proiezioni per RX emitorace –
GE Definium 8000
Proiezioni per RX tibia –
GE Definium 8000
Esame TC encefalo – Toshiba
Aquilion PRIME
Esame TC/RMN colonna –
Siemens Magnetom Symphony
1.5T
Esame TC encefalo – Toshiba
Aquilion PRIME
Esame TC Massiccio Facciale –
Toshiba Aquilion PRIME
VII
Trauma
addominale
Distrazione
muscolare
Lesione
tendineolegamentosa
Forte impatto a livello
dell’addome , es.
Calcio/montante al fegato
(Boxe, Kick Boxing,
Muay Thai, K1)
Sollecitazione improvvisa
del muscolo non
adeguatamente riscaldato
o molto affaticato (tutti gli
sport)
Eccessiva torsione
articolare o trauma da
impatto che può ledere
tendini e/o legamenti
(Boxe, Kick-Boxing,
Muay Thai , K1, BJJ)
TC addome – Toshiba Aquilion
PRIME
Ecografia – apparecchiatura ECO
Ecografia – apparecchiatura ECO
VIII
3. CENNI DI ANATOMIA
I
distretti
anatomici
maggiormente
soggetti
ad
infortunio
nell’ambito degli sport da combattimento sono principalmente:
Encefalo
Apparato scheletrico
Addome
Di seguito una panoramica degli elementi sopraelencati.
3.1 Encefalo
L’encefalo può essere suddiviso in sei principali regioni : cervello,
diencefalo , mesencefalo , ponte, bulbo e cervelletto.
1
Il cervello è la porzione più voluminosa dell’encefalo ed è
suddiviso in due ampi emisferi cerebrali, separati da una scissura
longitudinale. La sua superficie è composta da sostanza grigia, ed
ha un aspetto convoluto per la presenza di solchi.
Viene diviso in lobi ad opera di un certo numero di solchi più ampi.
I loro nomi derivano dalle ossa del cranio con le quali contraggono
rapporto topografico.
La porzione profonda dell’encefalo, in continuità con il cervello, è
detta diencefalo. Esso presenta tre suddivisioni, le cui funzioni
possono essere riassunte come segue:
2
L’epitalamo contiene l’epifisi (ghiandola pineale) , una
formazione endocrina che secerne ormoni.
I due talami, destro e sinistro, i quali sono centri di
trasmissione e di elaborazione di informazioni sensitive.
L’ipotalamo , il pavimento del diencefalo, è un centro di
controllo viscerale. Un sottile peduncolo collega l’ipotalamo
alla ghiandola pituitaria (ipofisi). L’ipotalamo contiene centri
coinvolti nel controllo delle emozioni, delle funzioni
autonome e nella produzione di ormoni.
Il
tronco
encefalico
contiene
importanti
centri
di
elaborazione delle informazioni e trasporta impulsi da e verso
il cervelletto ed il cervello. Esso è costituito da mesencefalo
(elaborazione informazioni visive e uditive) , ponte (controllo
motorio viscerale e somatico) e bulbo (regolazione funzioni
autonome come la frequenza cardiaca, pressione sanguigna o
attività digestiva).
3
L’encefalo è protetto dalle ossa del cranio e vi è una corrispondenza
evidente tra la forma dell’encefalo e quella della cavità cranica. Le
massicce ossa craniche forniscono protezione meccanica, ma
rappresentano anche una minaccia. Per questo, all’interno della
cavità cranica , le meningi encefaliche (le quali circondano
l’encefalo) forniscono protezione , agendo come ammortizzatori nel
prevenirne il contatto con le ossa circostanti. Gli strati costituenti le
meningi encefaliche sono la dura madre (esterna) , l’aracnoide
(intermedia) e la pia madre (interna). Le meningi encefaliche
mostrano comunque specializzazioni e funzioni particolari:
4
La dura madre è costituita da due strati fibrosi. Il più
esterno (strato endostiale), si fonde al periostio (rivestimento
ossa craniche). Il più interno è lo strato meningeo. I due strati
sono separati da uno spazio contenente fluido interstiziale e
vasi sanguigni.
L’aracnoide è una membrana posta tra la dura madre e la pia
madre. Essa riveste l’encefalo , non seguendone i solchi ,
costituendo così una superficie liscia. Al di sotto è presente lo
spazio sub aracnoideo, contenente una rete di fibre elastiche e
collagene. Ciò permette la connessione con la sottostante pia
madre. Inoltre , delle estensioni dell’aracnoide si proiettano a
livello
della
dura
madre,
formando
le
granulazioni
aracnoidee. Attraverso questi particolari fasci di fibre
(trabecole aracnoidee) , il liquido cerebro spinale (LCS)
scorre, permettendone l’assorbimento nella circolazione
venosa.
La pia madre aderisce alla superficie encefalica, seguendone
contorni e solchi. E’ una membrana molto vascolarizzata, e
5
su di essa si poggiano i vasi cerebrali, i quali irrorano le aree
superficiali della corteccia nervosa.
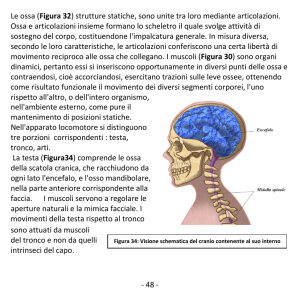
3.2 Apparato scheletrico
L’apparato scheletrico comprende le ossa dello scheletro, i
legamenti, le cartilagini e tutti gli altri tipi di tessuti connettivi con
funzione di stabilizzazione nonché connessione. Le ossa sono
deputate al sostegno ed alla protezione del corpo, e grazie alla
6
connessione con i muscoli , è possibile eseguire movimenti precisi e
controllati. Le ossa inoltre fungono da deposito di minerali , i quali
mantengono costanti le concentrazioni di ioni calcio e fosfato nei
fluidi corporei. Grazie al midollo rosso contenuto al loro interno, le
ossa sono responsabili della produzione delle cellule del sangue
(globuli rossi, globuli bianchi e piastrine). Molte ossa infine
funzionano come sistema di leve. In questo modo è possibile
modificare ampiezza e direzione delle forze generate dai muscoli.
Lo scheletro umano contiene 206 ossa, le quali possono venire
divise in sei categorie:
Ossa lunghe: prolungate e sottili, contengono una cavità
midollare, e si trovano a livello degli arti superiori ed inferiori,
come ad esempio radio, ulna, omero, femore o tibia.
Ossa piatte: sottili, costituite da due strati di osso compatto , i
quali comprendono uno strato di osso spugnoso. Ciò permette di
avere una buona resistenza unitamente alla leggerezza della
struttura. Sono ossa piatte quelle che costituiscono la teca
cranica, lo sterno, le coste o le scapole.
7
Ossa pneumatiche: cave o contenenti cellette aeree, come ad
esempio l’etmoide.
Ossa irregolari: di forma complessa, la loro struttura è varia. un
esempio di osso irregolare sono le vertebre.
Ossa brevi: di forma cubica, possiedono una superficie esterna
costituita da osso compatto, con all’interno osso spugnoso. Sono
ossa brevi quelle del carpo e del tarso.
Ossa sesamoidi: piccole, rotondeggianti ed appiattite, si
sviluppano internamente ai tendini, e generalmente si possono
localizzare in prossimità delle mani, dei piedi o anche
nell’articolazione del ginocchio. Questo tipo di ossa variano a
seconda dell’individuo, tranne la rotula, la quale è un osso
sesamoide costante, presente in tutti gli individui.
8
L’apparato scheletrico si divide in assile e appendicolare. Le
componenti assili sono le ossa del cranio, del torace e della
colonna vertebrale, per un totale di 80 ossa. Nello specifico:
Cranio: ossa craniche (8) , ossa facciali (14)
Ossa associate al cranio: ossicini uditivi (6) e l’osso ioide (1).
Colonna vertebrale: vertebre (24), osso sacro (1) e coccige (1).
Gabbia toracica: coste (24) e lo sterno (1).
9
Le componenti appendicolari comprendono le ossa degli arti
superiori ed inferiori, unitamente ai cingoli che li collegano al
tronco. L’arto superiore si articola con il tronco attraverso il cingolo
toracico, mentre l’arto inferiore tramite il cingolo pelvico. In totale
lo scheletro appendicolare è costituito da 126 ossa:
Cingolo toracico: clavicola (2) e scapola (2)
Arti superiori: omero (2), radio (2), ulna (2), ossa del carpo
(16), ossa del metacarpo (10) , falangi (28)
Cingolo pelvico: ossa dell’anca (2)
Arti inferiori : femore (2) , rotula (2), tibia (2) , perone (2), ossa
del tarso (14), ossa del metatarso (10), falangi (28).
Le ossa del corpo vengono messe in contatto tra di loro tramite le
articolazioni: strutture anatomiche più o meno complesse, mediate
da tessuto fibroso o cartilagineo per evitare fenomeni di usura. Sono
diversificate in base ai diversi tipi di giunzione e quindi di
funzionalità.
10
Le principali categorie funzionali sono tre:
Sinartrosi: dette anche articolazioni immobili , in questo tipo di
interazione le ossa sono strettamente ravvicinate tra loro, fino ad
arrivare a saldarsi, come ad esempio le suture delle ossa
craniche. Se le ossa vengono tenute assieme tramite un disco
cartilagineo interposto tra loro, si parla di sincondrosi, come ad
esempio l’articolazione sacro-iliaca.
Amfiartrosi: dette anche articolazioni scarsamente mobili,
permettono movimenti parecchio limitati, unendo i capi
articolari tramite fibre collagene o cartilagine. Degli esempi
possono essere l’articolazione distale tra tibia e perone, la
membrana interossea posta tra radio e ulna (sindesmosi) ,oppure
l’articolazione
tra
vertebre
adiacenti
(tramite
disco
11
intervertebrali) e l’interazione tra le due ossa pubiche , separate
da un cuscinetto di fibrocartilagine (sinfisi).
Diartrosi: dette anche articolazioni sinoviali, permettono
movimenti molto ampi. Le troviamo generalmente alle estremità
delle ossa lunghe. Queste articolazioni sono rivestite da una
capsula articolare , suddivisa in due strati: lo strato esterno, a
diretto contatto con il periostio e lo strato interno (o membrana
sinoviale), la quale funge da delimitazione per la cavità
articolare, contenente liquido sinoviale, il quale ha azione
lubrificante e di assorbimento dei traumi. Prendiamo ad esempio
l’articolazione gleno-omerale (sferartrosi) o quella del gomito
(ginglimo).
12
3.3 Addome
L’addome , costituente della parte inferiore del tronco (tra torace e
bacino), è una cavità contenente i visceri , rivestiti da una
membrana sierosa chiamata peritoneo. A seconda del rapporto che
essi
hanno
con
la
membrana,
potranno
distinguersi
in
intraperitoneali e retroperitoneali. I primi sono completamente
rivestiti dal peritoneo , e sono localizzati all’interno della cavità
peritoneale, e sono : fegato, colecisti, stomaco, duodeno ed i vasi
addominali (tronco celiaco, arterie mesenteriche e renali). I secondi
si trovano nella parte posteriore dell’addome, dietro al peritoneo
parietale, e sono: pancreas, diversi tratti dell’intestino, reni, ureteri e
surreni. La conformazione dell’addome cambia a seconda dell’età ,
del sesso e dello stato nutrizionale.
13
E’ separato dal torace in corrispondenza della base del processo
xifoideo dello sterno, lungo la linea toraco-addominale, la quale si
estende lateralmente sulle arcate costali , per poi terminare sul
processo spinoso dell’ultima vertebra dorsale (D12). La divisione
con il bacino è data dalla linea addomino-pelvica, la quale, partendo
dalla sinfisi pubica decorre lungo il margine superiore del pube, la
piega inguinale e la cresta iliaca, per poi terminare anch’essa in
D12.
Di tutti gli organi presenti, il fegato è quello più soggetto a lesioni
nell’ambito di un qualsiasi sport da combattimento, a causa del suo
volume , della sua importanza fisiologica, e dalla stretta
correlazione con altri organi.
14
E’ infatti l’organo tra i più attivi in tutto l’organismo: svolge
funzioni relative al metabolismo e di sintesi essenziali , ovvero:
Regolazione metabolica: il fegato controlla i livelli di
carboidrati, lipidi ed aminoacidi presenti nella circolazione. Le
cellule epatiche controllano il livello di metaboliti presenti nel
sangue, permettendo quindi l’immagazzinamento delle sostanze
nutritizie in eccesso, mentre viceversa, verranno mobilitate le
riserve accumulate oppure svolte adeguate attività di sintesi.
Regolazione ematologia: il fegato riceve circa il 25% della
gittata cardiaca (il volume di sangue espulso dal cuore in un
minuto), e si occupa di rimuovere i globuli rossi danneggiati o
invecchiati, i detriti cellulari e i microrganismi patogeni, inoltre
contribuisce alla concentrazione osmotica del sangue, trasporta
le sostanze nutritizie e stabilizza la coagulazione.
Sintesi e secrezione bile: essa viene sintetizzata all’interno del
fegato e stipata nella cistifellea, per poi venire escreta nel
duodeno.
15
4. PRINCIPI DI FUNZIONAMENTO DELLE METODICHE
UTILIZZATE
Ai fini di perseguire un adeguato risultato diagnostico dovremo
utilizzare diverse apparecchiature, che possono variare in
corrispondenza del quesito clinico o di una particolare richiesta del
medico. Nel nostro caso, necessiteremo di apparecchiature digitali
a raggi X , di tomografia computerizzata e risonanza magnetica
nucleare.
4.1 I raggi X
La caratteristica dei raggi X è quella di attraversare i tessuti del
corpo umano, subendo un’attenuazione a seconda della tipologia di
questi ultimi attraversata, emergendo in misura differente. La
radiazione emergente viene quindi utilizzata per costruire
un’immagine del distretto attraversato.
16
L’attenuazione subita dai raggi X è soggetta alla legge di LambertBeer :
I = intensità radiazione emergente
I0 = intensità radiazione incidente
d = spessore del tessuto attraversato
μ = coefficiente di attenuazione lineare del tessuto
Essa descrive quanto varia l’intensità della radiazione in funzione
dello spessore attraversato (maggiore è μ , maggiore sarà
l’assorbimento del fascio incidente).
Questa tipologia di radiazione si definisce ionizzante, ovvero ha la
capacità di provocare fenomeni di ionizzazione, trasformando gli
atomi della materia attraversata in particelle cariche (ioni), le quali
17
possono interagire con le strutture circostanti, causando danni. E’
possibile proteggersi dalle radiazioni ionizzanti sulla base di tre
diversi fattori:
Schermatura:
la
dose
diminuisce
esponenzialmente
all’aumentare dello spessore e della densità del materiale
interposto
Tempo: la dose diminuisce proporzionalmente rispetto al tempo
di esposizione
Distanza: la dose diminuisce proporzionalmente al quadrato
della distanza.
Questo per quanto riguarda l’irraggiamento esterno. Per proteggersi
dall’irraggiamento interno non vi sono metodologie se non la
prevenzione.
18
4.1.1 La produzione di raggi X
Avviene tramite un tubo a raggi X, il quale emette elettroni, ed il
5% di questi si spostano dal catodo all’anodo diventando RX,
mentre il restante 95% si trasforma in calore colpendo l’anodo. Il
tubo a RX è un’ampolla di vetro, contenente vuoto o due elettrodi,
un catodo ed una nodo, metalli ad alto Z (tungsteno ed uranio). Nel
catodo è presente un filamento , che se riscaldato, libera elettroni.
Tra anodo e catodo c’è differenza di potenziale, gli elettroni
acquistano energia cinetica, vengono accelerati e velocizzati verso
l’anodo, cedendo la loro energia.
19
L’anodo può essere:
Rotante: l’anodo ruota in modo da non colpire sempre nello
stesso punto così da dissipare il calore , distribuendolo su di
esso (per evitare il surriscaldamento del tubo)
Fisso: per evitare che l’anodo si rovini, alcuni hanno un duty
cycle, il quale è un periodo di tempo nel quale lo stesso si
raffredda (utilizzato in apparecchi odontoiatrici e macchinari
portatili).
La produzione dei raggi X avviene nelle seguenti modalità:
Per frenamento o Bremmsstrahlung: gli elettroni che hanno
lasciato il catodo acquistano energia cinetica e colpiscono
l’anodo, ma i suddetti vengono fermati dagli elettroni
dell’anodo stesso, rallentando la loro corsa , e rilasciando un
fotone con la stessa energia dell’elettrone incidente (spettro
continuo).
Per produzione caratteristica: l’elettrone che è passato da un
orbitale all’altro (da quello più esterno a quello più interno) ,
20
non essendo stabile entra allo stato iniziale rilasciando energia
(spettro a righe). Il picco rilasciato dalla produzione
caratteristica dipende dall’elemento dell’anodo. Il picco
aumenta all’aumentare di Z (numero atomico) dell’elemento di
cui è costituito l’anodo.
Per fini diagnostici, quello che interessa è la produzione per
frenamento.
4.2 Tomografia Computerizzata
Si tratta di una metodica radiologica che sfrutta le radiazioni
ionizzanti per la produzione di immagini assiali, le quali verranno
21
successivamente
utilizzate
per
ottenere
delle
ricostruzioni
multiplanari (sui piani assiali, coronali e sagittali) o addirittura
tridimensionali. Venne sviluppata a partire dalla stratigrafia assiale ,
introdotta negli anni ’40 dal Prof. Alessandro Vallebona. In seguito
, insieme ad altri autori (Stevenson, Gebauer e Takahashi nel 1949,
Frain nel 1950), il metodo venne sviluppato, ponendo così le basi
per quella che sarà la moderna tomografia assiale computerizzata.
Essa venne introdotta da Sir Godfrey Hounsfield nel 1971 per lo
studio delle strutture craniche, e nel 1974 per quanto riguarda lo
studio di torace ed addome.
Grazie all’impiego di algoritmi matematici, utilizzati per la
ricostruzione delle immagini (retroproiezione filtrata o filtered back
projection), fu risolto di fatto il problema legato alla “sfumatura”
che impediva la risoluzione dei contorni dell’oggetto, consentendo
la distribuzione del segnale nel piano dell’immagine, per mezzo di
una matrice generata dall’insieme delle viste, o campionamenti
spaziali, per più proiezioni ottenute durante la rotazione del sistema
tubo-detettore.
22
La metodica TC è una tecnica di tipo tomografico poiché consente
l’acquisizione di sezioni tra loro distinte il cui contenuto
informativo è relativo al segmento corporeo corrispondente, in
pratica ad ogni rotazione il sistema registra con modalità
sequenziale i dati relativi alle sezioni previste, fino a coprire l’intero
range di scansione.
Nonostante
l’evoluzione
tecnologica
abbia
determinato
l’introduzione di apparecchiature sempre più sofisticate, indicate in
modo improprio con il termine di “TC di ultima generazione” il
principio con cui le immagini sono ottenute è rimasto invariato. Le
apparecchiature di recente realizzazione sfruttano in realtà la
medesima
configurazione
geometrica
utilizzata
dalle
apparecchiature di terza generazione , ossia una sorgente
radiogena che ruota descrivendo una traiettoria circolare intorno al
paziente, opposta a un sistema di rivelatori solidale alla sorgente
stessa. La componente fondamentale di un sistema TC è
innegabilmente rappresentata dalla matrice dei rivelatori il cui
compito è quello di raccogliere i dati relativi all’attenuazione subita
23
dal fascio radiogeno durante l’attraversamento del paziente. I fotoni
emergenti dalla sezione corporea sono raccolti dal detettore e
trasformati in un segnale elettrico che risulta proporzionale
all’entità dei quanti incidenti. I dati così ottenuti sono trasformati in
forma digitale e utilizzati per la ricostruzione dell’immagine finale.
Un sistema TC di norma è composto da un lettino motorizzato sul
quale poggerà il paziente, il gantry (ovvero il complesso tubo
radiogeno-detettori con un foro centrale nel quale scorrerà il
lettino), un generatore ad alta tensione, la console di comando, un
24
computer per la visualizzazione ed elaborazione dei dati, ed un
sistema di archiviazione dei dati (PACS).
4.2.1 Ricostruzione immagini TC
Questo tipo di procedura si basa sulla generazione di dati
provenienti da una serie di profili di attenuazione , i quali vengono
prodotti durante la rotazione della sorgente radiogena-detettore.
Avremo quindi a disposizione dei profili provenienti da diverse
direzioni. Questa metodologia permette di localizzare spazialmente
ogni singolo punto , detto pixel nell’unità di superficie, e voxel
nell’unità di volume. Più piccolo sarà il pixel, più piccole saranno le
strutture
che
vedremo
separatamente.
Per
modificarne
la
dimensione, dovremo agire sul FOV (Field of view), ovvero il
diametro della superficie studiata. La matrice di pixel invece è fissa.
Ad ogni voxel verrà quindi attribuito un valore numerico,
corrispondente alla media dell’attenuazione del volume di tessuto
corrispondente, detto unità Hounsfield (HU) o numero TC. Questi
valori fanno parte di un array , chiamato scala Hounsfield, nella
25
quale sono presenti i numeri TC relativi ai diversi tessuti.
Per far sì che il contrasto tra due strutture sia evidente, è necessario
introdurre il concetto di finestra. Questo è un range che definisce la
quantità di numeri convertiti in livelli di grigio, invece al di sopra o
al di sotto di un determinato quantitativo di unità Hounsfield,
verranno visualizzate strutture rispettivamente bianche o nere. I
valori intermedi avranno una ben definita tonalità di grigio. La scala
va da -1000 (aria)
a +1000 HU (osso), con il valore 0
corrispondente alla densità dell’acqua. Utilizzeremo inoltre dei filtri
di convoluzione, i quali sono degli algoritmi matematici che
permettono la ricostruzione delle immagini a partire dai dati
26
acquisiti durante la scansione, e permettono di discriminare diverse
strutture anatomiche a seconda del filtro utilizzato (standard, soft,
bone).
4.3 La risonanza magnetica
E’ una tecnica utilizzata principalmente in campo medico per
produrre immagini relative all’interno del corpo umano. Si basa
sull’assorbimento e l’emissione di energia nel range delle
radiofrequenze dello spettro elettromagnetico, ciò è possibile grazie
all’abbondanza nel corpo umano di atomi di idrogeno (63%). I
responsabili del segnale sono i protoni , i quali ruotano intorno ad
un asse , ovvero possiedono uno spin, generando un minuscolo
campo magnetico ; il loro orientamento in natura è randomico. Se
27
sottoposti ad un fonte campo magnetico statico , l’asse dei protoni
si allineerà lungo quest’ultimo , secondo la stessa direzione del
CMS (parallelo) o in senso opposto (antiparallelo). I protoni
paralleli prevalgono rispetto a quelli antiparalleli, producendo una
magnetizzazione (M) , orientata parallelamente al CMS.
Grazie a quest’ultimo , l’asse di ciascun protone ruota intorno alla
direzione del suo momento magnetico (precessione). Ogni elemento
possiede una propria frequenza di
precessione (chiamata frequenza di
Larmor). Inviando un impulso di
radiofrequenza verso gli atomi inclusi
nel
CMS
,
avremo
una
sincronizzazione della fase di precessione dei protoni, ed inoltre
alcuni protoni passeranno da un livello energetico basso ad uno
alto. L’impulso può spostare la magnetizzazione sul piano
trasversale (90°), o ribaltare il vettore di magnetizzazione in
posizione antiparallela rispetto al CMS (180°).
28
Una volta terminato l’impulso RF, si verifica la desincronizzazione
della precessione dei protoni coinvolti, con la perdita di
magnetizzazione traversale , inoltre i protoni che hanno subito un
ribaltamento a 180° torneranno ad un livello di energia basso.
Questi eventi sono definiti rilassamenti , e generano impulsi
misurabili tramite un’apposita apparecchiatura (bobina). In
particolare, il rilassamento dei protoni avviene secondo due costanti
di tempo:
T1 o rilassamento spin-reticolo: tempo impiegato per
recuperare la magnetizzazione longitudinale rispetto alla
traversale.
T2 o rilassamento spin-spin: tempo impiegato per annullare la
magnetizzazione traversale determinata dalla sincronia di fase
dei movimenti di precessione.
Ponendo nel piano x-y una bobina ricevente, il moto del vettore M
induce ai capi di questa una forza elettromotrice, che rappresenta il
segnale RM. L’andamento di questo segnale, chiamato FID(free
induction decay) decade con una costante di tempo pari a T2 e con
29
intensità proporzionale alla grandezza della magnetizzazione
trasversale. Il segnale RM dipende dai parametri T1, T2, e dal
numero totale di protoni provvisti di spin per unità di volume
(densità protonica).Scegliendo opportunamente la sequenza di
impulsi RF è possibile imporre al sistema di spins una determinata
dinamica, così da ottenere l’informazione dal segnale RM. I
parametri che influenzano il risultato dell’immagine sono il tempo
di ripetizione (TR) e tempo di eco (TE), i quali possono essere
lunghi o brevi. Mediante la combinazione di TR e TE, si avranno
immagini
pesate
in
T1,
in
T2
o
in
DP.
30
Esistono diversi tipi di sequenze, le più utilizzato sono Spin Echo
(SE) , Gradient Echo (GE) ed Inversion Recovery (IR). Le
immagini pesate in T1 (TR e TE brevi)
sono contraddistinte da una iperintensità
del grasso , un’ipointensità dei liquidi ed
una media densità per quanto riguarda le
strutture del SNC (sostanza bianca e
grigia). Le immagini pesate in T2 (TR e
TE lunghi) , sono invece caratterizzate da
una iperintensità dei liquidi , o comunque
dei
tessuti
molto
idratati.
Nel
caso
dell’encefalo, ad esempio, il liquor sarà
brillante.
Per
ottenere
densità
un’immagine
protonica
(DP)
pesata
,
in
dovremo
utilizzare un TR lungo ed un TE breve, e
tramite essa visualizzeremo la densità dei
31
protoni provvisti di spin all’interno di un determinato volume.
Avremo una bassa risoluzione di contrasto, perché anche tessuti tra
loro differenti possono essere dotati di densità protonica simile.
Una moderna risonanza magnetica è dotata di un gantry con lettino
motorizzato, un magnete , bobine RF trasmittenti e riceventi ed
infine dalla gabbia di Faraday, la quale isola l’attività magnetica. Al
suo esterno è presente la console di comando, composta da un
computer, un altoparlante dotato di microfono (utilizzato per
comunicare con il paziente) ed un sistema di archiviazione (PACS).
32
4.4 Ecografia
Questo tipo di metodica non utilizza radiazioni ionizzanti per
generare immagini diagnostiche, ma sfrutta le proprietà fisiche
unitamente all’interazione biologica degli ultrasuoni. Essi sono
vibrazioni meccaniche , che si propagano con una velocità che
varia a seconda della densità e dell’impedenza acustica del mezzo.
L’immagine viene formata grazie al segnale riflesso dalle strutture
anatomiche (o interfacce) , le quali possiedono una diversa
impedenza acustica e dal segnale ad ultrasuoni, il quale viene
originato per dispersione dalle microscopiche disomogeneità dei
tessuti; questo fenomeno viene definito scattering. Quest’ultimo
limita la profondità di penetrazione, unitamente all’assorbimento
33
degli ultrasuoni (dipendente dalla frequenza), invece la risoluzione
spaziale viene limitata dalla lunghezza d’onda. Trattandosi di
vibrazioni meccaniche, gli ultrasuoni necessitano di un mezzo per
propagarsi, e non sarà quindi possibile farlo nel vuoto.
Un’apparecchiatura ecografica è costituita da tre elementi: la sonda,
l’unità centrale ed il monitor. All’interno della sonda, la corrente
proveniente dalla rete elettrica viene convertita in ultrasuoni, e
viceversa (effetto piezoelettrico). Al suo intorno vi sono i cristalli
piezolettrici collegati agli elettrodi, lo strato di smorzamento e di
accoppiamento. Le proprietà della sonda vengono definite dalla sua
geometria e dalla frequenza di trasmissione , in questa maniera ne
viene definito l’uso nonché le varie applicazioni cliniche. L’unità
centrale consta di due parti: una trasmittente ed una ricevente
34
(entrambe controllate da un computer), sincronizzate tra loro con un
orologio elettronico. Tramite questo sistema viene regolata la
sequenza con cui vengono eccitati i cristalli della sonda,
focalizzando il segnale ad ultrasuoni. In fase di ritorno viene
focalizzato il segnale eco. Il monitor ci permette di visualizzare in
scala di grigi (o colori) le immagini ecografiche.
4.4.1 Generazione del segnale ecografico
La sorgente degli ultrasuoni sono i cristalli piezoelettrici, che una
volta sollecitati da uno stimolo elettrico, generano delle frequenze
pulsate (effetto piezoelettrico), che l’orecchio umano non riesce a
percepire, trattandosi di ultrasuoni.
La propagazione avviene longitudinalmente o trasversalmente.
Nel primo caso , l’onda si propaga in direzione parallela a quella di
vibrazione delle particelle, mentre nel secondo la propagazione
35
avverrà in senso perpendicolare alla direzione di propagazione
dell’onda. Nella pratica ecografia vengono utilizzati solo ultrasuoni
a propagazione longitudinale, poiché in grado di diffondersi più
facilmente all’interno dei tessuti molli, a differenza della
propagazione trasversale, che diffonde più facilmente all’interno
dell’osso.
La componente piezoelettrica della sonda ecografica viene posta a
contatto della cute del paziente con l’interposizione di un gel
apposito, il quale elimina l’aria esistente tra sonda e paziente ,
intensificando il segnale ecografico (aumenta la penetrazione
all’interno del distretto anatomico interessato).
36
5. APPARECCHIATURE DIAGNOSTICHE
5.1 General Electrics Definium 8000 (Metodica RX)
Questa apparecchiatura è stata fornita in dotazione al Pronto
Soccorso, e presenta all’interno della sala diagnostica un lettino
radiografico dotato di pedali per controllarne il movimento, ed un
potter motorizzato all’interno del quale inseriremo il detettore.
Quest’ultimo viene utilizzato anche per eseguire esami fuori potter,
trattandosi di una cassetta 35x43 cm dotata di tecnologia DR
(Direct Radiography).
In questa maniera ci sarà possibile visualizzare l’esame
immediatamente dopo aver scattato la radiografia. E’ presente
inoltre uno stativo dotato a sua volta di flat panel (41x41 cm),
unitamente a diverse griglie antidiffusione: una per esami a 180 cm
37
di distanza (es. torace) , una per esami a 100 cm (segmenti ossei) ed
un’altra che può essere utilizzata a distanze differenti (100-180 cm).
Entrambi i detettori sono collegati alla rete interna (in maniera da
comunicare con il PACS) tramite un collegamento wireless.
Il tubo radiogeno è dotato di un meccanismo di auto
posizionamento , attivabile dalla console e personalizzato a seconda
del tipo di esame svolto.
Fuori potter, il tubo potrà venir
posizionato manualmente ad una determinata distanza dal lettino o
dallo stativo, altrimenti in potter potrà allinearsi automaticamente al
detettore con la possibilità di obliquarlo a seconda del tipo di
esame. E’ presente un controllo che verifica la presenza del
detettore stesso , anomalie vengono segnalate tramite una spia
apposita, unitamente ad un messaggio via software. Inoltre è
38
presente un display sul tubo radiogeno, che ci permette di variare
alcuni parametri, come ad esempio l’utilizzo del lettino , dello
stativo o il fuori potter, indicando contemporaneamente distanza dal
detettore, gradi di rotazione del tubo, tempi di esposizione e tipo di
esame.
La strumentazione in sala comandi prevede l’utilizzo di un
computer al quali sono collegati due monitor: nel primo
visualizzeremo la worklist , ovvero la lista degli esami in coda, e
successivamente potremo specificare le proiezioni da eseguire,
divise dal
software per distretti
anatomici. Nel secondo
visualizzeremo le immagini scattate , con in più la possibilità di
eseguire post-processing, ovvero modificare luminosità e contrasto
39
e nel caso ritagliare la radiografia ottenuta. Alla tastiera è collegato
un apparecchio che ci consente di effettuare l’auto posizionamento
del tubo , di accendere o spegnere la luce di centratura o ancora di
eseguire un reset del sistema. Sono inoltre presenti delle spie che
segnalano l’impossibilità di erogare raggi X, il surriscaldamento
del tubo e l’erogazione in corso.
Ovviamente è presente un secondo computer per la gestione di
Polaris , software che gestisce il flusso di esami nonché l’anagrafica
dei pazienti.
40
5.2 Toshiba Aquilion PRIME (Metodica TC)
In emergenza, l’apparecchiatura TC utilizzata dal Pronto Soccorso è
la Toshiba Aquilion PRIME, la quale è dotata di un tubo radiogeno
con una potenza in uscita di 72 kW , ed impiega 0,35s per compiere
una rotazione completa.
I detettori utilizzano un sistema chiamato SSMD (Selectable slicethickness multi-row detector), e permette la selezione dello spessore
del singolo strato a partire da 0,5 mm fino a 10 mm, la tecnica di
ricostruzione ConeXact permette di incrementare il numero di strati
massimi acquisiti per rotazione da 80 a 160. In fase di postprocessing sarà inoltre possibile variare lo spessore degli strati a
seconda del risultato che vogliamo ottenere (es. fette da 0,5 mm
41
convertite in 10 mm). Il gantry può inclinarsi , così da poter
eseguire esami come ad esempio l’encefalo, il quale si pone
parallelamente al piano orbito-meatale, evitando di doverlo
impostare manualmente in fase di ricostruzione.
Sono presenti inoltre : un lettino motorizzato dotato di supporti per
immobilizzazione del paziente, uno speaker audio dotato di
microfono ed un iniettore automatico gestibile dalla sala comandi.
Quest’ultima comprende un computer di ultima generazione, con
una potenza sufficiente a gestire la mole di dati mossa ad ogni
acquisizione, dotato di un software che si interfaccia al PACS,
unitamente a quello che servirà ad impostare i protocolli e le
ricostruzioni, sulla tastiera sono integrati i comandi per muovere il
lettino, utilizzare lo speaker per comunicare con il paziente e per
avviare l’esame
tramite erogazione di raggi X. Un secondo
42
computer viene utilizzato per gestire Polaris, ed infine il pannello
di controllo per l’iniettore ci permetterà di modificare il volume di
contrasto e fisiologica che andremo ad iniettare al paziente, prima
di avviare l’infusione effettiva.
5.3 Siemens Magnetom Symphony 1.5 T (Metodica RMN)
Questa apparecchiatura presenta un magnete da 1.5 T , raffreddato
ad elio, e dotato di una schermatura che impedisce alle interferenze
esterne di causare attività non desiderata in prossimità del magnete
stesso (gabbia di Faraday).
Presenta inoltre un sistema di trasmissione e ricezione RF
totalmente digitale, raffreddato ad acqua per garantire prestazioni
ottimali senza incorrere in pericolosi surriscaldamenti.
43
La velocità del segnale è di 10 MHz , con risoluzione di 100 nsec,
ed a seconda della larghezza della banda, il range è dinamico fino a
128 dB.
Le bobine RF integrano un preamplificatore che permettono di
intensificare il segnale in uscita, e se ne possono utilizzare fino a 8
contemporaneamente per acquisire le immagini di qualsiasi esame.
Il sistema di gradienti presenta una schermatura completa, in
maniera da sopprimere le correnti indesiderate , per avere
conseguentemente una qualità dell’immagine maggiore grazie ai
bassi livelli di rumore. Il controllo dell’amplificatore di gradienti è
totalmente digitale. Questo sistema è collegato ad un computer , il
44
quale deve necessariamente presentare una componentistica (CPU e
memoria RAM) d’avanguardia per riuscire a gestire l’enorme mole
di dati causata dall’acquisizione e dall’elaborazione delle immagini.
Ovviamente sarà necessario un disco fisso (anche più di uno ,
collegati in configurazione RAID) parecchio capiente , nell’ordine
del terabyte, a causa delle immagini stesse, molto esose in termini
di spazio su disco, soprattutto se ad alta risoluzione spaziale.
Per gli esami con contrasto è previsto l’utilizzo di un iniettore
amagnetico (condizione necessaria data la sua vicinanza al
magnete), dotato di una pompa per il mezzo di contrasto ed una per
la fisiologica.
45
Il volume di iniezione e l’avvio di quest’ultima vengono gestiti
tramite un pannello apposito presente in sala comandi. Delle cuffie
fonoisolanti proteggeranno l’udito del paziente dai suoni prodotti
dalle sequenze , e serviranno inoltre per ricevere gli eventuali
comandi del TSRM, grazie alla strumentazione apposita in
dotazione. La sala è costantemente mantenuta ad una temperatura
compresa tra i 18° e
i 24° °C da un apposito sistema di
ventilazione.
46
5.4 Siemens Acuson Antares (Metodica Eco)
Presso l’ambulatorio di ortopedia è disponibile questo modello di
ecografo, unitamente ad un lettino sul quale posizionare il paziente.
Questa apparecchiatura è dotata di una serie di accorgimenti utili a
ridurre lo stress dell’operatore, come ad esempio il monitor dotato
di braccio semovente, il supporto per polso regolabile, la tastiera
retrattile ed i pedali programmabili.
L’ecografo è dotato di un monitor a cristalli liquidi da 19” , il quale
permette una risoluzione di 1280x1024 pixels ad alto contrasto. Una
buona qualità video è importante per facilitare la diagnosi da parte
dell’operatore. Per quanto riguarda il salvataggio delle immagini ,
l’hard disk integrato arriva a misurare fino a 1,5 Terabyte (35000
immagini a colori o b/n), ed inoltre è prevista la presenza di un
47
masterizzatore CD/DVD-ROM, che permette sia la lettura che la
scrittura di questi supporti.
Sono previsti 6 spazi per inserirvi le sonde (di qualsiasi design)
unitamente al contenitore per il gel ecografico. Tra le tecniche
utilizzate da questa apparecchiatura annoveriamo ad esempio :
2D
Color doppler
Power doppler
Sono presenti ulteriori opzioni , utili ad esempio all’imaging
cardiaco. È possibile durante l’acquisizione eseguire lo zoom delle
immagini o modificarne il contrasto, in maniera da ottenere un
risultato soddisfacente. Infine, è presente una stampante nel caso si
48
rendesse necessario immortalare un’immagine statica dell’esame
corrente.
6. METODICHE DI INDAGINE
Come già menzionato precedentemente, per avere una esauriente
indagine diagnostica, dovremmo appoggiarci a tecniche RX, TC ed
RMN.
Basandoci sulla tabella presente nel paragrafo precedente,
analizzeremo le tecniche utilizzate nell’ambito delle metodiche
sopra elencate.
6.1 Tecniche di radiologia tradizionale
6.1.1 Frattura V metacarpo
In questo ambito viene anche denominata “frattura del pugile” ,
perché spesso capita che il pugno colpisca di striscio , impattando
sul V metacarpo (più precisamente sul collo), il quale è più fragile
del II e III, più solidi, e normalmente atti a colpire. Questo può
accadere anche tirando un pugno con tecnica scorretta (jab o
49
diretto) al sacco , o colpendo una superficie molto rigida (anche
l’osso zigomatico in alcuni casi può provocare questo tipo di
frattura durante la pratica professionale e non).
Per individuarla è sufficiente eseguire un esame RX della mano,
che servirà al medico ortopedico per stabilire la presenza o meno
della frattura, e in caso affermativo, se sarà necessario un intervento
chirurgico o meno. L’esame viene eseguito in due proiezioni:
postero-anteriore ed obliqua (dalla pronazione, viene richiesto al
paziente di unire il I e II dito, questa tecnica viene chiamata
“suonatore d’arpa”) , specificando all’interno del software
dell’apparecchiatura GE l’utilizzo della cassetta radiografica fuori
potter per il protocollo ARTO SUPERIORE - MANO. Il paziente è
50
collaborante e seduto in fianco al tavolo radiografico. Otterremo
così il seguente risultato:
Una volta inviate le immagini al PACS (Picture Archiving and
Communication System) , esse saranno visibili a monitor,
permettendo al
medico ortopedico di valutare la situazione ed
infine intraprendere un corretto iter diagnostico.
6.1.2 Frattura zigomo
L’osso zigomatico, nonostante sia molto resistente, è soggetto a
traumi a causa della sua posizione sporgente. La frattura è dovuta
ad un trauma laterale, come ad esempio un gancio (pugilato) o un
51
calcio al volto (kickboxe – K1 – muay thai). La probabilità è
maggiore nel caso in cui il colpo sia d’incontro, ovvero chi lo
subisce porta il capo in direzione opposta a quella del pugno (o
calcio), contrastandone la forza e rendendo conseguentemente più
duro l’impatto.
Per valutare un’eventuale frattura è necessario eseguire un esame
RX per l’arcata zigomatica, il quale si esegue in postero-anteriore
per lo studio dell'arco zigomatico , con il paziente preferibilmente
in ortostasi (per eventuale emoseno) ed in assiale , in decubito
orizzontale supino , per visualizzarne l'arco , il capo iperesteso e
ruotato di 15° verso il lato in esame , con il vertice in appoggio sul
piano sensibile. Si renderà quindi necessario specificare all’interno
del software GE l’utilizzo della cassetta radiografica fuori potter. È
sufficiente visualizzare solo l’arcata zigomatica coinvolta nel
52
trauma, per cui il raggio inciderà tangenzialmente all’arcata in
esame.
Il risultato che otterremo sarà il seguente:
Una volta inviate le immagini a PACS, saranno disponibili a
monitor per lo specialista in chirurgia maxillo-facciale , il quale
intraprenderà il corretto iter diagnostico-terapeutico, valutando il
bisogno o meno di un intervento chirurgico, ad esempio.
6.1.3 Lussazione gomito
In questo caso avremo a che fare con una tipologia di infortunio
differente: la lussazione del gomito è solo uno dei tanti traumi
dovuti all’utilizzo di leve articolari, utilizzate negli sport di lotta
come ad esempio il brazilian jiu-jitsu. Ho scelto la lussazione del
53
gomito perché in questo sport viene causata da una delle leve più
conosciute ed utilizzate: l’armbar.
Come
si
può
evincere
dalle
immagini,
viene
applicata
un’iperestensione del gomito usando il proprio corpo per creare il
fulcro
della
leva
,
ciò
può
portare
alla
dislocazione
dell’articolazione. Per valutarne il grado , è necessario il relativo
esame RX , che si esegue in due proiezioni: AP , che normalmente
si esegue a braccio disteso , ma se il trauma (e il relativo dolore)
non lo permettono, è possibile eseguire una proiezione con il
gomito flesso di 45°. La seconda proiezione è la LL , la quale si
esegue con l’avambraccio flesso sul braccio in maniera da formare
un angolo di 90° , il paziente è collaborante e seduto in fianco al
tavolo radiologico. All’interno del software GE va specificato
l’utilizzo della cassetta radiografica fuori potter per il protocollo
54
ARTO SUPERIORE - GOMITO. Il risultato che otterremo sarà il
seguente:
Una volta inviate a PACS e visionate dal medico ortopedico, si
potrà procedere alla riduzione della lussazione ed eventuale
bendaggio.
Non è infrequente che in seguito
ad una proiezione a terra, il
proiettato
ulteriore
possa
danno
subire
a
causa
un
di
un’eventuale caduta dell’attaccante a livello della sua spalla, la
55
quale ha appena impattato al suolo. Questo contraccolpo spesso
porta a traumi dell’articolazione acromion-claveare:
All’interno del software GE, utilizzeremo il protocollo ARTI
SUPERIORI – SPALLA. In questo caso è stato eseguito un esame
atto a studiare l’articolazione nel dettaglio.
6.1.4 Frattura costale
Nell’ambito degli sport da striking che prevedono l’uso degli arti
inferiori (kickboxing, K1, muay thai…) si può incorrere in traumi
costali, questo a causa della forza maggiore sviluppata dalle gambe
nel momento in cui impattano a livello del torace , come ad
esempio nel caso del middle kick, il quale tendenzialmente va a
56
colpire l’addome, ma spesso un’imprecisione o il dinamismo del
momento portano a colpire a livello delle coste (ma anche della
cresta iliaca nel caso il colpo dovesse tendere verso il basso).
Ovviamente,
questo
tipo
di
infortunio
avrà
probabilità
sensibilmente maggiori nel caso di un match tra professionisti (o
comunque nel caso in cui l’attaccante sia sprovvisto di adeguato
equipaggiamento protettivo). In caso di sospetto di frattura costale
si esegue l’esame radiografico per lo scheletro costale del lato
colpito. Esso si può eseguire sia in ortostatismo che in decubito
orizzontale supino in due proiezioni : sul piano frontale ed obliquo.
L’esame si esegue in potter, segnalando al software GE l’utilizzo
dello stativo (per esame in ortostasi) o del tavolo (per esame in
decubito orizzontale supino).
57
Il protocollo è TORACE – COSTE, ed il risultato ottenuto sarà il
seguente:
Se il trauma è ben localizzato, si possono anche eseguire delle RX
sul costato alto o basso , risparmiando così la parte non interessata
dell’emitorace.
58
Una volta visionate le immagini , dal medico ortopedico verrà
intrapreso l’iter diagnostico consono, coinvolgendo, in caso di
frattura grave con perforazione degli organi interni , altre figure
professionali come ad esempio il chirurgo generale.
6.1.5 Frattura tibiale
Questa tipologia di infortunio può verificarsi in discipline che
comportano l’uso massiccio dei colpi di tibia, come ad esempio
kick-boxe, K1 e muay thai, i quali prevedono che l’impatto sia dato
proprio da questo osso della gamba. Altre discipline prevedono
l’utilizzo della punta o del collo del piede, come ad esempio la boxe
francese (savate).
59
Un forte impatto , sia in fase di attacco che di difesa , può causare la
frattura. Nell’ambito non professionistico, questo evento è meno
probabile grazie alle protezioni indossate dai praticanti. Per quanto
riguarda i lottatori professionisti, la resistenza dell’osso è data dal
condizionamento di quest’ultimo, grazie ad esercizi specifici come
ad esempio un sacco più duro rispetto a quello utilizzato per il
pugilato, unitamente a massaggi con olio di canfora per velocizzare
il recupero e la vascolarizzazione. Purtroppo per quanto rare, le
fratture tibiali possono comunque verificarsi , ad esempio vi sono
casi celebri, come quello recente del lottatore di MMA Anderson
Silva. Nel caso vi sia un sospetto di frattura, eseguiremo un esame
radiografico della gamba , per valutare il grado della eventuale
frattura e la sua scomposizione. Le proiezioni sono AP e LL , con
paziente in decubito orizzontale supino e laterale. Nel caso non
fosse possibile comprendere entrambe le articolazioni ai capi distali
delle ossa della gamba (ginocchio e caviglia), dovremo
comprendere quella più vicino al punto di frattura. All’interno del
software
GE dovremo
specificare l’utilizzo della cassetta
60
radiografica fuori potter, per il protocollo ARTI INFERIORI –
TIBIA. Il risultato che otterremo sarà il seguente:
Le immagini, una volta inviate a PACS, verranno visionate dal
medico radiologo e successivamente dal medico ortopedico, il quale
intraprenderà il corretto iter diagnostico, valutando o meno la
necessità di un’operazione chirurgica.
61
6.2 Tecniche di Tomografia Computerizzata
6.2.1 Trauma Cranico
Un trauma cranico può avvenire nel momento in cui un trauma di
natura improvvisa può arrivare a causare un danno cerebrale.
Questa tipologia di danno può essere focale (limitato ad una
specifica area del cervello), oppure diffuso (esteso a più aree). Nel
nostro caso, la causa può essere una concussione, ovvero la risposta
in torsione o agitazione del cervello in seguito ad un evento
improvviso di movimento o decelerazione della testa, che può
portare a mal di testa, confusione, nausea, sonnolenza, perdita di
memoria o concentrazione. Questi sintomi, se persistenti, possono
portare ad un sospetto di emorragia. Trova molta diffusione , nel
nostro caso, l’ ematoma subdurale: una raccolta di coagulazione del
sangue che si forma nello spazio subdurale, ovvero lo spazio tra due
delle meningi che formano il rivestimento protettivo del cervello. Si
tratta di una condizione grave e può essere necessario un
trattamento di emergenza, a seconda della sua severità. gli ematomi
62
subdurali possono essere infatti asintomatici, fino ad arrivare ad
amnesie, forti cefalee, vomito e svenimenti. Nell’ambito degli sport
da combattimento, questo tipo di trauma si verifica più spesso nella
boxe, a causa della vastità di colpi a carico del volto, sia per quanto
riguarda gli incontri per dilettanti (nei quali i pugili sono provvisti
di caschetto) , sia per i professionisti (nessun tipo di protezione).
Grazie alle moderne tecniche di imaging, è possibile diagnosticare
tempestivamente e quindi intervenire su questa tipologia di
infortuni. La più efficace utilizzata per localizzare eventuali
ematomi subdurali è la TC, tramite un esame dell’encefalo. Il
paziente verrà posto in decubito orizzontale supino, con capo
opportunamente immobilizzato tramite appositi sostegni e braccia
lungo i fianchi. E’ importante verificare la perfetta perpendicolarità
63
dell’asse sagittale in fase di centratura (tramite apposito centratore
luminoso).Il protocollo utilizzato è Encefalo_Trauma_RDG , e si
sviluppa come segue:
Topogramma: AP e LL cranio caudale, di lunghezza 25-30 cm.
Servirà a definire il FOV di ricostruzione, il quale comprende
l’encefalo per intero, a partire dal vertice fino al foro occipitale.
Così potremo anche inclinare il piano di scansione: in questo caso
utilizzeremo il piano orbito-meatale (dal margine esterno dell’orbita
al centro del meato acustico esterno), inclinando il gantry di 15°.
Scansione: assiale, con spessore strato ed avanzamento di 3 mm.
64
Ricostruzioni: nel caso vi sia un sospetto di frattura cranica,
avvieremo le ricostruzioni per i piani TRA, SAG e COR utilizzando
il filtro per osso (bone)
, con spessore strato e passo di
ricostruzione di 1 mm. Si renderanno inoltre necessarie delle
ricostruzioni volumetriche , utilizzando il filtro per parti molli (soft)
, con uno spessore di strato di 0,5 mm ed un passo di ricostruzione
di 0,3 mm: in questo caso avremo una sovrapposizione tra i vari
strati (overlapping), ciò ci permette di avere una qualità
dell’immagine migliore grazie al numero maggiore di dettagli
contenuti al suo interno. Potremo quindi utilizzare tecniche di
ricostruzione 3D , come in questo caso la SSD (shaded surface
display).
65
Nel caso ci trovassimo di fronte ad un caso di ematoma subdurale,
otterremo il seguente risultato:
Più precisamente , queste immagini sottolineano la presenza di un
ematoma subdurale acuto emisferico sul lato destro (indicato dalle
frecce).
66
6.2.2 Trauma addominale
Nella pratica di sport da striking (Boxe , kick-boxe, K1, MMA..)
non è infrequente ricevere dei forti colpi a livello della zona
addominale, essendo questa un bersaglio molto grande ed anche
tecnicamente valido (un montante al corpo fa abbassare la guardia
all’avversario,
permettendo
così
di
colpire
il
volto
se
sufficientemente veloci). Un colpo al fegato , il quale può essere
causato da un pugno (gancio, montante) , un calcio (middle kick), o
una ginocchiata, lascia l’avversario senza fiato , favorendo così la
perdita di concentrazione , e , se utilizzata una forza sufficiente si
può causare anche una perdita di conoscenza e quindi KO.
Questo può tradursi semplicemente in un forte dolore addominale, o
nei casi peggiori può risultare in un’emorragia interna. Per
verificare l’estensione dell’evento traumatico, la tecnica di imaging
67
utilizzata sarà la tomografia computerizzata, tramite un esame
dell’addome. Il paziente verrà posto in decubito orizzontale supino,
con le braccia portate verso l’alto , immobilizzato dagli appositi
sostegni. Tramite il centratore luminoso ci porteremo al centro del
torace e tramite il laser orizzontale a livello della linea ascellare.
Nel caso ci fosse un sospetto di sanguinamento, l’esame sarà
contrastografico (Angio_TC_Aorta_Addominale), e si svolgerà
come segue:
Topogramma: AP cranio caudale, di circa 70 cm di lunghezza.
Esso servirà a stabilire il FOV di ricostruzione, che andrà a
comprendere in questo caso la zona compresa tra le cupole
diaframmatiche ed i grandi trocanteri.
Scansione basale: scansione prima dell’iniezione di mdc , con
spessore dello strato ed avanzamento di 5 mm.
Premonitoring: si posiziona l’apposito indicatore a livello
dell’aorta e si acquisisce una singola slice, in maniera da avere una
chiara visione di quest’ultima. A questo punto applicheremo tramite
software un cerchio (ROI) , il quale servirà a monitorare le HU
68
presenti al suo interno. Ciò è molto importante in un esame
contrastografico, dato che potremo stabilire un tetto minimo di HU
per poi dare il via alla scansione in maniera completamente
automatica.
In seguito verrà iniettato il mdc iodato non ionico, ed in
contemporanea verrà lanciata la sequenza di monitoring (bolus
tracking), la quale acquisisce la slice di premonitoring ogni 2-3
secondi, finchè l’area evidenziata dalla ROI non raggiunge le HU
desiderate, comportando quindi una corretta impregnazione del mdc
nell’aorta. Di norma l’acquisizione successiva parte a 150 HU.
Fase angio: la scansione parte immediatamente dopo l’iniezione del
mdc, in questa maniera avremo una buona visualizzazione dei vasi
arteriosi, in particolare dell’aorta. Viene compreso l’intero addome,
dalle cupole diaframmatiche ai grandi trocanteri.
Fase portale: la scansione parte 30-40 secondi dopo la prima fase,
ed avremo una visione degli organi durante l’opacizzazione
massima del sistema portale, in particolare della vena porta.
69
Fase tardiva: la scansione parte 90-100 secondi dopo la fase
portale, e servirà a mostrare l’impregnazione degli organi
parenchimali , come ad esempio il fegato.
Nel caso non vi sia sospetto sanguinamento , la fase angio verrà
sostituita dalla fase arteriosa la quale partirà dopo 15 secondi
dall’iniezione di mdc (protocollo Addome_3_Fasi).
Ricostruzioni: Vengono eseguite le ricostruzioni TRA, SAG e
COR in MPR (multi planar reconstruction) , con spessore di strato e
passo di ricostruzione di 5 mm, più una volumetrica TRA con
spessore 0,5 mm e passo di ricostruzione 5 mm. L’algoritmo
utilizzato è per parenchima, ed è previsto anche l’utilizzo
dell’algoritmo per osso in caso di eventuale necessità.
70
6.2.3 Trauma oculare
Gli occhi sono tra le parti più vulnerabili del corpo umano, e la
facilità con la quale possono venire lesionati rendono l’utilizzo di
protezioni adeguate assolutamente indispensabile, come ad esempio
il caschetto o addirittura occhiali protettivi (questi ultimi molto utili
nei corsi di auto-difesa in situazioni di minaccia da coltello o armi
similari ).
Purtroppo è possibile incappare in questa tipologia di infortunio
anche durante la pratica a mani nude (lotta, boxe, kick-boxe) nel
caso si fosse sprovvisti di caschetto o comunque di protezioni
idonee. Un colpo portato allo zigomo infatti può scivolare e
raggiungere l’occhio , nel caso si utilizzino guantoni non
regolamentari o con pollice troppo distanziato, è possibile incorrere
71
in questo tipo di problematica: il quadro è veramente esteso, e si
pensi che è sufficiente un colpo leggero per provocare una
lacrimazione ed annebbiamento della vista incontrollabili. Un colpo
energico , o una ditata, possono provocare cecità temporanea e
danni molto gravi al bulbo oculare.
Per indagare su questa
problematica , l’esame di imaging più indicato è lo studio delle
orbite oculari in tomografia computerizzata. Se vi è un sospetto di
lesione del nervo oculare, in secondo luogo sarà necessario valutare
anche la risonanza magnetica. L’esame TC comporta l’utilizzo del
protocollo Massiccio_Facciale, e si esegue con il paziente in
decubito supino sul letto dell’apparecchiatura, con il capo
immobilizzato grazie agli appositi sostegni. Così come per
l’encefalo, il piano sagittale del capo dev’essere perpendicolare al
piano d’appoggio. Sarà quindi necessario eseguire la centratura
tramite le apposite guide luminose, successivamente potremo
iniziare con l’esame vero e proprio:
Topogramma: AP e LL , di lunghezza 25-30 cm. Da qui
stabiliremo il FOV di ricostruzione, che dovrà sicuramente
comprendere, in senso cranio-caudale , la zona inclusa tra i seni
72
frontali ed il palato duro (nel caso vi fossero lesioni alla mandibola,
il FOV andrà esteso fino ad essa), ed antero-posteriormente dovrà
comprendere dalla punta del naso alle mastoidi. Il piano neurooculare o di Salvolini (linea che decorre dal centro dell’orbita al
margine superiore del meato acustico) è perpendicolare al piano
coronale.
Scansione: assiale, con spessore strato ed avanzamento di 2 mm.
Ricostruzioni: vengono eseguite in TRA, COR e SAG con spessore
e passo di ricostruzione di 2 mm, utilizzando i filtri per osso e parti
molli. Con gli stessi filtri, ricostruiremo sequenze di immagini
volumetriche con spessore 0,5 mm e passo di ricostruzione 0,3 mm
, sfruttando così l’overlapping ed aumentando il dettaglio della
ricostruzione 3D SSD.
73
6.3 Tecniche di risonanza magnetica nucleare
6.3.1 Ernia discale
Essa è il risultato di una dislocazione seguita da fuoriuscita di
materiale di norma
contenuto nel disco intervertebrale (nucleo
polposo), che facendosi spazio tra le fibre lesionate dell'anello
fibroso, viene a contatto con le strutture nervose contenute nel
canale spinale.
È una patologia nota al praticante di sport da combattimento, poiché
può essere causata da un trauma , una caduta o più semplicemente
da un eccesso di pratica, specialmente in sport che comportano
numerose torsioni e/o piegamenti. Ciò avviene più frequentemente
74
in discipline che utilizzano anche gli arti inferiori, come ad esempio
la kick-boxe o la savate , a causa della continua sollecitazione a
livello del passaggio L5-S1 , per via delle ripetute torsioni.
Anche l’inesperienza e l’avventatezza possono portare ad infortuni
di questo tipo , ed un calcio tirato con scarsa tecnica come in
immagine, può spesso rivelarsi dannoso, per cui è molto importante
curare la tecnica scrupolosamente.
La tecnica di imaging più efficace per individuare eventuali ernie
discali è la risonanza magnetica nucleare. Dopo aver chiesto al
paziente di svestirsi e di indossare il camice monouso , lo faremo
sdraiare sul lettino in decubito orizzontale supino, quest’ultimo
inoltre integra la bobina per la colonna (in questo caso per la
75
lombare), che comunque può essere utilizzata unitamente ad una
phased array.
L’esame presenta la seguente tecnica di acquisizione:
Localizer:
sequenza necessaria a verificare il corretto
posizionamento per la successiva sequenza TRUFI;
76
TRUFI: sequenza necessaria per valutazione anatomica , ma
non presenta valore diagnostico. Anch’essa si esegue per i piani
SAG, e COR, e dalle immagini ottenute si potranno posizionare
i pacchetti delle sequenze che andremo ad eseguire. In questo
caso , verranno posizionati parallelamente al decorso della
colonna (SAG, COR) e perpendicolarmente ai corpi vertebrali
(TRA) , avendo cura di comprendere i processi trasversi e le
apofisi spinose;
T2_TSE_SAG: il pacchetto per questa sequenza viene
posizionato lungo il piano sagittale dei corpi vertebrali,
seguendone l’obliquità (COR e TRA) , assicurandosi di
comprendere interamente l’ area di interesse (SAG). È utile
inoltre inserire la banda di presaturazione (SAG) , la quale
riduce gli artefatti da flusso. In questo tipo di sequenza avremo
una buona visualizzazione del midollo e del rapporto tra disco,
radice nervosa e sacco durale, inoltre avremo un’ottima visione
del liquor.
77
T1_TSE_SAG: il pacchetto sarà posizionato come nella
sequenza precedente, quello che varia è la pesatura: in questo
caso avremo una buona visualizzazione delle strutture ossee.
Viene utilizzata anche per eseguire una comparazione pre e post
contrastografica (se l’esame ne prevede l’utilizzo);
T2_TIRM_SAG: trattandosi di una scansione sagittale,
utilizzeremo gli stessi posizionamenti delle sopracitate TSE. La
TIRM (Turbo inversion recovery magnitude) è una sequenza
inversion recovery pulsata , utile ad individuare patologie come
ad esempio l’edema osseo.
T2_TSE_TRA_3_PACCHETTI: questa sequenza si compone
di più pacchetti per permettere lo studio dei dischi intervertebrali
(si possono aggiungere o rimuovere pacchetti all’occorrenza). È
necessario posizionare il pacchetto comprendendo interamente
l’area
da
esaminare
(TRA)
,
in
COR
si
posiziona
perpendicolarmente al piano sagittale mediano, inclinando
secondo il decorso della colonna vertebrale. In SAG i pacchetti
devono essere paralleli ai dischi intervertebrali di interesse,
78
comprendendo il margine inferiore della vertebra superiore ed il
margine superiore della vertebra inferiore. Con questa sequenza
visualizzeremo il sacco durale, le radici nervose ed i processi
trasversi oltre ai dischi intervertebrali, dei quali vedremo
accuratamente l’eventuale fuoriuscita di materiale.
6.4 Tecniche di ecografia
6.4.1 Distrazione muscolare
La distrazione muscolare comporta la rottura delle fibre costituenti
il muscolo. Ciò in genere è dovuto ad una sollecitazione improvvisa
quando vi è necessità di un movimento esplosivo, come ad esempio
uno spostamento di scatto , o un veloce jab (pugno rapido) , che per
quanto possa essere un colpo debole di disturbo, può comportare
problematiche di questo tipo. E’ più facile che accada nel caso in ci
sia riscaldati sufficientemente , o anche a causa di un insufficiente
recupero da un duro allenamento.
79
L’esame ecografico è necessario per stabilire il grado di rottura
delle fibre muscolari (I°, II° o III° a seconda della sua entità), per
pianificare il corretto iter diagnostico. Una distrazione muscolare in
ecografia apparirà come in figura:
6.4.2 Lesione tendineo-legamentosa
Non è infrequente che nella pratica di sport da combattimento si
abbia a che fare con questo tipo di infortunio, basta tener conto
delle numerose torsioni che vengono eseguite con diverse
80
articolazioni , come ad esempio la spalla , il ginocchio o la caviglia:
vengono eseguite per sviluppare un calcio o un pugno. Anche un
forte impatto a livello dell’articolazione può portare ad infortuni di
questo calibro,ovvero il danneggiamento dei tendini o dei legamenti
che sostengono le suddette articolazioni, con una possibilità di
rottura o nei casi peggiori, distacco. Nel caso della spalla potremo
avere a che fare con una lesione della cuffia dei rotatori (la struttura
che tiene in sede la testa omerale), una lesione ai menischi, ai
legamenti collaterali e crociati per quanto riguarda il ginocchio, e i
peronei-astragalici e peroneo-calcaneare per quando riguarda la
caviglia ad esempio.
81
L’ecografia viene utilizzata nel caso in cui ci sia un sospetto di
lesione a tendini o legamenti, in concomitanza con la RMN , ed in
seguito ad una eventuale radiografia per escludere l’esistenza di
eventuali fratture.
Nella seguente immagine avremo a che fare con una rottura del
legamento crociato mediale:
82
7. CONCLUSIONI
Da questo elaborato possiamo evincere che nella vastità di traumi
riportata, il TSRM ha un ruolo essenziale nel proporre immagini ad
alto contenuto diagnostico, le quali coadiuveranno in maniera
importante il cammino terapeutico che il paziente dovrà affrontare
insieme al medico specialista a cui si appoggerà. Questo tipo di
collaborazione è preziosa, un buon lavoro di imaging comporta
un’ottimizzazione delle fasi successive della cura, sia in termini di
tempo che di efficacia. E' importante sottolineare come alcuni dei
traumi trattati andranno gestiti con apparecchiature sofisticate quali
TC e RMN. Si chiede quindi al TSRM un continuo aggiornamento,
una profonda conoscenza delle potenzialità delle suddette
apparecchiature nonché dei protocolli conclamati. tutto ciò accresce
ulteriormente il bagaglio tecnico-culturale del professionista.
Inoltre, come già menzionato nell’introduzione, gli sport da
combattimento stanno prendendo sempre più piede, il numero di
praticanti va continuamente ad espandersi, comportando un numero
sempre maggiore di infortuni di questo tipo: basti solo vedere
l’espansione delle mixed martial arts (MMA) in Italia a partire dal
83
2013, ad esempio. Ritengo quindi
utile una sensibilizzazione
sull’argomento, oltre al fatto che questo elaborato mi ha portato a
prestare attenzione a particolari accorgimenti durante la pratica
sportiva, essendo ben conscio dei rischi che comporta.
84
8. BIBLIOGRAFIA
1. Ronald Bahr ,The IOC Manual of Sports Injuries: An Illustrated Guide
to the Management of Injuries in Physical Activity
2. Tecniche di tomografia computerizzata e di risonanza magnetica, Luigi
Cei, Società editrice Universo
3. Ugo Del Torto, Lezioni di Clinica Ortopedica, PICCIN, 1990, ISBN
978-88-299-0812-7.
4. "LeFort109M" by James Heilman, MD - Own work. Licensed under
Creative Commons Attribution-Share Alike 3.0 via Wikimedia
Commons
-
http://commons.wikimedia.org/wiki/File:LeFort109M.jpg#mediaviewer
/File:LeFort109M.jpg
5. Michael G. Hutchison, David W. Lawrence, Michael D. Cusimano, and
Tom A. Schweizer - Head Trauma in Mixed Martial Arts Am J Sports
Med March 21, 2014 ; published online before print March 21, 2014
6. ANATOMIA UMANA, 4 Edizione. Martini, Timmons, Tallitsch EdiSES
7. Chris
McNab,Will
Fowler
,Enciclopedia
delle
tecniche
di
combattimento
8. James F. Scoggin III, Georgiy Brusovanik, Byron H. Izuka, Eddy
Zandee van Rilland, Olga Geling, and Seren Tokumura - Assessment of
Injuries During Brazilian Jiu-Jitsu Competition Orthopaedic Journal of
Sports Medicine February 2014 2: 2325967114522184, first published
on February 21, 2014
9. A 16 year study of injuries to professional kickboxers in the state of
Victoria, Australia.Di T. Zazryn, C. Finch, and P. McCrory.Department
85
of Epidemiology & Preventive Medicine, Monash University Medical
School, Prahran, Victoria, Australia
10. Università degli studi di Bologna – Sede di Cesena
11. Università degli studi di Napoli
12. http://www.federicobiglioli.it
13. http://www.radiopaedia.org
14. http://www.grappling-italia.com/
15. http://www.nonsolofitness.it
16. http://www.medscape.com/viewarticle/553965
17. http://pdg.molig.com/
18. http://www.kickboxingperugia.com/
19. http://www.ilguerriero.it
20. http://www.ior.it/
21. http://www.ausl.rn.it/
22. http://www.tbirecoverycenter.org/
23. http://editoria.sichirurgia.org/CD/GASPARI/Epato/1.4TraEpa.htm
24. http://web1.sssup.it/pubblicazioni/ugov_files/302685_CAP.%201%20P
RINCIPI%20FISICI%20DELL%E2%80%99ECOGRAFIA.pdf
25. http://www.allimg.com/
26. http://www.girljitsu.com
27. http://www.oxford174.com
28. http://www.expertboxing.com
86
29. http://runfederun.com
30. http://www.leone1947store.it
31. http://www.volgamedcomp.ru
32. http://www.unbridledmartialarts.com
33. http://www.ultrasoundsolutions.net
34. http://www.lemchunito.it
35. http://www.etsrm.it
36. http://superagatoid.altervista.org
37. http://www.dreamstime.com
38. http://www.crosstrain.in
39. http://www.trauma.org
40. http://www.sportpower.it
41. http://www.heavyfists.com
42. http://trbimg.com
43. http://www.tomatetumedicina.com
44. http://amazonaws.com
45. http://www.fightnews.com
46. http://www.neuroscienzedipendenze.it
47. http://www.keikami.com
48. http://www.ultrasound-images.com
49. http://www.medmedicine.it
50. http://www.superleague.tv
87
51. http://www.rapgenius.com
52. http://nocholasspyerfiles.wordpress.com
53. http://www.mrimaster.com
54. http://img.youtube.com
55. http://www.idiagnosi.it
56. http://gavetasdemiescritorio.blogspot.it
57. http://www.centrostudidsa.it
58. http://www.shelf3d.com
59. http://www.maximiintegrated.com
60. http://www.emicenter.it
61. http://www.malattierespiratorie.com
62. http://www.unradiologo.net
63. http://shr.sagepub.com
88
9. RINGRAZIAMENTI
Questo elaborato è il culmine di un cammino durato tre anni,
faticoso ma denso di soddisfazioni, con la giusta quantità di bastoni
tra le ruote tali da renderlo avvincente. A compiere questa svolta
fortunatamente non sono stato solo: il primo grande e sentito
ringraziamento va ai miei genitori Rosa e Fortunato, i quali mi
hanno supportato nella mia scelta e sostenuto per tutta la vita,
qualunque cosa avessi voluto fare. Un sostegno per me
indispensabile è stato anche quello della mia ragazza Silvia, che mi
sopporta stabilmente da quasi sei anni, ed in questi ultimi tre ho
sicuramente messo a dura prova la sua pazienza (più del solito), ora
puoi tirare un sospiro di sollievo. Un altro sentito ringraziamento va
agli amici che ci sono sempre stati , ed a quelli nuovi conosciuti
strada facendo: Alberto, Elisa, Marco, Francesco, Michele, Walter ,
Davide ed i colleghi con cui ho condiviso questi anni di scorribande
: Marco, Pietro, Fabio, Emanuele , Riccardo , Alessandro, Luca,
Giovanni, Marcello, Michele , Giulio e tutti quelli che mi sono
sicuramente dimenticato (l’età fa brutti scherzi). Ringrazio anche
sentitamente tutto il personale ospedaliero con cui ho avuto a che
89
fare in questi tre anni, specialmente ai TSRM che hanno avuto la
pazienza di insegnarmi come lavorare nel migliore dei modi. Una
menzione speciale va al mio relatore Dott. Calogero Nugara , che
mi ha permesso di portare avanti quest’argomento di tesi,
supportandomi adeguatamente. Ringrazio anche il mio co-relatore
Dott. Elvis Lafe, che ha avuto la pazienza di correggermi e
consigliarmi nonostante la mole di lavoro che gli si propina ogni
giorno. Grazie al team Verri in toto ed al gruppo della palestra
“L’arte del movimento” in toto, grazie a loro sono cresciuto
sportivamente ed hanno aiutato non poco a sfogare la valanga di
stress accumulato in questi ultimi mesi. Ringrazio chi ha creduto in
questa mia deviazione , tutti, compresi i miei ex colleghi con cui ho
passato anni indimenticabili , e ringrazio anche chi non ci ha mai
creduto ed ha tentato di dissuadermi: ciò è servito a spronarmi per
andare avanti il più velocemente possibile. Sicuramente mi sarò
dimenticato di qualcuno , ma non c’è motivo di prendersela: chi mi
è stato sempre vicino lo sa , e potrà darmi dello smemorato. Da ora
inizierà una nuova avventura…
90