SCIENZE TECNICHE MEDICHE
APPLICATE
Diagnostica Oculare
Prof. Agostino Mallamace
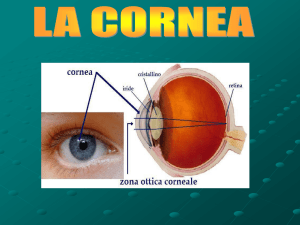
Sezione trasversale dell'occhio. La zonula di Zinn tiene il cristallino
sospeso, mentre il muscolo del corpo ciliare ne modifica la curvatura. Il
corpo ciliare secerne l'umore acqueo, che riempie la camera posteriore,
passa attraverso il forame pupillare nella camera anteriore e viene drenato
attraverso il canale di Schlemm. L'iride regola la quantità di luce che entra
nell'occhio, modificando l'ampiezza della sua apertura centrale, la pupilla.
L'immagine visiva viene focalizzata sulla retina, essendo la fovea (centrale)
l'area dell'acuità visiva più fine. La congiuntiva si interrompe bruscamente al
livello del limbus. La cornea è coperta da un epitelio che differisce per molti
aspetti dall'epitelio congiuntivale
Acuita Visiva
La prima fase dell’esame oculare è la misurazione
dell’acutezza visiva. La vista viene esaminata facendo
leggere al paziente una tabella visiva posta a 3 o 5 m;
l’esame deve essere fatto con gli occhiali nei pazienti
che normalmente li portano. Coprendo alternativamente
ciascun occhio, si determina l’acuità visiva nell’occhio
controlaterale.
Un sommario esame degli occhiali permette di stabilire
in maniera approssimativo il grado di ametropia (per es.
miopia, ipermetropia, astigmatismo).
Campo Visivo
E’ la rappresentazione del mondo esterno che viene
proiettato sulle retine, in assenza di movimenti oculari e
del capo. Bisogna distinguere tra campo visivo binoculare
(porzione del mondo esterno visibile con entrambi gli
occhi), e campo visivo monoculare (porzione visibile
attraverso un solo occhio).
Il principio base da evidenziare è che gli stimoli visivi della
metà dx del campo visivo raggiungono l’emisfero sx e
viceversa.
Quando un occhio fissa di fronte a sé un punto, il
campo visivo, cos’ come la retina, può essere diviso i 4
quadranti da una linea verticale e una orizzontale che
si intersecano nel centro del punto di fissazione.
Poiché l’immagine di un qualsiasi punto del campo
visivo viene proiettata invertita sulla retina,
l’emicampo visivo dx cadrà, sull’emiretina nasale
dell’occhio dx e sull’emiretina temporale dell’occhio sx.
Quindi, uno stimolo inviato nel campo visivo dx
proietta sull’emiretina nasale dell’occhio dx e
sull’emiretina temporale dell’occhio sx.
Nervo Ottico
Porta le fibre nervose provenienti dalle emiretine nasali e
temporali di ciascun occhio e temporali di ciascun occhio.
I nervi ottici si uniscono nel chiasma ottico, dove solo le
fibre provenienti dalle emiretine nasali si incrociano, mentre
quelle provenienti dalle emiretine temporali procedono
ipsilarmente nel tratto ottico. Il tratto ottico di sx, ad
esempio, sarà composto da fibre che provengono dalle
emiretina temporale sx e dalla emiretina nasale dx. In altri
termini, il tratto ottico sx conterrà una rappresentazione
completa dell’emicampo visivo dx.
Perimetria
E’ l’esame del campo visivo con strumenti
sia computerizzati che manuali per
valutare la sensibilità dell’occhio in tutto il
campo della visione a stimoli luminosi
uniformi proiettati in una apposita cupola.
Elettrofisiologia
L'elettrofisiologia della visione rileva e studia i segnali
elettrici (potenziali bioelettrici) indotti dalla trasmissione
di uno stimolo visivo nel suo passaggio attraverso la retina
ed il nervo ottico, fino al cervello. In altre parole, quando
davanti all'occhio viene posta un'immagine, un sistema di
focalizzazione costituito dalla cornea e dal cristallino,
proietta tale immagine sulla retina. Questa è costituita da
cellule in grado di trasformare lo stimolo luminoso in
segnali elettrochimici.
Appositi elettrodi posti sull'occhio (simili a lenti a
contatto) e piccoli elettrodi di argento posti sull'area
corticale, sono in grado di prelevare tali piccole variazioni
elettriche che, opportunamente amplificate, possono
venire elaborate e registrate.
Esami Elettrofunzionali sono:
• ERG (Elettroretinogramma)
• EOG (Elettrooculogramma)
• PEV (Potenziali Visivi Evocativi)
DIAGNOSTICA OCULARE
• Ultrasonografia Oculare
• Ecobiometria
• Elettroretinogramma
• Potenziali Evocati Visivi (PEV)
• Biomicroscopia
• Tonometria
• Topografia Corneale
• Pachimetria Corneale
• Fluorangiografia Oculare
Ultrasonografia Oculare
è una tecnica di diagnostica non
invasiva che, utilizzando il principio del
sonar, permette la visualizzazione in
tempo reale di strutture oculari non
altrimenti visibili direttamente.
Esistono due tipi di ultrasonografie, dette
A-Scan e B-Scan
Ultrasonografia Oculare A-Scan
La sonda, direttamente appoggiata
sull'occhio, emette un sottile fascio di
ultrasuoni paralleli i cui echi, riflessi dai
tessuti oculari colpiti, vengono raccolti dalla
sonda stessa, elaborati da appositi circuiti
elettronici e visualizzati su di uno schermo
come picchi di ampiezza proporzionale alla
densità istologica della struttura
attraversata, separati tra loro in funzione
della distanza sonda-tessuto.
Viene utilizzata a scopo biometrico
Ultrasonografia Oculare B-Scan
La sonda, sempre posta a contatto diretto
dell'occhio, emette ultrasuoni con una
scansione continua di 30 gradi che permette di
apprezzare sullo schermo dell'ecografo
un'immagine bidimensionale della sezione di
tessuto esplorato.
Viene utilizzata a scopo diagnostico
Ecobiometria Oculare
Consente la misurazione di diverse strutture:
• La lunghezza assiale bulbare (biometria), la cui
conoscenza esatta è necessaria per il calcolo del potere
della lentina intraoculare da impiantare in corso di
intervento di cataratta e nella diagnosi differenziale tra
megalocornea e buftalmo.
• Lo spessore dei muscoli estrinseci oculari, la cui
misurazione consente, oltre alla diagnosi anche un
monitoraggio della terapia.
• Lo spessore corneale (pachimetria) fondamentale nella
programmazione di interventi sulla cornea
(cheratotomia radiale, trapianto corneale, ecc.)
Tonometria
La tonometria è una tecnica diagnostica impiegata in oculistica
per la determinazione della pressione endoculare
Si studia attraverso due metodiche:
Tonometria "ad indentazione" di Schiotz: si pone sulla cornea
un peso di valore noto e si determina l'entità della depressione
corneale. Questa tecnica trascura la deformazione elastica delle
pareti del bulbo oculare.
Tonometria "ad applanazione" di Goldmann: consiste nel
misurare la forza meccanica che serve per appianare una
ridotta area circolare corneale (in zona centrale).
Ultimamente è stato ideato il tonometro a getto d'aria che è
proiettato sulla superficie corneale, da cui partono vibrazioni
riflesse che un minicalcolatore trasforma in segnali analogici. È
una tecnica più sicura, che cerca di far evitare l'insorgenza di
lesioni e infezioni corneali.
Topografia Corneale
La Topografia Corneale Computerizzata è
un metodo di indagine diagnostica basata
sulle informazioni che si possono ottenere
sulla conformazione dell' intera superficie
corneale ed è utilizzata prevalentemente in
oftalmologia per la diagnosi, nella chirurgia
e nel controllo post-operatorio.
La cheratoscopia nasce come metodo per evidenziare le
variazioni della curvatura corneale; per raggiungere
questo risultato veniva proiettata sulla cornea una mira e
si valutavano le deformazioni subite dall’immagine
riflessa. Lo sviluppo parallelo delle tecnologie
fotografiche permise l’introduzione della
fotocheratometria, ciò offrì la possibilità di confrontare
immagini diverse o anche acquisite in tempi diversi.
Con l’avvento dei calcolatori elettronici, si è potuto dare
al valore qualitativo offerto dal fotocheratoscopio anche
un valore quantitativo, in altre parole la misura dei raggi
di curvatura su tutta la superficie corneale.
Tra tutti i pattern utilizzati per lo studio della superficie corneale,
quello che meglio evidenzia le deformazioni e le variazioni di
curvatura, è sicuramente il disco di Placido. Nei moderni
videocheratoscopi, il numero degli anelli del disco di Placido può
cambiare da strumento a strumento lasciando inesplorato solo una
zona centrale di pochi decimi di millimetro. Gli elementi
costitutivi della topografia corneale possono essere distinti in
ottici ed informatici; i primi sono le mire, cioè un “pattern”
luminoso riflesso dalla cornea, quindi la superficie riflettente cioè
la cornea, ed infine un sistema di rilevamento delle immagini ora
costituito da una telecamera. Il rapporto fra questi tre elementi è
regolato da un sistema di allineamento e di focalizzazione
dell’immagine.
L’elemento informatico principale è costituito da
un computer munito di programmi software che
permettano la digitalizzazione delle immagini
raccolte dalla telecamera e procedano alla scelta
dei punti da computare tramite processi di
interpolazione ed estrapolazione regolati da
calcoli matematici complessi detti algoritmi.
Altro elemento informatico è un sistema di
codifica dei colori che faciliti la visualizzazione
delle mappe topografiche.
La topografia corneale è utile per la
valutazione e la diagnosi di
astigmatismo, cheratocono,
irregolarità di superficie corneale,
nella programmazione e nella
valutazione dei risultati degli
interventi di chirurgia refrattiva e di
cheratoplastica.
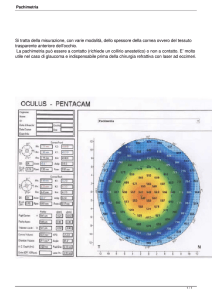
Pachimetria Corneale
La pachimetria corneale è la misura dello spessore
corneale, cioè della struttura trasparente più anteriore
dell'occhio..
Lo spessore "normale" della cornea al centro è di
poco superiore a mezzo millimetro (520-540 µ)
Le frecce rosse indicano lo spessore che viene misurato
quando si esegue la pachimetria corneale.
Pachimetria e Glaucoma
Le relazioni tra pachimetria corneale e glaucoma sono state
scoperte dopo che si è diffusa la chirurgia refrattiva.
I pazienti con cornea sottile hanno un maggior rischio di
sviluppo e progressione di danni glaucomatosi, mentre quelli
con una cornea spessa sarebbero più protetti da questo rischio
Nei pazienti con cornea sottile la misura della pressione
oculare (eseguita con le apparecchiature normalmente presenti
negli ambulatori oculistici) risulta minore di quella reale, e
viceversa la pressione appare superiore al vero nei pazienti con
cornea spessa.
Questi due aspetti probabilmente sono legati tra loro.
Come si esegue la pachimetria ?
La pachimetria si esegue in modo rapido e con
minimo disagio per chi vi si sottopone, ma
richiede sofisticate apparecchiature.
La metodica più diffusa sfrutta tecniche di
ecografia monodimensionale (A-scan) con
apposite sonde ad alta frequenza.
Nella pratica per l'esecuzione dell'esame è
necessario instillare una goccia di collirio
anestetico nell'occhio da esaminare, ed
appoggiare sulla cornea per pochi istanti una
sonda simile ad una piccola penna.
Quando bisogna eseguire la pachimetria?
Diversamente dall'esame del campo
visivo, e di altre misurazioni utilizzate
per la valutazione del danno
glaucomatoso (che può progredire nel
tempo), lo spessore corneale è un
parametro che non subisce significative
variazioni negli anni.
Pertanto di norma è sufficiente eseguire
la pachimetria corneale una sola volta.
Angiografia Oculare
L'angiografia con la fluoresceina e il verde di
indocianina sono degli esami diagnostici che
usano delle speciali macchine fotografiche per
fotografare le strutture situate nella parte
posteriore dell'occhio.
Questi esami sono molto utili per trovare alterazioni della
parete dei vasi sanguigni che nutrono la retina. In
entrambi i casi, una sostanza colorante è iniettata nella
vena del braccio. Il colorante viaggia attraverso la
circolazione sanguigna e raggiunge i vasi retinici e quelli
situati in uno strato più profondo, chiamato coroide.
Nessuno dei due esami comporta l'uso di raggi X o di
forme pericolose di radiazioni.
La fluoresceina è un colorante giallo che viene eccitato
dalla luce nello spettro del visibile. L'indocianina è un
colorante verde che fluoresce utilizzando luce infrarossa
(invisibile); questo colorante richiede una particolare
macchina fotografica che sia sensibile a questa lunghezza
d'onda. L'angiografia al verde di indocianina è diventata
disponibile solo recentemente.
A cosa serve l’angiografia oculare?
Questo esame può aiutare l'oculista a diagnosticare e
valutare specifiche patologie oculari. La fluoresceina è
migliore se si vuole studiare la circolazione retinica mentre
il verde di indocianina è spesso migliore per studiare i vasi
coroideali più profondi. Alcune patologie oculari, come la
retinopatia diabetica e le trombosi venose retiniche
interessano primariamente la circolazione retinica e sono
di solito meglio visualizzate con la fluoresceina. In altre
patologie, come la degenerazione maculare senile, in cui la
diffusione del colorante è dai vasi coroideali più profondi,
entrambi i coloranti sono utili.
La Fluorangiografia
La fluorangiografia è un esame utilizzato già da
numerosi anni per la comprensione, la diagnosi e
la terapia delle patologie retiniche. La procedura
diagnostica utilizza una particolare macchina
fotografica per catturare immagini in rapida
sequenza del fondo oculare. Un liquido specifico
(fluoresceina sodica) è iniettato in una vena del
braccio all'inizio dell'esame. Questo liquido
raggiunge e rende visibile la circolazione della
retina e della coriode in poco più di 12 secondi.
Indicazioni alla fluorangiografia
Le patologie che più spesso richiedono
l'esecuzione di una fluorangiografia sono quelle
di origine vascolare (coroideale o retinica). Le
immagini sono utilizzate per determinare l'entità
del danno, sviluppare un piano di trattamento o
monitorare i risultati del trattamento.
Complicanze e reazioni avverse
La fluoresceina e il Verde di Indocianina sono ben
tollerate dalla maggior parte dei pazienti; l'angiografia
rappresenta comunque una metodica d'indagine
invasiva con un rischio associato di complicanze. Per
questo motivo è sempre presente un anestesista durante
l'esecuzione dell'esame.
Reazioni avverse si verificano in circa il 5-11% dei
pazienti e possono manifestarsi in forma lieve o severa.
Nausea e vomito sono le più comuni e di norma non
richiedono un trattamento. Complicanze più gravi (e
rare) includono edema della laringe, broncospasmo,
sincope e reazioni anafilattiche.