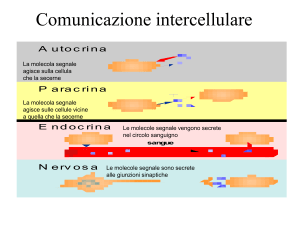
27-04-06
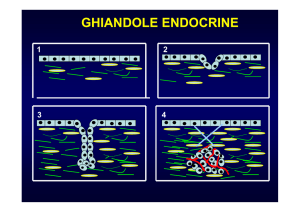
PANCREAS ENDOCRINO
Rappresenta 1-3% dell’organo in toto (maggiore nella coda)
Sono cellule appartenenti al sistema APUD.
15-20% cellule α GLUCAGONE
70-75% cellule β INSULINA
1-8% cellule δ SOMATOSTATINA (controllo clorido-peptico e vasocostrizione)
1% cellule PP POLIPEPTIDE PANCREATICO e
GASTRINA
Cellule G dell’antro pilorico.
Insieme a fattori parasimpatici
favoriscono la produzione di
pepsina ed HCl (vago).
Una ipersecrezione di gastrina
porta ad una iperincrezione
clorido-peptica, che può portare
alla formazione di ulcera gastrica.
(non c’è equilibrio tra HCl e muco
gastrico)
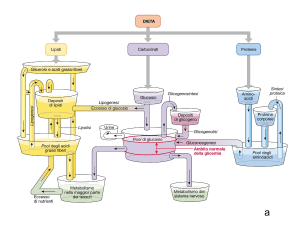
La presenza di glucidi alimentari e dei processi di glicogenolisi e gluconeogenesi, sono
sempre bilanciati dalla utilizzazione tramite glicolisi, glicogenosintesi e lipogenesi.
INSULINA
Ormone
ipoglicemizzante
GLUCAGONE
ADRENALINA
GH
GLUCOCORTICOIDI
ORMONI TIROIDEI
ormoni iperglicemizzanti
contro insulari
GLUCAGONE
Meccanismo d’azione: 2° messaggero
Effetti metabolici:
1. nel fegato, > glicogenolisi
2. nel fegato, > gluconeogenesi (AA glucogenici)
3. nel tessuto adiposo, > lipolisi
Tutto questo porta ad iperglicemia
Fattori stimolanti:
1. ipoglicemia
2. aminoacidi
3. digiuno
4. PG E2 (prostaglandine)
5. lavoro muscolare (per utilizzazione di acidi grassi)
Fattori inibenti:
1. iperglicemia
2. chetoacidi (chetogenesi) chetoacidosi
3. trigliceridi
4. ormoni intestinali (secretina, prodotta dalle cellule S della mucosa
duodenale e colecistochinina-pancreozimina)
Stimolati da H+
La secretina riduce la velocità di
svuotamento dello stomaco.
- secrezione idrelatica (ricca in bicarbonati)
- secrezione ectobolica (povera in bicarbonato ma ricca in enzimi)
La pancreozimina stimola la secrezione ectobolica, mentre la colecistochinina
stimola la produzione di bile per emulsionare i grassi.
INSULINA
Preinsulina 100 AA
Proinsulina peptidi C (33 AA) + insulina (51 AA)
Fattori stimolanti:
1. glucosio
2. fruttosio
3. AA (Arg-Lys-Leu)
4. glucagone
5. vago destro
6. ormoni intestinali
7. stimolanti β- adrenergici
Fattori inibenti:
1. 2-deossiglucosio
2. bloccanti β- adrenergici
3. diuretici tiazolici
4. difenil idantoina (anti epilettico)
5. somatostatina
Emivita plasmatici: 10-30 minuti
In attivazione: fegato e rene (proteolisi e riduzione enzimatica dei ponti disolfuro
tramite la glutatione – insulina transidrogenasi detto INSULINASI)
Il glucosio, entrato nella cellula β, va incontro ad ossidazione. Questo provoca una
maggiore disponibilità di ATP intracellulare, che provoca la chiusura dei canali di K +,
depolarizzazione e quindi apertura dei canali per il Ca2+