Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
Prof.ssa Pagliari
16/03/2007
14:00/17:00
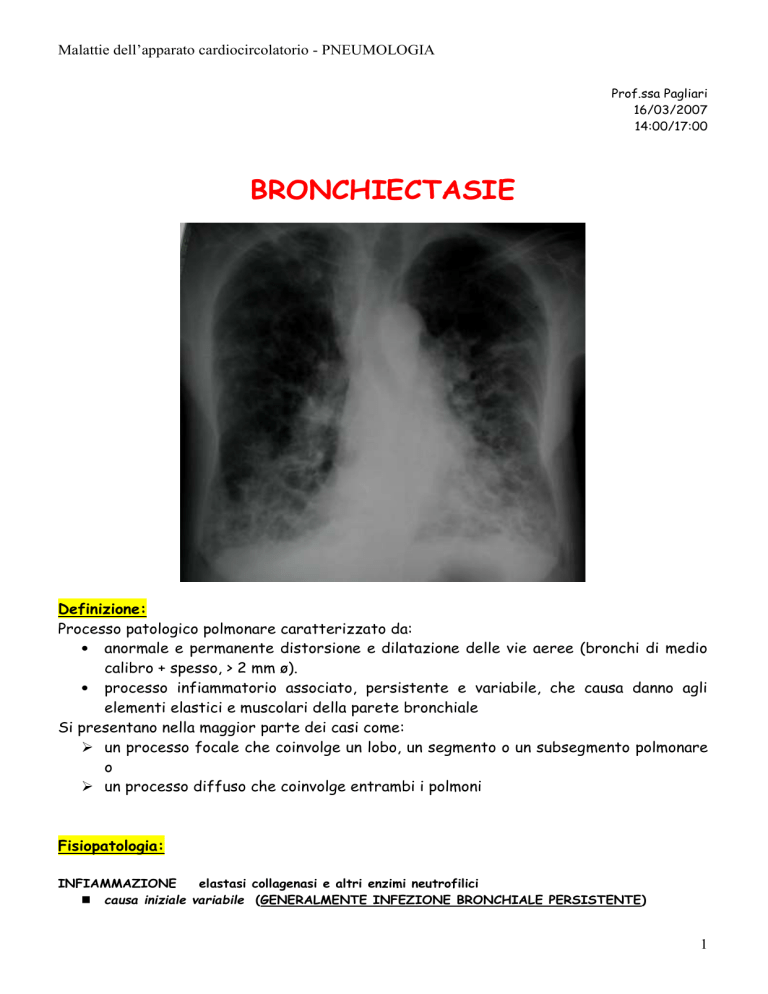
BRONCHIECTASIE
Definizione:
Processo patologico polmonare caratterizzato da:
• anormale e permanente distorsione e dilatazione delle vie aeree (bronchi di medio
calibro + spesso, > 2 mm ø).
• processo infiammatorio associato, persistente e variabile, che causa danno agli
elementi elastici e muscolari della parete bronchiale
Si presentano nella maggior parte dei casi come:
un processo focale che coinvolge un lobo, un segmento o un subsegmento polmonare
o
un processo diffuso che coinvolge entrambi i polmoni
Fisiopatologia:
INFIAMMAZIONE
elastasi collagenasi e altri enzimi neutrofilici
causa iniziale variabile (GENERALMENTE INFEZIONE BRONCHIALE PERSISTENTE)
1
Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
Inefficace regolazione risposta infiammatoria
DISTRUZIONE COMPONENTI ELASTICHE E MUSCOLARI PARETE BRONCHIALE
Parenchima polmonare circostante esercita forza contrattile che dilata i bronchi
Dilatazione bronchiale anormale e distruzione parete bronchiale
Alterazione permanente anatomia vie aeree
Parenchima polmonare a valle:
persistenti.
Fibrosi diffusa peribronchiale
danno secondario a infezioni microbiche frequenti e /o
Principali conseguenze funzionali:
Colonizzaz
ione
Infezione
Batterica
Inadeguat
a
eliminazio
ne
secrezioni
Ulteriore
Danno
Bronchiale
2
Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
Patogenesi:
Proteasi dei neutrofili
(infiammazione acuta in un ospite immunocompetente o immunocompromesso)
Danno all’epitelio
+
Danno alle proteine di struttura
Vie aree danneggiate e dilatate
“Ritenzione” della mucosa / Infiammazioni croniche e
ricorrenti
Progressione dell’infiammazione / danno tessutale /
riparazione
3
Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
Diagnosi:
Generalmente si basa su:
storia clinica compatibile
radiologia: Rx o CT
Clinica:
Sintomi:
Manifestazioni classiche
TOSSE ed ESPETTORATO MUCOPURULENTO (90% di pazienti), spesso da mesi o anni.
Odore fetido durante riacutizzazioni.
Espettorato striato di sangue (frequente): danno alle vie aeree da infezione acuta.
Raramente emottisi massiva secondaria a sanguinamento arteria bronchiale (P
sistemica)
Sintomi meno frequenti
Dispnea grave: comorbidità o danno esteso (BPCO)
Dolore pleuritico: secondario a tosse cronica o riacutizzazioni
Perdita di peso: Bronchiectasie gravi (aumento lavoro respiratorio)
F
ebbre: riacutizzazioni
Segni
NON SPECIFICI
Polmonari: crepitii e rantoli, ronchi, sibili all’auscultazione
Generali:
Ippocratismo digitale: + frequente in pazienti con bronchiectasie gravi
Cianosi e pletora: rari; secondari a policitemia da ipossia cronica
Perdita di peso: malattia avanzata
Segni di cuore polmonare: edema periferico, epatomegalia, aumento intensità
II tono
Radiologia:
Broncografia
RX Torace
TC torace
Rx torace:
4
Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
Spesso normale se bronchiectasie lievi
Segno del binario
Cerchi contenenti aria (neri) o fluido e aria (livello idro-aereo)
5
Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
CT SCAN:
Segno dell’anello con sigillo (Ø> 1.5 volte quello del vaso adiacente)
Segno del binario
Corona di rosario
Cerchi riempiti di aria o con livello idro-aereo
Bronchi visibili entro 1 cm dalla pleura
Fibrosi peribronchiale
Classificazione morfologica [Reid (1950)]:
Cilindriche:
minima dilatazione
Ispessimento pareti bronchiali
Profilo regolare
Segno del binario
Anello con sigillo
Normale numero di divisioni bronchiali da ilo a periferia
Cistiche o sacculari:
dilatazione aumenta verso periferia fino a formare spazi cistici
Livelli idroaerei
Varicose:
Dilatazione maggiore
Irregolarità profilo (dilatazione e restringimenti)
Lume bronchioli piccoli ostruito da tessuto di granulazione o fibrosi
Laboratorio:
Esame microbiologico espettorato
Altri esami per determinare causa (test del sudore, α1-antitripsina, genetica, etc.)
Broncoscopia
Non per diagnosi
Utile per identificare anormalità come tumori, corpi estranei, compressione
ab estrinseco
Lavaggi microbiologici
Prove di funzionalità respiratoria:
Maggior parte pazienti: quadro ostruttivo di grado variabile
Restrizione poco frequente. Può essere presente in pazienti con malattia avanzata.
Secondaria a fibrosi e atelettasie. A seconda della causa.
6
Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
DLCO ridotta
EGA: utile per valutare ipossiemia
Cause:
Fibrosi Cistica:
Trasmissione autosomica recessiva (cromosoma 7) : difetto di proteina CF
transmembrane regulator (CFTR) canale per Cl Ipertrofia gh. bronchiali, Iperplasia c. caliciformi, eccessiva produzione
muco, deficit clearance muco
Principale caratteristica polmonare: bronchiectasie (sempre presenti)
diffuse. + gravi nei lobi sup.
Infezioni croniche: P aeruginosa
Sindrome ciglia discinetiche:
Gruppo di malattie ereditarie
Ciglia immobili o discinetiche
Scarsa clearance mucociliare
Infezioni polmonari ricorrenti
Bronchiectasie
Variante: S. di Kartagener (Triade: situs inversus, polipi nasali o sinusite,
bronchiectasie)
7
Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
Immunodeficienze:
Congenite
Ipogammaglobulinemia
Acquisite
AIDS
Post infettive:
Focali o diffuse: zone interessate da infezioni
Infezioni polmonari necrotizzanti mal trattate (Klebsiella,
Mycoplasma p., B. pertussis, anaerobi, BK, morbillo, adenovirus)
Variante rara: bronchiectasie secche
emottisi episodica con scarsa produzione di espettorato
Sequelae di TBC nei lobi superiori
Staph.
aureus,
Post-ostruttive:
Focali
Tumori endobronchiali
Broncolitiasi
Compressione linfonodi ingranditi
aspirazione corpo estraneo
Bronchiectasie da trazione:
distorsione delle vie aeree secondaria a trazione meccanica da fibrosi del
parenchima circostante
Anche se i bronchi sono dilatati, manifestazioni cliniche delle bronchiectasie
mancano
Terapia:
Gestione patologia causale
Antibiotici
Broncodilatatori
Corticosteroidi
Ossigeno
8
Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
IGIENE BRONCHIALE
FKT RESPIRATORIA
No Fumo
Vaccinazioni
Antinfluenzale
Antipneumococcica
Antimorbillo
Antirosolia
Antipertosse
Nutrizione e idratazione adeguate
Chirurgia: focali R antibiotici
STENOSI TRACHEALI
Cause
Congenite (Malformazioni tracheali)
Acquisite
Traumi: interni (IOT; tracheostomia, chirurgia, radioterapia; caustici) ed esterni
(contusivi o penetranti) le + frequenti
Malattie infiammatorie croniche (amiloidosi, sarcoidosi, Policondrite ricorrente)
Neoplasie benigne (,amartoma, fibroma, condroma, lipoma, etc.), maligne (Tumore
tracheale primario, invasione secondaria, metastatico)
Connettivopatie
Infezioni: Papillomatosi, TBC
Vasculiti(, Wegener granulomatosis).
Miscellanea: tracheopathia osteoplastica, tracheomalacia
Laser:
Ablazione termica tissutale che utilizza una fonte luminosa. La potenza della fonte
energetica e la modalità di somministrazione dell’energia (distanza, tempo) ne
determinano l’effetto.
Resezioni a raggi piuttosto che circonferenziali complete.
Vantaggi:
può essere usato in combinazione con la dilatazione con palloncino ottenendo un
effetto più efficace e sicuro specie nelle stenosi più serrate
9
Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
Svantaggi:
possibile danno termico locale
rischio di perforazione e combustione
costi elevati
Protesi (stent)
Cilindri di silicone o metallici che introdotti in trachea e distesi ne supportano la parete
mantenendo il calibro ottenuto con il precedente trattamento di dilatazione laserassistita.
Vantaggi:
garanzia di un calibro adeguato per il tempo necessario alla stabilizzazione del
processo
possibilità di dilazionare l’intervento chirurgico
Svantaggi:
possibili complicanze: granulomi, dislocazione, accumulo di secrezioni
Risultati della terapia endoscopica:
Percentuali di successo variabili dal 32 al 66% a seconda del tipo di stenosi e della
tecnica endoscopica utilizzata
Nelle lesioni semplici come i granulomi e le stenosi a diaframma la percentuale di
successo è vicina al 100%
Follow-up:
Nel paziente asintomatico il controllo endoscopico ravvicinato non trova
giustificazione in quanto le recidive insorgono mediamente tra i 20 e 40 giorni dal
trattamento endoscopico
Utile il controllo ad un anno per verificare e quantificare il risultato che a tale data
può essere considerato definitivo
Raccomandazioni:
Per i pazienti non operabili a causa dell’eccessiva lunghezza della stenosi o per la
presenza di importanti fattori di rischio, il trattamento endoscopico è l’unica scelta
terapeutica in grado di migliorare la qualità di vita
Il trattamento endoscopico d’emergenza delle stenosi critiche (diametro inferiore
a 5 mm) è ormai generalmente accettato permettendo di evitare procedure più
invasive quali la tracheotomia
La terapia endoscopica è certamente curativa nelle lesioni semplici come granulomi,
ponti fibrosi, stenosi a diaframma
10
Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
Nelle stenosi sostenute da rotture degli anelli cartilaginei (pseudoglottiche) o dal
loro esteso e permanente coinvolgimento, la terapia endoscopica non è indicata
tranne che per i casi di emergenza o nelle controindicazioni assolute alla chirurgia
Nell’ambito delle stenosi complesse suscettibili di resezione chirurgica, la terapia
endoscopica può precedere la chirurgia in caso di inoperabilità temporanea
Nelle stenosi complesse la terapia chirurgica è quasi costantemente e
definitivamente risolutiva. Tuttavia in 2/3 di queste stenosi il trattamento
endoscopico può essere anch’esso risolutivo con assenza di mortalità e bassa
incidenza di complicanze gravi. La scelta tra trattamento endoscopico e chirurgico è
quindi opinabile e va decisa caso per caso
Cause più frequenti:
Post-intubazione
Post-tracheostomia
Circa il 2-3% dei pazienti sottoposti ad intubazione e/o tracheotomia può
sviluppare una stenosi tracheale
Fattori eziopatogenetici:
11
Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
– danno traumatico (ischemico-necrotizzante) provocato dal decubito del tubo
endotracheale o della cannula e dalla pressione delle cuffie con conseguente
riparazione per eccesso
Le infezioni sono un elemento peggiorativo concorrente al danno della mucosa
Fisiopatologia:
•STENOSI
•Retrazione
cicatrice
•Formazione
Cicatrice
•Ischemia
•Ulcerazione
Mucosa
12
Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
Sintomi caratteristici
Dispnea (da sforzo se il calibro della stenosi è tra 5 e 8 mm; a riposo se la stenosi e
più serrata)
Stridore Inspiratorio
Tosse secca (meno frequentemente)
Diagnosi:
anamnesi, esame obiettivo
Test funzionali respiratori (curva flusso-volume)
TC spirale con ricostruzione tridimensionale
Gold standard diagnostico:
tracheo-broncoscopia
Classificazione endoscopica:
Da granulomi
Da briglie cicatriziali o ponti fibrosi
Pseudoglottiche
Fibrocicatriziali distinte in
- stenosi a diaframma (circonferenziali membranose senza danno
cartilagineo estese meno di 1 cm)
- stenosi complesse (a manicotto, a clessidra, a gradini, con danno
cartilagineo, estese più di 1 cm)
Terapia:
Approccio multidisciplinare: chirurgico (chirurgo toracico e/o ORL) e endoscopico
Trattamento endoscopico con broncoscopio rigido:
Vantaggi della tecnica rigida
mantiene la pervietà delle vie aeree permettendo la ventilazione
offre un più ampio campo visivo
permette il passaggio di diversi strumenti
permette il posizionamento di stent
consente una migliore gestione delle complicanze
Dilatazione meccanica:
Ampliamento meccanico del lume mediante sonde a palloncino o dilatatori di calibro
crescente (diametro tra 4 e 10 mm)
Vantaggi:
traumatismo locale contenuto (specie con i palloncini)
basso costo
13
Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
Svantaggi:
possibile danno cartilagineo o lacerazioni della parete
recidiva della stenosi
VERSAMENTO PLEURICO
Raccolta di liquidi nel cavo pleurico. In condizioni normali esiste una minima quantità di
liquido che permette lo scivolamento delle pleure durante i movimenti respiratori.
Un versamento pleurico si può vedere con una radiografia, ma anche con una pleuroscopia.
Il troppo liquido pleurico è segno di patologia.
Patologie che determinano un aumento del liquido pleurico:
proprie dell’apparato respiratorio
non proprie dell’apparato respiratorio:
- sindrome nefrosica
- forme di ascite
- mesotelioma peritoneale
- epatopatia grave (con stato di iponchia)
- idrotorace epatico
- scompenso cardiaco
- ipoalbuminemia
- ecc
A seconda dell’origine e della natura del liquido pleurico bisogna mettere a punto strategie
terapeutiche diverse. In base al meccanismo con cui si forma il liquido pleurico,
distinguiamo:
trasudati (liquido che deriva da un’ultra filtrazione del plasma)
essudati
14
Malattie dell’apparato cardiocircolatorio - PNEUMOLOGIA
Non sempre è facile distinguere ad occhio la natura del liquido pleurico, ecco perché in
molti casi è necessario effettuare una toracentesi (esplorativa e terapeutica).
I crepitii secchi, nel caso di versamento pleurico, si sente sempre quando ci sono i
movimenti respiratori. All’ispezione si rileva una ipomobilità dell’emitorace, mentre alla
palpazione si rileva una asimmetria dell’espansione dei due emitoraci e una riduzione sia
del FVT che del murmure vescicolare. La toracentesi si fa con un ago montato su una
siringa e si esegue sul margine inferiore dello spazio intercostale. E’ possibile dire se il
liquido prelevato è un trasudato o un essudato eseguendo la prova di Rivalta. L’essudato è
definito tale quando soddisfa gli indici di Laid:
proteine liquido pleurico / proteine sangue > 0,5
LDH liquido pleurico / LDH sangue > 0,6
LDH liquido pleurico > 2/3 del valore massimo che puoi avere nel sangue
Come ci si comporta davanti al versamento pleurico? Il liquido che è stato prelevato deve
essere sottoposti a studi batterioscopici e colturali per germi e BK, a studi chimici e a
studi citologici. Il 25% dei versamenti pleurici rimane indiagnosticato, e in questi casi la
cura è il drenaggio e poi si può effettuare il talcaggio, che determina l’obliterazione del
cavo pleurico.
Francesco Pennestrì
15