UNIVERSITA’ DEGLI STUDI DI TOR VERGATA
A.A. 2003/2004
CORSO DI LAUREA PER INFERMIERI
2° anno – I semestre
DISCIPLINA:
“INFERMIERISTICA IN CHIRURGIA GENERALE”
(25 ore teoria + 15 studio individuale/esercitazioni)
DOCENTE:
D.a.i. ROMIGI Gaetano
(U.O.C. Formazione, Aggiornamento e Qualità ASL Roma “C”)
TESTI:
1. Brunner- Suddarth “Nursing medico-chirurgico”
Vol. 1 e 2 Ed. Ambrosiana;
2. M.H. Meeker – J.C.Rothrock “Assistenza e
trattamento del paziente chirurgico”
Vol. 1 e 2 Ed. UTET;
3. Mario Lise “Chirugia per Infermieri” Edito da
PICCIN (ultima edizione);
4. AA.VV. “Assistenza infermieristica al paziente
chirurgico” Ed. Mc Graw Hill
L’AMBIENTE CHIRURGICO
1. REPARTO CHIRURGICO DI DEGENZA
2. CAMERE OPERATORIE
3. TERAPIA INTENSIVA POST-OPERATORIA
Quali caratteristiche ?
(STRUTTURALI –AMBIENTALI – ORGANIZZATIVE)
Quali
Quali
IMPIANTI
ATTREZZATURE
PERSONALE
INTERVENTI CHIRURGICI
ELEZIONE
URGENZA
EMERGENZA
INTERVENTI CHIRURGICI
Puliti
Puliti-contaminati
Sporchi
Contaminati
INTERVENTI CHIRURGICI “PULITI”:
• interv. elettivi, chiusi in prima istanza, non drenati;
• interv. non traumatici;
• assenza di processi infiammatori;
• non interruzione delle procedure in asepsi;
• interv. non a carico dell’app. respiratorio,
gastroenterico, genitourinario.
INTERVENTI CHIRURGICI
PULITO-CONTAMINATI:
• interv. a carico dell’app.respiratorio,
gastroenterico e genito-urinario;
• interruzioni di lieve entità delle procedure
asettiche;
• presenza di drenaggio meccanico.
INTERVENTI CHIRURGICI CONTAMINATI:
• interv. secondari a ferite aperte o traumi recenti;
• importante contaminazione per spandimento del
contenuto gastrointestinale;
• interv. sul tratto genito-urinario o biliare in presenza di
urine o bile infetta;
• importante interruzione di procedure di asepsi;
• presenza di processo infiammatorio acuto non purulento.
INTERVENTI CHIRURGICI “SPORCHI”:
• interventi secondari a traumi in presenza di tessuto
devitalizzato, corpi estranei, contaminazione fecale,
ferite sporche o di vecchia data;
• perforazioni di visceri;
• presenza di un processo infiammatorio acuto purulento;
PREPARAZIONE DELL’OPERANDO
Psicologica;
Ambientale;
Alimentare;
Meccanica;
Cutaneo/igienica;
Farmacologica- anestesiologica;
della documentazione clinica
FASI DELL’ASSISTENZA INFERMIERISTICA
IN CHIRURGIA:
PRE-OPERATORIA
INTRA-OPERATORIA
POST-OPERATORIA
OBIETTIVI GENERALI DEL PIANO
DI ASSISTENZA INFERMIERISTICA
PRE-OPERATORIO
Far giungere l’operando in sala op.
nelle migliori condizioni generali
possibili e adeguatamente
informato dall’equipe sull’atto
chirurgico, sull’anestesia e
sull’assistenza infermieristica
OBIETTIVI GENERALI DEL PIANO
DI ASSISTENZA INFERMIERISTICA
PRE-OPERATORIO
Ridurre al minimo i rischi di INCIDENTI,
INFEZIONI e COMPLICANZE sia intra
che post-operatorie
OBIETTIVI GENERALI DEL PIANO
DI ASSISTENZA INFERMIERISTICA
PRE-OPERATORIO
Favorire il massimo recupero
dell’integrità psico-fisica dell’operato nel
più breve tempo possibile, col minimo
dispendio di risorse umane e tecniche e
utilizzando la collaborazione del malato e
dei suoi familiari al piano di cure e
assistenza
PIANO DI ASSISTENZA PREOPERATORIO
STANDARD
ACCERTAMENTO
DIAGNOSI INFERMIERISTICHE
PIANIFICAZIONE ED ATTUAZIONE INTERVENTI
Obiettivi
INTERVENTI
VALUTAZIONE
Risultati attesi
FATTORI DI RISCHIO DI OGNI PROCEDURA
CHIRURGICA
F. SISTEMICI:
Ipovolemia;
Disidratazione o sqilibrio idroelettrolitico;
Deficit nutrizionali;
Età (bambini, anziani);
Peso corporeo (paz. fortemente sovrappeso o sottopeso);
Infezioni e sepsi;
Condizioni tossiche;
Anomalie immunologiche;
PATOLOGIE POLMONARI
PATOLOGIE RENALI
PATOLOGIE EPATICHE
GRAVIDANZA
Riduzione delle riserve fisiologiche materne
PATOLOGIE CARDIOVASCOLARI
Coronaropatia
Insufficienza cardiaca
Aritmie
Ipertensione
Valvola cardiaca prostetica
Tromboembolia
Diatesi emorragica
Patologia cerebrovascolare
DISFUNZIONI ENDOCRINE
Diabete mellito
Patologie surrenaliche
Disfunzioni tiroidee
IL CONSENSO INFORMATO
E’ responsabilità dell’Infermiere assicurarsi che il
“consenso informato” all’intervento, all’anestesia, così come a
tutte le procedure diagnostico-terapeutiche cruente, invasive e
rischiose per l’organismo, sia stato fornito per iscritto,
spontaneamente dall’operando maggiorenne, cosciente e in
grado di comprendere.
Prima di firmarlo l’equipe deve comunicare in termini chiari e
comprensibili informazioni circa il contenuto e le implicazioni
dell’intervento, complicanze possibili ed eventuali rischi
specifici, tutte le possibili alternative. Sempre l’equipe deve
altresì informare su deturpazioni, invalidità, e asportazioni di
parti del corpo e anche sulle caratteristiche del decorso postoperatorio.
Il CONSENSO INFORMATO è necessario quando:
la procedura è invasiva, come nel caso di biopsie, endoscopie,
punture evacuativo-esplorative ecc…;
viene utilizzata l’anestesia;
viene eseguita una procedura non chirurgica ma pur sempre
rischiosa per il malato, come ad esempio nel caso di
coronarografia;
viene eseguita una procedura che comporta radioterapia o
cobaltoterapia.
EDUCAZIONE SANITARIA IN
UNA DEGENZA CHIRURGICA
AL MOMENTO DELL’ACCETTAZIONE DEL MALATO
IN REPARTO;
DURANTE LA PREPARAZIONE DEL MALATO
ALL’INTERVENTO;
ALL’ATTO DI INVIARE L’OPERANDO IN SALA
OPERATORIA;
EDUCAZIONE PREOPERATORIA
DELL’OPERANDO
Esercizi di respirazione profonda – tosse efficace e rilassamento
Esercizi per le gambe, cambiamenti posturali, discesa dal letto.
Movimenti attivi del corpo per migliorare la circolazione
Sollievo dal dolore e farmaci analgesici (pre-anestesia)
Informazioni sul post-operatorio (senso di sete – freddo – come
eliminare urine e feci)
Controllo cognitivo per ridurre la tensione con tecniche di
“immaginazione”, distrazione”, “recitazione ottimistica”
Informazioni ai familiari e visite di amici e parenti nel
postoperatorio
ALIMENTAZIONE E LIQUIDI
In generale l’alimentazione è sospesa almeno 12 ore prima
(24 ore se l’intervento interessa l’apparato gastointestinale)
SCOPI DEL DIGIUNO:
1. “ IMPEDIRE, SOPRATTUTTO NEI MOMENTI DELL’INDUZIONE
DELL’ANESTESIA E DELLA CONCLUSIONE DELLA NARCOSI,
VOMITO O RIGURGITO CON INALAZIONE DI MATERIALE
GASTRICO NEL SISTEMA RESPIRATORIO – TALE MATERIALE
AGISCE DA SOSTANZA ESTRANEA ED IRRITANTE CAUSANDO
UNA SERIA REAZIONE INFIAMMATORIA ED IMPEDISCE
INOLTRE UN ADEGUATO SCAMBIO GASSOSO DETERMINANDO
COSI’ COMPLICANZE RESPIRATORIE SEVERE CHE POSSONO
CONDURRE PERSINO A MORTE IL PAZIENTE IN UNA ELEVATA
PERCENTUALE DI CASI”
2. “FACILITARE TECNICAMENTE LE OPERAZIONI DEL
CHIRURGO”
La funzione educativa esplicata dall’Infermiere in
ambiente chirurgico permette di raggiungere i
seguenti obiettivi
1. Illustrare al paziente la struttura del reparto, della camera
e dell’unità di degenza;
2. Informare il malato e i familiari circa i regolamenti interni,
l’organizzazione del reparto, le attività generali e quelle
degli infermieri, gli orari e i comportamenti da tenere ;
3. Spiegare all’operando il significato di terapie, prescrizioni,
restrizioni, esami ecc…
4. Informare sulla possibilità di tecniche particolari o alternative
(es. autotrasfusione);
5. Favorire la comprensione delle pratiche assistenziali
preoperatorie (digiuno, toilette intestinale, tricotomia, igiene).
DOCUMENTAZIONE CLINICA IN
CHIRURGIA
Elettrocardiogramma (ECG);
Rx torace (in 2 proiezioni anteroposteriore e laterale);
Es emocromocitometrico con formula leucocitaria;
Es. chimico su sangue (glicemia, azotemia, creatinemia,
principali elettroliti, transaminasi);
Es. chimico delle urine;
Colinesterasi;
Gruppo sanguigno (per interventi che richiedono
trasfusioni);
Prove di coagulabilità (TAP – APTT e Fibrinogeno);
Test microbiologici (Epatite B/C)
Anamnesi ed esame obiettivo
Consensi informati all’anestesia e all’intervento
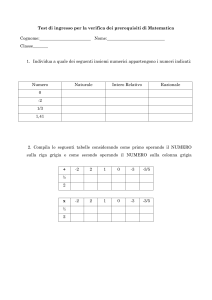
VALUTAZIONE CLINICA DELL’OPERANDO:
1.
2.
3.
4.
5.
FUNZIONE CARDIOCIRCOLATORIA
FUNZIONE RESPIRATORIA
FUNZIONALITA’ EPATICA
FUNZIONALITA’ RENALE
PRINCIPALI PARAMETRI EMATOCHIMICI
QUALI OBIETTIVI ?
A. SVELARE PATOLOGIE CONCOMITANTI PRIMA
SCONOSCIUTE;
B. CORREGGERE EVENTUALI STATI MORBOSI
PRIMA DELL’INTERVENTO;
C. EFFETTUARE REINTEGRAZIONI ALIMENTARE
ED IDROELETTROLITICHE
PREPARAZIONE FARMACOLOGICA
ANTIBIOTICI
Obiettivo: prevenzione delle infezioni
(specie per la chirurgia “sporca” o “contaminata”)
ANTICOAGULANTI
Obiettivo: prevenzione delle tromboembolie
(specie per paz. a rischio e per tipologia di i.c.)
SEDATIVI E VAGOLITI
Obiettivo: ridurre lo stress pre-operatorio e prevenire
le complicanze da crisi vagali (secondo prescrizione
o protocollo)
SOMMINISTRAZIONE DELLA TERAPIA SECONDO LA
REGOLA DELLE 5 G
GIUSTO MALATO
GIUSTO FARMACO
GIUSTO ORARIO
GIUSTA DOSE
GIUSTA VIA DI SOMMINISTRAZION E
Seguire protocolli operativi e procedure
Segnalare eventuali controindicazioni all’uso di certi farmaci (allergie,
insufficienza epatica e/o renale, problemi cardiaci, assunzione di altri farmaci,
che interferiscono, complicanze iatrogene)
PREPARAZIONE CUTANEO-IGIENICA
TRICOTOMIA
Obiettivi:
• ridurre il rischio di infezioni;
• ridurre le difficoltà tecnico-pratiche del chirurgo.
Raccomandazioni:
• effettuarla poco prima dell’intervento;
• limitarla all’indispensabile;
• utilizzare sulla zona grarze imbevute di antisettico non alcolico;
•evitare questa procedura in sala operatoria
PROCEDURA TRICOTOMIA
Predisporre l’occorrente;
informare il malato;
condurre il paziente in un ambiente tranquillo, rispettare la
privacy;
non lasciarlo scoperto troppo a lungo;
utilizzare materiali MONOUSO;
al termine dell’operazione usare garze imbevute di “betadine”
(=iodopovidone) oppure “Hibitane” (= clorexidina);
smaltire adeguatamente i rasoi usati;
invitare l’operando ad una accurata e corretta igiene
(bagno o doccia se possibile);
verificare il risultato;
riordino completo e pulizia ambientale.
PROTOCOLLO DI ESECUZIONE DELL’IGIENE
CORPOREA DELL’OPERANDO AUTOSUFFICIENTE
SCOPO/OBIETTIVO:
ridurre la carica microbica cutanea al fine di limitare il rischio di
contrarre infezione del sito chirurgico;
CAMPO D’APPLICAZIONE:
la doccia pre-operatoria dell’operando va effettuata il mattino
dell’intervento;
CONTENUTO-MODALITA’ OPERATIVE
RISORSE MATERIALI:
spugne, confezione monodose di antisettico a base di clorexidina
gluconato in soluzione saponosa, teli puliti, indumenti puliti,
biancheria pulita, asciugacapelli
AZIONE: chiedere all’utente se ha mai manifestato reazioni allergiche
legate all’uso di prodotti antisettici e/o detergenti;
MOTIVAZIONE: evitare il rischio di manifestazioni allergiche
Associate al prodotto da utilizzare;
AZIONE: Informare il paziente sulla necessità e sull’importanza della
doccia preoperatoria;
MOTIVAZIONE: è un suo diritto e ne favorisce la collaborazione;
AZIONE: verificare l’idoneità e la sicurezza dell’ambiente: microclima,
livello igienico, assenza di oggetti e arredi che impediscono il normale
uso della doccia;
MOTIVAZIONE: permette di prevenire rischi di altra natura;
AZIONE: Indicare all’operando i locali, fornire il materiale necessario e
descrivere le modalità d’utilizzo;
MOTIVAZIONE: favorisce la collaborazione, permette di evitare rischi e
assicura l’utilizzo idoneo dei materiali
AZIONE: sostituire la biancheria del letto;
MOTIVAZIONE: evitare una ricontaminazione cutanea successiva
all’esecuzione della doccia preoperatoria
AZIONE:controllare che il malato si sia asciugato cute e capelli e che
abbia indossato la biancheria pulita;
MOTIVAZIONE: verificare corretta applicazione delle indicazioni;
AZIONE: smaltire il materiale usato;
MOTIVAZIONE: evitare contaminazione ambientale;
AZIONE: ripristinare l’ambiente utilizzato dall’operando;
MOTIVAZIONE: rende l’ambiente idoneo per il successivo utilizzo.
RACCOMANDAZIONI
• essere di supporto al paziente qualora il suo livello socioculturale e il suo apprendimento sulle sequenze di
esecuzione risulti difficile;
• informare l’operando sul rischio ototossico della clorexidina;
COMPLICANZE
• insorgenza di manifestazioni cutanee o altre reazioni di tipo
allergico dopo l’uso della clorexidina, in tal caso
informare il medico;
ECCEZIONI
• intervento chirugico in urgenza/emergenza
• paziente non autosufficiente
MODALITA’ DI VERIFICA
1. Rilevazione sul corretto uso del materiale e dell’ambiente da
parte del personale di supporto (OTA, OSS, OSA);
2. Controllo dell’igiene corporea dell’operando da parte del
personale di sala operatoria e segnalazioni di situazioni
igienicamente insufficienti tramite scheda di rilevazione;
3. Mensilmente il coordinatore dell’U.O. valuta le schede di
rilevazione e apporta gli interventi correttivi;
ALCUNE RACCOMANDAZIONI PRIMA DI
INVIARE L’OPERANDO IN SALA OPERATORIA
1. verificare la presenza in cartella clinica di tutti gli
accertamenti obbligatori e di quelli eventualmente
prescritti (consulenze specialistiche o altro);
2. avvisare sempre il chirurgo in caso di risultati dubbi,
anomali, o che svelano condizioni di controindicazione
all’esecuzione dell’intervento
IL DIGIUNO PRE-OPERATORIO
In generale l’alimentazione è sospesa almeno 12 ore prima
(24 ore se l’intervento interessa l’apparato gastrointestinale)
SCOPI DEL DIGIUNO:
1. “ IMPEDIRE, SOPRATTUTTO NEI MOMENTI DELL’INDUZIONE
DELL’ANESTESIA E DELLA CONCLUSIONE DELLA NARCOSI, VOMITO
O RIGURGITO CON INALAZIONE DI MATERIALE GASTRICO NEL
SISTEMA RESPIRATORIO – TALE MATERIALE AGISCE DA SOSTANZA
ESTRANEA ED IRRITANTE CAUSANDO UNA SERIA REAZIONE
INFIAMMATORIA ED IMPEDISCE INOLTRE UN ADEGUATO SCAMBIO
GASSOSO DETERMINANDO COSI’ COMPLICANZE RESPIRATORIE
SEVERE CHE POSSONO CONDURRE PERSINO A MORTE IL PAZIENTE
IN UNA ELEVATA PERCENTUALE DI CASI”
2. “FACILITARE TECNICAMENTE LE OPERAZIONI DEL CHIRURGO”
IL DIGIUNO PRE-OPERATORIO
In caso di interventi sull’apparato gastrointestinale oltre al
DIGIUNO PRE-OPERATORIO saranno previsti:
1. Lassativi per os;
2. Enteroclismi la sera prima.
L’infermiere deve porre attenzione a:
a) Somministrazione della dieta prevista nei gg. che precedono l’interv.
b) Digiuno nei tempi e nei modi stabiliti da specifici protocolli
c) Somministraz. dei lassativi ed esecuzione degli enteroclismi secondo
le procedure in uso
d) Segnalazione di eventuali problemi connessi ai punti a) b) e c)
e) VALUTAZIONE rispetto agli obiettivi prima di inviare il paz. in s.o.
DRENAGGIO
Scopi:
1. Terapeutico;
2. Diagnostico;
3. Preventivo.
Materiali:
1. Lattice;
2. P.V.C.;
3. Silicone
Meccanismi d’azione:
E’ monopaziente
1. Capillarità;
2. Gravità (a caduta o a sifone);
3. Aspirazione (meccanica, elettrica,
impianti centralizzati).
DRENAGGIO:
GESTIONE INFERMIERISTICA
Controllo e trascrizione QUANTITA’/QUALITA’ e TEMPO
del materiale drenato;
Medicazione;
Gestione della funzionalità del sistema;
Misure di prevenzione delle infezioni;
Cambio dei contenitori di raccolta;
Rimozione.
Il DRENAGGIO è un mezzo fondamentale nella chirurgia ed è in
grado di salvare la vita al malato;
Il DRENAGGIO non può essere considerato uno strumento
innocuo perché crea una comunicazione tra cavità anatomiche e
ambiente esterno con rischio di infezioni da germi esogeni;
E’ NECESSARIO PERCIO’ MANTENERE
“L’UNIDIREZIONALITA’ DEL MATERIALE DRENATO
DALL’INT. VERSO L’EST
Il DRENAGGIO può, in alcuni casi, causare sui tessuti circostanti
fenomeni irritativi con conseguenze che possono essere:
ADERENZE, DECUBITI, PERFORAZIONI
La validità degli scopi di un DRENAGGIO dipende per lo più da
da una perfetta gestione della funzionalità del sistema e da
un’ottima cura e quindi da una scrupolosa assistenza infermieristica;
NELLA GESTIONE DEL DRENAGGIO È OPPORTUNO ED
IMPORTANTE CONTROLLARE LA “PERVIETA’” DEL SISTEMA
CONTROLLI DEL DRENAGGIO
È necessario saper valutare:
1.
2.
3.
4.
5.
Cosa drena
Da dove drena
La quantità (assoluta) del materiale drenato
La quantità (relativa al tempo) del materiale drenato
La qualità del materiale drenato
(colore/odore/consistenza)
Occorre TRASCRIVERE SEMPRE scrupolosamente tutti i
dati rilevati ed avvertire il chirurgo in caso di necessità, specie
nelle prime ore successive ad un intervento chirurgico e per i
primi gg. post-operatori.
Decidere la “FREQUENZA DELLE ANNOTAZIONI” sulla base :
• delle indicazioni del chirurgo;
oppure in assenza di precise indicazioni, valutando:
1.Il tipo di drenaggio, lo scopo e la sede anatomica in cui è
inserito;
2.Le condizioni generali del paziente;
3.Il tipo e la tecnica dell’intervento chirurgico;
4.La presenza contemporanea di altri drenaggi.
E’ comunque indispensabile controllare qualsiasi drenaggio
almeno ogni ora per le prime 12/24 ore post-operatorie
CAMBIO DEI RECIPIENTI DI RACCOLTA
DI FLUIDI O GAS DRENATI
Di norma da effettuare ogni 24 ore;
Deve avvenire evitando contaminazioni dall’esterno.
ALCUNE RACCOMANDAZIONI:
Mai sollevare il contenitore dei fluidi o gas drenati oltre
il piano d’appoggio per evitare il REFLUSSO IN CAVITA’;
Prima di collegare un nuovo sistema di raccolta verificare
con una siringa la PERVIETA’ DEL SISTEMA, senza però
mai insufflare all’interno aria o altro.
CAMBIO DEI RECIPIENTI DI RACCOLTA
DI FLUIDI O GAS DRENATI
Se il sistema utilizzato è “CHIUSO”,
è maggiormente garantita l’asepsi
poiché non è richiesto disinnestare
raccordi col contenitore ed alcune
scomode e rischiose manovre possono
essere evitate
DRENAGGI CON LAVAGGIO
IN FLUSSO CONTINUO
Sistemi di “IRRIGAZIONE-ASPIRAZIONE” assai utilizzati
in sala operatoria;
Drenaggio-antisepsi del cavo peritoneale in caso di
abbondante versamento settico con VIE DI ENTRATA e
USCITA e uso di soluzioni antisettiche ;
SISTEMA DI LAVAGGIO CONTINUO tecnicamente
indispensabile per eseguire interventi endoscopici quali
laparoscopie, uroscopie, artroscopie.
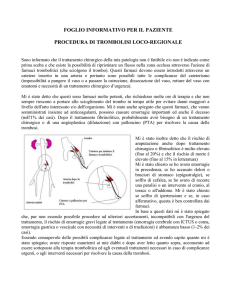
Tradizionali drenaggi addominali in uscita
Scavo pelvico
(fossa del Douglas)
FOSSA ILIACA DX
Loggia splenica
IPOCONDRIO DX
Sottoepatico
IPOCONDRIO SIN
Latero-colico sin.
FOSSA ILIACA SIN
ANASTOMOSI:
Congiunzione chirurgica, manuale o meccanica,
di due tratti di uno stesso apparato che ricrea la
continuità di un lume interno, o di tratti di
apparati diversi al fine di creare una nuova
comunicazione.
STOMIA
Abboccamento chirurgico all’esterno del lume
di un organo cavo allo scopo di derivare il transito
di liquidi, feci o altro materiale biologico in maniera
definitiva o temporanea.
DEISCENZA
Separazione, parziale o totale, degli strati di una ferita
esterna o interna
FATTORI CHE INFLUENZANO LA GUARIGIONE
DELLE FERITE CHIRURGICHE
1.
2.
3.
4.
5.
Estensione della ferita sia sulla cute che in profondità;
Zona;
Interruzione o meno di tecniche asettiche;
Modalità (traumi, fratture, perforazioni);
Presenza di liquidi o altri materiali (ascessi,
versamenti ecc..);
6. Condizioni del paziente;
7. Tipo di suture chirurgiche usate.
COMPLICANZE DELLA FERITA
CHIRURGICA:
Infezione;
Ematoma;
Eviscerazione
Deiscenza;
Cheloide
EMATOMA
Legato alla presenza di emorragia della ferita;
A volte il sanguinamento è occulto;
La ferita può assumere un aspetto “gonfio”;
Ritarda il processo di guarigione finchè non sono
rimossi coaguli
INFEZIONE
Insorge solitamente dopo 36/48 ore dall’intervento;
Può essere causata da una seri di microrganismi (es.
“Stafilococchi, Escherichia coli, Pseudomonas,Proteus,
Aerobacter aerogenes);
Sintomatologia: frequenza aumentata, innalzamento della
temperatura, aumento dei globuli bianchi, segni tipici di
infiammazione come gonfiore-calore-dolore-rossore ecc..;
INFEZIONE
CELLULITE;
ASCESSO;
LINFAGITE.
DEISCENZA-EVISCERAZIONE
Causate dal cedimento dei margini della ferita;
L’eviscerazione di organi interni, esposti a diretto
contatto con l’esterno, è conseguenza della
deiscenza;
fattori che le influenzano sono: età, stato
nutrizionale, pres. di patologie respiratorie o
cardiovascolari nei pz. sottoposti ad interventi
addominali.
CHELOIDE
E’ tessuto cicatriziale in eccesso che si forma in una
ferita chirurgica;
Può interessare una zona della ferita o tutta quanta
di cicatrizzazione;
Le cause sono inspiegabili e inevitabili.
COMPLICANZE POST-OPERATORIE
SHOCK;
EMORRAGIA;
TROMBOSI VENOSA PROFONDA;
EMBOLIA POLMONARE.
COMPLICANZE RESPIRATORIE
Atelettasia;
Bronchite;
Broncopolmonite;
Polmonite lobare;
Congestione polmonare ipostatica;
Pleurite.
RITENZIONE URINARIA
Si verifica più frequentemente in paz. che hanno subito
interventi al colon, retto, ano o al basso addome in genere,
alla vagina o per rimozione erniaria.
La causa sembra essere uno spasmo dello sfintere vescicale
spesso dovuto a problematiche loco-regionali opp. ad un
prolungamento dell’effetto dei farmaci usati per l’anestesia.
E’ caratterizzata dalla distensione della parete addominale
infero-anteriore, a causa della distensione vescicale (iscuria
paradossa o vescica iperdistesa), data a sua volta da elevata
quantità di urina al suo interno (ristagno). Può esservi anche
pollachiuria (30-60 ml. di urina ogni volta, cioè ogni 15-30
min. circa), oppure vi può essere anche un continuo
sgocciolamento di urina.
COMPLICANZE GASTROINTESTINALI
Sono presenti principalmente in paz. che hanno subito
interventi all’apparato digerente e che quindi ne hanno
interrotto i normali processi fisiologici di digestione ed
assorbimento.
Si possono presentare dopo interventi di gastrectomia,
emicolectomia o proctocolectomia completa, o altri
interventi che prevedono il “confezionamento” di ileo o
colostomie ecc…
OCCLUSIONE INTESTINALE
Interviene spesso dopo interventi nella regione
addomino-pelvica;
Si manifesta generalmente intorno alla 3°/5° giornata
post-operatoria, ma può manifestarsi anche molto
tempo dopo;
La causa principale è l’ostruzione del flusso enterico,
dovuta ad attorcigliamento di un’ansa per via di
aderenze infiammatorie o dovuta ad un processo di
peritonite o irritazione generalizzata della superficie
peritoneale;
SEGNI e SINTOMI DI
OCCLUSIONE INTESTINALE
L’operato non presenta alterazioni del polso né piressia
ma solo una condizione di malessere generale;
Si possono avere talvolta dolori localizzati;
La presenza di rumori può indicare la presenza di
movimenti intestinali attivi, specie durante gli attacchi
di dolore;
Il contenuto intestinale può tornare indietro e fatto
fuoriuscire dalla cavità orale come vomito, spesso
preceduto da singhiozzo;
Non si ha defecazione;
Dopo ripetuti episodi di EMESI, l’operato presenta una
aumentata distensione che progredisce fino alla morte.
ILEO PARALITICO
Una delle cause più comuni è l’infiammazione
del peritoneo (peritonite);
È dato dalla persistenza dello stato di paresi
intestinale causato dal blocco della peristalsi
indotta in ogni intervento ad anestesia generale;
Se la paresi va oltre la 4° giornata post
operatoria diventa complicanza grave.
ILEO MECCANICO
Caratteristico degli interventi addominali
E’ frequentemente dovuto alla chiusura di una
ansa intestinale (ileo), in una breccia anatomica
interna, che si origina dopo l’intervento;
Può essere determinato da un processo di
aderenziale;
Non vi è passaggio di feci e gas e si ha vomito
fecaloide.