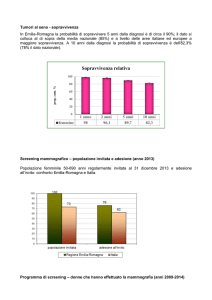
Mauro Martini
Direttore del Servizio di Medicina Legale
Azienda USL di Ferrara
Linee
guida sì
Linee
guida no
Asserto, o serie di asserti, svolti in
modo sistematico, allo scopo di
aiutare le decisioni del medico e/o
del paziente sulle cure più adatte
in determinate circostanze.
[ Institute of Medicine – U.S. ]
Efficacia
Costi
Responsabilità
Negli U.S. numerose linee guida sono state allestite
sulla base di esigenze contrattuali (e – dunque –
economiche) delle Compagnie di Assicurazione
Analogia teleologica
Esigenze contrattuali
delle Compagnie di
Assicurazione U.S.
Esigenze economiche
del Servizio Sanitario
Nazionale italiano
Linee – guida e responsabilità professionale:
U.S. basi epistemologiche ed economiche
Origine della questione: U.S.
Assicurazioni
cure concedibili: limiti al
potere contrattuale
Origine della questione: U.S.
Assicurazioni
1
cure concedibili: limiti al
potere contrattuale
riferimento a standard professionali
per determinare la necessità di cure
e la copertura assicurativa
quali
standard ?
Origine della questione: U.S.
Assicurazioni
cure concedibili: limiti al
potere contrattuale
1
riferimento a standard professionali
per determinare la necessità di cure
e la copertura assicurativa
quali
standard ?
2
ricorsi secondo l’ERISA(*) (Employee
Retirement Income Security Act, 1974)
in genere
favorevoli al
ricorrente
(*)
ERISA: legge federale che definisce gli
standard pensionistici e i piani per la salute
per i lavoratori dipendenti
Eddy D.M.
[ Clinical decision making: from theory to practice.
Rationing resources while improving quality. How to
get more for less. JAMA: 272: 817 – 824, 1994 ]
< the definition of medical necessity
should be separated
from clinical practices >
A Better-Quality Alternative: Single-Payer National Health System Reform.
Reprinted from JAMA The Journal of the American Medical Association
September 14, 1994, Volume 272.
< An obsession with cutting costs rather
than with quality leads to both suboptimal
quality and higher costs >
[ Hyams: Ann. Int. Med., 122: 450-5, 1995 ]
< A physician who complies with a guideline that sets forth
the standard of care could have a strong defence in a
malpractice case; that is, he or she could use the guideline as
exculpatory evidence …
Alternatively, failure to comply with a guideline might be
evidence of negligence and, thus, would constitute
inculpatory evidence >.
Hyams: Ann. Int. Med., 122: 450-5, 1995
Revisione casistica in tema di colpa professionale:
a) due Compagnie che assicurano ospedali per i
rischi professionali (studio di 150 casi per ognuna);
b) 980 avvocati, selezionati nei 50 Stati degli U.S., con
provata esperienza sul tema, in veste sia difensiva,
sia accusatoria
Hyams: Ann. Int. Med., 122: 450-5, 1995
Analisi di 259 casi (Compagnie di Assicurazione)
L.G. = 17 casi
1 non
determinato
uso accusatorio = 12
NO L.G. = 242 casi
uso difensivo = 4
assoluzioni: 1
assoluzioni: 1
condanne: 8
condanne: 1
no risarc.: 1
casi aperti: 2
casi aperti: 2
Hyams: Ann. Int. Med., 122: 450-5, 1995
N° medio di casi per anno in cui le
L.G. hanno avuto rilevanza
Risposte degli avvocati (%)
0
207 (52.0)
1
58 (14.5)
2–5
96 (24.0)
>5
38 (9.5)
N° medio di casi per anno in cui le
L.G. hanno avuto notevole rilevanza
0
255 (64.0)
1
58 (14.5)
2–5
63 (15.8)
>5
23 (5.7)
Hyams: Ann. Int. Med., 122: 450-5, 1995
Osservazioni
• L’uso delle L.G. in ambito giudiziario è in sensibile aumento
• In tal senso, le L.G. più utilizzate sono quelle della Società
Americana di Ostetricia e Ginecologia, le meno utilizzate
quelle della Società di Anestesia, nonostante l’ampia diffusione
di L.G. in tale ambito specialistico
• L’uso accusatorio delle L.G. è più frequente dell’uso difensivo
• L’uso accusatorio ha “raffreddato l’interesse per le L.G.
• < Guidelines are a double - edge sword ! >
Utilizzo medico – legale
delle linee guida
in tema di colpa professionale
Aspetti
epistemologici
Aspetti
economici
Aspetti
statistici
< Tutti gli standard di cura, compresi quelli
basati su una rigorosa evidenza scientifica,
implicitamente o esplicitamente utilizzano gli
outcome come benchmark …
… e la scelta di un outcome è intrinsecamente
carica di un valore aggiunto >.
[ NEJM, 340: 229-232, 1999 (Sounding Board) ]
Decisioni che implicano
una scelta economica
“Generalizzazione
delle evidenze”
“Formalizzazione”
delle generalizzazioni
Irrilevanza della conoscenza
del singolo paziente
Rischio di
comportamenti
inadeguati
Intrinseche limitazioni alle decisioni assunte sulla
base della generalizzazione delle evidenze
Incalcolabile numero di procedure e di circostanze
(compresi quadri clinici atipici)
Non poche “evidenze”, abituali e consolidate
nella prassi clinica, non sono state studiate
in modo sufficientemente rigoroso
Valutazione sulla base di risultati intermedi
o di processo, anziché sugli “outcome”
Non pochi studi basati sulle evidenze valutano
l’efficacia solo in un contesto clinico controllato,
piuttosto che nell’applicazione pratica
Possibile disconoscimento dell’efficacia dopo la
verifica degli “outcome”
[ Liberati: Le Medicina delle
prove di efficacia … , 1997 ]
Non pochi studi basati sulle evidenze valutano
l’efficacia solo in un contesto clinico controllato,
piuttosto che nell’applicazione pratica
< … una ricerca valida negli USA
può non dare gli stessi frutti in Africa … >
I trials randomizzati sono generalmente molto
costosi, soprattutto dovendo considerare:
a) alcune variabilità individuali dei pazienti;
b) eventuali condizioni patologiche coesistenti;
c) qualsiasi altro fattore critico che possa in
qualche modo influenzare la ricerca.
[ Cartabellotta, Ricerca e
Sanità, vol.1, n.2, 2000 ]
< … è necessario potenziare la ricerca sulle
strategie di implementazione …
… in Italia questo risulta fortemente ostacolato
sia dallo scarso sviluppo di sistemi informativi
adeguati per la misurazione degli esiti, sia dal
fatto che la ricerca sui servizi sanitari viene
ancora considerata “di serie B” … >
Analisi di minimizzazione dei costi
Si basa sul concetto che, a parità di efficacia (o di “outcome”),
la scelta debba ricadere sulla cura che comporta il costo più
basso.
Analisi costo / benefici
Ormai poco utilizzata, poiché si basa su valutazioni troppo
soggettive e si presta a critiche dei difensori del Welfare State,
per le decodificazioni del valore economico della salute.
“Incremental Analysis” (I.A.): indicatore che consente una
valutazione comparativa del valore economico addizionale di
una cura rispetto ad un’altra.
Considerando i farmaci A e B:
(risparmio A – risparmio B)
I.A. =
(costi A – costi B)
Analisi costo – efficacia
Metodologia preferenziale: ha un riscontro più obiettivo
(remissione sintomi, normalizzazione valori laboratoristici,
incremento anni di vita ecc.). La base teorica è costituita dal
minor costo per unità di “outcome”; ciò implica l’esigenza di
identificare una unità di misura comune, sulla scorta di dati
epidemiologici attendibili.
Anch’essa si avvale della “incremental analysis”: Xa e Xb sono
i pazienti liberi da sintomi dopo trattamento, rispettivamente,
col farmaco A e col farmaco B:
(costi A – costi B)
I.A. =
% (Xa – Xb)
Analisi costo – utilità
E’ riconducibile al “QALY” (Quality Adjusted Life Year),
finalizzato a valutare quanto – in termini cronologici – un
trattamento terapeutico consente di allungare la vita di un
paziente. Con tale metodo si esegue la “incremental analysis”
(dove A e B sono i due farmaci da confrontare e Qa e Qb le
QALY ottenute mediante trattamenti – rispettivamente – col
farmaco A e col farmaco B):
(costi A – costi B)
I.A. =
(Qa – Qb)
Basi logiche del QALY
Obiettivo: razionamento della spesa sanitaria
Metodo: misurare la reale efficacia di una cura
Strumento: valutare quanto una cura allunga la vita
di un paziente, in funzione della qualità della vita
Esempi: 1.0 QALY = 1 anno in buona salute
0.3 QALY = 1 anno di allettamento
0.0 QALY = morte
< 0 QALY = grave sofferenza
ecc.
Salzmann P. et Al.:
Cost–effectiveness of extending screening mammography guidelines to include
women 40 to 49 years of age”; Ann Intern Med; 127: 955-65, 1997
Confronto fra strategie di screening per neoplasie mammarie:
a. screening biennale tra i 50 e i 69 anni di età;
b. idem + screening ogni 18 mesi dai 40 ai 49 anni di età,
seguito da screening biennale.
Parametri di valutazione:
1. aspettativa di vita;
2. costo dello screening per ogni donna esaminata
3. costo dello screening per anno di vita guadagnato, corretto
secondo la qualità di vita (QALY).
Salzmann P. et Al.
Aspettativa di vita
Costo per ogni
donna
Costo per anno di
vita guadagnato
Screening A
+ 12 giorni
$ 704
$ 21.400
Screening B
+ 2.5 giorni
$ 676
$ 105.000
120
110
100
90
80
70
60
50
40
30
20
10
0
screening A
screening B
aspettativa di vita
(gg. +)
costo / donna
(dollari x 10)
Costo / anno di
vita guadagnato
(dollari x 1000)
Stevens A. et Al.: Authoritative health technology assessment
for local health care contracting. Health Trends 1995; 27: 37-42.
<3
3 – 20
20
Negative
I
Strongly
support
Strongly
support
Limited
support
Not
Supported
II
Strongly
support
Supported
Limited
support
Not
Supported
III
Supported
Limited
support
Limited
support
Not
Supported
IV
Not proven
Not proven
Not proven
Not proven
Calcola la probabilità relativa di un evento,
qualora nota la probabilità di eventi associati.
Il teorema calcola la probabilità dell’esistenza
di una malattia, allorché note le frequenze dei
sintomi e dei segni clinici, in soggetti malati e
nella popolazione sana.
NB: se un test diagnostico dà un risultato positivo o negativo,
la probabilità che il paziente abbia o meno la malattia non
dipende solo dalla sensibilità e specificità del test, ma anche
dalla probabilità che la malattia sia presente o meno.
descrive eventi tra loro dipendenti
probabilità condizionale dell’evento A, qualora
l’evento B si sia già verificato
P(A|B) = P(A B) / P(B)
permette di aggiornare una probabilità sulla base
di conoscenze ulteriori che si rendono disponibili
Probabilità
a priori
Probabilità
a posteriori
Nuova
informazione
Potere predittivo: stenosi coronarica in pazienti
asintomatici – autopsie (Diamond e Forrester)
7,5
fasce di età
60-69
12,3
3,2
50-59
9,7
donne
1
40-49
5,5
uomini
0,3
30-39
1,9
0
5
10
percentuale
15
Potere predittivo: stenosi coronarica in pazienti
sintomatici – autopsie (Diamond e Forrester)
dolore
toracico non
anginoso
angina atipica
probabile
angina tipica
massimo
17,2
16
14,8
medio
minimo
51
49,9
48,8
89,6
88,9
88,2
P(t|d) x P(d)
P(d|t) =
P(t|d) x P(d) + P(t|d’) x P(d’)
d = il soggetto è malato
d’ = il soggetto è sano
t = il test è positivo
P(t|d) x P(d)
P(d|t) =
P(t|d) x P(d) + P(t|d’) x P(d’)
P(d) = 0.01
P(d’) = 0.99
P (t|d) = 0.90
P (t|d’) = 0.02
0.90 x 0.01
= 0.312
P(d|t) =
(0.90 x 0.01) + (0.02 x 0.99)
P(d) = 0.01
P(d’) = 0.99
P (t|d) = 0.90
P (t|d’) = 0.02
P(t|d) x P(d)
P(d|t) =
P(t|d) x P(d) + P(t|d’) x P(d’)
P(d) = 0.03
P(d’) = 0.97
P (t|d) = 0.90
P (t|d’) = 0.02
0.90 x 0.03
= 0.582
P(d|t) =
(0.90 x 0.03) + (0.02 x 0.97)
P(d) = 0.03
P(d’) = 0.97
P (t|d) = 0.90
P (t|d’) = 0.02
P(t|d) x P(d)
P(d|t) =
P(t|d) x P(d) + P(t|d’) x P(d’)
P(d) = 0.05
P(d’) = 0.95
P (t|d) = 0.90
P (t|d’) = 0.02
0.90 x 0.05
= 0.703
P(d|t) =
(0.90 x 0.05) + (0.02 x 0.95)
P(d) = 0.05
P(d’) = 0.95
P (t|d) = 0.90
P (t|d’) = 0.02
Probabilità a posteriori
in caso di test positivo
P(d|t)
100
90
80
70,3
70
58,2
60
50
40
31,25
30
20
10
0
1
3
probabilità a priori
5
Vantaggi e problemi
del ragionamento bayesiano
vantaggi
solide basi teoriche
semantica ben definita per il “decision making”
problemi
richiede un’elevata quantità di dati di probabilità
richiede un’elevata potenzialità informatica
evidenza soggettiva non sempre attendibile
assunzione delle evidenze spesso non indipendente
correlazione < ipotesi – evidenza > ridotta a un numero
VALUTAZIONE
DELLE EVIDENZE
ANALISI
ECONOMICA
ANALISI
STATISTICA
utilizzo molto prudente nella
valutazione della colpa professionale
Ipotesi di colpa professionale
Analisi sistematica
del caso esaminato
Valutazione in base
a linee guida
Identificazione di tutte
le ipotesi percorribili
EX ANTE sulla base di
teorie accreditate
?
Ipotesi di colpa professionale
Analisi sistematica
del caso esaminato
Valutazione in base
a linee guida
Identificazione di tutte
le ipotesi percorribili
EX ANTE sulla base di
teorie accreditate
?
LIVELLO
EVIDENZA
Ia
Evidenza ottenuta dalla revisione sistematica della meta-analisi di
studi randomizzati e controllati.
Ib
Evidenza ottenuta da almeno uno studio randomizzato e controllato.
IIa
Evidenza ottenuta da almeno uno studio controllato, non
randomizzato.
IIb
Evidenza ottenuta da almeno un tipo di studio ben progettato e “quasi
sperimentale”.
III
Evidenza ottenuta da studi non sperimentali, descrittivi, ben
progettati.
IV
Evidenza ottenuta da report, oppure opinioni, di un gruppo di esperti
e/o da autorità cliniche qualificate e di esperienza.
GRADO REQUISITI
A
Almeno uno studio randomizzato e controllato, parte integrante di un
corpo letterario di rilevante qualità e consistenza, finalizzato a indicare
specifiche raccomandazioni (livelli di evidenza Ia – Ib).
B
Disponibilità di studi clinici opportunamente condotti, ancorché non
randomizzati, circa la specificità delle raccomandazioni (livelli di
evidenza IIa – IIb – III).
C
Evidenza ottenuta da report oppure opinioni di gruppi esperti, e/o
esperienza clinica di autorità riconosciute; indica l’assenza di studi
clinici direttamente applicabili di buona qualità (livello di evidenza IV).
Good practice points
GP
Regole di “buona pratica” basate sull’esperienza clinica di un
“Guideline Development Group”
[ Liberati et Al., Centro Cochrane – Istituto M. Negri, Milano ]
REQUISITO
MOTIVAZIONE
Validità
Una linea-guida è valida quando, una volta applicata, porta al
beneficio atteso (in temini di salute dei pazienti e/o economico)
Riproducibilità
Una linea-guida è riproducibile quando, a partire dalle
medesime evidenze scientifiche ed utilizzando lo stesso metodo,
esperti diversi arrivano alle medesime conclusioni
Rappresentatività
Una linea-guida dovrebbe essere prodotta attraverso un processo
che consenta il coinvolgimento delle diverse figure, professionali
e non, interessate al problema
Applicabilità
Una linea-guida dovrebbe essere applicabile a popolazioni di
pazienti definite in accordo con le evidenze scientifiche e/o
l’esperienza clinica
REQUISITO
MOTIVAZIONE
Flessibilità
Una linea-guida dovrebbe esplicitare quali situazioni cliniche
facciano eccezione rispetto alle raccomandazioni ed indicare in
quali circostanze le preferenze dei pazienti debbano essere prese
in considerazione
Chiarezza
Una linea-guida dovrebbe essere scritta con un linguaggio chiaro e
presentata in un formato che ne faciliti l’uso nella pratica clinica
Documentazione
Una linea-guida dovrebbe indicare chiaramente coloro che hanno
partecipato alla sua produzione, la metodologia utilizzata e le
evidenze scientifiche prese in considerazione
Forza delle
raccomandazioni
Una linea-guida dovrebbe segnalare la qualità delle evidenze
scientifiche sulle quali si basano le sue raccomandazioni
Aggiornamento
Una linea-guida dovrebbe prevedere in quali circostanze si
renderà necessario il suo aggiornamento
Linee – guida
Protocolli
Algoritmi
studi controllati
e randomizzati
elevato livello di
evidenza (I / II)
Applicazione
su ampia scala
Valutazione
medico – legale
Applicazione
nel caso specifico
Ipotesi di colpa professionale
Analisi sistematica
del caso esaminato
Valutazione in base
a linee guida
Identificazione di tutte
le ipotesi percorribili
EX ANTE sulla base di
teorie accreditate
?
Ipotesi di colpa professionale
Analisi sistematica
del caso esaminato
Identificazione di tutte
le ipotesi percorribili
EX ANTE sulla base di
teorie accreditate
Valutazione in base
a linee guida
Identificazione di tutte le ipotesi percorribili EX
ANTE sulla base di teorie accreditate
Comportamento
coerente con
le linee – guida
Comportamento
NON coerente con
le linee – guida
Uso difensivo
Uso accusatorio
inadeguato
… can help doctors perform guidelines correctly
and specialize them to needs of particular patient …
… but there are many human,
legal, technical, ethical issues.
[ Alan Montgomery ]