Tutto ciò che è utile sapere
sul sistema cardiocircolatorio.
Indice
Struttura del cuore
Funzionamento del cuore
Sistema cardiocircolatorio
Coronarie
Che cos’è la pressione?
Misurazione della pressione
Automisurazione della pressione
Valori pressori
Ipertensione
Trattamento dell’ipertensione
4
5
6
7
8
9
9
10
11
13
Che cos’è una malattia coronarica?
Arteriosclerosi
Angina pectoris
Infarto del miocardio
14
15
16
16
Che cosa sono i disturbi del ritmo cardiaco?
ECG
Cause
Conseguenze
Trattamento
18
19
20
21
22
Che cos’è l’insufficienza cardiaca?
Cause
Disturbi e sintomi
Conseguenze
Trattamento
23
24
24
25
25
Suggerimenti generali e indicazioni sull’argomento
malattie cardiocircolatorie
Fattori di rischio non influenzabili
Fattori di rischio influenzabili
Medicamenti
Alimentazione
Peso forma
Scala per la determinazione del BMI
Sport
Suggerimenti per il training di resistenza
Attività sessuale
Altro
26
27
27
27
28
30
31
32
33
33
33
Le 10 regole per i pazienti affetti da
malattia cardiocircolatoria
34
Note
35
Struttura del cuore.
Il cuore è il motore della nostra circolazione. Funziona
come una pompa e tiene in movimento il sangue e tutte le
sostanze necessarie per il rifornimento del nostro organismo. Negli adulti il cuore ha pressappoco la dimensione di
un pugno. Si tratta di un organo muscoloso, cavo, diviso
in una parte sinistra e in una destra da una parete divisoria. Il cuore è formato da un atrio destro e da uno sinistro
e da un ventricolo destro e da uno sinistro. Le valvole
cardiache fanno sì che il sangue scorra in un’unica direzione impedendo il reflusso.
4
Struttura del cuore
Atrio sinistro
e destro
Nodo sinusale
Fascio di His
Nodo di
Tawara
Nodo AV
Ventricolo destro
Ventricolo sinistro
Fibre di Purkinje
Funzionamento del cuore
Il cuore esegue la sua funzione di pompa mediante fasi ritmiche di contrazione e di distensione. La fase di contrazione viene anche chiamata sistole,
mentre quella di distensione viene chiamata diastole. Durante la sistole il
muscolo cardiaco si contrae e pompa il sangue verso il polmone e il resto
dell’organismo. Successivamente, durante la diastole, il muscolo si distende
e i ventricoli si riempiono di nuovo di sangue.
La contrazione del muscolo cardiaco avviene per mezzo di impulsi elettrici.
Lo stimolo che causa l’impulso elettrico parte dal nodo sinusale, che costituisce
il pace-maker naturale del cuore. Il nodo AV raccoglie l’impulso dai ventricoli
e lo conduce attraverso determinate vie di conduzione (fascio di His, nodo
di Tawara, fibre di Purkinje) verso i ventricoli. Tutti questi passaggi sono perfettamente coordinati e consentono un pompaggio ordinato e ritmico del
cuore. Deviazioni e irregolarità del battito cardiaco vengono definite disturbi
del ritmo cardiaco.
5
Flusso sanguigno del cuore
Flusso verso i polmoni
Flusso dall’organismo
Flusso verso l’organismo
Flusso verso i polmoni
Flusso dai polmoni
Atrio destro
Atrio sinistro
Valvole cardiache
Valvole cardiache
Ventricolo destro
Ventricolo sinistro
Sistema cardiocircolatorio
Il sistema circolatorio è il sistema di trasporto dell’organismo che attraverso
il sangue trasporta ossigeno e nutrimento in ogni cellula corporea, eliminando
i metaboliti. E’ lungo ca. 100’000 km, ossia due volte la circonferenza della
terra. Il sistema circolatorio può essere diviso in due parti, la «grande» circolazione corporea e la «piccola» circolazione polmonare. I vasi attraverso
i quali il sangue viene trasportato dall’organismo al cuore si chiamano vene.
Quelli che trasportano il sangue dal cuore agli organi si chiamano arterie.
Meno i vasi sono ristretti da depositi sulle pareti (arteriosclerosi), più sono
elastici e meglio circola il sangue.
Il sangue povero di ossigeno scorre dalle vene verso l’atrio destro e nel ventricolo destro, che pompa il sangue verso i polmoni. Qui viene rilasciato l’ossido di carbonio (CO2 ) attraverso l’aria espirata e assunto ossigeno dall’aria
inspirata. Il sangue ricco di ossigeno attraverso l’atrio sinistro giunge al ventricolo sinistro. Da lì il sangue viene pompato nelle arterie attraverso l’aorta.
Le arterie via, via si diramano come rami di un albero e diventano sempre più
sottili. Attraverso i vasi più piccoli, sottili come un cappello, chiamati capillari,
avviene il rifornimento di ossigeno e di sostanze nutritizie del tessuto e dell’organismo, mentre vengono assorbiti l’ossido di carbonio e i metaboliti. Successivamente, il sangue attraverso la rete venosa ritorna al cuore destro e la
6
Vasi
Aorta
(Arteria aorta)
Arteria polmonare
Arterie coronariche
circolazione inizia da capo. Il sangue, che in media ha un volume complessivo di 5 – 6 litri, in ca. 1 minuto viene pompato completamente attraverso le
arterie e le vene. Il sistema cardiocircolatorio è in grado di adattarsi se le condizioni si modificano. Sia il quantitativo di sangue pompato dal cuore (volume) sia il numero di battiti per minuto (frequenza cardiaca), in caso di necessità possono aumentare. Durante sollecitazione fisica è possibile un aumento
delle prestazioni cardiache superiore anche di cinque volte quelle normali.
Coronarie
Affinché il cuore possa lavorare correttamente deve ricevere sufficiente nutrimento. Questo compito viene svolto dai vasi coronarici (arterie coronariche,
dal latino corona). Queste si diramano in due grandi vasi sanguigni dall’aorta, si dividono e infine rivestono il muscolo cardiaco come una rete di piccoli
vasi sanguigni. L’approvvigionamento di sostanze nutritizie e di ossigeno
avviene attraverso questi vasi, pertanto la loro corretta irrorazione è molto
importante. Se questi vasi sono ristretti o chiusi da alterazioni arteriosclerotiche si manifesta la malattia coronarica.
7
Che cos’è la pressione?
Affinché il sangue possa giungere in ogni parte del corpo,
deve essere pompato dal cuore con una certa pressione.
Il cuore non pompa in modo continuo, ma – in modo simile
ad un soffietto – con piccoli colpi, la pressione oscilla
sempre fra due valori. Fino a che il cuore si contrae (sistole)
spinge il sangue nelle arterie e la pressione sale.
8
Quando il cuore si è contratto al massimo, viene raggiunto il valore più alto
della pressione. Questo valore viene
chiamato pressione sistolica. Successivamente inizia la fase di distensione
(diastole), durante la quale i ventricoli
si riempiono di sangue e non viene
pompato sangue nelle arterie. Perciò
la pressione scende al suo valore più
basso. Questo valore inferiore viene
chiamato pressione diastolica. Ciò
spiega perché nella misurazione della
pressione vengono indicati sempre
due valori, per esempio 120 su 80.
L’unità di misurazione è espressa in
mmHg «millimetri di mercurio».
120 = pressione sistolica =
valore più alto
80 = pressione diastolica =
valore più basso
Misurazione della pressione
La misurazione della pressione è la
base di ogni terapia della pressione.
Lo strumento per la misurazione della
pressione è composto da un bracciale gonfiabile e da un manometro,
che è il dispositivo di misurazione
vero e proprio. In passato per la
misurazione della pressione si usava
una colonnina di mercurio (simile a
quella di un termometro), mentre
oggi si utilizza una scala con indicatore o dispositivi digitali.
• Il bracciale viene applicato appena al di sopra del gomito.
• Quando si riempie con l’aria pompata, la pressione nel bracciale
sale, il bracciale si dilata e preme
sempre più forte sul braccio, fino a
che attraverso l’arteria del braccio
non fluisce più sangue.
• Poi l’aria viene fatta uscire lentamente fino al raggiungimento della
pressione alla quale il sangue riesce nuovamente a fluire attraverso
l’arteria. Queste fluttuazioni possono essere percepite dal medico
attraverso lo stetoscopio come
battiti forti nell’incavo del gomito.
Il manometro nel momento in cui
il battito diventa percepibile e il
sangue scorre verso l’avambraccio
indica il valore più alto o sistolico
della pressione.
• L’aria viene fatta defluire fino a
che il sangue riesce a fluire
nell’avambraccio anche alla pressione più bassa. I battiti forti percepibili attraverso lo stetoscopio
scompaiono. In questo momento
il manometro indicherà il valore
diastolico della pressione.
Automisurazione della pressione
L’automisurazione della pressione
viene consigliata come complemento
alle misurazioni effettuate dal medico. Per l’automisurazione della
pressione sono disponibili
9
diversi dispositivi. Vengono preferiti i
misuratori che eseguono la misurazione in modo automatico o semiautomatico e che in genere vengono
applicati sul polso. Chieda al suo
medico o farmacista quale dispositivo
è il più adatto a lei.
Durante la misurazione della pressione è necessario fare attenzione a
quanto segue:
• Misurare possibilmente la pressione in modo regolare e ad ore
fisse, sempre sullo stesso braccio.
Chieda al suo medico a quale ora
effettuare la misurazione e quante
misurazioni effettuare.
• Prima della misurazione è consigliabile rilassarsi qualche minuto
stando seduti, per distendere
corpo e mente.
• Durante la misurazione tenere il
polso più o meno all’altezza del
cuore.
• Attendere almeno 30 secondi
prima di ripetere la misurazione.
• Segnare i valori pressori in un diario.
Valori pressori
La pressione non è sempre uguale, in
quanto viene influenzata da diversi
fattori. Per esempio, la pressione sale
durante la fatica fisica o in situazioni
di stress e scende di nuovo quando ci
si rilassa. Per questo motivo, frequentemente il medico effettua la misura10
zione della pressione verso la fine
della visita, in quanto in molte persona la pressione sale a causa dell’agitazione quando entrano nello studio
del medico. Questa ipertensione viene
definita ipertensione arteriosa clinica
isolata (o ipertensione arteriosa da
camice bianco). Anche durante le 24
ore i valori della pressione oscillano.
Per questo motivo il medico potrà ritenere opportuno effettuare diverse
misurazioni a giorni diversi prima di
stabilire se la pressione è realmente
alta. Anche se la pressione è alta, ciò
non indica necessariamente uno stato
patologico. Solo una pressione
costantemente alta è patologica e
richiede trattamento.
Valori pressori sistolici inferiori a
120 mmHg e diastolici inferiori a
80 mmHg in un adulto sono normali.
Si parla di pressione alta (ipertensione) solo quando i valori sistolici superano 140 mmHg e quelli diastolici
90 mmHg. Una suddivisione in diversi
gradi di severità dell’ ipertensione in
base alle disposizioni della «Hochdruckliga» (Lega contro l’ipertensione)
e dell’Organizzazione mondiale della
sanità (WHO) può essere desunta
dalla tabella sovrastante. E’ necessario
considerare che con l’aumentare
dell’età i valori pressori possono salire
senza che vi sia uno stato di ipertensione patologica predisponente.
Valori pressori
Classificazione
sistolica (mmHg)
diastolica (mmHg)
Ottimale
< 120
< 80
Normale
< 130
< 85
«Ancora normale»
130 –139
Ipertensione leggera (grado di severità 1)
140 –159
90 – 99
Ipertensione media (grado di severità 2)
160 –179
100 –109
Ipertensione grave (grado di severità 3)
> 180
85 – 89
> 110
Ipertensione
L’ipertensione non causa dolore e frequentemente il paziente non percepisce
disturbi che lo possa allarmare per tempo. L’ipertensione rappresenta piuttosto
un «pericolo silente», in quanto molte persone, nonostante abbiano la pressione alta, per molti anni si sentono bene e perfettamente in forma. Segni come
per esempio vertigini, mal di testa, epistassi o affanno sono poco frequenti.
Per questo motivo l’ipertensione spesso per anni resta nascosta e viene «scoperta» casualmente durante una visita di controllo. Solo in ca. il 5% delle persone affette da ipertensione esiste una causa nota, come per esempio, malattie renali, malattie cardiache o disturbi ormonali. Nella maggior parte dei
casi non si conosce il motivo dell’ipertensione e si parla di ipertensione primaria o essenziale (pressione alta). Molti fatti possono favorire l’ipertensione.
Oltre a fattori che non possono essere modificati, come predisposizione ereditaria, età, malattie come il diabete e disturbi del metabolismo dei grassi ne
esistono anche molti che possono essere influenzati dal paziente. Questi sono
fumo, sovrappeso, alimentazione ricca di sale, mancanza di movimento, elevato consumo di alcol e stress eccessivo.
11
Una relazione fra consumo di caffè e
aumento della pressione non è certa.
Anche alcuni medicamenti possono
contribuire all’ipertensione. Come
già spiegato, nella maggior parte
delle persone la pressione sale con
l’aumentare dell’età. In caso di pressione troppo alta tutto il sistema vascolare è sottoposto a sollecitazione,
perché i vasi devono sopportare una
pressione maggiore. A causa di ciò
possono formarsi microfissurazioni
del rivestimento vascolare interno.
In questi punti lesi una serie di processi metabolici causa l’ispessimento
e l’indurimento delle pareti vascolari.
I medici in questo caso parlano di
arteriosclerosi (indurimento delle
arterie). L’ipertensione costituisce
il principale fattore di rischio per
l’arteriosclerosi.
L’arteriosclerosi causa l’occlusione
parziale o completa delle arterie
colpite e pertanto un insufficiente
rifornimento di sangue degli organi.
Se l’arteriosclerosi interessa i vasi
cardiaci, possono manifestarsi attacchi di angina pectoris o malattia
coronarica. Un’occlusione completa
è causa di infarto del miocardio.
Se sono interessate le arterie renali,
i reni non sono più in grado di filtrare il sangue e di eliminare i metaboliti tossici. Si sviluppa una cosiddetta
insufficienza renale. La cattiva irrora12
zione del cervello a causa dell’arteriosclerosi può sfociare in ictus.
Ma l’ipertensione può avere anche
altre cause: il cuore, in caso di ipertensione deve pompare il sangue con
grande sforzo attraverso le arterie,
lavorando costantemente a pieno
ritmo. Questo sovraccarico costante
è causa di insufficienza cardiaca
(debolezza del muscolo cardiaco) e
il cuore non è più in grado di svolgere completamente la sua funzione.
Trattamento dell’ipertensione
Lo scopo di ogni trattamento ipertensivo è l’abbassamento duraturo della
pressione a valori inferiori a 140/90 mmHg. In alcuni pazienti questi valori
possono essere raggiunti esclusivamente modificando il proprio stile di vita:
• dieta, in caso di sovrappeso
• smettere di fumare
• ridurre il consumo di alcol
• incrementare l’attività fisica
• ridurre il consumo di sale, modificare le abitudini alimentari
• ridurre lo stress
Se la pressione nonostante queste misure non può essere ridotta a valori
normali, è necessario adottare una terapia medica.
I medicamenti utilizzati più di frequente sono ACE-inibitori, diuretici, betabloccanti, calcio-antagonisti e antagonisti dell’angiotensina II, sarà il medico
a decidere quale medicamento è il più adatto ad ogni paziente.
13
Che cos’è la malattia coronarica?
La malattia coronarica comprende tutte quelle patologia
causate da una cattiva irrorazione del muscolo cardiaco.
Queste comprendono l’angina pectoris, l’infarto del miocardio e la morte cardiaca improvvisa.
14
Arteriosclerosi
Placche
A causa di un’irrorazione ridotta, il muscolo cardiaco non riceve una sufficiente quantità di ossigeno e di sostanze nutritizie, ciò in particolare in caso di
affaticamento fisico o stress emotivo. Nella maggior parte dei casi la causa è
l’arteriosclerosi dei vasi cardiaci (chiamata anche indurimento delle arterie).
I depositi di grasso, le cosiddette placche, impediscono parzialmente o completamente il normale flusso sanguigno.
Arteriosclerosi
Esistono molti fattori che possono favorire l’arteriosclerosi. Alcuni non possono
essere influenzate, come per esempio predisposizione ereditaria o diabete,
mentre altre possono essere influenzate. Oltre al fumo, all’ipertensione e al
sovrappeso anche un livello alto di colesterolo assume un ruolo importante
nella formazione dei depositi sulle pareti vascolari. Il colesterolo viene distinto
in colesterolo «buono», chiamato HDL, che favorisce l’eliminazione del colesterolo dall’organismo e in colesterolo «cattivo», chiamato LDL che favorisce
la formazione dei depositi. Pertanto un livello ematico alto di HDL è auspicabile, mentre un livello ematico di LDL deve essere assolutamente evitato.
15
Angina pectoris
Durante un attacco di angina pectoris
l’irrorazione e l’approvvigionamento
di ossigeno del cuore sono momentaneamente ridotti. Ciò avviene in
particolare in caso di stress fisico o
psichico, perché il cuore deve lavorare di più e il consumo di ossigeno
aumenta. Se le coronarie non sono
in grado di fornire questo ossigeno
supplementare, si manifestano i tipici
dolori al petto, come se il torace
venisse schiacciato (angina pectoris
letteralmente significa «petto stretto»).
Frequentemente il dolore si irradia
fino alla spalla sinistra o al braccio
e occasionalmente i disturbi vengono
percepiti anche alla nuca e nella
zona della clavicola o descritti come
mal di stomaco. I dolori in genere
durano solo pochi minuti e durante
il riposo passano. Ma con la progressione dell’arteriosclerosi gli attacchi
di dolore possono manifestarsi anche
durante il riposo.
Una insufficiente irrorazione del
cuore può manifestarsi anche senza
dolore. Il termine medico di questa
condizione è ischemia silente.
Queste ischemie nello sviluppo di
malattie cardiache gravi come per
esempio infarto del miocardio sono
altrettanto pericolose quanto gli
attacchi di dolore.
16
Infarto del miocardio
L’infarto del miocardio avviene quando un’arteria coronaria si occlude
completamente, impedendo l’apporto
di ossigeno. La parte di tessuto del
muscolo cardiaco che veniva alimentata attraverso questo vaso muore e
si forma una cicatrice. Le conseguenze di un infarto del miocardio dipendono dall’estensione del tessuto distrutto e dalla localizzazione. Se più
della metà del tessuto cardiaco risulta
danneggiato, il cuore non è più in
grado di lavorare. La conseguenza è
morte cardiaca improvvisa, causata
dall’arresto del cuore.
Anche nei casi in cui la situazione
di emergenza di un arresto cardiaco
completo può essere risolta, il pericolo di conseguenze tardive non è
debellato. Nel periodo successivo
i pazienti possono sviluppare disturbi
del ritmo cardiaco cronici o insufficienza cardiaca, con ridotta capacità
di pompaggio del cuore.
In particolare le persone già affette
da angina pectoris o da un’altra
forma di disturbo dell’irrorazione
del cuore possono essere colpite da
infarto del miocardio.
In genere la persona colpita da infarto del miocardio lamenta dolori forti al
petto, definiti come annientanti e che spesso si irradiano al braccio sinistro.
Possono comparire anche difficoltà di respirazione, grave senso di paura,
sudorazione, debolezza generale, aspetto pallido o extrasistoli.
Tuttavia, l’infarto del miocardio può manifestarsi completamente senza
sintomi. In questo caso si parla di infarto silente.
Più precoce è il trattamento dell’infarto del miocardio, maggiori saranno
le possibilità di sopravvivenza e minori saranno le conseguenze. Per questo
motivo è assolutamente indispensabile un trattamento medico repentino.
17
Che cosa sono i disturbi del ritmo
cardiaco (aritmie)?
Un cuore sano batte da 60 a 100 volte al minuto.
Quando i battiti cardiaci sono irregolari, molto accelerati
o molto rallentati, si parla di disturbi del ritmo cardiaco.
Tuttavia, esistono anche irregolarità del battito cardiaco
che non sono patologiche. In genere si tratta di disturbi
minori di breve durata. Il cuore torna rapidamente al suo
ritmo normale (ritmo sinusale).
18
Si parla di aritmie patologiche solo
se i disturbi si manifestano frequentemente, durano a lungo o se sono
particolarmente forti. In questi casi
possono essere causa di disturbi
della circolazione sanguigna e mettere a repentaglio il rifornimento di
sangue dell’organismo.
Esistono diverse forme di disturbi del
ritmo cardiaco. In genere si differenzia fra aritmie con battito troppo
lento (bradicardia con meno di 60
battiti al minuto) e quelle con battito
troppo veloce (tachicardia con più
di 100 battiti al minuto). Un battito
estremamente veloce (150 – 250
battiti al minuto) viene definito tachicardia. E’ possibile che il paziente
percepisca che il cuore improvvisamente inizia a battere velocemente.
Frequentemente si manifestano anche
le cosiddette extrasistoli. Si tratta
di battiti cardiaci supplementari, con
una piccola pausa fino al successivo
battito regolare. Frequentemente si
ha la sensazione di una breve
«interruzione». In caso di aritmia
assoluta, il battito cardiaco può
essere completamente irregolare e
il cuore lavora senza una frequenza
definita. Ulteriori esempi sono il
blocco cardiaco, caratterizzato da
un’interruzione della conduzione
elettrica e la temibile fibrillazione
ventricolare, che se non trattata può
essere causa di arresto cardiaco.
ECG
L’elettrocardiogramma (ECG) registra
graficamente l’attività elettrica del
cuore. L’ECG è composto da una
serie di tipiche forme d’onda che si
susseguono e la cui successione si
ripete con ogni nuovo atto di pompaggio del cuore. In questo modo
è possibile osservare dall’esterno il
lavoro del cuore. Il medico attraverso
l’ECG è in grado di valutare se il
cuore batte regolarmente o se esiste
un disturbo. Mentre l’ECG a riposo
costituisce una «ripresa momentanea»
di alcuni secondi, l’ECG Holter registra l’attività elettrica delle 24 ore.
Nell’ECG sotto sforzo il paziente
durante la registrazione pedala su
una cyclette. In questo modo è possibile riconoscere disturbi che si manifestano solo sotto sforzo.
19
ECG
Cause
Esistono diverse cause per i disturbi del ritmo cardiaco. Le più frequenti sono
i disturbi del ritmo cardiaco conseguenti a malattia cardiaca. Malattie cardiache diverse come
• malattia coronarica
• infarto del miocardio
• infiammazione del muscolo cardiaco (miocardite)
• vizio valvolare
• debolezza del muscolo cardiaco (insufficienza cardiaca)
• difetti cardiaci congeniti
possono essere causa di disturbi del ritmo cardiaco. Ma anche altre malattie
diverse da quelle cardiache possono rendere irregolare il battito cardiaco.
Queste sono in particolare:
• funzione eccessiva della tiroide (ipertiroidismo)
• gravi malattie polmonari
(per esempio asma bronchiale, bronchite ostruttiva cronica)
• carenze di sostanze minerali (per esempio carenza di potassio e di magnesio)
Anche alcuni medicamenti, fumo, alcol, eccessivo consumo di caffè, stress
o mancanza di movimento possono essere causa di una frequenza cardiaca
irregolare.
20
Conseguenze
Alcuni pazienti non lamentano disturbi o solo sporadicamente, in altri i disturbi
del ritmo cardiaco rappresentano solo un fastidio lieve e passeggero. Esistono
tuttavia disturbi del ritmo cardiaco molto fastidiosi, che possono diventare pericolosi e che pertanto necessitano di immediato trattamento medico.
I primi sintomi possono essere stanchezza o ottundimento durante lo svolgimento
di attività assolutamente normali e abituali. A volte il paziente percepisce anche
fitte al cuore o i disturbi del ritmo sono associati a vertigini, malessere, debolezza, breve assenza di coscienza, sensazione di pericolo indefinita, sudorazione o mancanza d’aria. Frequentemente le persone colpite hanno la sensazione
di un battito molto accelerato o di palpitazioni. Possono manifestarsi anche dolori crampiformi al lato sinistro del torace, prevalentemente con irradiazione alla
spalla sinistra e al braccio sinistro (cosiddetti dolori pectanginosi).
In casi estremi, disturbi del ritmo cardiaco particolarmente gravi possono mettere
in pericolo la vita. Per fortuna simili eventi sono rari e possono essere evitati
adottando un trattamento corretto.
21
Trattamento
Tuttavia, non tutti i disturbi del ritmo
cardiaco necessitano di trattamento.
I disturbi del ritmo cardiaco devono
essere trattati quando
• danno molto fastidio al paziente,
per esempio a causa di extrasistoli, palpitazioni o sensazione di
vertigine
• limitano l’attività fisica del paziente
• compromettono l’irrorazione sanguigna dell’organismo, che è di
vitale importanza
• possono essere causa di un’improvvisa morte cardiaca
Il trattamento dei disturbi del ritmo
cardiaco dipende dal tipo e dalla
causa. Il trattamento medico è costituito dai cosiddetti antiaritmici.
Questi influenzano in modo diverso
l’attività e la trasmissione degli impulsi elettrici del cuore. Se i disturbi del
ritmo cardiaco sono conseguenza di
una malattia sottostante, per esempio
malattia coronarica o ipertiroidismo,
sarà necessario trattare prima queste
patologie. Anche il paziente stesso
può contribuire a prevenire i disturbi
del ritmo cardiaco, evitando determinati fattori scatenanti. E’ necessario
evitare eccessiva fatica fisica, rabbia,
stress e fumo. L’alcol, in particolare in
quantità maggiori, è dannoso per
il cuore. Pertanto è necessario limitare al minimo il consumo di alcol.
22
In caso di sovrappeso, sarà necessario seguire una dieta bilanciata povera di calorie. Prima di iniziare una
dieta è assolutamente necessario consultare il medico. Se quando consuma caffè dovesse notare che il cuore
perde il ritmo, sarà necessario limitare il consumo a poche tazzine al
giorno ed eventualmente preferire
caffè decaffeinato o altre bevande.
Le sostanze minerali influiscono sul
ritmo cardiaco, pertanto è necessario
un apporto bilanciato, in particolare
di potassio e di magnesio. In caso di
carenza di queste sostanze minerali,
si consiglia di assumere molti alimenti
e molte bevande ricche di potassio e
di magnesio, come banane e altra
frutta, noci, verdura (per esempio lenticchie, spinaci, finocchi), prodotti
integrali e succhi di frutta.
Il consumo incontrollato di lassativi,
sudorazione profusa, vomito ripetuto
o diarrea persistente possono essere
causa di carenza di potassio e di
magnesio. In questi casi è necessario
consultare il medico.
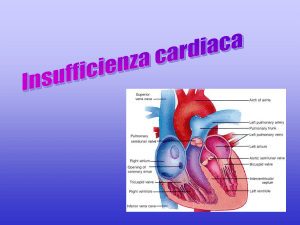
Che cos’è l’insufficienza cardiaca?
In caso di insufficienza cardiaca, il cuore non è più in grado
di pompare sufficiente sangue attraverso l’organismo. Quindi
gli organi vengono riforniti di ossigeno e di sostanze minerali
solo in modo insufficiente. Soprattutto in caso di affaticamento
il rifornimento può essere carente. Generalmente l’insufficienza cardiaca si sviluppa lentamente nel corso di diversi anni.
Durante lo stadio iniziale non ci sono sintomi, ma con il progredire della malattia si evidenziano sempre maggiori limitazioni delle capacità fisiche.
23
Cause
Le cause dell’insufficienza cardiaca
possono essere diverse. Le più importanti sono ipertensione e malattia
coronarica. In caso di valori pressori
alti, la pressione costante fa aumentare il volume del muscolo cardiaco e
dopo alcuni anni la funzionalità
viene compromessa. Perciò vale la
regola: più alta è la pressione maggiore sarà il rischio di insufficienza
cardiaca. In caso di malattia coronarica a causa di restringimento dei
vasi che alimentano il cuore, il rifornimento del muscolo cardiaco con
ossigeno e sostanze nutritizie è insufficiente. Anche un infarto pregresso,
conseguente a malattia coronarica
esistente, può essere la causa di
insufficienza o di infiammazione cardiaca.
Disturbi e sintomi
In caso di insufficienza cardiaca possono manifestarsi molteplici sintomi,
diversi da paziente a paziente. Oltre
al grado di severità anche il lato del
cuore colpito ha un ruolo importante
nell’estensione dei sintomi. Mancanza di fiato e palpitazioni durante
l’attività fisica o anche stando sdraiati, stanchezza e debolezza fisica
generale possono essere indice
di un’insufficienza cardiaca cronica.
24
Una funzione di pompaggio alterata
del ventricolo destro è causa di
edema agli arti inferiori. A causa del
ristagno ematico nella circolazione
corporea, il liquido si accumula nei
tessuti e negli organi. Di conseguenza il fegato può ingrossarsi e reagire
in modo sensibile alla pressione.
Ristagni nella zona dello stomaco
causano inappetenza, sensazione di
pienezza e costipazione. Durante la
notte viene eliminata una maggiore
quantità di acqua dai tessuti, causando disturbi del sonno a seguito di
stimolo minzionale. Se è prevalente
un disturbo della funzionalità del ventricolo sinistro, i pazienti lamentano
difficoltà di respiro. A causa del ristagno di sangue si possono formare
edemi polmonari, con conseguente
grave fame d’aria. L’irrorazione ridotta degli altri organi può causare
altri disturbi. Stanchezza e disturbi
della concentrazione derivano da
una ridotta irrorazion del cervello.
Se è colpito il rene, si manifestano
edemi dei tessuti a causa della ridotta eliminazione di sale e acqua.
L’insufficiente irrorazione dei muscoli
è causa di debolezza muscolare.
La terapia prevede l’impiegogo dei seguenti medicamenti da soli o
in combinazione:
ACE-inibitori
supportano la funzionalità cardiaca
Betabloccanti
proteggono il cuore da un eccesso di ormoni dello stress
Diuretici
supportano la funzionalità cardiaca
Glicosidi cardiaci
(preparati a base di digitale)
per rinforzare il cuore
Bloccanti dei recettori
dell’angiotensina
supportano la funzionalità cardiaca
Estratto di biancospino
per rinforzare il cuore
Conseguenze
A parte il fatto che l’insufficienza cardiaca non trattata limita le capacità e
la qualità della vita, la progressione della malattia può avere anche conseguenze gravi fino ad arrivare all’insufficienza cardiaca. Tuttavia, se la riduzione delle prestazioni viene individuata precocemente e trattata correttamente non si rendono necessarie limitazioni estreme e la vita può proseguire
quasi come prima.
Trattamento
Naturalmente, lo scopo principale – se possibile – è quello di trattare la causa
della malattia o ancora meglio di eliminarla. Ciò per esempio è possibile
intervenendo chirurgicamente su un vizio cardiaco. Negli stadi iniziali, anche
un miglioramento dell’irrorazione cardiaca in caso di restringimento dei vasi
cardiaci per mezzo di una dilatazione con catetere a palloncino o un bypass
possono ripristinare la corretta funzione di pompaggio del cuore. Tuttavia,
non sempre è possibile il trattamento della causa. La terapia medica ha lo
scopo di supportare la funzionalità del cuore, di migliorare i sintomi, di impedire che la malattia progredisca e di interrompere il circolo vizioso dei
meccanismi di adattamento.
25
Suggerimenti generali e indicazioni
sull’argomento malattie cardiocircolatorie.
Forse leggendo questo opuscolo avrà notato che le diverse
malattie cardiocircolatorie frequentemente hanno le stesse
cause. In questo capitolo vorremmo delineare ancora una
volta tutti i fattori di rischio delle malattie cardiocircolatorie.
26
Fattori di rischio non influenzabili
• Età (il rischio aumenta con l’età)
• Sesso (negli uomini il rischio è
maggiore)
• Famigliarità
Fattori di rischio influenzabili
• Sovrappeso
• Ipertensione
• Ipercolesterolemia
• Fumo
• Eccessivo consumo di alcol
• Diabete
• Stress
• Insufficiente movimento fisico
Maggiori sono i fattori di rischio,
maggiore sarà la probabilità di contrarre una malattia cardiaca o di un
cosiddetto «evento cardiaco», come
per esempio un infarto del miocardio. Ognuno può influenzare in un
certo modo la portata del rischio, in
quanto molti fattori di rischio possono
essere attribuiti ad abitudini di vita
errate. Per restare sani è necessario
riconoscere precocemente un cattivo
stile di vita e i fattori di rischio esistenti, per porvi rimedio. Studi hanno
evidenziato che la riduzione dei principali fattori di rischio, modificando
il proprio stile di vita o mediante trattamento medicamentoso, può evitare
molte malattie.
Medicamenti
Si lamenta spesso la cattiva compliance dei pazienti affetti da malattie
cardiocircolatorie. Ciò significa che
purtroppo molti pazienti non assumono i medicamenti come prescritto.
Frequentemente, i medicamenti non
vengono assunti regolarmente o interrotti prima del tempo. Le conseguenze possono comprendere una riduzione insufficiente dell’ipertensione e
del livello di colesterolo.
Molti pazienti, comprensibilmente,
sono sconcertati quando leggono il
foglietto illustrativo del medicamento
per il cuore che è stato loro prescritto
e temono di danneggiare ulteriormente la propria salute assumendolo.
Tuttavia, la maggior parte degli effetti
collaterali descritti nel foglietto illustrativo si manifesta solo in un numero molto esiguo di pazienti. Altri nel
corso del trattamento spariscono. Per
tutti i medicamenti approvati, il fattore decisivo è che l’utilità sia superiore
ai rischi.
L’utilità di un medicamento contro
l’ipertensione o contro il colesterolo
alto non viene percepita immediatamente dal paziente. Ma si intende
ottenere ben di più della sola riduzione dell’ipertensione o del livello
del colesterolo, si vogliono prevenire
soprattutto le conseguenze gravi
27
come l’ictus o l’infarto del miocardio.
Perciò è importante seguire le istruzioni del medico e assumere il medicamento come prescritto.
In altre malattie cardiocircolatorie il
paziente si accorge del beneficio del
trattamento. In questo caso non si
deve interrompere l’assunzione del
medicamento, è necessario continuare ad assumerlo come prescritto dal
medico. Anche se l’azione dei medicamenti non è più così evidente o se
si dovessero manifestare effetti collaterali, parli con il suo medico prima
di modificare il dosaggio del medicamento.
E’ consigliabile assumere i medicamenti sempre con una quantità sufficiente di liquidi, preferibilmente con
un bicchiere d’acqua. Alcune bevande come latte o succo di pompelmo
sono meno adatte, potendo influenzare l’efficacia o la tollerabilità di determinati medicamenti.
Alcuni medicamenti non devono essere assunti insieme ad altri. Pertanto è
necessario informare il medico di tutti
i medicamenti assunti. Ciò si applica
anche a quelli da banco acquistati in
farmacia o in erboristeria. Se dovesse aver dimenticato di assumere il
medicamento, la volta successiva non
raddoppi la dose, ma prosegua l’as28
sunzione con la dose prescritta. Note
sull’assunzione (per esempio prima
o dopo i pasti), sulla conservazione
e altre indicazioni possono essere
desunte dal foglietto illustrativo. In
caso di incertezza consulti il medico
o il farmacista.
Alimentazione
In molti casi una corretta alimentazione può contribuire molto al trattamento della malattia. Riducendo un
peso eccessivo è possibile migliorare
molte malattie cardiocircolatorie. Per
esempio la pressione può scendere
di 2-4 mmHg per ogni kg di peso
corporeo perso. Pertanto è consigliabile raggiungere il proprio peso
forma (a pagina 30 potrà calcolare
il suo peso forma).
Ma non sono le diete radicali o
quelle pubblicizzate dalle riviste che
portano ad un successo duraturo.
E’ necessario passare ad un’alimentazione bilanciata e consapevole,
che non offre un successo immediato
ma consente di ottenere una perdita
di peso duratura. Il fare attenzione
al contenuto di calorie degli alimenti
e l’assumere pochi grassi e poco
sale, preferendo gli alimenti ricchi di
vitamine e di fibre, oltre ad avere
un influsso positivo sul cuore, la farà
sentire meglio in generale.
E’ preferibile mangiare verdura, insalata, frutta e patate, assumendo meno
carne e alimenti ricchi di grasso. Anche piatti a base di pesce, assunti una
o due volte alla settimana possono contribuire in modo positivo a combattere
l’arteriosclerosi e il colesterolo alto. Nelle bevande occorre fare particolare
attenzione al contenuto di calorie. Preferire acqua o tè alle limonate, perché
queste e altre bibite rinfrescanti contengono molto zucchero. E’ vero che i
succhi di frutta contengono vitamine e fibre, ma anche molto zucchero.
Pertanto, è consigliabile un consumo modico di succhi di frutta, preferendo
succhi freschi o succhi di frutta senza aggiunta di zucchero.
Inoltre, provi a salare meno i suoi alimenti, aggiungendo spezie ed erbe fresche, perché molti alimenti contengono già un’alta percentuale di sale. Sarebbe meglio evitare il consumo di alimenti particolarmente salati, come conserve di pesce o di carne, prosciutto, formaggio fuso o alcuni piatti pronti.
Dopo una breve fase di «adattamento» potrà constatare che gli alimenti non
solo sono più sani, ma che hanno anche un sapore migliore. Come avrà letto
nel capitolo «Fattori di rischio» il consumo eccessivo di alcol costituisce un
fattore di rischio per le malattie cardiocircolatorie. Chieda al suo medico o
farmacista se può bere alcol e in quale misura.
29
Valori indicativi del Body Mass Index
Valori indicativi
BMI
Sotto peso
< 20
Peso forma donne
20 – 24
Peso forma uomini
20 – 25
Sovrappeso
Obesità
25 – 30
> 30
Peso forma
E’ possibile determinare il peso forma utilizzando il Body Mass Index (BMI).
Utilizzare la seguente formula per il calcolo
BMI = peso in kg/(altezza in m)2
Esempio:
peso 75 kg, altezza 1,85 m
BMI = 75 ÷ (1,85 x 1,85) ➔ BMI = 75 ÷ 3,42 ➔ BMI = 22
30
Scala per la determinazione del BMI.
E’ anche possibile desumere il proprio BMI dalla scala rappresentata qui sotto. Nella scala a sinistra segnare con una penna
la propria altezza in centimetri e in quella a destra il peso in kg.
Collegare poi i due punti utilizzando un righello. Nel punto
in cui la linea attraversa la scala centrale è possibile leggere
il proprio BMI.
Altezza in cm
BMI
Peso in kg
125
150
140
130
130
135
70
70
140
60
60
145
50
50
150
40
40
30
30
155
160
100
95
90
85
80
70
65
60
20
20
55
50
175
180
110
75
165
170
120
15
15
185
45
40
190
195
200
205
10
10
35
30
210
25
31
Sport
L’attività sportiva di tipo adeguato migliora le prestazioni e può influenzare
in modo positivo cuore e circolazione. Inoltre, un’attività sportiva regolare
è un buon metodo per perdere i chili di troppo. Tuttavia, prima di iniziare
il proprio personale programma di fitness è consigliabile e utile consultarsi
con il medico sul tipo di training da adottare.
In genere sono indicati i tipi di sport di resistenza come escursioni, camminate, ciclismo e nuoto. In caso di malattie non pericolose e lievi è anche
possibile praticare tennis e golf, sciare e praticare lo sci di fondo inteso
come escursionismo sugli sci. E’invece consigliabile evitare i tipi di sport
di forza e quelli che possono creare situazioni di pericolo, come roccia,
immersioni o volo oltre a ogni forma di sport di competizione e agonistico.
In caso di malattie più gravi la scelta del corretto tipo di training è particolarmente importante. Può essere anche utile praticare lo sport in un gruppo
di persone con patologia cardiaca, sotto controllo medico. Chieda al suo
medico se può praticare la sauna.
32
Suggerimenti per il training di resistenza
La parola d’ordine è regolarità
• 3– 4 volte alla settimana per ca.
30 minuti. Meglio lentamente ma
più a lungo
• Evitare affaticamento eccessivo.
Il limite di affaticamento individuale
non deve essere superato
• Integrare il programma di training
nell’attività giornaliera
• Trovare un compagno con cui
praticare il training
• Non praticare sport a stomaco
pieno, attendere almeno 2 ore
dopo aver mangiato
• Bere molto durante il training
Attività sessuale
Fondamentalmente una vita sessuale
soddisfacente ha un effetto positivo
sulla psiche e pertanto favorisce la
salute. L’affaticamento fisico durante
l’attività sessuale non è così grande
come spesso si ritiene. Il decesso
improvviso durante l’attività sessuale
è molto raro. Se quando sale le scale
o cammina velocemente non ha disturbi può proseguire la sua vita sessuale come prima. Se la sua forma
fisica è molto compromessa, come
per esempio dopo un infarto del
miocardio, si rivolga al suo medico
per discutere apertamente di questo
argomento.
Altro
In ogni caso è consigliabile smettere
completamente di fumare, in quanto il
fumo costituisce ancora il «colpevole»
principale di molte malattie cardiocircolatorie. Se fuma cerchi di smettere
al più presto e se non dovesse riuscirci da solo/a consulti il suo medico
per liberarsi nel modo migliore di
questo vizio.
Tenti di evitare stress eccessivo e
impari a rilassarsi correttamente.
Potrebbe fare una vacanza rilassante,
rinunciando a faticosi programmi di
visite o svolgere regolarmente training
autogeno o esercizi di rilassamento.
Anche sul lavoro è consigliabile evitare rabbia e agitazione. Facendo
moto all’aperto potrà fare molto per
il suo corpo. Una passeggiata nel
verde o una giornata di bagni può
essere balsamica per il corpo e per
lo spirito. Ma la cosa più importante
è che trovi piacevole a vita, anche
se dovesse limitare alcune cose.
Una disposizione positiva aiuta ad
essere più sani e anche più felici.
33
Le 10 regole per i pazienti affetti
da malattia cardiocircolatoria.
Chi segue attentamente queste regole migliorerà notevolmente la qualità della propria vita.
1. Seguire le indicazioni del medico
2. Assumere i medicamenti come prescritto
3. Smettere di fumare
4. Raggiungere il peso forma
5. Preferire grassi e oli di alta qualità
6. Mangiare molta frutta, verdura e insalata
7. Adottare un’alimentazione povera di sale
8. Bere poco alcol
9. Fare molto movimento fisico
10. Evitare lo stress
34
Note.
E’ importante annotare tutto ciò che interessa l’argomento
malattie cardiocircolatorie. Queste note già alla prossima
visita potrebbero essere utili al suo medico per consentire
un trattamento più mirato.
35
Sandoz Pharmaceuticals S.A.
Hinterbergstrasse 24
6330 Cham 2
Tel. 041 748 30 80
Fax 041 748 30 81
www.generici.ch
a Novartis company