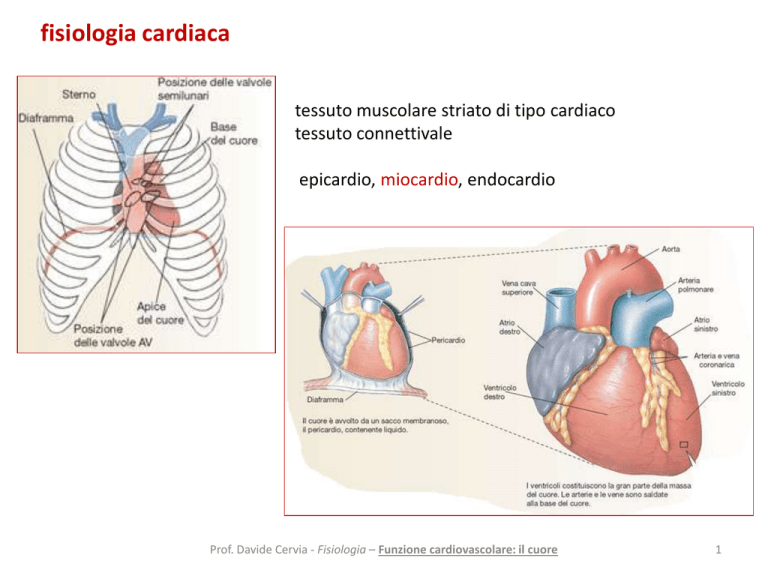
fisiologia cardiaca
tessuto muscolare striato di tipo cardiaco
tessuto connettivale
epicardio, miocardio, endocardio
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
1
setto interatriale e interventricolare
valvole cardiache:
atrioventicolari
semilunari
lo spessore del miocardio è
maggiore nel ventricolo sinistro
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
2
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
3
P
P
Il sangue scorre seguendo
un gradiente pressorio
Tale gradiente è generato
dal cuore
il ventricolo sinistro è il generatore della
pressione del sangue nella circolazione sistemica
o grande circolazione
il ventricolo destro è il generatore della pressione
del sangue nella circolazione polmonare o piccola
circolazione
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
4
tessuti funzionali del cuore
miocardio composto da fibre muscolari striate dette cardiomiociti:
nuclei centrali, piccole (5-15 μm diametro, 20-30 μm lunghezza), non isolate tra loro
(anche con diramazioni), connesse da dischi intercalari, presenza di bande Z
desmosomi (giunzioni strette, unione meccanica)
gap junctions (giunzioni comunicanti, unione elettrica, sincizio funzionale)
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
5
i miofilamenti (miosina, actina, troponina e tropomiosina) sono geneticamente diversi da
quelli del muscolo scheletrico
i tubuli T sono situati a livello della banda Z (non A-I come nei muscoli scheletrici), hanno
maggior diametro e danno luogo a diadi
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
6
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
7
Il tessuto di conduzione li trasporta
Il tessuto nodale
genera impulsi
Il tessuto contrattile
viene eccitato
i cardiomiciti sono cellule eccitabili ma con caratteristiche diverse:
tessuto autoritmico (nodale, pacemaker)
tessuto di conduzione
miocardio di lavoro (contrattile)
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
8
vie di conduzione del PA
conduttività o dromotropismo
nodo SA (pacemaker primario)--tessuto nodale---miocardio atriale
destro e poi sinistro---vie
internodali anteriore, media,
superiore, via interatriale anteriore--sistema di conduzione AV
nodo AV: pacemaker secondario,
viene dominato dall’alta frequenza
dei PA generati dal nodo SA
sistema di conduzione AV: nodo AV,
tronco comune del fascio AV (fascio
di His), branche destra e sinistra del
fascio di His, fascicoli dei fasci di
His, fibre del Purkinje
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
9
il ritardo dell’eccitazione del nodo AV (bassa velocità di conduzione) permette l’attivazione
ventricolare dopo l’eccitazione degli atrii
la velocità di conduzione cresce progressivamente dal fascio di His alle fibre del Purkinje:
rapido propagarsi del PA nei ventricoli e conseguente attivazione efficiente del miocardio
contrattile ventricolare
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
10
automatismo o cronotropismo
il nodo SA è il pacemaker primario (70-90 PA/min)
il nodo AV (pacemaker secondario) genera 40-60 PA/min
le fibre del Purkinje (pacemaker terziario) scaricano 15-40 PA/min
in condizioni fisiologiche il nodo SA è l’unico centro autoritmico del cuore
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
11
i tessuti autoritmici hanno bassa velocità di
conduzione
il PA autoritmico ha minore ampiezza (fibre
depolarizzate basalmente) dei PA scheletrici
la ripolarizzazione (ca. -60 mV) attiva un
canale cationico misto Na+ e K+, che genera
una corrente If (“funny”): depolarizzazione
della cellula
si attiva anche una corrente Ca2+ di tipo T (ICa,T)
che depolarizza ulteriormente la cellula fino al
valore soglia (potenziale pacemaker)
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
12
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
13
caratteristiche del PA cardiaco
ad ogni PA corrisponde una contrazione muscolare che mantiene lo stesso ritmo
in generale, nelle fibre cardiache il PA ha durata maggiore rispetto alle altre cellule
eccitabili
ha ampiezza minore del PA neuronale
la latenza dell’accoppiamento eccitazione-contrazione è maggiore rispetto al muscolo
scheletrico, inferiore rispetto al muscolo liscio
la durata della contrazione è maggiore rispetto al muscolo scheletrico, inferiore rispetto al
muscolo liscio
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
14
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
15
poco nei
tessuti nodali
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
16
i PA cardiaci sono complessi e hanno caratteristiche diverse tra
loro, ne esistono di due tipologie:
PA delle fibre autoritmiche (nodo SA e AV), risposta lenta
PA dei tessuti di conduzione e di lavoro, risposta veloce
potenziale di membrana nel miocardio nodale = -40/-70 mV
potenziale di membrana nel miocardio di lavoro = -70/-80 mV
potenziale di membrana nel miocardio di conduzione =-90 mV
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
17
PA autoritmico
-40mv
-60 mv
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
18
PA di conduzione e di lavoro
lo stimolo insorge
quando arriva un
segnale che
depolarizza la cellula a
ca. -65 mV
inattivo
Massima attivazione e
veloce inattivazione
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
19
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
20
Molto lungo
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
21
eccitabilità cardiaca
batmotropismo: proprietà di rispondere
a stimoli applicati dall’esterno
soglia, stimolo subliminare e
sopraliminare
periodo refrattario assoluto
(200-250 ms nel miocardio di lavoro)
periodo refrattario relativo
(25-30 ms nel miocardio di lavoro)
possibile insorgere di un’extrasistole
(forza minore)
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
22
il periodo refrattario relativo delle fibre a risposta lenta si protrae oltre la fase 3
la fibra riacquista la piena eccitabilità nel periodo tardivo della fase 4
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
23
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
24
la forza di contrazione della post-extrasistole è maggiore perché durante il periodo refrattario
allungato il ventricolo si riempie maggiormente e anche i canali Ca2+ sono più disponibili
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
25
accoppiamento eccitazione-contrazione
interessa il miocardio
di lavoro
reticolo
sarcoplasmatico
longitudinale
diadi (scarso ruolo
dell’apertura
meccanica dei RyR)
tubuli T a livello delle
linee Z
RyR2 e CICR
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
26
lento
veloce
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
27
il ciclo dei ponti trasversali e lo scorrimento dei miofilamenti avviene in maniera simile a
quello del muscolo scheletrico ma con delle differenze
ad es. la sensibilità al Ca2+:
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
28
l’elettrocardiogramma
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
29
triangolo di Einthoven
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
30
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
31
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
32
il ciclo cardiaco
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
33
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
34
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
35
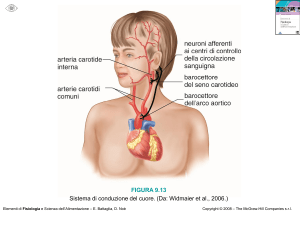
controllo nervoso del cuore
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
36
ortosimpatico: effetto cronotropo (frequenza), dromotropo (velocità di conduzione),
batmotropo (eccitabilità), ionotropo (gettata sistolica) positivo; dissimetria
parasimpatico: innervazione di nodi e atrii; effetti negativi, soprattutto sulla frequenza
cardiaca; dissimetria
simpatico
Battito
parasimpatico
Stimolazione parasimpatica
Tempo (s)
Stimolazione simpatica
Tempo (s)
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
37
ortosimpatico
maggior entrata di Ca2+: potenziamento della depolarizzazione (cellule nodali) ed aumento
della fase di plateau (cellule contrattili)
aumento della sistole (ionotropo); maggior ampiezza del PA induce conduzione più veloce
(dromotropo); maggior depolarizzazione induce più eccitabilità (batmotropo) e pacemaker
più veloce (cronotropo)
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
38
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
39
parasimpatico
apertura di un canale KAch dovuta a recettori muscarici M2
maggior uscita di K+: iperpolarizzazione
diminuzione della sistole (ionotropo);
minor conduzione (dromotropo); minor
eccitabilità (batmotropo); pacemaker più
lenti (cronotropo)
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
40
minor entrata di Ca2+
effetto cronotropo negativo e ionotropo negativo (a carico soprattutto degli atrii)
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
41
controllo ormonale del cuore
catecolamine dalla surrenale: effetti simili alla stimolazione ortosimpatica
ormoni tiroidei: aumentano la frequenza cardiaca e la sintesi proteica (ipertrofia)
insulina: effetto Ca2+ ionotropo positivo (inibizione dei meccanismi di riassorbimento di Ca2+
nel reticolo)
glucagone: effetto cronotropo e ionotropo positivo (simili alla stimolazione ortosimpatica
β1-adrenergica)
controllo chimico del cuore
chemocettori centrali e periferici che controllano la respirazione
ipossia moderata (o aumento della PCO2)= aumento della frequenza di scarica dei PA dei
chemocettori periferici = aumento riflesso della frequenza cardiaca e della sistole
l’azione diretta della CO2 sul cuore evoca risposte opposte a quelle riflesse
l’ischemia riduce l’ATP, il pH e la quantità di Ca2+ liberata dal reticolo sarcoplasmatico
sensibilità meccanica
esistono dei recettori sensibili alla distensione (meccanocettori):
volocettori (vene e atrii)
barocettori cardiopolmonari o pressocettori (arteria polmonare, ventricoli, pericardio); altri
pressocettori sono i barocettori arteriosi (arco dell’aorta e seni carotidei)
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
42
Prof. Davide Cervia - Fisiologia – Funzione cardiovascolare: il cuore
43