Fondazione Svizzera
di Cardiologia
Con impegno contro le cardiopatie e l’ictus cerebrale
Il pacemaker (stimolatore cardiaco)
Informazioni per i pazienti
Indice
Introduzione 2
Il cuore e la sua funzione
3
Lo stimolatore cardiaco (pacemaker)
4
L’operazione 6
Controlli e regolazioni del pacemaker
9
Durata del pacemaker10
Medicamenti e pacemaker11
Come comportarsi col pacemaker
11
Raccomandazioni particolari11
Tabella sulle interferenze sui pacemaker
cardiaci13
Introduzione
Dato che porta un pacemaker (stimolatore cardiaco) si porrà
molte domande, forse anche alcune che la preoccupano. Questo
opuscolo si propone di spiegarle in breve come funziona il cuore,
qual è il compito del pacemaker e quali attenzioni si richiedono a
chi porta questo apparecchio.
Le informazioni contenute in questo opuscolo sono di carattere generale e non possono quindi tener conto delle peculiarità
di ogni singolo caso. Perciò si rivolga al suo medico se non vi trova
risposta a certe domande o se le occorrono maggiori dettagli su
qualche aspetto.
Attualmente vivono in Svizzera oltre 35 000 pazienti con un
pacemaker. I primi apparecchi di questo genere sono stati impiantati nel 1958. Da allora la tecnica si è notevolmente perfezionata,
per cui è stato possibile adeguare sempre meglio il pacemaker
alle necessità del cuore umano. Si tratta di uno degli apparecchi
medici più sicuri e più affidabili in assoluto.
Il genere maschile vale anche per quello femminile.
2
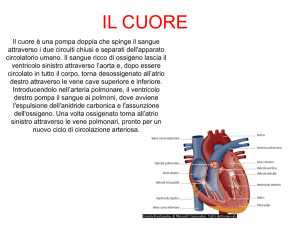
Il cuore e la sua funzione
Il compito principale del cuore è quello di pompare il sangue nei
vasi sanguigni, per apportare ossigeno e altre sostanze nutritive
ai diversi organi e tessuti del corpo e provvedere al trasporto e
all’eliminazione dei prodotti di rifiuto. Il cuore batte, cioè pompa,
circa settanta volte al minuto in condizioni di riposo, e con maggiore frequenza in caso di sforzo fisico o agitazione.
Questa attività è regolata dallo stimolatore cardiaco naturale,
il nodo sinusale, che è situato nell’atrio destro e genera impulsi
elettrici. Tramite un sistema di conduzione, ciascuno di questi
impulsi elettrici si propaga agli atri e raggiunge poi una particolare struttura di comando o di collegamento, il nodo atrioventricolare (nodo AV), situato tra gli atri e i ventricoli. Il fascio di His e
le fibre conduttrici dello stimolo trasmettono gli impulsi elettrici
dal nodo AV ai ventricoli e alla loro muscolatura (figura 1).
In questo sistema di conduzione elettrica dello stimolo possono manifestarsi disturbi temporanei o permanenti. Per esempio, è possibile che lo stimolatore naturale (nodo sinusale) si fermi
e riprenda a funzionare solo dopo qualche secondo. Oppure può
verificarsi un’interruzione momentanea della conduzione dello
stimolo tra gli atri e i ventricoli, a cui consegue un arresto dell’attività cardiaca per alcuni secondi.
L’organo più sensibile a un arresto cardiaco temporaneo è il
cervello, che reagisce con un attacco di vertigini o, dopo pochi
secondi, con perdita di coscienza. I disturbi della formazione e
della conduzione dell’impulso elettrico possono essere anche solo
parziali e determinare un rallentamento dei battiti cardiaci. Come
possibili conseguenze si hanno difficoltà di respirazione (dispnea)
o diminuzione delle capacità psicofisiche.
Causa principale dei disturbi, oltre a diverse malattie del
cuore, sono soprattutto i processi d’invecchiamento del sistema di
3
conduzione dello stimolo. Il rallentamento dei battiti cardiaci
viene denominato bradicardia.
Lo stimolatore cardiaco (pacemaker) elimina i diversi disturbi
del sistema di conduzione, inviando al cuore impulsi elettrici in
caso di necessità.
Lo stimolatore cardiaco (pacemaker)
Il pacemaker è costituito da un involucro di titanio, metallo molto
ben tollerato dall’organismo, contenente la batteria e il dispositivo elettronico (simile a un piccolo computer) collegato al cuore
mediante una o più sonde (figure 2 e 3).
Il dispositivo elettronico controlla gli impulsi elettrici generati
dal cuore stesso. In assenza di un battito cardiaco fa emettere alla
batteria un breve impulso elettrico che, tramite la sonda, viene
trasmesso al muscolo cardiaco, provocandovi un battito. Il pacemaker interviene quindi soltanto se il ritmo naturale del cuore
scende al di sotto di una determinata frequenza o quando l’attività elettrica tra atri e ventricoli è interrotta.
I pacemaker vengono regolati dall’esterno con uno speciale
apparecchio programmatore, che viene applicato sulla pelle sopra
il pacemaker stesso. Mediante onde elettromagnetiche, questo
apparecchio comunica col dispositivo elettronico del pacemaker e
permette di adeguare i parametri importanti in base alle necessità del paziente. Uno di questi parametri è la frequenza cardiaca
a riposo. Dato che il sistema di conduzione elettrica del cuore può
presentare disturbi a diversi livelli, per eliminarli nel modo più
opportuno sono stati messi a punto vari tipi di pacemaker.
4
1
2
4
3
9
5
10
11
12
13
6
7
14
8
15
1. Aorta
2. Vena cava superiore
3. Nodo sinusale
4. Atrio sinistro
5. Atrio destro
6. Valvola tricuspide
7. Vena cava inferiore
8. Ventricolo destro
9. Valvola aortica
10. Nodo atrioventricolare (AV)
11. Valvola mitrale
12. Fascio di His
13. Branca sinistra e destra
14. Ventricolo sinistro
15. Miocardio
Figura 1: sistema di conduzione elettrica del cuore
Il nodo sinusale, situato nell’atrio destro, genera regolarmente degli impulsi che, tramite fibre
conduttrici elettriche, si propagano agli atri e, dopo esser passati per il nodo atrioventricolare,
ai ventricoli. Questo sistema di conduzione dello stimolo permette di trasmettere il segnale
che provoca il battito (cioè la contrazione): prima agli atri e poi, dopo un breve intervallo di
tempo, ai ventricoli.
5
Il sistema monocamerale
Nel pacemaker monocamerale generalmente si colloca un elettrodo nel ventricolo destro o (più raramente) nell’atrio destro
(figure 2 e 3).
Il sistema bicamerale
Il sistema bicamerale è munito di due elettrodi, collocati nel ventricolo destro e nell’atrio destro. Così si può includere l’atrio nel
ciclo cardiaco, sincronizzando l’attività di atri e ventricoli (figure
2 e 3).
Il sistema tricamerale
Nel sistema tricamerale (pacemaker biventricolare) si colloca un
terzo elettrodo nel seno coronarico venoso (una vena posta sulla
superficie cardiaca). Ciò permette ai ventricoli destro e sinistro di
contrarsi contemporaneamente, migliorando l’efficienza della
pompa cardiaca. Questa forma di terapia è denominata terapia di
resincronizzazione cardiaca (CRT) e viene impiegata in alcuni casi
di insufficienza cardiaca in fase avanzata (figura 4).
Quasi tutti i sistemi impiantati oggigiorno dispongono inoltre
di un meccanismo speciale che registra l’attività fisica e adatta la
frequenza di stimolazione – e quindi i battiti cardiaci – alle necessità del paziente. Il medico curante sceglierà il tipo di pacemaker
più adatto, tenendo conto della situazione individuale del
paziente.
L’operazione
L’intervento chirurgico comporta soltanto un piccolo rischio, si
può effettuare senza problemi anche su persone anziane e non
richiede preparativi particolari, ad eccezione della pulizia della
sede di impianto con un sapone disinfettante.
6
Grazie alla Sua donazione la Fondazione Svizzera di Cardiologia può
•
•
•
•
sostenere i ricercatori in Svizzera affinché acquisiscano nuove conoscenze
sulle cause delle cardiopatie.
dare il suo supporto a progetti di ricerca per sviluppare nuovi metodi
d’esame e di trattamento.
consigliare le persone colpite e i loro familiari e mette a loro disposizione
opuscoli informativi sulla patologia, sul trattamento e sulla prevenzione
informare la popolazione sulla prevenzione efficace delle malattie cardiovascolari e dell’ictus cerebrale e la motiva ad adottare uno stile di vita sano
per il cuore.
I nostri servizi per Lei quale sostenitrice/sostenitore:
•
•
•
•
Consulenza al telefono del cuore 0848 443 278 da parte dei nostri
specialisti (in tedesco o in francese).
Risposta scritta alle Sue domande nella nostra consultazione su
www.swissheart.ch/consultazione.
Test del cuore pesonale CardioTest® gratuito (a partire da un contributo
di sostenitore di CHF 60.– all’anno).
Rivista «Cuore e ictus cerebrale» (4 volte all’anno).
Sì, vorrei diventare sostenitrice / sostenitore!
Sì, inviatemi per favore senza impegno, per conoscenza,
un esemplare della rivista per i sostenitori «Cuore e
Ictus cerebrale»!
Fondazione Svizzera
di Cardiologia
Con impegno contro le cardiopatie e l’ictus cerebrale
La Fondazione Svizzera
di Cardiologia è
certificata dalla ZEWO
dal 1989.
Sistema
monocamerale
Sonda
ventricolare
Sonda atriale
Sistema
bicamerale
Sonda
ventricolare
Figura 2: schema del pacemaker (stimolatore cardiaco)
In anestesia locale si pratica una piccola incisione della pelle,
generalmente nella regione della clavicola, attraverso la quale si
introduce la sonda (elettrodo) in una vena e poi la si sospinge fino
al cuore. Sotto controllo radiologico l’estremità della sonda viene
saldamente fissata nel ventricolo destro, verificandone il funzionamento durante l’intervento.
Se si tratta di un pacemaker con due sonde, la seconda viene
inserita allo stesso modo nell’atrio destro. Nel sistema tricame7
Sonda atriale
Sonda ventricolare
Pacemaker
(stimolatore cardiaco)
Figura 3: posizione del pacemaker e delle sonde
Il pacemaker è collegato al cuore mediante una sonda (elettrodo), che viene sospinta fino al
ventricolo destro attraverso il sistema venoso. Tramite questa sonda controlla la frequenza
cardiaca e, se il cuore batte troppo lentamente, invia degli impulsi al cuore (sistema monocamerale, sonda arancia). Nel sistema bicamerale si inserisce un secondo elettrodo (sonda
verde) nell’atrio destro.
8
rale, il terzo elettrodo viene collocato nel seno coronarico venoso
(una vena sulla superficie cardiaca), rendendo possibile la stimolazione del ventricolo sinistro. Poi si collega il pacemaker alle
sonde, lo si sistema sotto la pelle (o sotto il muscolo) e si sutura
l’incisione.
Nei primi giorni successivi all’intervento chirurgico eviti i
movimenti troppo bruschi della spalla e del braccio del lato operato. Poi potrà e dovrà di nuovo muoversi liberamente. Il medico
fornirà appropriate istruzioni per la cura della ferita chirurgica.
Fra le complicazioni rare sono compresi soprattutto gli ematomi a livello della sede dell’intervento chirurgico e le trombosi
nella vena utilizzata, mentre le infezioni sono eventi molto rari.
Occasionalmente può spostarsi una sonda e deve essere posizionata di nuovo. In casi molto rari il polmone può perdere aria
(pneumotorace) e deve essere inserito un drenaggio per alcuni
giorni. Solo in casi eccezionali si osservano lesioni del cuore o una
disfunzione del pacemaker.
Controlli e regolazioni del pacemaker
I pacemaker possono essere programmati dall’esterno in modo
indolore mediante apparecchi speciali. Una volta impiantato, il
pacemaker viene programmato esattamente sui valori più appropriati per ciascun caso specifico. Viene impostata una frequenza
cardiaca minima, e se la frequenza cardiaca del paziente scende
al di sotto di questo valore, il pacemaker entra in funzione. Un
controllo periodico del sistema è imprescindibile (almeno una
volta all’anno). Un cardiologo specializzato nell’impianto di pacemaker (per un elenco completo consultare il sito Internet www.
pacemaker.ch/de/mitglieder) programma il dispositivo, adeguandolo ai bisogni personali del paziente.
9
Figura 4: la terapia di risincronizzazione
La terapia di risincronizzazione cardiaca (sistema tricamerale) è utilizzata per certi
pazienti che soffrono di insufficienza cardiaca in fase avanzata. Tramite elettrodi il
pacemaker trasmette degli impulsi elettrici al cuore, stimolando l’atrio destro e i
ventricoli destro e sinistro. Con la terapia di risincronizzazione i ventricoli possono
tornare a battere in modo coordinato (sincronizzato), migliorando così nettamente
la funzione del cuore quale pompa premente.
Se avverte delle sensazioni sgradevoli attribuibili al pacemaker, è
consigliabile comunicarlo al medico in occasione della visita
seguente. In caso di malessere, battito cardiaco troppo lento,
affanno respiratorio o problemi alla ferita (arrossamento, secrezione), va informato immediatamente il cardiologo.
Durata del pacemaker
La durata del pacemaker dipende dal modello utilizzato e dalle
regolazioni impostate, ed è di sovente da sei a dieci anni e più. In
10
molti pacemaker lo stato della batteria può essere misurato
coll’apparecchio programmatore. Di solito i controlli periodici
sono stabiliti in modo da individuare tempestivamente quando
debba essere sostituito l’involucro (non viene sostituita solo la
batteria). Nella maggior parte dei casi, quando si cambia il pacemaker le sonde rimangono al suo posto e si sostituisce soltanto
l’involucro.
Medicamenti e pacemaker
Il pacemaker garantisce soltanto un numero minimo di pulsazioni
al minuto. Per curare altri disturbi di cuore (extrasistoli, affanno
respiratorio, angina pectoris) si deve continuare a prendere i
medicamenti prescritti dal medico.
Come comportarsi col pacemaker
Guarita la ferita operatoria, la incoraggiamo a riprendere l’attività fisica. Constaterà che col pacemaker si può condurre una vita
normale. Nella maggior parte dei casi si può continuare a praticare sport, dedicarsi ai propri hobby e riprendere la propria attività professionale. Se nella zona della cicatrice si manifestano
arrossamenti, lesioni, dolori o altri inconvenienti, occorre informare senza indugio il medico.
Raccomandazioni particolari
Carta per portatori di pacemaker
Dopo l’intervento le sarà consegnata una carta per portatori di
pacemaker, che deve sempre portare con sé. Attesta che lei porta
un pacemaker (per esempio in caso di controlli di sicurezza all’aeroporto) e contiene tutte le indicazioni importanti in caso d’emergenza.
11
Influssi elettromagnetici
È possibile che il funzionamento del pacemaker sia disturbato da
campi elettromagnetici più o meno intensi. Il pacemaker può
essere bloccato da un campo elettromagnetico (con conseguente
malessere e rallentamento della frequenza cardiaca) o essere stimolato con una frequenza errata (in casi rari può causare aritmie). Una stimolazione con frequenza erronea è possibile anche
quando si orienta un magnete verso il pacemaker. In linea di principio si impone prudenza con tutti gli apparecchi che producono
campi elettromagnetici. Dato che l’involucro del pacemaker è
costituito di titanio, lo protegge dalla maggior parte di questi
influssi. Tuttavia, vi sono situazioni che comportano un determinato rischio (vedi tabella sulle interferenze sui pacemaker cardiaci
seguente). Informi tutti i medici presso i quali è in cura che porta
un pacemaker. In caso di viaggio all’estero di una certa durata è
opportuno chiedere al medico l’indirizzo di una clinica cardiologica situata nelle vicinanze, che conosca il suo modello di pacemaker.
12
Oggetti personali
Utilizzabile senza problemi, rischio trascurabile
• Televisore, radio, impianto stereofonico o impianti audiovisivi analoghi
• Telecomandi per il televisore, console per videogiochi
• Asciugacapelli, rasoio elettrico o altri apparecchi elettrici nella stanza da
bagno (per es. spazzolino da denti elettrico o spazzolino a ultrasuoni)
• Lettori di libri elettronici
• Pesa persone elettronico (senza misurazione del grasso corporeo)
• Coperte elettriche e cuscini riscaldanti
• Sedia per massaggio
• Telefono cellulare, telefono cordless di casa, walkie-talkie (apparecchi
ricetrasmittenti)
• Activity tracker (bracciali e orologi sportivi per la misurazione dell’attività
fisica e della frequenza cardiaca, per es. Polar, Garmin, ecc.)
I seguenti apparecchi non devono essere utilizzati direttamente al di sopra
dell’impianto
• Apparecchi per la riproduzione musicale (almeno 3 cm di distanza
tra cuffietta auricolare e impianto)
• Apparecchi portatili per massaggi
• Piccoli magneti (per es. per fissare targhette o pin)
• Tablet elettronici (magneti per fissare l’involucro)
Questi apparecchi non sono adatti all’utilizzo personale
• Bilance per la massa grassa
• Poltrone o materassi magnetici
• Apparecchi elettrici per la stimolazione muscolare (per es. i muscoli
addominali)
Elettrodomestici della cucina o per la casa
Utilizzabile senza problemi, rischio trascurabile
• Lavatrice, aspirapolvere, forno a microonde, lavastoviglie, cucina elettrica,
forno ventilato o elettrodomestici simili
• Piastre di cucine a induzione: il campo elettromagnetico si riduce con il
quadrato della distanza dalla piastra a induzione. Se Lei non si china
direttamente sopra alla piastra, non esiste praticamente alcun rischio di
interferenze con pacemaker o ICD
• Mixer, tostapane, coltello elettrico, apriscatole elettrico, robot da cucina
universale, ecc.
Impianti d’ufficio o di officina, macchine da giardino
Utilizzabile senza problemi, rischio trascurabile
• Computer o Laptop
• Rete wireless Wi-Fi o Bluetooth, fax, fotocopiatrice, stampante
13
Lei dovrebbe mantenere una distanza di almeno 15 cm dai seguenti
apparecchi
• Apparecchi elettrici con un piccolo motore (per es. trapani e seghe)
• Attrezzi elettrici da giardino (rasaerba, soffiatori)
• Altoparlanti
• Telecomandi, p. es. per il controllo degli aeromodelli
Con questi apparecchi si dovrebbe mantenere una distanza minima di
70–100 cm, oppure evitare di utilizzarli
• Bobine di accensione di motori in moto, p. es. nelle auto
• Motori a combustione interna con candele di accensione
• Saldatrici ad arco elettrico: mantenga una distanza di sicurezza
di almeno 1 metro
• Apparecchi elettrici con campi elettrici intensi
• Macchine che producono forti vibrazioni (martello pneumatico, trapani ecc.)
Supermercati, aeroporti
I controlli di sicurezza presso gli aeroporti o i dispositivi antitaccheggio dei
supermercati non alterano il funzionamento del pacemaker o dell’ICD. Lei
tuttavia non dovrebbe sostare in mezzo a questi impianti ma passare rapidamente. Faccia presente che Lei ha un pacemaker o un ICD se il rivestimento
metallico attiva l’allarme. Porti con sé la Sua tessera che La identifica come
portatore di un pacemaker o ICD.
Trattamenti dentistici o medici, accertamenti e terapie
Utilizzabile senza problemi, rischio trascurabile
• Tomografia computerizzata (TC)
• Ultrasuoni ed esami ecocardiografici
• Comuni trattamenti dentistici, rimozione del tartaro con ultrasuoni
La prudenza è d’obbligo in presenza di
• Apparecchi elettrici per fisioterapia
I seguenti trattamenti/accertamenti medici non dovrebbero essere
effettuati o esserlo solo dopo aver consultato la clinica che ha effettuato
l’impianto
• Risonanza magnetica (RM)
• Litotripsia (frantumazione dei calcoli renali)
• Trattamento diatermico
• Trattamento Novodyn
• Stimolazione elettrica nervosa transcutanea (TENS)
• Elettrocauterizzazione (bisturi elettrico)
• Terapia ad alte frequenze o onde corte
• Radioterapia
14
Informazioni generali
• Non ripari per nessun motivo apparecchi elettrici collegati
• Interferenze specifiche in campo professionale: si informi presso il medico
curante su possibili rischi sul Suo posto di lavoro
Ringraziamo la Società Svizzera di Cardiologia et il suo Gruppo di
lavoro stimolazione cardiaca ed elettrofisiologia e la Società svizzera
di chirurgia del cuore e dei vasi toracici per la collaborazione specialistica e redazionale.
Sapere · Comprendere · Vivere meglio
Le seguenti ditte sono partner della piattaforma «Sapere – C
­ omprendere –
Vivere meglio» della Fondazione Svizzera di Cardiologia. Un impegno
congiunto per informare i pazienti in modo completo e comprensibile e per
promuovere la loro competenza.
15
Questo opuscolo le è dato dalla Fondazione Svizzera di Cardiologia. Vogliamo informare in modo approfondito e oggettivo i pazienti e i loro congiunti sugli esami, i trattamenti, la riabilitazione e la prevenzione delle malattie cardiovascolari e dell’ictus cerebrale. Inoltre sosteniamo dei progetti di ricerca molto promettenti in questi ambiti. Per
entrambi i compiti ogni anno occorrono cospicue somme di denaro. Con un’offerta ci
aiuta a proseguire la nostra attività a beneficio delle persone colpite e della popolazione.
La ringraziamo di cuore del suo contributo.
Fondazione Svizzera
di Cardiologia
Con impegno contro le cardiopatie e l’ictus cerebrale
Fondazione Svizzera di Cardiologia
Schwarztorstrasse 18
Casella postale 368
3000 Berna 14
Telefono 031 388 80 80
Telefax 031 388 80 88
[email protected]
www.swissheart.ch
Consulenza al telefono del cuore 0848 443 278 da parte
dei nostri medici specialisti (in tedesco: ogni mercoledì dalle 17 alle 19,
in francese: ogni martedì dalle 17 alle 19)
Risposta scritta alle sue domande nella nostra consultazione su
www.swissheart.ch/consultazione o per lettera
La Fondazione Svizzera di Cardiologia è certificata dalla ZEWO dal 1989.
Il marchio di qualità indica:
• impiego finalizzato, economico ed efficace della sua offerta
• informazione trasparente e resoconto probante
• strutture di controllo indipendenti e appropriate
• comunicazione sincera e raccolta dei fondi corretta
© Fondazione Svizzera di Cardiologia, dicembre 2015
Conto per offerte CP 69-65432-3
IBAN CH80 0900 0000 6906 5432 3