Responsabile:
Dott. Massimo Valsecchi
Redazione:
Newsletter
N. 1 gennaio 2009
D.ssa Giuseppina Napoletano
[email protected]
Dott. Federico Gobbi
[email protected]
D.ssa Nguyen Thi My Dung
[email protected]
Recapiti:
tel. 045 8075918 – 5956 – 6010 - 6015
La presente newsletter e le edizioni
precedenti sono reperibili nel sito della
Regione del Veneto al seguente indirizzo:
http://www.regione.veneto.it/Servizi+alla
+Persona/Sanita/Prevenzione/Stili+di+vit
a+e+salute/Malattie+viaggiatori+interna
zionali/Newsletter.htm
Nel sito del Dipartimento di Prevenzione
ULSS 20 all’indirizzo:
http://prevenzione.ulss20.verona.it/viagn
ews.html
Supporto tecnico: Andrea Comin
DENGUE
Il 2 agosto 2007 una donna spagnola di 33 anni ritorna in Spagna dopo aver
soggiornato per lavoro 6 mesi ad Anantapur, in India.
In anamnesi risulta che nel 2005 è stata in Brasile; nei primi giorni di giugno 2007,
mentre era in India, ha avuto un episodio febbrile. A metà giugno dello stesso
anno aveva visitato per pochi giorni la Thailandia.
Il 4 agosto 2007 parte per Dubrovnik (Croazia), per un periodo di vacanza.
Il 6 agosto presenta febbre alta, brividi, cefalea, artralgie, mialgie e viene
ricoverata in ospedale; il 9 agosto compare un rash maculo-papulare diffuso.
Gli esami ematochimici evidenziano emoglobina (Hb) 14,3, piastrine (plt) 97.000,
globuli bianchi (WBC) 1.900, transaminasi ALT 31 e AST 45.
L’11 agosto le piastrine scendono a 50.000; nel sospetto di febbre emorragica
virale la paziente viene trasferita all’ospedale di Zagabria.
La radiografia del torace e l’ecografia dell’addome evidenziano versamenti pleurici
e peritoneali.
La paziente viene dunque reidratata per via parenterale e trattata con antipiretici e
antibiotici (ceftriaxone e doxiciclina) nell’ipotesi di un’infezione batterica o di altre
possibili sindromi causate da morso di zecca.
Il 14 agosto viene trasferita a Barcellona, dove viene confermato il sospetto di
febbre emorragica. La paziente, apiretica, continua a lamentare cefalea, artralgie e
mialgie; l’esame clinico evidenzia un rash maculo-papulare a livello del viso, del
torace e degli arti con petecchie diffuse: Hb 10,5, lattato deidrogenasi (LDH) 544,
AST 347 e ALT 322, plt e funzionalità renale normali.
Le colture su feci, sangue e urine danno esito negativo.
Le sierologie per Crimea-Congo hemororragic-fever (CCHF), Chikungunya, febbre
gialla, Hantaan e Pumaala, Dorava virus risultano negative, così come quelle per
HIV, parvovirus B19, citomegalovirus (CMV), virus di Epstein Barr (EBV) e
rickettsie.
Al 3° giorno le IgM per dengue risultano negative per tutti i sierotipi, mentre le
IgG sono positive 1:320 (sierotipo 1) e 1:100 (sierotipo 3 e 4).
All’11° giorno IgG (tutti e 4 i serotipi >1: 10.000) e IgM > 1:10.000 per serotipi 1,
2 e 4; PCR per CCHF neg , PCR per dengue pos.
La paziente poi guarisce senza reliquati.
Diagnosi finale: dengue emorragica (DE).
Una finestra sul mondo
Commenti
Dal 1977 in Europa sono stati riportati 15 casi di dengue emorragica (DE).
I criteri OMS per DE sono:
•
febbre correlata alla patologia in corso;
•
manifestazioni emorragiche;
•
piastrinopenia, plt < 100.000;
•
aumentata permeabilità capillare.
La paziente in questione soddisfaceva tutti e 4 i criteri.
La probabilità di diagnosticare questa patologia in Europa è notevolmente
aumentata in questi ultimi anni a causa di numerosi viaggi e soggiorni in zone
endemiche per dengue.
Coloro che viaggiano molto sono maggiormente a rischio per DE.
Cos'è ?
La dengue è una malattia virale acuta che può presentarsi, dal punto di vista
sintomatologico e prognostico, in due forme distinte:
•
dengue classica;
•
dengue emorragica, con o senza stato di shock.
La malattia è presente allo stato endemico in gran parte del Sud-Est Asiatico, in
Africa, in America Centrale e Meridionale, in Oceania (Fig. 1).
Fig. 1
Aree endemiche di
dengue. WHO
La dengue classica, forma benigna, può presentare una sintomatologia più o meno
spiccata a seconda dell'età: nei bambini piccoli si manifesta sotto forma di
affezione febbrile lieve, accompagnata da una eruzione cutanea di tipo maculopapuloso (macchie e bolle poco sporgenti sul piano della cute), mentre nei ragazzi
più grandi e negli adulti si presenta come un'affezione di tipo simil-influenzale, con
febbre, cefalea, dolori osteo-articolari e muscolari (viene chiamata anche febbre
rompiossa), disturbi gastrointestinali, con o senza comparsa dell'esantema maculo-
Gennaio 2009 – La Dengue
2
Una finestra sul mondo
papuloso. A volte nella dengue classica possono comparire lievi manifestazioni
emorragiche, sotto forma di perdita di sangue dal naso e dalle gengive, e di
emorragie sottocutanee puntiformi (petecchie).
La forma di dengue emorragica (DE) è particolarmente frequente nelle regioni del
Sud-Est Asiatico e del Pacifico, ma epidemie di questa forma sono state segnalate,
in tempi recenti, anche dalle regioni caraibiche e dall'America meridionale.
La DE si manifesta con un andamento a due fasi: nella prima compaiono febbre
improvvisa, arrossamento del viso, inappetenza, lievi disturbi a carico dell'apparato
gastrointestinale e delle vie aeree superiori; nella seconda scompare la febbre, ma
le condizioni del paziente possono improvvisamente peggiorare con comparsa di
profonda debolezza, irritabilità, pallore, colorito cianotico, soprattutto intorno alla
bocca, abbassamento della pressione sanguigna, polso rapido e debole, eruzioni
cutanee. In questa seconda fase sono frequenti fenomeni emorragici, quali
petecchie, ecchimosi, epistassi, perdita di sangue dalle gengive, emorragie a carico
dell'apparato gastrointestinale (presenza di sangue nel vomito e nelle feci). Sono
possibili complicazioni a carico del fegato e del sistema nervoso centrale. Nei casi
gravi si può arrivare allo stato di shock (Fig. 2).
La letalità della DE nei casi non trattati o trattati in modo improprio può arrivare al
40-50%; nei casi trattati adeguatamente la letalità è inferiore al 2%.
Fig. 2
Manifestazioni
cliniche
Cosa la provoca
La dengue sia nella forma classica che in quella emorragica è provocata da virus
appartenenti al genere Flavivirus, genere cui appartiene anche il virus responsabile
della febbre gialla.
Si conoscono 4 tipi di virus della dengue (dengue 1, 2, 3, 4) con caratteristiche
antigeniche leggermente diverse. Al superamento dell'infezione da parte di un
virus della dengue segue un'immunità persistente, ma diretta specificamente verso
quel virus e non verso gli altri tre tipi.
La presenza di anticorpi contro uno dei virus della dengue può anzi condizionare
l'evoluzione di eventuali altre infezioni da parte degli altri sierotipi verso quadri di
maggiore gravità o verso la forma di dengue emorragica.
Come si trasmette
Fig.
Zanzara di genere
Aedes
I virus della dengue vengono trasmessi all'uomo dalla puntura di zanzare
appartenenti al genere Aedes (lo stesso genere di zanzare che trasmette all'uomo
la febbre gialla).
Gennaio 2009 – La Dengue
3
Una finestra sul mondo
Le zanzare Aedes, a differenza delle Anopheles (zanzare che trasmettono la
malaria), pungono nelle ore diurne, con un massimo di attività nelle due ore
successive all'alba e nelle ore che precedono il tramonto.
Le zanzare Aedes hanno notevoli capacità di adattamento anche a climi temperati
e relativamente freddi. Possono sfruttare per la riproduzione anche piccolissime
raccolte di acqua piovana, quali quelle che si formano nei barattoli vuoti, nei
sottovasi, nelle vasche ornamentali, nei pneumatici usati.
Periodo di incubazione
Il periodo di incubazione della dengue, ovvero il tempo trascorso tra la puntura
infettante e la comparsa dei sintomi clinici è simile sia per la dengue classica che
per la dengue emorragica, e può variare da 3 a 14 giorni, con una media di 5-7
giorni.
Periodo di contagiosità
La dengue non si trasmette per contagio interumano diretto, ma soltanto
attraverso la puntura delle zanzare. Le persone colpite da dengue sono infettanti
per le zanzare che li pungono da poco prima della comparsa della febbre e per
tutta la durata del periodo febbrile (mediamente 5-7 giorni).
Una volta infettate, le zanzare rimangono tali per tutta la durata della loro vita e
possono trasmettere l'infezione alla progenie.
Come si diagnostica
La dengue viene diagnosticata attraverso un esame sierologico (Fig. 3). La
positività per IgG indica un’infezione pregressa, mentre la positività per IgM indica
un’infezione in corso.
In chi ha effettuato il vaccino per la febbre gialla si possono avere false positività
per la cross reazione degli anticorpi.
Fig. 3
Stick per la
diagnosi di
Dengue
Come si previene
La dengue sta diventando un serio problema di sanità pubblica, anche in Paesi in
cui la comparsa della malattia in forma endemica è piuttosto recente (vedi America
Centrale e Meridionale).
L'aumento della frequenza di questa malattia è da attribuire in parte anche a
fenomeni di massiccia urbanizzazione, con persistenza di condizioni igienicosanitarie che favoriscono la proliferazione di insetti nocivi e vettori di malattie.
A differenza delle Anopheles le zanzare Aedes si riproducono anche in ambienti
contaminati, sfruttando piccolissime raccolte d'acqua piovana, il che favorisce la
loro presenza in ambienti urbani, degradati e non.
Non sono ancora disponibili al momento attuale vaccini contro la dengue.
La prevenzione ed il controllo della malattia a livello collettivo risiedono
nell'attuazione di tutte quelle misure volte ad eliminare o ridurre l'infestazione da
zanzare e vanno dalla pronta rimozione dei rifiuti solidi urbani, al corretto
allontanamento e smaltimento delle acque di fogna, agli interventi periodici di
disinfestazione (Fig. 4), alla eliminazione, soprattutto in prossimità delle abitazioni,
Gennaio 2009 – La Dengue
4
Una finestra sul mondo
delle raccolte d'acqua, che possono essere usate per la deposizione delle uova e lo
sviluppo delle forme larvali. Molto utile l'applicazione di zanzariere e altri mezzi
protettivi alle finestre delle abitazioni.
Fig. 4
Trattamenti di
disinfestazione
Raccomandazioni per i viaggiatori diretti in aree endemiche
Non esistendo ancora un vaccino efficace e non essendo possibile attuare un
regime di profilassi farmacologica come per la malaria, la prevenzione della dengue
a livello individuale risiede principalmente nell'adozione di misure di protezione
personale, che dovranno essere seguite tenendo presenti le abitudini "diurne" di
queste zanzare.
Si consiglia di:
•
indossare abiti di colore chiaro (i colori scuri e quelli accesi attirano gli insetti),
con maniche lunghe e pantaloni lunghi, che coprano la maggior parte del
corpo;
•
evitare l'uso di profumi (potrebbero attirare gli insetti);
•
applicare sulla cute esposta repellenti per insetti a base di N,N-dietil-ntoluamide o di dimetil-ftalato, ripetendo se necessario, ad esempio in caso di
sudorazione intensa, l'applicazione ogni 2-3 ore; i repellenti per gli insetti ed
insetticidi a base di piretroidi possono essere spruzzati anche direttamente
sugli abiti;
•
alloggiare preferibilmente in stanze dotate di condizionatore d'aria ovvero, in
mancanza di questo, di zanzariere alle finestre, curando che queste siano
tenute in ordine e ben chiuse;
•
spruzzare insetticidi a base di piretro o di permetrina nelle stanze di soggiorno
e nelle stanze da letto, oppure usare diffusori di insetticida (operanti a
corrente elettrica o a batterie), che contengano tavolette impregnate con
piretroidi (ricordarsi di sostituire le piastrine esaurite) o le serpentine
antizanzare al piretro;
•
spruzzare insetticidi a base di piretro o di permetrina sull’abbigliamento e sulle
calzature.
La possibilità, soprattutto in bambini piccoli, di effetti indesiderati dei prodotti
repellenti per gli insetti, impone alcune precauzioni nel loro uso, ed una scrupolosa
attenzione alle indicazioni contenute nei foglietti di accompagnamento.
In particolare:
•
il prodotto repellente deve essere applicato soltanto sulle parti scoperte;
•
non deve essere inalato o ingerito, o portato a contatto con gli occhi;
•
non deve essere applicato su cute irritata o escoriata;
•
deve essere evitata l'applicazione di prodotti ad alta concentrazione, in
particolar modo per quanto riguarda i bambini;
•
le superfici cutanee trattate vanno lavate immediatamente dopo il ritorno in
ambienti chiusi o al manifestarsi di sintomi sospetti (prurito, infiammazione),
per i quali è opportuno consultare immediatamente un medico.
Gennaio 2009 – La Dengue
5
Una finestra sul mondo
Cosa fare in caso di malattia
La dengue si manifesta con una sintomatologia febbrile, che non è distinguibile da
quella provocata dalla malaria, o dalla febbre tifoide, o da altre malattie acute
batteriche o virali.
•
•
•
In caso di febbre di qualsiasi natura, soprattutto se al ritorno da un viaggio in
una zona a rischio, è necessario rivolgersi immediatamente ad un medico o ad
una struttura ospedaliera qualificata, per effettuare gli esami di laboratorio
per la conferma o l'esclusione della diagnosi;
La conferma diagnostica viene effettuata sulla base della presenza di anticorpi
specifici; la ricerca degli anticorpi è utile anche a distanza di tempo (settimane
o mesi) dall'attacco febbrile, per chiarire una diagnosi altrimenti dubbia;
In caso di sospetta dengue va accuratamente evitata ogni forma di
autotrattamento farmacologico; in particolare, debbono essere evitati farmaci
antipiretici a base di acido acetilsalicilico (aspirina) che, a causa della loro
azione sulla coagulazione del sangue, potrebbero favorire la comparsa o
determinare l'aggravamento di manifestazioni emorragiche.
ULTIMI AGGIORNAMENTI
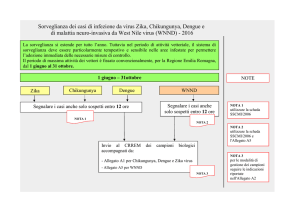
Sorveglianza West Nile,
aggiornamento dati (Direzione Prevenzione,
Regione Veneto, 05 febbraio 09)
Sta proseguendo in ambito regionale l’attività di sorveglianza attiva dei lavoratori
esposti negli allevamenti risultati positivi e la sorveglianza rapida nei ricoverati per
meningoencefalite ad eziologia sconosciuta. Sono pervenute segnalazioni di
sieropositività per 112 allevamenti, per ognuno dei quali è stato allertato il SISP
dell’ULSS di appartenenza per la sorveglianza attiva. Si riportano i dati aggiornati
delle province interessate:
Rovigo: 81 allevamenti positivi; 173 persone sottoposte a prelievo di sangue; 19
sieri sospetti inviati all’ISS, di cui 5 confermati.
Venezia:
14 allevamenti positivi; 38 persone sottoposte a prelievo di sangue; 3
sieri sospetti inviati all’ISS, di cui 1 confermato.
Padova:
17 allevamenti positivi; 28 persone sottoposte a prelievo di sangue; 6
sieri sospetti inviati all’ISS ma risultati negativi.
Dei sei casi umani confermati solo due risultano sintomatici: 1 caso in una signora
di 82 anni della provincia di Rovigo, ricoverata per meningoencefalite e un altro
caso in una persona di 48 anni della stessa provincia, segnalato tramite la
sorveglianza attiva, la quale riferisce sintomi come febbricola, cefalea, rigidità
nucale, dolori articolari.
Maldive. Epidemia di febbre (edisan, 3 febbraio 09)
Un’epidemia di una sindrome febbrile, che ha interessato più di 1000 persone, si è
sviluppata nell’atollo di Laamu, (Hadhdhunmathee Atoll), uno degli atolli più
settentrionali dell’arcipelago delle Maldive.
La causa di questa epidemia non è ancora stata comunicata: Chikungunya,
Dengue o un’altra virosi?
Negli ultimi 3 anni si sono registrati nell’arcipelago diversi casi di Dengue e di
Chikungunya.
Uganda. Febbre di Marburg (edisan, 3 febbraio 09)
Si è appreso in questi ultimi giorni che nel gennaio 2008 è stato registrato negli
Stati Uniti un caso di febbre emorragica di Marburg d’importazione.
Il paziente era un americano che aveva effettuato un viaggio turistico in Uganda,
nel corso del quale aveva visitato, nella foresta di Maramabango, la “grotta dei
pitoni” (Queen Elisabeth National park, Ouest Uganda).
Gennaio 2009 – La Dengue
6
Una finestra sul mondo
Si tratta della stessa grotta, popolata da numerosi pipistrelli, dove 6 mesi dopo si è
infettato un turista olandese.
Il CDC di Atlanta ricorda pertanto le seguenti precauzioni:
•
•
•
•
evitare di entrare nelle grotte e nelle cave, in quanto sussiste il rischio di
rabbia (ubiquitario), febbre emorragica di Ebola e Marburg (Africa),
istoplasmosi (Centro e Sud America);
se il viaggiatore presenta sintomi di qualsiasi genere dopo aver visitato una
grotta, deve ricorrere subito alle cure di un medico;
è pericoloso ogni contatto con pipistrelli;
in caso di morso di animale, lavare immediatamente la parte esposta e
contattare un medico; è consigliato fortemente il vaccino antirabbico per gli
speleologi.
Regno Unito. Febbre di Lassa (edisan, 30 gennaio 09)
Il Regno Unito segnala un caso di febbre di Lassa in un viaggiatore proveniente
dalla Nigeria. È stato ricoverato in una stanza di isolamento di un ospedale di
Londra: le sue condizioni sono stabili: al momento non sono disponibili dati clinici o
epidemiologici.
Africa. Meningite (edisan, 28 gennaio 09)
Uganda:
Ancorché al di fuori della “cintura meningitica”, l’Uganda segnala
regolarmente epidemie di meningite meningocococcica.
Attualmente nell’ovest e nel nord-ovest del paese sono stati segnalati 220 casi di
meningite, di cui 35 mortali. Il distretto di Arua è quello maggiormente interessato;
non vi è alcuna informazione precisa sul ceppo che causa l’epidemia.
Paesi della “cintura meningitica”:
Per il mese di gennaio 2009 i dati in
possesso sono ancora pochi. Si segnalano casi sporadici in Niger, Nigeria e Mali.
I report del 2007 e 2008 rivelano una attività moderata della meningite
meningococicca negli ultimi 2 anni: l’anno scorso sono stati segnalati in totale
33.381 casi, di cui 3.276 mortali (letalità 9,8%); il paese più colpito è stato il
Burkina Faso.
Angola. Rabbia umana (edisan, 26 gennaio 09)
I numerosi cani non vaccinati e non controllati, che si possono incontrare nella
maggior parte dei grandi agglomerati urbani dei Paesi in via di sviluppo, sono un
reservoir di virus della rabbia, che presenta un rischio di infezione non indifferente
per l’uomo.
I casi di rabbia umana importata da viaggiatori e casi di rabbia umana segnalati in
regioni turistiche ci ricordano tale rischio.
L’Africa sub-sahariana è particolarmente interessata da questo rischio. L’Angola ne
è un esempio.
Da ottobre scorso 42 bambini di età compresa tra 4-10 anni, in maggioranza
maschi, sono morti di rabbia nella capitale Luanda (e non si hanno informazioni sul
numero di eventuali adulti eventualmente deceduti per questa patologia).
È stata dunque intrapresa una campagna di vaccinazione dei cani e di cattura di
cani randagi.
Sarebbero stati vaccinati 50.000 cani.
Gennaio 2009 – La Dengue
7