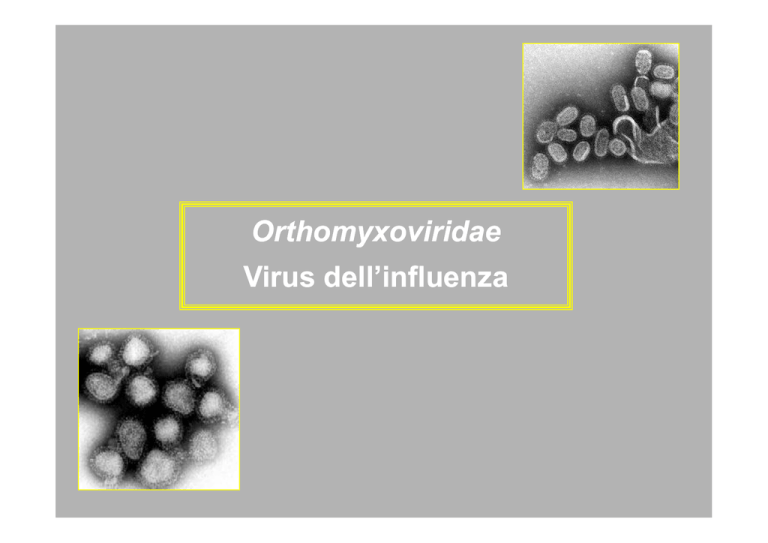
Orthomyxoviridae
Virus dell’influenza
Si stima che le patologie respiratorie rappresentino dal 75% all’80% di tutte
le principali morbosità acute dei paesi industrializzati;
La maggior parte di tali malattie sono ad eziologia virale e la loro incidenza è
inversamente proporzionale all’età: ovvero maggiore tra i bambini piccoli;
Un altro aspetto è la stagionalità: l’incidenza è minore nei mesi estivi e più
elevata in inverno;
I virus che sono causa principale di malattia respiratoria acuta includono: 1)
virus influenzali, 2) virus paraifluenzali, 3) rinovirus; 4) adenovirus e 5) virus
respiratorio sincinziale;
Oltre alla capacità di causare una varietà di sindromi acute respiratorie,
questo gruppo abbastanza eterogeneo è accumunato da un breve periodo di
incubazione 1-4 giorni e dalla modalità di diffusione da persona a persona;
La trasmissione può essere diretta attraverso nuclei di goccioline infettive o
indiretta attraverso il trasferimento di secrezioni all’epitelio nasale o
congiutivale mediato prevalentemente dalle mani;
Tutti questi agenti sono associati ad un aumentato rischio di superinfezioni
batteriche e tutti possono determinare pandemie.
L'influenza è una malattia infettiva causata da virus a RNA a polarità negativa della
famiglia degli Orthomyxoviridae.
È caratterizzata da sintomi sistemici come: febbre, malessere generale, cefalea e
dolori osteomuscolari e respiratori, tosse, faringodinia, comuni a molte altre
malattie virali.
Il periodo di incubazione è breve di una durata media di 2 giorni.
L'esordio è generalmente brusco e improvviso, con sintomi che si sviluppano
nell’arco di poche ore, e la febbre dura 3-4 giorni.
Nell’arco di 6-12 ore la malattia raggiunge la sua massima gravità e si sviluppa una
tosse secca e non produttiva.
È una malattia stagionale che, nell'emisfero occidentale, si verifica durante il
periodo invernale.
Il primo isolamento di virus influenzale nell'uomo risale al 1933 in Inghilterra, ma in
precedenza erano stati isolati virus influenzali sia da polli che da suini.
Alla famiglia Orthomyxoviridae appartengono diversi virus animali, e tra
questi il virus influenzale è l’unico che infetta l’uomo.
Sono noti tre tipi di virus influenzali: Influenza virus A, B, e C.
Influenza A infetta diverse specie animali, mentre l'Influenza B e C quasi
esclusivamente infetta l'uomo.
Il virus di tipo A è associato solitamente a patologie severe ed epidemie di
proporzioni più vaste, la sua capacità di infettare diverse specie animali gli
conferisce una forte tendenza ad andare incontro a significativi
cambiamenti antigenici.
I virus A e B sono poi classificati in sottotipi sulla base di 2 glicoproteine
di superficie: la Emagglutinina (contrassegnata con la lettera HA o H) e la
Neuraminidasi (contrassegnata con la lettera NA o N).
Oggi sono noti 16 sottotipi di HA (H1-16) e 9 tipi di NA (N1-9).
Ogni virus influenzale viene definito ed indicato dal tipo di HA, NA, l’anno
e il luogo dell’isolamento.
Diagramma della nomenclatura del virus influenzale in base alla
International Committee on Taxonomy of Viruses, ogni virus viene
definito ed identificato dal tipo di emoagglutinina e di neurominidasi
che contiene e dall’anno e luogo di isolamento.
L’emagglutinina è cosi chiamata grazie alla sua capacità di agglutinare in
vitro i globuli rossi di diverse specie animali (es. polli e porcellini d’india).
La sua principale funzione biologica è quella di servire da punto di
attacco per i siti recettoriali cellulari contenenti acido N-acetilneuraminico
(acido sialico) sulle superfici cellulari del tratto respiratorio umano: prima
tappa critica nell’inizio dell’infezione. ANTIRECETTORE VIRALE.
La neuraminidasi è un enzima idrolitico antigenico, che agisce sui recettori
dell’emagglutinina scindendo il loro residuo terminale di acido sialico. Il
risultato è l’abolizione dell’attività recettoriale che impedisce una
superinfezione della cellula infetta da parte di altri virus.
Inoltre, la neuraminidasi inattiva una sostanza mucoproteica libera nelle
secrezioni respiratorie che potrebbe altrimenti legarsi all’emagglutinina
virale ed impedire l’interazione con il recettore cellulare.
Infine, favorisce la fusione dell’envelope con la membrana endosomale nelle
prime tappe del processo infettivo.
Struttura e morfologia
Il virus dell’influenza ha caratteristiche molto simili agli altri membri della famiglia degli
Orthomixovirus, in particolare i tipi A e B hanno molte caratteristiche in comune, benche
solo il tipo B ha come unico serbatoio naturale l’uomo.
Il tipo C presenta delle differenze nella struttura genomica con 7 frammenti genetici
anzicché 8 e non possiede la neuraminidasi sebbene possegga altre capacità di distruzione
dei recettori, pertanto la classificazione vale solo per i tipi A e B.
Struttura e morfologia
Il virus influenzale è dotato di envelope ed ha una struttura pleomorfa
con un diametro di 80-120nm e un nucleocapside a simmetria elicoidale.
L’envelope è ricoperto di spicole costituite dalla emagglutinina e dalla
neurominidasi, che si estroflettono per circa 10-14 nm dalla superficie
della particella virale.
Le spicole possono essere fino a 500 per virione distribuite in un
rapporto di 5:1 HA vs NA.
Al di sotto dell’envelope c’è lo strato proteico di matrice costituito da
proteina M che viene dissociata nelle componenti funzionali M1 e M2,
quest’ultima funge da canale ionico.
L’emagglutinina è inserita nel doppio strato lipidico in forma di trimero,
la neuraminidasi come tetramero e la proteina M come canale ionico
transmembrana.
Struttura e morfologia
Simmetria elicoidale
~ 500 spicole
10-14 nm
Strato
Proteico di
matrice
Struttura e morfologia
Le proteine M1 e M2 sono coinvolte attivamente nelle fasi di
replicazione virale poiché modulano la costituzione del nucleocapside
interagendo con le proteine capsidiche.
La proteina M2 funge da canale ionico e modula il pH all’interno degli
endosomi partecipando attivamente alla scapsidazione.
Il genoma del virus è costituito da RNA a singolo filamento e
frammentato: sono 7 o 8 filamenti di RNA a polarità negativa (-ssRNA).
Gli RNA virali hanno estremità 5’ e 3’ altamente conservate e sono
lunghi al massimo 2,5 Kb, per un totale di 12-16 Kb.
I vari filamenti di RNA sono parzialmente legati attraverso legami ad
idrogeno.
Alcuni filamenti dopo produzione di mRNA vanno incontro a splicing
nel nucleo della cellula ospite e consentono la sintesi di diverse
proteine.
Struttura e morfologia
La morfologia del nucleocapside è sostenuta dalla proteina NP associata
a ciascun filamento genomico.
Oggi si ritiene che solo quando le concentrazioni di NP raggiungono un
livello soglia avviene la fase di assemblaggio del nucleocapside.
strutturali: PB1
PB1, PB2
PB2 e
All’interno del capside ci sono inoltre proteine non strutturali
PA che hanno funzione ciascuna di frammento di Polimerasi RNA
dipendente (Complesso della Polimerasi).
Infine, le proteine NS1
NS1 e NS2
NS2 (o NEP) hanno funzioni regolatorie e sono
coinvolte nel trasporto dei mRNA, nello splicing e nella traduzione.
In seguito alla trascrizione da -ssRNA ad RNA a polarità positiva viene
aggiunto il cap in posizione 5' grazie all'opera della proteina NS1 che utilizza
molecole di preRNA di origine cellulare. Il clivaggio del cap è operato da
PB2.
I frammenti positivi così creati sono utilizzati per la sintesi proteica virale
e come stampo per l'RNA a polarità negativa.
Infine, NS1 ha anche attività anti-interferon.
Proteine codificate dal virus dell’influenza A
Replicazione del virus dell’influenza
Il virus interagisce mediante le spicole glicoproteiche ai recettori cellulari
mucoproteici, costituiti da glicani della membrana citoplasmatica contenenti
acido sialico,
La neurominidasi catalizza la rottura dell’acido sialico mentre l’emagglutinina
favorisce la penetrazione del virione attraverso il suo legame al recettore.
Il virione penetra poi per Endocitosi mediata dal recettore.
Le particelle virali sono inglobate in endosomi che si generano nella
membrana plasmatica della cellula ospite dopo l’adsorbimento.
L’aumento del pH dell’endosoma per rilascio di ioni H+ favorito anche dalla
pompa M2 determina la proteolisi dell’emagglutinina,
Ciò determina un cambio conformazionale ed attiva la porzione HA2
dell’emagglutinina con funzione fusogena determinando la fusione
dell’envelope con la membrana endosomale.
Si ha contemporaneamente anche scapsidazione e liberazione delle proteine
virali e dei frammenti genici nel citosol.
Replicazione del virus dell’influenza
Le proteine virali e i frammenti di RNA formano un complesso che è
trasportato direttamente nel nucleo cellulare.
Replicazione del virus dell’influenza
La presenza o meno di aminoacidi basici multipli nel sito di
clivaggio dell’emagglutinina regola il tipo di enzimi proteolitici
che posso condurre la digestione.
Esistono stipiti Virali a bassa patogenicità (LPAI) che non
contengono aminoacidi basici ed il sito di clivaggio è digerito
solo da enzimi tripsino-simili.
Viceversa Virus ad alta patogenicità (HPAI) contengono
aminoacidi basici e il sito di clivaggio è digerito da proteasi
ubiquitarie.
Favorendo in tal modo la diffusione delle particelle virali ad
elevata patogenicità.
Replicazione del virus dell’influenza
Le proteine virali e i frammenti di RNA formano un complesso che è
trasportato nel nucleo cellulare, dove l'RNA polimerasi-RNA dipendente
inizia la trascrizione del RNA complementare a polarità positiva (+ssRNA).
L’RNA virale viene sia trasportato nel citoplasma e tradotto o resta nel
nucleo.
Le nuove proteine virali NA e HA che sono state sintetizzate dai ribosomi
associati al reticolo endoplasmatico sono secrete attraverso l'apparato del
Golgi sulla superficie della cellula,
Le altre proteine strutturali e non strutturali sono trasportate indietro nel
nucleo per la sintesi degli mRNA virali e per formare nuove particelle con
genoma virale.
Altre proteine virali possono avere diverse azioni nella cellula ospite, tra
cui: i. la degradazione dell'mRNA cellulare; ii. l'utilizzo dei nucleotidi
rilasciati per la sintesi mRNA virale; e iii. l'inibizione della trascrizione
dell'mRNA della cellula ospite.
Replicazione del virus dell’influenza
Il -ssRNA virale, l'RNA pol-RNA dp e le altre proteine virali sono
assemblate in un virione.
Le molecole di emagglutinina e di neuraminidase si raggruppano in
un rigonfiamento nella membrana cellulare.
L’RNA virale e le proteine virali lasciano il nucleo ed entrano in questo
rigonfiamento.
Il virus maturo germoglia dalla cellula in un envelope costituito dalla
membrana fosfolipidica dell'ospite, acquisendo attraverso di essa le
spicole HA e NA.
Dopo il rilascio del nuovo virus influenzale, la cellula ospite muore.
Replicazione del virus dell’influenza
Il genoma non può essere immediatamente tradotto ma deve prima essere
trascritto in un RNA a polarità positiva ad opera della RNApol-RNAdp virale già
presente nella particella virale, il processo è definito trascrizione primaria.
Dalla traduzione del RNA positivo
sono prodotte proteine strutturali e
non strutturali, che da un lato
portano a nuova progenie virale,
dall’altro la RNApol insieme a
proteine del nucleocapside formano
l’RNA positivo antigenomico che per
replicazione
darà
il
filamento
genomico a polarità negativa.
1) Ogni segmento viene trascritto
separatamente;
2) La replicazione risulta dunque
nucleare.
A causa dell'assenza di attività di correttore delle bozze
l'RNApol- RNAdp genera un errore di inserimento circa ogni
10 migliaia di nucleotidi (il genoma è circa 13,5 migliaia di
basi).
Quindi, quasi ogni nuovo virus dell'influenza che viene
creato contiene una mutazione nel suo genoma.
Inoltre, la separazione del genoma in otto diverse porzioni di
mRNA virale permette il mescolamento o il riassortimento dei
geni se più di una varietà di virus infetta la stessa cellula.
L'alterazione che ne risulta nei segmenti del genoma viene
impacchettata nella progenie virale e conferisce un nuovo
comportamento, a volte anche la capacità di infettare nuove
specie e eludere l'immunità dell'ospite.
Meccanismi patogenetici
Il virus penetra nell’ospite mediante contatto diretto o inalazione di
secrezioni nasofaringee infette, impiantandosi nella mucosa del tratto
respiratorio.
La neurominidasi favorisce le colonizzazione rimuovendo l’acido
sialico presente in grosse quantità nel muco.
Il virus replica nella mucosa epiteliale respiratoria, causando una
rapida necrosi delle vie respiratorie superiori, della trachea e dei
bronchi, rappresentando l’evento patogenetico più importante
dell’infezione.
Le cellule infette dell’epitelio respiratorio rilasciano inoltre il virus nella
porzione apicale ciò spiega l’accumulo dei virioni in questa porzione
dell’epitelio respiratorio e raramente un’infezione delle vie respiratorie
profonde.
Tuttavia, occasionalmente, i pazienti possono sviluppare un’infezione
progressiva, che coinvolge l’albero tracheo-bronchiale ed i polmoni, che
esita in una polmonite spesso letale.
Meccanismi patogenetici
Al breve periodo di incubazione non seguono fasi viremiche ma solitamente
sintomi topici come: febbre, mialgia, tosse, cefalea, fotofobia e anoressia.
L’infezione è autolimitante e negli adulti sistemica, nonostante la localizzazione
dell’infezione alle vie respiratorie superiori.
Ciò è dovuto al rilascio di mediatori dell’infiammazione che fungono da pirogeni
endogeni come il TNF alfa e l’IL-1 e IL-6.
Il virus influenzale causa un’infezione di tipo epidemico spesso associato ad un
alto numero di decessi.
In soggetti anziani o immunocompromessi si possono avere complicanze gravi
e soprattutto superinfezioni batteriche che di solito colpiscono i polmoni ma
possono condurre a batteriemia e disseminazione in siti secondari.
I batteri più comunemente coinvolti includono S. pneumoniae, H. influenzae e S.
aureus.
Si ritiene che la scomparsa del virus sia dovuto probabilmente al rilascio di
interferone presente in grandi quantità nelle secrezioni nasali durante l’infezione
acuta.
Virus influenzali tipo A
Sono i più temibili per l’uomo;
Sono suddivisi in sottotipi sulla base delle H e N;
Si conoscono 16 differenti H e 9 N;
Notevole
variabilità
antigenica
per
le
diverse
combinazioni di H e N che si possono avere;
Notevole variabilità biologica: infettano uccelli selvatici,
pollame, uomo, maiale, cavallo, mammiferi marini;
Variabilità e ampio spettro di ospite sono le strategia di
conservazione in natura;
Variabilità dei virus influenzali meccanismi molecolari
• Il virione dell’influenza A ha la capacità unica di sviluppare
un’ampia varietà di sottotipi mediante processi di
mutazione e «scambio» di geni interni tra i diversi ceppi
definito Riassortimento.
• Questi processi determinano
denominati shifts e drifts.
cambiamenti
antigenici
• Drifts antigenici, rigurdano tutti i tipi e i sottotipi e
consistono in una o più mutazioni puntiformi nel genoma
virale determinati dall’attività della RNA pol-RNAdp virale.
• Shifts antigenici, sono propri del tipo A. Consistono in un
riassortimento tra virus diversi (umani e animali) e possono
avvenire negli uccelli, nel suino, nell’uomo.
Antigenic Drift
Mediante il processo di Drift antigenico si assiste all’emergenza di
nuove varianti virali caratterizzate dall’accumulo di mutazioni puntiformi
nei geni codificanti l’HA e la NA.
Oggi è noto che i drifts possono insorgere anche i altri geni
codificanti proteine strutturali e non strutturali e possono derivare
anche da una singola mutazione nell’RNA virale.
Gli stipiti che subiscono il drift sono antigenicamente distinti ma
geneticamente correlati agli altri stipiti.
Le nuove varianti così sono in grado di infettare gli individui già
precedentemente infettati con il virus.
L’antigenic drift è responsabile delle epidemie stagionali di influenza.
La selezione delle varianti circolanti nel mondo avviene sotto la
pressione immunologica dell’ospite.
Le diverse varianti sono simili geneticamente ma differenti
sierologicamente e si possono generare anche durante un solo evento
epidemico.
I drifts si generano prevalentemente nei virus influenzali A, ma possono
generarsi a più bassa frequenza anche nei virus influenzali B.
I drifts possono generare cambiamenti antigenici sottili che facilitano la
prevalenza del nuovo mutante.
Antigenic Shift
Contrariamente alle frequenti mutazioni responsabili del drift
antigenico tra i ceppi dell’influenza A, cambiamenti importanti (più del
50%) nelle sequenze nucleotidiche dei geni codificanti HA e la NA
possono avere luogo improvvisamente e imprevedibilmente.
L’antigenic shift è caratterizzato dalla comparsa di un nuovo virus
potenzialmente pandemico che possiede una nuova HA e/o NA.
Il nuovo virus è antigenicamente distinto dagli altri stipiti che
infettano una data specie.
Il meccanismo è favorito dalla presenza di un genoma segmentato è
favorisce il rimescolamento dei frammenti genici quando due stipiti
virali infettano la stessa cellula determinando riassemblaggio delle
particelle virali.
Ciò determina la comparsa di stipiti virulenti nuovi contro cui non c’è
ancora risposta immunitaria.
Il maiale rappresenta la principale specie in cui avviene il
riassortimento poiché è infettata sia da virus influenzali umani che
aviari.
Shifts antigenici importanti verificatisi approssimativamente ogni 8-10
anni nel 20° secolo hanno spesso determinato serie di epidemie e
pandemie in popolazioni con scarsi o nulli anticorpi preesistenti contro i
nuovi sottotipi, ad esempio:
Sottotipo H1N1 1947
Sottotipo H2N2 1957 (influenza asiatica)
Sottotipo H3N2 1968 (influenza Hong Kong)
Sottotipo H1N1 1977 (influenza russa)
Sottotipo H1N1 2009 (influenza derivante da 4 sottotipi: influenza suina
nordamericana; influenza aviaria nordamericana; influenza umana e
influenza suina di origine euroasiatica.
L’ipotesi più accreditata per in concetti di drift e shift antigenico è che:
Periodicamente compaiono shifts nelle popolazioni antigeniche principali,
determinando epidemie gravi in popolazioni con scarsa o nulla protezione
immunitaria specifica verso il nuovo sottotipo. Quando la popolazione di
individui suscettibili si esaurisce, ovvero viene acquisita immunità il
sottotipo continua a circolare per un certo tempo andando incontro a
mutazioni con lievi drifts antigenici da stagione a stagione.
Vaccinazione
I vaccini influenzali possono essere prodotti in vari modi;
Il metodo tradizionale consiste nel far crescere il virus in uova di gallina
fertilizzate.
Dopo la purificazione, il virus è inattivato (ad esempio, attraverso
trattamenti con detergenti) per produrre un vaccino con un virus
inattivato.
In alternativa, il virus può essere coltivato in uova fino a quando perde
la sua virulenza, in modo da produrre un vaccino vivo attenuato.
Oggi ci sono metodi alternativi per produrre in breve tempo particelle
virali: colture cellulari Vero.
I vaccini costituiti da virus intero possono provocare la reazione del
sistema immunitario come se il corpo fosse effettivamente infettato e
possono apparire i sintomi dell'infezione, anche se non sono gravi o
durevoli come quelli provocati dalla vera infezione.
Il più pericoloso effetto collaterale è costituito dalla reazione allergica
sia al materiale virale che ai residui delle uova di gallina utilizzati per la
coltura del virus.
Oltre che vaccini costituiti da virus intero attenuato o inattivato, oggi
disponiamo di vaccini split, costituiti da particelle virali sottoposte a
lisi, o di vaccini subunità che contengono solo le glicoproteine che
costituiscono il rivestimento esterno del virus.
L'introduzione dei vaccini split e subunità ha permesso di azzerare gli
effetti collaterali del vaccino.
Tuttavia i vaccini splittati possono presentare variabilità e breve
durata della risposta immunitaria.
La rivaccinazione annuale contro i ceppi più attuali è sempre
necessaria ed è indicata in particolare per individui ad alto rischio
Diagnosi di Laboratorio
La diagnosi di infezione da virus influenzale e resa più complessa dai sintomi
clinici, soprattutto iniziali, che sono sovrapponibili a quelli che comunemente si
osservano in altre affezioni respiratorie.
Tuttavia la diagnosi di laboratorio può prevedere indagini dirette quale
l’isolamento virale o la ricerca di antigeni virali ed acidi nucleici virali nelle
secrezioni, o in alternativa indagini indirette volte alla dimostrazione della
presenza di anticorpi specifici contro gli antigeni del virus influenzale.
Per quanto riguarda le indagini dirette il campione biologico più idoneo è
rappresentato dalle secrezioni nasofaringee infette (Tamponi, lavaggi, aspirati).
La ricerca degli acidi nucleici è effettuata mediante metodiche di amplificazione
e richiede personale specializzato e tempi di circa 1-2 giorni.
Al contrario la ricerca degli antigeni virali o di anticorpi diretti contro gli
antigeni virali può essere effettuata in poche ore (2-4 ore), mediante ricerca:
Immunoenzimatica;
Immunocromatografica;
Immunofluorescenza.
Non richiede laboratori specializzati e la ricerca di anticorpi può essere
effettuata su siero.








![Lezione 15 Virus [modalità compatibilità]](http://s1.studylibit.com/store/data/000771737_1-84b1cca561c5813066d1b76125338a98-300x300.png)
