CAPITOLO 5
Blocco del nervo
ileoipogastrico,
ileoinguinale
e genitofemorale
A. Fanelli, T. Meconi
Considerazioni generali
I nervi ileoipogastrico (IIPO), ileoinguinale (IING) e genitofemorale (GF), rami terminali del plesso lombare, sono nervi misti che forniscono innervazione alle strutture
muscolari dell’addome e alla cute della regione ipogastrica, della natica, dei genitali
esterni e della faccia mediale e anterosuperiore della coscia.
Il blocco anestetico/analgesico dei nervi IIPO e ING e del nervo GF vengono comunemente utilizzati in anestesia pediatrica avendo mostrato una efficacia pari al blocco
caudale in numerose procedure chirurgiche quali la riparazione dell’ernia inguinale,
l’orchidopessi e l’idrocelectomia.1
Oltre che nel trattamento del dolore acuto postoperatorio, il blocco dei nervi ileoipogastrico e ileoinguinale trova applicazione nella diagnosi e nel trattamento di pazienti
affetti da dolore cronico inguinale dovuto a danno iatrogeno delle suddette strutture
nervose.2 I nervi IIPO, IING e GF avendo un decorso superficiale sono potenzialmente
a rischio di lesione iatrogena durante comuni interventi chirurgici quali il taglio cesareo,
l’ernioplastica inguinale e la maggior parte delle procedure laparoscopiche. Tale evenienza
caratterizza frequentemente i pazienti sottoposti a ernioplastica inguinale i quali riportano una incidenza di dolore persistente postoperatorio che varia a seconda delle casistiche considerate dallo 0,7 al 43,3% con una prevalenza di dolore debilitante in grado
di influenzare il regolare svolgimento delle attività della vita quotidiana dello 0,5-6%.3,4
97
05_FUSCO_ch05_097_110.indd 97
17/06/16 10:40
Capitolo 5 Blocco del nervo ileoipogastrico, ileoinguinale e genitofemorale
Gli approcci basati su punti di repere anatomici proposti per il blocco dei nervi IIPO
e IING sono numerosi. Queste tecniche definite “blind” sono caratterizzate da una
elevata percentuale di fallimento (10-40%) dovuta principalmente alla variabilità anatomica che caratterizzano questi nervi. Negli ultimi anni si è assistito alla sempre maggior
implementazione dell’uso degli ultrasuoni nella pratica clinica quotidiana per l’esecuzione di tecniche di anestesia loco-regionale. L’ecografia, consentendo la visualizzazione diretta delle strutture anatomiche di interesse, ha migliorato il tasso di successo e
ridotto i rischi di complicanze rispetto alle tecniche convenzionali in numerosi approcci.
A oggi l’utilizzo degli ultrasuoni viene raccomandato con grado 1A, sia nella popolazione
adulta sia in quella pediatrica, per l’esecuzione del blocco ileoipogastrico-ileoinguinale.
Anatomia e sonoanatomia
I nervi ileoipogastrico, ileoinguinale e genitofemorale sono rami terminali del plesso
lombare. Il plesso lombare è un complesso anastomotico formato dalle radici anteriori di L1, L2, L3 e dalla maggior parte di L4. Ha forma triangolare: la base poggia
sul rachide lombare e l’apice è formato dall’unione di L3 con il ramo ascendente di
L4. Un’importante caratteristica anatomica del plesso lombare è la sua elevata variabilità e asimmetria. Il plesso lombare giace anteriormente ai processi trasversi delle
vertebre lombari tra le due parti del muscolo psoas.
Il plesso lombare presenta rami collaterali e terminali:
• due rami collaterali principali per i muscoli quadrato dei lombi e psoas;
• sei rami terminali:
–– nervo ileoipogastrico (L1);
–– nervo ileoinguinale (L1);
–– nervo genitofemorale (L1-L2);
–– nervo femorocutaneo laterale (L2-L3);
–– nervo otturatorio (L2-L3-L4);
–– nervo femorale (L2-L3-L4).
Il nervi IIPO e IING sono branche del ramo anteriore di L1 e originano dopo che
questo ha attraversato il muscolo grande psoas emergendo a livello del bordo laterale
di quest’ultimo, davanti al muscolo quadrato dei lombi e posteriormente ai reni. A
questo livello i due nervi penetrano la fascia lombare raggiungendo il piano tra il
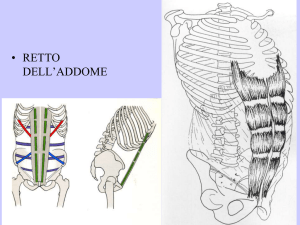
muscolo obliquo interno e trasverso dell’addome (Figura 5.1).
Il nervo ileoipoigastrico decorre superiormente al nervo ileoinguinale e continua ventralmente tra i muscoli obliquo interno e obliquo esterno e, giunto all’altezza della cresta
98
05_FUSCO_ch05_097_110.indd 98
17/06/16 10:40
Capitolo 5 Blocco del nervo ileoipogastrico, ileoinguinale e genitofemorale
Muscolo obliquo
interno
Nervo
ileoipogastrico
Muscolo trasverso
dell’addome
Muscolo obliquo
esterno
Nervo
ileoinguinale
Nervo
genitofemorale
Nervo
femoro cutaneo
laterale
GF:ramo femorale
GF: ramo genitale
Figura 5.1 Principali rapporti muscolari dei nervi ileoipogastrico, ileoinguinale e genitofemorale.
iliaca, poco al di sopra del legamento inguinale, si divide nelle sue due branche terminali: il ramo genitale, che provvede all’innervazione della cute dei genitali esterni, e il
ramo cutaneo anteriore, per la cute della regione ipogastrica (Figura 5.1). Prima della
sua divisione terminale emette come collaterali rami muscolari e un ramo cutaneo
laterale che fornisce l’innervazione alla cute della regione ventrale delle natiche.
Il nervo ileoinguinale decorre al di sotto del nervo ileoipogastrico. Esso attraversa il
muscolo trasverso dell’addome a livello della cresta iliaca, poi continua ventralmente
e perfora sia il muscolo obliquo interno sia esterno fino a raggiungere il margine
inferiore del legamento rotondo dell’utero nella donna e del cordone spermatico
nell’uomo ed entrare nel canale inguinale. Nel suo decorso emette collaterali sensitivi deputati all’innervazione della cute della porzione supero-mediale della coscia,
dello scroto e della radice del pene o delle grandi labbra.
Il nervo genitofemorale, al contrario, origina dal ramo anteriore di L2 e dopo la sua
formazione si dirige in basso e in avanti perforando il muscolo psoas, portandosi fino
al legamento inguinale dove si divide nei suoi due rami terminali: il ramo genitale e
il ramo femorale (Figura 5.1).5,6
99
05_FUSCO_ch05_097_110.indd 99
17/06/16 10:40
Capitolo 5 Blocco del nervo ileoipogastrico, ileoinguinale e genitofemorale
Figura 5.2 Posizione della sonda per l’individuazione dei nervi ileoipogastrico e ileoinguinale
e delle principali strutture muscolari.
La letteratura ha evidenziato la presenza di una notevole variabilità interindividuale
nel decorso di queste strutture. Appare, quindi, di estrema importanza la possibilità
di visualizzarle direttamente mediante tecniche di imaging quali l’ecografia.
I nervi ileoipogastrico e ileoinguinale sono localizzati solitamente a una distanza
dalla cute non superiore ai 4 cm per cui per la loro corretta visualizzazione ecografica è sufficiente una sonda lineare ad alta frequenza. La sonda viene posizionata
perpendicolarmente al legamento inguinale lungo una linea che congiunge la spina
iliaca anterosuperiore (ASIS) e l’ombelico (Figura 5.2).
A questo livello dovrebbe essere possibile osservare, a partire della superficie: lo
strato cutaneo e sottocutaneo, il muscolo obliquo esterno, il muscolo obliquo
interno, il muscolo trasverso dell’addome, il peritoneo e la cresta iliaca. I nervi
IIPO e IING decorrono all’interno della fascia tra il muscolo obliquo interno e
trasverso dell’addome (Figura 5.2).
Con questo approccio le strutture nervose vengono visualizzate secondo un piano
trasversale e appaiono come strutture ovalari iperecogene (Figura 5.2): il nervo
ileoinguinale viene individuato vicino alla cresta iliaca (circa 4-8 mm) mentre il
nervo ileoipogastrico decorre più medialmente a circa 5-15 mm dalla spina iliaca
anterosuperiore.4
100
05_FUSCO_ch05_097_110.indd 100
17/06/16 10:40
Capitolo 5 Blocco del nervo ileoipogastrico, ileoinguinale e genitofemorale
Blocco ileoipogastrico-ileoinguinale:
dove viene iniettato l’anestetico locale utilizzando le tecniche “BLIND”?
14%
Intorno alla struttura target
86%
Altra localizzazione
45%
Failure rate
8%
muscolo
iliaco
2%
sottocutaneo
9%
muscolo
obliquo
esterno
29%
muscolo
obliquo
interno
2%
peritoneo
N
26%
muscolo
traverso
dell’addome
Figura 5.3 Localizzazione dell’anestetico locale dopo somministrazione “blind” utilizzando punti
di repere anatomici.
N: nervi ileoipogastrico e ileoinguinale.
Target del blocco
Il target del blocco dei nervi ileoipogastrico e ileoinguinale è rappresentato dallo
distribuzione di anestetico locale attorno ai suddetti nervi nel loro passaggio tra il
muscolo obliquo interno e trasverso dell’addome. Sia con un approccio di tipo ecografico sia con una tecnica “blind”, la conferma del target nervoso può essere ottenuta
adiuvandosi di un elettroneurostimolatore che con un voltaggio superiore a 2 mA,
può evocare parestesie nell’area inguinale.7
La valutazione ecografica della distribuzione dell’anestetico locale dopo blocco con
tecnica “blind” dei nervi ileoipogastrico e ileoinguinale ha mostrato come solo nel
14% dei casi l’anestetico locale viene iniettato intorno alle strutture nervose; tuttavia,
il fallimento del blocco in termini di mancata analgesia intra- e postoperatoria si
riscontrava solo nel 45% dei casi (Figura 5.3). Sebbene un tasso di fallimento del
10% sia considerato inaccettabile per la medicina moderna, questi dati dimostrano
che l’anestetico locale, anche se somministrato in siti limitrofi, è in grado di diffondere e raggiungere le strutture target.8,9
Una volta individuate le strutture nervose di interesse si procede all’iniezione dell’anestetico locale. Non esiste ancora un consenso globale su quale sia il volume ottimale
101
05_FUSCO_ch05_097_110.indd 101
17/06/16 10:40
Capitolo 5 Blocco del nervo ileoipogastrico, ileoinguinale e genitofemorale
da iniettare. In ambito pediatrico la letteratura riporta come il volume ottimale di
anestetico locale a lunga durata di azione (levobupivacaina o ropivacaina) dovrebbe
essere compreso tra 0,3 e 0,5 mL/kg. Tuttavia, l’approccio ecografico ha consentito
una più precisa individuazione del target, con una progressiva riduzione dei volumi
richiesti. Secondo gli ultimi dati il volume di levobupivacaina 0,25% potrebbe essere
ridotto fino a 0,075 mL/kg.10 Nell’adulto solitamente vengono somministrati circa 6-7
mL di levobupivacaina a una concentrazione variabile tra lo 0,25 e lo 0,5% oppure
ropivacaina a dosi equianalgesiche.
Descrizione della tecnica
Nell’arco degli anni sono state proposte numerose tecniche per l’esecuzione del blocco
dei nervi IIPO e IING, la maggior parte delle quali prevede l’utilizzo di punti di
repere anatomici quali la spina iliaca anterosuperiore, il tubercolo pubico e l’ombelico.
Nel 1979, Von Bahr descrisse una tecnica che prevedeva la suddivisioni in quattro
parti di una linea virtuale tracciata tra la spina iliaca anterosuperiore e l’ombelico. L’ago
veniva inserito perpendicolarmente alla cute nel punto di passaggio tra il quarto laterale
e il terzo quarto. L’anestetico locale veniva iniettato dopo aver avvertito il superamento
dell’aponeurosi del muscolo obliquo esterno. Nel 1989 Sethna e Berde suggerirono
che il punto di ingresso dell’ago dovesse essere 10 mm medialmente e 10 mm inferiormente alla spina iliaca anterosuperiore. Come nell’approccio descritto da Von Baht,
l’ago veniva introdotto perpendicolarmente alla cute e fatto avanzare lentamente fino
al passaggio dell’aponeurosi del muscolo obliquo interno. Successivamente, nel 1990
Schulte-Steinberg proposero un terzo approccio: il punto di introduzione dell’ago veniva
spostato inferiormente e 5-10 mm nei bambini e 20 mm negli adolescenti medialmente
alla spina iliaca anterosuperiore. L’ago, inserito perpendicolarmente, veniva fatto avanzare lentamente fino a che non si percepiva la classica perdita di resistenza (passaggio
dell’aponeurosi del muscolo obliquo esterno).6 Le cosiddette tecniche “blind”, anche
in mani di operatori esperti, hanno mostrato un tasso di fallimento elevato pari al
20-30%.11 I motivi principali del fallimento sono riconducibili a una elevata, soprattutto nel bambino, variabilità anatomica nel decorso delle strutture nervose.12 Per questi
motivi la tecnica ecoguidata, caratterizzata da una migliore accuratezza nell’individuazione delle strutture target, si è sempre più affermata.
L’approccio ecoguidato prevede l’utilizzo di una sonda lineare ad alta frequenza (5-15
MHz). Prima di procedere alla scansione ecografica è opportuno identificare i seguenti
punti di repere: spina iliaca anteriore superiore, legamento inguinale e la linea che
connette l’ombelico alla ASIS.13
102
05_FUSCO_ch05_097_110.indd 102
17/06/16 10:40
Capitolo 5 Blocco del nervo ileoipogastrico, ileoinguinale e genitofemorale
Figura 5.4 La sonda viene fatta lentamente scivolare lungo la linea immaginaria che congiunge la spina iliaca anterosuperiore e l’ombelico. I
nervi (freccia rossa), posti tra il muscolo obliquo
interno e trasverso dell’addome, possono apparire
come strutture ovali ipoecogene con una velatura iperecogena.
La ASIS rappresenta il punto di partenza da cui la sonda viene fatta lentamente scivolare lungo la linea immaginaria che congiunge la ASIS e l’ombelico. In una prima
scansione è necessario identificare tutte le strutture: il tessuto adiposo sottocutaneo,
il muscolo obliquo esterno, il muscolo obliquo interno, il muscolo trasverso dell’addome, la cresta iliaca e talvolta un quarto muscolo, il muscolo iliaco posto al di sotto
del trasverso dell’addome.14 Durante questa fase, così come nella successiva, è utile
che l’operatore compia movimenti di tilting e rotazione della sonda al fine di orientarla nella maniera più idonea a visualizzare le strutture di interesse. I nervi, posti tra
il muscolo obliquo interno e trasverso dell’addome, possono apparire come strutture
ovali ipoecogene con una velatura iperecogena (Figura 5.4).
Dopo aver accuratamente disinfettato la cute con clorexidina 2% o iodopovidone e
aver coperto la sonda con un involucro sterile, si procede al blocco con due possibili
approcci: in-plane (IP) o out-of-plane (OOP). Nonostante l’approccio OOP sia il più
utilizzato l’inserzione dell’ago IP consente il potenziale vantaggio di visualizzare in
continuo l’ago e la sua punta. In caso di approccio IP l’ago viene introdotto 1-2 cm
medialmente rispetto alla sonda e viene fatto avanzare parallelamente all’asse lungo della
sonda. Nell’approccio OOP l’ago viene inserito perpendicolarmente alla sonda in direzione lateromediale e la sua punta viene fatta avanzare lentamente fino a raggiungere
lo spazio tra il muscolo obliquo interno e trasverso dell’addome in corrispondenza dei
due nervi. A questo punto il volume di anestetico viene iniettato e la sua distribuzione
viene seguita real-time. L’iniezione di anestetico deve avvenire in maniera agevole, non si
devono riscontrare particolari resistenze che potrebbero essere indice di un non corretto
posizionamento della punta dell’ago (es. all’interno del ventre muscolare). La conferma
visiva di essere nella sede desiderata è rappresentata dalla formazione di un’immagine
ipoecogena a forma di lente biconvessa che separa progressivamente i muscoli obliquo
interno e trasverso dell’addome. È frequente che in questo stesso piano sia presente un
ramo dell’arteria circonflessa profonda individuabile con la metodica power Doppler.15
103
05_FUSCO_ch05_097_110.indd 103
17/06/16 10:40
Capitolo 5 Blocco del nervo ileoipogastrico, ileoinguinale e genitofemorale
Nonostante l’applicazione degli ultrasuoni permetta l’individuazione dei nervi IIPO
e IING nella maggior parte dei pazienti,11 è importante sottolineare come questo tipo
di blocco risulti difficilmente selettivo, visto che la somministrazione di anestetico
locale nel corretto piano fasciale porta al blocco di entrambi i nervi.
Per quanto riguarda il blocco del nervo genitofemorale esistono numerosi approcci,
sia “blind” sia ecoguidati. Una prima tecnica proposta per il blocco del nervo genitofemorale prevede il posizionamento del paziente supino, eventualmente, con un
cuscino sotto le ginocchia per estendere l’articolazione dell’anca e l’individuazione dei
principali punti di repere anatomici: l’ASIS, il legamento inguinale, la cresta iliaca,
il tubercolo pubico e l’arteria femorale. La branca femorale viene bloccata inserendo
l’ago e iniettando la soluzione anestetica lateralmente al tubercolo pubico e inferiormente al legamento inguinale.15
L’approccio ecografico descritto da Peng16 prevede l’utilizzo di una sonda lineare ad
alta frequenza e la visualizzazione del canale inguinale il quale può contenere anche il
nervo IING. La sonda viene posizionata perpendicolarmente al legamento inguinale
lateralmente al tubercolo pubico. Nel caso in cui il canale inguinale fosse di difficile visualizzazione l’arteria femorale può essere utilizzata come repere (Figura 5.5).
Muovendo la sonda in direzione cefalica si arriva a individuare il punto in cui l’arteria
iliaca si divide in arteria femorale e arteria iliaca esterna in corrispondenza dell’anello
inguinale esterno. A questo livello il canale inguinale si dovrebbe trovare più superficialmente e apparire come una struttura rotondeggiante (Figura 5.6). L’utilizzo del
color-Doppler e la richiesta al paziente di eseguire una manovra di Valsalva possono
facilitare l’individuazione delle strutture vascolari contenute all’interno del canale
inguinale. Dopo il riconoscimento non sempre agevole delle strutture del canale
Figura 5.5 Visualizzazione del cordone spermatico e dell’arteria femorale con color-Doppler.
Figura 5.6 In corrispondenza dell’anello inguinale esterno il canale inguinale si dovrebbe essere
visualizzabile come una struttura rotondeggiante (freccia rossa).
104
05_FUSCO_ch05_097_110.indd 104
17/06/16 10:40
Capitolo 5 Blocco del nervo ileoipogastrico, ileoinguinale e genitofemorale
inguinale, con un approccio IP o OOP, vengono somministrati nell’uomo 4 mL di
anestetico locale all’interno e 4 mL all’esterno del cordone spermatico nella compagine del canale inguinale.17 Nella donna 5 mL di anestetico locale vengono somministrati nel canale inguinale circondando il legamento rotondo.
Indicazioni
Il blocco dei nervi ileoipogastrico e ileoinguinale trovano potenzialmente vasta
applicazione in ambito clinico. Sebbene la maggior parte delle evidenze lo raccomandino nella popolazione pediatrica, è stato dimostrato che anche i pazienti adulti
possono beneficiare di questo tipo di approccio per la gestione del dolore intra- e
post operatorio.
Le indicazioni principali riguardano l’anestesia per procedure chirurgiche che coinvolgono il basso addome e la regione inguinale come le ernioraffie o le orchidopessi
e l’analgesia dopo procedure chirurgiche in cui si utilizzi la tecnica di Pfannenstiel
(taglio cesareo e isterectomia). Tuttavia, questi blocchi, non provvedendo un’anestesia
di tipo viscerale, non possono essere impiegati come unico approccio anestestico e
quindi si associano a un’anestesia generale o, nel caso nell’ernioraffia inguinale, all’infiltrazione da parte del chirurgo del sacco contente il peritoneo con anestetico locale.
Complicanze e controindicazioni
Le complicanze dei blocchi ileoinguinale e ileoipogastrico sono piuttosto rare, rendendo
queste procedure sufficientemente sicure.
Le più complicanze più frequenti riportate in letteratura sono rappresentate dall’iniezione intravascolare, dalla puntura dell’intestino e dal sanguinamento con formazione di ematomi o ecchimosi (che si verificano più frequentemente in pazienti
con disturbi coagulativi o in terapia con farmaci anticoagulanti). Altro eventi che
si possono verificare sono la paralisi temporanea del nervo femorale, la ritenzione
urinaria e l’infezione.4
Complicanze del blocco del nervo genitofemorale sono infezioni, ecchimosi e formazione di ematomi.
Le controindicazioni all’esecuzione di queste tecniche di anestesia locoregionale sono
veramente poche e sono rappresentate da:
• rifiuto del paziente;
• allergia agli anestetici locali;
• stati infettivi localizzati e/o generalizzati.
105
05_FUSCO_ch05_097_110.indd 105
17/06/16 10:40
Capitolo 5 Blocco del nervo ileoipogastrico, ileoinguinale e genitofemorale
Dolore cronico
L’incidenza di dolore cronico inguinale debilitante in seguito a chirurgia addominale
varia dallo 0,5 al 6%. Nonostante l’esatta eziologia di questo dolore non sia ancora
perfettamente conosciuta, appare verosimile che esso possa essere di natura neuropatica.
Spesso i pazienti lamentano un dolore urente, descritto come una sorta di bruciore
intenso e continuo, associato a sensazioni quali formicolii della regione inguinale, i
quali spesso si irradiano all’emiscroto, alla parte superiore della gamba e alla schiena.
Il dolore ha spesso natura episodica e viene esacerbato dalla deambulazione o dalla
posizione seduta.18 Le modificazioni dello stile di vita e le terapia di supporto psicologica risultano generalmente inefficaci nel trattamento di questa condizione per cui
spesso risulta necessario un approccio farmacologico e/o interventistico.
Le opzioni farmacologiche più frequentemente utilizzate comprendono il gabapentin
o il pregabalin, gli antidepressivi triciclici e gli oppiacei.19-21
Il dolore a livello inguinale, nonostante la terapia farmacologica, risulta di difficile
gestione nella pratica clinica quotidiana. Le maggior criticità sono riconducibili a una
innervazione dell’area interessa complessa e variabile che rende non sempre agevole
giungere a una diagnosi. I blocchi dei nervi IING IIPO e GF sono utilizzati come
strumento diagnostico per discriminare le neuropatie dalle radiculopatie e in caso
di successo a scopo terapeutico nella gestione di pazienti con dolore cronico della
regione anatomica innervata da questi nervi.15
Anche il nervo genitofemorale può diventare target di intervento nel trattamento di
sindromi dolorose inguinali nel suo territorio di distribuzione. Tipicamente in questi
casi i pazienti vengono sottoposti a un blocco diagnostico con anestetico locale. Nel caso
in cui il paziente riferisse un beneficio transitorio è giustificato un approccio in grado
di protrarre tale beneficio come la radiofrequenza o tecniche ablative. Recentemente
per il trattamento della neuropatia del nervo genitofemorale è stato proposto un
approccio TC guidato.22 Il paziente viene posizionato in posizione supina e viene
eseguita una scansione iniziale. Il cordone spermatico viene identificato in quanto
struttura che discende a livello testicolare. Il punto ottimale per l’approccio al nervo
GF sembra essere poco al di sopra e lateralmente il tubercolo pubico in quanto l’ago
può essere introdotto seguendo una traiettoria libera dai vasi femorali. A questo
livello il cordone spermatico viene visualizzato come una struttura circolare. L’ago
viene fatto avanzare con direzione lateromediale sotto guida TC sino a posizionarne
la punta lateralmente e posteriormente il cordone spermatico. Se viene utilizzato un
ago stimolante, bassi voltaggi, saranno sufficienti per riprodurre una sintomatologia
dolorosa sovrapponibile a quella lamentata dal paziente.
106
05_FUSCO_ch05_097_110.indd 106
17/06/16 10:40
Capitolo 5 Blocco del nervo ileoipogastrico, ileoinguinale e genitofemorale
Bibliografia
1. Weintraud M, Lundblad M, Kettner SC, et al. Ultrasound versus landmark-based technique
for ilioinguinal-iliohypogastric nerve blockade in children: the implications on plasma levels
of ropivacaine. Anesth Analg. 2009;108(5):1488-92.
2. Bhalla T, Sawardekar A, Dewhirst E, et al. Ultrasound-guided trunk and core blocks in infants and children. J Anesth. 2013;27(1):109-23.
3. Bischoff J, Koscielniak-Nielsen Z, Kehlet H, Werner M. Ultrasound-guided ilioinguinal/
iliohypogastric nerve blocks for persistent inguinal postherniorrhaphy pain. Anesth Analg.
2012;114(6):1323-9.
4. Alfieri S, Amid PK, Campanelli G, et al. International guidelines for prevention and management
of post-operative chronic pain following inguinal hernia surgery. Hernia. 2011;15(3):239-49.
5. Anastasi G, Capitani S, Carnazza M, et al. Trattato di anatomia umana. 2012.
6. Van Schoor AN, Boon JM, Bosemberg AT, et al. Anatomical considerations of the pediatric
ilioinguinal/iliohypogastric nerve block. Paediatr Anaesth. 2005;15(5):371-7.
7. Tognù A. Tecniche ecoguidate in anestesia e terapia del dolore. 2013.
8. MossettiV, Ivani G. Anestesia loco-regionale in chirurgia pediatrica. Arch. di Ortop. e Reumatol. 2012;123:22-5.
9. Weintraud M, Marhofer P, Bösenberg A, et al. Ilioinguinal/iliohypogastric blocks in children: where do we administer the local anesthetic without direct visualization? Anesth Analg.
2008;106(1):89-93.
10. Willschke H, Bosenberg A, Marhofer P, et al. Ultrasonographic-guided ilioinguinal/iliohypogastric nerve block in pediatric anesthesia: what is the optimal volume? Anesth Analg.
2006;102(6):1680-4.
11. Willschke H, Marhofer P, Bosenberg A, et al. Ultrasonography for ilioinguinal/iliohypogastric nerve blocks in children. Br J Anaesth. 2005;95(2):226-30.
12. Ford S, Dosani M, Robinson AJ, et al. Defining the reliability of sonoanatomy identification
by novices in ultrasound-guided pediatric ilioinguinal and iliohypogastric nerve blockade.
Anesth Analg. 2009;109(6):1793-8.
13. Gofeld M, Christakis M. Sonographically guided ilioinguinal nerve block. J Ultrasound Med.
2006;25(12):1571-5.
14. Herring AA, Stone MB, Nagdev AD. Ultrasound-guided abdominal wall nerve blocks in
the ED. Am J Emerg Med. 2012;30(5):759-64.
15. Lennard TA, Walkowski SA, Singla A, Vivian D. Pain procedures in clinical practice. 2011.
16. Peng PWH, Tumber PS. Ultrasound-guided interventional procedures for patients with chronic
pelvic pain-a description of techniques and review of literature. Pain Physician. 2008;2(2):215-24.
17. Shanthanna H. Successful treatment of genitofemoral neuralgia using ultrasound guided
injection: a case report and short review of literature. Case Rep Anesthesiol. 2014;2014:1-4.
18. Sivashanmugam T, Saraogi A, Smiles SR, Ravishankar M. Ultrasound guided percutaneous
electro-coagulation of ilioinguinal and iliohypogastric nerves for treatment of chronic groin
pain. Indian J Anaesth. 2013;57(6):610-2.
19. Granitsiotis P, Kirk D. Chronic testicular pain: an overview. Eur Urol. 2001;45:430-6.
20. Sasaki K, Smith CP, Chuang YC, et al. Oral gabapentin (neurontin) treatment of refractory
genitourinary tract pain. Tech Urol. 2001;7:47-9.
21. Baum N, Defidio L. Chronic testicular pain. Aworkup and treatment guide for the primary
care physician. Postgrad Med. 1995;98:151.
22. Hackworth RJ, Nagel EJ, Slotto JG. Computed tomographic-guided genitofemoral nerve
block: a simple anterior approach. J Comput Assist Tomogr. 2015;39(2):295-7.
107
05_FUSCO_ch05_097_110.indd 107
17/06/16 10:40
BLOCCO “A COLPO D’OCCHIO”
Indicazioni
Anestesia e analgesia postoperatoria in pazienti sottoposti a interventi
chirurgici di ernioplastica inguinale, orchidopessi e idrocelectomia.
In chirurgia pediatrica può rappresentare una valida alternativa all’anestesia
caudale.
Diagnosi e trattamento dei pazienti affetti da neuralgia cronica in seguito
a danno iatrogeno delle strutture nervose.
Tecnica
Blocco dei nervi ileoipogastrico e ileoinguinale: la sonda lineare ad alta
frequenza viene posizionata perpendicolarmente al legamento inguinale
lungo una linea che congiunge la spina iliaca anterosuperiore (ASIS) e l’ombelico. A questo livello dovrebbero essere individuabili lo strato cutaneo
e sottocutaneo, il muscolo obliquo esterno, il muscolo obliquo interno, il
muscolo trasverso dell’addome e il peritoneo.
Con questo approccio, le strutture nervose vengono visualizzate secondo
un piano trasversale e appaiono come strutture ovalari iperecogene: il nervo
ileoinguinale viene individuato vicino alla cresta iliaca (circa 4-8 mm) mentre
il nervo ileoipogastrico decorre più medialmente a circa 5-15 mm dalla spina
iliaca anterosuperiore.
L’ago viene inserito perpendicolarmente alla sonda in direzione lateromediale
e la sua punta viene fatta avanzare lentamente fino a raggiungere lo spazio
tra il muscolo obliquo interno e traverso dell’addome in corrispondenza dei
due nervi. A questo punto il volume di anestetico viene iniettato e la sua
distribuzione viene seguita in tempo reale.
Blocco del nervo genitofemorale
La sonda viene posizionata perpendicolarmente al legamento inguinale
lateralmente al tubercolo pubico.
Muovendo la sonda in direzione cefalica si arriva a individuare il punto in
cui l’arteria iliaca si divide in arteria femorale e arteria iliaca esterna in corrispondenza dell’anello inguinale esterno. A questo livello il canale inguinale si dovrebbe trovare più superficialmente e apparire come una struttura
rotondeggiante.
Dopo aver inserito l’ago con approccio in-plane o out-of-plane, vengono
somministrati nell’uomo 4 mL di anestetico locale all’interno e 4 mL all’esterno
108
05_FUSCO_ch05_097_110.indd 108
17/06/16 10:40
BLOCCO “A COLPO D’OCCHIO”
del cordone spermatico nella compagine del canale inguinale. Nella donna
vengono somministrati nel canale inguinale 5 mL di anestetico locale circondando il legamento rotondo.
Obiettivo
L’iniezione di anestetico deve avvenire in maniera agevole, non si devono
riscontrare particolari resistenze che potrebbero essere indice di un non
corretto posizionamento della punta dell’ago.
La conferma visiva di essere nella sede desiderata è rappresentata dalla
formazione di un’immagine ipoecogena a forma di lente biconvessa che
separa progressivamente i muscoli obliquo interno e trasverso dell’addome.
Indicazioni
Anestesia e analgesia postoperatoria in pazienti sottoposti a interventi
chirurgici di ernioplastica inguinale orchidopessi e idrocelectomia.
In chirurgia pediatrica può rappresentare una valida alternativa all’anestesia
caudale.
Diagnosi e trattamento dei pazienti affetti da neuralgia cronica in seguito
a danno iatrogeno delle strutture nervose.
Anestetico locale
Paziente pediatrico: levobupivacaina 0,25% 0,3-0,5 mL/kg.
Paziente adulto: levobupivacaina 0,25-0,5% 6-7 mL per ciascun nervo.
109
05_FUSCO_ch05_097_110.indd 109
17/06/16 10:40
05_FUSCO_ch05_097_110.indd 110
17/06/16 10:40