Informazioni dal
Servizio Farmaceutico Territoriale
Anno XIII, N°2
Periodico di informazione per Medici & Farmacisti
A cura del
Aggiornamento Nota 13
DIP. INTERAZIENDALE
ASSISTENZA FARMACEUTICA
Via Berchet, 10 - Padova
Dir. Dr.ssa Anna Maria Grion
Aprile 2013
Determinazione AIFA 26/03/2013 (G.U. n. 83 del 09/04/2013)
Segreteria: 049-821.5101
Fax:
049-821.5105
[email protected]
Farmacisti:
- Dr.ssa Francesca Bano
- Dr.ssa Michela Galdarossa
- Dr Umberto Gallo
- Dr.ssa Francesca Mannucci
Dr.ssa Paola Toscano
Circ. Regione Veneto n. 176885 del 24/04/2013
Con Determinazione 26/03/2013 l’AIFA ha provveduto a modificare il testo della Nota 13,
alla luce della pubblicazione delle Linee Guida dell’European Society of Cardiology (ESC) e
dell’European Society of Atherosclerosis (ESA).
Di seguito si riporta una sintesi dei punti salienti dell’aggiornamento della Nota, raccomandando comunque un’attenta lettura della stessa consultabile nel sito dell’Agenzia
Italiana del Farmaco al sito www.agenziafarmaco.gov.it.
Il presente notiziario e i precedenti
numeri sono consultabili al sito
www.ulss16.padova.it
nella sezione servizi sovradistrettuali
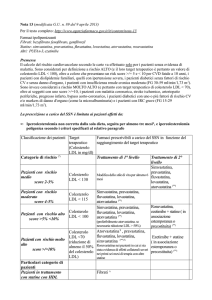
La prescrizione dei farmaci ipolipemizzanti a carico del SSN è limitata alle seguenti indicazioni:
1. ipercolesterolemia non corretta dalla sola dieta (seguita per almeno 3 mesi) e ipercolesterolemia poligenica;
2. dislipidemie familiari;
Sommario:
4. iperlipidemie indotte da farmaci.
3. iperlipidemie in pazienti affetti da insufficienza renale cronica (IRC);
Aggiornamento Nota 13
1
− ipercolesterolemia poli-
2
PRICIPALI AGGIORNAMENTI APPORTATI DALLA REVISIONE
•
genica
− dislipidemie familiari
3
− iperlipidemie in IRC
4
− iperlipidemie iatrogene
4
− carte del rischio CV
5
Istituzione nota 93: midazolam soluz. oromucosale
5
Sono state reintrodotte sia la lovastatina che fluvastatina (assenti nella versione
precedente).
•
Sono stati rivisti i criteri per la stratificazione del paziente nelle varie classi di rischio (Tabella 1); in questo caso l’inserimento in una particolare classe viene determinata dalla presenza di particolari patologie o, per i pazienti senza evidenza di
malattia, attraverso l’impiego delle carte di rischio cardiovascolare (v. Figura 1).
•
Le statine sono rimborsabili per i soggetti affetti da ipercolesterolemia poligenica
con rischio medio (score 2-3%) solamente nel caso in cui i livelli di colesterolo non
si siano modificati a seguito di modificazioni dello stile di vita seguito per almeno 6
mesi.
• La rosuvastatina ora è rimborsabile SOLO nei seguenti casi: [1] pazienti a rischio
“alto” (come statina di seconda scelta); [2] pazienti a rischio ”molto alto” (solo
se vi sia stata evidenza di effetti collaterali severi nei primi 6 mesi di terapia con altre statine); [3] soggetti affetti da ipercolesterolemie familiari a bassa
prevalenza epidemiologica (NON ipercolesterolemie poligeniche).
Pagina 2
Anno XIII, N°2
Tabella 1: stratificazione del rischio CV del paziente (*)
Target
Note
LDL-C (mg/dl)
Livello di rischio
Stratificazione del rischio cardiovascolare
Rischio basso
− Pazienti con risk-score < 2% per CVD fatale a 10 anni
-
Rischio medio
− Pazienti con risk-score 2−3% per CVD fatale a 10 anni
LDL < 130
⇒ v. punto 1 (uso carte di rischio)
Rischio moderato
− Pazienti con risk-score 4−5% per CVD fatale a 10 anni
LDL < 115
⇒ v. punto 1 (uso carte di rischio)
Rischio alto
− Pazienti con risk-score ≥5% e <10% per CVD a 10 anni
LDL < 100
⇒ v. punto 1 (uso carte di rischio)
− Pazienti con dislipidemie familiari
LDL < 100
⇒ v. punto 2
− Pazienti con IRC moderata (FG 30-59 ml/min/1,73 m2)
LDL < 100
⇒ v. punto 3
− Pazienti con ipertensione severa e soggetti diabetici
senza fattori di rischio CV e senza danno d’organo
LDL < 100
− Pazienti con risk-score ≥10% per CVD a 10 anni
LDL < 70
⇒ v. punto 1 (uso carte di rischio) **
− Pazienti con IRC grave (FG 15-29 ml/min/1,73 m2)
LDL < 70
⇒ v. punto 3
− Pazienti con malattia coronarica, stroke ischemico, arteriopatie periferiche, pregresso IMA, bypass aortocornonarico, soggetti diabetici con uno o più fattori di
rischio CV e/o markers di danno d’organo
LDL < 70
Rischio molto alto
⇒ statine non rimborsate
(*) Rispetto alla precedente versione, i criteri di stratificazione del rischio sono stati modificati, con abbassamento dell’intervallo di score per
ciascun livello individuato. Questo ha comportato la riclassificazione di alcune patologie da classi di rischio moderato ad alto (es. pazienti con
dislipidemie familiari e pazienti con ipertensione severa) oppure da una classe di rischio alta a molto alta (es. pazienti con malattia coronarica,
ictus ischemico, ecc.)
(**) Il calcolo del rischio cardiovascolare secondo le carte riportate nella Figura 1 va effettuato solo per pazienti n prevenzione primaria in base
a fattori quali età, sesso, pressione sistolica e livello di colesterolemia.
1
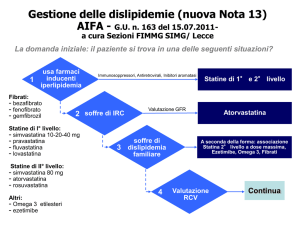
Ipercolesterolemia non corretta dalla sola dieta e ipercolesterolemia poligenica
In queste forme di ipercolesterolemia le statine sono rimborsabili solamente per i soggetti con un rischio che va
da “medio” a “molto alto” (v. Tabella 2). Accanto a ciascuna classe di rischio, la Nota 13 identifica il relativo target
terapeutico e il farmaco di prima scelta per la terapia d’ingresso. Lo spostamento ad un farmaco di 2° livello può
avvenire solamente in caso di insuccesso con la statina
indicata come 1° livello (utilizzata al dosaggio ottimale).
nei pazienti con rischio “medio-moderato” la terapia con
A questo proposito l’AIFA raccomanda quanto segue:
solo nei pazienti intolleranti alle statine e ammessa, a
l’uso delle statine deve essere continuativo e non occa-
sionale come la modifica dello stile di vita;
statine può essere valutata solo dopo 6 mesi di dieta e
modifica dello stile di vita e dopo aver escluso altre patologie (es. ipotiroidismo). Nei pazienti con rischio “altomolto alto” la terapia dovrebbe essere intrapresa contemporaneamente alla modifica dello stile di vita;
è sempre necessario ottimizzare il dosaggio della statina
prima di considerare la sua sostituzione o associazione;
carico del SSN, la monoterapia con ezetimibe;
nell’ambito di ciascuna classe di farmaci è indicata la
scelta dell’opzione terapeutica meno costosa.
Pagina 3
Anno XIII, N°2
Tabella 2
Target
LDL-C
(mg/dl)
Classe
rischio
Stratificazione del
rischio cCV
Medio
Pazienti con risk-score
2−3% per CVD
LDL <130
Modifica dello stile di vita per almeno 6 mesi simvastatina, pravastatina, fluvastatina,
lovastatina, atorvastatina
Moderato
Pazienti con risk-score
4−5% per CVD
LDL <115
simvastatina, pravastatina, fluvastatina, lova- statina, atorvastatina
Alto
Pazienti con risk-score
≥5% e <10% per CVD
LDL <100
simvastatina, pravastatina, fluvastatina, lova- rosuvastatina
statina, atorvastatina
ezetimibe+statina (in associazione
Preferenzialmente atorvastatina se necessaria estemporanea o precostituita)
Trattamento 1° liv. (*)
Trattamento 2° liv. (*)
una riduzione delle LDL>50%
Molto alto
Pazienti con risk-score
≥10% per CVD a 10
anni
LDL< 70
simvastatina, pravastatina, fluvastatina, lova- ezetimibe+statina (in associazione
statina, atorvastatina [Nei pazienti con sindro- estemporanea o precostituita)
me coronarica acuta o in quelli sottoposti a PCTA
è indicata atorvastatina a dosaggio elevato (≥ 40
mg)]
rosuvastatina nei soli pazienti in cui sia stata
evidenza di effetti collaterali severi nei primi 6
mesi di terapia con altre statine
PARTICOLARI CATEGORIE DI PAZIENTI
Per i soggetti con dislipidemia aterogenica (HDL <40 mg nei maschi e <50 mg nelle donne) e/o
ipertrigliceridemia (>200 mg/dl), già in trattamento con statine, si raccomanda come
trattamento di 1° livello l’associazione con fibrati. Tra questi, il farmaco di prima scelta è il
fenofibrato per la maggiore sicurezza di uso nei pazienti in terapia con statine; la combinazione
di statine e gemfibrozil è infatti associata ad un aumentato rischio di miopatia.
2
Dislipidemie familiari
Target
LDL-C (mg/dl)
Dislipidemia
Tratt. 1° liv. (*)
Tratt. 2° liv. (*)
Tratt. 3° liv. (*)
LDL<100
simvastatina, pravastatina, ezetimibe+statina (in asso- aggiunta di resine sequefluvastatina, lovastatina, ator- ciazione estemporanea o stranti gli acidi biliari
vastatina, rosuvastatina
precostituita)
Iperlipemia familiare combinata
LDL<100
simvastatina, pravastatina, rosuvastatina, omega-3
fluvastatina, lovastatina, ator- ezetimibe + statina (in
vastatina
associazione estemporanea o precostituita)
Disbetalipoproteinemia
LDL<100
simvastatina, pravastatina, rosuvastatina, omega-3
Aggiunta di resine sefluvastatina, lovastatina, ator- ezetimibe + statina (in questranti gli acidi biliari
vastatina, fibrati
associazione estemporanea o precostituita)
LDL<100
fibrati, omega-3
Ipercolesterolemia
monogenica
Iperchilomicronemie
ipertrigliceridemie
familiare
e
gravi
fibrati in associazione a omega-3
Pagina 4
Anno XIII, N°2
3
Iperlipidemie in pazienti con insufficienza renale cronica moderata e grave
Condizione
Target
-
Per livelli di trigliceridi ≥500 mg/dl
Tratt. 1° liv.
Tratt. 2° liv.
omega-3
-
LDL-C<100 mg/dl simvastatina+ezetimibe
altre statine a minima escrezione renale
Per livelli di LDL-C ≥ 130 mg/dl in LDL-C<70 mg/dl simvastatina+ezetimibe
pazienti con IRC grave (FG 15-29
ml/min/1,73 m2)
altre statine a minima escrezione renale
Per livelli di LDL-C ≥ 130 mg/dl in
pazienti con IRC moderata (FG 3059 ml/min/1,73 m2)
4
Iperlipidemie indotte da farmaci non corrette dalla sola dieta
Un incremento del colesterolo totale e delle frazioni a
basso peso molecolare (LDL e VLDL), dei trigliceridi e
dell’apo-B sono stati riscontrati:
− nel 60-80% dei pazienti sottoposti a trapianto di
cuore e che ricevono una terapia immunosoppressiva standard comprensiva di steroidi, ciclosporina e
azatioprina;
− fino al 60% dei pazienti sottoposti a trapianto renale.
L’iperlipemia indotta dai farmaci immunosoppressivi accelera inoltre lo sviluppo della cosidetta GVC (Graft Coronary Vasculopathy), una forma di aterosclerosi coronarica
accelerata, che rappresenta la più comune causa di morte
tardiva post-trapianto di cuore e che si riscontra in questi
pazienti con un’incidenza annua pari al 10%.
− nel 45% dei pazienti sottoposti a trapianto di fegato;
Farmaci correlati a sviluppo di iperlipidemie
Farmaci prescrivibili
Immunosopressori, antiretrovirali, inibitori dell’aromatasi
−
statine (considerando con la massima attenzione l’interferenza
con il trattamento antiretrovirale)
−
fibrati nel caso sia predominante l’ipertrigliceridemia
−
ezetimibe in monoterapia per i pazienti che non tollerano il
trattamento con statine o non possono effettuarlo
Tabella 3: equivalenze tra statine (adattato dal documento NHS Foundation Trust)
Equivalenze
% riduzione
LDL-C
Rosuvastatina 40 mg = Atorvastatina 80
- 55%
Rosuvastatina 20 mg = Atorvastatina 40 mg
- 52%
Rosuvastatina 10 mg = Atorvastatina 20 mg = Simvastatina 80 mg
- 46%
Figura 2: equivalenze per
altri dosaggi
Anno XIII, N°2
Pagina 5
Figura 1: carte del rischio cardiovascolare
Istituzione Nota AIFA n. 93:
midazolam oromucosale
Determinazione AIFA 15/04/2013 (G.U. n. 99 del 29/04/2013)
Con Determinazione del 15/04/2013 l’AIFA ha istituito la Nota 93 per il farmaco Buccolam® (soluzione oromucosale di
midazolam) la cui prescrizione è rimborsata dal SSN limitatamente alle seguenti indicazioni:
1. Trattamento acuto delle crisi nelle epilessie dell’età pediatrica con elevato rischio di occorrenza di crisi prolungate
(durata maggiore di 5 minuti) o di stato di male epilettico.
− Forme idiopatiche
− Sindrome di Dravet
− Sindrome di Panayiotopoulos
2. Trattamento acuto delle crisi nelle altre epilessie dell’età pediatrica, dopo un precedente episodio di crisi prolungata
(durata maggiore di 5 minuti) o di stato di male epilettico
− Forme idiopatiche
− Forme sintomatiche a varia eziologia
Il medicinale è soggetto a Piano Terapeutico. Si è in attesa di sapere i Centri individuati dalla Regione Veneto.