DIAGNOSI
L’
ulcera è caratterizzata, per definizione, da una perdita di sostanza che
coinvolge lo strato epiteliale e la sottostante lamina propria connettivale con un
aspetto crateriforme, determinato dal gonfiore, dall’edema e dalla proliferazione dei
tessuti circostanti (1). Nella pratica clinica,
comunque, si è soliti comprendere tra le
lesioni ulcerative del cavo orale tutte quelle
condizioni caratterizzate da aree di erosione
tissutale, siano esse limitate alla lamina epiteliale – erosione propriamente detta – o
coinvolgenti anche il corion.
Risalire alle cause di un’ulcera orale rappresenta ancora una sfida per l’odontoiatra.
Infatti, l’ulcera può essere la comune manifestazione di uno spettro eterogeneo di condizioni che vanno dalle neoplasie alle malattie autoimmuni, alle lesioni traumatiche,
alle infezioni, ai deficit nutrizionali e all’assunzione di farmaci (2, 3) (Tabella 1).
Al di là della causa dell’ulcera, ci sono una
serie di caratteristiche che andrebbero prese
in considerazione in ogni caso di lesione
ulcerativa orale (4):
Q la modalità d’insorgenza della lesione,
acuta o graduale;
Q la durata della lesione, limitata (se si risolve in 2-3 settimane) o protratta (se persiste
più di 3 settimane);
Q il carattere ricorrente o progressivo della
lesione;
Q la presenza di lesioni prodromiche (vescicole, lesioni bianche o rosse);
Q il coinvolgimento cutaneo, oculare o genitale;
Q la presenza di segni e sintomi sistemici;
Q i farmaci assunti dal paziente.
Il decorso clinico e la presunta causa di
un’ulcera orale possono essere combinati a
formare una classificazione diagnostica differenziale, come proposto da Coleman e
Nelson (4):
Q ulcerazioni orali a insorgenza acuta e breve
durata (infezioni batteriche e virali, trauma);
Q ulcerazioni orali con decorso cronico o
La gestione
delle ulcere orali
persistenti
Domenico Compilato*, Nicola Cirillo**, Olga Di Fede*,
Vera Panzarella*, Raimondo Campisi***, Lorenzo Lo Muzio****,
Giuseppina Campisi*
*Dipartimento di Scienze Stomatologiche - Università di Palermo, **Dipartimento
di Medicina Sperimentale - SUN, Napoli, ***Libero professionista, ****Dipartimento
di Scienze Chirurgiche - Università di Foggia
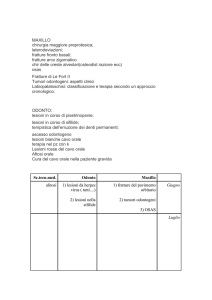
Q IL BACKGROUND: ulcere ed erosioni orali possono costituire comuni
manifestazioni finali, talvolta clinicamente indistinguibili, di uno spettro
estremamente complesso di patologie che includono lesioni traumatiche, patologie infettive, vescicolo-bollose, neoplastiche, gastrointestinali.
Quindi, eseguire una corretta diagnosi in presenza di ulcere orali persistenti rappresenta per i clinici ancora oggi una sfida da vincere, pena
l'errore diagnostico e terapeutico.
Q L’APPROCCIO: il clinico dovrebbe con chiarezza distinguere quelle
condizioni che necessitano di un approccio serio e di ulteriori approfondimenti da quelle, invece, che non rappresentano un reale pericolo per
la vita del paziente. I principali criteri da prendere in considerazione per
la diagnosi di un'ulcera dovrebbero includere l'aspetto clinico sia dell'ulcera sia della mucosa sana o non ulcerata circostante e l'eventuale presenza di altri segni e sintomi, quali il numero (singola o multiple), la
forma e la gravità delle ulcere, le condizioni relative alla mucosa circostante (e.g. lesioni bianche, rosse o vescicolo-bollose) e l'eventuale
coinvolgimento sistemico (e.g. febbre, linfoadenopatia ed alterazioni
ematologiche).
Q LE CONCLUSIONI: alla luce di questo semplice approccio, proponiamo di distinguere tra ulcere semplici, complesse o destruenti, sulla base
del diverso approccio diagnostico e terapeutico necessari. Tale classificazione scaturisce dallo studio della attuale letteratura in lingua inglese
sull'argomento, reperita mediante la banca dati Medline/PubMed/Ovid
(parole chiave: oral ulcerations, persistent oral ulcers, systemic disease
AND oral ulcers, drugs AND oral ulcers). Scopo degli autori è fornire
uno strumento diagnostico di ausilio nella clinical practice del moderno
odontoiatra.
Anno I - n°3 - settembre 2007
7
DentalClinics
PERIODICO DI ODONTOIATRIA GENERALE
LE PRINCIPALI CAUSE DI ULCERE ORALI
Q
Infettive
Virali (stomatiti vescicolose da HSV, VZV, CMV, EBV,
coxsackie virus, HIV)
Batteriche (sifilide, tubercolosi)
Funginee (candidosi, mucormicosi)
Q
Trauma
Trauma (fisico, chimico, termico)
Scialometaplasia necrotizzante
Ulcere eosinofile
Q
Neoplasie
Carcinoma orale a cellule squamose
Neoplasie delle ghiandole salivari (per es, tumore
mucoepidermoide, carcinoma adenoideo cistico)
Linfoma non-Hodgkin
Sarcoma di Kaposi
Metastasi
Q
Immunodermatologiche Lichen planus
Pemfigo volgare
Pemfigoide - orale, cicatriziale, e bolloso
Malattie da IgA lineari
Epidermolisi bullosa acquisita
Lupus Eritematoso - sistemico e discoide
Eritema multiforme
Q
Gastroenterologiche
Malattia celiaca
Malattia di Crohn
Colite ulcerativa
Sindrome di Peutz-Jegher
Malattia da reflusso gastro-esofageo
Q
Ematologiche
Neutropenia
Anemie
Malattie linfoproliferative (leucemie, linfomi non-Hodgkin)
Malattie mieloproliferative (mieloma multiplo)
Mielodisplasie
Q
Farmaco-indotte
Reazioni lichenoidi
Patologie dermatologiche (eritema multiforme,
pemfigo, lupus, pemfigoide)
Neutropenia/anemia
Mucositi farmaco-indotte
Tabella 1
8
ricorrente (malattie genetiche, patologie
ricorrenti virali o idiopatiche, malattie granulomatose e neoplastiche, disordini immunitari).
È necessario comunque precisare che i confini tra le due categorie individuate da
Coleman e Nelson sono talvolta sfumati:
così, un’ulcera traumatica diventerà cronica
se il fattore causale non viene rimosso. Allo
stesso modo, infezioni batteriche o virali
possono assumere un carattere persistente
nei soggetti immunocompromessi. Ancora,
Anno I - n°3 - settembre 2007
le ulcerazioni ricorrenti, che vengono inserite nello stesso capitolo di quelle croniche
per il loro perdurare nel tempo, se prese singolarmente, mostrano in realtà un’insorgenza acuta e una durata inferiore alle 2-3 settimane.
Recentemente le ulcerazioni orali a carattere
acuto e/o ricorrente sono state oggetto di
diverse trattazioni (5-12). In questo articolo,
gli autori analizzano le ulcere orali persistenti, cercando di rivisitarle non già sotto un
profilo eziologico, che pur essendo altamente didattico non si rivela molto utile nella
pratica clinica, quanto in relazione alla presentazione del quadro clinico e alla diagnostica differenziale sia clinica sia laboratoristica.
Ulcerazioni orali persistenti:
definizione e classificazione
Le ulcere che non guariscono entro 3 settimane possono essere considerate persistenti o croniche (13). Comunque, molte condizioni acute, incluse le infezioni batteriche o
virali, i traumatismi e gli stati tossici farmaco-indotti, possono diventare persistenti se
non trattate. Quindi, una corretta diagnosi
della lesione ulcerosa rappresenta un prerequisito per migliorarne e accelerarne la guarigione ed evitare la progressione della
lesione o la sua persistenza per un lungo
periodo.
Una volta classificata l’ulcera come persistente, l’operatore dovrebbe indagare con
cura il numero delle lesioni e le condizioni
della mucosa orale circostante, insieme con
l’osservazione di eventuali segni e sintomi
sistemici.
Una classificazione utile e semplice potrebbe
essere quella proposta dagli autori (Tabella 2),
che prevede la distinzione in:
Q ulcera singola, senza coinvolgimento della
restante mucosa o ulcerazione semplice
(carcinoma orale, trauma, infezioni e traumi);
DIAGNOSI
PROPOSTA DI CLASSIFICAZIONE PER LE ULCERE ORALI PERSISTENTI
Q
ulcere singole o multiple, con coinvolgimento della rimanente mucosa, della cute
e/o presenza di manifestazioni sistemiche o
ulcerazione complessa. In questo caso l’operatore dovrebbe valutare le caratteristiche
delle lesioni associate, come segue: a) lesione bianca (lichen planus orale (LPO), reazioni
lichenoidi orali (RLO), malattia da Graft
Versus Host (GVHD), lupus eritematoso
discoide (LED) e sistemico (LES), candidosi); b) lesione rossa (condizioni di atrofia o
eritema, come il lichen erosivo, candidosi
atrofica, deficienze vitaminiche, malattie
ematologiche, immunodepressione, farmaci); c) lesioni vescicolo-bollose (pemfigo,
pemfigoide, epidermolisi bollosa, LPO e
LES bolloso, malattia di Behçet);
Q lesioni associate a distruzione tissutale,
grave coinvolgimento sistemico: ulcerazione destruente (noma, micosi profonde, granulomatosi, neoplasie maligne).
Ulcere semplici
Q
Le ulcerazioni semplici
Un importante parametro da stabilire in
caso di ulcerazione orale è la presenza di
una o più ulcere e lo stato di salute della
rimanente mucosa. Infatti, i tumori maligni
di origine epiteliale si presentano, solitamente, come una lesione singola, isolata. In
caso di ulcerazione semplice si dovrebbe
effettuare in primis una diagnosi differenziale che includa trauma cronico e carcinoma
(14), anche se è bene non trascurare altre
condizioni poco comuni, come tubercolosi,
sifilide, e scialometaplasia necrotizzante (in
corrispondenza delle ghiandole salivari
minori). Quando si rileva una lesione con i
caratteri dell’ulcerazione semplice nei bambini, nella diagnosi differenziale dovrebbe
rientrare la malattia di Riga-Fede e la presenza di malattie neuropsichiatriche e disabilità fisica o mentale (Foto 1) (15-18).
In genere, le ulcere solitarie che persistono
per più di 2 settimane in seguito a tratta-
Ulcere complesse
Associate a lesioni bianche
Ulcere traumatiche croniche
Carcinoma orale a cellule squamose
Carcinoma delle ghiandole salivari
Infezioni granulomatose
Scialometaplasia necrotizzante
Ulcere eosinofile
Malattia di Riga-Fede
Autismo
Q
Lichen Planus Orale
Reazioni lichenoidi
Malattia da Graft-Versus-Host
Lupus eritematoso sistemico
Lupus eritematoso discoide
Candidosi
Associate a lesioni rosse
Candidosi atrofica
Lichen planus atrofico/erosivo
Disordini ematologici (neutropenia, leucemie, linfomi,
plasmacitoma)
Istiocitosi X
Chemioterapia e radioterapia
Farmaci
Associate a lesioni
vescicolo-bollose
Pemfigo volgare
Pemfigoide orale e cicatriziale
Malattia a IgA lineari
Epidermolisi bollosa acquisita
Lupus eritematoso bolloso
Lichen pemfigoide
Ulcere destruenti
Ulcere ad insorgenza lenta
Q
Sifilide
Tubercolosi
Actinomicosi
Sarcoidosi
Granulomatosi di Wegener
Carcinoma
Ulcere a rapida progressione Noma
Mucormicosi
Tabella 2
Foto 1
Ulcera cronica autoindotta in un paziente con problemi psichici.
Anno I - n°3 - settembre 2007
9
DentalClinics
PERIODICO DI ODONTOIATRIA GENERALE
Foto 2
Ulcera traumatica linguale.
Foto 3
Ulcera traumatica cronica linguale.
mento devono essere indagate seriamente e
si rende necessaria l’effettuazione di una
biopsia.
10
Ulcera traumatica. Le ulcere traumatiche
sono in genere il risultato di insulti fisici,
chimici, elettrici o termici e rappresentano
probabilmente la forma più comune di ulcerazione orale. Il dentista dovrebbe indagarne
le cause, comunemente costituite da traumi
masticatori, decubiti da protesi, restauri
incongrui o elementi dentari spigolosi, e
possibilmente rimuoverle.
Caratteristiche cliniche e istologiche: la localizAnno I - n°3 - settembre 2007
zazione delle ulcere da trauma può essere
diversa in base alla causa: quelle associate
al trauma meccanico si ritrovano più spesso sulla mucosa geniena, labiale e sui bordi
linguali (Foto 2 e 3). La gran parte delle
ustioni da elettricità si verificano nella
popolazione pediatrica e coinvolgono le
labbra e le aree commisurali, mentre quelle
dovute all’assunzione di cibi caldi si localizzano tipicamente al palato e sulla lingua.
L’ulcera è generalmente solitaria, ricoperta
da un essudato fibrinoso bianco-giallastro
e si trova in corrispondenza di un’area soggetta a traumatismo. L’ulcera causata da
trauma ricorrente può essere dolorosa ed
esibire bordi rilevati ed eversi, e fissità alla
palpazione. Le lesioni croniche presentano
una base costituita da tessuto di granulazione, associata a un epitelio necrotico, circondato da fibrosi reattiva e da un infiltrato
infiammatorio misto. L’epitelio adiacente la
lesione può essere iperplastico ed esibire,
alla microscopia ottica, aree di atipia squamosa reattiva che possono simulare una
lesione maligna. Se si rimuove la causa,
l’ulcera guarisce generalmente entro 1-2
settimane. Talvolta, la soluzione di continuità causata dal trauma permette la penetrazione di microrganismi nei piani sottostanti, con successiva sovrainfezione, che
potrebbe complicare la guarigione della
stessa ulcera.
Diagnosi differenziale e management: le ulcere di
origine batterica sono tipicamente suppurative e guariscono con terapia antibiotica.
L’ulcera sifilitica è solitamente silente,
mostra bordi induriti ed è associata con una
linfoadenopatia latero-cervicale. In ogni
caso, il criterio diagnostico definitivo per
un’ulcera traumatica è rappresentato dalla
rapida risoluzione della lesione in seguito
alla rimozione della presunta causa.
L’ulteriore persistenza della lesione per più
di 1-2 settimane deve indurre l’operatore a
rivalutare la diagnosi e si rende necessario
un prelievo bioptico.
DIAGNOSI
Ulcera neoplastica. Le neoplasie maligne
del cavo orale che possono manifestarsi
come ulcerazioni semplici comprendono il
carcinoma orale a cellule squamose (COCS)
(19, 20) e, meno frequentemente, i tumori
maligni derivanti dall’epitelio ghiandolare
come il carcinoma mucoepidermoide (21) e
il carcinoma adenoideo cistico (22).
Caratteristiche cliniche e istologiche: il COCS è il
tumore maligno più comune del cavo orale e
tipicamente si manifesta come un’ulcera
solitaria sui margini laterali della lingua, sul
labbro inferiore o sul pavimento orale (Foto
4). Altri siti anatomici colpiti includono
l’oro-faringe, la gengiva, il palato duro e la
mucosa buccale (20). Alla palpazione l’ulcera
si presenta aderente ai tessuti sottostanti,
con una base rigida coperta da coaguli ematici o fibrinosi e bordi eversi e marcatamente
induriti. L’ulcerazione è localmente distruttiva e, se colpisce la lingua, può determinare
un danno dei nervi linguale e ipoglosso
associato o meno a disartria e disfagia (23).
A causa della loro derivazione istologica, i
carcinomi che originano dalle ghiandole
salivari minori colpiscono tipicamente il
palato duro e molle (22), seguiti dall’area
retromolare (24), dal pavimento orale (25),
dalla mucosa geniena e dalle labbra (26). Le
caratteristiche cliniche non sono dissimili da
quelle descritte per il COCS.
I tumori di origine epiteliale possono esibire
differenti gradi di displasia e anaplasia in
base al grado di differenziazione.
Comunque, le caratteristiche istologiche
comuni a tutti i carcinomi del cavo orale
includono uno spiccato pleiomorfismo
nucleare e cellulare, ipercromasia nucleare,
mitosi atipiche sia per dinamica sia per localizzazione, alterazioni drammatiche della
citoarchitettura epiteliale. Attualmente è
possibile studiare parametri biologici che
riconoscono la natura proliferativa del tumore, attraverso l’analisi quantitativa del DNA,
la citometria a flusso (capace di valutare la
frazione proliferante delle cellule e l’indice di
Foto 4
Aspetto clinico del carcinoma della lingua che si presenta come
un'ulcera cronica non sanguinante.
proliferazione) e gli antigeni di proliferazione
PCNA e Ki-67 (27-31). Grande interesse si
sta sviluppando anche intorno ai marker
biologici associati alla progressione del
tumore e al suo comportamento aggressivo/
invasivo; alcuni di questi, come la survivina,
sembrano correlare con la prognosi della
neoplasia (32-33).
Diagnosi differenziale e management: la storia
clinica dei pazienti con carcinoma orale
spesso rivela un abuso di alcool e/o tabacco. I segni clinici suggestivi di cancro includono gonfiore e indurimento dei margini.
Inoltre, l'ulcera è spesso preceduta o si sviluppa da lesioni rosse o bianche ed è tipicamente indolore.
Nella diagnosi differenziale rientrano il trauma, la scialometaplasia necrotizzante, le
ulcere granulomatose, la sifilide primaria.
Le ulcere traumatiche sono generalmente
dolorose, piccole, e si risolvono rapidamente una volta che la causa è stata rimossa. Le
lesioni da infezioni granulomatose croniche
(tubercolosi, istoplasmosi, actinomicosi,
PUNTO CHIAVE
II carcinoma
a cellule squamose
e i tumori maligni
derivanti dall’epitelio
ghiandolare
sono tra le neoplasie
maligne del cavo
orale che possono
presentarsi come
ulcere semplici.
Anno I - n°3 - settembre 2007
11
DentalClinics
PERIODICO DI ODONTOIATRIA GENERALE
Foto 5
Scialometaplasia necrotizzante del palato duro.
PUNTO CHIAVE
Le ulcerazioni
possono comparire
in associazione
con altre lesioni
della mucosa orale
oppure far parte
del complesso
quadro fenotipico
di diverse malattie
sistemiche.
12
granulomatosi di Wegener) possono ulcerarsi e raggiungere dimensioni notevoli, ma
sono dolorose e non guariscono spontaneamente. La lesione della sifilide primaria può
presentarsi come un'ulcera silente e indurita, con margini rilevati che ricordano il
COCS. Comunque, il carcinoma tende ad
aumentare di dimensione e si associa a
linfoadenopatia solo negli stadi avanzati. In
generale, si consiglia di effettuare un prelievo bioptico per ulcere solitarie che persistono in cavità orale per più di tre settimane,
soprattutto in siti a rischio, come il pavimento orale.
Granulomatosi orali ed altre condizioni
rare. Sebbene le ulcere causate da malattie
granulomatose siano generalmente caratterizzate da una moderata o grave distruzione
tissutale associata a intensa sintomatologia
sistemica (34-36) (vedi paragrafo 3), le manifestazioni iniziali possono simulare un'ulcerazione semplice. Similmente, le lesioni di
sifilide secondaria (ulcere), la scialometaplasia necrotizzante e le ulcere eosinofile possono mostrare il classico fenotipo clinico
delle ulcerazioni semplici.
Caratteristiche cliniche e istologiche: l’infezione granulomatosa è indicata dalla presenza di
un’ulcerazione che non tende alla guarigione,
indurita, e che cresce lentamente. Negli stadi
avanzati, queste lesioni possono portare a
Anno I - n°3 - settembre 2007
una vera e propria perforazione dei connettivi
e del tessuto osseo. Lesioni ulcerative simili
a “placche” mucose o “gomme” possono rappresentare manifestazioni orali della sifilide
secondaria e terziaria, rispettivamente (37).
La scialometaplasia necrotizzante determina
la formazione di larghe aree di ulcerazione
profonda che tipicamente colpiscono una
sola metà del palato molle o duro (Foto 5) (7).
Una lesione caratteristica, con un aspetto clinico eclatante, è rappresentata da un’ulcerazione cronica denominata granuloma ulcerativo o ulcera eosinofila della mucosa orale
(Foto 6). Questa si presenta comunemente
come un’ulcerazione avente bordi rilevati e
induriti che, nella maggior parte dei casi, si
manifesta sulla superficie laterale o ventrale
della lingua (38).
L’esame microscopico delle lesioni orali
associate a malattie granulomatose rivela la
formazione di granulomi epitelioidi con cellule giganti plurinucleate (34). I granulomi si
presentano istologicamente simili in tutte le
granulomatosi orali e nella sarcoidosi (35),
ragion per cui la diagnosi si deve avvalere
delle differenze cliniche e strumentali caratteristiche di tali condizioni.
Gli aspetti istopatologici della scialometaplasia necrotizzante sono patognomonici
(39): la mucosa appare ulcerata e tipicamen-
Foto 6
Ulcera traumatica eosinofila sulla retrocommissura labiale.
DIAGNOSI
te mostra necrosi lobulare delle ghiandole
salivari con metaplasia squamosa dell’epitelio duttale. Microscopicamente, l’ulcera
eosinofila contiene un infiltrato cellulare diffuso, polimorfo, composto principalmente
da eosinofili, che coinvolge sia il corion sia
lo strato muscolare sottostante (38, 40).
Diagnosi differenziale e management: le malattie
granulomatose, come la tubercolosi, l’actinomicosi, l’istoplasmosi e la granulomatosi
di Wegener sono endemiche in alcune regioni geografiche e dovrebbero comunque
essere escluse se nell’anamnesi manca una
storia clinica di febbre e il coinvolgimento
polmonare. Le placche sifilitiche, se ulcerate, possono apparire simili a lesioni aftosiche; le prime, tuttavia, sono leggermente
ispessite e solitamente non danno luogo a
sintomatologia algica (37, 41, 42). In ogni
caso, siccome le manifestazioni orali descritte sono spesso difficili da distinguere da un
carcinoma, la diagnosi di certezza richiede
una valutazione istopatologica della lesione
accompagnata da colorazioni specifiche
onde dimostrare l’eventuale presenza dei
microrganismi patogeni (41, 43). L’esame
istologico è imperativo nel caso di mancata
guarigione in seguito al trattamento antibiotico o corticosteroideo.
Sebbene la scialometaplasia necrotizzante
mostri una chiara base traumatica, le
caratteristiche cliniche possono mimare
quelle del COCS. Inoltre, la metaplasia
squamosa duttale può essere erroneamente interpretata come un segno istologico di
malignità.
Le ulcerazioni complesse
Le ulcerazioni orali possono comparire in
associazione con altre lesioni della mucosa
orale clinicamente evidenti; inoltre, possono
far parte del complesso quadro fenotipico di
una serie di malattie sistemiche di interesse
dermatologico, ematologico, gastroenterolo-
LE PRINCIPALI CAUSE DI ULCERE ORALI IN PAZIENTI HIV-POSITIVI
Q
Virali
Herpes simplex virus -1
Varicella zoster virus
Epstein-Barr virus
Cytomegalovirus
Q
Batteriche
Gengivite ulcero-necrotizzante acuta (GUNA)
e periodontite
Stomatite necrotizzante
Gonorrea
Infezioni Micobatteriche
Actinomicosi
Q
Fungine
Candidosi Eritematosa
Istoplasmosi
Mucormicosi
Paracoccidiomicosi
Blastomicosi
Q
Lesioni Neoplastiche
Linfoma Non-Hodgkin
Sarcoma di Kaposi
Carcinoma a cellule squamose
Q
Altre
Ulcere “aphthous-like”
Ulcerazioni non diversamente specificate
Tabella 3
gico, e accompagnarsi a una sintomatologia
sistemica (7).
Un classico esempio è rappresentato dai
pazienti affetti da AIDS, i quali sviluppano
ulcere orali dovute a infezioni fungine, batteriche, virali tendenti a cronicizzare, o a neoplasie (Tabella 3). Le manifestazioni orali da
HIV rappresentano, per la varietà e per le
caratteristiche talvolta atipiche delle lesioni,
un capitolo a se stante della patologia orale
già affrontato in dettaglio da diversi autori
(44-49). In questo lavoro gli autori esaminano le principali categorie di lesioni orali,
segnatamente lesioni bianche, rosse e
vescicolo-bollose, che possono configurare
un quadro clinico di ulcerazione complessa.
Associazione con lesioni bianche. Lichen
planus orale (LPO), reazioni lichenoidi orali
(RLO), malattia Graft-Versus-Host (GVHD),
lupus eritematoso discoide (LED), candidosi
Anno I - n°3 - settembre 2007
13
DentalClinics
PERIODICO DI ODONTOIATRIA GENERALE
Foto 7
Lichen erosivo della mucosa geniena.
Foto 8
Gengivite desquamativa in paziente con LPO.
PUNTO CHIAVE
LPO, RLO, GVHD,
LED e candidosi
possono determinare
un esteso
coinvolgimento e/o
lesioni multifocali
della mucosa orale
14
Anno I - n°3 - settembre 2007
possono determinare un esteso coinvolgimento e/o lesioni multifocali della mucosa
orale che si presentano, in alcuni casi, sottoforma di ulcera/erosione (7).
Caratteristiche cliniche e istologiche: nel cavo orale,
il lichen planus si manifesta come una o più
aree di ipercheratosi arrangiate a formare
reticoli, in un pattern simile a quello descritto dalle strie di Wickham sulla cute (50) o
placche. Le aree adiacenti possono essere
eritematose e atrofiche, e talvolta esse
dominano il quadro clinico, come si verifica
classicamente nel LPO erosivo (Foto 7).
Talvolta, se l’atrofia della mucosa orale è
pronunciata, si assiste alla formazione di
vere e proprie ulcere, talaltra di bolle (lichen
pemfigoide) (51, 52). Una tipica presentazione clinica del LPO erosivo è quella nota
come “gengivite desquamativa” (53-55) che,
sebbene non patognomonica, rappresenta
un importante elemento diagnostico (Foto 8).
Il quadro istologico del LPO è caratterizzato
da un denso infiltrato subepiteliale linfoistiocitario con disposizione “a banda”,
degenerazione vacuolare dei cheratinociti
basali e un aumentato numero li linfociti
intraepiteliali. Nella forma erosiva, la lamina
epiteliale appare assottigliata mentre le altre
forme sono associate ad acantosi e ipercheratosi (56, 57). Sebbene altamente significative, le caratteristiche istologiche del LPO
possono assomigliare a quelle del lupus,
anche se quest’ultime sono generalmente
accompagnate da fenomeni vasculitici (58).
Quando le placche bianche sono determinate da un’infezione da candida, l’esame citologico con colorazione di Gram rivela la presenza di ife fungine.
Le RLO sono lesioni mucocutanee che clinicamente e istologicamente somigliano al
LPO. Numerosi farmaci come gli inibitori
dell’angiotensina-convertasi (59), i farmaci
antinfiammatori non steroidei (FANS) (60), i
beta-bloccanti, gli antimalarici, i diuretici, gli
inibitori delle proteasi e molti altri (61-65)
sono stati implicati come possibili agenti
eziologici delle RLO. Le reazioni lichenoidi
associate all’uso di farmaci, si presentano
spesso come lesioni unilaterali (66) ed erosive (60) simili al LPO erosivo localizzate preferenzialmente sulla mucosa vestibolare; il
quadro istologico non è specifico e potrebbe
essere caratterizzato dalla presenza di un
infiltrato linfocitario più diffuso, con eosinofili e plasmacellule e più corpi colloidi
rispetto al LPO (51, 67).
La diagnosi definitiva della reazione lichenoide necessita della dimostrazione che le
lesioni regrediscono con la sospensione e/o
la sostituzione del farmaco sospetto.
Lesioni lichenoidi si possono osservare anche
DIAGNOSI
sulla mucosa orale a contatto con materiali
dentari come l’amalgama (68), le resine composite (69), il cobalto (70) e l’oro (71).
La GVHD è una sindrome sistemica che colpisce i pazienti sottoposti a trapianto allogenico di cellule staminali ematopoietiche e
rappresenta il risultato della reazione avversa che si innesca tra le cellule immunologicamente attive del donatore e gli antigeni di
istocompatibilità dell’ospite; gli organi principalmente colpiti sono la cute, il fegato, la
mucosa gastrointestinale e la mucosa orale
(72). Clinicamente si distinguono una forma
acuta e una cronica; la forma acuta si manifesta con: rash cutaneo maculo-papulare che
nelle forme più gravi può assumere un
aspetto vescicolo-bolloso simile a una ustione, diarrea profusa, dolore addominale,
segni e sintomi di alterata funzionalità e/o di
insufficienza epatica come iperbilirubinemia,
alterazione dei fattori della coagulazione ed
encefalopatia metabolica (73). Il coinvolgimento orale è meno frequente e quando
presente è caratterizzato da lesioni erosivoulcerativo, eritematoso e desquamativo. La
forma cronica è una sindrome multiorgano,
simile ad altre patologie connettivo-vascolari (sclerodermia, Sindrome di Sjogren, cirrosi
biliare primaria) (74). Le lesioni orali possono presentarsi con diversi aspetti: piccole
papule bianche, lesioni reticolari o lichenoidi, lesioni atrofico-erosive o vescicolo-bollose che evolvono in ulcere dolorose ricoperte
da spesse pseudomembrane bianche (Foto 9)
(75, 76). Le lesioni orali del LED sono definite dall’Organizzazione Mondiale della Sanità
come placche bianche circoscritte, leggermente rilevate, che possono essere circondate da un alone teleangectasico. La tipica
lesione discoide appare caratterizzata da
una zona centrale atrofico/erosiva con piccole papule bianche dalla quale si dipartono
radicalmente delle strie bianche parallele.
Talvolta le lesioni si palesano sottoforma di
placche rosse irregolari senza una componente cheratosica e possono associarsi o
Foto 9
Lesione atrofico-erosiva su mucosa geniena in paziente con GVHD
cronica.
meno a manifestazioni cutanee (77, 78). Le
lesioni cutanee colpiscono il volto, il cuoio
capelluto ed altre regioni fotoesposte, presentandosi come aree circolari squamose o
iperpigmentate. Il LES esibisce un aspetto
intraorale identico al LED, ma si associa a
manifestazioni sistemiche come artrite,
vasculite, pericardite, e al tipico rash eritematoso simmetrico delle regioni zigomatiche denominato “eritema a farfalla” (77, 7981). Dal punto di vista clinico, la candidosi
orale può presentarsi in varie forme, la più
comune delle quali è la variante pseudomembranosa o “mughetto”. Il mughetto ha
un aspetto caratteristico rappresentato da
placche “cremose” bianco-giallastre, lievemente rilevate, delicate, che possono essere
facilmente asportate lasciando un fondo più
o meno eritematoso. Sebbene il mughetto
presenti generalmente un decorso acuto, le
pseudomembrane possono persistere per
lungo tempo in pazienti immunocompromessi, debilitati, o sottoposti a prolungata
terapia antibiotica. La candidosi cronica
iperplastica, invece, si presenta come una
placca bianca o bruna, non asportabile,
spesso clinicamente indistinguibile da altre
ipercheratosi e talvolta accompagnata da
bruciore. Entrambe le forme di candidosi,
Anno I - n°3 - settembre 2007
15
DentalClinics
PERIODICO DI ODONTOIATRIA GENERALE
pseudomembranosa e iperplastica, si possono presentare contestualmente ad aree di
severa erosione (82).
Diagnosi differenziale e management: nella maggior parte dei casi, le caratteristiche cliniche
e istologiche sono sufficienti per fare diagnosi di LPO. Le lesioni orali del lupus possono essere simili a quelle lichenoidi, ma
queste ultime mostrano generalmente una
distribuzione relativamente simmetrica e
bilaterale. Inoltre, i pazienti con LES sviluppano distinte alterazioni immunologiche –
in particolare, anticorpi anti-nucleo (ANA),
anti-proteine citoplasmatiche e nucleari,
antifosfolipidi – laddove il lichen è caratterizzato da una classica negatività umorale.
Foto 10
Ulcera orale in un paziente diabetico.
16
Foto 11
Lesioni crostose e sanguinanti in paziente con linfoma non-Hodgkin.
Anno I - n°3 - settembre 2007
La presenza di displasia epiteliale, carcinoma in situ o carcinoma squamoso microinvasivo dovrebbe essere indagata in caso di
lesioni ulcero-erosive focali insorte su una
lesione lichenoide. Le caratteristiche che
suggeriscono la possibile degenerazione
sono rappresentate dall’aspetto non omogeneo ipercheratosico-eritematoso associato a
indurimento, fissità ai piani sottostanti e
mancata risposta alla terapia corticosteroidea, in questi casi la biopsia incisionale può
aiutare a dirimere il dubbio. La somministrazione topica o sistemica di cortisonici è
efficace nella maggior parte dei pazienti.
Associazione con lesioni rosse. Quando le
ulcere singole o multiple sono associate a
lesioni rosse, si dovrebbe indagare il paziente sia per patologie che causano atrofia
della mucosa orale sia per anomalie endocrinologiche ed ematologiche. Inoltre, reazioni avverse a materiali dentali (83) o a farmaci (65, 84-88) così come l’uso di agenti
chemioterapici potrebbero causare ulcere
orali persistenti nel contesto di un quadro di
eritema e/o mucositi (89-92). Infine, quando
l'ulcerazione si sviluppa su un'area francamente eritroplasica è altamente probabile
che si tratti di COCS (vedi ulcera neoplastica), per cui la lesione va immediatamente
bioptizzata.
Caratteristiche cliniche e istologiche: tra le patologie
in grado di determinare atrofia della mucosa
orale si trova la candidosi nella variante atrofica che tipicamente interessa la lingua ed è
comunemente associata all’uso prolungato
di antibiotici ad ampio spettro e di preparazioni corticosteroidee inalate o usate topicamente (93). Anche se potrebbe presentare
un’insorgenza rapida, la candidosi atrofica
non è sempre acuta e potrebbe persistere per
qualche mese. Altre lesioni orali atrofico/erosive croniche sono principalmente associate
a carenze nutrizionali, come deficit di vitamina B12, acido folico e di ferro. Nel LPO erosivo, le ulcere/erosioni sono la principale mani-
DIAGNOSI
festazione della patologia, di solito accompagnate da strie bianche.
Numerosi disordini ematologici caratterizzati da neutropenia e/o alterata funzionalità
dei neutrofili potrebbero dare origine a
lesioni ulcerative della mucosa orale,
descritte come “ulcerazioni neutropeniche
orali” (94-96). Queste condizioni includono
la neutropenia cronica benigna (97), la neutropenia congenita (98), la neutropenia ciclica (99), la sindome di Job (100, 101), il deficit
di adesione dei leucociti (102), la sindrome
di Chediak-Higashi (103), tanto per citarne
alcune. Anche le ulcere orali viste nei
pazienti diabetici potrebbero presentarsi
come conseguenza di una disfunzione dei
neutrofili (Foto 10). Le ulcerazioni neutropeniche sono di solito multiple, ricoperte da
una pseudomembrana giallastra e delimitata da una mucosa circostante eritematosa.
Anche se l’ulcera non è significativamente
indurita, potrebbe essere leggermente fissa
attorno ai margini. Istologicamente in queste ulcere è classicamente osservata una
notevole carenza di neutrofili. Tra le patologie ematologiche potenzialmente responsabili di ulcere orali, dovrebbero essere considerate: le leucemie (104, 105), i linfomi (Foto
11) (106, 107), l’istiocitosi X (108, 109) e il
plasmocitoma. Nonostante sia possibile formulare una diagnosi di presunzione dalla
valutazione sia degli aspetti clinici sia degli
esami ematochimici, queste patologie così
gravi dovrebbero essere monitorate dagli
ematologi. Numerosi medicamenti si sono
dimostrati in grado di indurre ulcere orali
acute (65). Tuttavia, se il farmaco non viene
sospeso, le ulcere potrebbero persistere
nella cavità orale. Le ulcere farmaco-indotte
di solito sono multiple, ricoperte da croste
giallastre ed ematogene e circondate da un
alone eritematoso. I farmaci noti come possibili cause di ulcere orali sono: acido acetilsalicico (110, 111), ß–bloccanti (87, 112).
Inoltre, la letteratura internazionale riporta
l’associazione tra l’uso di farmaci come clo-
Foto 12
Mucosite in paziente sottoposto a cicli di radioterapia per carcinoma orale.
pidogrel (86), nicorandil (84, 112), alendronato (85, 113, 114), rofecoxib (115) e ulcerazioni gravi della mucosa orale. Oltre all’effetto diretto sulla mucosa orale, numerosi farmaci possono agire come fattori slatentizzanti, capaci di indurre patologie mucocutanee croniche, come pemfigo, pemfigoide,
eritema multiforme e lupus (65). Oggi la letteratura internazionale riporta frequentemente l’associazione tra chemio-, radio- e
chemio/radio-terapia per i tumori del
distretto testa-collo e l’insorgenza di mucositi orali (Foto 12) (90, 91, 116, 117). Il primo
segno clinico di un quadro di mucosite è l’eritema diffuso, seguito da lesioni ulcerative
della mucosa gastrointestinale e oro-faringea che determinano dolore, disfagia, diarrea e disfunzioni che dipendono dai tessuti
interessati (89). Nella mucosite radio-indotta, l’evento microscopico iniziale sembra
essere rappresentato dall’aumentata vascolarizzazione e dall’infiltrato cellulare infiammatorio, soprattutto macrofagi (118). Il successivo rilascio di citochine dall’epitelio e
dal tessuto connettivo determina la morte
cellulare e la riduzione della proliferazione
delle cellule basali, che porta all’atrofia della
mucosa e alla successiva ulcerazione (89).
Microscopicamente la mucosa orale atrofica
appare assottigliata soprattutto in corrispondenza dello strato spinoso. A causa delAnno I - n°3 - settembre 2007
17
DentalClinics
PERIODICO DI ODONTOIATRIA GENERALE
l’atrofia epiteliale che altera l’attività di barriera dei cheratinociti, il corion sottostante
può essere interessato da un infiltrato flogistico che potrebbe spiegare la formazione
dell’ulcera. L’esame microscopico di solito
mostra un campione di tessuto molle costituito da epitelio orale ulcerato con sottostante tessuto di granulazione e tessuto connettivo fibroso, l’epitelio adiacente all’ulcera
appare assottigliato, ma si osserva un normale pattern di maturazione. Il tessuto di
granulazione che costituisce la base dell’ulcera può essere infiltrato da numerose cellule infiammatorie croniche, la cui prevalenza
è strettamente correlata alla patologia mieloproliferativa eventualmente associata.
Diagnosi differenziale: mentre la diagnosi di candidosi, LPO, ulcere farmaco-indotte e mucositi è basata principalmente sugli aspetti
anamnestici, clinici e istologici, l’approccio
alle ulcere persistenti associate ad altre lesioni rosse, come quelle correlate a patologie
delle cellule ematiche, necessita di ulteriori
approfondimenti. Chi scrive invita vivamente i
patologi orali e tutti i clinici a valutare attentamente la conta delle cellule bianche del
sangue e la formula leucocitaria, che potrebbero essere anormali nelle leucemie, nei
linfomi, nelle condizioni neutropeniche e
nelle infezione batteriche. Modificazioni del
quadro sierico-proteico, come l’ipergammaglobulinemia, dovrebbero indirizzare verso un
quadro di mieloma multiplo e sindrome da
iper-IgM, condizioni che possono manifestarsi con ulcerazioni della mucosa orale (119).
Management: LPO erosivo necessita una terapia e un attento follow-up. Le ulcere farmacoindotte, incluse quelle causate da chemioterapia, si risolvono spontaneamente dopo cessazione del trattamento; infatti, le ulcerazioni
associate a patologie sistemiche, per la loro
guarigione sono strettamente correlate al
decorso della patologia principale.
18
Associazione con lesioni vescicolo-bollose.
Molte condizioni caratterizzate da vescicole
Anno I - n°3 - settembre 2007
o bolle di solito si presentano, in seguito a
trauma orali, come ulcere/erosioni della
mucosa orale. Patologie vescicolo-bollose
infettive, idiopatiche e autoimmuni potrebbero avere un decorso clinico protratto, benché nella maggior parte dei casi mostrino
un’insorgenza ricorrente e/o acuta. Per
esempio, la gengivostomatite erpetica, l’herpangina, la malattia bocca-mano-piede così
come l’eritema multiforme si presentano
come vescicole o bolle che di solito guariscono entro 2-3 settimane (120, 121). In questo articolo gli autori focalizzano l’attenzione
su lesioni erosive/ulcerative persistenti, che
generalmente non guariscono entro 2-3 settimane.
Caratteristiche cliniche e istologiche: il pemfigo, dal
greco pemphix (bolla o vescicola), comprende
un gruppo di patologie di origine autoimmune caratterizzate dalla formazione di bolle
intra-epiteliali che colpiscono le mucose e/o
la cute (122). Sono state descritte varie
forme di pemfigo: pemfigo volgare, pemfigo
farmaco-indotto, pemfigo IgA, pemfigo
fogliaceo e il pemfigo paraneoplastico (122).
Invece, il termine immune-mediated sub-epithelial blistering diseases (IMSEBD) comprende una
famiglia di patologie muco-cutanee (e.g.
pemfigoide, pemfigoide bolloso, pemfigoide
cicatriziale, pemfigoide delle membrane
mucose, lichen planus pemfigoide, epidermolisi bollosa emorragica, dermatosi a IgA
lineari) che come conseguenza della formazione di bolle sotto-epiteliali e hanno caratteristiche cliniche molto simili (123-126).
Sulla base dell’aspetto clinico, il pemfigo
volgare (PV), il pemfigoide bolloso (PB) e
delle membrane mucose (PMM), l’epidermolisi bollosa acquisita (EBA) e la dermatosi a
IgA lineari (DAL) sono spesso indistinguibili
(125). Le manifestazioni cutanee e mucose
di queste patologie autoimmuni consistono
in vescicole o bolle ripiene di liquido chiaro,
la cui rottura lascia un’erosione o un’ulcera.
Contrariamente, l’epidermolisi bollosa ereditaria è prontamente diagnosticata poiché
DIAGNOSI
le lesioni cutanee sono presenti senza interruzioni sin dall’infanzia e inoltre è presente
frequentemente una certa familiarità (127).
Cicatrici, apertura della bocca limitata, e
anchiloglossia sono le complicanze delle
forme più gravi di EB (128). Nel PV, bolle
integre sono osservate raramente nella
mucosa orale, mentre la lesione orale tipica
si presenta come un’erosione dolorosa parzialmente coperta da una membrana fragile
(Foto 13) (122, 129, 130). Il segno del
Nikolskiy può essere mostrato applicando
una leggera pressione alla periferia della
bolla estendendo la lesione lateralmente
(131). Il PB colpisce principalmente la cute,
mentre PMM e i suoi sottogruppi, incluso il
pemfigoide orale (PO), colpisce principalmente la cavità orale e la congiuntiva, con
conseguenze spesso irreversibili (Foto 14)
(132, 133). La più frequente presentazione
intra-orale del PMM è la gengivite desquamativa (134, 135). Nella EBA, le lesioni orali
possono esitare in complicanze irreversibili
simili a quelle viste nel PMM, queste comprendono cecità, anchiloglossia e restringimento esofageo.
La caratteristica lesione della DAL può
somigliare a una collana di perle, una placca
orticarioide circondata da vescicole. Il coinvolgimento delle membrane mucose nella
DAL è di solito osservato a livello della
cavità orale e della congiuntiva.
Il quadro istopatologico di una lesione da
PV è tipicamente caratterizzato dalla formazione di vescicole intraepidermiche con
acantolisi soprabasale (136), mentre nel
caso di PB, PMM, EBA, e DAL, appartenenti
al gruppo delle patologie bollose sottoepiteliali autoimmunitarie (137), si osservano
bolle sottoepidermiche con la presenza di
un denso infiltrato infiammatorio sottomucoso. Quest’ultimo è composto in maniera
predominante da un infiltrato infiammatorio
misto che include linfociti, eosinofili e neutrofili. Inoltre, all’immunofluorescenza, si
osservano nel PV depositi di IgG, in corri-
Foto 13
Pemfigo volgare. Lesioni vescicolo-bollose croniche sul dorso linguale.
Foto 14
Lesioni orali in un paziente con pemfigoide delle membrane mucose.
spondenza degli spazi intercellulari tra i cheratinociti; mentre nelle patologie sottoepidermiche un deposito lineare di IgG/IgA e C3
lungo la giunzione dermoepidermica (130).
Diagnosi differenziale: poichè nel pemfigo le
bolle si formano nel contesto dell’epidermide, queste sono flaccide, mentre le bolle del
PB, del PMM e dell’EBA sono tese. Tuttavia,
il PB raramente coinvolge le mucose e l’infiltrato infiammatorio riscontrato nelle lesioni
cutanee è costituito principalmente da eosinofili (138). La diagnosi di PMM dovrebbe
Anno I - n°3 - settembre 2007
19
DentalClinics
PERIODICO DI ODONTOIATRIA GENERALE
PUNTO CHIAVE
Le ulcere destruenti
insorgono come
ulcere ben definite
la cui successiva
espansione
porta a un’estesa
distruzione tissutale
o alla cavitazione.
essere presa in considerazione nei pazienti
con coinvolgimento oculare che si presenta
con senso di secchezza degli occhi, sensazione di bruciore, irritazione, lacrimazione e
fotofobia. L’EBA e la DAL spesso rientrano in
quadri clinici più complessi, poiché talvolta
sono associati ad altre patologie, incluso
LES, amiloidosi, mieloma multiplo, tiroiditi,
diabete mellito e sindrome endocrinopatica
multipla (124).
Tuttavia, la diagnosi definitiva di una patologia vescicolo-bollosa si basa sull’esame istologico, immunopatologico e sierologico.
L’esame citologico potrebbe essere utile nel
PV, dove si possono osservare le cellule acantolitiche (125). Il PB, il PMM e l’EBA sono
caratterizzati dalla presenza di anticorpi
diretti contro differenti antigeni localizzati
rispettivamente nella parte superiore della
lamina lucida, nella zona di confine tra lamina lucida e densa e nella regione della sublamina densa (139).
La vacuolizzazione delle cellule basali e i
depositi lineari di IgA, osservati all’immunofluorescenza diretta lungo la zona della
membrana basale permettono di eseguire la
diagnosi di DAL (140).
Inoltre, la diagnosi differenziale include le
varianti bollose del lupus e del LPO.
Management: quando gli esami sierologici sono
negativi, la biopsia incisionale e il successivo
esame isto-morfologico associato a tecniche
di immunofluorescenza sono necessari per
effettuare una diagnosi definitiva. I pazienti
con coinvolgimento oculare dovrebbero essere indirizzati presso un oftalmologo. Il trattamento di queste patologie vescicolo-bollose
si basa sull’uso di alte dosi di corticosteroidi
ed agenti immunosoppressivi (125, 141).
Le ulcere destruenti
20
Le condizioni riportate in questo gruppo
sono caratterizzate clinicamente da distruzione o ulcerazione tissutale. Esse, di solito,
Anno I - n°3 - settembre 2007
insorgono come ulcere ben definite la cui
successiva espansione porta a un’estesa
distruzione tissutale sino alla cavitazione. In
questa fase, le ulcere orali sono accompagnate da intense manifestazioni sistemiche
quali febbre, astenia e linfoadenopatia. In
questo lavoro distinguiamo due sottotipi di
ulcere destruenti: graduale o acuta, sulla
base del loro pattern di insorgenza.
Ulcere con insorgenza lenta e accrescimento graduale. Queste condizioni ulcerative sono caratterizzate da un accrescimento
lento. Tuttavia, se non trattate, tendono a
ingrandirsi ed eventualmente a dare origine a
cavitazioni. Poiché le neoplasie maligne possono presentare caratteristiche cliniche simili, è importante indagare la presenza di sintomi sistemici come febbre e linfoadenopatia
regionale, che di solito accompagnano le
ulcere infettive, soprattutto di tipo specifico
(lue, tubercolosi, actinomicosi).
Caratteristiche cliniche e istologiche: benché la principale lesione orale della sifilide secondaria
sia rappresentata dalla placca mucosa, ossia
un’ulcera ovale di circa 1 cm di diametro ricoperta da un essudato mucide con un alone
eritematoso (142), la sifilide può manifestarsi
anche con lesioni ulcero-nodulari (lue maligna) che evolvono in ulcere crateriformi e
poco profonde in corrispondenza della gengiva, della mucosa buccale e del palato, con
erosioni multiple sul palato duro e molle,
sulla lingua e sul labbro inferiore (37). La
gomma della sifilide terziaria, rappresentata
da una lesione nodulare che di solito evolve
in un’area di ulcerazione, potrebbe portare
alla distruzione dei tessuti molli e duri sottostanti (37). Le manifestazioni orali della
tubercolosi (143, 144), dell’actinomicosi
(145), della sarcoidosi (35) e della granulomatosi di Wegener (146) potrebbero presentare
caratteristiche cliniche indistinguibili (147).
Queste infezioni granulomatose croniche
sono caratterizzate da una o più ulcere indurite, che hanno una crescita lenta e che non
DIAGNOSI
guariscono spontaneamente, che possono
progredire ed eventualmente dare origine a
cavitazioni. Il granuloma della linea mediana
potrebbe inizialmente presentarsi come ulcere singole o multiple, indurite, con lenta crescita, che classicamente si localizzano in corrispondenza della linea mediana del palato
(4). L’accrescimento dell’ulcera potrebbe portare alla perforazione del palato ed eventualmente la lesione potrebbe progredire e
distruggere l’emifaccia interessata causando
la morte del soggetto in seguito al sanguinamento determinato dall’erosione dei vasi
sanguigni principali (4). Le lesioni actinomicotiche solitamente si presentano come
ascessi singoli o multipli o masse indurite
con una porzione fibrosa dura ed una porzione centrale molle contenente materiale purulento giallo o grigio. La storia naturale delle
ulcere orali causate da neoplasie inizia con
un’ulcerazione superficiale piccola, indolore.
Questa lesione progredisce rapidamente ed
eventualmente si accresce portando a distruzione tissutale. In questa fase, l’ulcerazione
causa un’infiammazione secondaria che
potrebbe essere dolorosa e portare il paziente
a rivolgersi a un medico (4). L’istopatologia
delle lesioni sifilitiche non è specifica, essendo caratterizzate da un infiltrato perivascolare
di plasmacellule, macrofagi e linfociti, mentre
negli stadi finali potrebbe essere osservata
un’endoarterite obliterante. Le gomme sono
caratterizzate da un più elevato numero di
macrofagi che caratterizzano la lesione granulomatosa. Le caratteristiche microscopiche
tipiche della tubercolosi sono rappresentate
dall’infiammazione granulomatosa, con un
nucleo centrale di necrosi caseosa. Tutte le
rimanenti granulomatosi orali mostrano
caratteristiche aspecifiche di infiammazione
granulomatosa non-caseosa, con macrofagi,
cellule giganti, linfociti e fibroblasti.
Diagnosi differenziale: le placche mucose talvolta
possono apparire simili alle ulcere aftosiche:
la presenza di manifestazioni sistemiche
come linfoadenopatia persistente, febbre,
malessere, dovrebbero indirizzare verso
esami sierologici per identificare l’infezione
(42, 43). Le lesioni orali iniziali da tubercolosi
sono difficilmente distinguibili da neoplasie
maligne primarie o da larghe, ulcere croniche. Spesso le lesioni orali sono caratterizzate da ulcere localizzate sul dorso della lingua,
con bordi non ben definiti e una base costituita da tessuto di granulazione (148). La diagnosi per le granulomatosi orali si basa sulla
sede, sulle caratteristiche cliniche, incluso il
coinvolgimento polmonare e renale, e sull’esclusione di altre patologie distruttive con
l’esame bioptico e i test sierologici. La diagnosi di actinomicosi dipende principalmente dalla presenza di granuli sulfurei nell’essudato, sull’esame colturale, e sull’esame istologico, che in caso di actinomicosi mostra
numerose colonie di actinomiceti (149).
Management: la biopsia dei tessuti coinvolti è
indicata per confermare la diagnosi.
Corticosteroidi sistemici, antibiotici e altri
agenti chemioterapici potrebbero essere
necessari nel trattamento di queste patologie, con un più efficace effetto terapeutico
se iniziato nelle fasi precoci del decorso
della patologia.
Ulcerazioni con insorgenza acuta e rapida
progressione. Alcune patologie ulcerative,
specialmente quando si presentano in
pazienti malnutriti o immunocompromessi,
possono portare a una rapida distruzione
dei tessuti mucosi e qualche volta potrebbero essere fatali. Queste sono principalmente
rappresentate dal noma e dalle micosi
profonde (soprattutto le mucormicosi).
Caratteristiche cliniche e istologiche: il noma di solito inizia con un quadro di gengivite, dopo si
estende alla giunzione labiogengivale ed alla
mucosa buccale. Le manifestazioni iniziali
includono bruciore della bocca, alitosi, gusto
fetido, tumefazione delle labbra e delle guance, linfoadenopatia cervicale, ed una colorazione nero-blu della cute dell’area interessata. L’ulteriore progressione della lesione
PUNTO CHIAVE
Alcune patologie
ulcerative, soprattutto
noma e micosi
profonde, possono
portare a una rapida
distruzione
dei tessuti mucosi
e qualche volta
possono addirittura
risultare fatali.
Anno I - n°3 - settembre 2007
21
DentalClinics
PERIODICO DI ODONTOIATRIA GENERALE
PUNTO CHIAVE
I clinici possono
giocare un ruolo
fondamentale
nella diagnosi
precoce di patologie
sistemiche di fondo
in pazienti
con ulcere orali.
22
porta alla perforazione delle guance, inoltre,
potrebbe esserci il sequestro di tessuto
osseo. I sintomi sistemici includono febbre,
tachicardia, atti respiratori aumentati e anoressia (150, 151). L’analisi microscopica
mostra aspetti non specifici di necrosi e
infiammazione. Colture microbiche rivelano
la presenza di anaerobi, in particolare spirochete e batteri fusiformi a livello delle lesioni
ulcerative. La presentazione clinica delle
mucormicosi è variabile, di solito dolore e
tumefazione precedono le ulcere orali che
possono presentarsi come lesioni indolori
che non guariscono o come lesioni necrotizzanti a rapido accrescimento, con perforazione del palato duro (152, 153). La più comune
forma di questa patologia è la mucormicosi
rinocerebrale, caratterizzata dalla progressiva
invasione fungina del palato duro, dei seni
paranasali, delle orbite e dell’encefalo (154).
L’esame isto-patologico delle ulcere delle
micosi profonde mostra frammenti di mucosa emorragica necrotica con eventuale necrosi ossea. La sottomucosa solitamente contiene un denso infiltrato di linfociti, plasmacellule, e leucociti polimorfonucleati. Masse di
microrganismi sono riscontrate nel contesto
dei tessuti infiltrati che potrebbero invadere
gli spazi del midollo osseo.
Diagnosi differenziale: la diagnosi differenziale
del noma include altre lesioni ulcerative
come: leismaniosi, angina agranulocitica,
lesioni orali maligne, granuloma della linea
mediana e sifilide, ma la maggior parte di
queste sono rare nei bambini dai 2 ai 5 anni
di età. Tuttavia, la diagnosi di noma è di solito evidente nei casi di una diffusa e progressiva necrosi tissutale che interessa i pazienti
debilitati. Le colture microbiche e l’esame
bioptico sono indicate per escludere infezioni micotiche specifiche ed altre condizioni
granulomatose.
Management: nel caso del noma sono indicati
antibiotici ad ampio spettro come le penicilline e il trattamento delle condizioni sistemiche associate. Nel caso delle micosi profonde sono indicati agenti chemioterapici come
ketoconazolo, fluconazolo, amfotericina B,
benché potrebbe essere richiesta un’ampia
resezione dei tessuti molli coinvolti e dell’osso sequestrato (4).
Conclusioni
Le lesioni ulcerative croniche o persistenti che
comunemente coinvolgono la mucosa orale,
nonostante la loro differente eziologia, possono
apparire clinicamente indistinguibili.
Per questo motivo, la corretta diagnosi in
presenza di ulcere orali croniche rappresenta
un grande problema per i clinici; inoltre, questi ultimi possono giocare un ruolo chiave
nella diagnosi precoce di patologie sistemiche di fondo in pazienti con ulcere orali.
Quindi, tutti i pazienti con ulcerazioni orali
persistenti dovrebbero essere esaminati in
modo approfondito così da stabilire una diagnosi definitiva ed escludere la possibilità di
una sottostante patologia sistemica o di una
neoplasia orale.
Per una corretta diagnosi della causa di
un’ulcera orale cronica dovrebbero essere
valutate le caratteristiche cliniche dell’ulcera,
l’aspetto della mucosa orale circostante in
termini di associazione con lesioni bianche,
rosse o vescicolo-bollose; la presenza di
segni e sintomi sistemici e il coinvolgimento
della cute e/o di altre mucose.
Quando queste informazioni non risultano
sufficienti, esami di laboratorio (test ematochimici e microbiologici) e la biopsia per
esame istomorfologico del campione sono
suggeriti per confermare la diagnosi.
I riferimenti blibliografici sono disponibili all’indirizzo web: www.........
Anno I - n°3 - settembre 2007