A. Luzi Crivellini
Diventare vecchi oggi
CARATTERISTICHE
DELL’INVECCHIAMENTO NORMALE E
PATOLOGICO
L’invecchiamento è un processo conseguente ad
una perdita progressiva delle riserve organiche e
funzionali
della maggior parte degli apparati con
compromissione dell’omeostasi:
• piu’ lento recupero da uno sforzo
•
maggior fragilità
Teorie dell’invecchiamento (ipotesi)
Orologio Biologico: la durata della nostra
vita è predisposta geneticamente
• Teoria dei Radicali Liberi O2: i prodotti del
•
u
u
u
•
metabolismo ossidativo modificano componenti
cellulari generando molecole mal funzionanti.
Stimolazioni Antigeniche: provocano:
infiammazione cronica dei vasi
aterosclerosi
riduzione irrorazione di organi o tessuti con progressiva
riduzione della capacità di estrazione dell’ossigeno dal sangue.
Invecchiamento del Sistema Immunitario: ridotta
capacità di difesa da agenti esterni e noxae patogene
Riferimenti demografici
Aspettativa di vita alla nascita
M. 77.1
F. 83.7
Aspettativa di vita a 65 anni
M. + 16.5
F. + 20.5
=
=
Negli ultimi 20 anni
M. + 7.1
F. + 5.2
81.5
85.5
L’invecchiamento della popolazione è conseguente alla
riduzione della mortalità e fecondità
Verona:
soggetti > 65 anni = 21.5% del totale
soggetti > 75 anni = 10.1% (sogg. fragili per
polipatologia)
Conseguenze della longevità
•Aumento delle patologie croniche
•Aumento non autosufficienza (20.40 % di n. a. in soggetti > 75
anni)
•Bisogni in crescita esponenziale
•Maggior richiesta assistenziale
Obiettivi dell’assistenza: confinare la disabilità agli ultimi
anni della vita, riducendo il divario tra speranza di vita e vita
attiva.
Aspettativa di vita della razza umana
(teorica): 110 – 120 anni
Come raggiungerli?
Fattori ostacolanti
• Fattori genetici: predisposizione a malattie
• Fattori ambientali: noxae patogene,
alimentazione, fattori psicosociali, attività fisica
• Neoplasie: prolungata esposizione agli oncogeni, tempo
disponibile per manifestarsi, ridotta sorveglianza immunitaria
(+ 3 – 5 anni, se debellate)
• M. cardiovascolari: fattori di rischio: aumento esponenziale se
multipli (danni agli organi bersaglio)
Aspettativa di vita della razza umana
(teorica): 110 – 120 anni
Fattori facilitanti
La conoscenza e la correzione dei fattori ostacolanti
rappresentano una possibilità di intervento per favorire un
invecchiamento tardivo e anche il più fisiologico possibile.
A nostra disposizione:
• prevenzione
•
cura
• riabilitazione
Prevenzione
• Primaria:
controllo dei fattori di rischio,
diagnosi precoce, screening malattie neoplastiche
• Secondaria: trattamento adeguato delle malattie
acute e dei fattori di rischio dopo un primo episodio per
evitare una recidiva
• Terziaria:
interventi di riabilitazione specifici per
limitare la comparsa di disautonomia
Cura
•
Correzione deprivazione sensoriale (isolamento)
• Intensità di intervento (ma non accanimento terapeutico)
• Cura della sofferenza (terapia del dolore)
• Polifarmacoterapia?
• Rapporto rischio – beneficio (anche in fase diagnostica)
• Aumento della qualità della vita
• Rispetto della volontà del Paziente
Riabilitazione
Sistematica riattivazione globale di fronte ai postumi di un malato
(fratture – ictus – S. allettamento)
Invecchiamento fisiologico
L’invecchiamento è un processo biologico che modifica riducendo in
modo armonico e graduale le riserve funzionali di tutti gli organi: è un
lento declino delle capacità psico-fisiche con mantenimento
dell’autonomia.
Come favorirlo?
Mantenendo interessi culturali (giornali, libri, tv, università 3^ età)
Promuovendo uno stile di vita attivo, contrastando i danni da vita
sedentaria (centri ricreativi, attività motoria)
Attività fisica
No
allo stereotipo : terza età = età del riposo
Si
al progetto:
terza età in movimento
Benefici fisici attività motoria:
:
tono, trofismo, forza muscolare, resistenza, flessibilità
articolare, equilibrio, riflessi, coordinazione
:
ansia, depressione, insonnia
Invecchiamento patologico
Eventi morbosi a carico di alcuni organi e apparati sono
causa di un invecchiamento disarmonico con comparsa di
fragilità, polipatologia, disabilità (e morte prematura)
• Mancato contrasto dei fattori di rischio
degenerativi su base aterosclerotica
•
g
processi
Stili di vita inadeguati: mancanza di progetti, di interessi
g isolamento g depressione
Centenari
Rapporto M/F = 1:4
• Capacità protettiva degli estrogeni sulle complicanze vascolari?
• Diverso stile di vita?
Centenario sano: condizioni cliniche discrete, solo diminuite riserve
funzionali.
Ha superato indenne i fattori ambientali negativi ed è geneticamente
predisposto a vita longeva.
Centenario con pluripatologia: condizioni cliniche precarie per un
progressivo deterioramento dei vari organi e apparati.
Modificazioni con l’invecchiamento
Altezza: - 5 cm per osteoporosi e cifosi (rimodellamento negativo)
Peso: aumento massa grassa, riduzione massa magra
Muscoli: riduzione peso e massa (minor forza e resistenza)
Cervello: perdita di neuroni (atrofia cerebrale), ma plasticità neuronale
Vista: presbiopia (ridotta elasticità del cristallino) cataratta (opacità del cristallino)
Udito: presbiacusia = perdita dei toni alti
Modificazioni con l’invecchiamento
Apparato cardiovascolare: tendenza a ipertensione sistolica,
declino funzione contrattile (dispnea da sforzo, facile affaticabilità)
Polmoni: riduzione elasticità polmonare
Rigidità gabbia toracica (calcificazioni cartilagini costali)
Minor forza muscoli respiratori
Apparato gastrointestinale: edentulia g
Stipsi (cibi raffinati, rallentata peristalsi)
malnutrizione
Anziani e società
•
perdita del ruolo g emarginazione
•
nuova struttura della famiglia: da plurinucleare a mononucleare a
unipersonale g difficoltà nell’assistenza domiciliare
•
necessità di una corretta identificazione dei bisogni (UVMD)
•
necessita di una “rete dei servizi” articolata e specifica, che garantisca
continuità assistenziale, con “nodi” rappresentati in modo adeguato al bisogno:
prevenzione, cure ospedaliere, riabilitazione, assistenza domiciliare e
residenziale
Svama
Strumento per valutare a tutto tondo la persona (sul piano
biologico, psicologico, sociale) da parte di una équipe
multiprofessionale (medico, I. P:, Assistente Sociale),
cogliendone la complessità per evidenziare il bisogno reale
e definire un progetto assistenziale personalizzato
Conclusioni
• esistono un’età cronologica e un età biologica
• è importante sapere vivere la propria età,
mantenendo anche in vecchiaia interessi e curiosità,
non isolandosi, ma integrandosi col mondo
• la vecchiaia può essere sensibilmente diversa in relazione
a come si è vissuto (si comincia ad invecchiare quando si nasce)
• “la vecchiaia è una brutta cosa?” dovremmo chiederci come ci
siamo preparati ad affrontarla e a contrastarne i possibili aspetti
negativi
“Diventare vecchi oggi”
CARATTERISTICHE DELL’INVECCHIAMENTO
NORMALE E PATOLOGICO
Fine Presentazione
A cura
di Dott. Armando Luzi
Crivellini
Elaborazione grafica di:
Maurizio Triscornia
Progetto:La salute nel
movimento
Comune di Verona
ULSS 20 Regione Veneto
Ce.Bi.S.M. Università Bs-Tn-Vr
Schema generale
Compilazione ed analisi scheda primo livello(screening)
Eventuale compilazione ed analisi scheda secondo livello
Oppure eventuale Visita medica
Relazione di visita per l’utente
Ecg a livello
Controlli in palestra
Incontri di coordinamento
Notizie contenute nella scheda
di primo livello
età
eventuale ricovero in ospedale nei tre
anni precedenti per malattie cardiache
o vascolari
se è il primo anno di frequenza ai
corsi di attività motoria organizzati
dal comune di Verona
Notizie contenute nella scheda
di primo livello (criteri minori)
Eventuali ricoveri in ospedale almeno una volta negli
ultimi tre anni ( motivo)
Presenza di malattie
croniche(diabete,ictus,ipertensione arteriosa,
blocchi articolari frequenti)
Eventuali fratture negli ultimi due anni
Assunzione tutti i giorni di più di tre medicine
Presenza disturbi equilibrio,cadute almeno una volta
negli ultimi tre anni)
Punteggio visita precendente ≥ 12punti
Possibili esiti dell’ analisi della
scheda di primo livello
Compilazione scheda di secondo livello
(per i soggetti mai valutati)
Indicazione alla visita medica
valutativa
Rimando all’ultima visita eseguita
Regione Veneto ASL - ULSS 20
Progetto La salute nel Movimento 2002-2003
Scheda di informazione sanitaria I livello
La preghiamo di compilare questa scheda accuratamente mettendo una crocetta sulle frasi che la
riguardano e di consegnarla al momento dell’iscrizione presso la Circoscrizione.
Sulla base delle informazioni riportate sulla scheda, che saranno tutelate secondo quanto previsto dalla
L.675/96, lei verrà eventualmente sottoposto a visita medica gratuita da parte dell’equipe medica del progetto.
Cognome __________________________ Nome ___________________________
Data di nascita _________________
Ho meno di 65 anni
E’ la prima volta che frequento corsi di corsi di attività motoria per anziani organizzati dal Comune
di Verona
Sono staIo ricoverata/o in ospedale per malattie cardiache o vascolari (infarto, ictus) almeno una
volta negli ultimi tre anni
Ho più di 75 anni di età
Sono stata/o ricoverata/o in ospedale almeno una volta negli ultimi tre anni
Motivo ______________________________________________
Soffro/ ho sofferto in passato di una di queste malattie:
diabete
ictus
ipertensione arteriosa
blocchi articolari frequenti
Ho avuto una frattura negli ultimi due anni
Assumo tutti i giorni più di tre medicine diverse
Ho disturbi dell’equilibrio; sono caduta/o almeno una volta negli ultimi tre anni
Data ________________
Firma ______________________
Riservato alla segreteria
Anno ultima visita _______ punteggio _________
Visita medica: No
Sì
data prenotaz._____________
Compilazione scheda secondo
livello:anamnesi (prima parte)
Presenza limitazioni articolari( entità,
sede)
Peso, altezza, BMI,pressione
arteriosa
Terapia farmacologica abituale
Attività fisica abituale( regolare,
saltuaria, nessuna)
Partecipazione a corsi attività motoria
nei 5 anni precedenti
Compilazione scheda secondo
livello: indicazioni (seconda
parte)
Indicazioni del medico
all’insegnante(stimolare mobilità,
carichi progressivi, solo cammino…….)
Precauzioni(no attività
dinamica,mobilizzare con
cautela,es.posturali da seduto…..)
Altre informazioni specifiche
Nuovi soggetti arruolati
Età≥ 65 anni
Età < 65 anni
visita medica
comp. Scheda 1 livello
1 criterio maggiore
oppure 4 criteri minori
visita medica
no criteri
comp. Scheda 2 liv.
Soggetti già arruolati negli
anni precedenti
Presente uno dei seguenti criteri:
1) Età ≥ 65 anni mai visitato
2) 75≤età<80( con almeno punteggio>8pt
preced.visita oppure rilevanti fatti nuovi oppure
anno preced. non visitato )
3) età≥80 anni
4) Visita precedente 5 anni fa
5) Ricovero H per patologia cardiovascolare negli
ultimi 3 anni
Visita medica
Soggetti già arruolati negli anni
precedenti
Almeno 4 dei criteri minori indicati nella
scheda di 1 livello
visita
medica
Nessun criterio maggiore oppure <di 4
criteri minori
scheda
secondo livello o riferimento a visita
precedente
Comune di Verona -ULSS n.20
Progetto “La salute nel Movimento”
Cognome __________________________ Nome_______________________nato/a il__________
Indirizzo_______________________________tel.___________Circoscr.____Palestra ____________Orario___
Frequenza corsi att. motoria III età Comune di Verona no
sì da ______anni
Stile di vita
Titolo di studio:
elementari
medie
Lavoro:
precedente ___________________
superiori
università
attuale ______________
Attività motoria pregressa:
nessuna
saltuaria
regolare
sportiva
_______________
Attività motoria attuale:
nessuna
saltuaria
regolare
sportiva
_______________
ANAMNESI PATOLOGICA
DIABETE:
dieta
ipoglicemizz.
insulina
IPERTENSIONE:
lieve
media
grave
COLESTEROLO:
normale
elevato
AFF. RESPIRAT.
asma
branchite cr.
enfisema
______________
AFF. DIGESTIVE
ulcera
colite
colelitiasi
_______________
AFF. URINARIE
incontinenza
AFF. OSTEOART.
artrite
artrosi
osteoporosi
CIRCOL. CEREBR.
vertigine
lipotimie
insuff. cerebro-vasc.
CIRCOL. PERIF.
varici
flebiti
arteropatia. perif.
CUORE
aritmie
insuff. coron.
valvulopat. ________________
nota da anni ______
__________
_______________
_______________
_______________
scomp. pregr.
ALTRA PATOLOGIA _____________________________________________________________________________
________________________________________________________________________________________________
INTERV. CHIRURGICI _____________________________________________________________________________
ESAME OBIETTIVO :
APPAR. CARDIOCIRCOL.
dispnea
edemi
APP. RESPIRATORIO
enfisema
broncospasmo
ADDOME
ernia sede
________________
ARTICOLAZIONI
limit. articol. lieve media grave
polso ______
T.A. riposo ________ sforzo _______
_________________
sede ______________
deformazione
AREA CLINICA
AREA FUNZIONALE
Età
0 --
1 --
2 --
3 --
fino a 60 anni
da 60 a 65 anni
da 66 a 70 anni
oltre i 70 anni
Taglia corporea [altezza (
<o=a0
da 1 a 10
da 11 a 15
oltre i 15
) - peso (
) -100]
0 --
1 --
2 --
3 --
Malattie cardiovascolari
nessuna
pregr. scompenso
ipertens. grave
pregr. necrosi
interv. cardiochir.
C. I., angina recente
Malattie respiratorie
nessuna
bronchite cronica
insuff. respir.
0 --
3 --
5 --
peso____ alt._____
BMI______
Step test: scalino ____ cm, durata180 sec; salite 15/min
FC inizio
______
FC fin-ini/2 _________
FC fine
______
FC t/2 __________
FC rec 10"
______
t/2 sec __________
FC rec 20"
______
<30 sec
0 ---
FC rec 30"
______
30"-40"
1 ---
FC rec 40"
______
40"-50"
2 ---
FC rec 50"
______
50"-60"4 ---
FC rec 60"
______
>60 sec
6 ---
FC rec 75"
______
test int.3'
+1--
FC rec 90"
______
test int.2'
+2--
Penalizz.. +2--
test int.1' o CV +4--
Test interrotto dopo _____sec per___________________
0 --
1 --
4 --
Operazioni chirurgiche
nessuna
0 --
liev. invalid.
2 --
gravem. invalid.4 --
____________________________________________
Test non eseguito per ___________________________
PA RIPOSO___________ DOPO SFORZO__________
Flessione tronco
cm : ________
Fratture
<o=0
da 0 e -10 cm
da -10 a -20 cm
oltre -20 cm
nessuna
0 --
recenti non invalid.
1 --
con esiti invalid.3 --
Dolori articolari
nessuno
0 --
moder. limit. movim. 1 --
gravem. limit. movim. 4 --
0 --
1 --
Terapie farmacologiche
nessuna
0 --
cardiocinetici
antipertensivi
0 --
1 --
2 --
3 --
CALCOLO CLASSE FUNZIONALE
PUNT. CLINICO ___ + PUNT. FUNZIONALE___=
__
--A fino a 5 pt. -- B da 6 a 12 pt.--C oltre i 13 pt.
TEST SPECIFICI
Malattie metaboliche
nessuna
diabete in terapia
sedativi, ansiolit.
gastro-intestinali
antiinfiamm.
circ. vita______
1 --
Test equilibrio I : sec ________ II.: sec______ pt __
T. reazione: media_________dev st ______
pt___
T. potenza
pt ___
kg _______ P max_______
PUNTI AREA: CLINICA C___
FUNZIONALE F___
Note per l’insegnante ___________________________
ESAMI INTEGRATIVI
PER L'AMMISSIONE AI CORSI
1
TEST ECG DA SFORZO CON RAGGIUNGIMENTO DI LIVELLO 110-120 BPM
( DA PRENOTARE DURANTE LA VISITA ED ESEGUIRE ENTRO 10 GG)
2 CONTROLLI DELLA FC E/O DELLA PA DURANTE ATTIVITÀ IN PALESTRA
3. ALTRI EV. ESAMI SPECIALISTICI AGGIUNTIVI RICHIESTI ATTRAVERSO IL MEDICO DI
BASE
CONDIZIONI ED INDICAZIONI PER ESAMI INTEGRATIVI
CONDIZIONE
FC NON RILEVABILE CON CARDIOFREQ. ( SOSPETTO
ARITMIA)
TEST NON COMPLETATO CON DISPNEA E/O
IPOTENSIONE E /O SUDORAZIONE
FC FINE TEST > 150
IPERTENSIONE > 200/100 DOPO SFORZO
IPERTENSIONE ARTERIOSA A RIPOSO NON NOTA
>110 MMHG
INDICAZIONE
TEST ECG SFORZO A
LIVELLO
CONTROLLO FC/PA IN PALESTRA@
CONTROLLO FC/PA IN PALESTRA@
CONTROLLO FC/PA IN PALESTRA@
SEGNALARE AL MEDICO CURANTE
RISCONTRO DI IPERTENSIONE ARTERIOSA IN
SOGGETTO NOTA E CONTROLLATA DAL MMG
NESSUN PROVVEDIMENTO MEDICO
INDICAZIONE SPECIFICA ALL’INSEGNANTE
RECUPERO FC TROPPO LENTO (> 60 SEC)
CONTROLLO FC IN PALESTRA @
@ CONTROLLO FC (CON FREQUENZIMENTRO) DURANTE 1 ORA DI PALESTRA DI ATTIVITÀ TIPICA E/O
CONTROLLO PA 2 MISURE DURANTE PERIODI DI ATTIVITÀ INTENSA. INDICAZIONI ALL’INSEGNANTE PER
MODULARE L’ATTIVITÀ MOTORIA IN MODO CHE LA FC MAX IN PALESTRA SIA INFERIORE A QUELLA
RAGGIUNTA ALLO STEP TEST
CRITERI DA SEGUIRE PER L’ ESECUZIONE DELLO STEP TEST
1.
ALTEZZA SCALINO BASE 30 CM
2.
ALTEZZA SCALINO RIDOTTA A 20 CM PER:
- ALTEZZA SOGG< 150 CM ( NON PENALITÀ NELLA VALUTAZIONE)
- PATOLOGIA CV IMPORTANTI (PENALITÀ+ 2PT OLTRE AL PUNTEGGIO RECUPERO)
- BMI > 30(PENALITÀ +2PT OLTRE IL PUNTEGGIO DI RECUPERO)
3. FREQ . SALITA 15/MIN, SE RITMO NON MANTENUTO , IL TEST VIENE TERMINATO CON RITMO
PROPRIO , MA SI APPLICA PENALITÀ +2PT
4. FC INIZIO SOTTO I 100 BPM OPPURE ALMENO 3 MINUTI DI ATTESA IN POSIZIONE SEDUTA
Incontri di coordinamento
Tra insegnanti e staff valutativo( risultati
visite, problemi specifici…..)
Tra livelli organizzativi (ulss 20, comune
Verona, Ce.Bi.S.M.) e staff
valutativo(ottimizzazione del progetto,nuove
esigenze e/o problemi da valutare)
Grazie dell’attenzione
Laurea Specialistica in Scienze delle attività motorie
preventive ed adattate
Corso Integrato di Patologia – Insegnamento di Medicina Interna
Silvia Pogliaghi, Specialista in Medicina dello Sport
Medicina Interna - Lezioni
o 29 Nov Demenze, Pogliaghi
o 29 Nov, Progetto attività motoria per
la terza età ULSS 20,
Artrosi, Terranova
o 6 Dic,
Il paziente geriatrico, Servizi
per ULSS 20, Luzi Crivellini
o 10 Dic, Demenze, Pogliaghi
o 10 Dic, Epidemiologia, Cherubini
o 17 Dic, Demenze, Pogliaghi
o 18 Dic, Tumori, Pogliaghi
Invecchiamento:
Effetti sul cevello
Danno cellulare da radicali liberi
• Ipotrofia e morte neuronale, più
spiccata in aree corticali frontale,
prefrontale e parietale, importanti
per apprendimento, memoria,
programmazione ed altre attività
complesse
• Sviluppo di viluppi neurofibrillari e
placche amiloidi neuronali e
perineuronali
Invecchiamento:
Effetti microscopici
Placche di amiloide:
accumuli extracellulari densi ed
insolubilidi di b amiloide,
derivata dalla frammentazione
di una proteina di membrana
fondamentale per il
funzionamento cellulare.
Viluppi neurofibrillari:
accumuli intracellulari
costituiti da proteine
microtubulari
disorganizzate.
Invecchiamento:
Effetti macroscopici
anziano
giovane
Ipotrofia corticale,
soprattutto in regione temporo-parietale e frontale.
Invecchiamento:
Conseguenze funzionali
Modesto declino in alcune funzioni cognitive
come la capacità di imparare nuove cose o di
recuperare informazioni memorizzate
(ricordare nomi).
Allungamento del tempo necessario per
svolgere bene test di attenzione,
apprendimento e memoria.
Demenza:
•Perdita dell’autonomia
•Perdita della dignità
•Perdita del sè
Grave deterioramento
delle funzioni cerebrali
causato da un'eccessiva
e progressiva perdita di
neuroni. Vengono perse
la capacità cognitive
con impossibilità ad
intrattenere relazioni
sociali e attività
lavorative. Possibili
cambi di personalità.
Demenza
Fattori di rischio:
o
o
o
o
o
o
o
età
trauma cranico
abuso sostanze
infezioni SNC
patologia vascolare
ipossiemia cronica (malattie polmonari)
insufficienza epatica o renale
Un crescente numero di individui con multipli fattori di
rischio per demenza sopravvive fino ad età avanzata
Demenza
Epidemiologia:
o >65 anni, 2-10%
o >80 anni, 12-25%
o >90 anni, 50%
La popolazione sopra
gli 80 anni
aumenterà del 600%
nei prossimi 50 anni,
raggiungendo nel
2050 i 400 milioni di
persone.
Demenza
Epidemiologia:
Classificazione della demenza
in base alla gravità:
Lieve: compromissione della capacità
lavorativa e relazionale, mantenuti il giudizio,
capacità di prendersi cura di sé abbastanza
bene da poter vivere da soli.
Moderata: rischioso vivere completamente
soli per dimenticanze pericolose.
Severa:
richiesta supervisione costante
(incapacità totale di prendersi cura di sé,
mutismo, ecc.)
La demenza è sempre evolutiva
Demenza
Sintomi dominanti la fase iniziale: Apatia,
Depressione, Aggressività, Deficit di memoria
Diagnosi: spesso tardiva per
- Negazione sociale
- Mancanza di uno screening (problema “orfano” di
specialisti, medici di famiglia e geriatri non hanno tempo o
mancano di training specifico)
Obiettivi prioritari:
- Diagnosi precoce (mini mental test di routine), forse
margine migliore di miglioramento in stadio precoce
- Terapie complessive ed alterantive ai soli farmaci
Mini Mental State Examination
(MMSE)
item
1
2
3
4
5
6
7
8
9
10
11
12
13
14
15
16
17
18
19
20
21
22
23
24
25
26
27
28
29
30
descrizione
In che anno siamo?
In che stagione siamo?
In che mese siamo?
Qual è la data di oggi?
Qual è il giorno della settimana?
Dove siamo?
In che stato siamo?
in che provincia siamo?
in che città siamo?
A che piano siamo?
limone
chiave
pallone
100-7
93-7
86-7
79-7
72-7
limone
chiave
pallone
che cos'è questa? (matita)
che cos'è questo? (orologio)
ripeti dopo di me: niente se o ma
prendi questo foglio di carta con la destra, piegalo in due ed appoggialo a terra
se corretto in tre step
se corretto in tre step
leggi quello che c'è scritto sul foglio ed esegui (chiudi gli occhi)
scrivi una frase completa di un soggetto e verbo
copia questo disegno
punteggio
30 item, indagano orientamento
spazio-temporale, attenzione,
memoria, linguaggio (comprensione
parole, lettura, scrittura), capacità
>27 = normale
motoria.
20-24 = demenza lieve
10-19 = demenza moderata
0-9
= demenza severa
Demenza
Diagnosi differenziale
Disidratazione
Farmaci (ansiolitici, sonniferi, ecc.)
Irregolarità dell’alvo
Disfunzione renale o epatica
Iperglicemia
Febbre
Alcool
Ipotiroidismo
Depressione
Tumore cerebrale
Mens sana in corpore sano?
Esercizio fisico
come
moderatore
globale del
declino etàcorrelato della
funzionalità
cognitiva
Mens sana in corpore sano?
Spiruso, 1978:
performance migliore a test
cognitivi in anziani con maggiore
fitness aerobica rispetto ai
sedentari.
La performance degli attivi è simile
a quella dei giovani.
Minore differenza attivi-inattivi nel
giovane.
Mens sana in corpore sano?
- Predisposizione genetica?
- Effetto della fitness aerobica?
- Studi prospettici: dati contrastanti
- ipotesi della “riserva” cognitiva
Meccanismi dimostrati negli animali
review Kramer AF, 2005
Aumento fattori neurotrofici cerebrali
Aumento sopravvivenza neuronale
Aumento densità capillari
Sviluppo di sinapsi
Plasticità
Nuovi neuroni
Diminuzione placche amiloidi (topi Alzheimer)
migliore apprendimento e performance negli
animali adulti/anziani.
Ageing, fitness and neurocognitive function. Kramer AF, Hahn S,
Cohen NJ, Banich MT, McAuley E, Harrison CR, Chason J, Vakil E,
Bardell L, Boileau RA, Colcombe A. Nature 1999, 400(6743):418-9.
Corteccia frontale e prefrontale, deputate ai
processi di controllo
esecutivo
(programmazione,
inibizione, memoria di
lavoro).
Negli animali
miglioramenti metabolici e
neurochimici con fitness
aerobica.
124 soggetti 60-75 anni
+5% VO2max
Miglioramento selettivo del
controllo esecutivo con
minima variazione di
VO2max.
Enhancing brain and cognitive function of older adults
through fitness training. Kramer AF, Colcombe SJ, McAuley
E, Eriksen KI, Scalf P, Jerome GJ, Marquez DX, Elavsky S, Webb
AG. J Mol Neurosci. 2003;20(3):213-21
The present article provides a brief review of the human and animal
literature that has investigated the relationship between fitness training
and brain and cognitive function. The animal research clearly suggests
that improvements in fitness can lead to both morphological and
functional changes in the brains of older animals. Results of a recent
meta-analysis suggest that fitness training can also have beneficial
effects on human cognition, particularly on tasks requiring
executive control processing. These effects are also moderated by a
number of factors, including the proportion of men and women in the
intervention studies, the length of training sessions, the age of the
participants, and the combination of fitness training regimes. The article
also discusses preliminary results that link, for the first time, fitness
training and differences in human brain structure and function. Finally,
we discuss the important issue of participant adherence to fitness
training programs and the factors that influence fitness participation.
Cardiovascular fitness, cortical plasticity and ageing.
Colcombe SJ, Kramer AF, Eriksen KI, Scalf P, McAuley E, Cohen
NJ, Webb AG. Jerome GJ, Marquez DX, Elavsky S. J Mol Neurosci.
2003;20(3):213-21.
Cardiovascular fitness is thought to offset declines in cognitive performance,
but little is known about the cortical mechanisms that underlie these changes in
humans. Research using animal models shows that aerobic training increases
cortical capillary supplies, the number of synaptic connections, and the
development of new neurons. The end result is a brain that is more efficient,
plastic, and adaptive, which translates into better performance in aging animals.
Here, in two separate experiments, we demonstrate for the first time to our
knowledge, in humans that increases in cardiovascular fitness results in increased
functioning of key aspects of the attentional network of the brain during a
cognitively challenging task. Specifically, highly fit (Study 1) or aerobically trained
(Study 2) persons show greater task-related activity in regions of the prefrontal
and parietal cortices that are involved in spatial selection and inhibitory
functioning, when compared with low-fit (Study 1) or nonaerobic control (Study
2) participants. Additionally, in both studies there exist groupwise differences in
activation of the anterior cingulate cortex, which is thought to monitor for conflict
in the attentional system, and signal the need for adaptation in the attentional
network. These data suggest that increased cardiovascular fitness can affect
improvements in the plasticity of the aging human brain, and may serve to
reduce both biological and cognitive senescence in humans.
Fitness, aging and neurocognitive function. Kramer
AF, Colcombe SJ, McAuley E, Scalf PE, Erickson KI.
Neurobiol Aging. 2005
In this manuscript we provide a brief review of the recent
literature that has examined the relationship among fitness
training, cognition and brain. We began with a discussion of the
non-human animal literature that has examined the relationship
among these factors. Next we discuss recent epidemiological
studies of the relationship between physical activity and fitness
and cognition and age-related disease such as Alzheimer's
dementia. We then discuss the results of randomized clinical
trials of fitness training on human cognition. Finally, we
conclude with a review of the nascent literature that has begun
to employ neuroimaging techniques to examine fitness training
effects on human brain. In general, the results are
promising and suggest that fitness may serve a
neuroprotective function for aging humans.
Meccanismi dimostrati negli uomini:
studio trasversale e longitudinale
Attenuazione del declino età-correlato della
densità corticale
Più marcata nelle aree fontale, prefrontale
e parietale, più colpite dall’invecchiamento
e deputate al controllo esecutivo
Durante test di attenzione selettiva (flanker
task), aumento di attività cerebrale (MRI)
nelle aree frontali. Diminuzione nell’area
deputata alla gestione del conflitto
Risultati migliori nelle donne in terapia
ormonale sostitutiva
Colcombe, 2004
La fitness aerobica migliora la
performance cognitiva nell’uomo?
Inequivocabilmente si!
Resta da capire il meccanismo
Mens sana in corpore sano?
- miglioramento della
funzione congnitiva
in anziani sani
- prevenzione primaria
(rallentamento del decadimento delle
funzioni congnitive, consente una più
ampia riserva funzionale prima della
comparsa dei sintomi di demenza)
Classificazione della demenza
in base alla sede della lesione:
Demenza corticale: Alzheimer, mucca
pazza. Esordio graduale, il deficit
cognitivo precede sintomi motori.
Demenza sub-corticale: Parkinson.
Preceduta da sintomi motori.
Demenza mista: vascolare, AIDS.
Morbo di Alzhimer
o
o
o
o
o
o
o
la demenza più diffusa nel vecchio(50-70%)
colpisce il ~5% della popolazione >65 anni
colpisce il ~20% della popolazione >80 anni
500.000 casi in Italia
esordio graduale ed insidioso
decorso lento, morte in 3-10 anni da diagnosi
diagnosi post-mortem (viluppi neurofibrillari, placche amiloidi)
Morbo di Alzhimer
Stadio precoce
o deficit di memoria
(episodica, semantica, procedurale)
o deficit di linguaggio
(parole tappabuchi, frasi circumlocutorie, perseverazione)
o deficit orientamento spaziale
o aprassia
Aspetto, abbigliamento, espressione,
gestualità e relazioni normali.
Paziente non consapevole dei propri disturbi.
Morbo di Alzhimer
Secondo stadio
o deficit di memoria
o afasia
(episodica, semantica, procedurale)
(linguaggio privo di significato, struttura sintattica corretta)
o aprassia
(programmare, organizzare,
astrarre)
o agnosia
o disturbi della personalità
(apatia, agitazione, ipereattività)
Apatia, agitazione, scadimento cura personale.
Morbo di Alzhimer
Stadio avanzato
Incapacità totale alla cura di sé, alterato
ritmo sonno-veglia, agitazione motoria
(wandering).
Effetti microscopici
Placche di amiloide:
accumuli extracellulari densi ed
insolubilidi di b amiloide,
derivata dalla frammentazione
di una proteina di membrana
fondamentale per il
funzionamento cellulare.
Soprattutto nella
corteccia temporoparietale e frontale.
Viluppi neurofibrillari:
accumuli intracellulari
costituiti da proteine
microtubulari
disorganizzate.
Morbo di Alzheimer
Effetti macroscopici:
Atrofia corticale ed espansione dei
vetricoli cerebrali, causata da morte
neuronale massiva e progressiva.
In regione temporo-parietale e frontale, con relativa indennità
delle aree sensitive e motorie della corteccia. Strutture
sottocorticali: molto colpito ippocampo (memoria)
Riduzione (-60-90%) degli enzimi di sintesi e brakedown
dell’acetilcolina, dovuta a perdita di cellule colinergiche nella
regione del nucleo basale di Meynert, vicino all’ippocampo
Morbo di Alzheimer
Diagnosi:
La certezza è solo autoptica.
Si fa diagnosi quando:
1) ci sono i sintomi tipici
(deficit di
memoria, afasia, aprassia, agnosia, alterata esecuzione,
disturbi della personalità, MMSE)
2) sono state escluse le altre
cause di demenza (esame neurologico,
esami ematochimici, doppler, esami radiologici negativi)
Morbo di Alzhimer
Tecniche di immaging
o atrofia corticale, espansione ventricolare
(RMN, TAC)
o diminuzione metabolismo cerebrale (PET)
Morbo di Alzhimer
Cause?
•
•
•
•
•
•
Malattia genetica
Malattia autoimmune
Lesione barriera ematoencefalica (entrata di tossine)
Deficit di trascrizione RNA e proteine funzionali
Malattia virale
Malattia infiammatoria cronica
Predisposizione genetica consiste in una
propensione al malfunzionamento dei meccansimi
biochimici aggravata dal processo di
invecchiamento e/o dall’accumulo di tossine, cui
possono sovrapporsi fattori ambientali sporadici
come traumi cerebrali o infezioni virali
Morbo di Alzheimer
Fattori di rischio:
Ridotta scolarità (2-4 volte più a
rischio) ?? Altri fattori associati
Basso profilo professionale
Teoria della “riserva” cognitiva
Estrogeni?
Sedentarietà
Fattore genetico
Morbo di Alzheimer
Forme patologiche:
Forma precoce o familiare:
< 10% del totale
Esordio precoce (<65 anni)
Evoluzione rapida
Autosomica dominante
cromosomi 1, 14, 21
Forma tardiva:
90% del totale
Esordio tardivo (>65 anni)
Evoluzione graduale
Multifattoriale
Cr. 19, gene ApoE4
Mens sana in corpore sano?
Esercizio fisico
per la
prevenzione
ed il
trattamento
della demenza
di Alzheimer?
Mech Ageing Dev. 2001, 122(7): 757-78
Suppression of brain aging and neurodegenerative disorders by
dietary restriction and environmental enrichment: molecular
mechanism. Mattson MP, Duan W, Lee J, Guo Z.
Dietary restriction
Environmental enrichment
•
•
•
•
•
(intellectual and physical activities)
Stimolazione produzione fattori neurotrofici e “stress proteins”
Diminuzione della produzione di radicali liberi
Stabilizzazione omeostasi Ca++
Inibizione apoptosi
Aumento nuove cellule nel cervello adulto
Aumento della plasticità e
della capacità di riparazione
Int J Psychiatry Med. 2005;35(1):75-89.
The effect of exercise on hippocampal integrity:
review of recent research. Kiraly MA, Kiraly SJ.
Despite the paucity of human research, basic animal models and
clinical data overwhelmingly support the notion that exercise
treatment is a major protective factor against neurodegeneration
of varied etiologies.
The final common pathway of degradation is clearly related to
oxidative stress, nitrosative stress, glucocorticoid dysregulation,
inflammation and amyloid deposition.
We conclude that people prone to chronic distress, brain
ischemia, brain trauma, and the aged are at increased risk for
neurodegenerative diseases such as Alzheimer's, exercise training
may be a major protective factor.
La patologia artrosica
nell’anziano
Dott. Luciano Terranova
U.O.A. GERIATRIA ULSS 20
Direttore Armando Luzi
Crivellini
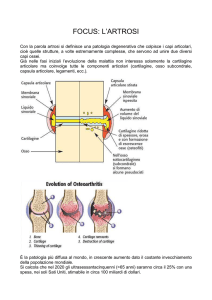
Definizione
Malattia articolare ad evoluzione
cronica caratterizzata da lesioni
degenerative e produttive a carico della
cartilagine delle articolazioni
diartrodiali e da algie soprattutto dopo
l’uso delle articolazioni coinvolte
ARTROSI PRIMARIA
ARTROSI SECONDARIA
Fattori di sviluppo
Fattori traumatici
Fattori metabolici
Fattori infiammatori
Altri
Malattia articolare più comune
dell’anziano ed importante causa di
disabilità
› 80% delle persone con più di 55 anni di
età presenta segni radiografici di artrosi
Il 20 % degli affetti presenta importante
disabilità
La qualità della vita dei soggetti artrosici
anziani è significativamente ridotta rispetto
a quella dei soggetti non affetti da artrosi
(dolore, ridotta mobilità)
Costo elevato per la società
ARTICOLAZIONI PIU’
COLPITE
GINOCCHIO
ANCA
MANO
RACHIDE
Incidenza artrosi
Aumenta con l’aumentare dell’età
Maggiore nelle donne rispetto agli uomini
Incidenza artrosi del ginocchio sintomatica
240/100.000 persone-anno
Incidenza artrosi delle mani sintomatica
100/100.000 persone-anno
Incidenza artrosi dell’anca sintomatica
88/100.000 persone-anno
FATTORI DI RISCHIO NON
MODIFICABILI
Età
Sesso femminile
Razza
Corredo genetico
FATTORI DI RISCHIO
MODIFICABILI
SOVRAPPESO
Soprattutto nella donna
Soprattutto nell’artrosi del ginocchio
Associazione meno consistente per
artrosi anca
Aumenta il rischio di progressione
Patogenesi complessa (aumentato
carico,soprattutto durante la
deambulazione;fattori metabolici)
FATTORI DI RISCHIO
MODIFICABILI
Traumi e stress articolari
ripetuti(attività lavorative,attività
sportive professionistiche)
Traumi maggiori
Fattori meccanici(es.ginocchio varo o
valgo)
FATTORI DI RISCHIO
MODIFICABILI
Debolezza muscolare
Massa ossea (rapporto complesso)?
carenza Estrogeni?
carenza di Vitamina D
carenza di Vitamina C
FATTORI DI RISCHIO PER
DISABILITA’
Sesso femminile
Comorbidità
Ridotta forza muscolare
Cattivo allineamento
Ridotta propriocezione
Riduzione escursione articolare
Decondizionamento aerobio
SINTOMATOLOGIA
Insorgenza graduale
Dolore durante o subito dopo lo
svolgimento di attività
Difficoltà ad iniziare un movimento
della articolazione coinvolta dopo un
periodo di inattività(dura qualche
minuto)
Rigidità mattutina che dura meno di
mezz’ora
Riduzione escursione articolare
Instabilità articolazione ( es.ginocchio)
SEGNI
Aumento volumetrico osseo in
prossimità articolazione
Aumento volumetrico tessuti molli
periarticolari
Dolorabilità margini articolazione e
tessuti molli periarticolari
Noduli interfalangei prossimali e distali
(mani)
Deformità articolare(tardiva)
Versamento sinoviale
CARATTERISTICHE
RADIOLOGICHE
DELL’ARTROSI
Restringimento rima articolare
Osteofitosi
Alterazione struttura ossea
subcondrale (zone di osteosclerosi,
cavità geodiche)
DIAGNOSI
Profilo di rischio
Anamnesi
Esame obiettivo
Quadro radiologico
ev.Esami di laboratorio ed esame del
liquido dopo artrocentesi
Artrosi anca
Dolore più almeno 2 dei criteri
sottostanti:
Ves < 20mm/h
Osteofitosi acetabolare o femorale
Riduzione spazio articolare allo rx
Sensibilità 89%
Specificità 91%
Altman RD Semin Arthritis Rheum 20(suppl 2):40,1991
Trattamento
In grado di ridurre i sintomi e
migliorare o mantenere la funzione
articolare
In grado di modificare la velocità di
progressione ed il danno provocato
dalla malattia
Trattamento non farmacologico
Perdita di peso( nei soggetti in
sovrappeso)
Esercizio fisico
Tecniche di protezione articolare
(evitare posizioni od attività associate
ad eccessivo stress meccanico
articolare; utilizzo di bastoni)
Dispositivi per limitare mobilità
articolare (ginocchio)
Ausili (bastoni,
stampelle,deambulatori)
agopuntura
Terapia farmacologica
Paracetamolo
Analgesici oppiodi(tramadolo,
ossicodone)
Fans
Glucosamina solfato e condroitin
solfato
Fans ed artrosi
I fans sono più efficaci del
paracetamolo nel ridurre algia e
rigidità nell’artrosi del ginocchio
Più del 2% dei soggetti anziani che
usano cronicamente fans vengono
ricoverati ogni anno per complicazioni
serie(perforazione –emorragia) del
tratto gastroenterico superiore
Nei soggetti anziani tra il 20-30% dei
ricoveri e decessi per ulcera peptica è
attribuibile all’uso di fans
Fattori di rischio per ulcera
peptica indotta da fans
Età
Storia precedente di ulcera peptica
Dose e durata dell’uso di fans
Uso di più di un fans
Uso di corticosteroidi
Uso di anticoagulanti
Abitudine alcolica
Elevata comorbilità
Altre
terapie
Agenti topici(capsaicina)
Farmaci intraarticolari(corticosteroidiacido ialuronico)
Farmaci che riducono la
progressione del danno
strutturale?
Diacereina
Condroitin solfato e glucosamina
solfato
Estratti di soia ed avocado
Acido ialuronico
Interventi chirurgici
Posizionamento protesi articolare
Artroscopia (pazienti selezionati)
Trapianto di cartilagine
Artroprotesi
L’intervento più efficace disponibile per
i pazienti con artrosi di anca e
ginocchio
Migliora la qualità della vita
Rapporto costo-efficacia ottimo
La funzione articolare dopo l’intervento
dipende dal livello di disabilità prima
dell’intervento
L’età avanzata di per se non
controindica il posizionamento di
artroprotesi
Strategie preventive
Prev. Primaria
prev. Secondaria
Perdita di peso
Prevenire traumi
prev.terziaria
perdita di peso
esercizio
eserc.che rafforz. la muscol.
Modifiche amb.di lavoro
Eserc. che rafforz. la muscol.
migliorare l’allineamento
Vitamina D
Migliorare la stabilità articolare
Da Principles of Geriatric Medicine & Gerontology
farmaci
artroprotesi
strategie comportam.
Artrosi
Malattia delle
articolazioni a decorso
cronico ed evolutivo,
caratterizzata da
lesioni degenerative di:
cartilagine
sinovia
capsula
osso
Artrosi
Sintomi principali sono:
dolore
impotenza funzionale
deformità
Esordio tardivo e
subdolo, alternanza di
riacutizzazioni,
attenuazioni e
remissione.
Artrosi: patogenesi
Squilibrio tra resistenza della cartilagine
e sollecitazioni funzionali.
Cause generali:
Cause locali:
Età
deformità
Forme PRIMARIE
Familiarità
traumi
Forme SECONDARIE
♁
Assetto ormonale
artriti ♂♁
Rare
frequenti
Sovrappeso
Generalizzate (predisposizione genetica)
Localizzate
Localizzate (causa
favorente)
Alterazioni
metaboliche
Fattori ambientali
Artrosi di ginocchio
Incidenza della forma sintomatica:
240/100.000 persone-anno
Fattori di rischio non modificabili:
Genere
Età
Razza
Familiarità
Fattori di rischio modificabili:
Peso
Traumi acuti/sovraccarico cronico
Deformità
Carenze alimentari (viamine D e C)
Fumo di sigaretta
Artrosi di ginocchio
Sintomi:
Dolore
Impotenza funzionale
Rigidità
Riduzione ROM
Instabilità articolare
Deformità
Edema
Versamento articolare
Ipotrofia muscolare
Artrosi di ginocchio
CARATTERISTICHE RADIOLOGICHE
Restringimento
rima articolare
Osteofitosi
Alterazione
struttura ossea
subcondrale
(zone di osteosclerosi,
cavità geodiche)
Artrosi di ginocchio
FATTORI DI RISCHIO PER DISABILITA’
Sesso femminile
Comorbidità
Ridotta forza muscolare
Cattivo allineamento
Ridotta propriocezione
Riduzione escursione articolare
Decondizionamento aerobio
Artrosi di ginocchio
TRATTAMENTO
In grado di ridurre i sintomi e
migliorare o mantenere la funzione
articolare
In grado di modificare la velocità di
progressione ed il danno provocato
dalla malattia
State University of New York at Buffalo
Prof. David R. Pendergast
Invecchiamento
Riduzione di forza muscolare:
• Perdita di indipendenza funzionale
• Aumentato rischio di cadute
• Aggravata da comorbilità (artrosi, prevalenza 40%)
Diminuzione più marcata a lunghezze
muscolari maggiori
comporta difficoltà soprattutto:
•Salire scale
•Alzarsi dalla sedia
•camminare
Valutazione quantitativa della massima forza
muscolare volontaria
Equivalenza tra i metodi isometrico, isotonico ed
isocinetico a velocità moderate ed angoli articolari
intermedi.
Valutazione isocinetica costosa e complessa,
problematica in caso di patologia articolare
Elaborazione di metodi semplici, rapidi, poco costosi,
trasportabili
Efficacia specifica e rilevanza funzionale di
programmi di rieducazione
90°
Variazioni di lunghezza RF
variando angolo pelvi
45°
Angolo ginocchio 90°
Lavoro prevalente RF
180°
Braccio di leva
calcolo del torque
T=F*b
Misura lunghezza RF come distanza tra tuberosità tibiale e
spina iliaca anteriore superiore
Forza massima isometrica (Kg)
60
20-40 anni
55
50
45
50 anni
40
35
60 anni
30
25
70 anni
20
15
45°
90°
180°
angolo pelvi
•lunghezze maggiori per cammino, salita scale, alzata sedia
•indagare alle lunghezze maggiori per documetare perdita di forza
•Allenare alle lunghezze maggiori
•Concetto di riserva funzionale finalizzata ad un compito motorio
Tecniche di misura
• Massima forza isometrica (cella di carico)
• Resistenza (profilo di decadimento della forza durante
contrazione isometrica)
• Velocità (tempo necessario a spostare un peso di 1 o 2
kg in tutto il ROM, distanza/tempo, gradi al secondo;
potenziometro al centro di rotazione del ginocchio)
• importanza degli angoli articolari
• caratteristiche della risposta nel tempo
Tumore
definizione
Malattia degenerativa dovuta a mutazioni del DNA
cellulare cui seguono anomalie morfologiche e
funzionali della cellula:
•
•
•
•
•
•
Aumentato metabolismo cellulare
Aumentato ritmo di crescita/replicazione
Crescita disordinata (perdita di architettura, aree di necrosi)
Mancanza di “inibizione da contatto”
Perdita di funzione/differenziazione
Metastatsi
Tumore
interazione con l’organismo
Effetti diretti del tumore o delle metastatsi:
• Compressione
• Occlusione
• Ingombro spaziale
• Sostituzione di tessuto funzionale
• Produzione di ormoni
Effetti indiretti:
• Sanguinamento
• Cachessia
• Sindrome paraneoplastica
(endocrina, calcemia, fattori di necrosi)
Tumore
tipologie più diffuse
Polmone
Colon retto
Mammella
Prostata
Melanoma
Carcinoma della cute
Caratterizzati da diversa evoluzione, malignità e
possibilità di cura.
Tumore
terapia
•
•
•
•
Chirurgia
Radioterapia
Chemioterapia
Terapia immunologica
Tumore
sintomi comuni post terapia
•
•
•
•
•
•
•
•
fatica
dolore
nausea
vomito
anoressia
cachessia
disturbi alvo
anemia
•
•
•
•
•
•
•
•
ipercalcemia
febbre
prurito
linfedema
sindrome cardiopolmonare
ansia
depressione
self efficacy
Tumori ed
esercizio fisico
L’esercizio fisico ha un ruolo nella
prevenzione primaria del Cancro?
L’esercizio fisico ha un ruolo nella
prevenzione secondaria del Cancro?
L’esercizio può migliorare la sopravvivenza?
L’esercizio migliora la qualità della vita dei
sopravvissuti al cancro?
L’esercizio fisico migliora la qualità della vita
nel paziente oncologico?
L’esercizio fisico ha un ruolo nella
prevenzione primaria del Cancro?
Ca prostata -10-30%
Ca polmonare -30-40%
Ca seno -40% ( BMI?)
Ca utero -30-40% ( BMI?)
Ca Colon retto -40-50%
(regolarità intestinale,
diminuzione fattori infiammatori ed ormonali)
Beneficio dose-dipendente
Prescrizione ACSM
L’esercizio fisico ha un ruolo nella
prevenzione secondaria?
i sopravvissuti hanno maggiore rischio di
altro tumore e di malattie degenerative
(ateroscelrosi, diabete, osteoporosi)
ca seno, recidiva associata a sovrappeso
l’esercizio efficace per prevenzione primaria
Si ritiene che l’esercizio riduca il
rischio di sviluppare altri tumori
Prescrizione ACSM
L’esercizio fisico migliora
la sopravvivenza?
Studi in corso,
per ora non si sa
L’esercizio fisico migliora la qualità
della vita dei sopravvissuti?
sopravvissuti sono più sedentari
velocità di recupero post terapia
(forza, ROM, VO2max, intolleranza ortostatica, osteoporosi, anche esercizio preventivo)
ansia, depressione, self efficacy
osteoporosi
rischio di cadute
linfedema?
controllo del peso corporeo
Prescrizione ACSM
L’esercizio fisico migliora
la qualità della vita dei
pazienti oncologici?
fatica
velocità di recupero post terapia
(forza, ROM, VO2max, intolleranza ortostatica, osteoporosi, anche esercizio preventivo)
ansia, depressione, self efficacy
osteoporosi
rischio di cadute
linfedema?
Prescrizione su misura
anoressia
irregolarità alvo
controllo del peso corporeo
L’esercizio fisico migliora la qualità
della vita dei sopravvissuti?
Cautele e controindicazioni:
• Anemia severa
• Immunodeficienza
• Fatica grave
• Radiazioni: evitare cloro
• Cateteri in permanenza
• Neuropatie periferiche